Candidiasis Oral
-
Upload
atika-bashirati-ilman -
Category
Documents
-
view
110 -
download
0
description
Transcript of Candidiasis Oral

1
BAB I
PENDAHULUAN
1.1 Latar Belakang
Dalam rongga mulut manusia terdapat banyak flora normal. Flora
normal tersebut dalam keadaan normal tidak menimbulkan penyakit, namun
bila terjadi gangguan sistem imun maupun perubahan keseimbangan flora
normal mulut, maka flora normal tersebut dapat menjadi patogen. Salah satu
flora normal yang dapat dijumpai dalam rongga mulut yaitu jamur Kandida.
Candida adalah anggota flora normal terutama saluran pencernaan, juga
selaput mukosa saluran pernafasan, vagina, uretra, kulit dan dibawah jari-jari
kuku tangan dan kaki (Medicastore, 2010). Di tempat-tempat ini ragi dapat
menjadi dominan dan menyebabkan keadaan keadaan patologik ketika daya
tahan tubuh menurun baik secara local maupunsistemik. Sebenarnya Kandida
pada rongga mulut individu yang sehat merupakan organisme komensal yang
hidup bersama dengan mikrobial flora mulut dalam keadaan seimbang. Tetapi,
jika terjadi gangguan pada keseimbangan antara Kandida dengan anggota
mikrobial mulut lainnya, maka organisme ini dapat berproliferasi,
berkolonisasi, menginvasi jaringan dan menghasilkan infeksi oportunistik
yang dikenal sebagai kandidiasis oral.
Kandidiasis oral pertama sekali dikenalkan oleh Hipocrates pada tahun
377 SM, yang melaporkan adanya lesi oral yang kemungkinan disebabkan
oleh genus Kandida. Terdapat 150 jenis jamur dalam famili Deutromycetes,
dan tujuh diantaranya ( C.albicans, C. tropicalis, C. parapsilosi, C. krusei, C.
kefyr, C. glabrata, dan C. guilliermondii ) dapat menjadi patogen, dan C.

2
albican merupakan jamur terbanyak yang terisolasi dari tubuh manusia
sebagai flora normal dan penyebab infeksi oportunistik.Terdapat sekitar 30-
40% Kandida albikan pada rongga mulut orang dewasa sehat, 45% pada
neonatus, 45-65% pada anak-anak sehat, 50-65% pada pasien yang memakai
gigi palsu lepasan, 65-88% pada orang yang mengkonsumsi obat-obatan
jangka panjang, 90% pada pasien leukemia akut yang menjalani kemoterapi,
dan 95% pada pasien HIV/AIDS.
Kandidiasis oral merupakan salah satu penyakit pada rongga mulut
berupa lesi merah dan lesi putih yang disebabkan oleh jamur jenis Kandida sp,
dimana Kandida albikan merupakan jenis jamur yang menjadi penyebab
utama (Anonim, 2011). Kandidiasis oral merupakan salah satu penyakit
jaringan lunak mulut yang mulai banyak ditemukan, terutama sekali
disebabkan karena kemajuan ilmu pengetahuan yang menghasilkan berbagai
obat baru seperti antibiotik spektrum luas dan karena gangguan sistem
kekebalan seperti penderita HIV/AIDS atau penderita kanker yang menjalani
kemoterapi.
Berbagai faktor dapat menyebabkan terjadinya gangguan
keseimbangan antara Kandida dengan mikrobial lainnya, seperti pada keadaan
xerostomia, pemakaian gigi palsu, merokok, penyakit sistemik seperti
diabetes, kondisi imunosupresif seperti HIV, keganasan seperti leukemia,
defisiensi nutrisi, dan pemakaian obat-obatan seperti antibiotik spektrum luas
dalam jangka waktu lama, kortikosteroid. Kandidiasis oral dapat menyerang
semua umur, baik pria maupun wanita. Meningkatnya prevalensi infeksi
Kandida albikan ini dihubungkan dengan kelompok penderita HIV/AIDS,
penderita yang menjalani transplantasi dan kemoterapi maligna. Odds dkk

3
( 1990 ) dalam penelitiannya mengemukakan bahwa dari 6.545 penderita
HIV/AIDS, sekitar 44.8% adalah penderita kandidiasis.

4
BAB II
TINJAUAN PUSTAKA
A. Kandidiasis Oral
2.1 Definisi
Kandidiasis oral merupakan infeksi oportunistik pada rongga mulut
yang disebabkan oleh pertumbuhan berlebihan dari jamur Kandida terutama
Kandida albikan. Kandida merupakan organisme komensal normal yang
banyak ditemukan dalam rongga mulut dan membran mukosa vagina. Dalam
rongga mulut, Kandida albikan dapat melekat pada mukosa labial, mukosa
bukal, dorsum lidah, dan daerah palatum. Selain Kandida albikan, ada 10
spesies Kandida yang juga ditemukan yaitu C.tropicalis, C.parapsilosis,
C.krusei, C.kefyr, C. glabrata, dan C.guilliermondii, C.pseudotropicalis,
C.lusitaniae, C.stellatoidea, dan C.dubliniensis, dengan C.albikan yang paling
dominan dijumpai dan paling berperan dalam menimbulkan kandidiasis oral.
Kandidiasis oral dapat menyerang semua usia baik usia muda, usia tua dan
pada penderita defisiensi imun seperti AIDS.15 Pada pasien HIV/AIDS,
Kandida albikan ditemukan paling banyak yaitu sebesar 95%.
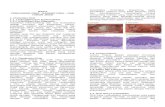
Gambar 1 Kandidiasis Oral

5
2.2 Epidemiologi
Kandidiasis oral dapat menyerang semua umur, baik pria maupun
wanita. Meningkatnya prevalensi infeksi Candida albicans ini dihubungkan
dengan kelompok penderita HIV/AIDS, penderita yang menjalani
transplantasi dan kemoterapi maligna. Odds dkk ( 1990 ) dalam penelitiannya
mengemukakan bahwa dari 6.545 penderita HIV/AIDS, sekitar 44.8% adalah
penderita kandidiasis. Insidens Kandida albikan dalam rongga mulut
dilaporkan 45% pada neonatus, 45-65% pada anak sehat, 30-45% pada orang
dewasa sehat, 50-65% pada pemakai gigi tiruan lepasan, 65-88% pada orang
yang mengkonsumsi obat-obatan jangka panjang, 90 % pada pasien leukemia
akut yang menjalani kemoterapi, dan 95% pada pasien HIV/AIDS.
2.3 Etiologi
Kandidiasis oral merupakan suatu infeksi jamur yang umumnya
disebabkan oleh jamur Kandida albikan. Faktor predisposisi terjadinya
kandidiasis oral terdiri atas faktor lokal dan sistemik.
Faktor lokal penyebab terjadinya kandidiasis oral:
- Penggunaan gigi tiruan : Penggunaan gigi tiruan dapat memberikan
lingkungan yang kondusif bagi pertumbuhan jamur Kandida yaitu
lingkungan dengan pH yang rendah, sedikit oksigen, dan keadaan anaerob.
Sebanyak 65% orang tua yang menggunakan gigi tiruan penuh rahang atas
menderita infeksi Candida, hal ini dikarenakan pH yang rendah,
lingkungan anaerob dan oksigen yang sedikit mengakibatkan Candida
albicans tumbuh pesat

6
- Xerostomia : Xerostomia merupakan suatu kondisi dimana mulut
terasa kering. Hal ini dapat disebabkan oleh berkurangnya produksi saliva,
penggunaan obat-obatan (obat antihipertensi), terapi radiasi dan
kemoterapi.
- Kebiasaan merokok : Adanya kebiasaan merokok dapat menyebabkan
iritasi kronis dan panas yang mengakibatkan perubahan vaskularisasi dan
sekresi kelenjar liur. Seperti yang diketahui, di dalam saliva terdapat
komponen anti Kandida seperti lisozim, histatin, laktoferin, dan
calprotectin, sehingga apabila produksi saliva berkurang seperti pada
keadaan xerostomia dan perokok, maka Kandida dapat mudah
berkembang.
- Malnutrisi / malabsorpsi (defisiensi besi, asam folat atau vitamin)
- Acidic saliva / diet kaya karbohidrat
- Oral epithelial dysplasia
- Kebersihan mulut dan gigi yang jelek
- Terapi antibiotika jangka panjang
Faktor sistemik penyebab terjadinya kandidiasis oral :
- Faktor yang mengubah status kekebalan ;
a) Orang tua / bayi / kehamilan.
Orangtua dan bayi lebih mudah terkena infeksi karena status imunologi
yang tidak sempurna.
b) Penyakit keganasan
c) Infeksi HIV / gangguan imunodefisiensi lainnya
d) Kelainan endokrin (hipotiroid atau hipoparatiroid, diabetes melitus,
hipoadrenalism)

7
e) Terapi kortikosteroid
- Kemoterapi
- Radioterapi
2.4 Faktor Resiko
Pada orang yang sehat, Kandida albikan umumnya tidak menyebabkan
masalah apapun dalam rongga mulut, namun karena berbagai faktor, jamur
tersebut dapat tumbuh secara berlebihan dan menginfeksi rongga mulut.
Faktor-faktor tersebut dibagi menjadi dua, yaitu:
a. Patogenitas Jamur
Beberapa faktor yang berpengaruh pada patogenitas dan proses infeksi
Kandida adalah adhesi, perubahan dari bentuk ragi ke bentuk hifa, dan
produksi enzim ekstraseluler. Adhesi merupakan proses melekatnya sel
Kandida ke dinding sel epitel host. Perubahan bentuk dari ragi ke hifa
diketahui berhubungan dengan patogenitas dan proses penyerangan Kandida
terhadap sel host. Produksi enzim hidrolitik ekstraseluler seperti aspartyc
proteinase juga sering dihubungkan dengan patogenitas Kandida albikan.
b. Faktor host
Faktor host dapat dibedakan menjadi dua, yaitu faktor lokal dan faktor
sistemik. Termasuk faktor lokal adalah adanya gangguan fungsi kelenjar ludah
yang dapat menurunkan jumlah saliva. Saliva penting dalam mencegah
timbulnya kandidiasis oral karena efek pembilasan dan antimikrobial protein
yang terkandung dalam saliva dapat mencegah pertumbuhan berlebih dari
Kandida, itu sebabnya kandidiasis oral dapat terjadi pada kondisi Sjogren
syndrome, radioterapi kepala dan leher, dan obat-obatan yang dapat

8
mengurangi sekresi saliva. Pemakaian gigi tiruan lepasan juga dapat menjadi
faktor resiko timbulnya kandidiasis oral. Sebanyak 65% orang tua yang
menggunakan gigi tiruan penuh rahang atas menderita infeksi Kandida, hal ini
dikarenakan pH yang rendah, lingkungan anaerob dan oksigen yang sedikit
mengakibatkan Kandida tumbuh pesat. Selain dikarenakan faktor lokal,
kandidiasis juga dapat dihubungkan dengan keadaan sistemik, yaitu usia,
penyakit sistemik seperti diabetes, kondisi imunodefisiensi seperti HIV,
keganasan seperti leukemia, defisiensi nutrisi, dan pemakaian obat-obatan
seperti antibiotik spektrum luas dalam jangka waktu lama, kortikosteroid, dan
kemoterapi.
2.5 Patofisiologi
Adapun mekanisme infeksi Kandida Albikan pada sel inang sangat
kompleks. Beberapa faktor yang berpengaruh pada patogenesis dan proses
infeksi adalah adhesi, perubahan dari bentuk ragi ke bentuk hifa
(morfogenesis) dan produksi enzim hidrolitik ekstraseluler. Adhesi merupakan
proses melekatnya sel Kandida albikan ke sel inang. Perubahan bentuk dari
ragi ke hifa berhubungan dengan patogenitas dan proses penyerangan Kandida
terhadap sel inang yang diikuti pembentukan lapisan biofilm sebagai salah
satu cara spesies Kandida untuk mempertahankan diri dari obat antifungi. Ada
keyakinan bahwa bentuk hifa adalah invasif dan patogen, sedangkan bentuk
ragi tidak bersifat patogen. Produksi enzim hidrolitik ekstraseluler seperti
aspartyl proteinase juga sering dihubungkan dengan patogenitas Kandida
albikan.

9
2.6 Klasifikasi
Secara umum, kandidiasis oral dapat diklasifikasikan atas tiga kelompok,
yaitu:
1. Akut, dibedakan menjadi dua jenis, yaitu:
a. Kandidiasis Pseudomembranosus Akut (Thrush)
Kandidiasis pseudomembranosus akut yang disebut juga
sebagai thrush, pertama sekali dijelaskan kandidiasis ini tampak
sebagai plak mukosa yang putih, difus, bergumpal atau seperti beludru,
terdiri dari sel epitel deskuamasi, fibrin, dan hifa jamur, dapat dihapus
meninggalkan permukaan merah dan kasar. Pada umumnya dijumpai
pada mukosa pipi, lidah, dan palatum lunak. Penderita kandidiasis ini
dapat mengeluhkan rasa terbakar pada mulut. Kandidiasis seperti ini
sering diderita oleh pasien dengan sistem imun rendah, seperti
HIV/AIDS, pada pasien yang mengkonsumsi kortikosteroid, dan
menerima kemoterapi. Diagnosa dapat ditentukan dengan pemeriksaan
klinis, kultur jamur, atau pemeriksaan mikroskopis secara langsung
dari kerokan jaringan.
Gambar 2. Kandidiasis Pseudomembranosus Akut pada lidah dan mukosa bukal pasien

10
b. Kandidiasis Atropik Akut
Kandidiasis jenis ini membuat daerah permukaan mukosa oral
mengelupas dan tampak sebagai bercak-bercak merah difus yang rata.
Infeksi ini terjadi karena pemakaian antibiotik spektrum luas, terutama
Tetrasiklin, yang mana obat tersebut dapat mengganggu keseimbangan
ekosistem oral antara Lactobacillus acidophilus dan Kandida albikan.
Antibiotik yang dikonsumsi oleh pasien mengurangi populasi
Lactobacillus dan memungkinkan Kandida tumbuh subur. Pasien yang
menderita Kandidiasis ini akan mengeluhkan sakit seperti terbakar.
Gambar 3. Kandidiasis Atropik Akut
2. Kronik, dibedakan menjadi tiga jenis, yaitu :
a. Kandidiasis Atropik Kronik (Denture Stomatitis / alergi gigi tiruan)
Disebut juga “denture stomatitis” atau “alergi gigi tiruan”.
Mukosa palatum maupun mandibula yang tertutup basis gigi tiruan
akan menjadi merah, kondisi ini dikategorikan sebagai bentuk dari
infeksi Kandida.6,18 Kandidiasis ini hampir 60% diderita oleh
pemakai gigi tiruan terutama pada wanita tua yang sering memakai
gigi tiruan selagi tidur.

11
Gambar 4. Kandidiasis Atropik Kronik
b. Kandidiasis Hiperplastik Kronik
Infeksi jamur timbul pada mukosa bukal atau tepi lateral lidah
berupa bintik-bintik putih yang tepinya menimbul tegas dengan
beberapa daerah merah. Kondisi ini dapat berkembang menjadi
displasia berat atau keganasan, dan kadang disebut sebagai Kandida
leukoplakia. Bintik-bintik putih tersebut tidak dapat dihapus, sehingga
diagnosa harus ditentukan dengan biopsi. Kandidiasis ini paling sering
diderita oleh perokok.
Gambar 5. Kandidiasis Hiperplastik Kronik
c. Median Rhomboid Glositis
Median Rhomboid Glositis adalah daerah simetris kronis di
anterior lidah ke papila sirkumvalata, tepatnya terletak pada duapertiga

12
anterior dan sepertiga posterior lidah. Gejala penyakit ini asimptomatis
dengan daerah tidak berpapila.
Gambar 6. Median Rhomboid Glositis
3. Keilitis Angularis
Keilitis angularis merupakan infeksi Kandida albikan pada sudut
mulut, dapat bilateral maupun unilateral. Sudut mulut yang terkena infeksi
tampak merah dan pecah-pecah, dan terasa sakit ketika membuka mulut.
Keilitis angularis ini dapat terjadi pada penderita defisiensi vitamin B12 dan
anemia defisiensi besi.
Gambar 7. Angular Cheilitis
2.7 Diagnosis
Diagnosa yang tepat diperoleh dari pemeriksaan yang teliti.
Diagnosa kandidiasis oral yang dapat dilakukan meliputi anamnesa,

13
pemeriksaan klinis, dan pemeriksaaan penunjang seperti pemeriksaan
sitologi eksfoliatif, metode kultur swab, uji saliva, dan biopsi.
Berdasarkan hasil anamnesa dapat diperoleh informasi mengenai
keadaan rongga mulut yang dialami pasien. Pasien yang menderita
kandidiasis oral bisa mempunyai keluhan terhadap keadaan rongga
mulutnya, namun ada juga yang tidak menyatakan adanya keluhan pada
rongga mulutnya. Keluhan yang bisa terjadi pada kandidiasis oral seperti
adanya rasa tidak nyaman, rasa terbakar, rasa sakit, dan pedih pada rongga
mulut. Pemeriksaan klinis dilakukan dengan melihat gambaran klinis lesi
yang terdapat pada rongga mulut. Gambaran klinis kandidiasis oral yang
terlihat bisa berbeda-beda sesuai dengan tipe kandidiasis yang terjadi pada
rongga mulut pasien. Di samping itu, pemeriksaan penunjang seperti
pemeriksaan sitologi eksfoliatif, kultur swab, uji saliva, dan biopsi sangat
diperlukan dalam mendukung diagnosa kandidiasis oral.
2.8 Penatalaksanaan
Perawatan Candidiasis oral yaitu dengan menjaga kebersihan rongga
mulut, memberi obat-obatan antifungal baik lokal maupun sistemik, dan
berusaha menanggulangi faktor predisposisi, sehingga infeksi jamur dapat
dikurangi. Terdapat dua jenis obat antifungal, yaitu pemberian obat antifungal
secara topikal dan sistemik.
Penanggulangan faktor predisposisi meliputi pembersihan dan penyikatan
gigi tiruan secara rutin dengan menggunakan cairan pembersih, seperti
Klorheksidin, mengurangi rokok dan konsumsi karbohidrat, mengunyah
permen karet bebas gula untuk merangsang pengeluaran saliva, menunda
pemberian antibiotik dan kortikosteroid, menangani penyakit yang dapat

14
memicu kemunculan Candidiasis seperti penanggulangan penyakit diabetes,
HIV, dan leukemia.
Pengobatan farmakologis kandidiasis oral dikelompokkan dalam tiga
kelas agen antifungal yaitu: polyenes, azoles, dan echinocandins. Antifungal
Polyenes mencakup Amphotericin B dan Nystatin. Amphotericin B dihasilkan
oleh Streptomyces nodosus dan memiliki aktivitas anti jamur yang luas. Di
samping keuntungannya, antifungal ini dapat menimbulkan efek nefrotoksik.
Obat antifungal lain yang sekarang banyak digunakan adalah Nystatin. Azoles
dibagi dalam dua kelompok yaitu imidazoles dan triazoles. Azoles akan
menghambat ergosterol yang merupakan unsur utama sel membran jamur.
Dapat juga diberikan Clotrimazole tablet 10 mg 5 kali sehari, fluconazole
100–200 mg perhari, solutio Itraconazole 200 mg perhari atau posaconazole
400 mg qd atau voriconazole 200 mg bid. Sedangkan, Caspofungin termasuk
golongan antifungal echinocandins yang digunakan untuk pengobatan
terhadap infeksi jamur Kandida dan spesies aspergillus.
2.9 Komplikasi
Beberapa komplikasi yang dapat terjadi pada pasien dengan kandidiasis oral,
yaitu:
- Pada pasien dengan defisiensi imun seperti HIV/AIDS mudah terjadi
infeksi candida sistemik yang dapat menyerang saluran pencernaan, paru,
hepar dan katup jantung
- Pasien dengan imunodefisiensi dengan kandidiasis dapat merasakan
disfagia

15
- Infeksi dapat menyebar ke usus halus yang menyebabkan absorbsi
makanan inadekuat (malabsorbsi)
2.10 Prognosis
Kandidiasis adalah infeksi superfisial dari lapisan atas epitelium
mukosa mulut, jika tidak ditatalaksana dengan baik dapat berkembang
menjadi kandidal leukoplakia yang bersifat pra-ganas, kemudian menjadi
karsinoma sel skuamosa yang bersifat ganas. Kandidiasis dapat juga
berkembang menjadi infeksi sistemik melalui aliran getah bening yang
menyerang organ vital seperti ginjal, paru-paru, otak dan dinding pembuluh
darah yang bersifat fatal. Secara umum, prognosis kandidiasis oral
tergantung dari penyakit sistemik yang diderita pasien. Dengan pengobatan
yang adekuat prognosis nya adalah baik.
B. HIV/AIDS
2.1 Definisi
HIV (Human Immunodeficiency Virus) adalah sejenis virus yang
menyerang sistem kekebalan tubuh manusia dan dapat menimbulkan AIDS.
AIDS adalah singkatan dari Acquired Immuno Deficiency Syndrome, yang
berarti kumpulan gejala atau sindroma akibat menurunnya kekebalan tubuh
yang disebabkan infeksi virus HIV.

16
2.2 Etiologi
HIV menyerang salah satu jenis dari sel-sel darah putih yang bertugas
menangkal infeksi. Sel darah putih tersebut terutama limfosit yang memiliki
CD4 sebagai sebuah marker atau penanda yang berada di permukaan sel
limfosit. Karena berkurangnya nilai CD4 dalam tubuh manusia menunjukkan
berkurangnya sel-sel darah putih atau limfosit yang seharusnya berperan
dalam mengatasi infeksi yang masuk ke tubuh manusia. Pada orang dengan
sistem kekebalan yang baik, nilai CD4 berkisar antara 1400-1500. Virus HIV
diklasifikasikan ke dalam golongan lentivirus atau retroviridae. Virus ini
secara material genetik adalah virus RNA yang tergantung pada enzim
reverse transcriptase untuk dapat menginfeksi sel mamalia, termasuk
manusia, dan menimbulkan kelainan patologi secara lambat. Virus ini terdiri
dari 2 grup, yaitu HIV-1 dan HIV-2.
Gambar 8. Struktur Anatomi Virus HIV
2.3 Epidemiologi
Kasus pertama AIDS di Indonesia dilaporkan dari Bali pada bulan
April tahun 1987. Penderitanya adalah seorang wisatawan Belanda yang
meninggal di RSUP Sanglah akibat infeksi sekunder pada paru-parunya.
Sampai akhir Desember 2008, jumlah kasus sudah mencapai 16.110 kasus
AIDS dan 6.554 kasus HIV. Sedangkan jumlah kematian akibat AIDS yang

17
tercatat sudah mencapai 3.362 orang. Dari seluruh penderita AIDS tersebut,
12.061 penderita adalah laki-laki dengan penyebaran tertinggi melalui
hubungan seks.
2.4 Patofiosiologi
Human Immunodeficiency Virus (HIV) dianggap sebagai virus
penyebab AIDS. HIV dapat ditularkan melalui hubungan seksual, secara
vertikal dan melalui penggunaan jarum suntik bergantian. Setelah virus masuk
dalam tubuh maka target utamanya adalah limfosit CD4 karena virus
mempunyai afinitas terhadap molekul permukaan CD4. Virus ini mempunyai
kemampuan untuk mentransfer informasi genetik mereka dari RNA ke DNA
dengan menggunakan enzim yang disebut reverse transcriptase. Limfosit CD4
berfungsi mengkoordinasikan sejumlah fungsi imunologis yang penting.
Hilangnya fungsi tersebut menyebabkan gangguan respon imun yang
progresif. Setelah infeksi primer, terdapat 4-11 hari masa antara infeksi
mukosa dan viremia permulaan yang dapat dideteksi selama 8-12 minggu.
Selama masa ini, virus tersebar luas ke seluruh tubuh dan mencapai organ
limfoid. Pada tahap ini telah terjadi penurunan jumlah sel-T CD4. Respon
imun terhadap HIV terjadi 1 minggu sampai 3 bulan setelah infeksi, viremia
plasma menurun, dan level sel CD4 kembali meningkat namun tidak mampu
menyingkirkan infeksi secara sempurna. Masa laten klinis ini bisa berlangsung
selama 10 tahun. Selama masa ini akan terjadi replikasi virus yang meningkat.
Akhirnya pasien akan menderita gejala-gejala konstitusional dan penyakit
klinis yang nyata seperti infeksi oportunistik atau neoplasma. Level virus yang
lebih tinggi dapat terdeteksi dalam plasma selama tahap infeksi yang lebih

18
lanjut. Infeksi oportunistik dapat terjadi karena para pengidap HIV terjadi
penurunan daya tahan tubuh sampai pada tingkat yang sangat rendah, sehingga
beberapa jenis mikroorganisme dapat menyerang bagian-bagian tubuh
tertentu. Bahkan mikroorganisme yang selama ini komensal bisa jadi ganas
dan menimbulkan penyakit.
2.5 Diagnosis
2.5.1 Anamnesa
Virus HIV terutama berada di dalam cairan tubuh manusia.
HIV dapat ditularkan melaui darah, cairan sperma, cairan vagina
dan air susu ibu. Penularan HIV dapat terjadi melalui berbagai
cara, yaitu : kontak seksual, kontak dengan darah atau sekret yang
infeksius, ibu ke anak selama masa kehamilan, persalinan dan
pemberian ASI. Menurut WHO (1996), terdapat beberapa cara
dimana HIV tidak dapat ditularkan antara lain: kontak fisik,
memakai barang milik penderita, digigit nyamuk maupun serangga
dan binatang lainnya, mendonorkan darah bagi orang yang sehat
tidak dapat tertular HIV.
Menurut KPA (2007) gejala klinis terdiri dari 2 gejala yaitu
gejala mayor (umum terjadi) dan gejala minor (tidak umum
terjadi):
Gejala mayor:
a. Berat badan menurun lebih dari 10% dalam 1 bulan
b. Diare kronis yang berlangsung lebih dari 1 bulan
c. Demam berkepanjangan lebih dari 1 bulan

19
d. Penurunan kesadaran dan gangguan neurologis
e. Demensia/ HIV ensefalopati
Gejala minor:
a. Batuk menetap lebih dari 1 bulan
b. Dermatitis generalisata
c. Adanya herpes zoster multisegmental dan herpes zoster berulang
d. Kandidias orofaringeal
e. Herpes simpleks kronis progresif
f. Limfadenopati generalisata
g. Retinitis virus Sitomegalo
WHO (1990) menetapkan stadium-stadium pada pasien yang
terinfeksi HIV:
a. Stadium I : infeksi HIV asimptomatik dan tidak dikategorikan
sebagai AIDS
b. Stadium II : termasuk manifestasi membran mukosa kecil dan
radang saluran pernapasan atas yang berulang
c. Stadium III : termasuk diare kronik yang tidak dapat dijelaskan
selama > 1bulan, infeksi bakteri parah dan tuberkulosis
d. Stadium IV : termasuk toksoplasmosis otak, kandidiasis
esofagus,trakea,bronkus atau paru-paru dan sarkoma kaposi yang
merupakan indikator AIDS.
2.5.2 Pemeriksaan Fisik

20
Pada pasien dengan HIV/AIDS, dapat ditemukan beberapa
tanda khas sesuai dengan gejala klinis yang timbul. Pada paru
dapat ditemukan infiltrat atau cavitas akibat batuk lama yang
diderita. Keadaan umum pasien dapat menurun sampai lemah.
Pada mukosa mulut dapat ditemukan lesi keputihan yang nyeri saat
menelan (kandidiasis oral). Tetapi, tidak menutup kemungkinan
dapat ditemukan tanda-tanda lain pada pemeriksaan fisik sesuai
dengan keparahan penyakit.
2.5.3 Pemeriksaan Penunjang
Pemeriksaan penunjang yang dapat dilakukan pada pasien
HIV/AIDS yaitu darah lengkap, fotothorax. Untuk memastikan
seseorang terinfeksi virus HIV atau tidak dapat dilakukan
pemeriksaan CD4. Dimana pada pasien HIV kadarnya kurang
dari normal. (N= 1400-1500). Apabila fasilitas dan biaya
mencukupi dapat dilakukan tes serologis yaitu tes HIV-DNA,
HIV-RNA, PCR.
2.6 Penatalaksanaan
Pengobatan pada pasien HIV dapat dilakukan dengan perbaikan
keadaan umum, pemberian antibiotik untuk infeksi opportunistik, dan terapi
yang spesifik untuk menanggulangi virus HIV dapat diberikan
antiretroviral seperti nucleoside reverse transkriptase inhibitor (lamivudin,
abacavir, didanosin), non nucleoside reverse transcriptase inhibitor
(evafirenz, etravirin, nevirapin) dan inhibitor protease (lopinavir, indinavir,

21
fosamprenavir). Obat-obat ini hanya berperan dalam menghambat replikasi
virus tetapi tidak bisa menghilangkan virus yang telah berkembang.
2.7 Komplikasi
- Komplek demensia AIDS
- Toxoplasmosis
- Leukoensefalopati multifokal progresif
- Sarkoma kaposi
- Infeksi oportunitis lainnya
2.8 Prognosis
Sepuluh tahun setelah infeksi HIV, 50% penderita mengalami AIDS.
Bila tidak diatasi dengan segera, prognosis AIDS buruk karena virus HIV
menginfeksi sistem imun terutama sel CD4 menimbulkan destruksi sel
sehingga pada pasien dengan HIV rentan mengalami penyakit infeksi
oportunis.

22
BAB III
PENUTUP
3.1 Kesimpulan
Kandida merupakan mikroorganisme normal yang terdapat pada
mukosa dan kulit. Akan tetapi kandida dapat menjadi agen infeksius
oportunistik bila terjadi perubahan pada mukosa dan kulit akibat timbulnya
faktor predisposisi. Kandidiasis oral merupakan infeksi oportunistik pada
rongga mulut yang disebabkan oleh pertumbuhan berlebihan dari jamur
Kandida terutama Kandida albikan.
Kandidiasis oral dapat menyerang semua usia baik usia muda, usia tua
dan pada penderita defisiensi imun seperti AIDS.15 Pada pasien HIV/AIDS,
Kandida albikan ditemukan paling banyak yaitu sebesar 95%. Faktor
predisposisi terjadinya kandidiasis oral terdiri atas faktor lokal dan sistemik.
Faktor lokal mencakup xerostomia,penggunaan gigi tiruan,merokok,
kebersihan gigi dan rongga mulut jelek, diet tinggi karbohidrat, penggunaan
steroid dan antibiotik jangka lama. Faktor sistemik mencakup defisiensi imun
seperti HIV/AIDS, diabetes melitus, keganasan dan kemoterapi.
Klasifikasi kandidiasis oral dapat dibagi menjadi 3, yaitu: akut,kronis,
dan keilitis angularis. Penatalaksaan kandidiasis oral meliputi higienitas gigi
dan rongga mulut, obat-obatan antifungal baik lokal maupun sistemik, dan
berusaha menanggulangi faktor predisposisi. Komplikasinya dapat berubaha
infeksi kandida sistemik sedangkan prognosisnya tergantung dari penyakit
sistemik pasien.

23
DAFTAR PUSTAKA
Akpan A, Morgan R. 2008 ; Review Oral Candidiasis. Available at
http://www.postgradmedj.com/31/04/2012 [Diakses : 2 Oktober 2014]
Arayu S, Ummami R, Nuraniyati N, Mulyati KR, 2008 ; Diagnosa dan Identifikasi
Candidiasis. http://www.adasidna.blogspot.com/06/03/2010/candidiasis-diagnosa-dan-
identi. [Diakses : 2 Oktober 2014]
Lewis, Michael AO, Lamey PH. 1998. Tinjauan Klinis Penyakit Mulut (Clinical Oral
Medicine). ed 1. Widya Medika. Page 39-42
Ningsih, W, Sigit CR. 2010. Manifestasi klinis dan identifikasi spesies penyebab kandidiasis
oral pada pasien hiv/aids rsud dr. soetomo surabaya. BERKALA Ilmu Kesehatan Kulit
dan Kelamin. Page 22(1):11-6
Rasmaliah, 2001. Epidemiologi HIV/AIDS dan Penanggulangannya. Fakultas Kesehatan
Masyarakat Universitas Sumatera Utara, USU. Digitalized Library : 1 – 7. Available
from: http://library.usu.ac.id/download/fkm/fkm-rasmaliah3.pdf [Diakses : 2 Oktober
2014]
Depkes RI. 2010. Statistik Kasus HIV/AIDS di Indonesia sampai September 2009 Direktorat
Jenderal Pemberantasan Penyakit Menular & Penyehatan Lingkungan. Jakarta : Depkes
RI