Karsinoma Mamae.
-
Upload
friska-juliarty-koedoeboen -
Category
Documents
-
view
32 -
download
0
description
Transcript of Karsinoma Mamae.

Carsinoma Mammae
Friska Juliarty Koedoeboen
NIM 102008183
Kelompok B7

Carsinoma Mammae
Friska Juliarty Koedoeboen
102008183
B7
Fakultas Kedoteran Universitas Ukrida
Pendahuluan
Kanker payudara adalah kanker yang relatif sering dijumpai pada wanita di Amerika Serikat,
dan merupakan penyebab kematian utama pada wanita berusia antara 45 dan 64 tahun.
Kanker payudara mungkin ditemukan sewaktu masih in situ (masih lokal), atau ditemukan
sebagai neoplasma maligna (telah menyebar). Kanker payudara hampir selalu merupakan
adenokarsinoma dan biasanya timbul di duktus. Risiko seorang wanita di Amerika Serikat
mengidap kanker payudara pada suatu saat selama hidupnya adalah sekitar satu per delapan.
Insidens kanker payudara meningkat seiring dengan usia dan dipengaruhi oleh faktor genetik,
hormon, dan lingkungan. Pria dapat terjangkit kanker payudara walaupun kejadian tersebut
rendah.1
Pada tinjauan pustaka ini akan dibahas lebih lanjut mengenai kanker payudara, mulai dari
anamnesis, pemeriksaan fisik, pemeriksaan penunjang, diagnosis banding, etiologi,
epidemiologi, patofisiologi, manifestasi klinis, penatalaksanaan, prognosis, dan pencegahan.
Anamnesis
Benjolan payudara bisa diperhatikan oleh pasien, tampak dalam mamografi, atau ditemukan
saat melakukan pemeriksaan klinis/ ada banyak penyebab benjolan payudara di antaranya
karsinoma, abses, dan benjolan jinak.
Hal-hal yang perlu ditanyakan pada pasien dengan benjolan payudara adalah sebagai berikut:2
Keluhan utama dan onsetnya
Riwayat penyakit sekarang
Kapan pertama kali memperhatikan adanya benjolan? Bagaimana? Sejak saat itu
adakah perubahan ukuran atau sifat?
Adakah perubahan siklus menstruasi? Adakah sekret dari puting?
Adakah nyeri?
Adakah gejala lain? Limfadenopati? Demam? Benjolan lain? Penurunan berat
badan? Nyeri punggung?
1

Riwayat penyakit dahulu
Adakah benjolan payudara sebelumnya? Jika ya, terapinya apa (misalnya
mastektomi, eksisi lokal, radioterapi, kemoterapi, rekonstruksi payudara, atau
operasi lain pada payudara)?
Adakah riwayat penyakit serius lain?
Bagaimana riwayat kehamilan? Pernahkan pasien menjalani laktasi atau
menarche?
Obat-obatan
Pernahkah pasien mengkonsumsi estrogen atau tamoksifen?
Pernahkan pasien menjalani kemoterapi?
Riwayat keluarga
Adakah riwayat kanker payudara atau ovarium dalam keluarga (predisposisi
genetik BRCA1/2)?
Riwayat pribadi
Konsumsi alkohol, riwayat merokok, diet
Pemeriksaan Fisik
Inspeksi
Pada inspeksi, pasien dapat diminta untuk duduk tegak dan berbaring. Kemudian, inspeksi
dilakukan terhadap bentuk kedua payudara (simetris), warna kulit, lekukan, retraksi papila,
adanya kulit berbintik seperti kulit jeruk (peau d’ orange), ulkus, dan benjolan. Cekungan
kulit (dimpling) akan terlihat lebih jelas bila pasien diminta untuk mengangkat lengannya
lurus ke atas. Periksa juga apakah puting normal, melesak, atau mengeluarkan sekret.2,3
Palpasi
Palpasi lebih baik dilakukan pada pasien yang berbaring dengan bantal tipis di punggung
sehingga payudara terbentang rata. Palpasi dilakukan dengan ruas pertama jari telunjuk,
tengah, dan manis yang digerakkan perlahan-lahan tanpa tekanan pada setiap kuadran
payudara dengan alur melingkar atau zig-zag. Penilaian pada hakikatnya sama dengan
penilaian tumor di tempat lain. Pada sikap duduk, benjolan yang tak teraba ketika penderita
berbaring kadang lebih mudah ditemukan. Perabaan aksila pun lebih mudah dilakukan pada
posisi duduk. Palpasi juga dilakukan guna menentukan apakah benjolan melekat ke kulit atau
dinding dada.3
2

Jika pada perabaan terdapat benjolan, perlu diketahui di mana letaknya, sebesar apa,
konsistensinya: pada, lunak, kenyal, berbenjol-benjol dan sebagainya, ada atau tidaknya nyeri
tekan, adakah diskolorasi dan perlekatan.2
Dengan memijat halus puting susu, dapat diketahui adanya pengeluaran cairan, berupa darah
atau bukan. Pengeluaran darah dari puting payudara di luar masa laktasi dapat disebabkan
oleh berbagai kelainan, seperti karsinoma, papiloma di salah satu duktus, dan kelainan yang
disertai ektasia duktus.3
Periksa juga limfadenopati aksilaris dan tempat lain (supraklavikula). Periksa apakah lengan
normal atau membengkak. Cari kemungkinan penyebaran metastatik dan manifestasi
nonmetastatik dari keganasan yang menunjukkan tanda-tanda infeksi.2
Pemeriksaan Penunjang
Mamografi
Mamografi merupakan metode pilihan deteksi kanker payudara pada kasus kecurigaan
keganasan maupun kasus kanker payudara kecil yang tidak terpalpasi (lesi samar). Indikasi
mamografi antara lain kecurigaan klinis adanya kanker payudara, sebagai tindak lanjut
pascamastektomi (deteksi tumor primer kedua dan rekurensi di payudara kontralateral), dan
pasca-breast conserving therapy (BCT) untuk mendeteksi kambuhnya tumor primer kedua,
adanya adenokarsinoma metastatik dari tumor primer yang tidak diketahui asalnya, dan
sebagai program skrining.
Temuan mamograf yang menunjukkan kelainan yang mengarah ke keganasan antara lain
tumor berbentuk spikula, distorsi atau iregularitas, mikrokalsifikasi (karsinoma intraduktal),
kadang disertai pembesaran kelenjar limf. Hasil mamografi dikonfirmasi lebih lanjut dengan
FNAB, core biopsy, atau biopsi bedah.3
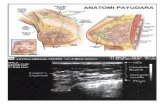
Ultrasonografi
USG berguna untuk menentukan ukuran lesi dan membedakan kista dengan tumor solid.
Sedangkan diagnosis kelainan payudaranya dapat dipastikan dengan melakukan pemeriksaan
FNAB, core biopsy, biopsi terbuka, atau sentinel node biopsy.3
MRI
MRI dilakukan pada:3
Pasien usia muda, karena gambaran mamografi yang kurang jelas pada payudara wanita
muda
Untuk mendeteksi adanya rekurensi pasca-BCT
3

Mendeteksi adanya rekurensi dini keganasan payudara yang dari pemeriksaan fisik dan
penunjang lainnya kurang jelas.
Imunohistokimia
Pemeriksaan imunohistokimia yang dilakukan untuk membantu terapi target, antara lain
pemeriksaan status ER (estrogen receptor), PR (progesterone receptor), c-erbB-2 (HER-2
neu), cathepsin-D, p53 (bergantung situasi), Ki67, dan Bcl2.
Seperti sel payudara normal, beberapa sel kanker payudara juga memiliki reseptor hormon
estrogen dan/atau progesteron dan tidak memiliki reseptor hormon sama sekali. Kanker
payudara yang memiliki reseptor estrogen, disebut ER(+), atau memiliki reseptor progesteron,
disebut PR(+), cenderung memiliki prognosis yang lebih baik karena masih peka terhadap
terapi hormonal. Dua dari tiga kanker payudara setidaknya memiliki satu reseptor hormon ini.
Satu dari lima kanker payudara memiliki sejenis protein pemicu pertumbuhan yang disebut
HER2/neu (disingkat HER2). Penderita kanker payudara HER2(+) memiliki gen HER2/neu
diekspresikan secara berlebihan. Kanker payudara yang memiliki status ER(-), PR(-), dan
HER2/neu(-), yang disebut sebagai tripel negatif, cenderung agresif dan prognosisnya buruk.3
Biopsi
Setiap ada kecurigaan pada pemeriksaan fisik dan mamogram, biopsi harus selalu dilakukan.
Jenis biopsi yang dapat dilakukan yaitu biopsi jarum halus (FNAB), core biopsy (jarum
besar), dan biopsi bedah. FNAB hanya memungkinkan evaluasi sitologi, sedangkan biopsi
jarum besar dan biopsi bedah memungkinkan analisis arsitektur jaringan payudara sehingga
ahli patologi dapat menentukan apakah tumor bersifat invasif atau tidak.3
Diagnosis
Diagnosis kerja pada kasus ini adalah carsinoma mammae, dengan diagnosis banding
karsinoma duktal invasif, dan karsinoma lobular invasif.
Karsinoma duktal invasif
Karsinoma duktal invasif merupakan bentuk keganasan payudara yang paling sering
ditemukan. Metastasis makro maupun mikroskopik ke kelenjar aksila terjadi pada 60% kasus.
Keganasan ini paling sering timbul pada wanita perimenopause dan pascamenopause pada
usia dekade kelima dan keenam, sebagai massa tunggal yang padat.3
Carsinoma lobular invasif
Karsinoma lobular invasif yang berasal dari epithelial lobus payudara ini merupakan 10% dari
seluruh keganasa payudara. Gambaran histopatologinya berupa sel kecil dan nuklei yang
bulat, nukleoli yang tidak jelas, dan sitoplasma yang sedikit. Pewarnaan khusus
4

mengkonfrmasi adanya musin intrasitoplasma yang menggantikan nukleus (signet ring cell
carcinoma). Gambaran klinis karsinoma lobular invasif bervariasi mulai dari asimtomatik
hingga berupa massa yang sangat besar. Biasanya massa tumor bersifat multifokal,
multisentrik, dan bilateral. Karena pertumbuhannya yang ganas dan gambaran mamografinya
sering menunjukkan lesi tumor yang lebih kecil dari yang sebenarnya, karsinoma lobular
invasif kadang sulit dideteksi.3
Etiologi
Terdapat berbagai faktor yang diperkirakan meningkatkan risiko kanker payudara, antara lain
faktor usia, genetik dan familial, hormonal, gaya hidup, lingkungan, dan adanya riwayat
tumor jinak. Separuh dari orang yang memiliki berbagai faktor-faktor di atas akan menderita
kanker payudara.3, 4
Usia
Semakin bertambahnya usia seseorang, insidens kanker payudara akan meningkat. Satu
dari delapan keganasan payudara invasif ditemukan pada wanita berusia di bawah 45
tahun. Dua dari tiga keganasan payudara invasif ditemukan pada wanita usia 55 tahun.
Pada perempuan, besarnya insidens ini akan berlipat ganda setiap 10 tahun, tetapi
kemudian akan menurun drastis setelah masa menopause.
Riwayat keluarga
Mempunyai saudara tingkat pertama yang menderita kanker payudara memberikan risiko
sebesar 1,4 sampai 13,6 (risiko meningkat bila saudara berusia muda saat pertama kali
didagnosis)
Genetika
1. Herediter (sekitar 10% kasus)
a. Mutasi gen BRCA1: berlokasi di lengan panjang kromosom 17, transmisi
dominan autosom, 54% kanker payudara pada usia 60, 30% risiko kanker
ovarium
b. Mutasi gen BRCA2: berlokasi di kromoso 13, 85% wanita berisiko seumur
hidup untuk menderita kanker payudara, 10-20% berisiko menderita kanker
ovarium, 6% berisiko seumur hidup untuk menderita kanker payudara pada
pria (peningkatan risiko 100 kali lipat dibanding populasi umum)
c. Sindroma Li Fraumeni: penghilangan germline p53 (53 adalah gen
supresor tumor yang normalnya menginduksi apoptosis pada sel yang
5

mengalami mutasi), meningkat pada tumor payudara, otak, dan adrenal,
maupun pada sarkoma dan leukemia.
2. Sporadis (sekitar 90% kasus)
a. Mutasi multipel telah teridentifikasi, termasuk onkogen HER2/neu, MYC,
CPY17 dan CCND1, dan gen supresor tumor p53, RB1, dan CDKN2.
b. Mutasi didapat pada BRCA1 dan BRCA2 jarang terjadi pada tumor
sporadik namun mungkin ada sedikit penurunan pada produk gen supresor
tumor tersebut
Reproduksi dan hormonal
1. Menarke awal (<12 tahun) atau menopause lambat (>55 tahun)
2. Nuliparitas atau kehamilan pertama terlambat (>30 tahun)
3. Kadar estradiol serum berkorelasi dengan kanker payudara pada wanita pra
maupun pascamenopause
4. Penggantian estrogen pascamenopause dan penggunaan estrogen penguat
kandungan
5. Penggunaan kontrasepsi hormonal eksogen dan kontrasepsi oral
6. Menyusui bayi menurunkan risiko terkena kanker payudara terutama bila masa
menyusui dilakukan selama 27-52 minggu
Lingkungan
1. Obesitas pada masa pascamenopause
2. Merokok: nikotin dan N-nitrosamin (karsinogen dalam asap rokok) terkonsentrasi
dalam jaringan payudara
3. Alkohol: lebih dari 30 sampai 60 gr/hari (2 sampai 5 minuman) dihubungkan
dengan peningkatan risiko kanker payudara. Alkohol meningkatkan kadar estrogen
endogen sehingga memengaruhi responsivitas tumor terhadap hormon.
4. Aktivitas fisik: olahraga selama 4 jam setiap minggu menurunkan risiko sebesar
30%
5. Lainnya masih dipelajari termasuk hidrokarbon aromatik polisiklik (polusi bahan
bakar minyak fosil), amina heterosiklik (daging yang dimasak terlalu matang), dan
radiasi pengion (risiko terbesar bila terpajan pada usia kurang dari 19 tahun)
Penyakit payudara proliferatif
1. Fibrokistik benigna mungkin berhubungan dengan sedikit peningkatan risiko
2. Hiperplasi atipikal meningkatkan risiko kanker payudara 4 kali lipat
6

Riwayat kanker payudara sebelumnya pada payudara kontralateral: 47% kasus akan
mengalami karsinoma in situ dengan 1% per tahun berkembang menjadi karsinoma
invasif.
Epidemiologi
Kanker payudara merupakan kanker tersering pada perempuan (22% dari semua kasus baru
kanker pada perempuan) dan menjadi penyebab utama kematian akibat kanker di dunia (14%
dari semua kematian kanker perempuan). Insidens tertinggi dijumpai di negara-negara maju
seperti Amerika Utara, Eropa Barat dan Utara, dan Australia, kecuali Jepang. Insidens tinggi
kanker payudara pada perempuan juga diamati di Amerika Selatan, terutama Uruguay dan
Argentina.
Saat ini terjadi peningkatan insidens kanker payudara di negara-negara yang sebelumnya
memiliki insidens rendah, seperti di Jepang dan Cina. Selain disebabkan oleh perubahan yang
signifikan dalam gaya hidup masyarakat Asia, peningkatan ini juga turut terjadi berkat
kemajuan teknologi diagnosis tumor ganas payudara.3
Sampai usia 80 tahun, risiko seumur hidup seorang wanita untuk terkena kanker payudara
adalah 1 dari 9.5,6
Di Indonesia, kanker payudara termasuk tersering ditemukan pada perempuan setelah kanker
serviks. Insidens kanker payudara meningkat sesuai dengan bertambahnya usia.7
Patofisiologi
Tumorigenesis kanker payudara merupakan proses multitahap, tiap tahapnya berkaitan
dengan satu mutasi tertentu atau lebih di gen regulator minor atau mayor. Terdapat dua jenis
sel utama pada payudara orang dewasa, yaitu sel mioepitel dan sel sekretorik lumen.
Secara klinis dan histopatologis, terjadi beragam tahap morfologis dalam perjalanan menuju
keganasan. Hiperplasia duktal, ditandai oleh proliferasi sel-sel epitel poliklonal yang tersebar
tidak rata yang pola kromatin dan bentuk inti-intinya saling bertumpang tindih dan lumen
duktus yang tidak teratur, sering menjadi tanda awal kecenderungan keganasan. Sel-sel di atas
relatif memiliki sedikit sitoplasma dan batas selnya tidak jelas dan secara sitologis jinak.
Perubahan dari hiperplasia ke hiperplasia atipik (klonal), yang sitoplasma selnya lebih jelas,
intinya lebih jelas dan tidak tumpang tindih, dan lumen duktus yang teratur, secara klinis
meningkatkan risiko kanker payudara.
Setelah hiperplasia atipik, tahap berikutnya adalah timbulnya karsinoma in situ, baik
karsinoma duktal maupun lobular. Pada karsinoma in situ, terjadi proliferasi sel yang
7

memiliki gambaran sitologis sesuai dengan keganasan, tetapi proliferasi sel tersebut belum
menginvasi stroma dan menembus membran basal.
Karsinoma in situ lobular biasanya menyebar ke seluruh jaringan payudara (bahkan bilateral)
dan biasanya tidak teraba dan tidak terlihat pada pencitraan. Sebaliknya, karsinoma in situ
duktal merupakan lesi duktus segmental yang dapat mengalami kalsifikasi sehingga memberi
penampilan yang beragam.
Setelah sel-sel tumor menembus membran basal dan menginvasi stroma, tumor menjadi
invasif, dapat menyebar secara hematogen dan limfogen sehingga menyebabkan metastasis.3
Manifestasi Klinis
Gambaran klinis pada kanker payudara adalah:5
Gejala yang paling sering terjadi
Massa (terutama jika keras, iregular, tidak nyeri tekan) atau penebalan pada
payudara, atau daerah aksila
Rabas puting payudara unilateral, persisten, spontan yang mempunyai karakter
serosanguinosa, mengandung darah, atau encer
Retraksi atau inversi puting susu
Perubahan ukuran, bentuk atau tekstur payudara (asimetris)
Pengerutan atau pelekukan kulit di sekitarnya
Kulit yang bersisik di sekeliling puting susu
Gejala penyebaran lokal atau regional
Kemerahan, ulserasi, edema, atau pelebaran vena
Perubahan peau d’orange (seperti kulit jeruk)
Pembesaran kelenjar getah bening aksila
Bukti metastasis
Pembesaran kelenjar getah bening supraklavikula dan servikal
Hasil rontgen toraks abnormal dengan atau tanpa efusi pleura
Peningkatan alkali fosfatase, kalsium, pindah tulang positif, dan/atau nyeri tulang
berkaitan dengan penyebaran ke tulang
Tes fungsi hati abnormal
8

Tabel 1. Penentuan Stadium Kanker Payudara8
Stadiu
m
Kriteria
I Tumor kurang dari 2 cm, tidak ada limfonodus (LN) terkena atau penyebaran luas.
IIa Tumor kurang dari 5 cm, tanpa keterlibatan LN, tidak ada penyebaran jauh.
Tumor kurang dari 2 cm dengan keterlibatan LN
IIb Tumor kurang dari 5 cm, dengan keterlibatan LN.
Tumor lebih besar dari 5 cm tanpa keterlibatan LN.
IIIa Tumor lebih besar dari 5 cm, dengan keterlibatan LN.
Semua tumor dengan LN terkena, tidak ada penyebaran jauh.
IIIb Semua tumor dengan penyebaran langsung ke dinding dada atau kulit.
Semua tumor dengan edema atau ulserasi kulit payudara.
IIIc Semua tumor dengan keterlibatan KGB infraklavikula atau supraklavikula.
IV Semua tumor dengan metastasis jauh.
Penatalaksanaan
Terapi dapat bersifat kuratif atau paliatif. Terapi kuratif dianjurkan untuk stadium I, II,
dan III. Pasien dengan tumor lokal lanjut (T3,T4) dan bahkan inflammatory carcinoma
mungkin dapat disembuhkan dengan terapi multimodalitas, tetapi kebanyakan hanya
bersifat paliatif. Terapi paliatif diberikan pada pasien dengan stadium IV dan untuk
pasien dengan metastasis jauh atau untuk karsinoma lokal yang tidak dapat direseksi.
A. Terapi secara pembedahan
1. Mastektomi partial (breast conservation)
Tindakan konservatif terhadap jaringan payudara terdiri dari reseksi tumor
primer hingga batas jaringan payudara normal, radioterapi dan pemeriksaan status KGB
(kelenjar getah bening) aksilla. Reseksi tumor payudara primer disebut juga sebagai
reseksi segmental, lumpectomy, mastektomi partial dan tylectomy. Tindakan konservatif,
saat ini merupakan terapi standar untuk wanita dengan karsinoma mammae invasif
stadium I atau II. Wanita dengan DCIS hanya memerlukan reseksi tumor primer dan
radioterapi adjuvan. Ketika lumpectomy dilakukan, insisi dengan garis lengkung
konsentrik pada nipple-areola complex dibuat pada kulit diatas karsinoma mammae.
Jaringan karsinoma diangkat dengan diliputi oleh jaringan mammae normal yang
9

adekuat sejauh 2 mm dari tepi yang bebas dari jaringan tumor. Dilakukan juga
permintaan atas status reseptor hormonal dan ekspresi HER-2/neu kepada patologis.
Setelah penutupan luka payudara, dilakukan diseksi KGB aksilla ipsilateral untuk
penentuan stadium dan mengetahui penyebaran regional. Saat ini, sentinel node biopsy
merupakan prosedur staging yang dipilih pada aksilla yang tidak ditemukan adanya
pembesaran KGB. Ketika sentinel node biopsy menunjukkan hasil negatif, diseksi KGB
akilla tidak dilakukan.
2.Modified Radical Mastectomy Modified radical mastectomy mempertahankan baik M.
pectoralis mayor and M. pectoralis minor, dengan pengangkatan KGB aksilla level I dan
II tetapi tidak level III. Modifikasi Patey mengangkat M. pectoralis minor dan diseksi
KGB axilla level III. Batasan anatomis pada Modified radical mastectomy adalah batas
anterior M. latissimus dorsi pada bagian lateral, garis tengah sternum pada bagian
medial, bagian inferiornya 2-3 cm dari lipatan infra-mammae dan bagian superiornya m.
subcalvia.
Seroma dibawah kulit dan di aksilla merupakan komplikasi tersering dari mastektomi
dan diseksi KGB aksilla, sekitar 30% dari semua kasus. Pemasangan closed-system
suction drainage mengurangi insidensi dari komplikasi ini. Kateter dipertahankan
hingga cairan drainage kurang dari 30 ml/hari. Infeksi luka jarang terjadi setelah
mastektomi dan kebanyakan terjadi sekunder terhadap nekrosis skin-flap. Pendarahan
sedang dan hebat jarang terjadi setelah mastektomi dan sebaiknya dilakukan eksplorasi
dini luka untuk mengontrol pendarahan dan memasang ulang closed-system suction
drainage. Insidensi lymphedema fungsional setelah modified radical mastectomy sekitar
10%. Diseksi KGB aksilla ekstensif, terapi radiasi, adanya KGB patologis dan obesitas
merupakan faktor-faktor predisposisi.
B. Terapi secara medikalis (non-pembedahan)
1. Radioterapi
Terapi radiasi dapat digunakan untuk semua stadium karsinoma mammae. Untuk
wanita dengan DCIS, setelah dilakukan lumpectomy, radiasi adjuvan diberikan untuk
mengurangi resiko rekurensi lokal, juga dilakukan untuk stadium I, IIa, atau IIb setelah
lumpectomy. Radiasi juga diberikan pada kasus resiko/kecurigaan metastasis yang
tinggi. Pada karsinoma mammae lanjut (Stadium IIIa atau IIIb), dimana resiko
rekurensi dan metastasis yang tinggi maka setelah tindakan pembedahan dilanjutkan
dengan terapi radiasi adjuvan.
10

2. Kemoterapi
a. Kemoterapi adjuvan
Kemoterapi adjuvan memberikan hasil yang minimal pada karsinoma mammae
tanpa pembesaran KGB dengan tumor berukuran kurang dari 0,5 cm dan tidak
dianjurkan. Jika ukuran tumor 0,6 sampai 1 cm tanpa pembesaran KGB dan dengan
resiko rekurensi tinggi maka kemoterapi dapat diberikan. Faktor prognostik yang tidak
menguntungkan termasuk invasi pembuluh darah atau limfe, tingkat kelainan histologis
yang tinggi, overekspresi HER-2/neu dan status reseptor hormonal yang negatif
sehingga direkomendasikan untuk diberikan kemoterapi adjuvan.
Contoh regimen kemoterapi yang digunakan antara lain siklofosfamid, doxorubisin, 5-
fluorourasil dan methotrexate. Untuk wanita dengan karsinoma mammae yang reseptor
hormonalnya negatif dan lebih besar dari 1 cm, kemoterapi adjuvan cocok untuk
diberikan. Rekomendasi pengobatan saat ini, berdasarkan NSABP B-15, untuk stadium
IIIa yang operabel adalah modified radical mastectomy diikuti kemoterapi adjuvan
dengan doxorubisin diikuti terapi radiasi.
b. Neoadjuvant chemotherapy
Kemoterapi neoadjuvan merupakan kemoterapi inisial yang diberikan sebelum
dilakukan tindakan pembedahan, dimana dilakukan apabila tumor terlalu besar untuk
dilakukan lumpectomy.
Rekomendasi saat ini untuk karsinoma mammae stadium lanjut adalah kemoterapi
neoadjuvan dengan regimen adriamycin diikuti mastektomi atau lumpectomy dengan
diseksi KGB aksilla bila diperlukan, diikuti kemoterapi adjuvan, dilanjutkan dengan
terapi radiasi. Untuk Stadium IIIa inoperabel dan IIIb, kemoterapi neoadjuvan
digunakan untuk menurunkan beban atau ukuran tumor tersebut, sehingga
memungkinkan untuk dilanjutkan modified radical mastectomy, diikuti dengan
kemoterapi dan radioterapi.
3. Terapi anti-estrogen
Dalam sitosol sel-sel karsinoma mammae terdapat protein spesifik berupa
reseptor hormonal yaitu reseptor estrogen dan progesteron. Reseptor hormon ini
ditemukan pada lebih dari 90% karsinoma duktal dan lobular invasif yang masih
berdiferensiasi baik.
11

Setelah berikatan dengan reseptor estrogen dalam sitosol, tamoxifen menghambat
pengambilan estrogen pada jaringan payudara. Respon klinis terhadap anti-estrogen
sekitar 60% pada wanita dengan karsinoma mammae dengan reseptor hormon yang
positif, tetapi lebih rendah yaitu sekitar 10% pada reseptor hormonal yang negatif.
Kelebihan tamoxifen dari kemoterapi adalah tidak adanya toksisitas yang berat. Nyeri
tulang, hot flushes, mual, muntah dan retensi cairan dapat terjadi pada pengunaan
tamoxifen. Resiko jangka panjang pengunaan tamoxifen adalah karsinoma
endometrium. Terapi dengan tamoxifen dihentikan setelah 5 tahun. Beberapa ahli
onkologi merekomendasikan tamoxifen untuk ditambahkan pada terapi neoadjuvan
pada karsinoma mammae stadium lanjut terutama pada reseptor hormonal yang positif.
Untuk semua wanita dengan karsinoma mammae stadium IV, anti-estrogen (tamoxifen),
dipilih sebagai terapi awal.
4. Terapi antibodi anti-HER2/neu
Penentuan ekspresi HER-2/neu pada semua karsinoma mammae yang baru
didiagnosis, saat ini direkomendasi. Hal ini digunakan untuk tujuan prognostik pada
pasien tanpa pembesaran KGB, untuk membantu pemilihan kemoterapi adjuvan karena
dengan regimen adriamycin menberikan respon yang lebih baik pada karsinoma
mammae dengan overekspresi HER-2/neu. Pasien dengan overekspresi Her-2/neu
mungkin dapat diobati dengan trastuzumab yang ditambahkan pada kemoterapi
adjuvan.
Komplikasi
Komplikasi yang dapat terjadi adalah metastasis. Tempat yang paling sering mengalami
penyebaran jauh atau sistemik adalah tulang, paru, pleura, hati, dan adrenal. Tempat yang
lebih jarang adalah otak, tiroid, leptomeningen, mata, perikardium, dan ovarium.5
Prognosis
Prognosis kanker payudara ditunjukkan oleh angka harapan hidup atau interval bebas
penyakit. Prognosis penderita keganasan payudara diperkirakan buruk jika usianya muda,
menderita kanker payudara bilateral, mengalami mutasi genetik, dan adanya triple negative
yaitu grade tumor tinggi dan seragam, reseptor ER, PR, dan HER-2 yang negatif.3
12

Tabel 2. Persentase Harapan Hidup Lima Tahun Penderita Kanker Payudara3
Stadium Persentase harapan hidup 5 tahun
0 100%
I 100%
IIA 92%
IIB 81%
IIIA 67%
IIIB 54%
IIIC Angka harapan hidup lima tahun untuk stadium IIIC belum didapatkan karena
stadium ini baru didefinisikan akhir-akhir ini
IV 20%
Pencegahan
Karsinoma payudara dapat dicegah dengan memahami faktor risiko dan kemudian
menghindarinya. Seorang wanita yang memiliki riwayat keluarga menderita kanker payudara
atau ovarium, sebaiknya melakukan pemeriksaan payudara sendiri (SADARI) sebulan sekali
sekitar hari ke-8 menstruasi baik untuk dilakukan sejak usia 18 tahun dan mamografi setiap
tahunnya sejak usia 25 tahun.
Obat profilaksis yang sampai saat ini diakui sebagai profilaksis keganasan payudara adalah
tamoksifen. Sebagai antagonis estrogen, tamoksifen sebagai terapi adjuvan kanker payudara
terbukti dapat menurunkan insidens kanker payudara primer kedua pada payudara
kontralateral. Walaupun terbatas pada kanker payudara yang ER+, tamoksifen sebagai
profilaksis juga menurunkan insidens perkembangan menjadi kanker payudara yang invasif
pada LCIS, kelainan duktal atipik, dan hiperplasia lobular.
Mamografi dapat digunakan sebagai skrining kanker payudara, terutama pada perempuan
yang berada dalam masa pascamenopause atau 50 tahun ke atas terbukti menurunkan 33%
angka mortalitas kanker payudara. Jika terjadi peningkatan densitas payudara pada
mamografi, risiko kanker payudara meningkat.
Seseorang yang berisiko tinggi menderita kanker payudara karena memiliki riwayat familial
dan genetik serta mutasi gen supresor tumor (BRCA1, BRCA2, atau CHEK) dapat
dipertimbangkan untuk menjalani mastektomi bilateral da salfingo-ooforektomi bilateral
preventif, meskipun penderita tidak menunjukkan gejala.3
13

Selain itu, disarankan juga untuk berhenti merokok, mengurangi asupan alkohol, banyak
berolah raga, mengurangi asupan lemak, dan menurunkan berat badan. Pemberian suplemen
vitamin E dan antioksidan memiliki kecenderungan menurunkan risiko, terutama pada wanita
pasca-menopause. Serat mengubah enzim mikroba usus dan menurunkan jumlah estrogen
yang direabsorbsi dari usus, juga menghasilkan fitoestrogen yang berkompetisi untuk
mendapat tempat pengikatan reseptor estrogen.4
Kesimpulan
Karsinoma mammae adalah kanker yang paling sering diderita oleh perempuan dan penyebab
utama kematian akibat kanker pada perempuan. Diagnosis karsinoma mammae dapat
ditegakkan dengan anamnesis, pemeriksaan fisik, dan pemeriksaan penunjang, seperti
mammografi atau USG. Dari jaringan asal kanker, penyakit ini dapat dibedakan menjadi
karsinoma duktal invasif dan karsinoma lobular invasif. Penyakit ini dipengaruhi oleh banyak
faktor dan merupakan proses multitahap. Penatalaksanaan dapat dilakukan mulai dari
pembedahan, radioterapi, dan terapi sistemik. Komplikasi yang dapat terjadi sama seperti
kanker pada umumnya, yaitu metastasis ke organ-organ lain. Prognosis penyakit ini bervariasi
tergantung stadiumnya, namun secara umum buruk. Pencegahan dapat dilakukan dengan
memahami faktor risiko dan menghindarinya.
14

Daftar Pustaka
1. Corwin EJ. Buku saku patofisiologi. Edisi 3. Jakarta: EGC; 2009: 802.
2. Gleadle J. At a glance: anamnesis dan pemeriksaan fisik. Jakarta: Erlangga; 2005: 91.
3. Sjamsuhidajat R, Karnadihardja W, Prasetyono TOH, Rudiman R. Buku ajar ilmu bedah
sjamsuhidajat-de jong. Edisi 3. Jakarta: EGC; 2012: 473-91.
4. Brashers VL. Aplikasi klinis patofisiologi: pemeriksaan & manajgemen. Jakarta: EGC;
2008: 131.
5. Davey P. At a glance medicine. Jakarta: Erlangga; 2003: 340.
6. Otto SE. Buku saku keperawatan onkologi. Jakarta: EGC; 2005: 99.
7. Tim Penanggulangan & Pelayanan Kanker Payudara Terpadu Paripurna RS Kanker
Dharmais. Penatalaksanaan kanker payudara terkini. Jakarta: Pustaka Populer Obor;
2003: 2.
8. Schwartz SI. Intisari prinsip-prinsip ilmu bedah. Edisi 6. Jakarta: EGC; 2000: 232.
9. Chandrasoma MD dan Clive R, Taylor. Ringkasan Patologi Anatomi. Edisi kedua.
Jakarta : EGC. 2006.
10. Kapita Selekta Kedokteran. edisi 3. Jilid II, Media Aesculapius FKUI, Jakarta. 2000
15

16

1 Corwin EJ. Buku saku patofisiologi. Edisi 3. Jakarta: EGC; 2009: 802.2 Gleadle J. At a glance: anamnesis dan pemeriksaan fisik. Jakarta: Erlangga; 2005: 91.3 Sjamsuhidajat R, Karnadihardja W, Prasetyono TOH, Rudiman R. Buku ajar ilmu bedah sjamsuhidajat-de jong. Edisi 3. Jakarta: EGC; 2012: 473-4 Brashers VL. Aplikasi klinis patofisiologi: pemeriksaan & manajgemen. Jakarta: EGC; 2008: 131.5 Davey P. At a glance medicine. Jakarta: Erlangga; 2003: 340.6 Otto SE. Buku saku keperawatan onkologi. Jakarta: EGC; 2005: 99.7 Tim Penanggulangan & Pelayanan Kanker Payudara Terpadu Paripurna RS Kanker Dharmais. Penatalaksanaan kanker payudara terkini. Jakarta: Pustaka Populer Obor; 2003: 2.8 Schwartz SI. Intisari prinsip-prinsip ilmu bedah. Edisi 6. Jakarta: EGC; 2000: 232.