Word CA Mamae Case
-
Upload
fathin-rahmani-salman -
Category
Documents
-
view
41 -
download
11
description
Transcript of Word CA Mamae Case

BAB I
STATUS PASIEN
IDENTITAS
Nama : Ny. T
Usia : 46 Tahun
Status : Menikah
Pekerjaan : Ibu rumah tangga
Agama : Islam
Alamat : sawah gede
Tgl. Masuk RS: 4 juli 2015
ANAMNESIS
Keluhan Utama :
Benjolan di payudara kiri, sejak 1 tahun lalu
Riwayat Penyakit Sekarang :
Os mengeluh terdapat benjolan di payudara kiri yang sudah dirasakan sejak 1 tahun lalu.
Benjolan awalnya berukuran kecil 1cm, lama kelamaan ukuran benjolan semakin
membesar kira-kira berukuran 5x5 cm. Benjolan tidak terasa nyeri. Tidak ada cairan yang
keluar dari benjolan, tidak terdapat luka di sekitar benjolan . Os mengeluh nafsu makannya
berkurang sejak mulai sakit, Os juga mengaku berat badannya menurun. Os tidak merasa
pusing, demam (-), sesak (-), mual (-), muntah (-), BAB lancar, BAK lancar.
Riwayat Penyakit Dahulu :
Pasien mengaku tidak pernah mengalami keluhan seperti ini sebelumnya, riwayat benjolan
lain di tubuh sebelumnya (-), Riwayat operasi sebelumnya (-),Hipertensi (-), kencing
manis/DM (-)
Riwayat Penyakit Keluarga :
Dikeluarga tidak ada yang sakit seperti ini

riwayat penyakit kanker pada keluarga disangkal
Pada keluarga pasien tidak ada yang mempunyai keluhan kencing manis/DM (-).
Riwayat Pengobatan :
Pasien mengaku belum pernah berobat.
Riwayat Psikososial :
Pasien mengaku tidak merokok, tidak mengkonsumsi alkohol. Pasien mempunyai 2 orang
anak dan ketiga anaknya diberi ASI.
Riwayat Menstruasi
Menstruasi pertama pasien saat usia 14 tahun, teratur sebulan sekali dengan durasi
menstruasi ± 7 hari, pengeluaran darah cukup, tidak berlebihan atau terlalu sedikit.
PEMERIKSAAN FISIK
Keadaan Umum
Keadaan umum : tampak sakit sedang
Kesadaran : Compos Mentis
Tanda vital
TD : 120/70 mmHg
Nadi : 82x/menit
Napas : 20x/menit
Suhu : 36,5o C
Status Generalisata
Kepala : Normocephal, rambut warna hitam, rontok (-)

Mata : Konjungtiva anemis (-/-), Sklera ikterik (-/-)
Hidung : Tidak tampak adanya deformitas, tidak tampak adanya secret,
tidak tampak adanya perdaharan/epistaksis.
Leher : pembesaran KGB, Pembesaran thyroid (-), Pembesaran KGB supra
klavikula (-).
Thorax :
Paru-paru
Inspeksi : normochest, pergerakan dada simetris, tidak ada luka bekas operasi
Palpasi : tidak ada pergerakan dada yang tertinggal, nyeri tekan (-), vokal fremitus sama simetris dekstra sinistra.
Perkusi : sonor di seluruh lapangan paru
Auskultasi : vesikular (+/+) normal, Ronkhi (-/-), Wheezing (-/-)
Jantung
BJ I dan II murni regular
Murmur (-), gallops (-)
Abdomen
Inspeksi : distensi abdomen (-), luka bekas operasi (-)
Palpasi : Supel, Nyeri tekan (-), hepatomegali (-), spleenomegali (-)
Perkusi : timpani di seluruh kuadran abdomen
Auskultasi : Bising usus (+) normal.
Ekstremitas atas : akral hangat, RCT < 2 detik, edema (-/-), sianosis (-/-)
Ekstremitas bawah : akral hangat, RCT < 2 detik, edema (-/-), sianosis (-/-)

Status Lokalis
a/r mammae sinistra
Inspeksi
Tampak kemerahan pada bagian benjolan dipayudara, payudara tampak tidak simetris kanan kiri,
retraksi papil (+), Skin dimpling (-), Peau’de orange (-), Nipple discharge (-), Ulkus (-)
Palpasi
Benjolan berukuran ± 5x5 cm, permukaan tidak rata, konsistensi keras, terfiksir, nyeri tekan (-)
a/r axilla dextra-sinistra
Tidak teraba benjolan di
axilla dekstra dan
teraba benjolan di
axila sinistra
diame3ter 0,5
sebanayk 2 buah
a/r Supra clavicula
dekstra-sinistra
tidak teraba
benjolan di supra
klavikula dextra
dan sinistra
Pemeriksaan Hasil Nilai Rujukan
Satuan
HEMATOLOGIHematologi Rutin
Hemoglobin 10.7 12-16 g/µL
Hematokrit 32.0 37-47 %Eritrosit 3.75 4,2-5.4 10 /µL
Leukosit 5.1 4.8-10.8 10 /µL
Trombosit 436 150-450 10 /µL
MCV 85.3 80-94 /L
MCH 28.3 27-31 Pg
MCHC 33.1 33-37 %
RDW-SD 47.6 37-54 fL
PDW 12.2 9-14 fL
MPV 10.0 8-12 fL
DifferentialLYM % 31.1 26-36 %
MXD % 1`2.5 0-11 %
NEU % 56.4 40-70 %AbsolutLYM # 1.60 1,00-1,43 10 /µLMXD # 0.60 0-1,2 10 /µLNEU # 2.90 1,8-7,6 10 /µLLED (auto)
*30

KIMIA KLINIK
Glukosa Darah
GDP 93 70-110 Mg%

Rttsrdt Fungsi hatiAST(SGOT) 23 15-37 U/LALT(SGPT) 28 12-78 U/LFungsi ginjal
Ureum 9.5 10-50 Mg%Kreatinin 0.5 0.5-1.0 Mg%Elektrolit
Natrium (Na) 140.7 135-148 mEq/LKalium (K) 2.98 3,50-5,30 mEq/LCalcium ion *1,07 1,15-1,29 Mmol/LIMUNOSEROLOGI
Hepatitis marker
HbsAg Non reaktif Non reaktif Index
Foto ThorakKesan :kardiomegali tanpa bendungan paru
Efusi pleura kanan dd/penebalanm pleura
Tidak tampak TB paru aktif
Dilakukan biopsi
Hasil PA menunjukan keganasan
RESUME
Wanita 46 tahun, Os mengeluh terdapat benjolan di payudara kiri yang sudah dirasakan
sejak 1 tahun lalu. Benjolan awalnya berukuran kecil 1cm, lama kelamaan ukuran benjolan
semakin membesar kira-kira berukuran 5x5 cm. Benjolan tidak terasa nyeri. Tidak ada cairan

yang keluar dari benjolan, tidak terdapat luka di sekitar benjolan . Os mengeluh nafsu makannya
berkurang sejak mulai sakit, Os juga mengaku berat badannya menurun. Os tidak merasa
pusing, demam (-), sesak (-), mual (-), muntah (-), BAB lancar, BAK lancar.
Pemeriksaan fisik
TD : 120/70 mmHg
Nadi : 82x/menit
Napas : 20x/menit
Suhu : 36,5o C
Status Lokalis
a/r mammae sinistra
Inspeksi
Tampak kemerahan pada bagian benjolan dipayudara, payudara tampak tidak simetris kanan kiri
Palpasi
Benjolan berukuran ± 5x5 cm, permukaan tidak rata, konsistensi keras, terfiksir, nyeri tekan (-)
Tumor Primer (T)
Tx Tumor pimer tidak dinilai
Tis Carcinoma in situ (LCIS atau DCIS) atau paget’s disease pada puting tanpa tumor
T1 Tumor ≤2 cm
T1a Tumor ≥0.1 cm, ≤0.5 cm
T1b Tumor >0.5 cm, ≤1 cm
T1c Tumor >1 cm, ≤2 cm
T2 Tumor >2 cm, ≤5 cm
T3 Tumor >5 cm

T4 Tumor dalam berbagai ukuran dengan perluasan sampai ke dinding dada atau kulit
T4a Tumor meluas sampai dinding dada (tidak termsk m. pectoralis)
T4b Tumor meluas ke kulit dengan ulserasi, edema dan nodul satelit
T4c Gabungan T4a dan T4b
T4d Karsinoma inflamatory
Pembuluh Limfe/Node (N)
N0 Tidak ada keterlibatan kel.limfe regional, tidak diteliti lebih jauh
N0 (i-) Tidak ada keterlibatan kel.limfe regional, IHC (-)
N0 (i+) Keterlibatan kel.limfe mencakup <0.2 mm
N0
(mol-)
Tidak ada keterlibatan kel.limfe, PCR (-)
N0
(mol+)
Tidak ada keterlibatan kel.limfe, PCR (+)
N1 Metastasis ke kel.limfe axilla 1-3 dan atau int. mammary (+) dari biopsy
N1(mic) Micrometastasis (>0.2 mm, none >2.0 mm)
N1a Metastasis ke kel.limfe axilla 1-3
N1b Metastasis ke kel.limfe int. mammary dengan biopsy sentinel
N1c Metastasis ke kel.limfe axilla 1-3 dan kel. limfe int. Mammary dengan
biopsy
N2 Metastasis ke kel.limfe axilla 4-9 atau int. mammary disertai klinik (+)
tanpa metastasis ke axilla
N2a Metastasis ke kel.limfe axilla 4-9 paling tidak 1 >2.0 mm

N2b Int. mammary klinik nampak, kel.limfe axilla (-)
N3 Metastasis ke ≥10 kel.limfe axilla atau kombinasi metastasis kel.limfe
axilla dan int. mammary metastasis
N3a ≥10 kel.limfe axilla (>2.0 mm), atau kel.limfe infraclavicular
N3b Klinik int. mammary (+) ≥1 kel.limfe (+) atau >3 kel.limfe axilla (+)
dengan int. mammary (+) dari biopsy
N3c Metastasis ke ipsilateral supraclavicular nodes (IAN)
M (Metastasis)
Tidak terdapat metastasi jauh
Terdapat metastasis jauh
Diagnosis :
Tumor Mammae sinistra suspek ganas dengan T4bN1aMx

BAB II
TINJAUAN PUSTAKA
2.1 Epidemiologi
Kanker mammae adalah kanker yang paling sering terjadi pada wanita diseluruh dunia.
Insiden kanker mammae yang sangat tinggi terjadi hampir di semua negara, termasuk di AS,
Canada, Australia dan negara-negara Eropa, menujukan angka kejadian sebesar 67,3-
86,3/100.000 populasi per tahun kecuali Jepang. Sedangkan di negara-negara sub-Saharan
Africa dan Asia angka kejadian pertahun mencapai 30/100.000 populasi.1 ACS (American
Cancer Society) memperkirakan inseiden kanker mammae sebesar 29% dan 16% dari jumlah
tersebut diperkirakan meninggal dunia. Data dari Surveilance, Epidemyology End Result
(SEER) melaporkan bahwa wanita kulit putih di Amerika Serikat mempunyai resiko terkena
kanker mammae sebesar 13,1% dibandingkan dengan wanita kulit hitam di Africa hanya
sebesar 9,6%.4
Angka kejadian kanker mammae diperkirakan terus meningkat sesuai umur. Pada usia 25
tahun kanker mammae menyerang 5/100.000 populasi, pada usia 50 tahun menyerang
150/100.000 populasi dan pada usia 75 tahun kanker mammae menyerang 200/100.000
populasi. Insiden kanker mammae pada pria diperkirakan < 1% yaitu sebesar 2,5/100.000
populasi.2
2.2 Embriologi
Mammae berasal dari perkembangan extodermal garis susu (milk streak) sejak minggu
ke-5 atau ke-6 pembentukan fetus. Pada masa awal kehidupan janin, milk streak terbentang
sepanjang axilla sampai pubis namun pada akhir trimester pertama milk streak menjadi atrofi
kecuali pada bagian dada yang akan berkembang menjadi puting susu. Sedangkan ductus dan
lobulus susu berasal dari extodermal yang tumbuh ke dalam, sehingga mammae dapat
berkembang menjadi suatu organ.3
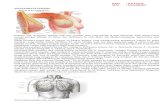
2.3 Anatomi

Mammae adalah modifikasi dari kelenjar keringat yang berkembang di bagian anterior
tubuh dan bagian lateral dari thorax. Secara umum perkembangan mammae akan meluas ke
bagian superior (costa II), bagian inferior (costa VI), bagian medial (sternum) dan bagian
lateral (garis mid axilla). Sedangkan kompleks puting-areola terletak antara costa IV dan V.6
Mammae terdiri dari kelenjar susu, jaringan ikat dan jaringan lemak. Masing-masing
kelenjar susu terdiri dari 15-20 lobus, dan mempunyai mempunyai ductus lactiferus.
Terdapat ligament yang terbentang sepanjang fascia pektoralis profunda sampai lapisan
fascia superfisialis di dalam dermis yang berfungsi menyokong mammae, disebut sebagai
Ligamentum Cooper’s.1
Areola adalah daerah hiperpigmentasi yang melingkari puting susu, disekeliling aerola
terdapat Montgomery tubercles yang berukuran kecil dan dapat melumasi seluruh daerah
puting-aerola selama laktasi. Epitel pada aerola adalah sel epitel khusus yang dapat
berkontraksi dibawah pengaturan oksitosin dan dapat mengeluarkan air susu selama
menyusui.3
Parietal pleural
Visceral pleural
Intercostal muscle
Pectoralis mayor muscle
Pectoralis mayor fascia
Nipple
Subcutaneous fatty tissue
Cooper’s ligament
Clavicula

Mammae diperdarahi oleh a.mamary interna (a.thoracic interna) dan a.thoracic lateral.
Kedua arteri tersebut berasal dari a.axillary yang masing-masing masuk ke mammae melalui
bagian atas medial dan bagian atas lateral mammae. Cabang dari arteri-arteri tersebut saling
beranastomose. Selain itu a.mammary interna mempercabangkan a.intercostal posterior yang
memperdarahi bagian dalam dari mammae.6
Pembuluh darah vena akan mengikuti pembuluh darah arteri dengan drainase vena
menuju axilla. Tiga kelompok vena yang paling berperan adalah v.axilla (yang mempunyai
peran utama dalam drainase), v.torakalis interna dan v.intercostal posterior. Pleksus vertebra
Batson's dari v.paravertebra yang berjalan sepanjang tulang belakang dan memanjang dari
dasar tengkorak ke sacrum, dapat memberikan rute metastasis kanker payudara ke tulang
belakang, tengkorak, tulang panggul, dan sistem saraf pusat.1
Di bagian dalam dari m.pectoralis mayor terdapat m.pectoralis minor yang berhubungan
dengan letak pembuluh limfe axilla, pembagian pembuluh limfe pada daerah tersebut
dimaksudkan untuk mempermudah pembedahan dan mempermudah menilai stadium
a.axilla a.mammary interna
a.thoracic lateral
a.intercostal posterior

kanker. Tingkat I adalah pembuluh limfe axilla yang terletak dari lateral sampai batas lateral
m.pectoralis minor. Tingkat II terdapat tepat di bagian dalam m.pectoralis minor. Bagian III
adalah pembuluh limfe yang terletak dari medial sampai batas medial dari m.pectoralis
minor dan termasuk pembuluh limfe subclavicular. Rotter’s node atau pembuluh limfe
intrapectorial terletak antara m.pectoralis mayor dan m.pectoralis minor. 3
Persyarafan pada mammae sangat penring diketahui terutama saat akan dilakukan
operasi, karena jika ada trauma pada salah satu persarafan disekitar mammae maka akan
berpengaruh terhadap fungsi otot yang ada pada mammae. Persarafan yang terkait adalah:5
Nervus Otot yang dipersarafi Kelainan jika terjadi
trauma
Long thoracic
nervus
m.serratus anterior Skapula terangkat
I
II
III

n.thoracodorsal m.latissimus dorsi Tidak dapat mengangkat
badan dari posisi duduk
n. pectoralis medial
dan lateral
m.pectoralis mayor dan
minor
Kelemahan otot pectoralis
n.intercostobrachia
l
Melewati axilla menuju
lengan
Baal pada area persarafan
Mammae yang mature terdiri dari 3 tipe jaringan yaitu : epitel glandular, stroma fibrosa
dan struktur penyokong, serta lemak. Sel yang terinfiltrasi, termasuk limfosit dan makrofag
juga ditemukan dalam mammae. Pada wanita muda jaringan yang paling dominan adalah
epitel dan stroma, yang akan digantikan oleh jaringan lemak setelah menopause.7
Kelenjar mammae mempercabangi kelenjar-kelenjar susu yang mempunyai pola radial dari
komplek puting-areola. Keadaan tersebut menggambarkan ductus lactiferus yang akan
berakhir di lobus terminal. Dari lobus terminal, duktus-duktus tersebut akan membentuk
duktus lactiferus dan akan masuk ke sinus lactiferus kemudian keluar melalui 10-15
orifisium pada puting susu. Duktus tersebut terdiri dari epitel kubus yang akan berubah pada
permukan puting susu menjadi epitel skuamosa. 7
2.4 Fisiologi
Perkembangan dan fungsi payudara tergantung dari beberapa rangsang hormonal termasuk
estrogen, progresteron, prolactin, hormon tiroid, kortisol dan growth hormon. Estrogen,
progresteron dan prolaktin memiliki efek yang sangat penting untuk perkembangan dan
fungsi mammae. Estrogen mengawali perkembangan duktus sementara progresteron
bertanggung jawab terhadap diferensiasi epitel dan perkembangan lobus mammae. Prolactin
adalah hormon utama yang dapat merangsang lactogenesis pada kehamilan tua dan masa
menyusui. Hormon tersebut juga memperbaharui regulasi reseptor-reseptor hormon dan
merangsang perkembangan epitel mammae.1
Mammae berkembang selama pubertas karena peran mammotrophic hormon, ada lima fase
perkembangan payudara menurut Tanner. Fase I (8-10 tahun) adalah penonjolan puting susu
tanpa disertai perkembangan kelenjar susu. Fase II (10-12 tahun) pembentukan gundukan
kelenjar susu atau pembentukan kelenjar subaerolar. Fase III (11-13 tahun) penambahan

jumlah kelenjar dan peningkatan pigmentasi daerah aerola. Fase IV (12-14 tahun)
peningkatan pigmentasi dan penambahan luas aerola. Fase V ( 13-17 tahun) merupakan fase
akhir dimana perkembangan dan pembentukan payudara menjadi sempurna. 3
Peningkatan drastis estrogen dan progresteron pada siklus ovarium dan placenta terjadi
selama masa kehamilan, yang mengawali perubahan mencolok dari bentuk dan substansi
mammae. Mammae membesar seiring dengan proliferasi epitel, penggelapan areola dan
tubulus Montgomery menjadi menonjol. Pada masa awal kehamilan, duktus bercabang dan
berkembang, selama trimester tiga, lemak terakumulasi disekitar epitel dan colostrum
mengisi sinus dan ductus yang kosong. Pada akhir kehamilan, prolaktin merangsang
pengeluaran lemak susu dan protein.1
Pada masa menopause terjadi penurunan sekresi estrogen dan progresteron oleh ovarium
dan involusi ductus pada mammae. Jaringan ikat sekitar meningkat dan jaringan mammae
(kelenjar mammae) digantikan oleh jaringan lemak.6
Duktus – duktus akan berakhir pada duktus terminal yang disebut acini. Pada acini
terdapat kelenjar pembuat air susu yang bersama-sama dengan duktus-duktus kecil lainnya
yang disebut lobulus. Acini terbentuk dari jaringan ikat longgar yang terdiri dari pembuluh
darah, limfosit dan mononuklear sel. 6
2.5 Patologi Penyakit
2.5.1 Etiologi
- Mutasi gen
Kanker mammae dapat berasal dari mutasi satu atau lebih gen penting dalam tubuh. Gen-
gen tersebut yaitu BRCA-1 pada (17 q 21), p53 pada (17 p 13), BRCA-2 pada (13) dan
pada pria biasanya dihubungkan dengan mutasi androgen-receptor gen pada (kromosm
Y). 2
- Terpapar radiasi

Terpapar radiasi adalah penyebab kanker mammae yang paling tidak bisa dipungkuri
terutama pada wanita muda. Hasil penelitian membuktikan wanita muda yang menjalani
terapi radiasi karena Limfoma Hodgkin memiliki resiko terkena kanker mammae 75x
lebih besar daripada wanita seusianya yang tidak terpapar radiasi. 1
- Hormonal
Telah terukti bahwa hormon ikut berperan dalam pembentukan kanker mammae. Hormon
estrogen baik tunggal maupun kombinasi dengan progresteron pada beberapa sedian
kontrasepsi oral penggunaan jangka panjang meningkatkan resiko terjadinya kanker
mammae.2 Berhubungan dengan peningkatan estrogen tersebut, faktor-faktor yang
meningkatkan jumlah siklus menstruasi seperti menarke dini, nulipara, melahirkan anak
pertama pada usia >30 tahun (ada perubahan pada epitel terminal payudara) dan
menopause terlambat juga akan meningkatkan resiko kanker mammae. Sedangkan
pengurangan siklus menstruasi dianggap mengurangi resiko kanker mammae seperti
banyak beraktifitas dan menyusui.
- Diet
Penyebab kanker mammae pada wanita muda biasanya juga dapat disebabkan oleh
konsumsi makanan tinggi lemak dan gula. Penelitian menyatakan bahwa diet tinggi
lemak atau obesitas berhubungan dengan peningkatan sekresi hormon adrenal yaitu
konversi androstenedione ke estron oleh jaringan lemak dan terus berlangsung sampai
menopause. Akhirnya tumor-promoting steroid hormons yang larut dalam lemak akan
terakumulasi dalam jaringan mammae. 1,2
- Alkohol
Penelitian juga menunjukkan bahwa risiko kanker payudara meningkat pada wanita yang
mengkonsumsi alkohol. Konsumsi alkohol dikenal meningkatkan kadar serum estradiol
yang ikut meningkatkan kadar estrogen dalam tubuh.1
2.5.2 Faktor Resiko 5
- Menarke dini (<12 tahun)
- Menopause lama (>55 tahun)
- Nulipara / hamil pertama pada usia >30 tahun
- Ras kulit putih

- Usia tua (>40 tahun)
- Riwayat kanker mammae di keluarga terutama ibu, anak perempuan dan saudara
perempuan
- Predisposisi genetik
- Riwayat menderita kanker mammae sebelumnya
- Pernah melakukan biopsy mammae
- DCIS (Ductal Carcinoma In Situ) atau LCIS (Lobular Carcinoma In Situ)
- Hyperplasia duktus atau lobulus yang atipical
- Pemeberian estrogen postmenopause
- Terpapar radiasI
2.5.3 Patologi
Klasifikasi Kanker Mammae Primer
Non Invasive
Ephitelial CancerInvasive Ephitelial Cancer
Mixed Connective
and Epithelial Tumor
- Lobular
Carcinoma In Situ
(LCIS)
- Ductal Carcinoma
In Situ (DCIS)
- Tipe papillar,
cribriform,
solid dan
comedo.
- Invasive Lobular Carcinoma
(10%-15%)
- Invasive Ductal Carcinoma
- NOS (50%-70%)
- Tubular carcinoma (2%-3%)
- Mucinous/colloid carcinoma
(2%-3%)
- Medullary carcinoma (5%)
- Invasive cribriform
carcinoma (1%-3%)
- Invasive papillary carcinoma
(1%-2%)
- Adenoid cystic carcinoma
(1%)
- Metaplastic carcinoma (1%)
- Phyllodes tumor
benign and
malignant
- Carcinosarcoma
- Angiocarcinoma

Karsinoma mammae noninvasif secara luas dibagi menjadi dua jenis utama: LCIS dan
DCIS (atau karsinoma intraductal). LCIS, pernah dianggap sebagai lesi ganas, kini dianggap
lebih sebagai faktor risiko perkembangan kanker mammae. Dinamakan LCIS jika terjadi
pada lobulus diperluas sampai asini dan isinya. DCIS adalah lesi lebih heterogen, dan dibagi
menjadi empat kategori luas: papiler, cribriform, solid (padat), dan comedo. DCIS dianggap
sebagai ruang yang dikelilingi oleh membran yang dipenuhi dengan sel ganas dan berlapis
yang terdiri dari sel-sel myoepithelial walaupun masih ada kemungkin normal. Empat
kategori morfologi adalah prototipe dari lesi murni, namun pada kenyataannya tipe tersebut
menyatu satu sama lain. Tipe papillary dan cribriform dapat berubah menjadi kanker invasif
dalam waktu yang lama dan stadium yang lebih rendah. Berbeda dengan tipe solid dan
comedo, lesi umumnya dengan cepat dapat berubah menjadi lesi invasive dengan stadium
yang tinggi.7
Sel-sel di dalam duktus, memiliki kecenderungan untuk mengalami nekrosis sentral,
mungkin karena pasokan darah ke sel-sel ini terletak di luar membran basal. Terjadi puing-
puing nekrotik di tengah saluran koagulasi dan akhirnya mengalami kalsifikasi, sehingga
mengarah pada bentuk-bentuk kecil, pleomorfik, dan sering linier terlihat pada mammogram
berkualitas tinggi. Pada beberapa pasien seluruh sistem duktus tampaknya terlibat dalam
keganasan, dan mammogram menunjukkan kalsifikasi khas mulai dari puting menuju ke
posterior yaitu bagian dalam payudara (disebut kalsifikasi segmental). Untuk alasan belum
dipahami, DCIS berubah menjadi kanker invasif, biasanya terjadi rekapitulasi morfologi sel-
sel di dalam saluran.7

Karsinoma mammae invasif disebabkan oleh infiltrasi sel ke sejumlah stroma, atau
dengan pembentukan lembaran sel yang terus-menerus dan monoton sehingga
menghilangkan fungsi utama kelenjar mammae. Kanker mammae invasif dibagi secara
histologi menjadi kanker lobular dan duktal. Perbedaan kedua jenis kanker dapat dilihat
memalui mamogram, kanker lobular cenderung menyerang payudara tunggal dan secara
klinis tidak terlihat adanya massa sampai stadium lanjut. Kanker duktal cenderung tumbuh
Noninvasive breast cancer. A, Lobular carcinoma in situ (LCIS). The neoplastic cells are small with
compact, bland nuclei and are distending the acini but preserving the cross-sectional architecture of the
lobular unit. B, Ductal carcinoma in situ (DCIS), solid type. The cells are larger than in LCIS and are
filling the ductal rather than the lobular spaces. However, the cells are contained within the basement
membrane of the duct and do not invade the breast stroma. C, DCIS, comedo type. In comedo DCIS, the
malignant cells in the center undergo necrosis, coagulation, and calcification. D, DCIS, cribriform type. In
this type, bridges of tumor cells span the ductal space and leave round, punched-out spaces.
Non Invasive Karsinoma Mammae

sebagai massa yang lebih koheren, membentuk kelainan diskrit pada mammogram dan
muncul lebih awal seperti benjolan pada payudara. 7
Invasive breast cancer. A, Invasive ductal carcinoma, not otherwise specified (NOS). The malignant cells invade in haphazard groups and singly into the stroma. B, Invasive lobular carcinoma. The malignant cells invade the stroma in a characteristic single-file pattern and may form concentric circles of single-file cells around normal ducts (targetoid pattern). C, Mucinous or colloid carcinoma. The bland tumor cells float like islands in lakes of mucin. D, Invasive tubular carcinoma. The cancer invades as small tubules, lined by a single layer of well-differentiated cells. E, Medullary carcinoma. The tumor cells are large, very undifferentiated with pleomorphic nuclei. The distinctive features of this tumor are the infiltrate of lymphocytes and the syncytial-appearing sheets of tumor cells.
Invasive Karsinoma Mammae

2.5.4 Cara Penyebaran
Kanker mammae menyebar secara perkontinuitatum, melalui jalur limfatik, dan secara
hematogen. Metastasis kanker mammae paling sering terjadi di kelenjar limfe, kulit, tulang,
hati, paru-paru dan otak.2
Metastasis ke kelenjar limfe axilla terjadi pada 55% - 70% pasien yang terdeteksi dengan
screening mammography. Prognosisnya tergantung dari jumlah kelenjar limfe yang terkena
menurut pemeriksaan histologi. Biasanya neoplasma yang pertumbuhannya lebih cepat lebih
sering bermatastasis ke lenjar limfe dibandingkan dengan neoplasma yang pertumbuhannya
lambat. Selain itu ukuran tumor berhubungan erat dengan terjadinya metastasis ke kelenjar
limfe.2
Ukuran Tumor (cm) Pasien dengan ≥ 4 kel.limfe (+) (%)
< 1 25
1-2 35
2-3 50
>3 55-65
2.5.5 Perjalanan Alamiah penyakit
Kanker mammae adalah penyakit heterogen yang tumbuh dengan variasi berbeda pada
setiap pasien dan sering menimbulkan penyakit sistemik lain pada saat ditegakannya
diagnosis.2
1. Kanker Mammae Primer
Lebih dari 80% kanker mammae menunjukan proses fibrosis aktif yang menyerang
jaringan epitel dan stroma mammae. Akibat dari pertumbuhan kanker dan invasi sel kanker
ke jaringan mammae menyebabkan tertariknya ligamentum Cooper’s sehingga dapat terjadi
retraksi pada kulit mammae (dimpling). Peau d’orange (edema yang terlokalisasi) juga dapat
terjadi ketika drainase cairan limfe dari kulit terhambat sehingga menarik folikel rabut ke
dalam dan memberikan gambaran kulit jeruk. Semakin tumbuhnya sel kanker maka akan

semakin besar kemungkinan terjadinya invasi pada kulit, yang akan menimbulkan ulserasi
karena terjadinya iskemik. 1
2. Metastasis Kelenjar Limfe Regional
Semakin besar ukuran kanker primer, sel-sel kanker akan masuk ke dalam ruang
interselular dan terbawa aliran limfe menuju kelenjar limfe regional teruma kelenjar limfe
axilla. Tanda awal terjadinya metastasis pada kelenjar limfe berupa nyeri dan teraba benjolan
yang lembut tetapi berubah menjadi keras seiring pertumbuhan sel kanker.1
3. Metastasis Jauh
Kira-kira pada penggandaan sel kanker yang ke-20, maka sel kanker sudah mempunyai
neovaskularisasi sendiri. Keadaan tersebut juga dapat menyebabkan sel kanker melaului vena
axilla atau vena intercostal yang kemudian menuju vena pleksus Batson, akan bermetastasi
ke organ lain dalam tubuh. Keberhasilan implantasi fokus metastasi dapat terjadi setelah
diametr kanker primer > 0,5 cm atau kira-kira pada penggandaan ke 27. 1
2.6 Diagnosis
2.6.1 Temuan Fisik dan Differential Diagnosis
Anamnesis
Pemeriksa menentukan usia pasien dan tanyakan riwayat reproduksi, termasuk usia saat
menarche, ketidakteraturan menstruasi, dan usia saat menopause. Tanyakan apakah pernah
operasi payudara sebelumnya, khususnya biopsi payudara dan apa saja temuan patologisnya.
Tanyakan apakah pernah histerektomi. Tanya tentang riwayat kehamilan dan menyusui.
Riwayat penggunaan kontrasepsi oral dan HRT pada menopause. Tanyakan riwayat kanker
khususnya kanker mammae di keluarga.7
Tanyakan tentang keluhan yang dirasakan pasien terutama pada bagian payudara, apakah
ada nyeri payudara, keluar cairan dari puting, dan ada atau tidaknya massa di payudara. Jika
ada massa berapa lama massa itu hadir, apa yang telah terjadi sejak penemuannya, dan
apakah ada perubahan dengan siklus haid. Jika mengarah pada kanker, lakukan penyelidikan

tentang gejala konstitusional seperti nyeri tulang, penurunan berat badan dan perubahan
pernapasan.7
Pemeriksaan fisik
Pemeriksaan dimulai dengan pasien dalam posisi duduk tegak dengan inspeksi untuk
melihat adanya massa, asimetris, dan perubahan kulit. Puting susu diperiksa, apakah ada
retraksi atau tidak, keluar cairan atau tidak, cairan berwarna apa dan perhatikan apakah ada
retrasi payudara, perubahan warna payudara menjadi kemerahan, massa pada axilla dan
ketidaknyamanan otot sekitar payudara.7,2
Penggunaan pencahayaan yang tepat secara tidak langsung dapat mengobservasi adanya
dimpling halus dari kulit atau puting disebabkan oleh neoplasma menarik ligamen Cooper.
Manuver sederhana seperti peregangan lengan ke atas kepala atau menegangkan otot
pectoralis dapat menilai kesimetrisan payudarai dan dimpling. 7
Edema kulit, sering disertai dengan eritema, menghasilkan tanda klinis dikenal sebagai
peau d'orange. Hati-hati jika ada peradangan dapat keliru dengan mastitis akut. Perubahan
inflamasi dan edema pada kanker disebabkan karena obstruksi saluran limfatik subkutis oleh
emboli sel karsinoma. Kadang-kadang, tumor besar dapat menghasilkan obstruksi saluran
getah bening yang mengakibatkan edema kulit diatasnya (nodul satelit). 7
Keterlibatan puting dan areola merupakan hal yang umum pada karsinoma mammae.
Letak tumor tepat di bawah areola dapat mengakibatkan retraksi puting. Terjadinya retraksi
puting susu bisa disebabkan oleh fibrosis pada kondisi trumor jinak tertentu, terutama pada
saluran ektasia subareolar. Tetapi jika retraksi telah berlangsung selama berminggu-minggu
sampai berbulan-bulan dan unilateral merupakan indikasi adanya karsinoma. Tumor yang
terletak di pusat dapat langsung menyerang dan mengulserasi kulit areola atau puting.
Sedangkan tumor perifer mungkin hanya merusak kesimetrisan dari puting oleh karena
adanya traksi pada ligamen Cooper.7
Sementara pasien masih dalam posisi duduk, pemeriksa mengangkat lengan pasien dan
palpasi ketiak untuk mendeteksi adanya pembesaran kelenjar getah bening axilla. Ruang
supraklavikula dan infraklavikularis sama-sama diraba untuk mengetahui adanya
pembesaran kelenjar limfe. Massa dideskripsikan sesuai dengan ukuran, bentuk, konsistensi,
mobile atau terfiksir, nyeri atau tidak dan lokasi. 7

2.6.2 Evaluasi Setelah Ditemukan Massa
1. Biopsy
Fine-Needle Aspirasi
Aspirasi jarum halus (FNA) telah menjadi bagian rutin dari diagnosis fisik massa
payudara. Hal ini dapat dilakukan dengan jarum 22-gauge. Kegunaan utama FNA ialah dapat
membedakan massa yang solid dari massa kistik, dan dapat dilakukan setiap kali massa
ditemukan pada payudara. FNA akan ditunda jika mamografi atau hasil evaluasi radiografi
lain membingungkan. Dengan menggunakan FNA dalam pemeriksaan rutin payudara, biopsi
terbuka dapat dihindari kecuali jika dibutuhkan pemeriksaan penunjang yang lain. Karsinoma
tidak akan terdeteksi jika biopsi bedah dilakukan ketika (1) aspirasi jarum tidak
menghasilkan cairan kista dan massa padat yang dapat didiagnosis, (2) cairan kista yang
dihasilkan kental dan bercampur darah, dan (3) cairan dapat dihasilkan tetapi massa tidak
terlihat.7 Sensitivitas FNA untuk menentukan kanker mammae 90-99% dan spesifitasnya
98%.2
Biopsy Ultrasound
Teknik ini dilakukan oleh ahli bedah sebagai alternatif dilakukannya biopsy terbuka,
tetapi penggunannya masih sangat jarang.2
Biopsy Terbuka (Eksisi)
Setelah dilakukannya biopsi terbuka maka specimen harus segera dikiri ke laboratorium
untik pemeriksan histologi.2
2. Mamografi
Mamografi digunakan sebagai screening untuk wanita dengan keluhan pada mammae dan
mengindikasikan adaanya kanker, juga biasanya digunakan untuk mendeteksi kanker
mammae asimptomatik. Mammografi dapat mengambarkan keadaan payudara dalam 2
posisi, craniocaudal (CC) dan mediolateral oblique (MLO). Posisi MLO merupakan posisi
terbaik untuk menggambarkan kondisi jaringan mammae bagian kuadran atas dan axillary

tail of spence. Sedangkan CC memberikan gambaran yang baik untuk kondisi jaringan
mammae dari aspek medial. Selain itu, mamografi juga digunakan sebagai guide untuk
prosedur pemeriksaan lain seperti FNA.1
Gambaran mamografi yang spesifik untuk kanker mammae adalah massa solid dengan
atau tanpa stellate (massa-massa kecil disekitarnya), penebalan jaringan mammae yang
asimetris, dan mikrokalsifikasi. Gambaran kalsifikasi disekitar lesi atau massa
mengindikasikan adanya kanker mammae pada massa yang tidak dapat teraba dan
mikrokalsifikasi merupakan satu-satunya gambaran kanker mammae pada wanita muda.1
3. MRI
MRI mendeteksi adanya kanker mammae sama seperti mamografi. Karena itu jika dalam
pemeriksaan fisik dan mamografi tidak terlihat adanya kanker, maka saat dilakukan
pemeriksaan MRI kemungkinan ditemukan adanya kanker pun sangat rendah. Biasanya
MRI digunakan untuk screening pada wanita muda yang mempunyai riwayat genetik kanker
mammae dan evaluasi dengan mamografi terbatas disebabkan peningkatan densitas jaringan
mammae, pada wanita yang baru saja didiagnosis kanker mammae dan pada wanita yang
punya riwayat kanker mammae kontralateral.1
4. Duktografi
Indikasi utama untuk duktografi adalah keluarnya cairan dari puting termasuk jika
mengandung darah. Sebelumnya kontras disuntikan ke salah satu atau lebih duktus kelenjar
mammae kemudian lakukan mammografi dengan posisi supinasi. Kanker akan terlihat
sebagai massa irregular atau multipel filling defect intraluminal. 1
5. Ultrasonografi
USG merupakan pemeriksaan penunjang kedua yang paling sering digunakan selain
mamografi. USG sangat penting dalam memcahkan masalah temuan equivocal pada
mamografi, medefinisikan kista dan menunjukan keabnormalan lesi solid secara spesifik.
Pada USG kista mammae digambarkan dengan batas halus dengan gambaran echoic. Massa
benigna digambarkan dengan kontur halus, berbentuk lingkaran atau oval, echoic dan batas
jelas. Kanker mammae digambarkan sebagai massa dengan dinding yang irregular dan batas
halus tetapi tidak bisa mendeteksi massa < 1 cm. Usg juga digunakan sebagai guide FNA.1

6. Tumor Marker
Pemeriksaan laboratorium yang dapat dilakukan adalah pemeriksaan tumor marker.
Untuk kanker mammae, tumor marker yang paling spesifik adalah CEA dan CA 15-3,
digunakan untuk mengetahui perjalanan penyakit dan respon terhadap therapi. Normalnya
bernila < 35 µ/ml dan bisa meningkat pada kehamilan menjadi 50 µ/ml.2
2.7 Sistem Stadium dan Prognosis
Stadium kanker mammae ditentukan oleh hasil reseksi bedah dan pencitraan. Sistem yang
paling banyak digunakan untuk menentukan stadium kanker berdasarkan American Joint
Community on Cancer (AJCC). Sistem ini didasarkan pada deskripsi dari tumor primer (T),
status kelenjar getah bening regional (N), dan adanya metastasis jauh (M). Pengelompokan
terbaru telah memasukkan penggunaan sentinel node biopsi dan termasuk klasifikasi ukuran
deposit metastasis pada kelenjar sentinel, serta jumlah dan lokasi node metastasis regional
disertai angka harapan hidup 5 tahun.7
American Joint Committee on Cancer, Stadium Kanker Mammae, 2002
Tumor Primer (T)
Tx Tumor pimer tidak dinilai
Tis Carcinoma in situ (LCIS atau DCIS) atau paget’s disease pada puting tanpa tumor
T1 Tumor ≤2 cm
T1a Tumor ≥0.1 cm, ≤0.5 cm
T1b Tumor >0.5 cm, ≤1 cm
T1c Tumor >1 cm, ≤2 cm
T2 Tumor >2 cm, ≤5 cm
T3 Tumor >5 cm
T4 Tumor dalam berbagai ukuran dengan perluasan sampai ke dinding dada atau kulit

T4a Tumor meluas sampai dinding dada (tidak termsk m. pectoralis)
T4b Tumor meluas ke kulit dengan ulserasi, edema dan nodul satelit
T4c Gabungan T4a dan T4b
T4d Karsinoma inflamatory
Pembuluh Limfe/Node (N)
N0 Tidak ada keterlibatan kel.limfe regional, tidak diteliti lebih jauh
N0 (i-) Tidak ada keterlibatan kel.limfe regional, IHC (-)
N0 (i+) Keterlibatan kel.limfe mencakup <0.2 mm
N0
(mol-)
Tidak ada keterlibatan kel.limfe, PCR (-)
N0
(mol+)
Tidak ada keterlibatan kel.limfe, PCR (+)
N1 Metastasis ke kel.limfe axilla 1-3 dan atau int. mammary (+) dari biopsy
N1(mic) Micrometastasis (>0.2 mm, none >2.0 mm)
N1a Metastasis ke kel.limfe axilla 1-3
N1b Metastasis ke kel.limfe int. mammary dengan biopsy sentinel
N1c Metastasis ke kel.limfe axilla 1-3 dan kel. limfe int. Mammary dengan biopsy
N2 Metastasis ke kel.limfe axilla 4-9 atau int. mammary disertai klinik (+) tanpa
metastasis ke axilla
N2a Metastasis ke kel.limfe axilla 4-9 paling tidak 1 >2.0 mm
N2b Int. mammary klinik nampak, kel.limfe axilla (-)
N3 Metastasis ke ≥10 kel.limfe axilla atau kombinasi metastasis kel.limfe axilla dan
int. mammary metastasis
N3a ≥10 kel.limfe axilla (>2.0 mm), atau kel.limfe infraclavicular
N3b Klinik int. mammary (+) ≥1 kel.limfe (+) atau >3 kel.limfe axilla (+) dengan int.

mammary (+) dari biopsy
N3c Metastasis ke ipsilateral supraclavicular nodes (IAN)
M (Metastasis)
M0 Tidak terdapat metastasi jauh
M1 Terdapat metastasis jauh
I.
II. American Joint Committee on Cancer
Kelompok Stadium dan Angka Harapn Hidup
STAGE TNM Angka harapan hidup 5 tahun (%)
0 Tis, N0, M0 92
I T1, N0, M0 87
IIA T0, N1, M0 78
T1, N1, M0
T2, N0, M0
IIB T2, N1, M0 68
T3, N0, M0
IIIA T0, N2, M0 51
T1, N2, M0
T2, N2, M0
T3, N1, M0
T3, N2, M0
IIIB T4, semua N, M0
Semua T, N3, M0
42
IV Semua T, Semua N, M1 13

2.8 Screening dan Deteksi Dini 2
Mastektomi Profilaksis
Prosedur ini dapat dilakukan pada wanita dengan resiko terkena kanker mammae yang
sangat tinggi, tetapi walaupun sesudah dilakukan mastektomi total sebagai pencegahan tetapi
tidak ada garansi bahwa tidak akan terjadi kanker mammae karena jaringan mammae masih
bisa tersisa dalam tubuh.2
1. Mastektomi sederhana dan oprerasi rekontruksi
a. Pasien dengan penyakit jinak payudara dan riwayat kanker mammae bilateral atau
premenopausal dikeluarga.
b. Pasien dengan riwayat kanker mammae sebelumnya dan penyakit fibrokistik pada
payudara
c. Pasien dengan LCIS
2. Umur untuk Mastektomi profilaksis
Umur tidak begitu ditentukan jika seseorang ingin melakukan mastektomi profilaksis
karena beresiko tinggi terkena kanker mammae, tetapi disarankan setelah usia mencapai
30 tahun.
Screening payudara masih contoversial, karena keuntungan mendeteksi dini lesi yang
masih kecil belum ditetapkan. ACS sangat merekomendasikan deteksi dini kanker mammae
dengan cara:2
1. Memeriksa payudara sendiri (sadari) setiap bulan untuk semua wanita di atas 20 tahun
dan postmenopause. Untuk wanita premenopause sebaiknya melakukan pemeriksaan
sendiri 5 hari setelah akhir siklus menstruasi, pada postmenopause, diperiksa pada hari yg
sama tiap bulan
2. Pemeriksaan fisik oleh dokter setiap 3 tahun untuk wanita usia 20-40 tahun
3. Mammografi

a. Melakukan mammografi tahunan dilakukan untuk mengurangi angka kematian
akibat kanker payudara pada wanita di atas 50 tahun
b. ACS merekomendasikan mammogram sekali pada usia 35-39 tahun, mamogram
tiap 1-2 tahun untuk wanita di atas usia 40 tahun dan setiap tahun untuk wanita
berusia > 50 tahun
2.9 Terapi
Sebelum dilakukannya therapi, harus dilakukan pemeriksaan-pemeriksaan terlebih dahulu
:
Pemeriksaan untuk Pasien dengan Kanker Mammae
Stadium Kanker
0 I II III IV
Anamnesis dan Pemeriksaan Fisik X X X X X
Hitung Darah Perifer Lengkap X X X X
Tes fungsi hati dan alkali phosfatase X X X X
X-ray thorax X X X X
Mamografi bilateral atau USG X X X X X
Status hormon receptor X X X X
EkspresiHER-2/neu X X X X
Scan tulang X X X
CT scan / MRI abdominal dan pelvis X X X
Karsinoma In Situ (stadium 0)
LCIS adalah salah satu faktor resiko terjadinya karsinoma invasive, karena itu
dibutuhkan observasi, kemoterapi preventif dengan tamoxifen dan mastektomi total
bilateral. Keberhasilan terapi adalah mencegah atau mendeteksi dini adanya stadium awal

invasive kanker karena kemungkinan terkena kanker invasive sangat besar pada kedua
mammae.1
DCIS pada wanita > satu kuadran atau > 4 cm harus dilakukan mastektomi. Sedangkan
pada grade rendah cukup dilakukan lumpectomy dan therapi radiasi. DCIS tipe solid,
cribriform, atau papillar dengan diameter < 0,5 cm dapat ditangani dengan lumpectomy saja,
therapy adjuvant dengan tamoxifen sangat disarankan. Therapi radiasi dapat menurunkan
resiko kambuh dan resiko menjadi kanker invasive. Walaupun DCIS bukan kanker invasive
tetapi gold standard untuk therapy DCIS adalah mastectomy.1
Dilakukan :
- BCS
- Masektomi
Terapi definitive pada T0 tergantung pada pemeriksaan blok paraffin, lokasi didasarkan
pada hasil pemeriksaan imaging
Indikasi BCS :
- T : 3cm
- Pasien menginginkan mempertahankan payudaranya
Syarat BCS
- Keninginan penderita setelah inform concern
- Penderita dapat melakukan control rutin setelah pengobatan
- Tumor tidak terletak sentral
- Perbandingan ukuran tumor dan payudara cukup baik untuk kosmetik pasca BCS
- Mammogragi tidak memperlihatkan mikrokalsifikasi/tanda keganasan lain yg luas
- Tumor tidak multiple
- Belum pernah terapi radiasi didada
- Tidak menderita penyakit LE atau penyakit kolagen
- Terdapat sarana radioterapi yg memadai
Kanker Payudara Stadium dini/operable :

Dilakukan :
- BCS
- Masektomi radikal
- Masektomi radikal modifikasi
Pasien yang pada awal terapi termasuk stadium 0, I, II, dan sebagian stadium III disebut
kanker payudara operabel. Pola operasi yang sering dipakai adalah :
- Mastektomi radikal, lingkup reseksinya mencakup kulit berjarak minimal 3 cm dari
tumor, seluruh kelenjar mammae, m.pektoralis mayor, m.pektoralis minor, jaringan
limfatik dan lemak subskapular, aksilar secara kontinyu enblok direseksi.
- Mastektomi radikal modifikasi, lingkup reseksinya sama dengan teknik radikal, tapi
mempertahankan m.pektoralis mayor dan minor (model Auchincloss) atau
mempertahankan m.pektoralis mayor, mereseksi m.pektoralis minor (model Patey).
Pola operasi ini memiliki kelebihan antara lain memacu pemulihan fungsi pasca
operasi, tapi sulit membersihkan kelenjar limfe aksilar superior.
- Mastektomi total, hanya membuang seluruh kelenjar mammae tanpa membersihkan
kelenjar limfe. Model operasi ini terutama untuk karsinoma in situ atau pasien lanjut
usia.
- Mastektomi segmental plus diseksi kelenjar limfe aksilar, secara umum disebut
dengan operasi konservasi mammae (BCT). Biasanya dibuat dua insisi terpisah di
mammae dan aksila. Mastektomi segmental bertujuan mereseksi sebagian jaringan
kelenjar mammae normal di tepi tumor, di bawah mikroskop tak ada invasi tumor di
tempat irisan. Lingkup diseksi kelenjar limfe aksilar biasanya juga mencakup jaringan
aksila dan kelenjar limfe aksilar kelompok tengah.
- Mastektomi segmental plus biopsi kelenjar limfe sentinel, metodenya sama dengan di
atas. Kelenjar limfe sentinel adalah terminal pertama metastasis limfogen dari
karsinoma mammae, saat operasi dilakukan insisi kecil di aksila dan secara tepat
mengangkat kelenjar limfe sentinel, dibiopsi, bila patologik negatif maka operasi
dihentikan, bila positif maka dilakukan diseksi kelenjar limfe aksilar.

- Mastektomi radikal, mastektomi madifikasi, dan mastektomi total dilakukan untuk
terapi, sedangkan mastektomi segmental plus diseksi kelenjar limfe alsila maupun
plus biopsi kelenjar limfe sentinel termasuk operasi biopsi (Desen, 2008).
Terapi Adjuvant :
Dibedakan pada keadaan : Node (-) atau Node (+)
Pemberiannya tergantung dari :
- Node (+)/(-)
- ER/PR
- Usia pre menopause atau post menopause
Jenis terapi Adjuvant
- Radiasi
- Kemoterapi
- Hormonal terapi
Terapi Non Bedah :
1. Terapi radiasi 8
Diberikan apabila ditemukan keadaan sbb. :
Setelah tindakan operasi terbatas (BCS).
Tepi sayatan dekat ( T > = 2) / tidak bebas tumor.
Tumor sentral/medial.

KGB (+) dengan ekstensi ekstra kapsuler.
Acuan pemberian radiasi sbb :
Pada dasarnya diberikan radiasi lokoregional (payudara dan aksila beserta
supraklavikula, kecuali :
- Pada keadaan T < = T2 bila cN = 0 dan pN , maka tidak dilakukan radiasi
pada KGB aksila supraklavikula.
- Pada keadaan tumor dimedial/sentral diberikan tambahan radiasi pada
mamaria interna.
-
Dosis lokoregional profilaksis adalah 50Gy,booster dilakukan sbb :
- Pada potensial terjadi residif ditambahkan 10Gy (misalnya tepi sayatan dekat
tumor atau post BCS)
- Pada terdapat masa tumor atau residu post op (mikroskopik atau makroskopik)
maka diberikan boster dengan dosis 20Gy kecuali pada aksila 15 Gy
2. Kemoterapi 8, 2
Khemoterapi : Kombinasi CAF (CEF) , CMF, AC
Khemoterapi adjuvant : 6 siklus
Khemoterapi paliatif : 12 siklus
Khemoterapi neoadjuvant: - 3 siklus pra terapi primer ditambah
- 3 siklus pasca terapi primer
Kombinasi CAF 2
Dosis C : Cyclophosfamide 500 mg/m2 hari 1
A : Adriamycin = Doxorubin 50 mg/m2 hari 1
F : 5 Fluoro Uracil 500 mg/m2 hari 1

Interval : 4 minggu
Kombinasi CEF
Dosis C : Cyclophospamide 500 mg/ m2 hari 1
E : Epirubicin 50 mg/m2 hari 1
F : 5 Fluoro Uracil 500 mg/ m2 hari 1
Interval : 4 minggu
Kombinasi CMF 2
Dosis C : Cyclophospamide 100 mg/m2 PO hari 1 s/d 14
M : Metotrexate 40 mg/ m2 IV hari 1 & 8
F : 5 Fluoro Uracil 600 mg/m2 IV hari 1 & 8
Interval : 4 minggu
Kombinasi AC
Dosis A : Adriamicin 600 mg/m2 hari 1
C : Cyclophospamide 60 mg/m2 hari 1
Interval : 3 minggu
3. Terapi Hormonal 8,5
1. Additive : pemberian tamoxifen
2. Ablative : bilateral oophorectomi (ovarektomi bilateral)
Dasar pemberian :
1.Pemeriksaan Reseptor ER + PR +
ER + PR –
ER - PR +

Hormon Status dengan Respon Therapy
Hormon Receptor Status Respone Therapy (%)
ER +/PR+ 80
ER-/PR+ 45
ER+/PR- 35
ER/PR- 10
2. Status hormonal
Additive : Apabila
ER - PR +
ER + PR – (menopause tanpa pemeriksaan ER & PR)
ER - PR +
Ablasi : Apabila
tanpa pemeriksaan reseptor
premenopause
menopause 1-5 tahun dengan efek estrogen (+) perjalanan penyakit slow
growing & intermediated growing
Adjuvant therapi pada NODE NEGATIVE (KGB histopatologi negatif)
Menopausal
Status
Hormonal Receptor High Risk
Premenopause ER (+) / PR (+)
ER (-) / PR (-)
Khemo + Tam / Ov
Khemo
Post menopause ER (+) / PR (+) Tam + Khemo

ER (-) / PR (-) Khemo
Old Age ER (+) / PR (+)
ER (-) / PR (-)
Tam + Khemo
Khemo
Adjuvant therapi pada NODE POSITIVE (KGB histopatologi positif)
Menopausal Status Hormonal Receptor High Risk
Premenopausal ER (+) / PR (+)
ER (-) and PR (-)
Khemo+ Tam / Ov
Khemo
Post menopausal ER (+) / PR (+)
ER (-) and/ PR (-)
Khemo + Tam
Khemo
Old Age ER (+) / PR (+)
ER (-) and PR (-)
Tam + Khemo
Khemo
B. Follow up :
tahun 1 dan 2 kontrol tiap 2 bulan
tahun 3 s/d 5 kontrol tiap 3 bulan
setelah tahun 5 kontrol tiap 6 bulan
Pemeriksaan yang dilakukan
Pemeriksaan fisik : tiap kali kontrol
Thorax fot : tiap 6 bulan
Lab, marker : tiap 2-3 bulan
Mamografi kontra lateral : tiap tahun atau ada indikasi
USG Abdomen/lever : tiap 6 bulan atau ada indikasi
Bone scaning : tiap 2 tahun atau ada indikasi

DAFTAR PUSTAKA
1 Brunicardi, F. Charles, dkk. Oncology at Schwartz’s Principles of Surgery Eight Edition. Mc
Graw Hill: United State of America. 2005
2. Haskell, Charles M and Dennis A. Casciato. Breast Cancer at Manual of Clinical Oncology
Fourth Edition. Lippincott Williams & Wilkins. United State of America. 1997
3. Pass, Helen. A. Benign and Malignant Disease of The Breast at Surgery Basic Science and
Clinical Evidence. Jeffrey A Norton Springer. New York. 2001

4. Winer, Eric. P. Malignant Tumor of The Breast at Cancer Principles and Practice of Oncology.
Lippincott Williams & Wilkins. United State of America. 2001
5. Stead, Latha. G, dkk. The Breast at First Aid for The Surgery Clerkship. Mc Graw Hill. United
State of America. 2003
6. Jatoi, Ismail, dkk. Atlas of The Breast Surgery. Springer. New York. 2006
7. Towsend, M. Jr, dkk. The Breast at Sabiston textbook of Surgery. Elsivier. United State of
America. 2008
8. Protokol Penatalaksanaan Kanker Payudara, PERABOI, 2003