Skenario 1 GIT
-
Upload
chyndita-arti-pranesya -
Category
Documents
-
view
263 -
download
1
Transcript of Skenario 1 GIT
Skenario 1 GIT Chyndita Arti PranesyaNyeri Ulu Hati (1102010057)
LI 1. Memahami dan Menjelaskan Anatomi Saluran Pencernaan Bagian AtasLO 1.1 Makroskopik
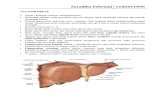
Gaster (lambung) merupakan bagian saluran pencernaan yang melebar dan mempunyai tiga fungsi: (a) menyimpan makanan—pada orang dewasa, gaster mempunyai kapasitas sekitar 1500 ml; (b) mencampur makanan dengan getah lambung untuk membentuk kimus yang setengah cair; dan (c) mengatur kecepatan pengiriman kimus ke usus halus sehingga pencernaan dan absorbsi yang efisien dapat berlangsung.
Gaster terletak di bagian atas abdomen, terbentang dari permukaan bawah arcus costalis sinistra sampai regio epigastrica dan umbilicalis. Sebagian besar gaster terletak di bawah costae bagian bawah. Secara kasar, gaster berbentuk huruf J dan mempunyai dua lubang, ostium cardiacum dan ostium pyloricum; dua curvatura, curvatura major dan curvatura minor; dan dua dinding, paries anterior dan paries posterior.
Gaster relatif terfiksasi pada kedua ujungnya, tetapi di antara ujung-ujung tersebut gaster sangat mudah bergerak. Gaster cenderung terletak tinggi dan transversal pada orang pendek dan gemuk (gaster steer-horn) dan memanjang vertikal pada orang yang tinggi dan kurus (gaster berbentuk huruf J). Bentuk gaster sangat berbeda-beda pada orang yang sama dan tergantung pada isi, posisi tubuh, dan fase pernafasan.
▲Gambar 1-1. Anatomi makroskopis lambung/gaster
Gaster dibagi menjadi bagian-bagian berikut: Fundus gastricum berbentuk kubah, menonjol ke atas dan terletak di sebelah kiri ostium
cardiacum. Biasanya fundus berisi penuh udara. Corpus gastricum terbentak dari ostium cardiacum sampai incisura angularis, suatu lekukan
yang ada pada bagian bawah curvatura minor. Anthrum pyloricum terbentang dari incisura angularis sampai pylorus. Pylorus merupakan bagian gaster yang berbentuk tubular. Dinding otot pylorus yang tebal
membentuk musculus sphincter pyloricus. Rongga pylorus dinamakan canalis pyloricus.
a. Pendarahan gaster Arteriae berasal dari cabang truncus coeliacus.
- Arteria gastrica sinistra berasal dari truncus coeliacus. Arteri ini berjalan ke atas dan kiri untuk mencapai oesophagus dan kemudian berjalan turun sepanjang curvatura minor gaster. Arteria gastrica sinistra mendarahi 1/3 bawah oesophagus dan bagian atas kanan gaster.
- Arteria gastrica dextra berasal dari arteria hepatica communis pada pinggir atas pylorus dan berjalan ke kiri sepanjang curvatura minor. Arteria ini mendarahi bagian kanan bawah gaster.
- Arteriae gastricae breves berasal dari arteria lienalis pada hilum lienale dan berjalan ke depan di dalam ligamentum gastrosplenicum untuk mendarahi fundus.
- Arteria gastroomentalis sinistra berasal dari arteria splenica pada hilum lienale dan berjalan ke depan di dalam ligamentum gastrolienale untuk mendarahi gaster sepanjang bagian atas curvatura major.
- Arteria gastroomentalis dextra berasal dari arteria gastroduodenalis yang merupakan cabang arteria hepatica communis. Arteria ini berjalan ke kiri dan mendarahi gaster sepanjang bawah curvatura major.
Venae. Vena-vena ini mengalirkan darah ke dalam sirkulasi portal. Vena gastrica sinistra dan dextra bermuara langsung ke vena porta hepatis. Venae gastricae breves dan vena gastroomentalis sinistra bermuara ke dalam vena lienalis. Vena gastroomentalis dextra bermuara ke dalam vena mesentrica superior.
b. Persarafan gasterPersarafan ini termasuk serabut-serabut simpatis yang berasal dari plexus coeliacus dan serabut-serabut parasimpatis dari nervus vagus dextra dan sinistra.
Truncus vagalis anterior yang dibentuk di dalam thorax, terutama berasal dari nervus vagus sinistra, memasuki abdomen pada permukaan anterior oesophagus. Truncus, yang mungkin tunggal atau multipel, kemudian terbagi menjadi cabang-cabang yang menyarafi permukaan anterior gaster. Sebuah cabang hepaticus yang besar berjalan ke atas menuju hepar, dan di sini membentuk ramus pyloricus yang berjalan turun ke pylorus.
Truncus vagalis posterior, yang dibentuk di dalam thorax, terutama berasal dari nervus vagus dextra, memasuki abdomen pada permukaan posterior oesophagus. Selanjutnya truncus membentuk cabang-cabang yang menyarafi permukaan posterior gaster. Suatu cabang yang besar berjalan menuju plexus coeliacus dan plexus mesentricus superior dan kemudian didistribusikan ke usus sampai flexura coli sinistra dan ke pancreas.Persarafan simpatis gaster membawa serabut-serabut rasa nyeri, sedangkan serabut parasimpatis nervus vagus membawa secretomotoris untuk glandulae gastricae dan serabut motoris untuk tunica muscularis gaster. Musculus sphincter pyloricus menerima serabut motoris dari sistem simpatis dan serabut inhibitor dari nervus vagus.
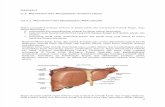
LO 1.2 MikroskopikPeralihan Oesophagus-Gaster (Cardiac)
Merupakan segmen saluran pencernaan yang melebar, fungsi utama menambah cairan makanan, mengubahnya menjadi bubur dan melanjutkan proses pencernaan. Ada 3 daerah struktur histologis yang
berbeda yaitu, corpus, fundus dan pylorus. Peralihan oesophagus dan lambung disebut oesophagus-cardia, epitel berlapis gepeng oesophagus beralih menjadi epitel selapis toraks pada cardia. Mukosa cardia terlihat berlipat-lipat disebut foveola gastrica. Didalam lamina propria terdapat kelenjar terpotong melintang (kelenjar tubulosa berkelok-kelok), dapat meluas ke dalam lamina propria oesophagus.
Esofagus
kardiaT. submukosaT. Muskularis eksterna
Setelah mencapai cardia, kelenjar oesophagus di submukosa tidak ada lagi. Tunica muscularis circularis menebal membentuk sphincter.
GasterEpitel terdiri dari sel silindris mensekresi mukus (PAS-positif). Permukaan lambung ditandai dengan lipatan mukosa disebut rugae. Dalam lipatan terdapat invaginasi atau cekungan disebut gastric-pits atau foveolae gastrica. Di dalam mukosa terdapat kelenjar-kelenjar yang bermuara pada foveolae gastrica.
FundusMukosa diliputi epitel selapis toraks. Pada dasar faveola gastrica bermuara kelenjar fundus, kelenjar tubulosa simpleks dan lurus. Foveolae gastrica sepertiga tebal mukosa (dangkal), sedang kelenjarnya (fundus) dua pertiga tebal mukosa, terletak dalam lamina propria.
Ada 4 macam sel kelenjar :1. Sel mucus leher (neck cell), terdapat di leher kelenjar, mirip sel epitel mukosa. Bagian apikal sel kadang-kadang mengandung granula.2. Sel HCl (parietal cell). Bentuk sepertiga atau bulat, terdapat dibagian isthmus kelenjar. Sitoplasma merah (asidofil), inti ditengah, kromatin padat3. Sel zimogen (chief cell). Sel bentuk mirip sel HCl, tidak teratur, sitoplasma basofil (biru), inti terletak di basal. Terdapat banyak dibagian bawah kelenjar.4. Sel argentaffin (sediaan HE, sukar dijumpai). Dinding serupa saluran cerna yang lain, seperti, tunica muscularis mucosa, tunica submucosa, tunica muscularis dengan lapisan circular lebih tebal dan tunica serosa.
PylorusBerbeda dengan fundus foveolae gastrica lebih dalam. Sel-sel kelenjar hampir homogen, semua sel mucus kelenjar pylorus sering berkelok-kelok di dalam lamina propria. Kadang-kadang ditemukan nodulus lymphaticus yang menembus sampai tunica submucosa. Tunica muscularis, dengan lapisan circular amat tebal membentuk sphincter.
Peralihan Gaster-DuodenumPerubahan histologis dari dinding gaster pylorus ke dinding duodenum. Tunica mucosa epitel toraks, yang pada bagian duodenum mulai terdapat sel goblet. Pada duodenum mulai terdapat tonjolan ke permukaan villus intestinal yang gemuk atau lebar dengan sel goblet dan criptus atau sumur Lieberkuhn. Pada pylorus terdapat kelenjar pylorus.Ciri khas duodenum adalah adanya kelenjar Brunner atau mucu. Tunica adventitia pada duodenum, tidak terbungkus peritoneum.
Kelenjar esofagus
Epitel selapis torak
Epitel berlapis gepengTanpa lpsn tanduk
LI 2. Memahami dan menjelaskan Fisiologi PencernaanLO 2.1 Mekanisme Sistem Pencernaan
Kecepatan sekresi lambung dapat dipengaruhi oleh (1) faktor-faktor yang muncul sebelum makanan mencapai lambung; (2) faktor-faktor yang timbul akibat adanya makanan di dalam lambung; dan (3) faktor-faktor di duodenum setelah makanan meninggalkan lambung. Dengan demikian, diaktifkan, pepsin secara autokatalis mengaktifkan lebih banyak pepsinogen dan memulai pencernaan protein. Sekresi pepsiongen dalam bentuk inaktif mencegah pencernaan protein struktural sel tempat enzim tersebut dihasilkan. Pengaktifan pepsinogen tidak terjadi sampai enzim tersebut menjadi lumen dan berkontak dengan HCl yang disekresikan oleh sel lain di kantung-kantung lambung. Sekresi lambung dibagi menjadi tiga fase—fase sefalik, fase lambung, dan fase usus.
c. Fase sefalik terjadi sebelum makanan mencapai lambung. Masuknya makanan ke dalam mulut atau tampilan, bau, atau pikiran tentang makanan dapat merangsang sekresi lambung.
d. Fase lambung terjadi saat makanan mencapai lambung dan berlangsung selama makanan masih ada. Peregangan dinding lambung merangsang reseptor saraf dalam mukosa lambung dan
memicu refleks lambung. Serabut aferen menjalar ke medula melalui saraf vagus. Serabut eferen parasimpatis menjalar dalam vagus menuju kelenjar lambung untuk menstimulasi produksi HCl, enzim-enzim pencernaan, dan gastrin.
Fungsi gastrin:- merangsang sekresi lambung,- meningkatkan motilitas usus dan lambung,- mengkonstriksi sphincter oesophagus bawah dan merelaksasi sphincter pylorus,- efek tambahan: stimulasi sekresi pancreas.
Pengaturan pelepasan gastrin dalam lambung terjadi melalui penghambatan umpan balik yang didasarkan pada pH isi lambung.- Jika makanan tidak ada di dalam lambung di antara jam makan, pH lambung akan rendah
dan sekresi lambung terbatas.- Makanan yang masuk ke lambung memiliki efek pendaparan (buffering) yang
mengakibatkan peningkatan pH dan sekresi lambung.
e. Fase usus terjadi setelah kimus meninggalkan lambung dan memasuki usus halus yang kemudian memicu faktor saraf dan hormon. Sekresi lambung distimulasi oleh sekresi gastrin duodenum sehingga dapat berlangsung
selama beberapa jam. Gastrin ini dihasilkan oleh bagian atas duodenum dan dibawa dalam sirkulasi menuju lambung.
Sekresi lambung dihambat oleh hormon-hormon polipeptida yang dihasilkan duodenum. Hormon ini dibawa sirkulasi menuju lambung, disekresi sebagai respon terhadap asiditas lambung dengan pH di bawah 2, dan jika ada makanan berlemak. Hormon-hormon ini meliputi gastric inhibitory polipeptide (GIP), sekretin, kolesistokinin (CCK), dan hormon pembersih enterogastron.
Tabel 2-1. Stimulasi Sekresi Lambung
LO 2.2 Mekanisme MotorikTerdapat empat aspek motilitas lambung: (1) pengisian lambung/gastric filling, (2)
penyimpanan lambung/gastric storage, (3) pencampuran lambung/gastric mixing, dan (4) pengosongan lambung/gastric emptying.
f. Pengisian lambungJika kosong, lambung memiliki volume sekitar 50 ml, tetapi organ ini dapat mengembang hingga kapasitasnya mencapai 1 liter (1.000 ml) ketika makan. Akomodasi perubahan volume yang besarnya hingga 20 kali lipat tersebut akan menimbulkan ketegangan pada dinding lambung dan sangat meningkatkan tekanan intralambung jika tidak terdapat dua faktor berikut ini:
Plastisitas otot lambung. Plastisitas mengacu pada kemampuan otot polos lambung mempertahankan ketegangan konstan dalam rentang panjang yang lebar, tidak seperti otot rangka dan otot jantung, yang memperlihatkan hubungan ketegangan. Dengan demikian, saat serat-serat otot polos lambung teregang pada pengisian lambung, serat-serat tersebut melemas tanpa menyebabkan peningkatan ketegangan otot.
Relaksasi reseptif lambung. Relaksasi ini merupakan relaksasi refleks lambung sewaktu menerima makanan. Relaksasi ini meningkatkan kemampuan lambung mengakomodasi volume makanan tambahan dengan hanya sedikit mengalami peningkatan tekanan. Tentu saja apabila lebih dari 1 liter makanan masuk, lambung akan sangat teregang dan individu yang bersangkutan merasa tidak nyaman. Relaksasi reseptif dipicu oleh tindakan makan dan diperantarai oleh nervus vagus.
g. Penyimpanan lambungSebagian otot polos mampu mengalami depolarisasi parsial yang autonom dan berirama. Salah satu kelompok sel-sel pemacu tersebut terletak di lambung di daerah fundus bagian atas. Sel-sel tersebut menghasilkan potensial gelombang lambat yang menyapu ke bawah di sepanjang lambung menuju sphincter pylorus dengan kecepatan tiga gelombang per menit. Pola depolarisasi spontan ritmik tersebut, yaitu irama listrik dasar atau BER (basic electrical rhythm) lambung, berlangsung secara terus menerus dan mungkin disertai oleh kontraksi lapisan otot polos sirkuler lambung.
Setelah dimulai, gelombang peristaltik menyebar ke seluruh fundus dan corpus lalu ke antrum dan sphincter pylorus. Karena lapisan otot di fundus dan corpus tipis, kontraksi peristaltik di kedua daerah tersebut lemah. Pada saat mencapai antrum, gelombang menjadi jauh lebih kuat disebabkan oleh lapisan otot di antrum yang jauh lebih tebal.
Karena di fundus dan corpus gerakan mencampur yang terjadi kurang kuat, makanan yang masuk ke lambung dari oesophagus tersimpan relatif tenang tanpa mengalami pencampuran. Daerah fundus biasanya tidak menyimpan makanan, tetapi hanya berisi sejumlah gas. Makanan secara bertahap disalurkan dari corpus ke antrum, tempat berlangsungnya pencampuran makanan.
h. Pencampuran lambungKontraksi peristaltik lambung yang kuat merupakan penyebab makanan bercampur dengan sekresi lambung dan menghasilkan kimus. Setiap gelombang peristaltik antrum mendorong kimus ke depan ke arah sphincter pylorus. Sebelum lebih banyak kimus dapat diperas keluar, gelombang peristaltik sudah mencapai sphincter pylorus dan menyebabkan sphincter tersebut
berkontraksi lebih kuat, menutup pintu keluar dan menghambat aliran kimus lebih lanjut ke dalam duodenum. Bagian terbesar kimus antrum yang terdorong ke depan, tetapi tidak dapat didorong ke dalam duodenum dengan tiba-tiba berhenti pada sphincter yang tertutup dan tertolak kembali ke dalam antrum, hanya untuk didorong ke depan dan tertolak kembali pada saat gelombang peristaltik yang baru datang. Gerakan maju-mundur tersebut, yang disebut retropulsi, menyebabkan kimus bercampur secara merata di antrum.
i. Pengosongan lambungKontraksi peristaltik antrum—selain menyebabkan pencampuran lambung—juga menghasilkan gaya pendorong untuk mengosongkan lambung. Jumlah kimus yang lolos ke dalam duodenum pada setiap gelombang peristaltik sebelum sphincter pylorus tertutup erat terutama bergantung pada kekuatan peristalsis. Intensitas peristalsis antrum dapat sangat bervariasi di bawah pengaruh berbagai sinyal dari lambung dan duodenum; dengan demikian, pengosongan lambung diatur oleh faktor lambung dan duodenum.
Faktor di lambung yang mempengaruhi kecepatan pengosongan lambung. Faktor lambung utama yang mempengaruhi kekuatan kontraksi adalah jumlah kimus di dalam lambung. Apabila hal-hal lain setara, lambung mengosongkan isinya dengan kecepatan yang sesuai dengan volume kimus setiap saat. Peregangan lambung memicu peningkatan motilitas lambung melalui efek langsung peregangan pada otot polos serta melalui keterlibatan plexus intrinsik, nervus vagus, dan hormon lambung gastrin. Selain itu, derajat keenceran (fluidity) kimus di dalam lambung juga mempengaruhi pengosongan lambung. Semakin cepat derajat keenceran dicapai, semakin cepat isi lambung siap dievakuasi.
Faktor di duodenum yang mempengaruhi kecepatan pengosongan lambung. Walaupun terdapat pengaruh lambung, faktor di duodenumlah yang lebih penting untuk mengontrol kecepatan pengosongan lambung. Duodenum harus siap menerima kimus dan dapat bertindak untuk memperlambat pengsongan lambung dengan menurunkan aktivitas peristaltik di lambung sampai duodenum siap mengakomodasi tambahan kimus. Bahkan, sewaktu lambung teregang dan isinya sudah berada dalam bentuk cair, lambung tidak dapat mengosongkan isinya sampai duodenum siap menerima kimus baru.
Tabel 2-2. Faktor yang mengatur motilitas dan pengosongan lambung
LO 2.3 Mekanisme Biokimia
Karbohidrat
Karbohidrat diklasifikasikan menjadi monosakarida (glukosa, galaktosa, dan fruktosa), disakarida (maltosa, laktosa, sukrosa), oligosakarida dan polisakarida (amilum/pati). Dalam kondisi sehari-hari, ada tiga sumber utama karbohidrat dalam diet makanan, yaitu sukrosa (gula pasir), laktosa (gula susu) dan pati/starch (gula tumbuhan).
Pencernaan karbohidrat dimulai semenjak berada di mulut. Enzim ptyalin (α–amilase) yang dihasilkan bersama dengan liur akan memecah polisakarida menjadi disakarida. Enzim ini bekerja di mulut sampai fundus dan korpus lambung selama satu jam sebelum makanan dicampur dengan sekret lambung. Enzim amilase juga dihasilkan oleh sel eksokrin pankreas, di mana ia akan dikirim dan bekerja di lumen usus halus sekitar 15-30 menit setelah makanan masuk ke usus halus. Amilase bekerja dengan cara mengkatalisis ikatan glikosida α(1à4) dan menghasilkan maltosa dan beberapa oligosakarida.
Setelah polisakarida dipecah oleh amilase menjadi disakarida, maka selanjutnya ia kembali dihidrolisis oleh enzim-enzim di usus halus. Berbagai disakaridase (maltase, laktase, sukrase, α-dekstrinase) yang dihasilkan oleh sel-sel epitel usus halus akan memecah disakarida di brush border usus halus. Hasil pemecahan berupa gula yang dapat diserap yaitu monosakarida, terutama glukosa.
Sekitar 80% karbohidrat diserap dalam bentuk glukosa, sisanya galaktosa dan fruktosa. Glukosa dan galaktosa diserap oleh usus halus melalui transportasi aktif sekunder. Dengan cara ini, glukosa dan galaktosa dibawa masuk dari lumen ke interior sel dengan memanfaatkan gradien konsentrasi Na+
yang diciptakan oleh pompa Na+ basolateral yang memerlukan energi melalui protein pengangkut SGLT-1. Setelah dikumpulkan di dalam sel oleh pembawa kotranspor, glukosa dan galaktosa akan keluar dari sel mengikuti penurunan gradien konsentrasi untuk masuk ke kapiler darah. Sedangkan frukosa diserap ke dalam sel melalui difusi terfasilitasi pasif dengan bantuan pengangkut GLUT-5.
Lemak
Lemak merupakan suatu molekul yang tidak larut air, umumnya berbentuk trigliserida (bentuk lain adalah kolesterol ester dan fosfolipid). Pencernaan lemak dilakukan oleh lipase yang dihasilkan oleh sel eksokrin pankreas. Lipase yang dihasilkan pankreas ini akan dikirim ke lumen usus halus dan menghidrolisis trigliserida menjadi asam lemak dan monogliserida. Selain dihasilkan oleh sel lipase pankreas, juga diketahui bahwa lipase juga dihasilkan oleh kelenjar lingual dan enterosit, namun lipase yang dihasilkan oleh bagian ini hanya mencerna sedikit sekali lemak sehingga tidak begitu bermakna.
Untuk memudahkan pencernaan dan penyerapan lemak, maka proses tersebut dibantu oleh garam empedu yang dihasilkan oleh kelenjar hepar (hati). Garam empedu memiliki efek deterjen, yaitu memecah globulus-globulus lemak besar menjadi emulsi lemak yang lebih kecil (proses emulsifikasi). Pada emulsi tersebut, lemak akan terperangkap di dalam molekul hidrofobik garam empedu, sedangkan molekul hidrofilik garam empedu berada di luar. Dengan demikian lemak menjadi lebih larut dalam air sehingga lebih mudah dicerna dan meningkatkan luas permukaan lemak untuk terpajan dengan enzim lipase.
Setelah lemak (trigliserida) dicerna oleh lipase, maka monogliserida dan asam lemak yang dihasilkan akan diangkut ke permukaan sel dengan bantuan misel (micelle). Misel terdiri dari garam empedu, kolesterol dan lesitin dengan bagian hidrofobik di dalam dan hidrofilik di luar (permukaan). Monogliserida dan asam lemak akan terperangkap di dalam misel dan dibawa menuju membran luminal sel-sel epitel. Setelah itu, monogliserida dan asam lemak akan berdifusi secara pasif ke
dalam sel dan disintesis kembali membentuk trigliserida. Trigliserida yang dihasilkan akan dibungkus oleh lipoprotein menjadi butiran kilomikron yang larut dalam air. Kilomikron akan dikeluarkan secara eksositosis ke cairan interstisium di dalam vilus dan masuk ke lakteal pusat (pembuluh limfe) untuk selanjutnya dibawa ke duktus torasikus dan memasuki sistem sirkulasi.
Selain lipase, terdapat enzim lain untuk mencerna lemak golongan nontrigliserida seperti kolesterol ester hidrolase (untuk mencerna kolesterol ester) dan fosfolipase A2 (untuk mencerna fosfolipase). Khusus untuk asam lemak rantai pendek/sedang dapat langsung diserap ke vena porta hepatika tanpa harus dikonversi (seperti trigliserida), hal ini disebabkan oleh sifatnya yang lebih larut dalam air dibandingkan dengan trigliserida.
Protein
Pencernaan protein (pemutusan ikatan peptida) dilakukan terutama di antrum lambung dan usus halus (duodenum dan jejunum). Sel utama (chief cell) lambung menghasilkan pepsin yang menghidrolisis protein menjadi fragmen-fragmen peptida. Pepsin akan bekerja pada suasana asam (pH 2.0-3.0) dan sangat baik untuk mencerna kolagen (protein yang terdapat pada daging-dagingan). Selanjutnya, sel eksokrin pankreas akan menghasilkan berbagai enzim, yaitu tripsin, kimotripsin, karboksipeptidase, dan elastase yang akan bekerja di lumen usus halus. Tiap-tiap enzim akan menyerang ikatan peptida yang berbeda dan menghasilkan campuran asam amino dan rantai peptida pendek. Hasil dari pencernaan oleh protease pankreas kebanyakan masih berupa fragmen peptida (dipeptida dan tripeptida), hanya sedikit berupa asam amino.
Setelah itu sel epitel usus halus akan menghasilkan enzim aminopeptidase yang akan menghidrolisis fragmen peptida menjadi asam-asam amino di brush border usus halus. Hasil dari pencernaan ini adalah asam amino dan beberapa peptida kecil.
Setelah dicerna, asam amino yang terbentuk akan diserap melalui transpor aktif sekunder (seperti glukosa dan galaktosa). Sedangkan peptida-peptida kecil masuk melalui bantuan pembawa lain dan diuraikan menjadi konstituen asam aminonya oleh peptidase intrasel di sitosol enterosit. Setelah diserap, asam-asam amino akan dibawa masuk ke jaringan kapiler yang ada di dalam vilus.
Garam dan air
Natrium dapat diserap secara pasif atau aktif di usus halus maupun di usus besar. Secara pasif Na+
dapat berdifusi di antara sel-sel epitel melalui taut erat yang ‘bocor’. Secara aktif, Na+ menembus sel dengan bantuan pompa Na+ bergantung ATPase. Pompa ini akan memindahkan Na+ melawan gradien konsentrasinya dan proses tersebut memerlukan energi. Setelah berada di dalam sel, Na+
akan dipompa secara aktif ke ruang lateral dan berdifusi ke dalam kapiler untuk selanjutnya diangkut menuju sistem sirkulasi. Perpindahan Na+ tersebut dapat mempengaruhi perpindahan zat-zat lain seperti Cl-, glukosa, dan asam amino, hal ini disebut sebagai transpor aktif sekunder.
Penyerapan (perpindahan) Na+ akan menciptakan daerah dengan tekanan osmotik yang tinggi di antara sel-sel. Dengan adanya tekanan osmotik yang tinggi ini, air (H2O) akan masuk menembus sel menuju ruang lateral (untuk menurunkan tekanan osmotik yang tinggi tersebut). Masuknya air mengakibatkan peningkatan tekanan hidrostatik, sehingga air tersebut akan didorong lagi ke ruang interior vilus untuk selanjutnya diserap di kapiler darah.
Vitamin
Pada umumnya vitamin larut-air akan diserap bersama dengan air, dan vitamin larut-lemak akan diangkut ke dalam misel dan diserap secara pasif bersama dengan produk akhir pencernaan lemak. Adapun vitamin B12 bersifat unik, karena harus berikatan dengan faktor intrinsik yang dihasilkan oleh sel parietal agar dapat diserap di ileum terminal.
Ion bikarbonat
Penyerapan ion bikarbonat agak sedikit berbeda dibandingkan dengan penyerapan zat-zat lainnya. Ketika sodium (Na+) diserap oleh sel epitel, akan dilepaskan ion H+ ke lumen usus. Ion H+ ini akan berikatan dengan ion bikarbonat menjadi asam karbonat (H2CO3). Selanjutnya, asam karbonat ini akan terdisasosiasi menjadi air dan karbon dioksida. Air akan diserap secara osmosis, sedangkan karbon dioksida akan diserap ke kapiler darah dan dikeluarkan dari tubuh melalui paru.
Besi dan kalsium
Besi diserap sesuai dengan kebutuhan tubuh (tidak semua besi yang masuk akan diserap). Dari lumen, besi akan dipindahkan ke sel epitel melalui transpor aktif, di mana besi Fe2+ lebih mudah diserap dibanding besi Fe3+. Dari epitel, besi kemungkinan akan diangkut ke kapiler darah oleh transferin atau disimpan di sel dalam bentuk ferritin. Sedangkan penyerapan kalsium (Ca2+) terjadi di duodenum, melalui transpor aktif yang bergantung kepada pengaturan oleh hormon paratiroid dan vitamin D (vitamin D akan menginduksi sintesis kalbindin, suatu protein pengikat kalsium intrasel). Penyerapan kalsium dapat dihambat oleh asam fitat, yang terdapat dalam sereal.
Ion-ion lain
Potassium, magnesium, pospat dan ion lain diserap di mukosa intestinal. Ion monovalen lebih mudah diserap dibandingkan dengan ion bivalen. Walaupun demikian, hanya sedikit ion bivalen yang dibutuhkan oleh tubuh manusia.
LI 3. Memahami dan Menjelaskan DispepsiaLO 3.1 Definisi
Istilah dispepsia berkaitan dengan makanan dan menggambarkan keluhan atau kumpulan gejala yang terdiri dari nyeri atau rasa tidak nyaman di epigastrium, mual, muntah, kembung, cepat kenyang, rasa perut penuh, sendawa, regurgitasi dan rasa panas yang menjalar di dada. Sindrom atau keluhan ini dapat disebabkan atau didasari berbagai macam penyakit.
Definisi dispepsia menurut kriteria Rome III adalah salah satu atau lebih gejala dibawah ini : Rasa penuh setelah makan (yang diistilahkan postprandial distress syndrome) Rasa cepat kenyang (yang berarti ketidakmampuan untuk menghabiskan ukuran makan normal atau
rasa penuh setelah makan) Rasa nyeri epigastrik atau seperti rasa terbakar (diistilahkan epigastric pain syndrome)
Dalam konsensus Roma II tahun 2000, disepakatai bahwa definisi disepsia sebagai dyspepsia refers to pain or discomfort centered in the upper abdomen (dispepsia merupakan rasa sakit atau tidak nyaman di daerah abdomen atas).
LO 3.2 EtiologiPenyebab dispepsia dapat diklasifikasikan menjadi dispepsia organik dan dispepsia fungsional. Penyebab dispepsia organik antara lain esofagitis, ulkus peptikum, striktura esophagus jinak, keganasan saluran cerna bagian atas, iskemia usus kronik, dan penyakit pankreatobilier.1 Sedangkan dispepsia fungsional mengeksklusi semua penyebab organik. Etiologi dari dispepsia dapat dilihat pada tabel 1 dan dispepsia fungsional dapat dilihat pada tabel 2.
Tabel 1. Etiologi dispepsiaEsofago – gastro – duodenal Tukak peptik, gastritis kronis, gastritis NSAID, keganasanObat-obatan Antiinflamasi non steroid, teofilin, digitalis, antibiotikHepatobilier Hepatitis, Kolesistitis, Kolelitiasis, Keganasan, Disfungsi sfinkter
OddiPankreas Pankreatitis, keganasan
Penyakit sistemik lain Diabetes mellitus, penyakit tiroid, gagal ginjal, kehamilan, penyakit jantung koroner / iskemik
Gangguan fungsional Dispepsia fungsional, irritable bowel syndrome
Tabel 2. Mekanisme terjadinya gejala dispepsia pada dispepsia fungsional• Hipersensitivitas viseral o Meningkatnya persepsi distensi o Gangguan persepsi asam o Hipersensitivitas viseral sebagai konsekuensi inflamasi kronik • Gangguan motilitas o Hipomotilitas antral post prandial o Menurunnya relaksasi fundus gaster o Menurunnya atau gangguan pengosongan lambung o Refluks gastro-esofageal o Refluks duodeno-gaster • Perubahan sekresi asam o Hiperasiditas • Infeksi kuman Helicobacter pylori • Stress • Gangguan dan kelainan psikologis • Predisposisi genetik
Beberapa obat dapat juga menyebabkan keluhan dispepsia seperti terlihat pada tabel 3. Pada umumnya adalah OAINS (Obat Anti Inflamasi Non Steroid) yang dapat merusak mukosa sehingga menyebabkan gastritis.
Tabel 3. Obat-obatan yang dapat menyebabkan keluhan dispepsiaAcarbose Aspirin, Obat anti inflamasi non steroid Colchicine Digitalis Estrogen Gemfibrozil Glukokortikoid Preparat besi Levodopa Narkotik Niasin Nitrat Orlistat Potassium klorida Quinidine Sildenafil Teofilin
LO 3.3 KlasifikasiSindroma dispepsia ini biasanya diderita sudah beberapa minggu atau bulan, yang sifatnya hilang timbul atau terus-menerus. Karena banyaknya penyebab yang menimbulkan kumpulan gejala tersebut, maka sindroma dispepsia dapat diklasifikasian menjadi (1) dispepsia organik dan (2) dispepsia non-organik atau dispepsia fungsional.
a. Dispepsia organikDispepsia organik jarang ditemukan pada usia muda, tetapi banyak ditemukan pada usia lebih dari 40 tahun. Istilah dispepsia organik baru dapat digunakan bila penyebabnya sudah jelas, antara lain: Dispepsia tukak (ulcer-like dyspepsia). Keluhan penderita yang sering diajukan adalah
rasa nyeri di ulu hati. Berkurang atau bertambahnya rasa nyeri ada hubungannya dengan makanan, pada tengah malam sering terbangun karena nyeri atau pedih di ulu hati. Hanya dengan pemeriksaan endoskopi dan radiologi dapat menentukan adanya tukak lambung atau di duodenum.
Dispepsia bukan tukak. Mempunyai keluhan yang mirip dengan dispepsi tukak. Biasa ditemukan pada gastritis, duodenitis, tetapi pada pemeriksaan endoskopi tidak ditemukan tanda-tanda tukak.
Refluks gastroesofageal. Gejala yang klasik dari refluks gastroesofageal yaitu rasa panas di dada dan regurgitasi asam, terutama setelah makan. Bila seseorang mempunyai keluhan tersebut disertai dengan keluhan sindroma dispepsia lainnya, maka dapat disebut sindroma dispepsia refluks gastroesofageal.
Penyakit saluran empedu. Sindroma dispepsi ini biasa ditemukan pada penyakit saluran empedu. Rasa nyeri dimulai dari perut kanan atas atau di ulu hati yang menjalar ke punggung dan bahu kanan.
Karsinoma. Karsinoma dari saluran cerna sering menimbulkan keluhan sindroma dispepsia. Keluhan yang sering diajukan adalah rasa nyeri di perut, kerluhan bertambah berkaitan dengan makanan, anoreksia, dan berat badan yang menurun.
Pankreatitis. Rasa nyeri timbulnya mendadak, yang menjalar ke punggung. Perut dirasa makin tegang dan kembung. Di samping itu, keluhan lain dari sindroma dispepsi juga ada.
Dispepsia pada sindroma malabsorbsi. Pada penderita ini—di samping mempunyai keluhan rasa nyeri perut, nausea, anoreksia, sering flatus, kembung—keluhan utama lainnya yang mencolok ialah timbulnya diare profus yang berlendir.
Dispepsia akibat obat-obatan. Banyak macam obat yang dapat menimbulkan rasa sakit atau tidak enak di daerah ulu hati tanpa atau disertai rasa mual, dan muntah, misalnya obat golongan NSAID (non steroid anti inflammatory drugs), teofilin, digitalis, antibiotik oral (terutama ampisilin, eritromisin), alkohol, dan lain-lain. Oleh karena itu, perlu ditanyakan obat yang dimakan sebelum timbulnya keluhan dispepsia.
Gangguan metabolisme. Diabetes melitus dengan neuropati sering timbul komplikasi pengosongan lambung yang lambat, sehingga timbul keluhan nausea, vomitus, perasaan lekas kenyang. Hipertiroidi mungkin menimbulkan keluhan rasa nyeri di perut dan vomitus, sedangkan hipotiroidi menyebabkan timbulnya hipomoltilitas lambung. Hiperparatiroidi mungkin disertai rasa nyeri di perut, nausea, vomitus, dan anoreksia.
b. Dispepsia non-organik/fungsionalDispepsia fungsional atau dispepsia non-organik merupakan dispepsia yang tidak ada kelainan organik, tetapi merupakan kelainan dari fungsi saluran makanan. Yang termasuk dispepsia fungsional adalah: Dispepsia dismotilitas (dismotility-like dyspepsia)
Pada dispepsia dismotilitas, umumnya terjadi gangguan motilitas, di antaranya: waktu pengosongan lambung lambat, abnormalitas kontraktil, abnormalitas mioelektrik lambung, refluks gastroduodenal. Penderita dengan dispepsia fungsional biasanya sensitif terhadap produksi asam lambung yang meningkat.
Kelainan psikis, stres, dan faktor lingkungan juga dapat menimbulkan dispepsia fungsional. Hal ini dapat dijelaskan kembali pada faal saluran cerna pada proses pencernaan yang mendapat mengaruh dari nervus vagus. Nervus vagus tidak hanya merangsang sel parietal secara langsung, tetapi memungkinkannya efek dari antral gastrin dan rangsangan lain dari sel parietal. Dengan melihat, mencium bau, atau membayangkan suatu makanan saja sudah terbentuk asam lambung yang banyak, yang mengandung HCl dan pepsin.
Dyspepsia organik Dyspepsia fungsional- Ulkus peptik kronik (ulkus ventrikuli, ulkus
duodeni)- Gastro-esophageal reflux disease (GORD), dengan atau tanpa esofagitis.
- Obat : OAINS, Aspirin- Kolelitiasis simtomatik- Pancreatitis kronik- Gangguan metabolik (uremia, hiperkalsemia,
gastroparesis DM)- Keganasan (gaster, pancreas, kolon)
- Disfungsi sensorik-motorik gastroduodenum- Gastroparesis idiopatik/hipomotilitas antrum
- Disritmia gaster- Hipersensitivitas gaster/duodenum- Faktor psikososial- Gastritis H. pylori- Idiopatik
- Insufisiensi vaskula mesenterikus- Nyeri dinding perut
LO 3.4 EpidemiologiKeluhan dispepsia merupakan keadaan klinis yang sering dijumpai dalam praktek praktis sehari-hari. Di Indonesia diperkirakan 30% kasus pada praktek umum dan 60% pada praktek spesialis merupakan kasus dispepsia. Di Amerika, prevalensi dispepsia sekitar 25%, tidak termasuk pasien dengan keluhan refluks. Insiden pastinya tidaklah terdokumentasi dengan baik, tetapi penelitian di Skandinavia menunjukkan dalam 3 bulan, dispepsia berkembang pada 0,8% pada subyek tanpa keluhan dispepsia sebelumnya.6 Prevalensi keluhan saluran cerna menurut suatu pengkajian sistematik atas berbagai penelitian berbasis populasi (systematic review of population-based study) menyimpulkan angka bervariasi dari 11-41%. Jika keluhan terbakar di ulu hati dikeluarkan maka angkanya berkisar 4-14%.
Dispepsia masih menimbulkan masalah kesehatan karena merupakan masalah kesehatan yang kronik dan memerlukan pengobatan jangka panjang sehingga meningkatkan biaya perobatannya. Walaupun gejalanya hanya singkat dan dapat diobati sendiri oleh pasien tanpa berobat ke dokter. Dispepsia terjadi pada hampir 25% (dengan rentang 13%-40%) populasi tiap tahun tetapi tidak semua pasien yang terkena dispepsia akan mencari pengobatan medis.
LO 3.5 Patofisiologi
Functional and structural abnormalities can interact with each other and contribute to the generation of symptoms in this disorder. Increased duodenal acid exposure observed in functional dyspepsia53, 56 might induce gastric sensorimotor dysfunction,51, 54, 57, 58, 59, 60, 61 possibly by activating visceral afferent neurons and consequently efferent vagal motor neurons89 (1). In addition, similar to the oesophagus,90 increased acid load could disrupt the intestinal barrier (2). On the other hand, impaired duodenal barrier function86 can lead to acid hypersensitivity in functional dyspepsia,50, 51, 52, 54 by facilitating the passage of H+ ions through the epithelium, which can subsequently reach acid-sensing receptors (such as TRPV1 and ASIC) located on visceral afferent nerve endings91, 92, 93 (3). Increased duodenal permeability enables luminal antigens to cross the epithelium. This process could lead to an abnormal challenge of antigens in the mucosa, thereby eliciting an immune response and resulting in low-grade inflammation (4). In turn, low-grade inflammation in the mucosa79, 80, 81, 83, 84, 86 can again contribute to impaired intestinal barrier function (5). In addition, mucosal immune activation might provoke systemic cellular immune activation and release of cytokines from peripheral blood monocytes (6, 7).82, 94 These cytokines can affect gastric sensorimotor function directly via altered neuronal transmission95, 96, 97 (6) or indirectly by activating neurons in the nucleus tractus solitarius and subsequently modulating the efferent vagal motor pathway98 (7).http://www.nature.com/nrgastro/journal/v10/n3/fig_tab/nrgastro.2012.255_F1.html
Dari sudut pandang patofi siologis, proses yang paling banyak dibicarakan dan potensial berhubungan dengan dispepsia fungsional adalah hipersekresi asam lambung, infeksi Helicobacter pylori, dismotilitas gastrointestinal, dan hipersensitivitas viseral.5 Ferri et al. (2012) menegaskan bahwa patofi siologi dispepsia hingga kini masih belum sepenuhnya jelas dan penelitian-penelitian masih terus dilakukan terhadap faktor-faktor yang dicurigai memiliki peranan bermakna, seperti di bawah ini:171. Abnormalitas fungsi motorik lambung, khususnya keterlambatan pengosongan lambung, hipomotilitas antrum, hubungan antara volume lambung saat puasa yang rendah dengan pengosongan lambung yang lebih cepat, serta gastric compliance yang lebih rendah.2. Infeksi Helicobacter pylori 3. Faktor-faktor psikososial, khususnya terkait dengan gangguan cemas dan depresi.
Sekresi asam lambungKasus dispepsia fungsional umumnya mempunyai tingkat sekresi asam lambung, baik sekresi basal maupun dengan stimulasi pentagastrin, yang rata-rata normal. Diduga terdapat peningkatan sensitivitas mukosa lambung terhadap asam yang menimbulkanrasa tidak enak di perut.5
Helicobacter pylori Peran infeksi Helicobacter pylori pada dispepsia fungsional belum sepenuhnya dimengerti dan diterima. Kekerapan infeksi H. pylori pada dispepsia fungsional sekitar 50% dan tidak berbeda bermakna dengan angka kekerapan infeksi H. pylori pada kelompok orang sehat. Mulai ada kecenderungan untuk melakukan eradikasi H. pylori pada dispepsia fungsional dengan H. pylori positif yang gagal dengan pengobatan konservatif baku.5
Dismotilitas Selama beberapa waktu, dismotilitas telah menjadi fokus perhatian dan beragam abnormalitas motorik telah dilaporkan, di antaranya keterlambatan pengosongan lambung, akomodasi fundus terganggu, distensi antrum, kontraktilitas funduspostprandial, dan dismotilitas duodenal.19 Beragam studi melaporkan bahwa pada dispepsia fungsional, terjadi perlambatan pengosongan lambung dan hipomotilitas antrum (hingga 50% kasus), tetapi harus dimengerti bahwa proses motilitas gastrointestinal merupakan proses yang sangat kompleks, sehingga gangguan pengosongan lambung saja tidak dapat mutlak menjadi penyebab tunggal adanya gangguan motilitas.2
Ambang rangsang persepsi Dinding usus mempunyai berbagai reseptor, termasuk reseptor kimiawi, reseptor mekanik, dan nociceptors. Berdasarkan studi, pasien dispepsia dicurigai mempunyai hipersensitivitas viseral terhadap distensi balon di gaster atau duodenum, meskipun mekanisme pastinya masih belum dipahami.5 Hipersensitivitas viseral juga disebut-sebut memainkan peranan penting pada semua gangguan fungsional dan dilaporkan terjadi pada 30-40% pasien dengan dispepsia fungsional.19Mekanisme hipersensitivitas ini dibuktikan melalui uji klinis pada tahun 2012.20 Dalam penelitian tersebut, sejumlah asam dimasukkan ke dalam lambung pasien dispepsia fungsional dan orang sehat. Didapatkan hasil tingkat keparahan gejaladispeptik lebih tinggi pada individu dispepsia fungsional. Hal ini membuktikan peranan penting hipersensitivitas dalam patofi siologi dispepsia.
Disfungsi autonom Disfungsi persarafan vagal diduga berperan dalam hipersensitivitas gastrointestinal pada kasus dispepsia fungsional. Adanya neuropati vagal juga diduga berperan dalam kegagala relaksasi bagian proksimal lambung sewaktu menerima makanan, sehingga menimbulkan gangguan akomodasi lambung dan rasa cepat kenyang.5
Aktivitas mioelektrik lambung Adanya disritmia mioelektrik lambung pada pemeriksaan elektrogastrografi terdeteksi pada beberapa kasus dispepsia fungsional, tetapi peranannya masih perlu dibuktikan lebih lanjut.5Peranan hormonal Peranan hormon masih belum jelas diketahui dalam patogenesis dispepsia fungsional.
LO 3.6 Manifestasi KlinisKlasifikasi klinis praktis didasarkan atas keluhan/gejala yang dominant membagi dispepsia menjadi tiga tipe : Dispepsia dengan keluhan seperti ulkus (Ulkus-like dyspepsia) dengan gejala: nyeri epigastrium
terlokalisasi, nyeri hilang setelah makan atau pemberian antacid, nyeri saat lapar dan nyeri episodic. Dispepsia dengan gejala seperti dismotilitas (dysmotility-like dyspepsia) dengan gejala: mudah
kenyang, perut cepat terasa penuh saat makan, mual, muntah dan rasa tidak nyaman bertambah saat makan.
Dispepsia non spesifik (tidak ada gejala seperti kedua tipe di atas).
LO 3.7 DiagnosisBerbagai macam penyakit dapat menimbulkan keluhan yang sama, seperti halnya pada sindroma dispepsia. Oleh karena itu, sindroma dispepsia hanya merupakan kumpulan gejala dari penyakit saluran cerna, maka perlu dipastikan penyakitnya. Untuk memastikan penyakitnya, maka diperlukan beberapa pemeriksaan, selain pemeriksaan fisik, juga diperlukan pemeriksaan penunjang.
Pada dasarnya, langkah pemeriksaan penunjang diagnostik adalah untuk mengeksklusi gangguan organik atau biokimiawi. Pemeriksaan laboratorium (gula darah, fungsi tiroid, fungsi pancreas, dan sebagainya), radiologi (barium meal, USG), dan endoskopi merupakan langkah yang paling penting untuk eksklusi penyebab organik ataupun biokimiawi. Untuk menilai patofisiologinya, dalam rangka mencari dasar terapi yang lebih kausatif, berbagai pemeriksaan dapat dilakukan, walaupun aplikasi klinisnya tidak jarang dinilai masih kontroversial. Misalnya pemeriksaan pH-metri untuk menilai tingkat sekresi asam lambung; manometri untuk menilai adanya gangguan fase III migrating motor complex (MMC); elektrogastrografi, skintigrafi, atau penggunaan pellet radioopaq untuk mengukur waktu pengosongan lambung, Helicobacter pylori, dan sebagainya.
c. Laboratorium. Pemeriksaan laboratorium perlu dilakukan, seperti pemeriksaan darah, urine, dan tinja secara rutin. Dari pemeriksaan darah, bila ditemukan leukositosis berarti ada tanda-tanda infeksi. Pada pemeriksaan tinja, jika tampak cair berlendir atau banyak mengandung lemak, berarti kemungkinan pasien menderita malabsorbsi. Seseorang yang diduga menderita dispepsi tukak, sebaiknya diperiksa asam lambungnya.
d. Radiologis. Pemeriksaan radiologis banyak menunjang diagnosis suatu penyakit di saluran cerna. Setidak-tidaknya perlu dilakukan pemeriksaan radiologis terhadap saluran cerna bagian atas dan sebaiknya menggunakan kontras ganda. Pada refluks gastroesofageal, akan tampak peristaltik di oesophagus yang menurun terutama di bagian distal, tampak antiperistaltik di antrum yang meninggi, serta sering menutupnya pylorus sehingga sedikit barium yang masuk ke intestinal. Pada tukak, baik di lambung maupun di duodenum, akan terlihat gambaran yang disebut niche, yaitu kawah dari tukak yang terisi kontras media. Bentuk niche dari tukak yang jinak umumnya reguler, semisirkuler, dengan dasar licin.
e. Endoskopi. Pemeriksaan endoskopi dari saluran cerna bagian atas akan banyak membantu menentukan diagnosis. Yang perlu diperhatikan adalah ada-tidaknya kelainan di oesophagus, lambung, duodenum. Di tempat tersebut perlu diperhatikan warna mukosa, lesi, tumor (jinak atau ganas).
f. Ultrasonografi (USG) merupakan sarana diagnostik yang non-invasif. Akhir-akhir ini makin banyak dimanfaatkan untuk membantu menentukan diagnostik dari suatu penyakit, apalagi alat ini tidak menimbulkan efek samping, dapat digunakan setiap saat, dan pada kondisi pasien yang berat sekalipun dapat dimanfaatkan. Pemanfaatan alat USG pada sindroma dispepsia terutama bila ada dugaan kelainan di tractus biliaris, pancreas, kelainan di tiroid, bahkan juga ada dugaan di oesophagus dan lambung.
Tabel 4. Gambaran alarm sign untuk dispepsia.6Umur ≥ 45 tahun (onset baru)Perdarahan dari rektal atau melenaPenurunan berat badan >10%AnoreksiaMuntah yang persistenAnemia atau perdarahanMassa di abdomen atau limfadenopatiDisfagia yang progresif atau odinofagiaRiwayat keluarga keganasan saluran cerna bagian atasRiwayat keganasan atau operasi saluran cerna sebelumnyaRiwayat ulkus peptikumKuning (Jaundice)
Kriteria diagnostik Roma III untuk dispepsia fungsionalDispepsia fungsionalKriteria diagnostik terpenuhi* bila 2 poin di bawah ini seluruhnya terpenuhi:1. Salah satu atau lebih dari gejala-gejala di bawah ini:a. Rasa penuh setelah makan yang mengganggub. Perasaan cepat kenyangc. Nyeri ulu hatid. Rasa terbakar di daerah ulu hati/epigastrium2. Tidak ditemukan bukti adanya kelainan struktural yang menyebabkan timbulnya gejala (termasuk yang terdeteksisaat endoskopi saluran cerna bagian atas [SCBA])* Kriteria terpenuhi bila gejala-gejala di atas terjadi sedikitnya dalam 3 bulan terakhir, dengan awal mula gejala timbulsedikitnya 6 bulan sebelum diagnosis.
a. Postprandial distress syndromeKriteria diagnostik* terpenuhi bila 2 poin di bawah ini seluruhnya terpenuhi:1. Rasa penuh setelah makan yang mengganggu, terjadi setelah makan dengan porsi biasa, sedikitnya terjadibeberapa kali seminggu2. Perasaan cepat kenyang yang membuat tidak mampu menghabiskan porsi makan biasa, sedikitnya terjadibeberapa kali seminggu* Kriteria terpenuhi bila gejala-gejala di atas terjadi sedikitnya dalam 3 bulan terakhir, dengan awal mula gejala timbulsedikitnya 6 bulan sebelum diagnosis.
Kriteria penunjang1. Adanya rasa kembung di daerah perut bagian atas atau mual setelah makan atau bersendawa yang berlebihan2. Dapat timbul bersamaan dengan sindrom nyeri epigastrium.
b. Epigastric pain syndromeKriteria diagnostik* terpenuhi bila 5 poin di bawah ini seluruhnya terpenuhi:1. Nyeri atau rasa terbakar yang terlokalisasi di daerah epigastrium dengan tingkat keparahan moderat/sedang,paling sedikit terjadi sekali dalam seminggu2. Nyeri timbul berulang
3. Tidak menjalar atau terlokalisasi di daerah perut atau dada selain daerah perut bagian atas/epigastrium4. Tidak berkurang dengan BAB atau buang angin5. Gejala-gejala yang ada tidak memenuhi kriteria diagnosis kelainan kandung empedu dan sfi ngter Oddi* Kriteria terpenuhi bila gejala-gejala di atas terjadi sedikitnya dalam 3 bulan terakhir, dengan awal mula gejala timbulsedikitnya 6 bulan sebelum diagnosis.
Kriteria penunjang1. Nyeri epigastrium dapat berupa rasa terbakar, namun tanpa menjalar ke daerah retrosternal2. Nyeri umumnya ditimbulkan atau berkurang dengan makan, namun mungkin timbul saat puasa3. Dapat timbul bersamaan dengan sindrom distres setelah makan.
CDK-197_vol39_no9_th2012 ok.indd 648 9/14/2012 10:11:02 AM
Pemeriksaan PenunjangPemeriksaan penunjang harus bias menyingkirkan kelainan serius, terutama kanker lambung, sekaligus menegakkan diagnosis bila mungkin. Sebagian pasien memiliki resiko kanker yang rendah dan dianjurkan untuk terapi empiris tanpa endoskopi. berikut merupakan pemeriksaan penunjang:
a. Tes DarahHitung darah lengkap dan LED normal membantu menyingkirkan kelainan serius. Hasil tes serologi positif untukHelicobacter pylori menunjukkan ulkus peptikum namun belum menyingkirkan keganasan saluran pencernaan.
b. Endoskopi (esofago-gastro-duodenoskopi)Endoskopi adalah tes definitive untuk esofagitis, penyakit epitellium Barret, dan ulkus peptikum. Biopsi antrum untuk tes ureumse untuk H.pylori (tes CLO).Endoskopi adalah pemeriksaan terbaik masa kini untuk menyingkirkan kausa organic pada pasien dispepsia. Namun, pemeriksaan H. pylori merupakan pendekatan bermanfaat pada penanganan kasus dispepsia baru. Pemeriksaan endoskopi diindikasikan terutama pada pasien dengan keluhan yang muncul pertama kali pada usia tua atau pasien dengan tanda alarm seperti penurunan berat badan, muntah, disfagia, atau perdarahan yang diduga sangat mungkin terdapat penyakit struktural.Pemeriksaan endoskopi adalah aman pada usia lanjut dengan kemungkinan komplikasi serupa dengan pasien muda.Menurut Tytgat GNJ, endoskopi direkomendasikan sebagai investigasi pertama pada evaluasi penderita dispepsia dan sangat penting untuk dapat mengklasifikasikan keadaan pasien apakah dispepsia organik atau fungsional. Dengan endoskopi dapat dilakukan biopsy mukosa untuk mengetahui keadaan patologis mukosa lambung.
c. DPL : Anemia mengarahkan keganasand. EGD : Tumor, PUD, penilaian esofagitise. Dianjurkan untuk melakukan pemeriksaan laboratorium termasuk hitung darah lengkap, laju
endap darah, amylase, lipase, profil kimia, dan pemeriksaan ovum dan parasit pada tinja. Jika
terdapat emesis atau pengeluaran darah lewat saluran cerna maka dianjurkan untuk melakukan pemeriksaan barium pada saluran cerna bgian atas.
Pemeriksaan FisikAnamnesis dan pemeriksaan fisik pada pasien dyspepsia yang belum diinvestigasi terutama hasrus ditujukan untuk mencari kemungkinan adanya kelainan organik sebagai kausa dispepsia. Pasien dispepsia dengan alarm symptoms kemungkinan besar didasari kelainan organik. Menurut Wibawa (2006), yang termasuk keluhan alarm adalah:1. Disfagia,2. Penurunan Berat Badan (weight loss),3. Bukti perdarahan saluran cerna (hematemesis, melena, hematochezia, anemia defisiensi
besi,atau fecal occult blood),4. Tanda obstruksi saluran cerna atas (muntah, cepat penuh).
Pasien dengan alarm symptoms perlu dilakukan endoskopi segera untuk menyingkirkan penyakit tukak peptic dengan komplikasinya, GERD (gastroesophageal reflux disease), atau keganasan.
LO 3.8 Diagnosis BandingPenyakit jantung iskemik sering memberi keluhan nyeri ulu hati, panas di dada, perut kembung, perasaan lekas kenyang. Penderita infark miokard dinding inferior juga sering memberikan keluhan rasa sakit perut di atas, mual, kembung, kadang-kadang penderita angina mempunyai keluhan menyerupai refluks gastroesofageal.
Penyakit vaskular kolagen, terutama pada sklerodema di lambung atau usus halus, akan sering memberi keluhan sindroma dispepsia. Rasa nyeri perut sering ditemukan pada penderita SLE, terutama yang banyak mengkonsumsi kortikosteroid.
Dispepsia organik Ulkus peptik kronik Gastroesophangeal reflux disease denagn atau tanpa gejala esofaginitis Obat OAINS seperti aspirin Kolelitiasis simtomatik Pankreatitis kronik Gangguan metabolic
Dispepsia fumgsional Disfungsi sensorik motorik gastroduodenum Gasrtoporesis idiopatik/hipomotilitas antrum Disritmia gaster Hipersensitifitas gaster/duodenum Gastritis H pylori Idiopatik
LO 3.9 TatalaksanaPenatalaksanaan non farmakologis1) Menghindari makanan yang dapat meningkatkan asam lambung2) Menghindari faktor resiko seperti alkohol, makanan yang peda, obat-obatan yang berlebihan,
nikotin rokok, dan stres3) Atur pola makanPenatalaksanaan farmakologis yaitu:Sampai saat ini belum ada regimen pengobatan yang memuaskan terutama dalam mengantisipasi kekambuhan. Hal ini dapat dimengerti karena pross patofisiologinya pun masih belum jelas. Dilaporkan bahwa sampai 70 % kasus DF reponsif terhadap placebo.Obat-obatan yang diberikan meliputi antacid (menetralkan asam lambung) golongan antikolinergik (menghambat pengeluaran asam lambung) dan prokinetik (mencegah terjadinya muntah)
Penatalaksanaan yang tepat pada pasien dengan dispepsia, antara lain :1. Edukasi kepada pasien untuk mengenali dan menghindari keadaan yang potensial mencetuskan
serangan dispepsia2. Modifikasi pola hidup
Menghindari jenis makanan yang dirasakan sebagai faktor pencetus. Pola makan porsi kecil tetapi sering dan makanan rendah lemak.
Pengelolaan penderita dengan sindroma dispepsia secara garis besar pada umumnya sama. Penderita yang mempunyai keluhan ringan umumnya dapat dilakukan dengan berobat jalan, sedangkan yang mempunyai keluhan berat dengan atau tanpa komplikasi sebaiknya dirawat di rumah sakit.
TERAPI FARMAKOLOGISg. Antasid Sistemik
Natrium bikarbonatNatrium bikarbonat cepat menetralkan HCl lambung karena daya larutnya tinggi. Karbon dioksida yang tebentuk dalam lambung dapat menimbulkan sendawa. Distensi lambung dapat terjadi dan dapat menimbulkan perforasi. Selain menimbulkan alkalosis metabolik, obat ini dapat menyebabkan retensi natrium dan edema. Natrium bikarbonat sudah jarang digunakan sebagai antasid. Obat ini digunakan untuk mengatasi asidosis metabolik, alkalinisasi urin, dan pengobatan lokal pruritus. Natrium bikarbonat tersedia dalam bentuk tablet 500-1000 mg. Satu gram natrium bikarbonat dapat menetralkan 12 mEq asam. Dosis yang dianjurkan 1-4 gram. Pemberian dosis besar NaHCO3 atau CaCO3 bersama susu atau krim pada pengobatan tukak peptik dapat menimbulkan sindrom alkali susu (milk alkali syndrom)
h. Antasid Non-sistemik Aluminium hidroksida -- Al(OH)3
Daya menetralkan asam lambungnya lambat, tetapi masa kerjanya paling panjang. Al(OH)3
bukan merupakan obat yang unggul dibandingkan dengan obat yang tidak larut lainnya. Al(OH)3 dan sediaanya Al (aluminium) lainnya dapat bereaksi dengtan fosfat membentuk aluminium fosfat yang sukar diabsorpsi di usus kecil, sehingga eksresi fosfat melalui urin berkurang sedangkan melalui tinja bertambah. Ion aluminium dapat bereaksi dengan protein sehingga bersifat astringen. Antasid ini mengadsorbsi pepsin dan menginaktivasinya. Absorsi makanan setelah pemberian Al tidak banyak dipengaruhi dan komposisi tinja tidak berubah. Aluminium juga bersifat demulsen dan adsorben.
Efek samping Al(OH)3 yang utama ialah konstipasi. Ini dapat diatasi dengan memberikan antasid garam Mg. Mual dan muntah dapat terjadi. Gangguan absorbsi fosfat dapat terjadi sehingga menimbulkan sindrom deplesi fosfat disertai osteomalasia. Al(OH)3
dapat mengurangi absorbsi bermacam-macam vitamin dan tetrasiklin. Al(OH)3 lebih sering menyebabkan konstipasi pada usia lanjut.
Aluminium hidroksida digunakan untuk tukak peptik, nefrolitiasis fosfat dan sebagai adsorben pada keracunan. Antasid Al tersedia dalam bentuk suspensi Al(OH)3 gel yang mengandung 3,6-4,4% Al2O3. Dosis yang dianjurkan 8 mL. Tersedia juga dalam bentuk tablet Al(OH)3 yang mengandung 50% Al2O3. Satu gram Al(OH)3 dapat menetralkan 25 mEq asam. Dosis tunggal yang dianjurkan 0,6 gram.
Kalsium karbonatKalsium karbonat merupakan antasid yang efektif karena mula kerjanya cepat, maka daya kerjanya lama dan daya menetralkannya cukup lama.Kalsium karbonat dapar menyebabkan konstipasi, mual, muntah, pendarahan saluran cerna dan disfungsi ginjal, dan fenomena acid rebound. Fenomena tersebut bukan berdasarkan
daya netralisasi asam, tetapi merupakan kerja langsung kalsium di antrum yang mensekresi gastrin yang merangsang sel parietal mengeluarkan HCl (H+). Sebagai akibatnya sekresi asam pada malam hari akan sangat tinggi yang akan mengurangi efek netralisasi obat ini. Efek serius yang dapat terjadi ialah hiperkalsemia, kalsifikasi metastatik, alkalosis, azotemia, terutama terjadi pada penggunaan kronik kalisium karbonat bersama susu dan antasid lain (milk alkali syndrom).
Pemberian 4 g kalsium karbonat dapat menyebabkan hiperkalsemia ringan, sedangkan pemberian 8 g dapat menyebabkan hiperkalsemia sedang.Kalsium karbonat tersedia dalam bentuk tablet 600 mg dan 1000 mg. Satu gram kalsium karbonat dapat menetralkan 21 mEq asam. Dosis yang dianjurkan 1-2 gram.
Magnesium hidroksida -- Mg(OH)2
Magnesium hidroksida digunakan sebagai katartik dan antasid. Obat ini praktis, tidak larut, dan tidak efektif sebelum obat ini berinteraksi dengan HCl membentuk MgCl2. Magnesium hidroksida yang tidak bereaksi denagn HCl akan tetap berada dalam lambung dan akan menetralkan HCl yang disekresi belakangan sehingga masa kerjanya lama. Antasid ini dan natrium bikarbonat sama efektif dalam hal menetralkan HCl.
Ion magnesium dalam usus akan cepat diabsorbsi dan cepat dieksresi melalui ginjal, hal ini akan membahayakan pasien yang fungsi ginjalnya kurang baik. Ion magnesium yang diabsorbi akan bersifat sebagai antasid sistemik sehingga dapat menimbulkan alkali uria, tetapi jarang alkalosis.
Pemberian kronik magnesium hidroksida akan menyebabkan diare akibat efek katartiknya, sebab magnesium yang larut tidak diabsorbsi, tetapi tetap berada dalam usus dan akan menarik air. Sebanyak 5-10% magnesium diabsorbsi dan dapat menimbulkan kelainan neurologik, neuromuskular, dan kardiovaskular.
Sediaan susu magnesium (milk of magnesium) berupa suspensi yang berisi 7-8,55 Mg(OH). Satu ml susu magnesium dap menetralkan 2,7 mEq asam. Dosis yang dianjurkan 5-30 ml. Bentuk lain ialah tablet susu yang berisi 325 mg Mg(OH)2 yang dapat dinetralkan 11,1 mEq asam.
Magnesium trisiklatMagnesium trisiklat (Mg2Si3O8H2O) sebagai antasid non sistemik, bereaksi dalam lambung sebagai berikut:Silikon dioksid berupa gel yang terbentuk dalam lambung diduga berfungsi menutup tukak. Sebanyak 7% silika dari magnesium trisiklat akan diabsorbsi melalui usus dan dieksresi dalam urin. Silika gel dan megnesium trisiklat merupakan adsorben yang baik; tidak hanya mengadsorbsi pepsin tetapi juga protein dan besi dalam makanan. Mula kerja magnesium trisiklat lambat, untuk menetralkan HCl 30% 0,1 N diperlukan waktu 15 menit, sedangkan untuk menetralkan HCl 60% 1,1 N diperlukan waktu satu jam.
Dosis tinggi magnesium trisiklat menyebabkan diare. Banyak dilaporkan terjadi batu silikat setelah penggunaan kronik magnesium trisiklat. Ditinjau dari efektivitasnya yang rendah dan potensinya yang dapat menimbulakan toksisitas yang khas, kurang beralasan mengunakan obat ini sebagai antasid.
Magnesium trisiklat tersedia dalam bentuk tablet 500mg; dosis yang dianjurkan 1-4 gram. Tersedia pula sebagai bubuk magnesium trisiklat yang mengandung sekurang-kurangnya 20% MgO dan 45% silikon dioksida. Satu gram magnesium trisiklat dapat menetralkan 13-17 mEq asam.
i. Obat Penghambat Sekresi LambungPenghambat pompa proton
Penghambat pompa proton merupakan penghambat sekresi asam lambung yang lebih kuat dari AH2. Obat ini bekerja di proses akhir pembentukan asam lambung, lebih distal dari AMP. Saat ini, yang digunakan di klinik adalah omeprazol, esomeprazol, lansoprazol, rebeprazol, dan pantoprazol. Perbedaan antara kelima obat tersebut adalah subtitusi cinci piridin dan/atau benzimidazol. Omeprazol adalah campuran resemik isomer R dan S. Esomeprazol adalah campuran resemik isomer omeprazol (S-omeprazol) yang mengalami eliminasi lebih lambat dari R-omeprazol.
Farmakodinamik. Penghambat pompa proton adalah prodrug yang memebutuhkan suasana asam untuk aktivasinya. Setelah diabsorbsi dan masuk ke sirkulasi sistemik, obat ini akan berdifusi ke parietal lambung, terkumpul di kanalikuli sekretoar, dan mengalami aktivasi di situ membentuk sulfonamid tetrasiklik. Bentuk aktif ini berikatan dengan gugus sulfhidril enzim H+, K+, ATP-ase (enzim ini dikenal sebagai pompa proton) dan berada di membran sel parietal. Ikatan ini mengakibatkan terjadinya penghambatan enzim tersebut. Produksi asam lambung berhenti 80%-95% setelah penghambatan pompa poroton tersebut.
Penghambatan berlangsung lama antara 24-48 jam dan dapat menurunkan sekresi asam lambung basal atau akibat stimulasi, terlepas dari jenis perangsangnya histamin, asetilkolin, atau gastrin. Hambatan ini sifatnya irreversibel, produksi asam kembali dapat terjdai 3-4 hari pengobatan dihentikan.
Farmakokinetik. Penghambat pompa proton sebaiknya diberikan dalam sediaan salut enterik untuk mencegah degradasi zat aktif tersebut dalam suasana asam. Sediaan ini tidak mengalami aktivasi di lambung sehingga bio-availabilitasnya labih baik. Tablet yang dipecah dilambung mengalami aktivasi lalu terikat pada berbagai gugus sulfhidril mukus dan makanan. Bioalvailabilitasnya akan menurun sampai dengan 50% karena pengaruh makanan. Oleh sebab itu, sebaiknya diberikan 30 menit setelah makan.
Obat ini mempunyai masalah bioalvailabilitas, formulasi berbeda memperlihatkan persentasi jumlah absorbsi yang bervariasi luas. Bioalvailabilitas yang bukan salut enterik meningkat dalam 5-7 hari, ini dapat dijelaskan dengan berkurangnya prosuksi asam lambung setelah obat bekerja. Obat ini dimetabolisme di hati oleh sitokrom P 450 (CYP), terutama CYP2P19 dan CYP3A4.
Indikasi. Indikasi obat ini sama dengan AH2 yaitu pada penyakit peptik. Terhadap sindrom Zollinger-Ellison, obat ini dapat menekan produksi asam lambung lebih baik pada AH2 pada dosis yang efek sampingnya tidak terlalu mengganggu.
Efek samping. Efek samping yang umum terjadi adalah mual, nyeri perut, konstipasi, flatulence, dan diare. Dilaporkan pula terjadi miopati subakut, atralgia, sakit kepala, dan ruam kulit.
Sediaan dan posologi. Omeprazol tersedia dalam bentuk kapsul 10 mg dan 20 mg, diberikan 1 kali/hari selama 8 minggu. Esomeprazol tersedia dalam bentuk salut enterik 20 mg dan 40 mg, serta sediaan vial 40 mg/10 ml. Pantoprazol tersedia dalam bentuk tablet 20 mg dan 40 mg.
j. Antagonis Reseptor H2
Antagonis reseptor H2 bekerja menghambat sekresi asam lambung. Burinamid dan metiamid merupakan antagonis reseptor H2 yang pertama kali ditemukan, namun karena toksik tidak digunakan di klinik. Antagonis reseptor H2 yang ada saat ini adalah simetidin, ranitidin, famotidin, dan nizatidin.
Antagonis reseptor H2 merupakan obat yang efektif dan relatif aman untuk pasien dengan hipersekresi asam lambung, misalnya untuk pasien tukak duodenum dan tukak lambung. Golongan obat ini menggeser penggunaan antasid yang membutuhkan pemberian yang lebih sering sehingga dapat mengurangi kepatuhan pasien. Bagi pasien yang menggunakan obat lain/banyak obat, nampaknya akan lebih aman menggunakan ranitidin, famotidin, atau nizatidin yang tidak/kurang kemungkinannya dibandingkan simetidin untuk mengadakan interaksi dengan obat lain yang merupakan substrat enzim sitokrom P450. Dibandingkan simetidin, kemungkinan efek samping ranitidin, famotidin, dan nizatidin nampaknya lebih kecil, termasuk kemungkinan di antaranya kemungkinan impotensi dan ginekomastia karena ketiga obat tersebut tidak mengikat reseptor androgen.
k. ProkinetikYang termasuk obat golongan ini adalah bathanecol, metoklopramid, domperidon, cisapride. Bathanecol
Termasuk obat kalinomimetik yang menghambat asetilkolin esterase. Obat ini dipakai untuk mengobati penderita dengan refluks gastroesophageal, makanan yang dirasa tidak turun, transit oesophageal yang melantur, gastroparesis, kolik empedu. Efek sampingnya cukup banyak, terutama pada aksi parasimpatis sistemik, di antaranya adalah sakit kepala, mata kabur, kejang perut, nausea dan vomitus, spasme kandung kemih, berkeringat. Oleh karena itu, obat ini mulai tidak digunakan lagi.
MetoklopramidSecara kimia, obat ini ada hubungannya dengan prokainamid yang mempunyai efek anti-dopaminergik dan kolinomimetik. Jadi, obat ini berkhasiat sentral maupun perifer. Khasiat metoklopramid antara lain:- meningkatkan pembedaan asetilkolin dari saraf terminal postganglion kolinergik,- merangsang reseptor muskarinik pada asetilkolin, dan- merupakan reseptor antagonis dopaminJadi, dengan demikian, metoklopramid akan merangsang kontraksi dari saluran cerna dan mempercepat pengosongan lambung.
Efek samping yang ditimbulkan oleh obat ini antara lain reaksi distonik, iritabilitas atau sedasi, dan efek samping ekstrapiramidal karena efek antagonisme dopamin sentral dari metoklorpamid. Pemberian dosis tinggi pada anak dapat menyebabkan hipertonis dan kejang.
DomperidonDomperidon merupakan derivat benzimidazol. Karena domperidon merupakan antagonis dopamin perifer dan tidak menembus sawar darah otak, maka tidak mempengaruhi reseptor dopamin saraf pusat, sehingga mempunyai efek samping yang rendah daripada metoklopramid.
Pemberian obat ini akan meningkatkan tonus sphincter oesophagus bagian bawah sehingga mencegah terjadinya refluks gastroesophagus. Obat ini akan meningkatkan koordinasi antroduodenal, dan memperbaiki motilitas lambung yang sedang terganggu, yaitu dengan jalan meningkatkan kontraktiliitas serta menghambat relaksasi lambung sehingga pengosongan lambung akan lebih cepat.
Domperidon bermanfaat untuk pengobatan dispepsia yang disertai masa pengosongan yang lambat, refluks gastroesophagus, anoreksia nervosa, gastroparesis. Demikian pula bermanfaat sebagai obat antiemetik pada penderita pasca-bedah, bahkan efektif sebagai pencegah muntah pada penderita yang mendapat kemoterapi.
Efek sampingnya lebih rendah daripada metoklopramid, yaitu mulut kering, kulit gatal, diare, pusing. Pada pemberian jangka panjang atau dosis tinggi, efeknya akan meningkatkan sekresi prolaktin, dan dapat menimbulkan ginekomasti pada pria, serta galaktore dan amenore pada wanita.
CisaprideCisapride merupakan derivat benzidamide dan tergolong obat prokinetik baru yang mempunyai khasiat memperbaiki motilitas seluruh saluran cerna. Obat ini mempunyai spektrum yang luas.
Pada penderita dengan dispepsia, dimana sering terjadi gangguan motilitas pada saluran cerna bagian atas, obat ini bermanfaat untuk memperbaiki. Hal ini disebabkan karena cisapride meningkatkan tonus sphincter oesophagus bagian bawah, peristaltik oesophagus, dan pengosongan oesophagus. Di samping itu, akan meningkatkan peristaltik antrum, memperbaiki koordinasi gastro-duodenum dan mempercepat pengosongan lambung. Manfaat cisapride pada saluran cerna bagian bawah yaitu akan merangsang aktivitas motorik usus halus dan kolon sehingga mempercepat transit di sini. Jadi, obat ini juga bermanfaat pada pseudo-obstruksi usus kronis idiopatik, pada penderita konstipasi karena paraplegia, dan pemakai obat laxatif yang menahun.
Efek samping yang ditimbulkannya yaitu borborigmi, diare, dan rasa kejang di perut yang sifatnya sementar.
LO 3.10 KomplikasiPenderita sindroma dispepsia selama bertahun-tahun dapat memicu adanya komplikasi yang tidak ringan. Salah satunya komplikasi dispepsia yaitu luka di dinding lambung yang dalam atau melebar tergantung berapa lama lambung terpapar oleh asam lambung. Bila keadaan dispepsia ini terus terjadi luka akan semakin dalam dan dapat menimbulkan komplikasi pendarahan saluran cerna yang ditandai dengan terjadinya muntah darah, di mana merupakan pertanda yang timbul belakangan. Awalnya penderita pasti akan mengalami buang air besar berwarna hitam terlebih dulu yang artinya sudah ada perdarahan awal. Tapi komplikasi yang paling dikuatirkan adalah terjadinya kanker lambung yang mengharuskan penderitanya melakukan operasi.
LO 3.11 PrognosisMahadeva et al. (2011) menemukan bahwa pasien dispepsia fungsional memiliki prognosis kualitas hidup lebih rendah dibandingkan dengan individu dengan dispepsia organik. Tingkat kecemasan sedang hingga berat juga lebih sering dialami oleh individu dispepsia fungsional.25 Lebih jauh diteliti, terungkap bahwa pasien dispepsia fungsional, terutama yang refrakter terhadap pengobatan, memiliki kecenderungan tinggi untuk mengalami depresi dan gangguan psikiatris.
LO 3.12 ProfilaksisDiet merupakan peranan yang terpenting. Pada garis besarnya yang dipakai ialah cara pemberian diet seperti yang diajukan oleh Sippy 1915 hingga dikenal pula Sippy’s diet. Sekarang lebih dikenal dengan diet lambung yang sudah disesuaikan dengan masyarakat Indonesia. Dasar diet tersebut ialah makan sedikit dan berulang kali, makan makanan yang mengandung susu dalam porsi kecil. Jadi makanan yang dimakan harus lembek, mudah dicerna, tidak merangsang, dan kemungkinan dapat menetralisir HCl. Pemberiannya dalam porsi kecil dan berulang kali. Dilarang makan pedas, asam, alkohol.
Pola makan yang normal, dan teratur, pilih makanan yang seimbang dengan kebutuhan dan jadwal makan yang teratur, sebaiknya tidak mengkonsumsi makanan yang berkadar asam tinggi, cabai, alkohol dan, pantang rokok, bila harus makan obat karena sesuatu penyakit, misalnya sakit kepala, gunakan obat secara wajar dan tidak mengganggu fungsi lambung. Berikut adalah 11 solusi mencegah gangguan pencernaan
1. biasakan makan teratur2. Kunyah makanan dengan baik supaya enzim ptialin dalam kelenjar ludah dapat melakukan
fungsinya dengan sempurna3. Jangan makan terlalu banyak4. Jangan berbaring setelah makan5. Hindari waktu makan yang terlalu ber-dekatan supaya proses mencerna tidak terganggu
(interval 2-3 jam)6. Jangan makan sambil minum (setiap cairan yang dikonsumsi dengan makanan padat akan
mengurangi aktivitas cairan pencernaan yang terlibat dalam proses pencernaan)7. Tingkatkan konsumsi makanan sumber serat8. Konsumsi makanan probiotik9. Kurangi konsumsi makanan pembentuk asam (protein hewani dan karbohidrat sederhana)10. Jangan makan makanan yang terlalu panas atau dingin (dapat mengiritasi lapisan dinding
lambung)11. Kurangi stress