PJBL Atresia Ani Dan Hirschprung NC
-
Upload
dee-diyah-dee -
Category
Documents
-
view
50 -
download
6
Transcript of PJBL Atresia Ani Dan Hirschprung NC

Asuhan Keperawatan pada Klien dengan Atresia Ani
Contoh Kasus
Bayi An. Usia 3 hari, BB 2450 gr dan TB 42 cm. Dibawa ke rumah sakit dengan
keluhan belum BAB, muntah, dan perut kembung. Ibu Arini mengatakan,
bayinya selalu memuntahkan kembali susu formula yang diberikan, bayi selalu
rewel. Frekuensi muntah 4 – 6 x/hari, warna kehijauan
Hasil pemeriksaan fisik
- Nadi : 145 x/mnt
- Suhu : 37 C
- RR : 46 x/mnt
- Bibir tampak kering
- Abdomen membuncit
PENGKAJIAN
I. Biodata
A. Identitas Klien
1. Nama/Nama panggilan: By. An
2. Tempat tgl lahir/usia : 3 hari
3. Jenis kelamin : wanita
4. A g a m a : ………………………………………………………
5. Pendidikan : …………………………………………………
6. Alamat : …………………………………………………………
7. Tgl masuk : 21 Februari 2013 (jam ............)
8. Tgl pengkajian : 21 Februari 2013
9. Diagnosa medik : Atresia Ani
10. Rencana terapi : …………………………………………………………
B. Identitas Orang tua
1. Ayah
a. N a m a : …………………………………………………………
b. U s i a : …………………………………………………………
c. Pendidikan : …………………………………………………………
d.Pekerjaan/sumber penghasilan :…………………………………………
e. A g a m a : …………………………………………………………

f. Alamat : …………………………………………………………
2. Ibu
a. N a m a : Ny. Arini
b. U s i a : …………………………………………………………
c. Pendidikan : …………………………………………………………
d.Pekerjaan/Sumber penghasilan: ...........................................................
e. Agama : …………………………………………………………
f. Alamat : …………………………………………………………
C. Identitas Saudara Kandung
No NAMA U S I A HUBUNGANSTATUS
KESEHATAN
II. Riwayat Kesehatan
A. Riwayat Kesehatan Sekarang :
Keluhan Utama : anak belum BAB, muntah, dan perut kembung.
Riwayat Keluhan Utama :
Sejak lahir (18 Februari 2013) By. An belum BAB, perut bayi kembung.
Sebelum masuk RS bayi mengalami muntah-muntah, muntah sekitar 4-
6 x/ hari warna kehijauan.
Keluhan Pada Saat Pengkajian :
……………………………………………………………………………………
…………………
……………………………………………………………………………………
…………………
B. Riwayat Kesehatan Lalu (khusus untuk anak usia 0 – 5 tahun)
1. Prenatal care
a. Ibu memeriksakan kehamilannya setiap minggu
di…………………….

Keluhan selama hamil yang dirasakan oleh ibu, tapi oleh dokter
dianjurkan untuk
……………………………………………………………………………
…………………
b. Riwayat terkena radiasi : ……………………………………….
c. Riwayat berat badan selama hamil : …………………………………
e. Riwayat Imunisasi TT : ………………………………………..
f. Golongan darah ibu ………….. Golongan darah ayah …………..
2. Natal
a, Tempat melahirkan : ………………………………………….
b. Jenis persalinan : ……………………………………………
c. Penolong persalinan : ………………………………………………..
e. Komplikasi yang dialami oleh ibu pada saat melahirkan dan
setelah melahirkan :
.........................................................................................................
...................................
3. Post natal
a. Kondisi bayi :……………………………………………………
APGAR ………………………………….
b. Anak pada saat lahir tidak mengalami :
……………………………………………….
(Untuk semua Usia)
¤ Klien pernah mengalami penyakit :……………………….
pada umur : …………………..
diberikan obat oleh : …………………………………………..
¤ Riwayat kecelakaan :
…………………………………………………………………
¤ Riwayat mengkonsumsi obat-obatan berbahaya tanpa anjuran dokter
dan menggunakan zat/subtansi kimia yang berbahaya :
…………………………………………………………….
¤ Perkembangan anak dibanding saudara-saudaranya :
...................................................................

C. Riwayat Kesehatan Keluarga
Tidak ada anggota keluarga yang pernah menderita penyakit ini pada
masa kecilnya.
¤ Genogram
Ket :
NOJenis
immunisasi
Waktu
pemberianFrekuensi
Reaksi
setelah
pemberian
Frekuensi
1. BCG
2. DPT (I,II,III)
3.Polio
(I,II,III,IV)
4. Campak
5. Hepatitis
IV. Riwayat Immunisasi (imunisasi lengkap)
V. Riwayat Tumbuh Kembang
A. Pertumbuhan Fisik
1. Berat badan : 2450 gram
2. Tinggi badan : 42 cm.
3. Waktu tumbuh gigi ………………….gigi tanggal ………….........………
Jumlah gigi ...................... buah.
B. Perkembangan Tiap tahap
Usia anak saat
1.Berguling : …………… bulan
2.Duduk : …………… bulan
3.Merangkak : …………… bulan
4.Berdiri : …………… tahun
5.Berjalan : …………… tahun
6.Senyum kepada orang lain pertama kali : …………… tahun
7.Bicara pertama kali :…………… tahun dengan menyebutkan :
……………

8.Berpakaian tanpa bantuan : ……………
VI. Riwayat Nutrisi
A. Pemberian ASI
....................................................................................................................
....................................
B. Pemberian susu formula
1. Alasan pemberian :
……………………………………………………………
2. Jumlah pemberian :
……………………………………………………………
3. Cara pemberian :
……………………………………………………………
Pola perubahan nutrisi tiap tahap usia sampai nutrisi saat ini
Usia Jenis Nutrisi Lama Pemberian
VII. Riwayat Psikososial
¤ Anak tinggal bersama : ...................................di:..................................
¤ Lingkungan berada di : ................................................
¤ Rumah dekat dengan : .................................., tempat bermain ...................
kamar klien : ................................................
¤ Rumah ada tangga : ................................................
¤ Hubungan antar anggota keluarga : ................................................
¤ Pengasuh anak : ................................................
VIII. Riwayat Spiritual
¤ Support sistem dalam keluarga : ................................................
¤ Kegiatan keagamaan : ................................................
IX. Reaksi Hospitalisasi
A. Pengalaman keluarga tentang sakit dan rawat inap
............................................................................................

B. Pemahaman anak tentang sakit dan rawat inap
....................................................................................................................
X. Aktivitas sehari-hari
A. Nutrisi
Kondisi Sebelum Sakit Saat Sakit
1. Selera makan Muntah
B. Cairan
Kondisi Sebelum Sakit Saat Sakit
1. Jenis minuman
2. Frekuensi minum
3. Kebutuhan cairan
4. Cara pemenuhan
anak selalu
memuntahkan ASI dan
Formula yang diberikan
C. Eliminasi (BAB&BAK)
Kondisi Sebelum Sakit Saat Sakit
1. Tempat
pembuangan
2. Frekuensi (waktu)
3. Konsistensi
4. Kesulitan
5. Obat pencahar
D. Istirahat tidur
Kondisi Sebelum Sakit Saat Sakit
1. Jam tidur
- Siang
- Malam
2. Pola tidur
3. Kebiasaan sebelum
tidur
4. Kesulitan tidur

E. Olah Raga
Kondisi Sebelum Sakit Saat Sakit
1. Program olah raga
2. Jenis dan
frekuensi
3. Kondisi setelah
olah raga
F. Personal Hygiene
Kondisi Sebelum Sakit Saat Sakit
1. Mandi
- Cara
- Frekuensi
- Alat mandi
2. Cuci rambut
- Frekuensi
- Cara
3. Gunting kuku
- Frekuensi
- Cara
4. Gosok gigi
- Frekuensi
- Cara
G. Aktifitas/Mobilitas Fisik
Kondisi Sebelum Sakit Saat Sakit
1. Kegiatan sehari-hari
2. Pengaturan jadwal
harian
3. Penggunaan alat
Bantu aktifitas

4. Kesulitan pergerakan
tubuh
H. Rekreasi
Kondisi Sebelum Sakit Saat Sakit
1. Perasaan saat
sekolah
2. Waktu luang
3. Perasaan setelah
rekreasi
4. Waktu senggang
klg
5. Kegiatan hari libur
XI. Pemeriksaan Fisik
1. Keadaan umum : rewel dan tampak kembung
2. Kesadaran : compos mentis
3. Tanda – tanda vital :
a. Tekanan darah: ..................................... mmHg
b. Denyut nadi : 145x/menit
c. Suhu : 37o C
d. Pernapasan : 46 x/ menit
4. Berat Badan : 2450 gram
5. Tinggi Badan :
6. Kepala
Inspeksi : simetris
Keadaan rambut & Hygiene kepala
a. Warna rambut :
b. Penyebaran :
c. Mudah rontok :
d. Kebersihan rambut :
Palpasi

Benjolan : ada / tidak ada :
Nyeri tekan : ada / tidak ada :
Tekstur rambut : kasar/halus :
7. Muka
Inspeksi
a. Simetris / tidak :
b. Bentuk wajah :
c. Gerakan abnormal :
d. Ekspresi wajah :
Palpasi
Nyeri tekan / tidak :
Data lain :
8. Mata
Inspeksi
a. Pelpebra :
Radang / tidak
b. Sclera : Icterus / tidak
c. Conjungtiva : Radang / tidak
d. Pupil : - Isokor
- Myosis / midriasis
- Refleks pupil terhadap cahaya : +/+
e. Posisi mata : Simetris / tidak
f. Gerakan bola mata :
g. Penutupan kelopak mata :
h. Keadaan bulu mata :
i. Keadaan visus :
j. Penglihatan : - Kabur / tidak
- Diplopia / tidak
Palpasi
Tekanan bola mata :
Data lain :
9. Hidung & Sinus

Inspeksi
a. Posisi hidung : simetris
b. Bentuk hidung :
c. Keadaan septum :
d. Secret / cairan :
Data lain :
10.Telinga
Inspeksi
a. Posisi telinga : simetris
b. Ukuran / bentuk telinga :
c. Aurikel :
d. Lubang telinga : Bersih / serumen / nanah
e. Pemakaian alat bantu :
Palpasi
Nyeri tekan / tidak
Pemeriksaan uji pendengaran
a. Rinne :
b. Weber :
c. Swabach :
Pemeriksaan vestibuler :
Data lain :
11.Mulut
Inspeksi
a. Gigi
- Keadaan gigi :
- Karang gigi / karies :
- Pemakaian gigi palsu :
b. Gusi
Merah / radang / tidak :
c. Lidah
Kotor / tidak :

d. Bibir
- Cianosis / pucat / tidak : -
- Basah / kering / pecah : kering
- Mulut berbau / tidak :
- Kemampuan bicara :
Data lain : tampak bekas muntahan berwarna
hijau
12.Tenggorokan
a. Warna mukosa :
b. Nyeri tekan :
c. Nyeri menelan :
13.Leher
Inspeksi
Kelenjar thyroid : Membesar / tidak
Palpasi
a. Kelenjar thyroid : Teraba / tidak
b. Kaku kuduk / tidak :
c. Kelenjar limfe : Membesar / tidak
Data lain :
14.Thorax dan pernapasan
a. Bentuk dada : simetris
b. Irama pernafasan :
c. Pengembangan di waktu bernapas : -
d. Tipe pernapasan :
Data lain :
Palpasi
a. Vokal fremitus : simetris
b. Massa / nyeri :
Auskultasi
a. Suara nafas :
b. Suara tambahan :
Perkusi

Redup / pekak / hypersonor / tympani
Data lain :
15.Jantung
Palpasi
Ictus cordis :
Perkusi
Pembesaran jantung :
Auskultasi
a. BJ I :
b. BJ II :
c. BJ III :
d. Bunyi jantung tambahan :
Data lain :
16.Abdomen
Inspeksi
a. Membuncit : cembung
b. Ada luka / tidak :
Palpasi
a. Hepar :
b. Lien :
c. Nyeri tekan :
Auskultasi
Peristaltik :
Perkusi
a. Tympani :
b. Redup :
Data lain :
17.Genitalia dan Anus : -
18.Ekstremitas
Ekstremitas atas
a. Motorik

- Pergerakan kanan / kiri :
- Pergerakan abnormal :
- Kekuatan otot kanan / kiri :
- Tonus otot kanan / kiri :
- Koordinasi gerak :
b. Refleks
- Biceps kanan / kiri :
- Triceps kanan / kiri :
c. Sensori
- Nyeri :
- Rangsang suhu :
- Rasa raba :
Ekstremitas bawah
a. Motorik
- Gaya berjalan :
- Kekuatan kanan / kiri :
- Tonus otot kanan / kiri :
b. Refleks
- KPR kanan / kiri :
- APR kanan / kiri :
- Babinsky kanan / kiri :
c. Sensori
- Nyeri :
- Rangsang suhu :
- Rasa raba :
Data lain :
19.Status Neurologi
Saraf – saraf cranial
a. Nervus I (Olfactorius) : penghirupan :

b. Nervus II (Opticus) : Penglihatan :
c. Nervus III, IV, VI (Oculomotorius, Trochlearis, Abducens)
- Konstriksi pupil :
- Gerakan kelopak mata :
- Pergerakan bola mata :
- Pergerakan mata ke bawah & dalama :
d. Nervus V (Trigeminus)
- Sensibilitas / sensori :
- Refleks dagu :
- Refleks cornea :
e. Nervus VII (Facialis)
- Gerakan mimik :
- Pengecapan 2 / 3 lidah bagian depan :
f. Nervus VIII (Acusticus)
Fungsi pendengaran :
g. Nervus IX dan X (Glosopharingeus dan Vagus)
- Refleks menelan :
- Refleks muntah :
- Pengecapan 1/3 lidah bagian belakang :
- Suara :
h. Nervus XI (Assesorius)
- Memalingkan kepala ke kiri dan ke kanan :
- Mengangkat bahu :
i. Nervus XII (Hypoglossus)
- Deviasi lidah :
Tanda – tanda perangsangan selaput otak
a. Kaku kuduk :
b. Kernig Sign :
c. Refleks Brudzinski :
d. Refleks Lasegu :
Data lain :
XI. Pemeriksaan Tingkat Perkembangan (0 – 6 Tahun )

Dengan menggunakan DDST
1. Motorik kasar
2. Motorik halus
3. Bahasa
4. Personal social
XII. Test Diagnostik
I. Terapi saat ini (ditulis dengan rinci)
Analisa Data
DATA ETIOLOGI MASALAH
KEPERAWATAN
DS :
Ibu klien
mengatakan bayi
belum BAB sejak
lahir , muntah, dan
perut kembung.
Ibu klien
mengatakan
muntahan berwarna
hijau,, muntah
sekitar 4-6 x/hari.
DO :
Bayi rewel dan
tampak kembung.
BB 2450 gram
Mukosa bibir kering
Tampak bekas
muntahan berwarna
Gangguan pertumbuhan,
fusi, pembentukan anus
dari tonjolan embriogenik
Atresia ani
Feses tidak keluar
Feses menumpuk
Peningkatan tekanan
intraabdominal
Mual, muntah
Kekurangan volume
cairan
Kekurangan volume
cairan

hijau
DS :
Ibu klien
mengatakan bayi
belum BAB sejak
lahir, muntah, dan
perut kembung.
Ibu klien
mengatakan
muntahan bayi
berwarna hijau,
muntah sekitar 4-6
x/hari..
DO :
Bayi rewel dan
tampak kembung.
BB 2450 gram
Mukosa bibir kering
Tampak bekas
muntahan berwarna
hijau
Hasil pemeriksaan
abdomen :
I : cembung
Gangguan pertumbuhan,
fusi, pembentukan anus
dari tonjolan embriogenik
Atresia ani
Feses tidak keluar
Feses menumpuk
Peningkatan tekanan
intraabdominal
Mual, muntah
Ketidakseimbangan
nutrisi kurang dari
kebutuhan tubuh
Ketidakseimbangan
nutrisi kurang dari
kebutuhan tubuh
DS :
Ibu klien
mengatakan
tidak ada
anggota keluarga
yang pernah
menderita
penyakit ini pada
Gangguan pertumbuhan,
fusi, pembentukan anus
dari tonjolan embriogenik
Atresia ani
tidak ada anggota
keluarga yang pernah
Kurang pengetahuan

masa kecilnya.
DO :
menderita penyakit ini
pada masa kecilnya
kurang informasi
kurang pengetahuan
Diagnosa Keperawatan yang Muncul pada Atresia Ani
Pre-operasi
1. Kekurangan volume cairan berhubungan dengan kehilangan cairan aktif
2. Ketidakseimbangan nutrisi kurang dari kebutuhan tubuh berhubungan
dengan faktor biologis (mual muntah)
3. Kurang pengetahuan tentang proses penyakit dan pengobatanya
berhubungan dengan keterbatasan kognitif.
INTERVENSI KEPERAWATAN
1. Kekurangan volume cairan berhubungan dengan kehilangan cairan
secara aktif
Tujuan: setelah dilakukan asuhan keperawatan selama x24 jam klien akan
mengalami volume cairan memadai.
Kriteria Hasil:
Tidak terjadi mual dan muntah.
Mukosa lembab
TTV normal:
- RR :
Bayi baru lahir 35 – 40 x/mnt
Bayi 6 bulan 30 – 50 x/mnt
Toddler 2 tahun 25 – 32 x/mnt
Anak – anak 20 – 30 x/mnt
Remaja 16 – 19 x /mnt
Dewasa 12 – 20 x/mnt
- Nadi

Bayi 120 – 160 x/mnt
Toddler 2 tahun 90 – 140 x/mnt
Prasekolah 80 – 110 x/mnt
Usia sekolah 75 – 100 x/mnt
Remaja 60 – 90 x /mnt
Dewasa 60 – 100 x/mnt
- Suhu : 36,5-37,5 derajat celcius
tidak ada tanda- tanda dehidrasi
Intervensi Rasional
Menilai terjadinya mual dan muntah,
kualitas, kuantitas dan adanya darah,
empedu, makanan bau
Menyediakan informasi tentang
emesis dan karakteristik
mendefinisikan
Kaji adanya gejala terkait: diare,
demam, sakit telinga, gejala Ugi,
perubahan penglihatan, sakit kepala,
kejang, tangisan bernada tinggi,
polidipsia, poliuria, polifagia,
anoreksia, dan sebagainya; asupan
catatan dan output, termasuk semua
kerugian cairan tubuh , infus dan
cairan oral (menentukan frekuensi).
Menyediakan informasi untuk
mengidentifikasi kondisi medis yang
terkait; menunjukkan status cairan;
peningkatan output dan penurunan
asupan menunjukkan defisit cairan
dan kebutuhan penggantian.
Menilai turgor kulit, membran mukosa,
berat, Fontanelles dari bayi,
kekosongan terakhir, dan perubahan
perilaku.
Memberikan informasi tentang status
hidrasi, termasuk kehilangan cairan
ekstraselular, tingkat aktivitas
menurun, malaise, penurunan berat
badan, turgor kulit buruk, urin
terkonsentrasi
Mempertahankan status NPO, jika
diresepkan (sebutkan).
Menyediakan istirahat bagi saluran
pencernaan karena mual dan muntah
dan kondisi medis terkait.

Memulai dan memonitor administrasi
IV dari nutrisi yang diresepkan
(sebutkan).
Menyediakan dukungan cairan dan
nutrisi untuk menggantikan kehilangan
cairan aktif dan pencegahan kelebihan
cairan.
Menilai tanda vital, termasuk nadi
apikal (sebutkan kapan).
Menyediakan pemantauan respon
kardiovaskular dehidrasi (lemah, pulsa
benang, penurunan tekanan darah).
Peningkatan frekuensi napas dapat
menyebabkan kehilangan cairan
Memulai sejumlah kecil cairan bening,
seperti yang ditoleransi ketika mual
dan muntah mereda; tawaran cairan
hidrasi oral, bayi yang diberi ASI perlu
menyusui pendek sering di payudara:
Bayi: 70 sampai 100 ml / kg dalam 24
jam, balita: 50 sampai 70 ml / kg
dalam 24 jam, usia sekolah: 20
sampai 50 ml / kg dalam 24 jam
Menyediakan cairan dalam jumlah
minimal sampai mual dan muntah
diselesaikan.
Monitor warna urin berat jenis, dan
berjumlah berkemih setiap atau seperti
yang diperintahkan.
Urin terkonsentrasi dengan berat jenis
yang meningkat mengindikasikan
kekurangan cairan untuk
mengencerkan urin
Memantau hasil data laboratorium,
seperti yang diperintahkan (elektrolit,
BUN, CBC, pH, dll).
Memungkinkan identifikasi kehilangan
cairan dan ketidakseimbangan
elektrolit.
Berikan tindakan kenyamanan
(misalnya, kain sejuk, bersih linen, dll).
Meningkatkan tingkat kenyamanan
dan gangguan.
Ajarkan orang tua untuk posisi anak
aman selama episode muntah untuk
memberikankebersihan mulut
Menyediakan informasi untuk
mempromosikan keselamatan, hidrasi
oral dan kebersihan.

2. Ketidakseimbangan Nutrisi kurang dari kebutuhan berhubungan
dengan faktor biologis
Tujuan: Dalam waktu 7x24 jam satus nutrisi mengalami perbaikan.
Kriteria hasil:
BB anak mengalami peningkatan
Klien dapat minum ASI atau formulayang dianjurkan
Menunjukkan berat badan meningkat dan mempertahankan berat
badan yang tepat dengan nilai laboratorium normal
Normalnya terjadi penambahan berat badan sekitar 140-200 gram
setiap minggunya.
Intake nutrisi cukup (bayi: 110 - 120 kalori/kgBB/hari)
Intervensi Rasional
Kaji riwayat asupan makanan (24-
jam atau ASI; pengaruh keuangan
dan budaya; vitamin / suplemen
mineral; alergi makanan.
Menyediakan informasi yang
dibutuhkan untuk ingat, jumlah
makanan dan susu formula
mengevaluasi pola gizi, kebiasaan
dan kecukupan (kekurangan atau
kelebihan).
Menilai perubahan nafsu makan
(kurang atau berlebihan), adanya
penyakit dan diagnosis, efek nutrisi
pada kulit, rambut, mata, mulut,
kepala, otot, perilaku.
Menunjukkan status kesehatan dan
efek penyakit yang membutuhkan
peningkatan kebutuhan nutrisi dan
nafsu makan yang dipengaruhi oleh
penyakit dan dapat menyebabkan
kekurangan gizi
Menilai panjang dan berat badan,
lingkar kepala, ketebalan lipatan kulit
yang lingkar lengan
Menyediakan informasi antropometrik
tentang lemak tubuh dan kadar
protein dan status gizi umum
Menilai kesulitan dalam menghisap,
menelan, mengunyah, refleks
muntah, gigi, selaput lendir mulut,
bibir,dan langit-langit untuk kelainan,
Memberikan informasi tentang
kemampuan untuk menelan
makanan atau susu formula
diperlukan untuk pertumbuhan

perawatan gigi yang tidak memadai,
oral makan.
normal dan pengembangan; adanya
nyeri oral atau infeksi. gangguan
inflamasi, cacat bawaan (bibir
sumbing / langit-langit mulut)
mengganggu.
Menilai lingkar perut, karakteristik
feses (bau, penampilan), adanya
diare, bising usus untuk motilitas
meningkat.
Memberikan informasi tentang
kemampuan untuk menyerap
makanan, tinja mungkin besar dan
lemak dalam cystic fibrosis jika aliran
empedu terhalang dan lemak tidak
dicerna; diare dapat menyebabkan
malabsorpsi karbohidrat sebagai
peningkatan motilitas dan nutrisi
bergerak melalui usus sebelum
penyerapan terjadi.
Tempat bayi / anak dalam posisi
yang nyaman untuk makan / makan:
memegang bayi di lengan atau tegak
Memberikan posisi yang paling tepat
untuk meningkatkan gerakan formula
/ makanan padat oleh gravitasi dan
gerak peristaltik dan untuk mencegah
muntah dan / atau aspirasi
Memulai dan memantau pemberian
IV nutrisi seperti yang ditentukan
(sebutkan cairan, berikan rating dan
situs dan penggunaan pompa).
Menyediakan cairan jangka pendek
dan dukungan nutrisi melalui vena
perifer pada mereka yang tidak dapat
menelan atau mempertahankan
makanan (muntah, diare perawatan
pasca operasi).
Memulai dan memantau gizi IV
parenteral total yang ditentukan
(sebutkan).
Menyediakan cairan jangka panjang
dan dukungan nutrisi melalui kateter
atrium kanan di pembuluh darah
besar pada mereka yang kekurangan
gizi akibat penyakit kronis (penyakit
Crohn) atau keseimbangan nitrogen

negatif.
Hindari penanganan berlebihan bayi
setelah menyusui.
Mencegah meningkatnya
rangsangan untuk muntah
Konsultasikan dengan ahli gizi atau
merujuk sesuai kebutuhan
Menyediakan dukungan untuk
kebutuhan diet khusus bayi / anak.
Jelaskan metode menyediakan
nutrisi melalui IV atau NG atau
gastrostomy tabung (jika digunakan).
Mengurangi kecemasan dengan
pemahaman tentang metode
alternatif untuk memasok nutrisi ke
bayi / anak.
3. Kurang pengetahuan tentang proses penyakit dan pengobatannya
berhubungan dengan keterbatasan kognitif.
Tujuan : Setelah dilakukan asuhan keperawatan 1x24 jam pengetahuan
keluarga tentang penyakitnya menjadi lebih adekuat
Kriteria hasil :
Secara verbal keluarga klien mengerti tentang kondisi klien.
Mengidentifikasi hubungan antara tanda dan gejala pada proses penyakit
dengan faktor penyebabnya.
Memulai perubahan pola hidup yang penting dan berpartisipasi dalam
pengobatan klien
Intervensi Rasional
Berikan informasi berharga pada
keluarga klien tentang apa yang akan
terjadi.
Informasi yang jelas mengenai kondisi
klien akan memberikan pemahaman
pada keluarga tentang segala
kemungkinan yang akan dialami oleh
anaknya.
Bantu keluarga untukmengenali atau
menginterpretasikan perilaku bayi
serta responnya.
Perilaku bayi cenderung berubah saat
dia sakit atau mengalami ketakutan.
Misalnya menolak untuk makan,
menangis terus dan tidak mau tidur.
Ulangi informasi sesering mungkin Meningkatkan pemahaman orang tua

mengenai kondisi klien.
Tekankan pentingnya evaluasi medic Penting sekali untuk menentukan
efektifitas dari terapi dan pencegahan
terhadap komplikasi fatal yang sangat
potensial terjadi.
Ciptakan lingkungan yang nyaman
dan percaya dengan keluarga klien
untuk mengetahui permasalahan yang
dialami oleh keluarga.
Membantu mengambil jalan keluar dari
permasalahan yang dialami oleh
keluarga klien terkait penyakit yang
diderita oleh klien.
Identifikasi sumber-sumber tambahan
pada keluarga klien (misal dukungan
ekonomi dari orang terdekat klien)
Meningkatkan koping keluarga dalam
mengatasi stressor yang berhubungan
dengan masalah kesehatan klien.
Jika anak diindikasikan untuk
pembedahan, maka berikan informasi
mengenai prosedur , tujuan
dilakukannya pembedahan. Serta
ajarkan cara perawatan pasca
pembedahan. Misalnya perawatan
kolostomi dirumah
Atresia Ani salah satu
penatalaksanaannya adalah dengan
pembedahan. Untuk neonatal
biasanya dilakukan pembedahan
sementara, yaitu pembuatan stoma.
Eksplorasi rasa takut dan kecemasan
keluarga berkaitan dengan status anak
dan harapan-harapannya tentang
prosedur dan hasil terapi.
Untuk mengenali masalah keluarga
dan kebutuhannya akan informasi
yang dibutuhkan.
Post Operasi
1. Kerusakan integritas kulit berhubungan dengan terdapatnya stoma
sekunder dari kolostomi
Rencana Keperawatan
1. Kerusakan integritas kulit berhubungan dengan terdapatnya stoma
sekunder dari kolostomi
Tujuan : setelah dilakukan tindakan keperawatan selama 3 x 24 jam,
diharapkan tidak terjadi kerusakan integritas kulit

Kriteria hasil :
- Integritas kulit dipertahankan
- Menunjukkan perilaku untuk meningkatkan penyembuhan
luka
Tindakan
Intervensi Rasional
Lihat stoma / area kulit peristomal
pada tiap penggantian kantong.
Bersihkan dengan air dan keringkan.
Catat irigasi, kemerahan (warna gelap,
kebiru-biruan)
Memantau proses penyembuhan /
keefektifan alat dan mengindikasi
masalah pada area, kebutuhan untuk
evaluasi / intervensi lanjut.
Mempertahankan kebersihan /
kekeringan area untuk membantu
pencegahan kerusakan kulit.
Identifikasi dini nekrosis stoma /
iskemia atau infeksi jamur (dari
perubahan flora normal usus)
memberikan intervensi tepat waktu
untuk mencegah komplikasi serius.
Stoma harus kemerahan dan lembab.
Area ulkus pada stoma mungkin dari
lubang kantung yang terlalu sempit
atau lempengan yang menekan
kedalam stoma. Pada pasien dengan
ileostomi, feses kaya akan enzim,
meningkatkan bahan iritasi pada kulit.
Pada pasien dengan kolostomi
perawatan kulit bukan masalah besar,
karena enzim tak ada lagi pada feses.
Ukur stoma secara periodic, missal
tiap perubahan kantong selama 6
minggu pertama, kemudian sekali
sebulan selama 6 bulan.
Sesuai dengan penyembuhan edema
pascaoperasi (selama 6 minggu
pertama) ukuran kantong yang dipakai
harus tepat sehingga feses terkumpul

sesuai alilran dari ostomi dan kontak
dengan kulit dicegah.
Yakinkan bahwa lubang pada bagian
belakang kantung berperekat
sedikitnya lebih besar 1/8 kali ukuran
stoma dengan perekat adekuat
menempel pada kantong.
Mencegah trauma pada jaringan
stoma dan melindungi kulit peristomal.
Perekatan area yang adekuat penting
untuk mempertahankan cincin
kantong. Catatan ; perekatan terlalu
kencang menyebabkan iritasi kulit
pada pengangkatan kantung.
Berikan pelindung kulit yang efektif,
misalnya water stomahesive, karaya
gum, reliaseal (davol) atau produk
semacamnya.
Melindungi kulit dari perekat kantung,
meningkatkan perekatan kantong, dan
memudahkan pengangkatan kantong
bila perlu. Catatan : kolostomi sigmoid
tak perlu menggunakan pelindung kulit
karena feses terbentuk dan eliminasi
terjadi teratur melalui irigasi.
Kosongkan irigasi, dan bersihkan
kantung ostomi dengan rutin, gunakan
alat yang tepat.
Penggantian kantung yang sering
mengiritasi kulit dan harus dihindari.
Pengosongan dan pencucian kantung
dengan cairan yang tepat dapat
menghilangkan bakteri.
Sokong kulit sekitar bila mengangkat
kantong dengan perlahan. Lakukan
pengangkatan kantong sesuai indikasi,
kemudian cuci dengan baik.
Mencegah iritasi jaringan / kerusakan
sehubungan dengan penarikan
kantung.
Selidiki keluhan rasa terbakar / gatal /
melepuh disekitar stoma.
Indikasi kebocoran feses dengan iritasi
periostomal, atau kemungkinan infeksi
kandida yang perlu intervensi.
Evaluasi produk perekat dan
kecocokan kantung secara terus -
menerus
Memberikan kesempatan untuk
pemecahan masalah. Menentukan
kebutuhan intervensi lebih lanjut.
Kolaborasi

Konsul dengan ahli terapi /
enterostomal
Membantu pemilihan produk yang
tepat untuk kebutuhan penyembuhan
pasien, termasuk tipe ostomi, status
fisik / mental, dan sumber financial.
Berikan sprei aerosol dan bedak
nistatin sesuai indikasi
Membantu penyembuhan bila terjadi
iritasi periostomal / infeksi jamur.
Catatan : produk ini mempunyai efek
samping yang besar dan harus
digunakan dengan jumlah sedikit saja.

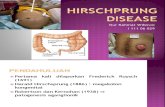
Asuhan Keperawatan Pada Klien dengan Hirschprung
Contoh Kasus
By. K usia 9 hari dibawa ke RS dengan keluhan perut kembung dan muntah.
Dari hasil pengkajian perawat by. K terlihat lemas, bibir kering, dan menangis
terus, tidur hanya sebentar kemudian menangis. Terdapat distensi Abdomen
dan selalu memuntahkan ASI dan formula yang diberikan, BB bayi K 3,1 kg.
TTV An.Karunia RR 42x/mnt, suhu 37,9C, N=130x/mnt. Riwayat kelahiran an.
Karunia anak pertama lahir normal, lahir di tolong bidan,BB lahir 3,6 kg,
mekonium pertama keluar pada hari ketiga setelah kelahiran. Ibu juga
mengatakan belum pernah di keluarganya mempunyai penyakit seperti ini.
PENGKAJIAN
I. Biodata
C. Identitas Klien
1. Nama/Nama panggilan: By. K
2. Tempat tgl lahir/usia : 8 hari
3. Jenis kelamin : Laki-laki
4. A g a m a : …………………………………………………………
5. Pendidikan : …………………………………………………………
6. Alamat : …………………………………………………………
7. Tgl masuk : 21 Februari 2013 (jam ............)
8. Tgl pengkajian : 21 Februari 2013
9. Diagnosa medik : Hisprung
10. Rencana terapi : …………………………………………………………
D. Identitas Orang tua
1. Ayah
a. N a m a : …………………………………………………………
b. U s i a : …………………………………………………………
c. Pendidikan : …………………………………………………………
d. Pekerjaan/sumber penghasilan :…………………………………………
e. A g a m a : …………………………………………………………
f. Alamat : …………………………………………………………

2. Ibu
a. N a m a :
b. U s i a : …………………………………………………………
c. Pendidikan : …………………………………………………………
d. Pekerjaan/Sumber penghasilan: ..........................................................
e. Agama : …………………………………………………………
f. Alamat : …………………………………………………………
C. Identitas Saudara Kandung
No NAMA U S I A HUBUNGANSTATUS
KESEHATAN
II. Riwayat Kesehatan
D. Riwayat Kesehatan Sekarang :
Keluhan Utama : perut kembung dan muntah
Riwayat Keluhan Utama : By. K selalu memuntahkan kembali ASI yang
diberikan
Keluhan Pada Saat Pengkajian :
……………………………………………………………………………………
…………………
……………………………………………………………………………………
…………………
E. Riwayat Kesehatan Lalu (khusus untuk anak usia 0 – 5 tahun)
1. Prenatal care
a. Ibu memeriksakan kehamilannya setiap minggu
di…………………….
Keluhan selama hamil yang dirasakan oleh ibu, tapi oleh dokter
dianjurkan untuk

……………………………………………………………………………
…………………
b. Riwayat terkena radiasi : ……………………………………….
c. Riwayat berat badan selama hamil :
…………………………………..
e. Riwayat Imunisasi TT : ………………………………………..
f. Golongan darah ibu ………….. Golongan darah ayah …………..
2. Natal
a, Tempat melahirkan : klinik bidan
b. Jenis persalinan : normal
c. Penolong persalinan : bidan
f. Komplikasi yang dialami oleh ibu pada saat melahirkan dan
setelah melahirkan :
.........................................................................................................
...................................
3. Post natal
a. Kondisi bayi :……………………………………………………
APGAR ………………………………….
b. Anak pada saat lahir tidak mengalami :
……………………………………………….
(Untuk semua Usia)
¤ Klien pernah mengalami penyakit: ………………………
pada umur : …………………..
diberikan obat oleh : …………………………………………..
¤ Riwayat kecelakaan : …………………………………………………………
¤ Riwayat mengkonsumsi obat-obatan berbahaya tanpa anjuran dokter
dan menggunakan zat/subtansi kimia yang berbahaya :
…………………………………………………………….
¤ Perkembangan anak dibanding saudara-saudaranya :
...................................................................
F. Riwayat Kesehatan Keluarga

¤ Genogram
Ket :
NOJenis
immunisasi
Waktu
pemberianFrekuensi
Reaksi
setelah
pemberian
Frekuensi
1. BCG
2. DPT (I,II,III)
3.Polio
(I,II,III,IV)
4. Campak
5. Hepatitis
IV. Riwayat Immunisasi (imunisasi lengkap)
V. Riwayat Tumbuh Kembang
C. Pertumbuhan Fisik
1. Berat badan : 3,1 kg
2. Tinggi badan :……………. cm.
3. Waktu tumbuh gigi ……………gigi tanggal ………….........…
Jumlah gigi ...................... buah.
D. Perkembangan Tiap tahap
Usia anak saat
1.Berguling : …………… bulan
2.Duduk : …………… bulan
3.Merangkak : …………… bulan
4.Berdiri : …………… tahun
5.Berjalan : …………… tahun
6.Senyum kepada orang lain pertama kali : …………… tahun
7.Bicara pertama kali :……………tahun
dengan menyebutkan : ……………
8.Berpakaian tanpa bantuan : ……………

VI. Riwayat Nutrisi
C. Pemberian ASI
....................................................................................................................
D. Pemberian susu formula
1. Alasan pemberian :
……………………………………………………………
2. Jumlah pemberian :
……………………………………………………………
3. Cara pemberian :
……………………………………………………………
Pola perubahan nutrisi tiap tahap usia sampai nutrisi saat ini
Usia Jenis Nutrisi Lama Pemberian
VII. Riwayat Psikososial
¤ Anak tinggal bersama : ...................................di:..................................
¤ Lingkungan berada di : ................................................
¤ Rumah dekat dengan :......................
tempat bermain .............
kamar klien : ................................................
¤ Rumah ada tangga : ................................................
¤ Hubungan antar anggota keluarga : ................................................
¤ Pengasuh anak : ................................................
VIII. Riwayat Spiritual
¤ Support sistem dalam keluarga : ................................................
¤ Kegiatan keagamaan : ................................................
IX. Reaksi Hospitalisasi
B. Pengalaman keluarga tentang sakit dan rawat inap
............................................................................................
B. Pemahaman anak tentang sakit dan rawat inap

..........................................................................................................................
..................
X. Aktivitas sehari-hari
I. Nutrisi
Kondisi Sebelum Sakit Saat Sakit
Selera makan
J. Cairan
Kondisi Sebelum Sakit Saat Sakit
1. Jenis minuman
2. Frekuensi minum
3. Kebutuhan cairan
4. Cara pemenuhan
Selalu memuntahkan
ASI
K. Eliminasi (BAB&BAK)
Kondisi Sebelum Sakit Saat Sakit
1. Tempat
pembuangan
2. Frekuensi (waktu)
3. Konsistensi
4. Kesulitan
5. Obat pencahar
L. Istirahat tidur
Kondisi Sebelum Sakit Saat Sakit
1. Jam tidur
- Siang
- Malam
2. Pola tidur
3. Kebiasaan sebelum
tidur
4. Kesulitan tidur
tidur hanya sebentar
kemudian menangis

M. Olah Raga
Kondisi Sebelum Sakit Saat Sakit
1. Program olah raga
2. Jenis dan
frekuensi
3. Kondisi setelah
olah raga
N. Personal Hygiene
Kondisi Sebelum Sakit Saat Sakit
1. Mandi
- Cara
- Frekuensi
- Alat mandi
2. Cuci rambut
- Frekuensi
- Cara
3. Gunting kuku
- Frekuensi
- Cara
4. Gosok gigi
- Frekuensi
- Cara
O. Aktifitas/Mobilitas Fisik
Kondisi Sebelum Sakit Saat Sakit
1. Kegiatan sehari-hari
2. Pengaturan jadwal
harian
3. Penggunaan alat
Bantu aktifitas

4. Kesulitan pergerakan
tubuh
P. Rekreasi
Kondisi Sebelum Sakit Saat Sakit
1. Perasaan saat
sekolah
2. Waktu luang
3. Perasaan setelah
rekreasi
4. Waktu senggang
klg
5. Kegiatan hari libur
XI. Pemeriksaan Fisik
1. Keadaan umum : rewel
2. Kesadaran :
3. Tanda – tanda vital :
- Tekanan darah : ..................................... mmHg
- Denyut nadi : …………x/menit
- Suhu : ……..o C
- Pernapasan : ………. x/ menit
4. Berat Badan : ………. gram
5. Tinggi Badan:
6. Kepala
Inspeksi :
Keadaan rambut & Hygiene kepala
a. Warna rambut :
b. Penyebaran :
c. Mudah rontok :
d. Kebersihan rambut :
Palpasi

Benjolan : ada / tidak ada :
Nyeri tekan : ada / tidak ada :
Tekstur rambut : kasar/halus :
7. Muka
Inspeksi
1. Simetris / tidak :
2. Bentuk wajah :
3. Gerakan abnormal :
4. Ekspresi wajah :
Palpasi
Nyeri tekan / tidak :
Data lain :
8. Mata
Inspeksi
a. Pelpebra : Edema
Radang / tidak
b. Sclera : Icterus / tidak
c. Conjungtiva : Radang / tidak
d. Pupil : - Isokor
- Myosis / midriasis
- Refleks pupil terhadap cahaya : +/+
e. Posisi mata : Simetris / tidak
f. Gerakan bola mata :
g. Penutupan kelopak mata :
h. Keadaan bulu mata :
i. Keadaan visus :
j. Penglihatan : - Kabur / tidak
- Diplopia / tidak
Palpasi
Tekanan bola mata :
Data lain :
9. Hidung & Sinus

Inspeksi
a. Posisi hidung :
b. Bentuk hidung :
c. Keadaan septum :
d. Secret / cairan :
Data lain :
10. Telinga
Inspeksi
a. Posisi telinga :
b. Ukuran / bentuk telinga :
c. Aurikel :
d. Lubang telinga : Bersih / serumen / nanah
e. Pemakaian alat bantu :
Palpasi
Nyeri tekan / tidak
Pemeriksaan uji pendengaran
a. Rinne :
b. Weber :
c. Swabach :
Pemeriksaan vestibuler :
Data lain :
11.Mulut
Inspeksi
a. Gigi
- Keadaan gigi :
- Karang gigi / karies :
- Pemakaian gigi palsu :
b. Gusi
Merah / radang / tidak :
c. Lidah
Kotor / tidak :

d. Bibir
- Cianosis / pucat / tidak : -
- Basah / kering / pecah :
- Mulut berbau / tidak :
- Kemampuan bicara :
Data lain :
12.Tenggorokan
a. Warna mukosa :
b. Nyeri tekan :
c. Nyeri menelan :
13.Leher
Inspeksi
Kelenjar thyroid : Membesar / tidak
Palpasi
a. Kelenjar thyroid : Teraba / tidak
b. Kaku kuduk / tidak :
c. Kelenjar limfe : Membesar / tidak
Data lain :
14.Thorax dan pernapasan
a. Bentuk dada : simetris
b. Irama pernafasan :
c. Pengembangan di waktu bernapas : -
d. Tipe pernapasan :
Data lain :
Palpasi
c. Vokal fremitus :
d. Massa / nyeri :
Auskultasi
c. Suara nafas :
d. Suara tambahan : -
Perkusi
Redup / pekak / hypersonor / tympani

Data lain :
15.Jantung
Palpasi
Ictus cordis :
Perkusi
Pembesaran jantung :
Auskultasi
a. BJ I :
b. BJ II :
c. BJ III :
d. Bunyi jantung tambahan :
Data lain :
16.Abdomen
Inspeksi
a. Membuncit :
b. Ada luka / tidak :
Palpasi
d. Hepar :
e. Lien :
f. Nyeri tekan :
Auskultasi
Peristaltik :
Perkusi
c. Tympani :
d. Redup :
Data lain :
17.Genitalia dan Anus :
18.Ekstremitas
Ekstremitas atas
a. Motorik
- Pergerakan kanan / kiri :

- Pergerakan abnormal :
- Kekuatan otot kanan / kiri :
- Tonus otot kanan / kiri :
- Koordinasi gerak :
b. Refleks
- Biceps kanan / kiri :
- Triceps kanan / kiri :
c. Sensori
- Nyeri :
- Rangsang suhu :
- Rasa raba :
Ekstremitas bawah
a. Motorik
- Gaya berjalan :
- Kekuatan kanan / kiri :
- Tonus otot kanan / kiri :
b. Refleks
- KPR kanan / kiri :
- APR kanan / kiri :
- Babinsky kanan / kiri :
c. Sensori
- Nyeri :
- Rangsang suhu :
- Rasa raba :
Data lain :
19.Status Neurologi
Saraf – saraf cranial
a. Nervus I (Olfactorius) : penghirupan :
b. Nervus II (Opticus) : Penglihatan :

c. Nervus III, IV, VI (Oculomotorius, Trochlearis, Abducens)
- Konstriksi pupil :
- Gerakan kelopak mata :
- Pergerakan bola mata :
- Pergerakan mata ke bawah & dalam..................................................................:
d. Nervus V (Trigeminus)
- Sensibilitas / sensori :
- Refleks dagu :
- Refleks cornea :
e. Nervus VII (Facialis)
- Gerakan mimik :
- Pengecapan 2 / 3 lidah bagian depan.................................................................:
f. Nervus VIII (Acusticus)
Fungsi pendengaran :
g. Nervus IX dan X (Glosopharingeus dan Vagus)
- Refleks menelan :
- Refleks muntah :
- Pengecapan 1/3 lidah bagian belakang : ............................................................
- Suara :
h. Nervus XI (Assesorius)
- Memalingkan kepala ke kiri dan ke kanan :
- Mengangkat bahu :
i. Nervus XII (Hypoglossus)
- Deviasi lidah :
Tanda – tanda perangsangan selaput otak
a. Kaku kuduk :
b. Kernig Sign :
c. Refleks Brudzinski :
d. Refleks Lasegu :
Data lain :
XI. Pemeriksaan Tingkat Perkembangan (0 – 6 Tahun )
Dengan menggunakan DDST

5. Motorik kasar
6. Motorik halus
7. Bahasa
8. Personal social
XII. Test Diagnostik
II. Terapi saat ini (ditulis dengan rinci)
……………………………………………………………………………………
………………………
ANALISA DATA
Data Etiologi Masalah Keperawatan
Ds:
An.K selalu
memuntahkan susu
diberikan.
BB sebelumnya: 3,6
kg
Do:
An.K terlihat lemas,
bibir kering, rewel.
BB skrg: 3,1 kg
Nadi: 130 x/mnt
Suhu: 37,9˚C
Absensi ganglion
Meissner dan Aurbach
↓
Usus spatis dan daya
dorong tidak ada
↓
Mual muntah
↓
Volume cairan tubuh
menurun
Kekurangan volume
cairan
Ds:
An.K selalu
memuntahkan susu
yang diberikan
BB sebelumnya: 3,6
kg
Do:
Bibir kering
BB skrg: 3,1 kg
Absensi ganglion
Meissner dan Aurbach
↓
Usus spatis dan daya
dorong tidak ada
↓
Mual muntah
↓
Intake nutrisi inadekuat
↓
Ketidakseimbangan
nutrisi : kurang dari
kebutuhan tubuh

Nutrisi kurang dari
kebutuhan tubuh
Ds:
Do:
an. Karunia terlihat
lemas, bibir kering, dan
menangis terus, tidak
dapat tidur dengan
nyenyak baik pagi,
siang maupun malam.
Tidur hanya sebentar-
sebentar kemudian
menangis.
Absensi ganglion
Meissner dan Aurbach
↓
Usus spatis dan daya
dorong tidak ada
↓
Obstipasi, tidak ada
mekonium
↓
Distensi abdomen hebat
↓
Nyeri pada bayi terlihat
pada rewel, menangis,
tidak dapat tidur nyenyak
Gangguan rasa
nyaman
Ds:
Ibu mengatakan belum
pernah di keluarganya
mempunyai penyakit
seperti ini. Jadi, ibu
tidak tahu harus
berbuat apa untuk
anaknya.
Do:
Ibu banyak bertanya
tentang penyakit
anaknya dan
penyembuhannya
Keadaan penyakit
↓
Timbul gejala
↓
Keluarga kurang
mendapat informasi
mengenai penyakit,
gejala, tindakan yang
akan dilakukan
↓
Kurang pengetahuan
pada ibu/keluarga
Defisiensi
pengetahuan
DIAGNOSA KEPERAWATAN

1. Kekurangan volume cairan berhubungan dengan intake inadekuat
2. Ketidakseimbangan nutrisi: kurang dari kebutuhan tubuh berhubungan
dengan ketidakmampuan menelan makanan
3. Gangguan rasa nyaman berhubungan dengan kondisi fisiologis (distensi
abdomen: nyeri)
4. Defisiensi pengetahuan ibu klien berhubungan dengan kurang informasi
RENCANA INTERVENSI
1. Kekurangan volume cairan berhubungan dengan intake inadekuat
Tujuan: setelah dilakukan tindakan selama 1x24 jam, intake cairan adekuat
Kriteria hasil:
- Mukosa bibir lembab
- Suhu tubuh : 36,5 – 37,5˚C
- Intake dan output cairan seimbang
Intervensi Rasional
Kaji usia klien, hitung kebutuhan
cairan.
Pada infant, 75% bagian tubuh
adalah cairan, penentuan
kebutuhan cairan untuk melakukan
intervensi lebih lanjut.
Berikan asupan cairan parenteral
sesuai indikasi apabila anak tetap
muntah.
Memenuhi kebutuhan cairan
selama dalam kondisi mual muntah.
Monitor tanda tanda dehidrasi
secara berkala, seperti TTV,
mukosa bibir, turgor kulit.
Mengetahui keadaan hidrasi klien.
Catat intake (oral maupun
parenteral) dan output (urin,
Mengetahui keseimbangan cairan
klien.

metabolisme) klien.
2. Ketidakseimbangan nutrisi: kurang dari kebutuhan tubuh berhubungan
dengan ketidakmampuan menelan makanan
Tujuan: setelah dilakukan tindakan selama 2x24 jam, intake nutrisi adekuat
Kriteria hasil :
- Peningkatan berat badan 0,2-0,4 poin
- Muntah berkurang – hilang
- Terlihat tidak lemas
Data Intervensi
Kaji intake yang diberikan oleh ibu
sebelum sakit (ASI/formula)
Mengetahui asupan nutrisi sebelum
sakit
Tingkatkan tirah baring klien Mengurangi mual dan muntah
Berikan nutrisi parenteral selama
klien memuntahkan ASI/formula
Kebutuhan nutrisi yang selalu
dibutuhkan, sedangkan kondisi
muntah klien yang tidak dapat
menerima asupan oral.
Kolaborasi dengan ahli gizi dalam
menentukan kebutuhan nutrisi dan
nutrisi yang tepat untuk klien
Berkolaborasi untuk mengetahui
kebutuhan nutrisi klien
Kolaborasi dengan dokter untuk
pemberian terapi medis
Terapi medis yang tepat untuk
mengurangi mual/muntah
3. Gangguan rasa nyaman berhubungan dengan kondisi fisiologis (distensi
abdomen: nyeri)
Tujuan: setelah dilakukan tindakan selama 2x24 jam, bayi dapat beradaptasi
dengan kondisi fisik
Kriteria hasil:
- Rewel berkurang – hilang
- Dapat tidur nyenyak
Data Intervensi
Minta orang tua/ibu untuk Memberikan kenyamanan kepada

berpartisipasi dalam tindakan yang
diberikan
bayi selama tindakan
Ciptakan lingkungan yang tenang,
suhu ruangan yang nyaman
Bayi lebih sensitif terhadap suara,
meningkatkan intensitas tidur bayi
Tanyakan kepada orangtua, hal-hal
yang mempermudah bayi untuk
tidur dan hal-hal yang mempersulit
Mengetahui tentang kebiasaan tidur
bayi agar dapat menciptakan situasi
yang nyaman bagi bayi
Tanyakan kepada orangtua, hal-hal
yang membuat bayi bangun
Mengetahui tentang hal yang
mengganggu tidur bayi untuk
menciptakan suasana yang sesuai
4. Defisiensi pengetahuan ibu klien berhubungan dengan kurang informasi
Tujuan : setelah dialakukan tindakan selama 2x24 jam, keluarga/ibu klien
mengetahui tentang kondisi dan cara perawatan bayinya.
Kriteria hasil:
- Keluarga mengungkapkan secara verbal pengetahuan tentang
kondisi penyakit anak
- Keluarga berpartisipasi dalam tindakan perawatan anak
- Keluarga mengetahui (mengungkapkan secara verbal) mengenai
tindakan yang akan dilakukan
Data Intervensi
Edukasi keluarga klien tentang
kondisi penyakit
Memberikan pengetahuan kepada
keluarga dapat mengurangi
kecemasan
Ajak keluarga untuk berpartisipasi
dalam perawatan bayi
Mengajarkan kepada keluarga
cara perawatan bayi sesuai
kondisi penyakit
Edukasi keluarga mengenai
tindakan yang akan dilakukan
(pembedahan)
Mempersiapkan keluarga pada
opsi-opsi tindakan dalam
penyembuhan bayi
Kaji status sosial ekonomi keluarga Mengetahui tingkat kemampuan
ekonomi serta mendeteksi

stressor kecemasan keluarga