Paper Hirschprung
-
Upload
firman-amirulloh -
Category
Documents
-
view
439 -
download
4
description
Transcript of Paper Hirschprung

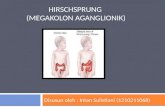
HIRSCHPRUNG DAN Necrotizing Enterocolitis (NEC)
untuk Memenuhi Tugas Mata Ajar Anak 2
Oleh HG 3:
Vita Resti Isvantri, 0606103180
Agnes Darmayani A, 0706270200
Andri Salman, 0706270
Diana T. B. S, 0706270384
Dwi Rahayu, 0706270440
Endang Sulastri, 0706270503
Firman Amirulloh,
Gistaria Fani, 0706270623
Sintyana Putri, 0706271191
Fakultas Ilmu Keperawatan
Universitas Indonesia
2011

HIRSCHPRUNG
Definisi
Penyakit Hirschsprung adalah suatu kelainan bawaan berupa aganglionik usus, mulai dari
spinkter ani interna kearah proksimal dengan panjang yang bervariasi, tetapi selalu termasuk
anus dan setidak-tidaknya sebagian rektum dengan gejala klinis berupa gangguan pasase usus
fungsional (Kartono,1993; Heikkinen dkk,1997;Fonkalsrud,1997).
Penyakit Hirschsprung (Megakolon Kongenital) adalah suatu kelainan kongenital yang
ditandai dengan penyumbatan pada usus besar yang terjadi akibat pergerakan usus yang tidak
adekuat karena sebagian dari usus besar tidak memiliki saraf yang mengendalikan kontraksi
ototnya. Sehingga menyebabkan terakumulasinya feses dan dilatasi kolon yang masif.
Klasifikasi
Berdasarkan pada segmen kolon yang aganglionik, penyakit Hirscprung dibagi menjadi
Hirschrung short segmen bila segmen aganglionik tidak melebihi batas atas sigmoid (S-HSCR,
80% kasus) dan Hirscprung long segmen bila segmen aganglionik melebihi sigmoid (L-HSCR,
20% kasus).

Etiologi
Pada dasarnya, etiologi secara pasti tidak diketahui, kemungkinan adanya faktor
familial/genetik. Hirschsprung terjadi karena adanya permasalahan pada persarafan usus besar
paling bawah, mulai anus hingga usus di atasnya. Syaraf yang berguna untuk membuat usus
bergerak melebar menyempit biasanya tidak ada sama sekali atau kalaupun ada sedikit sekali.
Ketiadaan ganglion ini disebabkan karena adanya kegagalan sel-sel neural crest (bakal
sel ganglion) embrional yang bermigrasi ke dalam lubang usus atau kegagalan fleksus
mesentrikus dan sub mukosa untuk berkembang ke arah craniocaudal di dalam dinding usus
yang menimbulkan keabnormalan atau tidak adanya peristalsis serta tidak adanya evakuasi usus
spontan. Selain itu, sfingter rektum tidak dapat berelaksasi, mencegah keluarnya feses secara
normal. Isi usus terdorong ke segmen aganglionik dan feses terkumpul di daerah tersebut,
menyebabkan dilatasinya bagian usus yang proksimal terhadap daerah itu.
Selain itu terdapat beberapa genom yang berperan sebagai penyebab terjadinya penyakit
hirschprung, yaitu receptor tyrosine kinase (RET), endothelin receptor B (EDNRB), Glial cell
line Derived Neurothropic faktor (GDNF), Neurturin (NTN), Endothelin Converting Enzim 1,
SOX 10, dan SIP 1. (Amiel dan Lyonnet, 2001)
Anatomi Anorektal
Rektum memiliki 3 buah valvula, yaitu superior kiri, medial kanan dan inferior kiri. 2/3
bagian distal rektum terletak di rongga pelvik dan terfiksir, sedangkan 1/3 bagian proksimal
terletak dirongga abdomen dan relatif mobile. Kedua bagian ini dipisahkan oleh peritoneum
reflektum dimana bagian anterior lebih panjang dibanding bagian posterior (Yamada,1999;
Shafik,2000). Saluran anal (anal canal) adalah bagian terakhir dari usus, berfungsi sebagai pintu
masuk ke bagian usus yang lebih proksimal; dus, dikelilingi oleh spinkter ani (eksternal dan
internal) serta otot-otot yang mengatur pasase isi rektum kedunia luar. Spinkter ani eksterna
terdiri dari 3 sling : atas, medial dan depan (Shafik,2000).
Persyarafan motorik spinkter ani interna berasal dari serabut syaraf simpatis
(n.hypogastrikus) yang menyebabkan kontraksi usus dan serabut syaraf parasimpatis

(n.splanknikus) yang menyebabkan relaksasi usus. Kedua jenis serabut syaraf ini membentuk
pleksus rektalis. Sedangkan muskulus levator ani dipersyarafi oleh n.sakralis 3 dan 4. Nervus
pudendalis mensyarafi spinkter ani eksterna dan m.puborektalis. Syaraf simpatis tidak
mempengaruhi otot rektum. Defekasi sepenuhnya dikontrol oleh n.splanknikus (parasimpatis).
Jadi, kontinensia sepenuhnya dipengaruhi oleh n.pudendalis dan n.splanknikus pelvik (syaraf
parasimpatis) (Yamada,2000; Shafik,2000; Wexner dkk,2000; Neto dkk,2000). Sistem syaraf
autonomik intrinsik pada usus terdiri dari 3 pleksus, yaitu:
1. Pleksus Auerbach: terletak diantara lapisan otot sirkuler dan longitudinal.
2. Pleksus Henle: terletak disepanjang batas dalam otot sirkuler.
3. Pleksus Meissner: terletak di submukosa.
Pada penderita penyakit Hirschsprung, tidak dijumpai ganglion pada ke-3 pleksus
tersebut. (Fonkalsrud dkk,1997; Swenson dkk,1990).
Tanda dan Gejala
a. Pada bayi yang baru lahir
Bayi tidak dapat mengeluarkan mekonium dalam waktu 24-48 jam setelah lahir
Perut menggembung
Muntah
Diare encer (pada bayi baru lahir)
Berat badan tidak bertambah, mungkin terjadi retardasi pertumbuhan
Malabsorbsi
b. Pada anak
Failure to thrive (gagal tumbuh)
Nafsu makan tidak ada (anoreksia)
Rektum yang kosong melalui perabaan jari tangan
Kolon yang teraba
Hipoalbuminemia

Manifestasi Klinis
Manifestasi klinis penyakit hirschsprung dapat dibedakan berdasarkan usia, yaitu:
● Periode neonatal
Terdapat trias gejala klinis yang sering dijumpai, yakni pengeluaran mekonium yang
terlambat, muntah hijau, dan distensi abdomen. Pada bayi yang baru lahir, pengeluaran
mekonium terjadi saat 24 jam pertama kehidupan. Jika pengeluaran mekonium yang
terlambat (lebih dari 24 jam pertama) merupakan tanda signifikan yang mengarah pada
diagnosis penyakit hirschprung. Gejala yang lainnya seperti muntah hijau dan distensi
abdomen biasanya dapat berkurang jika mekonium dapat dikeluarkan segera.
● Periode bayi
Terlihat kegagalan tumbuh kembang, konstipasi, distensi abdomen, diare, dan vomitus. Pada
umumnya, diare ditemukan pada bayi dengan penyakit hirschsprung yang berumur kurang
dari 3 bulan. Selain itu, perlu diwaspadai ancaman enterokolitis yang merupakan komplikasi
serius bagi penderita penyakit hirschsprung yang dapat menyerang pada usia kapan saja,
tetapi paling tinggi saat usia 2 sampai 4 minggu. Gejalanya berupa diare yang menyerupai air
dan menyemprot, keadaan umum yang buruk, distensi abdomen, feses berbau busuk, dan
demam.

Gambar 1: foto pasien penderita Hirschsprung berusia 3 hari. Terlihat abdomen sangat
distensi dan pasien kelihatan menderita sekali.
● Periode anak
Pada anak yang lebih besar, gejala klinis yang menonjol adalah konstipasi kronis, gizi
buruk (failure to thrive), dan distensi abdomen. Beberapa mengalami konstipasi menetap,
sehingga terjadi perubahan pada pola makan yaitu perubahan makan dari ASI menjadi susu
pengganti atau makanan padat. Selain itu, terlihat gerakan peristaltik usus di dinding
abdomen. Jika dilakukan pemeriksaan colok dubur dengan memasukkan jari pemeriksa ke
rektum, maka sphincter ani teraba hipertonus, rektum biasanya kosong, dan feses akan keluar
menyemprot dengan konsistensi semi-liquid dan berbau tidak sedap. Penderita biasanya
buang air besar tidak teratur, sekali dalam beberapa hari, dan biasanya sulit untuk defekasi.
Gambar 2: Foto anak yang telah besar, sebelum dan sesudah tindakan definitif bedah. Terlihat
status gizi anak membaik setelah operasi.

Penatalaksanaan
● Tindakan Bedah Sementara
Tindakan bedah sementara pada penderita penyakit hirschsprung berupa kolostomi pada
usus yang memiliki ganglion normal paling distal. Tindakan ini bertujuan menghilangkan
obstruksi usus dan mencegah enterokolitis sebagai salah satu komplikasi yang berbahaya.
Selain itu, kolostomi dapat menurunkan angka kematian pada saat dilakukan tindakan
bedah definitif dan mengecilkan kaliber usus pada penderita hirschsprung yang telah
besar sehingga memungkinkan dilakukan anastomose (Fonkalsrud dkk,1997; Swenson
dkk,1990).
● Tindakan Bedah Definitif
(i). Prosedur Swenson
Orvar swenson dan Bill (1948) mula-mula memperkenalkan operasi tarik terobos (pull-
through) sebagai tindakan bedah definitif pada penyakit hirschsprung. Pada dasarnya,
operasi yang dilakukan adalah rektosigmoidektomi dengan preservasi spinkter ani.
Tindakan ini dilakukan dengan meninggalkan 2-3 cm rektum distal dari linea dentate
yang meninggalkan daerah aganglionik, sehingga dalam pengamatan pasca operasi masih
sering dijumpai spasme rektum yang ditinggalkan. Oleh sebab itu Swenson memperbaiki
metode operasinya tahun 1964 dengan melakukan spinkterektomi posterior, yaitu dengan
hanya menyisakan 2 cm rektum bagian anterior dan 0,5-1 cm rektum posterior
(Kartono,1993; Swenson dkk,1990; Corcassone,1996; Swenson,2002).
Prosedur Swenson dimulai dengan approach ke intra abdomen, melakukan biopsi eksisi
otot rektum, diseksi rektum ke bawah hingga dasar pelvik dengan cara diseksi serapat
mungkin ke dinding rektum, kemudian bagian distal rektum diprolapskan melewati
saluran anal ke dunia luar sehingga saluran anal menjadi terbalik, selanjutnya menarik
terobos bagian kolon proksimal (yang tentunya telah direseksi bagian kolon yang
aganglionik) keluar melalui saluran anal. Dilakukan pemotongan rektum distal pada 2 cm
dari anal verge untuk bagian anterior dan 0,5-1 cm pada bagian posterior, selanjunya
dilakukan anastomose end to end dengan kolon proksimal yang telah ditarik terobos tadi.
Anastomose dilakukan dengan 2 lapis jahitan, mukosa dan sero-muskuler. Setelah
anastomose selesai, usus dikembalikan ke kavum pelvik / abdomen. Selanjutnya

dilakukan reperitonealisasi, dan kavum abdomen ditutup (Kartono,1993; Swenson
dkk,1990).
(ii).Prosedur Duhamel
Prosedur ini diperkenalkan Duhamel tahun 1956 untuk mengatasi kesulitan diseksi pelvik
pada prosedur Swenson. Prinsip dasar prosedur ini adalah menarik kolon proksimal yang
ganglionik ke arah anal melalui bagian posterior rektum yang aganglionik, menyatukan
dinding posterior rektum yang aganglionik dengan dinding anterior kolon proksimal yang
ganglionik sehingga membentuk rongga baru dengan anastomose end to side Fonkalsrud
dkk,1997).
Prosedur Duhamel asli memiliki beberapa kelemahan, diantaranya sering terjadi stenosis,
inkontinensia dan pembentukan fekaloma di dalam puntung rektum yang ditinggalkan
apabila terlalu panjang. Oleh sebab itu dilakukan beberapa modifikasi prosedur Duhamel,
diantaranya :
1.Modifikasi Grob (1959) : Anastomose dengan pemasangan 2 buah klem melalui
sayatan endoanal setinggi 1,5-2,5 cm, untuk mencegah inkontinensia;
2. Modifikasi Talbert dan Ravitch: Modifikasi berupa pemakaian stapler untuk
melakukan anastomose side to side yang panjang;
3. Modifikasi Ikeda: Ikeda membuat klem khusus untuk melakukan anastomose, yang
terjadi setelah 6-8 hari kemudian;
4. Modifikasi Adang: Pada modifikasi ini, kolon yang ditarik transanal dibiarkan prolaps
sementara. Anastomose dikerjakan secara tidak langsung, yakni pada hari ke-7-14 pasca
bedah dengan memotong kolon yang prolaps dan pemasangan 2 buah klem; kedua klem
dilepas 5 hari berikutnya. Pemasangan klem disini lebih dititik beratkan pada fungsi
hemostasis (Kartono,1993).

Gambar 3: Foto prosedur Duhamel modifikasi (searah jarumjam ). Tampak usus ganglionik
diprolapskan melalui rektumposterior, keluar dari saluran anal. 10 – 14 hari kemudian,usus yang
diprolapskan tadi dipotong dan di anastomose endto side dengan rektum, kemudian dilakukan
pemotonganseptum dengan klem Ikeda.
(iii).Prosedur Soave
Prosedur ini sebenarnya pertama sekali diperkenalkan Rehbein tahun 1959 untuk
tindakan bedah pada malformasi anorektal letak tinggi. Namun oleh Soave tahun 1966
diperkenalkan untuk tindakan bedah definitif Hirschsprung.
Tujuan utama dari prosedur Soave ini adalah membuang mukosa rektum yang
aganglionik, kemudian menarik terobos kolon proksimal yang ganglionik masuk kedalam
lumen rektum yang telah dikupas tersebut (Reding dkk,1997; Swenson dkk,1990).
(iv).Prosedur Rehbein
Prosedur ini tidak lain berupa deep anterior resection, dimana dilakukan anastomose end
to end antara usus aganglionik dengan rektum pada level otot levator ani (2-3 cm diatas
anal verge), menggunakan jahitan satu lapis yang dikerjakan intraabdominal
ekstraperitoneal. Pasca operasi, sangat penting dilakukan businasi secara rutin guna
mencegah stenosis (Swenson dkk: 1990).
Patofisiologi
Sel-sel yang membentuk sistem saraf intestinal berasal dari bagian vagal Krista neuralis
yang kemudian melakukan migrasi ke saluran pencernaan. Sebagian kecil sel-sel ini berasal dari
sacral Krista neuralis untuk ikut membentuk sel-sel saraf dan sel-sel glial pada kolon. Selama
waktu migrasi disepanjang usus, sel-sel Krista neuralis akan melakukan proliferasi untuk
mencukupi kebutuhan jumlah sel diseluruh pencernaan. Sel-sel tersebut kemudian berkelompok

membentuk agregasi badan sel. Kelompok-kelompok ini disebut ganglia yang tersusun atas sel-
sel ganglion yang berhubungan dengan sel bodi saraf dan sel-sel glial. Ganglian ini kemudian
membentuk dua lingkaran cincin pada stratum sirkularis otot polos dinding usus, yang bagian
dalam disebut pleksus submukosus Meissnerr dan bagian luar disebut pleksus mienterikus
Auerbach (Fonkalsrud, 1997). Secara embriologis sel-sel neuroenterik bermigrasi dari Krista
neuralis menuju saluran gastrointestinal bagian atas dan selanjutnya meneruskan ke daerah distal.
Pada minggu ke lima kehamilan sel-sel saraf tersebut akan mencapai esophagus, pada minggu ke
tujuh mencapai mid-gut dan akhirnya mencapai kolon pada minggu ke dua belas. Proses migrasi
mula pertama menuju ke dalam pleksus Auerbachi dan selanjutnya menuju ke dalam pleksus
submukosa Meissneri. Apabila terjadi gangguan pada proses migrasi sel-sel kristaneuralis ini
maka akan menyebabkan terjadinya segmen usus yang aganglionik dan terjadilah penyakit
Hirschprung. (Fonkalsrud, 1997)
Submukosa Meissner dan pleksus mesentrikus Auerbach yang aganglion menyebabkan
persitaltik usus abnormal sehingga feses tidak bisa dikeluarkan dan terakumulasi. Akumulasi
feses dapat menyebabkan dua hal, yaitu akumulasi bakteri dan obstruksi usus. Karena adanya
akumulasi feses di usus menyebabkan terjadinya akumulasi bakteri di mukosa yang dapat
mengakibatkan Enterokolitis. Enterokolitis merupakan ancaman komplikasi yang serius bagi
penderita Hirscprung. Tanda dan gejala enterokolitis, diantaranya diare, perdarahan,
hipoalbumin, dan demam.
Akumulasi feses juga dapat menyebabkan obstruksi usus sehingga colon proximal
berdilatasi dan menyebabkan megakolon hingga distensi abdomen. Karena tekanan yang tinggi
dari abdomen/distensi abdomen dapat menyebabkan refluk makanan hingga muntah. Selain itu,
distensi abdomen juga dapat menyebabkan penurunan perfusi bagian colon proximal usus,
sehingga terjadinya hipoksia jaringan berkanjut ke iskemik, dan bila perfusi tetap tidak
mencukupi dapat mengakibatkan NEC.
Jika obstruksi tidak ditangani dapat menyebabkan obstruksi total abdomen, syok, dan
distress pernafasan. Distress pernafasan disebabkan karena distensi abdomen yang menekan

diafragma. Obstruksi juga dapat ditangani dengan melakukan kolostomi, minimal setelah usia
bayi lebih dari enam bulan.
Pemeriksaan Fisik
Pemeriksaan fisik pada masa neonatus biasanya tidak dapat menegakkan diagnosis,
hanya memperlihatkan adanya distensi abdomen dan/atau spasme anus.
a. Inspeksi: penderita tampak kurus
b. Palpasi: diperoleh pembesaran abdomen yang mungkin disebabkan oleh terjadinya distensi
abdomen yang disebabkan oleh obtruksi usus
c. Perkusi: -
d. Auskultasi: -
Pemeriksaan tambahan lain yang dibutuhkan adalah rectal toucher (colok dubur). Pada
pemeriksaan colok dubur maka di dapatkan tonus spinkter ani normal dan ampula rektum
kosong.
Pemeriksaan Penunjang
Pemeriksaan Laboratorium
* Kimia Darah : Pada kebanyakan pasien temuan elektrolit dan panel renal biasanya dalam batas
normal. Anak dengan diare memiliki hasil yang sesuai dengan dehidrasi. Pemeriksaan ini dapat
membantu mengarahkan pada penatalaksanaan cairan dan elektrolit.
* Darah Rutin : Pemeriksaan ini dilakukan untuk mengetahui hematokrit dan platelet preoperatif.
* Profil Koagulasi : Pemeriksaan ini dilakukan untuk memastikan tidak ada gangguan
pembekuan darah yang perlu dikoreksi sebelum operasi dilakukan.
Manometri anorektal (balon ditiupkan dalam rektum untuk mengukur tekanan dalam rektum)
Adalah suatu pemeriksaan obyektif mempelajari fungsi fisiologis defekasi pada penyakit
yang melibatkan spinkter anorektal. Dalam prakteknya, manometri anorektal dilaksanakan
apabila hasil pemeriksaan klinis, radiologis, dan histologis meragukan. Pada dasarnya, alat ini
memiliki 2 komponen dasar yaitu transduser yang sensitif terhadap tekanan seperti balon mikro
dan kateter mikro, serta sistem pencatat seperti poligraph atau komputer ( Shafik, 2000; Wexner
2000; Neto et al, 2000)

Beberapa hasil manometri anorektal yang spesifik bagi penyakit Hirschprung adalah :
Hiperaktivitas pada segmen yang dilatasi
Tidak dijumpai kontraksi peristaltik yang terkoordinasi pada segmen usus aganglionik
Sampling reflex tidak berkembang, tidak dijumpai relaksasi spinkter interna setelah
distensi rektum akibat desakan feses
Manometri anorektal mengukur tekanan dari otot sfingter anal dan seberapa baik seorang
dapat merasakan perbedaan sensasi dari rektum yang penuh. Pada anak-anak yang memiliki
penyakit Hirschsprung otot pada rektum tidak relaksasi secara normal. Selama tes, pasien
diminta untuk memeras, santai, dan mendorong. Tekanan otot spinkter anal diukur selama
aktivitas. Saat memeras, seseorang mengencangkan otot spinkter seperti mencegah sesuatu
keluar. Mendorong, seseorang seolah mencoba seperti pergerakan usus. Tes ini biasanya berhasil
pada anak-anak yang kooperatif dan dewasa.
Biopsi rektum
Tes ini merupakan tes paling akurat untuk penyakit Hirschsprung. Dokter mengambil
bagian sangat kecil dari rektum untuk dilihat di bawah mikroskop. Anak-anak dengan penyakit
Hirschsprung akan tidak memiliki sel-sel ganglion pada sampel yang diambil. Pada biopsi hisap,
jaringan dikeluarkan dari kolon dengan menggunakan alat penghisap. Karena tidak melibatkan
pemotongan jaringan kolon maka tidak diperlukan anestesi.
Jika biopsi menunjukkan adanya ganglion, penyakit Hirschsprung tidak terbukti. Jika
tidak terdapat sel-sel ganglion pada jaringan contoh, biopsi full-thickness biopsi diperlukan
untuk mengkonfirmasi penyakit Hirschsprung. Pada biopsi full-thickness lebih banyak jaringan
dari lapisan yang lebih dalam dikeluarkan secara bedah untuk kemudian diperiksai di bawah
mikroskop. Tidak adanya sel-sel ganglion menunjukkan penyakit Hirschsprung.
Pemeriksaan radiologis
a. Foto polos abdomen
Merupakan gambaran obstruksi usus letak rendah, dikatakan megakolon bila diameternya
lebih besar dari 6,5 cm Kolon membesar gambaran seperti U inferted (tapal kuda).
b. Barium enema

Pemeriksaan ini harus dikerjakan pada bayi dengan pengeluaran mukoneum yang
terlambat, distensi abdomen, muntah hijau, meskipun dengan colok dubur gejala dan tanda
obstruksinya mereda. Bahan yang digunakan adalah urografin. Gambaran yang ditemukan adalah
1. Tampak daerah penyempitan di bagian rectum ke proksimal yang panjangnya bervariasi.
2. Tampak daerah transisi, (distal daerah sempit dan proksimal longgar).
3. Terdapat daerah pelebaran lumen diproksimal setelah transisi (Kartono, 1993).
Daerah ini penting untuk pembuatan kolostomi.Ditampilkan pula beberapa gambaran
zona transisi antara lain:
1. Abrupt, perubahan mendadak dari segmen sempit ke segmen dilatasi
2. Cone, berbentuk seperti corong atau kerucut
3. Funnel, perubahan dari segmen sempit ke segmen dilatasi secara gradual
Selain gambaran di atas sering juga didapatkan gambaran permukaan mukosa yang tidak
teratur yang menunjukkan proses enterokolitis pada foto pasca evakuasi barium. Apabila dengan
dengan foto barium enema tidak terlihat gambaran Hirschsprung, dibuat foto retensi barium yang
dikerjakan 24-48 jam sesudah barium enema untuk melihat bayangan sisa barium yang tampak
membaur dengan feses ke arah proksimal. Tanda-tanda radiologis yang khas untuk penyakit
Hirschsprung adalah :
1. Adanya gambaran zone transisional
2. Gambaran ireguler pada segmen aganglionik
3. Gambaran penebalan dan adanya nodus pada segmen mukosa kolon, sisi oral dari zona
transisional
4. Keterlambatan pengeluaran kontras
5. Gambaran Question mark pada total aganglionosis (Yoshida, 2004).
Pemeriksaan patologi anatomi
Merupakan pemeriksaan untuk diagnosis pasti penyakit hirschprung. Kelainan tersebut
adalah tidak adanya sel-sel ganglion meissneri pada bagian usus yang menyempit dan
ditemukannya penebalan serabut syaraf. Diagnosis patologis anatomis dilakukan dengan biopsi
yang pernah dilaporkan Swenson pada tahun 1955. Seluruh ketebalan dinding rektum dieksisi
sehingga pleksus mienterikus dapat diperiksa. Prosedur biopsi ini secara teknis sulit,
meninggalkan jaringan fibrosis dan kemungkinan akan mempersulit pembedahan selanjutnya .

Biopsi isap mukosa dan submukosa rektum dengan mempergunakan alat Rubun atau Noblett
dapat dikerjakan lebih sederhana dan tanpa anestesi.Diagnosis ditentukan apabila tidak
ditemukannya sel ganglion Meissner dan ditemukannya penebalan serabut saraf (Swenson,
1990).
Asuhan keperawatan
1. Pengkajian
Pada neonatus mekonium yang tidak keluar sejak 48 jam pertama lamanya menjadi
kecurigaan utama adanya megakolon congenital. Pemeriksaan fisik meliputi:
1. Distensi abdomen
2. Kurangnya nafsu makan (menyusu ASI)
3. Distress respirasi
4. Muntah
2. Diagnosa keperawatan yang mungkin terjadi:
a. Konstipasi berhubungan dengan aganglion
b. Risiko deficit volume cairan berhubungan dengan muntah
c. Risiko perubahan nutrisi kurang dari kebutuhan tubuh
d. Kecemasan orang tua berhubungan dengan kurang pengetahuan terhadap penyakit
dan pengobatan
e. Gangguan intergritas kulit berhubungan dengan kolostomi/ ileostomy
a. Diagnose keperawatan: Konstipasi berhubungan dengan aganglion
Kriteria Hasil:
Anak akan memiliki gerak usus normal ditandai oleh penurunan distensi abdomen, bersihnya
irigasi rectal dan penurunan ketidaknyamanan.
Intervensi Rasional
Lakukan enema atau irigasi rektal sesuai
petunjuk
Evakuasi bowel meningkatkan kenyamanan
anak dan menurunkan risiko perforasi bowel

akibat obstruksi
Kaji bising usus dan abdomen anak setiap
4 jam
Memastikan fungsi bowel dan perawatan
yang sesuai
Ukur lingkar perut anak Diketahuinya lingkar perut untuk melihat
adanya distensi/tidak
b. Diagnosa Keperawatan: Risiko deficit volume cairan berhubungan dengan muntah
Kriteria Hasil:
Turgor kulit membaik
CRT 3 sampai 5 detik
Tidak adanya tanda dan gejala dehidrasi
Urine output 1-2mi/kg/jam
Intervensi Rasional
Monitor kebutuhan cairan sesuai BB,
monitor intake dan output
Agar tidak terjadinya dehidrasi atau
kelebihan cairan pada anak
Berikan cairan IV sesuai indikasi Anak mungkin membutuhkan cairan IV
agar mencegah dehidrasi
Gunakan saline atau antibiotic ketika
melakukan enema atau irigasi rektal
Mencegah infeksi
c. Diagnosa Keperawatan: Risiko perubahan nutrisi kurang dari kebutuhan tubuh
Kriteria hasil:
Tidak terjadinya BBLR pada anak
Nafsu makan anak meningkat
Anak tidak terlihat pucat ataupun anemia
Intervensi Rasional
Tentukan kebutuhan kalori harian yang
realistis dan adekuat.
Agar kebutuhan kalori anak terpenuhi
sesuai BB anak
Timbang setiap hari, pantau hasil
pemeriksaan laboratorium.
Memantau peningkatan BB anak.

Jelaskan pentingnya nutrisi yang adekuat Nutrisi yang adekuat untuk memenuhi
kebutuhan tubuh.
d. Diagnosa Keperawatan: Kecemasan orang tua berhubungan dengan kurang pengetahuan
terhadap penyakit dan pengobatan ditandai oleh sering bertanya dan meminta informasi
Kriteria hasil:
Kecemasan orang tua menurun setelah diberi informasi dan pemahaman kondisi anak
Orang tua menyebutkan kondisi dan perawatan bagi anak
Intervensi Rasional
Berikan penjelasan kepada orangtua pasien
mengenai anatomi dan fisiologi GI normal
dengan kata-kata yang mudah dipahami.
Membantu orangtua memahami fungsi normal
GI dan membantu orangtua memahami kondisi
anak dan tindakan yang dilakukan oleh tenaga
kesehatan
Berikan informasi tentang tindakan kolostomi
atau ileostomi pada orangtua
Informasi membantu mengurangi tingkat
kecemasan pada orangtua

Necrotizing Enterocolitis (NEC)
A. Pengertian
Necrotizing Enterocolitis (NEC) merupakan penyakit saluran pencernaan yang terjadi
pada bayi baru lahir, kejadiannya lebih banyak terjadi pada bayi prematur. NEC artinya
Necrotizing adalah kerusakan dan kematian sel-sel; Entero adalah usus kecil; Colitis adalah
infeksi dan peradangan pada usus besar (kolon).
NEC biasanya terjadi dalam duam minggu pertama kehidupan, biasanya setelah
minum susu (awalnya, menyusui biasanya diberikan melalui tabung yang dimasukan
langsung keperut bayi). Sekitar 10% BB bayi kurang dari£ 3-5 oz. (1.500 gram). Susu ASI
yang diberikan ke bayi mempunyai risiko NEC tapi resikonya lebih rendah.
B. Faktor Resiko
Kategori Contoh
Maternal Terapi indometasin prenatal
Insufisiensi plasenta
Penggunaan kokain
Perinatal Prematuritas
Iskemia
Hipoksia
Faktor Postnatal Penggunaan kateter arteri umbilikus
Iskemia pada mukosa intestine
Jantung congenital
C. Etiologi
Banyak faktor yang berhubungan dengan etiologi penyakit NEC, hipotesis predominan
menyebutkan bahwa NEC terjadi pada mukosa jaringan yang rusak. Namun penyebab yang
paling banyak ditemukan adalah karena premature, iskemia, infeksi, dan pemberian enteral.
1. Prematur
Ada hubungan yang cukup kuat antara prematuritas dan NEC, karena struktur dan
fungsi gastrointestinal masih inkompeten. Pada bayi premature produksi pepsin dan asam

lambung masih kurang, selain itu rendahnya sekresi amilolitik, lipolitik, dan proteolitik,
serta sekresi tripsinogen.
Pada bayi prematur hasil absorbsi laktosa tidak komplit, serta pembawa glukosa dan
galaktosa pada membrane enterosit vili apical tidak berkembang sempurna, hanya ada garam
empedu yang tersedia sehingga reabsorbsi tidak sempurna.
Dinding intestine lebih permeable sehingga digesti yang terjadi tidak optimal. Hal ini
disebiabkan karena fluiditasnya lebih besar, sehingga nantinya akan mengalami
penumpukan racun.
2. Iskemia
Barier enterik mudah menyerang pada bayi prematur yang aliran darah ke
mesenteriknya kurang. Ini mengakibatkan perfusi ke mukosa intestine berkurang, terlebih di
daerah ileosekum.
3. Infeksi
Faktor immaturitas struktur dan fungsi usus sehingga mengakibatkan digesti dan
absorpsi substrat tidak komplit. Mekanisme pertahanan tubuh bayi juga masih sangat
kurang, penggunaan antibiotik yang tidak tepat juga dapat meningkatkan virulensi
mikroorganisme, seperti E. Coli dan klostridian.
4. Pemberian enteral
Pemberian makan dapat mempengaruhi ekosistem intestin. Besarnya volume
pemberian enteral hiperosmpolar dapat merubah lingkungan usus. Dan juga banyaknya
nutrient yang tidak dicerna dengan baik dapat menjadi kolonisasi bakteri,distensi intestine
dan terlukanya mukosa yang dapat menyebabkan nekrosis dinding dan pneumatosis
intestine. Pemberian ASI dapat memberikan proteksi pada bayi, karena ASI mengandung
banyak komponen antiinflamasi (seperti sitokin, faktor tumbuh, leukosit, dan makrofag).
D. Manifestasi Klinis NEC
No. Tanda klinis nonspesifik Tanda spesifik
1. Letargi Abdomen distensi (sering mengkilap)
2. Nafsu makan buruk Darah dalam tinja atau isi lambung
3. Hipotensi Retensi lambung
4. Muntah Eritema atau endurasi dinding perut lokal

5. Apnea Muntah bilious
6. Peningkatan haluaran urin
7. Suhu tidak stabil
8. Jaundice
Pada kasus berat, hal ini meningkat progresif menjadi syok sistemik dengan asidosis metabolik,
oliguria, hipotensi dan disseminated intravascular coagulation (DIC).
Bell. et al mengkategorikan NEC menjadi beberapa tahap, yaitu:
1. Tahap I : didefinisikan sebagai suspected NEC, dimana gejala tidak spesifik seperti
distensi abdomen ringan, peningkatan residu, ketidakstabilan suhu atau terdapat apnea.
Ketika ada bukti makroskopik yaitu darah dalam feses, maka masuk ke tahap I B.
2. Tahap II: didefinisikan NEC dengan bukti roentgenographic pneumatosis ileus dan
intestin. Sedangkan adanya udara, asidosis metabolik sekunder, thrombocytopenia atau
ascites didefinisikan sebagai tahap IIB.
3. Tahap III adalah NEC tingkat lanjut dengan tanda klinis berupa hipotensi, asidosis
metabolik, DIC, neutropenia atau nyeri tekan abdomen yang berarti. Ketika terdapat
tanda perforasi, maka masuk tahap IIIB.
Feeding intolerance:
Pada bayi prematur Pengosongan dan motilitas lambung lambat sehingga bayi makan
lebih lama dari biasanya. Koordinasi menelan-menghisap biasanya juga belum
berkembang sampai usia gestasi 34 minggu. Tonus esophageal juga kurang pada bayi
usia gestasi <30 minggu
Bayi yg sangat prematur memiliki koordinasi gastroduodenal buruk dan aktivitas motor
yang sangat pasif. Bukti-bukti yang mendukung adalah : 1) penundaan pola BAB pada
bayi VLBW, 2) penundaan atau perubahan pola BAB yang mendahului penurunan
motilitas gastroduodenal dan penundaan pengosongan gaster,dan 3) emesis dalam usus
atau obstruksi ileus fungsional serupa dengan residu lambung / residual empedu.
Distensi abdomen:
Motilitas usus kecil sangat kurang teratur pada bayi prematur. Hal ini disebabkan oleh
imaturitas sistem saraf enterik yang menunda pengangkutan, yang kemudian

menyebabkan pertumbuhan berlebih bakteri dan distensi yang berasal dari gas-gas
sebagai produk hasil fermentasi
Peningkatan jumlah bakteri
Kemungkinan besar bahwa imaturitas motilitas berkontribusi terhadap lingkungan
dimana interaksi nutrisi, dan juga faktor lain yang mempengaruhi transgresi mikroba dan
racun yang dihasilkannya sebagai akibat dari barir mukosa intestine, yang nantinya akan
menjadi inflamasi dan berujung menjadi NEC.
Inflamasi dan injuri intestinal
Imaturnya fungsi pembatas mukosa dan respons imun membuat neonatus sebagian besar
mengalami inflamasi dan injury. Kurangnya motilitas sistem pencernaan pada bayi
premature akan stasis dan memicu pertumbuhan bakteri yang berlebihan. Saluran
pencernaan pada bayi prematur mengalami peningkatan permeabilitas, level perlindungan
mucus dan sekresi immunoglobulin A yang rendah, dan penurunan kemampuan
regenerasi . Hal ini akan menjadi penyebab terjadinya kerusakan jaringan.
E. Pemeriksaan Diagnostik
1. X-Ray
X-ray merupakan prosedur pilihan ketika anak diduga menderita NEC. X-ray
direkomendasikan untuk memeriksa adanya pneumatosis intestinal dan
pneumoperitoneum, serta untuk menilai prognosis penyakit.
2. Magetic Resonance Imaging (MRI)
Merupakan prosedur non invasif untuk melihat apakah sudah terjadi nekrosis usus pada
anak yang dicurigai menderita NEC.
3. Pemeriksaan laboratorium
Pemeriksaan laboratorium mencakup uji haemochromaocytometric, kultur darah,
elektrolit serum, analisa gas darah arteri penting untuk menegakkan diagnosa NEC.
F. Penatalaksanaan Medis Necrotizing Enterocolitis
Penatalaksanaan harus segera dilakukan apabila anak dicurigai mengalami NEC. Anak
yang menderita NEC, pemasukan makanannya dilakukan melalui parenteral (TPN/Total

Parenteral Nutrition) untuk mencegah terjadinya keadaan nutrisi yang memburuk. Selain
itu, pemasukan nutrisi melalui oral dapat dilakukan 10-14 hari setelah radiographic
normalization.
Pemberian terapi antimikroba spectrum luas diperlukan untuk menangani gejala awal,
setelah pengambilan sampel darah dan urin. Pemberian antibiotik biasanya menggunakan
kombinasi dari 2-3 obat. Antibiotik yang paling sering digunakan adalah amphicillin,
aminoglycoside, dan metronidazole.
Bayi dengan keadaan penyakit yang parah dapat mengalami penipisan intravascular
karena pergeseran cairan ke ruang ekstraselular, dan dapat berlanjut pada keadaan syok.
Pada keadaan ini sangat penting memberikan NaCl 0,9%, albumin, serta dopamine dosis
rendah (2-3 mg/kg/die).
Trombositopenia dan koagulopati mungkin dapat terjadi sehingga dibutuhkan transfusi
platelet dan plasma darah. Selain itu, pada keadaan penyakit sedang-berat membutuhkan
intubasi dan penggunaan ventilator.
Apabila usaha tersebut gagal yaitu ditandai dengan anak kekurangan nutrisi serta
mengalami perforasi bowel, maka tindakan pembedahan harus dilakukan. Laparatomi dapat
dilakukan untuk mengidentifikasi daerah nekrotik. Bowel lavage dapat dilakukan dan cairan
peritoneal dikumpulkan untuk dilakukan kultur.
Tabel 1: Managemen NEC berdasarkan tahapan penyakit
Tingkatan Tanda-tanda
Sistemik
Tanda-tanda
Intestinal
Tanda-tanda
Radiologi
Penatalaksanaan
IA
Yang dicurigai
menderita NEC
Suhu tubuh tidak
stabil, apneu,
bradikardia,
letargi
Peningkatan sisa
lambung,
distensi
abdomen ringan,
emesis, melena
Normal atau ada
dilatasi intestine,
ringan pada ileus
Nothing per os
(NPO), antibiotik
selama tiga hari
sambil menunggu
hasil kultur
IB
Yang dicurigai
menderita NEC
Sama dengan
tingkatan IA
Melena Sama dengan
tahapan IA
Sama dengan
tahapan IA
IIA Sama dengan Sama dengan Dilatasi intestine, NPO, antibiotik

Penderita NEC
(sakit ringan)
tingkatan IA tahapan IA
ditambah
dengan tidak
ada bising usus
dan nyeri tekan
pada abdomen
ileus, pneumatosis
intestinal
untuk 7-10 hari
IIB
Penderita NEC
(sakit sedang)
Sama dengan
tingkatan IIA
ditambah dengan
asidosis
metabolik
ringan,
trombositopenia
ringan
Sama dengan
tahapan IIA
ditambah
dengan tidak
adanya suara
bising usus,
nyeri tekan
abdomen, selulit
pada abdomen
atau adanya
massa pada
kuadran kanan
bawah
Sama dengan
tahapan IIA
ditambah dengan
portal vein gas,
ascitis
NPO, antibiotik
untuk 14 hari,
bikarbonat untuk
asidosis
IIIA
Tahapan lanjut
dari NEC (sakit
parah dengan
bowel masih
utuh)
Sama dengan
tingkatan IIB
ditambah dengan
hipotensi,
bradikardi,
apneu yang
parah, kombinasi
asidosis
respiratori dan
metabolik, DIC,
neutropenia
Sama dengan
tahapan IIB
ditambah
dengan tanda
peritonitis
umum, ditandai
dengan
abdomen yang
lembek dan
mengalami
distensi
Sama dengan
tahapan IIB
ditambah dengan
ascitis yang nyata
Sama dengan
tahapan IIB
ditambah dengan
resusitasi cairan,
inotropic support,
terapi ventilasi,
paracentesis
IIIB Sama dengan Sama dengan Sama dengan Sama dengan

Tahapan lanjut
dari NEC (sakit
parah dengan
perforasi pada
bowel)
tingkatan IIIA tahapan IIIA tahapan IIB
ditambah dengan
pneumoperitoneum
tahapan IIIA
ditambah dengan
pembedahan
Walsh dalam Pellegrini et al, (2002)
G. Indikasi Pembedahan
1. Selulitis dinding abdomen
2. Dipastikan terjadi dilatasi intestinal (berdasarkan hasil X-ray)
3. Adanya massa di abdomen
4. Adanya keadaan yang sulit disembuhkan dengan terapi obat, seperti (a) asidosis
metabolik; (b) trombositopenia; (c) peningkatan bantuan untuk memenuhi oksigenasi; (d)
peningkatan perpindahan cairan ke ruang ketiga: hipovolemia, oliguria; (e) leucopenia,
leukositosis; dan (f) hiperkalemia.

Sumber: (Gupta 1994 [3b], Ververidis 2001 [4b], Buras 1986 [4b], Local Consensus [5] dalam
Cincinnati Children's Hospital Medical Center, 2010).

Daftar Pustaka:
Pellegrini, M., Lagrasta, N., Garcìa Garcìa, C., Campos Serna, J., Zicari, E., Marzocca, G.
(2002). Neonatal necrotizing enterocolitis: a focus on dalam European Review for
Medical and Pharmacological Sciences, 6, 19-25.
http://www.europeanreview.org/pdf/4.pdf diunduh pada 21 Februari 2011, pukul 22.01
WIB.
Cincinnati Children's Hospital Medical Center. (2010). Necrotizing Enterocolitis (NEC) among
very low birth weight infants.
http://www.cincinnatichildrens.org/assets/0/78/1067/2709/2777/2793/9199/7585a353-
7c3e-400f-98a6-91c6b63232fc.pdf diunduh pada 21 Februari 2011, pukul 21.56 WIB.

Daftar Pustaka
Ball, Jane dan Bindler, Ruth. (2003). Pediatric Nursing Caring for Children. 3th ed. New Jersey:
Prentice Hall.
Hay, William, dkk. (1997). A Lange Medical Book Current Pediatric Diagnosis & Treatment.
13th ed. Stamford: Appleton & Lange.
Herdman, T. (2009). NANDA International Nursing Diagnoses: Definitions & Classification
2009-2011. West Sussex: Wiley-Blackwell.
Klaus dan Fanaroff. (1998). Penatalaksanaan Neonatus Risiko Tinggi. Jakarta: EGC
Merenstein, Gerald B, dkk. (1997). Handbook of Pediatrics. 18th ed. USA: Appleton & Lange.
Wong, Donna L, et al. (2009). Buku Ajar Keperawatan Pediatrik Wong. Jakarta: EGC.
Irwan, Budi. Pengamatan Fungsi Anorektal pada Penderita Penyakit Hirschprung Pasca Operasi
Pull-Through. (PDF). (diakses pada 27 Februari 2011, 19.15 WIB).
NDDIC (National Digestive Diseases Information Clearinghouse). Hirshprungs.
http://digestive.niddk.nih.gov/ddiseases/pubs/hirschsprungs_ez/index.htm&rurl=translate.
google.co.id&usg=ALkJrhi1V1_FzLI3uxO_xREN6i5VXQmbFg (diakses pada 27
Februari 2011, 19.25 WIB).
Purnomo, Aris. Konsep Penyakit Hirshprung. http://arispurnomo.com/konsep-penyakit-
hirschsprung (diakses pada tanggal 27 Februari 2011, 19.10 WIB).