PBL Blok 18 TB Paru Pada Anak
-
Upload
gari-kharisma -
Category
Documents
-
view
131 -
download
10
Transcript of PBL Blok 18 TB Paru Pada Anak

Latar Belakang
Tuberkulosis merupakan infeksi yang disebabkan oleh bakteri Mycobacterium
tuberculosis. Organisme ini disebut pula sebagai basil tahan asam. Penularan terjadi melalui
udara (airborne spreading) dari droplet infeksi. Sumber infeksi adalah penderita TB paru yang
membatukkan dahaknya, dimana pada pemeriksaan hapusan dahaknya umumnya di temukan
BTA positif. 1,2
Di Indonesia, TB merupakan masalah utama kesehatan masyarakat. Jumlah pasien TB di
Indonesia merupakan ke-3 terbanyak di dunia setelah India dan Cina dengan jumlah pasien
sekitar 10% dari total jumlah pasien TB di dunia. Diperkirakan pada tahun 2004, setiap tahun
ada 539.000 kasus baru dan kematian 101.000 orang. 1,2
Angka kesakitan tuberkulosis anak merupakan parameter berhasil tidaknya
pemberantasan tuberkulosis di suatu daerah. Dan perlu diingat pula bahwa tuberkulosis anak
merupakan penyakit sistemik. 1,2
Shaw dkk.(1954) mendapatkan bahwa 65,2% anak sekitar penderita TB dewasa dengan
pemeriksaan sputum direk positif akan terinfeksi tuberkulosis (tuberkulin positif). Sedangkan
Guerin dkk.(1975) mengemukakan bahwa setiap penderita TB menulari 5 orang sekitarnya
terutama anak.
Timbul suatu pertanyaan apakah TB dewasa merupakan kelanjutan TB anak (endogenous
reinfektion) ataukah infeksi baru (eksogenous infektion)? Horwitz (1973) menyatakan bahwa
90% dari TB dewasa merupakan reaktivasi tuberkulosis anak (endogenous reinfektion). Dengan
demikian tuberkulosis anak akan merupakan titik tolak sumber penularan dan TB manifest di
hari kemudian.
Anamnesis
Anamnesis yaitu pemeriksaan yang pertama kali dilakukan yaitu berupa rekam medik
pasien. Dapat dilakukan pada pasiennya sendiri (auto) atau pada keluarga terdekat (allo). Dalam
kasus pasien batita, dapat digunakan allo anamnesis. Hal-hal yang perlu diperhatikan dalam
anamnesis adalah sebagai berikut : 1,4
Identitas
Nama
Umur
1

Jenis kelamin
Alamat
Agama dan suku bangsa
Riwayat penyakit
Keluhan utama, anamnesis tentang penyakitnya sendiri diawali dengan keluhan
utama, ialah keluhan atau gejala yang menyebabkan pasien dibawa berobat.
Riwayat penyakit sekarang, pada bagian ini penyakit disusun secara kronologis,
terinci dan jelas mengenai keadaan kesehatan penderita sejak sbelum ada keluhan sampai
anak dibawa berobat. Bila pasien telah mendapat pengobatan sebelumnya, hendaklah
ditanyakan kapan berobat, kepada siapa, serta apa saja yang telah diberikan dan
bagaimana hasil pengobatan tersebut.
Pada umumnya, hal-hal yang perlu diketahui mengenai suatu keluhan atau gejala
mencakup;
a. Onset: untuk mengetahui sejak kapan gejala seperti ini dialami dan apakah ini
merupakan gejala berulang atau pertama kalinya.
b. Perilaku menjaga kebersihan: sangat penting menanyakan perilaku higienitas
pasien
Riwayat penyakit yang pernah diderita, penyakit yang pernah diderita sebelumnya
perlu diketahui, karena kadang-kadang ada hubungannya dengan penyakit yang sekarang,
atau setidak-tidaknya member informasi untuk membantu pembuatan diagnosis dan
penatalaksanaannya sekarang.
Latar belakang sosial dan pekerjaan, riwayat sosial penderita yang perlu
diketahui adalah keadaan ekonomi keluarga serta lingkungannya dan juga kebiasaan-
kebiasaan lain seperti peminum alkohol. Sedangkan pekerjaan perlu diketahui karena ada
pekerjaan-pekerjaan tertentu yang dapat menimbulkan cedera yang khusus atau kelainan-
kelainan yang khusus pula.
Pada pasien dengan masalah saluran pernapasan, hendaknya anamnesa mengenai
saluran pernapasan ditanyakan, antara lain mengenai:
Rokok
2

Riwayat TBC atau riwayat kontak dengan pasien TBC
Trauma dada
Operasi dada
Serangan pneumonia sebelumnya (pneumonia berulang pada bagian paru yang sama
menunjukkan adanya bronkiektasis atau lesi obstruktif)
Kejadian campak yang berat atau batuk rejan pada masa kanak-kanak (keduanya
dapat meninggalkan gejala sisa berupa kerusakan paru)
Jenis pekerjaan tertentu dapat menjadi predisposisi bagi penyakit saluran
pernapasan, misalnya penyakit yang berhubungan dengan debu yang terjadi pada:
Penambang batu bara
Pekerja pabrik penuang logam atau gelas
Tukang batu
Pekerja asbes
Pemeriksaan
Pemeriksaan fisik
Pemeriksaan fisik pada penderita tuberkulosis secara umum: 1-4
Inspeksi : Karena adanya penurunan berat badan drastis dan kehilangan nafsu
makan, biasanya penderita akan mengalami anemia. Dapat dilihat dari warna mata dan
wajah yang pucat. Bila mengenai pleura, dapat terjadi effusi pleura. Pada inspeksi, paru
yang sakit terlihat tertinggal dalam pernapasan.
Perkusi : Pada daerah infeksi terdengar suara redup. Biasanya ditemukan di bagian
apeks paru ataupun dengan infeksi yang memiliki infiltrat luas. Apabila sudah berlanjut
memiliki cavitas maka akan terdengar suara hipersonor. Pada effusi pleura ditemukan
perkusi pekak.
Palpasi : sulit menilai dari palpasi dinding dada. Palpasi pada paru dapat di periksa secara
statis dan dinamis, yakni :
statis : memeriksa adanya nyeri tekan dan kelainan dinding dada
(massa,tumor,krepitasi)
3

dinamis : dengan melakukan fremitus taktil, dengan penilaian melemah,
mengeras, atau normal.
Auskultasi : Bila ada infiltrat yang luas, juga ditemukan suara nafas yang bronkovesikuler.
Selain itu terdengar suara krepitasi halus di bagian atas pada satu atau kedua paru. Terdengar
khususnya pada saat menarik nafas dalam ataupun setelah batuk. Kemungkinan juga terdapat
perkusi pekak atau pernapasan bronkial pada bagian atas kedua paru. kadang etrdapat
wheezing terlokaliasai disebabkan oleh bronkitis TB atau tekanan kelenjar limfe pada
bronkus. Terdengar bunyi pleural friction rub juga. Keadaan effusi pleura pada auskultasi
terdapat bunyi nafas melemah sampai tidak terdengar. 1-4
Perasaan subjektif lain : mual, tidak nafsu makan, kelihatan sakit, berat badan menurun,
kelihatan kurus, demam subfebris, anemia.
Pemerikasaan Penunjang
Pemeriksaan penunjang merupakan pemeriksaan yang dilakukan di laboratorium untuk
mendapatkan gambaran penyakit dengan mendalam dan mencakup antara lain beberapa tes
seperti Uji tuberkulin, pemeriksaan radiologis dan pemeriksaan bakteriologis serta
pemeriksaan patologi anatomi:1-8
Pemeriksaan Bakteriologis
Merupakan diagnosis pasti bila ditemukan kuman basil tahan asam, tetapi sulit pada bayi dan
anak. Bahan pemeriksaan dapat diambil dari sputum (pada anak besar), bilasan lambung pagi
hari atau dari cairan lain : LCS, Cairan pleura, cairan pericard. 1,2,5,7,8
Pemeriksaan sputum mikroskopik
Cara yang paling dapat diandalkan untuk menegakkan diagnosis adalah menemukan TB
pada pemeriksaan dahak pada sediaan langsung. Pemeriksaan dilakukan dengan metode
pewarnaan Ziehl-Neelsen (ZN) atau di pusat-pusat kesehatan yang lebih lengkap dengan
menggunakkan fluoroskopi modern menggunakan sinar ultraviolet. Untuk pemeriksaan
TB paru, semua pasien suspek TB diperiksa 3 spesimen dahak dalam waktu 2 hari,
yaitu :3
1. dahak setempat pertama : dahak dikumpulkan pada saat suspek TB datang
berkunjung pertama kali.
4

2. dahak pagi hari : dahak diumpulkan di umah pada pagi hari kedua, segera setelah
bangun tidur atau terkumpul selama 1-2 jam pertama.
3. dahak setempat kedua : ketika pasien kembali membawa dahak pagi hari.
Bila kuman BTA dijumpai 2 kali dari 3 kali pemeriksaan penderita disebut BTA +
menular. Jumlah kuman yang ditemukan merupakan informasi yang sangat penting
karena berhubungan dengan derajat penularan penderita maupun dengan beratnya
penyakit.
Pencatatan hasil pembaca berdasarkan skala IUATLD (International Union Against
Tuberculosis and Lung Disease) tahun 2000 adalah sebagai berikut :2,8
1. Tidak ditemukan BTA dalam 100 lapang pandang disebut negatif.
2. Ditemukan 1-9 BTA dalam 100 lapang pandang, hasilnya meragukan.
3. Ditemukan 10-99 BTA dalam 100 lapang pandang disebut + atau (1+).
4. Ditemukan 1-10 BTA dalam 1 lapang pandang disebut ++ atau (2+).
5. Ditemukan > 10 BTA dalam 1 lapang pandang disebut +++ atau (3+).
Uji tuberculin:
Merupakan alat diagnostik penting dalam menegakkan diagnosis tuberkulosis. Pada anak
di bawah umur 5 tahun dengan uji tuberculin positif, proses tuberculosis biasanya masih aktif
meskipun tidak menunjukkan kelainan klinis dan radiologis,demikian pula halnya kalau terdapat
konversi uji tuberkulin. Uji tuberculin dilakukan berdasarkan timbulnya hipersensitivitas
terhadap tuberkuloprotein karena adanya infeksi. Sampai sekarang, cara Mantoux dianggap
cara paling tepat dapat dipertanggungjawabkan karena jumlah tuberculin yang dimasukkan dapat
diketahui banyaknya. Reaksi lokal pada uji Mantoux terdiri atas:1,2,5,7,8
Eritema karena vasodilatasi primer
Edema karena reaksi antara antigen yang disuntikkan dengan antibodi.
Indurasi yang dibentuk oleh sel mononukleus.
Pembacaan uji tuberculin dilakukan 48-72 jam setelah penyuntikan dan diukur diameter
melintang dari indurasi yang terjadi. Tuberkulin yang biasanya dipakai ialah Old
Tuberkulin(OT) dan Purified Protein Derivative Tuberculin(PPD).
5

Dosis baku tuberculin uji Mantoux ialah 0.1 ml PPD-RT 23 2TU.PPD-S 5TU atau OT
1/2000 yang disuntikkan intrakutan. Jika dosis ini hasilnya negative maka pemeriksaan
harus diulang dengan PPD-RT23 100TU atau OT 1/100 untuk memastikan uji tuberculin
itu negative(juga jika pasien ada kontak dengan penderita TBC aktif,keadaan umum yang
jelek dan kemungkinan ada anergi). Ukuran indurasi:
o <5mm: Tes (-)
o 5-9mm: Ragu-ragu
o >10mm: tes(+) infeksi TB
o BCG(+)indurasi>15mm
Gambar 1. Uji tuberculin. 9
Uji tuberculin akan menjadi negative untuk sementara pada penderita
Tuberkulosis(anergi) dengan:
Malnutrisi energi protein
Tuberkulosis berat
Morbili,Varisela
Pertusis,Difteri,Tifus abdominalis
Pemberian kortikosteroid yang lama
Vaksin virus misalnya poliomyelitis
6

Penyakit ganas,misalnya penyakit Hodgkin
Pemeriksaan radiologis
Pada anak dengan uji tuberculin positif dilakukan pemeriksaaan radiologis. Secara rutin
dilakukan foto rontgen paru dan atas indikasi juga dibuat foto rontgen alat tubuh
lain,misalnya foto tulang punggung pada spondilitis. Gambaran radiologis paru yang
biasanya dijumpai pada tuberculosis paru ialah: 1,2,5,7,8
- Kompleks primer dengan atau tanpa perkapuran
- Pembesaran kelanjar paratrakeal
- Penyebaran milier
- Penyebaran bronkogen
- Atelektasis
- Pleuritis dengan efusi
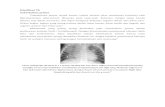
Gambar 2. Gambaran radiologi TB paru.10
Diagnosis Kerja
Permulaan tuberculosis sukar diketahui karena gejalanya tidak jelas dan tidak khas,tetapi
kalau terdapat panas yang naik turun dan lama dengan atau tanpa batuk dan pilek,anorexia,
7

penurunan berat badan dan anak lesu, harus difikirkan kemungkinan tuberculosis. Petunjuk lain
untuk diagnose tuberculosis ialah adanya kontak dengan penderita tuberculosis dewasa.
Diagnosis ditegakkan berdasarkan gejala klinis, uji tuberculin positif dan kelainan radiologis
pada paru. Pada anak,biasanya basil tuberculosis tidak selalu dapat ditemukan.1,2,5,7,8
Berdasarkan kasus, didapatkan anak berusia 2 tahun tampak kurus dibanding rakannya
dan ada riwayat kontak dengan neneknya yang batuk kronis. Gejala lain tidak jelas dan pada
anak sememangnya gejala klinis tidak khas,maka diagnose pasti ditegakkan melalui pemeriksaan
penunjang seperti uji tuberculin, kultur basil BTA serta kelainan radiologis paru.
Jadi,diagnosa sementara yang didapatkan ialah anak ini menderita Tuberkulosis paru.
Untuk diagnosa pasti, dilihat hasil pemeriksaan penunjang.
Terdapat beberapa sistem untuk mendiagnosis TBC pada anak seperti sistem Nilai
Stegen, Smith & Marquis serta diagnosis menurut WHO. Tabel di bawah menunjukkan dasar
diagnosis TBC anak dimana untuk negara berkembang dengan fasilitas kurang
lengkap,seseorang anak didiagnosa mengidap TB apabila memenuhi 2 dari 6 kriteria yang
ditetapkan. 1,2,5,7,8
Tabel 1: Dasar diagnosis TB anak
1. Riwayat kontak erat dengan TB aktif dewasa
2. Batuk lama dengan penurunan BB,demam lama dan keringat
3. Foto rontgen paru
4.Uji Mt: PPD RT 23 2TU(+)>10mm ; BCG (+) dengan indurasi >15mm
5. Pemeriksaan mikrobiologis: Bilasan lambung
6. Respon terhadap terapi OAT Berat badan naik, gejala/tanda non spesifik
berkurang.
Diagnosis Banding
Malaria
Etiologi
Plasmodium adalah parasit yang termasuk vilum Protozoa, kelas sporozoa. Terdapat empat
spesies Plasmodium pada manusia yaitu : Plasmodium vivax menimbulkan malaria vivax
8

(malaria tertiana ringan). Plasmodium falcifarum menimbulkan malaria falsifarum (malaria
tertiana berat), malaria pernisiosa dan Blackwater faver. Plasmodium malariae menimbulkan
malaria kuartana, dan Plasmodium ovale menimbulkan malaria ovale. 6,8
Morfologi dan Daur Hidup
Daur hidup keempat spesies Plasmodium pada manusia umumnya sama. Proses tersebut
terdiri atas fase seksual eksogen (sporogoni) dalam badan nyamuk Anopheles dan fase aseksual
(skizogoni) dalam badan hospes vertebrata. 6,8
Fase aseksual mempunyai 2 daur, yaitu:
1) daur eritrosit dalam darah (skizogoni eritrosit)
2) daur dalam sel parenkim hati (skizogoni eksoeritrosit) atau stadium jaringan dengan
a) skizogoni praeritrosit (skizogoni eksoeritrosit primer) setelah sporozoit masuk dalam sel
hati
b) skizogoni eksoeritrosit sekunder yang berlangsung dalam hati.
Hasil penelitian pada malaria primata menunjukkan bahwa ada dua populasi sporozoit
yang berbeda, yaitu sporozoit yang secara langsung mengalami pertumbuhan dan sporozoit yang
tetap "tidur" (dormant) selama periode tertentu (disebut hipnozoit), sampai menjadi aktif kembali
dan mengalami skizogoni. Pada infeksi P.falciparum dan Pmalariae hanya terdapat satu generasi
aseksual dalam hati sebelum daur dalam darah dimulai; sesudah itu daur dalam hati tidak
dilanjutkan lagi. Pada infeksi P.vivax dan P.ovale daur eksoeritrosit berlangsung terus sampai
bertahun- tahun melengkapi peijalanan penyakit yang dapat berlangsung lama (bila tidak
diobati) disertai banyak relaps. 6,8
Gejala Klinik
Gejala dan tanda yang dapat ditemukan adalah:
1. Demam
Demam periodik yang berkailan dengan saat pecahnya skizon matang (sporulasi). Pada malaria
tertiana ( P . v i v a x dan P. Ovale), pematangan skizon tiap 48 jam maka periodisitas demamnya
setiap hari ke-3. sedangkan malaria kuartana (P. malariae) pematangannya tiap 72 jam dan
9

periodisitas demamnya tiap 4 hari. Tiap serangan ditandai dengan beberapa serangan demam
periodik. Demam khas malaria terdiri atas 3 stadium, yaitu menggigil (15 menit-1 jam), puncak
demam (2-6 jam), dan berkeringat (2-4 jam). Demam akan mereda secara bertahap karena tubuh
dapat beradaptasi terhadap parasit tubuh dan ada respons imun. 6,8
2 Splenomegali
Splenomegali merupakan gejala khas malaria kronik. Limpa mengalami kongesti, menghitam,
dan menjadi keras karena timbunan pigmen eritrosit parasit dan jaringan ikat yang bertambah.
3. Anemia
Derajat anemia tergantung pada spesies penyebab, yang paling berat adalah anemia karena
P.falciparum. Anemia disebabkan oleh :
a. penghancuran eritrosit yang berlebihan
b. eritrosit normal tidak dapat hidup lama (reduced sunival time)
c. gangguan pembentukan eritrosit karena depresi eritropoesis dalam sumsum tulang
(diseritropoesis).
4. Ikterus
Ikterus disebabkan karena hemolisis dan gangguan hepar. Malaria laten adalah masa pasien di
luar masa serangan demam. Periode ini terjadi bila parasit tidak dapat ditemukan dalam darah
tepi. tetapi stadium eksoeritrosit masih bertahan di dalam jaringan hati.
Relaps adalah timbulnya gejala infeksi setelah serangan pertama. Relaps dapat bersifat:
a. Relaps jangka pendek (rekrudesensi). dapat timbul 8 minggu setelah serangan pertama
hilang karena parasit dalam eritrosit yang berkembang biak.
b. Relaps jangka panjang (rekurens). dapat muncul 24 minggu atau lebih setelah serangan
pertama hilang karena parasit eksoeritrosit hati masuk ke darah dan berkembang-biak.3,4
Penatalaksanaan
Berdasarkan pemeriksaan, baik secara langsung dari keluhan yang timbul maupun lebih berfokus
pada hasil laboratium maka dokter akan memberikan beberapa obat-obatan kepada penderita.
Diantaranya adalah pemberian obat untuk menurunkan demam seperti paracetamol, vitamin
untuk meningkatkan daya tahan tubuh sebagai upaya membantu kesembuhan.Selain itu untuk
menurunkan demam tanpa obat juga dapat dilakukan dengan pengompresan.8
10

Berdasarkan suseptibilitas berbagai macam stadium parasit malaria terhadap obat
antimalaria, maka obat antimalaria dapat juga dibagi dalam 5 golongan yaitu :
1 Skizontisida jaringan primer yang dapat membunuh parasit stadium praeritrositik dalam hati
sehingga mencegah parasit masuk dalam eritrosit, jadi digunakan sebagai obat profilaksis kausal.
Obatnya adalah proguanil, pirimetamin.8
2 Skizontisida jaringan sekunder dapat membunuh parasit siklus eksoeritrositik P. vivax dan P.
ovale dan digunakan untuk pengobatan radikal sebagai obat anti relaps, obatnya adala primakuin. 1,8
3 Skizontisida darah yang membunuh parasit stadium eritrositik, yang berhubungan dengan
penyakit akut disertai gejala klinik. Obat ini digunakan untuk pengobatan supresif bagi keempat
spesies Plasmodium dan juga dapat membunuh stadium gametosit P. vivax, P. malariae dan P.
ovale, tetapi tidak efektif untuk gametosit P. falcifarum. Obatnya adalah kuinin, klorokuin atau
amodiakuin; atau proguanil dan pirimetamin yang mempunyai efek terbatas. 8
4 Gametositosida yang menghancurkan semua bentuk seksual termasuk gametosit P. falcifarum.
Obatnya adalah primakuin sebagai gametositosida untuk keempat spesies dan kuinin, klorokuin
atau amodiakuin sebagai gametositosida untuk P. vivax, P. malariae dan P. ovale. 8
5 Sporontosida yang dapat mencegah atau menghambat gametosit dalam darah untuk
membentuk ookista dan sporozoit dalam nyamuk Anopheles. Obat – obat yang termasuk
golongan ini adalah primakuin dan proguanil.8
Obat anti malaria yang tersedia di Indonesia antara lain klorokuin, sulfadoksin-pirimetamin,
kina, primakuin, serta derivat artemisin. Klorokuin merupakan obat antimalaria standar untuk
profilaksis, pengobatan malaria klinis dan pengobatan radikal malaria tanpa komplikasi dalam
program pemberantasan malaria, sulfadoksin-pirimetamin digunakan untuk pengobatan radikal
penderita malaria falciparum tanpa komplikasi. Kina merupakan obat antimalaria pilihan untuk
pengobatan radikal malaria falciparum tanpa komplikasi. Selain itu kina juga digunakan untuk
pengobatan malaria berat atau malaria dengan komplikasi. Primakuin digunakan sebagai obat
antimalaria pelengkap pada malaria klinis, pengobatan radikal dan pengobatan malaria berat.
Artemisin digunakan untuk pengobatan malaria tanpa atau dengan komplikasi yang resisten
multidrug. 8
11

Demam Tifoid
Etiologi
demam tifoid adalah Salmonella typhi. Sedangkan demam paratifoid disebabkan oleh
organisme yang termasuk dalam spesies Salmonella enteritidis, yaitu S. enteritidis bioserotipe
paratyphi A, S. enteritidis bioserotipe paratyphi B, S. enteritidis bioserotipe paratyphi C. kuman-
kuman ini lebih dikenal dengan nama S.paratyphi A, S. schottmuelleri, dan S.hirschfeldii. 6,8
Gambaran Klinis
Penegakan diagnosis sedini mungkin sangat bermanfaat agar bias terapi yang tepat dan
meminimalkan komplikasi. Pengetahuan gambaran klinis penyakit ini penting unutk membantu
mendeteksi secara dini.Walaupun pada kasus tertentu di butuhkan pemeriksaan tambahan untuk
membantu menegakkan diagnosis. 6,8
\masa tunas demam tifoid berlansung anara 10-14 hari. Gejala-gejala klinis yang timbul
sangat bervariasi dari ringan sampai berat, dari asimtomatik hingga gambaran penyakit yang
khas disertai komplikasi hingga kematian.
Pada minggu pertama gejala klinis penyakit ini ditemukan keluhan dan gejala serupa dengan
penyakit infeksi akut pada umumnya yaitu demam, nyeri kepala, pusing, nyeri otot,
anoreksi,mual, muntah, obstipasi atau diare, perasaan tidak enak di perut, batuk, dan epiktasis.
Pada pemeriksaan fisik hanya didapatkan suhu badan meningkat. Sifat deman adalah meningkat
perlahan-lahan dan terutama pada sore dan malam hari. Dalam minggu kedua gejala-gejala
semakin jelas berupa demam, bradikardia relative (peningkatan suhu 10 C tidak diikuti
peningkatan denyut nadi 8 kali permenit), lidah yang berselaput ( kotor di tengah, tepid an ujung
merah serta tremor), hepatomegali, splenomegali, meteroismus, ganguan mental berupa
somnolen, stupor, koma, delirium, atau psikosis. Roseolae jarang ditemukan pada orang
Indonesia. 6,8
Patofisiologi
Masuknya kuman salmonella thypi ke dalam tubuh manusia terjadi melalui makan yang
terkontaminasi kuman. Sebagian kuman dimusnahkan dalam lambung, sebagian lolos ,asuk
dalam usus dan selanjutnya berkembang biak. Bila respon imunitas humoral mukosa (IgA) usus
kurang baik maka kuman akan menembus sel-sel epitel (terutama sel-M) dan selanjutnya ke
12

lamina propria. Di lamina propria kuman berkembang biak dan difagosit oelh sel-sel fagosit
terutama makrofag. Kuman dapat hidup dan berkembang biak dalam makrofag. Dan selanjutnya
di bawa ke plak peyeri ileum distal dan kemudian ke kelenjar getah bening
mesenterika.Selanjutnya melalui duktus torasikus kuman yang terdapat di dalam makrofag ini
masuk ke dalam sirkulasi darah (mengakibatkan bakteremia pertama) yang asimtomatik) dan
menyebar ke seluruh organ retikulo endothelial tubuh terutama hati dan limpa. Di organ-organ
ini kuman meninggalkan sel-sel fagosit dan kemudian berkembakbiak di luar sel atau ruang
sinusoid dan selanjutnya masuk ke dalam sirkulasi darah lagi mengakibatkan bakteremia yang
kedua kalinya dengan desertai tanda-tanda dan gejala penyakit infeksi sistemik.
Di dalam hati, kuman masuk ke dalam kandung empedu, berkembang biak, dan bersama
cairan empedu diekskresikan secara intermiten ke dalam lumen usus. Sebagian kuman
dikeluarkan melalui feses dan sebagian masuk lagi kedalam sirkulasi setelah menembus usus.
Proses yang sama terulang kembali, berhubung makrofag telah teraktifasi dan hiperaktif maka
saat fagositosis kuman salmonella terjadi pelepasan beberapa mediator inflamasi sistemik seperti
demam,malaise,mialgia, sakit kepala, sakit perut, instabilitas vascular, gangguan mental, dan
koagulasi.
Di dalam plak peyeri makrofag hiperaktif menimbulkan reaksi hyperplasia jaringan (s.thypi
intra makrofag menginduksi reaksi hipersensitivitas tipe lambat, hyperplasia jaringan dan
nekrosis organ).Perdarahan saluran cerna dapat terjadi akibat erosi pembuluh darah sekitar plak
peyeri yang sedang mengalami nekrosis dan hyperplasia akibat akumulasi sel-sel mononuclear di
dinding usus. Proses patologis jaringan limfoid ini dapat berkembangbhingga ke lapisan otot,
serosa usus, dan dapat mengakibatkan perforasi. Endotoksin dapat menempel di reseptor sel
endotel kapiler dengan akibat timbulnya komplikasi seperti gangguan neuropsikiatrik,
kardiovaskular, pernapasan, dan gangguan organ lainnya.
Salmonella typhi masuk tubuh manusia melalui makanan dan air yang tercemar. Sebagian
kuman dimusnahkan oleh asam lambung dan sebagian lagi masuk ke usus halus dan mencapai
jaringan limfoid plak Peyeri di ileum terminalis yang hipertrofi. Bila terjadi komplikasi
perdarahan dan perforasi intestinal, kuman menembus lamina propia, masuk aliran limfe
mencapai kelenjar limfemesenterial, dan masuk aliran darah melalui duktus torasikus. 4
Salmonella typhi lain dapat mencapai hati melalui sirkulasi portal dari usus. Salmonella typhi
bersarang di plak Peyeri, limpa, hati, dan bagian-bagian lain sistem retikuloendotelial.
13

Endotoksin Salmonella typhi berperan dalam proses inflamasi lokal pada jaringan tempat kuman
tersebut berkembang biak. Salmonella typhi dan endotoksinnya merangsang sintesis dan
pelepasan zat pirogen dan leukosit pada jaringan yang meradang, sehingga terjadi demam. 6,8
Penatalaksanaan
Sampai saat ini masih dianut trilogi penatalaksanaan demam tifoid, yaitu : 6,8
1. Pemberian antibiotik untuk menghentikan dan memusnahkan penyebaran kuman. Antibiotik
yang dapat digunakan :
a. Kloramfenikol. Dosis yang diberikan adalah 4 x 500 mg per hari dapat diberikan secara per
oral atau intravena. Diberikan sampai dengan 7 hari bebas panas.
b. Dosis dan efektivitas tiamfenikol pada demam tifoid hampir sama dengan kloramfenikol,
akan tetapi komplikasi hematologi seperti kemungkinan terjadinya anemia aplastik lebih
rendah dibandingkan dengan kloramfenikol. Dosis tiamfenikol adalah 4 x 500 mg, demam
rata-rata turun pada hari ke 5 sampai ke 6.
c. Ampisilin/Amoksisilin. Kemampuan obat ini untuk menurunkan demamlebih rendah
dibandingkan dengan kloramfenikol, dosis yang dianjurkan berkisar antara 50-150 mg/kg
BB dan berikan selama 2 minggu.
d. Kotrimoksazol’ efektivitas obat ini dilaporkan hampir sama dengan kloramfenikol
e. Sefalosporin generasiIII. Hingga saat ini golongan sefalosporin generasi ke 3 yang terbukti
efektif untuk demam tifoid adalah sefriakson, dosis yang dianjurkan adalah anatara 3-4
garam dalam dekstrosa 100 cc diberikan selama ½ jam paerinfus sekali sehari, diberikan
selama 3 sampai 5 hari.
f. Golongan fluorokuinolon. Golongan ini beberap jenis bahan dan sediaan dan aturan
pemberiannya:
Ceftriaxone 4 gr / hari selama 3 hari
Norfloxacin dosis 2 x 400 mg/hari selama 14 hari
siprofloksacin dosis 2 x 500 mg/hari selama 6 hari
Ofloxacin dosis 600 mg/hari selama 7 hari
Pefloxacin 400 mg/hari selama 7 hari
Fleroxacin 400 mg/hari selama 7 hari
14

2. Istirahat dan perawatan profesional, bertujuan mencegah komplikasi dan mempercepat
penyembuhan. Pasien harus tirah baring absolut sampai minimal 7 hari bebas demam atau
kurang lebih selama 14 hari. Mobilisasi dilakukan bertahap, sesuai dengan pulihnya kekuatan
pasien. Dalam perawatan perlu sekali dijaga higiene perseorangan, kebersihan tempat tidur,
pakaian dan peralatan yang dipakai oleh pasien. Paien dengan kesadaran menurun, posisinya
perlu diubah-ubah untuk mencegah dekubitus dan pneumonia hipostatik. Defekasi dan buang
air kecil perlu diperhatikan, karena kadang-kadang terjadi obstipasi dan retensi urin. 4
3. Diet dan terapi penunjang (simtomatis dan suportif). Pertama pasien diberi diet bubur saring,
kemudian bubur kasar, dan akhirnya nasi sesuai tingkat kesembuhan pasien. Namun beberapa
penelitian menunjukkan bahwa pemberian makanan padat dini, yaitu nasi dengan lauk pauk
rendah selulosa (pantang sayuran dan serat kasar) dapat diberikan dengan aman. Juga
diperlukan pemberian vitamin dan mineral yang cukup untuk mendukung keadaan umum
pasien. Diharapkan dengan menjaga keseimbangan dan homeostasis, sistem imun akan tetap
berfungsi dengan optimal. Jika pasien tidak dapat makan, Lakukan managemen cairanRL +
TRIOFUSIN 1000. Pemberian cairan RL + TRIOFUSIN 1000 mengandung 500 kalori.4
Pada kasus perforasi dan renjatan septik diperlukan perawatan intensif dan nutrisi parenteral
total. Spektrum antibiotik maupun kombinasi beberapa obat yang bekerja secara sinergis
dapat dipertimbangkan. Kortikosteroid selalu perlu diberikan pada renjatan septik. Prognosis
tidak begitu baiuk pada kedua keadaan di atas. 4
Etiologi
Tuberkulosis merupakan penyakit infeksi yang disebabkan oleh Mycobacterium tuberculosis
dan Mycobacterium bovis(sangat jarang disebabkan oleh Mycobacterium avium).1-8
Mycobacterium tuberculosisDitemukan oleh Robert Koch dalam tahun 1882. Basil TBC
dapat hidup dan tetap virulen beberapa minggu dalam keadaan kering, tetapi dalam cairan mati
pada suhu 60˚C dalam 15-20 menit. Fraksi protein tuberculosis nekrosis jaringan,
lemaksifat tahan asam dan merupakan faktor penyebab terjadinya fibrosis dan terbentuknya
sel epitaloid dan tuberkel. Basil TBC tidak membentuk toksin(baik endotoksin maupun
eksotoksin).1,2,7,8
15

M.tuberculosis merupakan kuman obligat aerob dan dapat tumbuh pada media buatan sederhana
dengan gliserol atau senyawa lain sebagai sumber karbon serta garam ammonium sebagai
sumber nitrogen. Basilnya tumbuh lambat dengan waktu generasi 12-14 jam, tumbuh paling baik
pada suhu 37˚C dan 41˚C, bentuk koloni bakteri khas, tidak berpigmen serta memiliki aktivitas
katalase dan peroksidase. 1,2,7,8
Penularan:
Melalui udara hingga sebagian besar fokus primer dalam paru.
Selain melalui udara,penularan dapat peroral misalnya minum susu yang mengandung
basil tuberculosis, biasanya Mycobacterium bovis.
Kontak langsung luka atau lecet di kulit.
Tuberkulosis congenital sangat jarang dijumpai.
Epidemiologi
TBC masih merupakan penyebab utama penyakit dan kematian di negara berkembang. Di
Amerika Serikat telah terjadi penurunan besar dalam insiden penyakit ini. Pada tahun 1991,
dilaporkan adanya infeksi baru sebanyak 26.283, termasuk 1662 infeksi baru pada anak di bawah
19 tahun. Angka ini menunjukkan suatu peningkatan yang berjalan lama pada total infeksi baru
dan infeksi pada anak. 1,2,7,8
Data memperlihatkan penyakit ini paling terkonsentrasi di pusat-pusat kota metropolitan,
disini persentase bermakna penduduk yang tinggal di lingkungan miskin yang memudahkan
penularan penyakit ini.
Di Indonesia, WHO memperkirakan terdapat 583.000 kasus baru dengan 140.000
kematian terjadi setiap tahun (1,5,8). Perkiraan jumlah penderita TBC paru dengan Bakteri
Tahan Asam ( BTA ) positif adalah sebesar 1,3 per 1000 penduduk. Sekitar 75 % penderita
adalah angkatan kerja yaitu golongan usia produktif (1,5). Dengan jumlah penduduk yang besar,
Indonesia merupakan penyumbang terbesar ke-3 penyakit tuberkulosis di dunia (1,2,3). Menurut
hasil Survei Kesehatan Rumah Tangga (SKRT) tahun 1995 TBC paru merupakan penyebab
kematian ke 3 setelah penyakit jantung & pembuluh darah dan penyakit saluran pernafasan.
Secara epidemiologi penyakit TBC paru di Kalimantan Selatan tahun 2002 berada pada posisi ke
3 dari 10 penyakit terbanyak dengan angka kesakitan TBC BTA positif sebesar 113 per 100.000
16

penduduk. (9). Di Kabupaten Banjar tahun 2002 ditemukan sebanyak 250 orang penderita baru
TBC Paru BTA positif (59,07 per1000 penduduk) dengan angka konversi 81,1 % dan angka
kesembuhan 79,5 %.1,2,7,8
Gambar 3. Epidemiologi TB di dunia.11
Patofisiologi
Masuknya basil TBC dalam tubuh tidak selalu menimbulkan penyakit. Terjadinya infeksi
dipengaruhi oleh virulensi dan banyaknya basil tuberculosis serta daya tahan tubuh manusia.
Infeksi primer biasanya terjadi dalam paru. Pada infeksi tuberculosis,kompleks primer terdiri
dari penyakit lokal di tempat masuk basil tuberkel dan dalam nodus limfatikus regional
yang mengaliri daerah fokus primer. Infeksi bisa terjadi di setiap tempat di tubuh,tetapi pada
manusia, paru merupakan tempat yang paling lazim. Waktu antara terjadinya infeksi sehingga
terbentuknya kompleks primer disebut inkubasi.1-8
Setelah terhirup Basil tuberkel bermultiplikasi di dalam parenkim paru, dengan respons
eksudat peradangan yang mengandung leukosit polimorfonuklear. Secara bersamaan, beberapa
basil diangkut dari tempat inokulasi melalui aliran limfe kelompok nodus limfatikus regional
yang mengaliri fokus primer.
Leukosit Diganti oleh Macrofag membentuk fokus longgar jaringan yang terinfiltrasi
dimulai pada hari kedua dan keadaan ini menetap selama 6-12 hari atau lebih. Macrofag yang
berinfiltrasi secara progresif menjadi lebih padat dan akhirnya cenderung memanjang dan
sebahagian bersatu satu sama lain membentuk tuberkel sel epitaloid yang khas.
17

Hipersensitivitas timbul setelah 4-8 minggu dan reaksi kulit terhadap tuberculin menjadi
positif terjadi nekrosis di bagian tengah lesi dan menetap sebagai massa seperti keju
kekuningan disebut bahan kaseosa. Lesi ini dibatasi oleh penumpukan kolagen oleh fibrosit dan
pembentukan kapsul. Pada bulan berikutnya,lesi tuberculosis sering sembuh dengan
resolusi(kembali ke normal), fibrosis, atau dengan perkapuran dalam 6 bulan sampai beberapa
tahun.
Komponen nodus dari kompleks primer memperlihatkan kurangnya kecenderungan
sembuh sempurna dibandingkan dengan fokus parenkim. Bahkan setelah terjadi
perkapuran,perkijuan dan basil tuberkel yang hidupmenetap selama bertahun-tahun. Nodus
limfatikus merupakan faktor yang penting dalam perkembangan primer penyakit karena
cenderung menjadi besar dan lunak melewati batas atau memasuki visera di dekatnya seperti
bronkus,pembuluh darah, perikardium atau esofagus. 1-8
TBC primer cenderung sembuh sendiri,tetapi sebagian akan menyebar lanjut dan
menimbulkan komplikasi. TBC dapat meluas dalam jaringan paru sendiri,basilnya dapat masuk
ke aliran darah secara langsung atau melalui KGB. Melalui aliran darah,basil TBC dapat
mencapai bagian paru lain,selaput otak,otak,tulang,hati,ginjal dan lain-lain.
Manifestasi Klinik
Ada beberapa klasifikasi TBC. Ranke membagi tuberculosis dalam 3 stadium yaitu:
1. Kompleks primer dengan penyebaran limfogen.
2. Pada waktu terjadi penyebaran hematogen.
3. Tuberkulosis paru menahun(chronic pulmonary TBC).
Klasifikasi lain dari TBC ialah:
1. Tuberkulosis primer: Merupakan infeksi pertama dari tuberculosis.
2. Tuberkulosis subprimer: Merupakan komplikasi tuberculosis primer.
3. Tuberkulosis pascaprimer: Merupakan reinfeksi yang dapat terjadi endogen atau eksogen
setelah infeksi primer sembuh.
Sekarang, dipakai klasifikasi yang membagi tuberculosis menjadi 2 stadium, yaitu:
1. Tuberkulosis primer yang merupakan kompleks primer serta komplikasinya.
2. Tuberkulosis pascaprimer.
18

Tuberkulosis primer adalah penyakit yang terjadi akibat infeksi primer oleh basil tuberkel
dan mencakup kompleks primer(lesi parenkim dan nodus limfatikus regional) serta
perluasan komponennya secara langsung. Masa inkubasi penyakit ini ialah 2-8 minggu
dan saat inkubasi ini reaksi kulit belum positif terhadap tuberculin. Bentuk awitan yang
biasa adalah perlahan-lahan dan sukar diketahui secara klinis,kadang tidak ditemukan
keluhan pada anak.
Gejalanya dapat berupa panas yang naik turun selama 1-2 minggu dengan atau tanpa
batuk pilek, anoreksia dan berat badan yang menurun. Pada akhir masa inkubasi,
hipersensitivitas lambat terlihat berupa reaksi tuberculin positif, kadang-kadang disertai
demam jangka pendek dan eritema nodosum. Tanda radiologi sering tampak saat
ini,walaupun tidak ada gejala pernafasan.
Kadang-kadang dijumpai panas yang menyerupai tifus abdominalis atau malaria yang
disertai dengan atau tanpa hepatosplenomegali. Oleh karena itu,bila dijumpai panas
seperti tifus abdominalis pada bayi atau anak kecil, harus dipikirkan juga kemungkinan
tuberculosis sebagai penyebab panas tersebut.
Tuberkulosis dapat juga menunjukkan gejala seperti bronkopneumonia, sehingga pada
anak dengan gejala bronkopneumonia yang tidak menunjukkan perbaikan dengan
pengobatan bronkopneumonia yang adekuat harus difikirkan kemungkinan tuberculosis.
Konjungtivis fliktenularis dapat juga dijumpai pada anak dengan tuberculosis,terutama
tuberculosis tonsil, adenoid dan telinga tengah. Flikten pada mata diduga sebagai gejala
hipersensitivitas dan dalam flikten tidak terdapat basil tuberculosis. Selama tuberculosis
atau focus tuberculosis masih ada,flikten sering tetap timbul dan sering disertai infeksi
sekunder biasanya oleh Staphylococcus hemolyticus. Hal lain yang dapat juga
menyebabkan flikten ialah benda asing, trakoma dan askariasis.
Eritema nodosum jarang dijumpai di Indonesia,tetapi bila terdapat di kulit menunjukkan
bahawa penyakit masih aktif.
Tabel 2: Gejala mungkin pada anak yang menderita tuberkulosis6
Berat badan tidak naik atau turun selama lebih dari 4 minggu.
Kehilangan gairah dan mungkin juga berat badan selama 2-3 bulan.
Kehilangan berat badan disertai mengi atau batuk yang sesekali menyerupai batuk rejan.
19

Demam atau meriang selama lebih dari satu minggu tanpa penyebab yang jelas.
Perut membuncit,terutama bila teraba benjolan dan yang tetap bertahan setelah pemberian
obat cacing.
Jalan timpang,punggung kaku sukar membungkuk.
Pembengkakan lutut atau pergelangan kaki,siku atau bahu,iga atau tulang atau sendi yang
manapun yang tidak disebabkan cedera.
Pembengkakan kelenjar getah bening yang keras atau lembut,tidak nyeri,terkadang dengan
beberapa kelenjar getah bening kecil di dekatnya dan terkadang melekat tak teratur.
Abses kelenjar getah bening yang mungkin mengenai atau menembus kulit.
Sinus(luka) yang mengeluarkan secret di dekat sendi yang manapun.
Sakit kepala,mudah tersinggung terkadang disertai muntah,anak lebih suka ditinggal sendiri
dan lambat-laun semakin sulit untuk dibangunkan dalam jangka waktu 2-3 minggu.
Komplikasi
Sebagian besar komplikasi tuberculosis primer terjadi dalam 12 bulan setelah terjadinya
penyakit. Penyebaran hematogen atau milier dan meningitis biasanya terjadi dalam 4
bulan, tetapi jarang sekali sebelum 3-4 minggu setelah terjadinya kompleks primer.
Efusi pleura dapat terjadi 6-12 bulan setelah terbentuknya kompleks primer,kalau efusi
disebabkan oleh penyebaran hematogen,maka dapat terjadi lebih cepat.
Komplikasi pada tulang dan kelenjar getah bening permukaan(supefisial) dapat terjadi
akibat penyebaran hematogen hingga dapat terjadi dalam 6 bulan setelah terbentuknya
kompleks primer.
Komplikasi pada traktus urogenitalis dapat terjadi setelah bertahun-tahun.
Menurut Wallgren komplikasi berupa penyebaran milier dan meningitis tuberkulosa
dapat terjadi dalam 3 bulan,pleuritis dan penyebaran bronkogen dalam 6 bulan dan TBC
tulang dalam 1-5 tahun setelah terbentuknya kompleks primer.
Pembesaran kelenjar getah bening yang terkena infeksi dapat menyebabkan atelektasis
karena menekan bronkus hingga tampak sebagai perselubungan segmen atau lobus,
sering lobus tengah paru kanan. Selain itu, atelektasis dapat terjadi karena konstriksi
20

bronkus pada tuberculosis dinding bronkus, tuberkuloma dalam lapisan otot bronkus atau
sumbatan oleh gumpalan kiju dalam lumen bronkus.
Penatalaksanaan
1. Medika mentosa
Pengobatan tuberculosis ditentukan berdasarkan 2 pertimbangan bakteriologis. 1-8
Pertama adalah mutan yang resisten terhadap obat. Diduga mutan yang resisten terjadi
dengan kecepatan 1x1096 terhadap 1 obat dan 1x10-6x1x10-6--1x10-12 terhadap tiap obat
jika dipakai 2 obat dan ini dapat diabaikan. Jadi,dengan pemakaian 2 obat atau lebih,
dapat dicegah terjadinya resistensi yang berarti.
Adanya basil tuberculosis yang hidup karena pertumbuhannya yang lambat dan
intermitten. Hal ini biasanya ditanggulangi dengan memperpanjang masa pengobatan
sampai 18 bulan atau lebih. Kalau tidak ada masalah resistensi terhadap rifampisin dan
INH, maka pemberian kombinasi INH dan rifampisin dikatakan cukup berhasil dalam 9
bulan.
Dalam tubuh penderita TBC aktif,diduga terdapat 3 macam populasi basil tuberculosis yang
masih dapat diobati yaitu:
1. Sebagian besar adalah basil yang berkembang aktif dan terdapat ekstraseluler. Basil ini
cepat resisten dan memerlukan sedikitnya dua obat bakterisid.
2. Kemudian basil yang tumbuh lambat atau intermiten dan terdapat di dalam makrofag
dengan pH asam.
3. Populasi lainnya ialah basil yang tumbuh lambat atau intermiten dalam daerah kaseosa
dengan pH netral.
Tabel 3: Obat antituberkulosis
Obat
Antituberkulos
is
Mekanisme kerja Efek samping Dosis
Isoniazid(INH) Belum diketahui pasti.
Menghambat biosintesa asam
Neuritis perifer
akibat inhibisi
10-20mg
/kgBB/hari peroral
21

mikolat dan mencegah
perpanjangan rantai asam
lemak sangat panjang.
INH mudah menembus cairan
serebrospinal,meskipun tiada
peradangan, dan ke dalam
jaringan perkijuan.
INH bekerja bakterisidal
terhadap basil yang
berkembang aktif ekstraseluler
dan basil di dalam makrofag.
kompetitif
metabolisme
piridoksin dan
hepatitis.
Hepatotoksisitas(usia
>35)
selama 18-24
bulan.
Rifampisin Menghambat DNA-dependent
RNA polymerase dari
mikrobakterium dan
mikroorganisme lain.
Bakterisidal.
Jarang serius
Flu like syndrome,
nefritis interstitialis.
Intermitten
Hepatorenal
syndrome.
10-15mg/
kgBB/hari peroral
selama 6-9 bulan.
Streptomisin Bakterisidal
Menekan pertumbuhan kuman.
Nefrotoksik,
gangguan N. VII.
30-50mg/ kgBB/
hari dengan
maksimum
750mg/hari selama
1-3 bulan
kemudian dilanjut
2-3x seminggu
selama 1-3 bulan.
Pirazinamid Belum diketahui
Bakterisidal.
Ikterus SGOT
SGPT .⬆
30-35mg/
kgBB/hari peroral
2x sehari selama 4-
6 bulan.
22

Etambutol Menghambat sintesis
metabolisme selkuman mati.
Neuritis retrobulbar. 20mg/ kgBB/hari
peroral pada waktu
lambung kosong 1x
sehari selama 1
tahun.
Kombinasi obat terbaik saat ini adalah kombinasi INH dengan rifampisin. Secara rutin
kombinasi yang banyak dipakai adalah INH dan etambutol dengan atau tanpa Streptomisin
tergantung pada berat ringannya penyakit.
Regimen dasar pengobatan TBC ialah kombinasi PZA: 2 bulan pertama dengan
INH+Rifampisin:6 bulan.
TB yang berat dan ada resiko resistensi, awal pengobatan diberi etambutol. Selama 2
bulan pertama,4-5 OAT dan selanjutnya INH+ Rifampisin saja selama 4-6 bulan.
2. Non medika mentosa
Tuberkulosis,termasuk tuberculosis paru,diobati dengan tuberkulostatik. Hanya kadang
diperlukan tindakan bedah setelah mendapat pengobatan secara teratur,terutama pada pasien
dengan sputum yang positif menetap. Tindak bedah dalam hal ini mempunyai dua tujuan:
Mempercepat konversi sputum sehingga menghilangkan sumber penularan terhadap
keluarga dan masyarakat sekitarnya.
Mencegah penyebaran secara bronkogenik bagi penderita itu sendiri.
Pada penderita dengan sputum negatif sering ditemukan kerusakan pada paru dengan
komplikasinya, seperti infeksi sekunder atau perdarahan, yang juga dicegah dengan operasi
mengeluarkan sarang penyulit itu.
Pencegahan
- Imunisasi/Vaksinasi BCG:
Imunisasi BCG diberikan pada usia sebelum 2 bulan. Dosis untuk bayi sebesar 0,05 ml
dan untuk anak 0,10 ml, diberikan secara intrakutan di daerah insersi otot deltoid kanan
(penyuntikan lebih mudah dan lemak subkutis lebih tebal, ulkus tidak menganggu struktur otot
dan sebagai tanda Baku). Bila BCG diberikan pada usia >3 bulan, sebaiknya dilakukan uji
23

tuberkulin terlebih dahulu. Insidens TB anak yang mendapat BCG berhubungan dengan kualitas
vaksin yang digunakan, pemberian vaksin, jarak pemberian vaksin, dan intensitas pemaparan
infeksi. Manfaat BCG telah dilaporkan oleh beberapa peneliti, yaitu antara 0-80%. Imunisasi
BCG efektif terutama untuk mencegah TB milier, meningitis TB, dan spondilitis TB pada anak.
Imunisasi ini memberikan perlindungan terhadap terjadinya TB milier, meningitis TB, TB sistem
skeletal, dan kavitas. Fakta di klinik, sekitar 70% TB berat dengan biakan positif telah
mempunyai parut BCG. 1-8
- Menghindari penyakit / sumber penyakit.
- Profilaksis infeksi.
Dipakai INH dengan dosis10mg/kgBB/hari selama 1 tahun. Kemoprofilaksis primer
diberikan untuk mencegah terjadinya infeksi pada anak dengan kontak tuberculosis dan uji
tuberculin masih negatif yang berarti masih belum terkena infeksi atau masih dalam masa
inkubasi.
Kemoprofilaksis sekunder diberi untuk mencegah berkembangnya infeksi menjadi
penyakit, misalnya pada anak umur kurang dari 5 tahun dengan uji tuberculin positif tanpa
kelainan radiologis paru dan pada anak dengan konversi uji tuberculin tanpa kelainan radiologis
paru. Selain itu,diberi pada anak dengan uji tuberculin positif tanpa kelainan radiologis paru atau
yang telah sembuh dari tuberculosis tapi mendapat pengobatan dengan kortikosteroid yang lama,
menderita penyakit morbili atau pertusis, mendapat vaksin virus misalnya vaksin morbili atau
pada masa akil balik(adolesen). Selanjutnya juga diberikan pada konversi uji tuberculin dari
negative menjadi positif dalam 12 bulan terakhir tanpa kelainan klinis dan radiologis. 1-8
Prognosis
Dipengaruhi oleh banyak faktor seperti umur anak, berapa lama telah mendapat infeksi,
luasnya lesi, keadaan gizi, keadaan sosial ekonomi keluarga, diagnosis dini, pengobatan adekuat
dan adanya infeksi lain seperti morbili,pertusis, diare yang berulang dan lain-lain. Jika deteksi
cepat,penanganan yang benar dan pasien memberikan kerjasama yang baik dalam pengobatan,
maka prognosisnya adalah baik. 1-8
24

Kesimpulan
Tuberkulosis,penyakit infeksi yang disebabkan oleh Mycobacterium tuberculosis dan
Mycobacterium bovis masih merupakan penyebab utama penyakit dan kematian di negara
berkembang termasuk Indonesia. Penyebaran pada anak sering karena kontak dengan pasien
tuberculosis dewasa. Penanganan dan pencegahan yang benar dapat mengurangkan insidens
penyakit dan jumlah kematian.
TB masih merupakan masalah mortalitas dan morbilitas di Negara-negaa berkembang.
TB merupakan penyakit infeksi yg dapat dicegah dengan pemberian imunisasi BCG pada anak
dan pengobatan super infeksi, yaitu penderita TB dewasa. Diagnosis TB pada anak sering sulit
karena gambaran klinis nya tidak terlalu khas dan sedangkan penemuan basil TB sulit dilakukan.
25

Daftar Pustaka
1) Hassan R, Alatas H. Tuberkulosis pada anak. Buku Kuliah Ilmu Kesehatan Anak. Vol II.
11th ed. Bagian Ilmu Kesehatan Anak Fakultas Kedokteran Universitas Indonesia:2007.h.
573-84.
2) Rahajoe N N, Supriyatno B, Setyanto D B. Buku ajar respirologi. Jakarta: Badan
penerbit IDAI; 2008. h. 51-226.
3) Gleadle J. Tuberkulosis. At A Glance;Anamnesis dan Pemeriksaan Fisik. Erlangga
Medical Series:2007.
4) Mantondang C.S., Wahidiyat I., Sastroasmoro S. Dada. Diagnosis Fisis Pada Anak. 2nd
ed. CV Sagung Seto. Jakarta. 2009.
5) Grossman M. Tuberkulosis. Buku Ajar Pediatri Rudoplh. Vol.I. 20th ed. Buku
Kedokteran. Jakarta: EGC : 2006.h. 688-97.
6) Widoyono. Tuberkulosis paru. Penyakit Tropis Epidemiologi, Penularan, Pencegahan &
Pembanterasannya. Penerbit Erlangga:2008.
7) Behrman R E, Kliegman R M. Esensi pediatric Nelson. Edisi ke -5. Jakarta: EGC; 2010.
h.431-49.
8) Alwi I, Setiyohadi B, Setiati S, Simadibarata MK, Sudoyo AW. Buku ajar ilmu penyakit
dalam. Edisi ke-4. Jakarta: Interna Publishing; 2009.h.988-1000.
9) Gambar uji tuberculin. Diunduh dari :http://medicom.blogdetik.com/files/2009/03/clip-
image00210.jpg . pada tanggal 03 Juli 2012.
10) Gambar radiologi TB paru. Diunduh dari :
http://putraprabu.wordpress.com/2008/12/23/diagnosis-tuberkulosis-tbc/ .pada tanggal 03
Juli 2012.
11) Diunduh dari : http://scitechdaily.com/images/WHO-new-MDR-TB.jpg . pada tanggal 03
Juli 2012.
26