Skenario 1 Git
-
Upload
brandy-carlson -
Category
Documents
-
view
226 -
download
1
Transcript of Skenario 1 Git

1 Sindrom dyspepsia
Alifa Umami1102012016
LI 1. Memahami dan menjelaskan tentang anatomi gaster
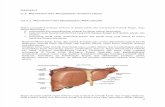
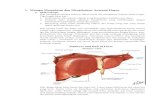
LO 1.1. Makroskopik gasterLambung terbagi atas beberapa bagian, yaitu sebagai berikut :
Fundus, berbentuk kubah dan menonjol ke atas dan terletak di sebelah kiri ostium cardiacum. Biasanya fundus terisi penuh oleh gas.
Corpus, dari setinggi ostium cardiacum sampai setinggi incisura angularis, suatu lekukan yang selalu ada pada bagian bawah curvatura minor.
Antrum pyloricum, adalah bagian lambung yang paling berbentuk lambung. Dinding ototnya yang tebal membentuk sphincter pyloricum. Rongga pylorus dinamakan canalis pyloricus.
Curvatura minor membentuk pinggir kanan lambung dan terbentuk dari ostium cardiacum sampai pylorus. Omentum minus terbentang dari curvatura minor sampai hati. Curvatura major jauh lebih panjang dari curvatura minor dan terbentang dari sisi kiri ostium cardiacum, melalui kubah fundus dan kemudian mengitarinya dan menuju ke kanan sampai bagian inferior pylorus. Ligamentum (omentum) gastrolienalis terbentang dari bagian atas curvatura major sampai limpa, dan omentum majus terbentang dari bagian bawah curvatura major sampai colon transversum.
Ostium cardiacum merupakan tempat dimana oesophagus bagian abdomen masuk ke lambung. Walaupun secara anatomis tidak ada sphincter, diduga bahwa terdapat mekanisme fisiologis yang mencegah regurgitasi isi lambung ke oesophagus.
Ostium pyloricum dibentuk oleh canalis pyloricus yang panjangnya sekitar 2,5 cm. Otot sirkular yang meliputi lambung jauh lebih tebal di sini dan secara anatomis dan fisiologi membentuk sphincter pyloricum. Pylorus terletak pada bagian transpilorica dan posisinya dapat dikenali dengan adanya sedikit kontraksi pada permukaan lambung. Sphincter pyloricum mengatur kecepatan pengeluaran isi lambung ke duodenum.
Membran mukosa adalah tebal dan banyak pembuluh darah dan terdiri atas banyak lipatan atau rugae yang terutama longitudinal arahnya. Lipatan memendek bila lambung teregang.
Dinding otot lambung mengandung serabut longitudinal, serabut sirkular dan serabut obliq. Serabut longitudinal terletak paling superfisial dan paling banyak sepanjang curvatura. Serabut sirkular yang lebih dalam mengelilingi fundus lambung dan sangat menebal pada pylorus untuk membentuk sphincter pyloricum. Serabut sirkular jarang sekali ditemukan pada daerah fundus. Serabut obliq membentuk lapisan otot yang

2 Sindrom dyspepsia
paling dalam. Serabut ini mengitari fundus dan berjalan turun sepanjang dinding anterior dan posterior, berjalan sejajar dengan curvatura minor. Peritoneum mengelilingi lambung secara lengkap dan meninggalkan curvatura sebagai lapisan ganda yang dikenal sebagai omentum
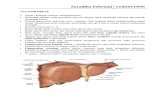
Batas-BatasAnteriorDinding anterior abdomen, arcus costae kiri, pleura dan paru kiri, diafragma dan lobus kiri hepar.PosteriorBursa omentalis, difragma, limfa, kelenjar suprarenal kiri, bagian atas ginjal kiri, A.lienalis, pankreas, mesocolon transversum dan colon transversum.PerdarahanPerdarahanPembuluh ArteriA.gastrica sinistra, berasal dari A.coelica. Ia berjalan ke atas dan kiri untuk mencapai oesophagus dan kemudian berjalan turun sepanjang curvatura minor lambung. Ia memperdarahi sepertiga bawah oesophagus dan bagian kanan atas lambung.
A.gastrica dextra, berasal A.hepatica pada pinggir atas pylorus dan berjalan ke kiri sepanjang curvatura minor. Ia memperdarahi bagian kanan bawah lambung.
A.gastrica brevis, berasal dari A.lienalis pada hillus limfa dan berjalan ke depan dalam ligamentum gastrolienalis untuk memperdarahi fundus.
A.gastroepiploica sinistra, berasal dari A.lienalis pada hillus limfa dan berjalan ke depan dalam ligamentum gastrolienalis untuk memperdarahi lambung sepanjang bagian atas curvatura major.
A.gastroepiploida dextra, berasal dari A.gastroduodenalis yang merupakan cabang dari A.hepatica. Ia berjalan ke kiri dan memperdarahi lambung sepanjang bagian bawah curvatura major.Pembuluh VenaVena-vena ini mengalirkan darah ke sirkulasi portal. V.gastrica sinistra dan dextra langsung mengalirkan darah ke V.porta. V.gastrica brevis dan V.gastroepiploica sinistra bermuara dalam V.lienalis. V.gastroepiploica dextra bermuara dalam V.mesenterica superior.

3 Sindrom dyspepsia
Pembuluh Limfe Pembuluh limfe yang mengalirkan cairan limfe ke kelenjar limfe sepenjang A.V.gastrica sinistra.
Efferent kelenjar limfe ini berjalan ke nodulus lymphaticus coelica, yang terletak disekitar pangkal A.coelica.
Pembuluh limfe yang mengalirkan cairan limfe ke kelenjar limfe sepanjang A.V.gastrica dextra. Efferent dari kelenjar limfe ini berjalan sepanjang A.hepatica dan kemudian masuk ke nodus lymphaticus coelica.
Pembuluh limfe yang mengalirkan cairan limfe ke kelenjar limfe sepanjang A.gastrica brevis dan A.gastroepiploica sinistra dan kemudian memasukkan cairan limfe ke kelenjar limfe pada hillus limfa. Dari sini pembuluh limfe ini berjalan ke nodus lymphaticus pancreticolienalis yang terletak sepanjang A.lienalis, yang selanjutnya mengalirkan cairan limfe ke nodus lymphatici coelica.
Pembuluh limfe yang mengalirkan cairan limfe ke nodus lymphaticus gastroepiploica dextra, yang terletak sepanjang bagian bawah curvatura major lambung. Pembuluh limfe efferent bermuara pada kelenjar limfe yang terletak sepanjang A.gastroduodenalis, yang selanjutnya mengalirkan cairan limfe ke nodus lymphaticus coelica.
PersarafanSaraf-saraf lambung, berasal dari plexus symphaticus coeliacus dan dari N.vagus kanan dan kiri.
Truncus vaginalis anterior, yang dibentuk dalam thorax terutama berasal dari N.vagus kiri. Truncus ini masuk abdomen pada permukaan anterior oesophagus. Truncus yang mungkin tunggal atau multiple, kemudian membelah menjadi cabang-cabang yang mempersarafi permukaan anterior lambung. Rami hepatici berjalan sampai hati dan dari sini ramus pylorica berjalan turun ke pylorus.
Truncus vaginalis posterior, yang dibentuk dalam thorax terutama berasal dari N.vagus kanan, masuk ke abdomen pada permukaan posterior oesophagus. Truncus kemudian membelah menjadi cabang-cabang yang terutama mempersarafi permukaan posterior lambung. Suatu cabang yang besar berjalan ke plexus mesentericus superior dan plexus coeliacus dan disebarkan ke usus halus sejauh flexura lienalis dan ke pankreas.
Persarafan simpatis lambung membawa serabur-serabut saraf yang menghantarkan rasa nyeri, sedangkan serabut parasimpatis N.vagus merupakan sekretomotoris untuk kelenjar lambung dan motoris untuk otot dinding lambung. Sphincter pylorus menerima serabut-serabut motoris dari sistem simpatis dan serabut-serabut inhibitor dari N.vagus.
LO 1.2. Mikroskopik gasterMukosaMukosa lambung terdiri dari epitel permukaan yang mengalami invaginasi dengan berbagai kedalaman di dalam lamina propria, membentuk foveola gastrika. Di seluruh mukosa, sejumlah kelenjar-kelenjar mukosa kecil, yang terletak jauh di dalam lamina propria, bermuara ke dalam dasar sumur ini. Masing-masing dari 3 bagian lambung ini mengandung kelenjar-kelenjar gastrik dengan struktur yang berbeda, sedangkan foveola gastrika mempunyai morfologi yang sama pada semua bagian lambung. Kelenjar-kelenjar gastrik terletak dalam lamina propria dan tidak pernah meluas melalui muskularis mukosa sampai ke dalam submukosa. Lamina propria lambung terdiri atas jaringan penyambung jarang yang diselingi dengan sel-sel otot polos dan limfoid. Gambar 1. Gambaran potongan gaster . Terlihat foveola gastrika yang dalam dengan kelenjar-kelenjar pylorus pada lamina propria. Pewarnaan H&E. Pembesaran tingkat rendah
Daerah Kardia Kardia merupakan pita sirkuler sempit pada
peralihan antara esophagus dan lambung. Lamina proprianya mengandung kelenjar-kelenjar kardia tubular simpleks bercabang. Bagian terminal kelenjar-kelenjar ini

4 Sindrom dyspepsia
seringkali bergelung dan sering mempunyai lumen yang besar. Sel-sel sekresi mereka menghasilkan mucus dan lisozim enzim yang berfungsi menyerang dinding bakteri). Kelenjar-kelenjar ini strukturnya sama seperti kelenjar kardia bagian terminal esophagus.
Daerah Korpus dan Fundus Lamina propria korpus dan fundus terisi oleh kelenjar gastric tubulosa bercabang yang bermuara ke dalam dasar foveola gastrika. Sel-sel dan susunan dalam kelenjar-kelenjar ini tidak uniform. Biasanya mereka dianggap terdiri atas 3 bagian dari ujung foveola gastrika sampai dasar kelenjar, yakni ; ismus, leher dan basis. Bagian leher dari kelenjar terdiri atas sel stem, sel mukus leher dan sel parietal (oksintik). Bagian basis kelenjar terdiri dari sel parietal, sel zimogen dan sel enteroendokrin.
Gambar 2. Gambaran potongan kelenjar lambung di daerah fundus. Sel Parietal (light-stained) mendominasi di regio atas dan tengah dari kelenjar.Sel zimogen/sel chief (dark-stained) mendominasi di region bawah dari kelenjar. MM, muskularis mukosa. PT stain. Pembesaran tingkat rendah
Sel stem Dijumpai di regio leher dalam jumlah yang sedikit., sel stem merupakan sel kolumnar pendek dengan
nukleus oval dekat ke dasar sel. Sel ini memiliki kecepatan mitosis yang tinggi; beberapa dari sel ini bergerak ke atas untuk menggantikan sel mukus pada permukaan dan sumur., yang memiliki masa turnover 4-7 hari. Sel-sel muda yang lain bermigrasi lebih ke dalam kelenjar dan berdiferensiasi menjadi sel mukus leher, sel parietal, sel zimogen dan sel enteroendokrin. Sel-sel ini digantikan lebih lambat dibandingkan sel mukus permukaan.
Sel Mukus Leher Sel mukus leher terdapat dalam kelompokan atau sel-sel tunggal antara sel-sel parietal dalam leher kelenjar
gastrik. Sekresi mukus sel ini sangat berbeda dengan mukus yang disekresikan sel mukus permukaan. Terdapat perbedaan bentuk sel, dengan nukleus pada dasar sel dan granul sekresi dekat permukaan apikal. Tidak seperti sekresi mukus netral dari sel-sel mukus permukaan, sekret sel mukus leher kaya akan glikosaminoglikans.
Sel Parietal (Oksintik) Sel ini terutama terdapat pada bagian setengah atas kelenjar dan tersisip antara sel-sel mukus leher. Mereka
jarang terdapat pada dasar kelenjar gastrik. Sel ini berbentuk bulat atau piramid, dengan satu nukleus sferis di tengah dan sitoplasma yang jelas eosinofilik. Bila dilihat di bawah mikroskop elektron, sel parietal memiliki gambaran sebagai berikut :
1. Invaginasi sirkuler dari membrane plasma apikal, membentuk kanalikuli intraseluler. 2. Sitoplasma eosinofilik mempunyai banyak sekali mitokondria dengan krista yang banyak, apparatus Golgi
yang tersebar dekat basis sel. 3. Pada sel yang sedang istirahat, dapat dilihat sejumlah struktur tubulovesikuler pada daerah apikal sel tepat
di bawah plasmalemmanya.. Bila dirangsang untuk menghasilkan asam klorida, tubulovesikuler ini bersatu dengan membran sel dan membentuk mikrovili yang menonjol ke dalam invaginasi sitoplasmik. Filamen-filamen aktin terdapat antara tubulovesikuler ini, mungkin memegang peranan dalam pengeluaran struktur ini.
Gambar 3. Gambaran permukaan epitel yang mensekresi mucus (A) dan sel mukosa leher terdapat di antara sel parietal yang berlokasi di bagian tengah kelenjar gaster (B). Banyak kapiler dapat terlihat. PT stain. Pembesaran tingkat menengah. Gambar 4. Sel parietal dan sel zimogen/sel chief. Dengan fiksasi glutaraldehyde-osmium, pewarnaan toluidin biru, Pembesaran tingkat tinggi (1416 x).

5 Sindrom dyspepsia
Sel Zimogen Sel ini dominant pada daerah bawah kelenjar-kelenjar tubulosa
dann mempunyai semua sifat sel yang mensintesis dan mengeluarkan protein. Granula-garnula yang terdapat dalam sitoplasma mengandung enzim inaktif pepsinogen. Sifat basofilnya disebabkan karena terdapat banyak ribosom dalam sitoplasma dan pada retikulum endoplasma granular. Pada manusia, sel-sel ini menghasilkan enzim pepsin dan lipase. Bila granula pepsinogen inaktif dikeluarkan ke dalam lingkungan lambung yang asam, enzim diubah menjadi enzim proteolitik yang sangat aktif, pepsin. Akan tetapi aktivitas lipolitik adalah lemah dan dianggap secara fisiologik tidak penting.
Sel Enteroendokrin Sel ini ditemukan di dasar kelenjar lambung. Pada fundus
lambung 5-hidroksitriptamin (serotonin) merupakan produk sekresi yang paling prinsip. Produk lain dari sel enteroendokrin dalam saluran gastrointestinal dapat dilihat dalam tabel. Carcinoid merupakan tumor yang ditandai dengan adanya peningkatan sel enteroendokrin, gejala klinisnya sangat jelas , yang disebabkan oleh produksi serotonin yang berlebih. Serotonin meningkatkan motilitas usus, tetapi level tinggi dari hormone/neurotransmitter ini memiliki hubungan dengan vasokonstriksi dan kerusakan mukosa.
Peralihan Gaster DeudenumTunika mucosa epitel torak yang pada bagian deudenum mulai terdapat sel goblet. Pada deudenum tekah
terdapat tonjolan ke permukaan “vilus intestinal” yang gemuk/lebar dengan sel goblet dan criptus / sumur lieberkuhn. Pada pilorus ada kelenjar pilorus.
LI 2. Memahami dan menjelaskan tentang fisiologi dan biokimia gaster
FISIOLOGI GASTER
FUNGSI LAMBUNGa. Penyimpan makanan. Kapasitas lambung normal memungkinkan adanya interval yang panjang
antara saat makan dan kemampuan menyimpan makanan dalam jumlah besar sampai makanan ini dapat terakomodasi di bagian bawah saluran cerna.
b. Produksi kimus. Aktivitas lambung mengakibatkan terbentuknya kimus (massa homogen setengah cair berkadar asam tinggi yang berasal dari bolus) dan mendorongnya ke dalam duodenum.
c. Digesti protein. Lambung mulai digesti protein melalui sekresi tripsin dan asam klorida.d. Produksi mukus. Mukus yang dihasilkan dari kelenjar membentuk barrier setebal 1 mm untuk
melindungi lambung terhadap aksi pencernaan dan sekresinya sendiri.

6 Sindrom dyspepsia
e. Produksi faktor intrinsik. Faktor intrinsik adalah glikoprotein yang disekresi sel parietal. Vitamin B12, didapat dari makanan yang dicerna di lambung, terikat pada faktor intrinsik.
Kompleks faktor intrinsik vitamin B12 dibawa ke ileum usus halus, tempat vitamin B12 diabsorbsi.f. Absorbsi. Absorbsi nutrien yang berlangsung dalam lambung hanya sedikit. Beberapa obat larut
lemak (aspirin) dan alkohol diabsorbsi pada dinding lambung. Zat terlarut dalam air terabsorbsi dalam jumlah yang tidak jelas.
MEKANISME SEKRESI ASAM LAMBUNGKecepatan sekresi lambung dapat dipengaruhi oleh (1) faktor-faktor yang muncul sebelum makanan mencapai lambung; (2) faktor-faktor yang timbul akibat adanya makanan di dalam lambung; dan (3) faktor-faktor di duodenum setelah makanan meninggalkan lambung. Dengan demikian, diaktifkan, pepsin secara autokatalis mengaktifkan lebih banyak pepsinogen dan memulai pencernaan protein. Sekresi pepsiongen dalam bentuk inaktif mencegah pencernaan protein struktural sel tempat enzim tersebut dihasilkan. Pengaktifan pepsinogen tidak terjadi sampai enzim tersebut menjadi lumen dan berkontak dengan HCl yang disekresikan oleh sel lain di kantung-kantung lambung. Sekresi lambung dibagi menjadi tiga fase—fase sefalik, fase lambung, dan fase usus.
a. Fase sefalik terjadi sebelum makanan mencapai lambung. Masuknya makanan ke dalam mulut atau tampilan, bau, atau pikiran tentang makanan dapat merangsang sekresi lambung.
b. Fase lambung terjadi saat makanan mencapai lambung dan berlangsung selama makanan masih ada. Peregangan dinding lambung merangsang reseptor saraf dalam mukosa lambung dan memicu
refleks lambung. Serabut aferen menjalar ke medula melalui saraf vagus. Serabut eferen parasimpatis menjalar dalam vagus menuju kelenjar lambung untuk menstimulasi produksi HCl, enzim-enzim pencernaan, dan gastrin.
Fungsi gastrin:- merangsang sekresi lambung,- meningkatkan motilitas usus dan lambung,- mengkonstriksi sphincter oesophagus bawah dan merelaksasi sphincter pylorus,- efek tambahan: stimulasi sekresi pancreas.
Pengaturan pelepasan gastrin dalam lambung terjadi melalui penghambatan umpan balik yang didasarkan pada pH isi lambung.- Jika makanan tidak ada di dalam lambung di antara jam makan, pH lambung akan rendah dan
sekresi lambung terbatas.- Makanan yang masuk ke lambung memiliki efek pendaparan (buffering) yang mengakibatkan
peningkatan pH dan sekresi lambung.c. Fase usus terjadi setelah kimus meninggalkan lambung dan memasuki usus halus yang kemudian
memicu faktor saraf dan hormon. Sekresi lambung distimulasi oleh sekresi gastrin duodenum sehingga dapat berlangsung selama
beberapa jam. Gastrin ini dihasilkan oleh bagian atas duodenum dan dibawa dalam sirkulasi menuju lambung.
Sekresi lambung dihambat oleh hormon-hormon polipeptida yang dihasilkan duodenum. Hormon ini dibawa sirkulasi menuju lambung, disekresi sebagai respon terhadap asiditas lambung dengan pH di bawah 2, dan jika ada makanan berlemak. Hormon-hormon ini meliputi gastric inhibitory polipeptide (GIP), sekretin, kolesistokinin (CCK), dan hormon pembersih enterogastron.

7 Sindrom dyspepsia
Tabel 2-1. Stimulasi Sekresi Lambung
PROSES PENGISIAN, PENYIMPANAN, PENCAMPURAN, DAN PENGOSONGAN LAMBUNGTerdapat empat aspek motilitas lambung: (1) pengisian lambung/gastric filling, (2) penyimpanan lambung/gastric storage, (3) pencampuran lambung/gastric mixing, dan (4) pengosongan lambung/gastric emptying.
a. Pengisian lambungJika kosong, lambung memiliki volume sekitar 50 ml, tetapi organ ini dapat mengembang hingga kapasitasnya mencapai 1 liter (1.000 ml) ketika makan. Akomodasi perubahan volume yang besarnya hingga 20 kali lipat tersebut akan menimbulkan ketegangan pada dinding lambung dan sangat meningkatkan tekanan intralambung jika tidak terdapat dua faktor berikut ini: Plastisitas otot lambung. Plastisitas mengacu pada kemampuan otot polos lambung
mempertahankan ketegangan konstan dalam rentang panjang yang lebar, tidak seperti otot rangka dan otot jantung, yang memperlihatkan hubungan ketegangan. Dengan demikian, saat serat-serat otot polos lambung teregang pada pengisian lambung, serat-serat tersebut melemas tanpa menyebabkan peningkatan ketegangan otot.
Relaksasi reseptif lambung. Relaksasi ini merupakan relaksasi refleks lambung sewaktu menerima makanan. Relaksasi ini meningkatkan kemampuan lambung mengakomodasi volume makanan tambahan dengan hanya sedikit mengalami peningkatan tekanan. Tentu saja apabila lebih dari 1 liter makanan masuk, lambung akan sangat teregang dan individu yang bersangkutan merasa tidak nyaman. Relaksasi reseptif dipicu oleh tindakan makan dan diperantarai oleh nervus vagus.
b. Penyimpanan lambungSebagian otot polos mampu mengalami depolarisasi parsial yang autonom dan berirama. Salah satu kelompok sel-sel pemacu tersebut terletak di lambung di daerah fundus bagian atas. Sel-sel tersebut menghasilkan potensial gelombang lambat yang menyapu ke bawah di sepanjang lambung menuju sphincter pylorus dengan kecepatan tiga gelombang per menit. Pola depolarisasi spontan ritmik tersebut, yaitu irama listrik dasar atau BER (basic electrical rhythm) lambung, berlangsung secara terus menerus dan mungkin disertai oleh kontraksi lapisan otot polos sirkuler lambung.
Setelah dimulai, gelombang peristaltik menyebar ke seluruh fundus dan corpus lalu ke antrum dan sphincter pylorus. Karena lapisan otot di fundus dan corpus tipis, kontraksi peristaltik di kedua daerah tersebut lemah. Pada saat mencapai antrum, gelombang menjadi jauh lebih kuat disebabkan oleh lapisan otot di antrum yang jauh lebih tebal.
Karena di fundus dan corpus gerakan mencampur yang terjadi kurang kuat, makanan yang masuk ke lambung dari oesophagus tersimpan relatif tenang tanpa mengalami pencampuran. Daerah

8 Sindrom dyspepsia
Tabel 2-2. Faktor yang mengatur motilitas dan pengosongan lambung
fundus biasanya tidak menyimpan makanan, tetapi hanya berisi sejumlah gas. Makanan secara bertahap disalurkan dari corpus ke antrum, tempat berlangsungnya pencampuran makanan.
c. Pencampuran lambungKontraksi peristaltik lambung yang kuat merupakan penyebab makanan bercampur dengan sekresi lambung dan menghasilkan kimus. Setiap gelombang peristaltik antrum mendorong kimus ke depan ke arah sphincter pylorus. Sebelum lebih banyak kimus dapat diperas keluar, gelombang peristaltik sudah mencapai sphincter pylorus dan menyebabkan sphincter tersebut berkontraksi lebih kuat, menutup pintu keluar dan menghambat aliran kimus lebih lanjut ke dalam duodenum. Bagian terbesar kimus antrum yang terdorong ke depan, tetapi tidak dapat didorong ke dalam duodenum dengan tiba-tiba berhenti pada sphincter yang tertutup dan tertolak kembali ke dalam antrum, hanya untuk didorong ke depan dan tertolak kembali pada saat gelombang peristaltik yang baru datang. Gerakan maju-mundur tersebut, yang disebut retropulsi, menyebabkan kimus bercampur secara merata di antrum.
d. Pengosongan lambungKontraksi peristaltik antrum—selain menyebabkan pencampuran lambung—juga menghasilkan gaya pendorong untuk mengosongkan lambung. Jumlah kimus yang lolos ke dalam duodenum pada setiap gelombang peristaltik sebelum sphincter pylorus tertutup erat terutama bergantung pada kekuatan peristalsis. Intensitas peristalsis antrum dapat sangat bervariasi di bawah pengaruh berbagai sinyal dari lambung dan duodenum; dengan demikian, pengosongan lambung diatur oleh faktor lambung dan duodenum.
Faktor di lambung yang mempengaruhi kecepatan pengosongan lambung. Faktor lambung utama yang mempengaruhi kekuatan kontraksi adalah jumlah kimus di dalam lambung. Apabila hal-hal lain setara, lambung mengosongkan isinya dengan kecepatan yang sesuai dengan volume kimus setiap saat. Peregangan lambung memicu peningkatan motilitas lambung melalui efek langsung peregangan pada otot polos serta melalui keterlibatan plexus intrinsik, nervus vagus, dan hormon lambung gastrin. Selain itu, derajat keenceran (fluidity) kimus di dalam lambung juga mempengaruhi pengosongan lambung. Semakin cepat derajat keenceran dicapai, semakin cepat isi lambung siap dievakuasi.
Faktor di duodenum yang mempengaruhi kecepatan pengosongan lambung. Walaupun terdapat pengaruh lambung, faktor di duodenumlah yang lebih penting untuk mengontrol kecepatan pengosongan lambung. Duodenum harus siap menerima kimus dan dapat bertindak untuk memperlambat pengsongan lambung dengan menurunkan aktivitas peristaltik di lambung sampai duodenum siap mengakomodasi tambahan kimus. Bahkan, sewaktu lambung teregang dan isinya sudah berada dalam bentuk cair, lambung tidak dapat mengosongkan isinya sampai duodenum siap menerima kimus baru.

9 Sindrom dyspepsia
MEKANISME MUNTAHMuntah, atau emesis, yaitu ekspulsi secara paksa isi lambung keluar melalui mulut, secara umum dianggap disebabkan oleh motilitas lambung yang abnormal. Namun, muntah tidak ditimbulkan oleh peristalsis terbalik (reverse peristalsis), seperti yang semula diperkirakan. Sebenarnya, lambung itu sendiri tidak berpartisipasi aktif dalam tindakan muntah. Lambung, oesophagus, sphincter gastroesophagus, dan sphincter pylorus semua melemas sewaktu muntah. Gaya utama yang mendorong keluar isi lambung, secara mengejutkan, datang dari kontraksi otot-otot pernapasan—yaitu diaphragma (otot inspirasi utama) dan otot abdomen (otot ekspirasi aktif).
Muntah diawali oleh inspirasi dalam dan penutupan glottis. Diaphragma yang berkontraksi turun menekan lambung sementara kontraksi otot-otot abdomen secara stimultan menekan rongga abdomen, sehingga tekanan intra-abdomen meningkat dan isi abdomen terdorong ke atas. Karena lambung yang lunak itu tertekan antara diaphragma dari atas dan tekanan rongga abdomen dari bawah, isi lambung terdorong ke dalam oesophagus dan keluar dari mulut. Glottis tertutup, sehingga muntahan tidak masuk ke saluran pernapasan. Uvula juga terangkat untuk menutupi rongga hidung.
Siklus muntah dapat berulang beberapa kali sampai lambung kosong. Muntah biasanya didahului oleh pengeluaran air liur berlebihan, berkeringat, peningkatan kecepatan denyut jantung, dan rasa mual, yang semuanya merupakan tanda-tanda umum lepas muatan sistem saraf autonom. Tindakan muntah yang kompleks tersebut dikoordinasikan oleh pusat muntah di medula. Mual, retching, dan muntah dapat dimulai oleh masukan aferen ke pusat muntah dari sejumlah reseptor di seluruh tubuh.
BIOKIMIA GASTER
DIGESTI PROTEINPepsin mengawali pencernaan protein. Peristiwa ini merupakan fungsi pencernaan utama lambung. Pepsin dihasilkan oleh chief cell sebagai zimogen yang inaktif, pepsinogen. Pepsinogen ini diaktifkan menjadi pepsin oleh H+, yang memecah suatu polipeptida pelindung untuk memajan pepsin aktif; dan oleh pepsin itu sendiri, yang secara cepat mengaktifkan molekul pepsinogen (autokatalisis). Pepsin memecah protein yang terdenaturasi menjadi derivat polipeptida berukuran besar. Pepsin merupakan enzim endopeptidase karena menghidrolisis ikatan peptida yang terletak di dalam struktur polipeptida utama, bukan yang terletak di dekat residu terminal-amino atau –karboksil, yang merupakan ciri khas eksopeptidase. Enzim ini bersifat spesifik untuk ikatan peptida yang dibentuk oleh asam-asam amino aromatik (misal, tirosin) atau asam-asam amino dikarboksilat (misal, glutamat).Renin (kimosin, rennet) mengkoagulasi susuRenin memiliki peran penting pada proses pencernaan oleh bayi karena mencegah susu melintas secara cepat dari dalam lambung. Dengan adanya kalsium, renin mengubah kasein di dalam susu secara ireversibel menjadi parakasein. Pepsin kemudian bekerja pada parakasein ini. Renin dilaporkan tidak ada pada lambung orang dewasa. Enzim ini digunakan dalam pembuatan keju.
DIGESTI LIPIDLipase melanjutkan pencernaan triasilgliserol. Panas lambung merupakan faktor penting untuk mencairkan massa lemak yang berasal dai makanan; proses emulsifikasi terjadi dengan bantuan kontraksi peristaltik. Lambung mensekresikan lipase lambung (lipase gastrik) yang pada manusia merupakan lipase praduodenal utama. Lipase lingual dan gastrik memulai pencernaan lemak dengan menghidrolisis triasilgliserol yang mengandung asam lemak rantai pendek, sedang, dan umumnya asam lemak tak jenuh rantai panjang, untuk membentuk terutama asam lemak bebas serta 1,2-diasilgliserol, dengan ikatan sn-3 ester sebagai tempat hidrolisis utamanya. Enzim ini hancur pada nilai pH rendah, tetapi bekerja aktif sesudah makan karena kerja pendaparan yang dimiliki protein makanan di dalam lamung. Nilai pH optimal cukup luas, mulai dari 3,0 hingga 6,0.*)Digesti karbohidrat. Amilase dalam saliva yang menghidrolisis zat tepung bekerja pada pH netral. Enzim ini terbawa bersama bolus dan tetap bekerja dalam lambung sampai asiditas lambung menembus bolus. Lambung tidak mensekresi enzim yang mencerna karbohidrat.

10 Sindrom dyspepsia
LI 3. Memahami dan menjelaskan tentang sindrom dispepsia
LO 3.1 DefinisiDispepsia adalah nyeri atau rasa tidak nyaman pada perut bagian atas atau dada yang sering dirasakan sebagai adanya gas, perasaan penuh atau rasa sakit atau rasa terbakar di perut.
Dispepsia adalah turunan kata bahasa Yunani yang artinya indigestion atau kesulitan dalam mencerna. Semua gejala-gejala gastrointestinal yang berhubungan dengan masukan makanan disebut dispepsia, contohnya mual, heartburn, nyeri epigastrium, rasa tidak nyaman atau distensi. (Davidson, 1975)
Dispepsia merupakan kumpulan gejala atau sindrom yang terdiri atas nyeri ulu hati, mual, kembung, muntah, rasa penuh, atau cepat kenyang dan sendawa. Keluha ini sangat bervariasi baik dalam jenis gejala maupun intensitas gejala tersebut dari waktu ke waktu. (Djojoningrat, 2001)
LO 3.2 Etiologi Dispepsia disebabkan oleh ulkus lambung atau penyakit acid reflux. Jika anda memiliki penyakit acid reflux, asam lambung terdorong ke atas menuju esofagus (saluran muskulo membranosa yang membentang dari faring ke dalam lambung). Hal ini menyebabkan nyeri di dada. Beberapa obat-obatan, seperti obat anti-inflammatory, dapat menyebabkan dispepsia. Terkadang penyebab dispepsia belum dapat ditemukan. Penyebab dispepsia secara rinci adalah:
- Menelan udara (aerofagi) - Regurgitasi (alir balik, refluks) asam dari
lambung - Iritasi lambung (gastritis) - Ulkus gastrikum atau ulkus duodenalis- Kanker lambung - Peradangan kandung empedu (kolesistitis)
- Intoleransi laktosa (ketidakmampuan mencerna susu dan produknya)
- Kelainan gerakan usus - Stress psikologis, kecemasan, atau depresi - Infeksi Helicobacter pylory- Alkohol, OAINS- Penyakit hati- IBS (irritable Bowl Syndrom)
LO 3.3 Epidemiologi Keluhan dispepsia merupakan keadaan klinis yang sering dijumpai dalam praktek praktis sehari-hari. Di Indonesia diperkirakan 30% kasus pada praktek umum dan 60% pada praktek spesialis merupakan kasus dispepsia.Di Amerika, prevalensi dispepsia sekitar 25%, tidak termasuk pasien dengan keluhan refluks. Insiden pastinya tidaklah terdokumentasi dengan baik, tetapi penelitian di Skandinavia menunjukkan dalam 3 bulan, dyspepsia berkembang pada 0,8% pada subyek tanpa keluhan dispepsia sebelumnya.Prevalensi keluhan saluran cerna menurut suatu pengkajian sistematik atas berbagai penelitian berbasis populasi (systematic review ofpopulation-based study) menyimpulkan angka bervariasi dari 11-41%. Jika keluhan terbakar di ulu hati dikeluarkan maka angkanya berkisar 4-14%.Dispepsia masih menimbulkan masalah kesehatan karena merupakan masalah kesehatan yang kronik dan memerlukan pengobatan jangka panjang sehingga meningkatkan biaya perobatannya. Walaupun gejalanya hanya singkat dan dapat diobati sendiri oleh pasien tanpa berobat ke dokter.Dispepsia terjadi pada hampir 25% (dengan rentang 13%-40%) populasi tiap tahun tetapi tidak semua pasien yang terkena dispepsia akan mencari pengobatan medis.
LO 3.4 KlasifikasiMacam-macam Pembagian dispepsiaI. Kelainan Organik
a. Saluran cerna bagian atas- Esofagitis refluks- Gastritis/duodenitis- Tukak pep tik (esofagus, lambung,
duodenum)- Tukak anastomose Karsinoma gaster- Dilatasi gaster
- Hipertropi pylorus- Gastroptosis- Divertikulum gaster/duodenum- Duodenal ileus, TBC usus, adhesi
usus/mesentrium

11 Sindrom dyspepsia
b. Saluran cerna bagian bawah : Karsinoma kolon;c. Pankreas:
- Pankreatitis kronis - Karsinoma pancreas
d. System Bilier- Cholesistitis- Batu kandung empedu
e. Hati - Hepatitis akut/kronis- Ca. hati
II. Kelainan nonorganic saluran cernaa. Gastralgia b. Dispepsia karena asam lambung c. Dispepsia flatulen d. Dispepsia alergik
e. Dispepsia essensial f. Pseudoobstruksi intestinal kronikg. Irritable bowel syndrom
III. Penyakit organik di luar saluran cerna: a. Diabetes mellitus: gastroparesis b. Hipertiroid c. Kelainan susunan saraf pusat (CVD, epilepsi).
IV. Psikogen : a. Histeriab. Psikosomatik
(Cermin Dunia Kedokteran No. 46, 198731)Tabel 1.1 Nyeri/ketidaknyamanan abdomen atas
Dispepsia Organik Dispepsia Fungsional-Ulkus peptik kronik (ulkus ventrikul, ulkus -Disfungsi sensorik-motorik gastroduodenumduodeni) -Gastroparesis idiopatik/hipomotilitas antrum-Gastro-oesophageal reflux disease (GORD), -Disritmia gasterdengan atau tanpa esofagitis -Hipersensitivitas gaster/duodenum-Obat : OAINS, aspirin -Faktor psikososial-Kolelitiasis simtomatik -Gastritis H.pylori-Gangguan metabolik (uremia, hiperkalsemia, -Idiopatikgastroparesis DM)-Keganasan (gaster, pankreas, kolon)-Insufisiensi vaskula mesentrikus-Nyeri dinding peru
(Mansjoer, et al, 2007)
LO 3.5 Patofisiologi
Proses patofisisologi dyspepsia fungsional yang sering dibicarakan orang adalah berkaitan dengan sekresi asam lambug, infeksi Helicobacter pylori, dismotilitas GI, dan hipersensitivitas visceral.
Sekresi asam lambungKasus dyspepsia fungsional umumnya mempunyai tingkatan sekresi asam lambung, baik sekresi basal maupun dengan stimulasi gastrin yang rata-rata normal. Diduga adanya sensitivitasa mukosa lambung terhadap asam yang menimbulkan rasa tidak enak di perut. (IPD FK UI; 2006)
Helicobacter pylori (Hp)Peran infeksi Hp pada dyspepsia fungsional belum sepenuhnya dimengarti dan diterima. Dari berbagai laporan, kekerapan Hp pada dyspepsia fungsional seitar 50% dan tidak berbeda bermakna engan angka kekerapan Hp pada

12 Sindrom dyspepsia
kelompok rang sehat. Mulai ada kecenderungan utuk melakukan eradikasi Hp pada dyspepsia fungsional dengan Hp positif yang gagal dengan pengobatan konservatif. (IPD FK UI; 2006)
Dismotilitas GIBerbagai studi melaporkan bahwa pada dispesia fungsional terjadi perlambatan pengosongan lambung dan adanya hipomotilitas antrum, tetap harus dimengerti bahwa proses motilitas GI merupakan proses yang sangat kompleks, sehingga gangguan pengosongan lambung tidak dapat mutlak mewakili hal tersebut. (IPD FK UI; 2006)
Ambang Rangsang PersepsiDinding usus mempunyai reseptor, termasuk reseptor kimiawi, mekanik dan nosiseptor. Berdasarkan studi tampaknya hipersensitivitas visceral terhadap distensi balon digaster atau duodenum. Bagaimana mekanismenya, masih belum difahami. Penelitian dengan menggunakan balon intragastrik mendapatkan hasil pada 50% populasi dengan dyspepsia fungsional sudah timbul rasa nyeri atau tidak nyaman diperut pada inflasi balon dengan volume yang menimbulkan rasa nyeri pada populasi control. (IPD FK UI; 2006)
Disfungsi Autonom Disfungsi persarafan vagal diduga berperan dalam hipersensitivitas GI pada kasus dyspepsia fungsional. Adanya neuropati vagal juga diduga berperan dalam kegagalan relaksasi bagian proksimal lambung waktu menerima makanan, sehingga menimbulkan gangguan akomodasi lamung dan rasa cepat kenyang. (IPD FK UI; 2006)
Aktivitas Mioelektrik Lambung Adanya disrtmia pada pemeriksaan elektrogastrografi dilaporkan terjadi pada beberapa kasus dispesia fungsional, tapi bersifat inkonsisten. (IPD FK UI; 2006)
Hormonal Peran hormonal belum jelas dalam pathogenesis dyspepsia fungsional. Dilaporkan adanya penurunan kadar hormone motilin yang menyebabkan gangguan motilitas antroduodenal. Dalam beberapa percobaan, progesterone, estradiol, dan prolactin, mempengaruhi kontraktilitas otot polos dan memperlambat waktu transit GI. (IPD FK UI; 2006)
Diet dan Faktor Lingkungan.Adanya intoleransi makanan dilaporkan lebih sering terjadi pada kasus dyspepsia fungsional dibandingkan kasus control. (IPD FK UI; 2006)
Psikologis Stress dapat mempengaruhi fungsi GI. Dilaporkan adanya penurunan kontraktilitas lambung yang mendahului keluhan mual setelah stimulus stress sentral. Masih belum ada kejelasan tentang factor ini dan masih controversial. (IPD FK UI; 2006)
Pembentukan Ulkus pada LambungApabila asam dan pepsin mampu menembus sawar mukosa lambung yang melemah, asam merangsang pengeluaran histamine yang tersimpan di dalam submukosa. Histamine pada gilirannya merangsang sel parietal untuk mengeluarkan lebih banyak asam yang berdifusi menembus sawar yang rusak dan memicu lebih banyak mengeluarkan histamine dan membentuk lingkaran setan. Ulkus terbentuk secara progesif karena pepsin menyebabkan erosi. (Fisiologi Manusia, EGC)
PankreatitisPankreatitis akut dimulai sebagai suatu proses autodigesti di dalam kelenjar akibat aktivasi prematur zimogen (prekursor dari enzim digestif) dalam sel-sel sekretor pankreas (asinar), sistem saluran atau ruang interstisial. Patogenesis yang pasti tidak diketahui, tetapi dapat meliputi udem atau obstruksi dari ampula Vateri yang mengakibatkan refluks isi duodenum atau cairan empedu ke dalam saluran pankreas atau trauma langsung pada sel-sel asinar. Keadaan ini akan menyebabkan kerusakan sel-sel asinar dan nekrosis, udem dan inflamasi. Selain aktivasi enzim digestif tersebut, stres oksidatif dan gangguan mikrosirkulasi juga merupakan kontributor yang penting pada kerusakan pankreas. (tugas IPD Pancreatitis akut)

13 Sindrom dyspepsia
Pankreatitis kronik menyebabkan keradangan dan parut tisu dalam pankreas. Ini membuat pankreas tidak dapat menghasilkan jumlah bahan kimia (enzim-enzim) diperlukan untuk mencernakan bahan yang mengemukkan. Ia juga disebabkan gabungan dengan penghasilan insulin, yang boleh membawa kepada kencing manis. Mereka yang menghidap pankreatitis kronik sering mengalami serangan-serangan sakit abdomen dan masalah-masalah penghadaman. Gejala-gejala boleh menjadi semakin kerap memandangkan keadaan mendapat lebih buruk. Gejala-gejala ini boleh membawa kepada penyakit pankreas kanser. Faktor-faktor ini serangan sering disebabkan oleh alkoholisme dan penyalahgunaan alkohol, tetapi kadang-kadang punca tidak dapat ditentukan. Sebab-sebab genetik adalah merupakan salah satu faktornya. Keadaan seperti hiperlipidemia atau hiperparatiroidisme, kecederaan, dan penahanan kronik duktus pankreas adalah juga dikaitkan kepada pankreatitis kronik. Pankreatitis kronik berlaku lebih kerap kepada lelaki. Ini kerana pengunaan alkhohol lebih menjurus kepada lelaki. (Chronic Pancreatitis TreatmentCure.html)
Kolesistitis akut• 15% simtomatik m’alami kolesistitis akut• G/: nyeri perut kanan atas dg mual, muntah & panas
Penyakit Batu Empedu• Sebagian besar tanpa keluhan – tapi sekali menimbulkan serangan nyeri kolik yang spesifik maka resiko
untuk mengalami masalah dan penyulit terus meningkat• Batu umumnya di dalam kandung empedu, tapi dpt migrasi mll duktus sistikus ke dalam saluran empedu
menjadi batu saluran empedu (= batu saluran empedu sekunder)
LO 3.6 Manifestasi klinisKeluhan yang sering diajukan pada sindroma dispepsia ini adalah: nyeri perut (abdominal discomfort) rasa pedih di ulu hati mual, kadang-kadang sampai muntah nafsu makan berkurang rasa cepat kenyang perut kembung rasa panas di dada dan perut regurgitasi banyak mengeluarkan gas asam dari mulut (ruktus)
Klasifikasi klinis praktis, didasarkan atas keluhan/gejala yang dominan, membagi dispepsia menjadi tiga tipe :1. Dispepsia dengan keluhan seperti ulkus (ulkus-like dyspepsia), dengan gejala:
a. Nyeri epigastrium terlokalisasib. Nyeri hilang setelah makan atau pemberian antasidc. Nyeri saat lapard. Nyeri episodik
2. Dispepsia dengan gejala seperti dismotilitas (dysmotility-like dyspesia), dengan gejala:a. Mudah kenyangb. Perut cepat terasa penuh saat makanc. Muald. Muntahe. Upper abdominal bloating (bengkak perut bagian atas)f. Rasa tak nyaman bertambah saat makan
3. Dispepsia nonspesifik (tidak ada gejala atau tidak dominan seperti kedua tipe di atas) (Mansjoer, et al, 2007).
Sindroma dispepsia dapat bersifat ringan, sedang, dan berat, serta dapat akut atau kronis sesuai dengan perjalanan penyakitnya. Pembagian akut dan kronik berdasarkan atas jangka waktu tiga bulan.
Nyeri dan rasa tidak nyaman pada perut atas atau dada mungkin disertai dengan sendawa dan suara usus yang keras (borborigmi). Pada beberapa penderita, makan dapat memperburuk nyeri; pada penderita yang lain, makan bisa mengurangi nyerinya. Gejala lain meliputi nafsu makan yang menurun, mual, sembelit, diare dan flatulensi (perut kembung).

14 Sindrom dyspepsia
Jika dispepsia menetap selama lebih dari beberapa minggu, atau tidak memberi respon terhadap pengobatan, atau disertai penurunan berat badan atau gejala lain yang tidak biasa, maka penderita harus menjalani pemeriksaan.
LO 3.7 Diagnosis dan diagnosis bandingDiagnosis
Terdapat tiga cara dalarn menegakkan diagnosis, yaitu :1. Gambaran klinis2. Gambaran lesi mukosa akut di mukosa lambung berupa erosi atau ulkus dangkal dengan tepi rata pada endoskopi3. Gambaran radiologi
Dengan kontras tunggal sukar untuk melihat lesi permukaan yang superfisial, karena itu sebaiknya digunakan kontras ganda. Secara umum. peranan endoskopi saluran cerna bagian atas lebih sensitif dan spesifik untuk diagnosis kelainan akut lambung.(kontras didalam lambung)
Jika dispepsia menetap selama lebih dari beberapa minggu, atau tidak memberi respon terhadap pengobatan, atau disetai penurunan berat badan atau gejala lain yang tidak biasa, maka penderita harus menjalani pemeriksaan.
AnamnesisRiwayat minum obat termasuk minuman yang mengandung alkohol dan jamu yang dijual bebas di masyarakat
perlu ditanyakan dan kalau mungkin harus dihentikan. Hubungan dengan jenis makanan tertentu perlu diperhatikan.Gejala (alarm symptom) seperti disfagia, berat badan turun, nyeri menetap dan hebat, nyeri yang menjalar ke
punggung, muntah yang sangat sering, hematemesis, melena atau jaudice kemungkinan besar adalah merupakan penyakit serius yang memerlukan pemeriksaan seperti endoskopi dan / atau "USG" atau "CT Scan" untuk mendeteksi struktur peptik, adenokarsinoma gaster atau esophagus, penyakit ulkus, pankreatitis kronis atau keganasan pankreas empedu.
Perlu ditanyakan hal-hal yang berhubungan dengan stresor psikososial misalnya: masalah anak (meninggal, nakal, sakit, tidak punya), hubungan antar manusia (orang tua, mertua, tetangga, adik ipar, kakak), hubungan suami-istri (istri sibuk, istri muda, dimadu, bertengkar, cerai), pekerjaan dan pendidikan (kegiatan rutin, penggusuran, PHK, pindah jabatan, tidak naik pangkat). Hal ini dapat mengakibatkan eksaserbasi gejala pada beberapa orang.
Harus diingat gambaran khas dari beberapa penyebab dispepsia. Pasien ulkus peptikum biasanya berumur lebih dari 45 tahun, merokok dan nyeri berkurang dengan mencerna makanan tertentu atau antasid. Nyeri sering membangunkan pasien pada malam hari banyak ditemukan pada ulkus duodenum. Gejala esofagitis sering timbul pada saat berbaring dan membungkuk setelah makan kenyang yaitu perasan terbakar pada dada, nyeri dada yang tidak spesifik (bedakan dengan pasien jantung koroner), regurgitasi dengan gejala perasaan asam pada mulut. Bila gejala dispepsia timbul segera setelah makan biasanya didapatkan pada penyakit esofagus, gastritis erosif dan karsinoma. Sebaliknya bila muncul setelah beberapa jam setelah makan sering terjadi pada ulkus duodenum. Pasien DNU lebih sering mengeluhkan gejala di luar GI, ada tanda kecemasan atau depresi, atau mempunyai riwayat pemakaian psikotropik
Pemeriksaan fisikPemeriksaan fisik dilakukan untuk menemukan adanya organomegali, tumor abdomen, ascites, untuk
menyingkirkan penyakit organik.Oleh karena dispepsia ini merupakan kumpulan gejala-gejala di mana pada suatu keadaan satu gejala lebih
dominan dari yang lain, sehingga para ahli membagi gejala-gejala ini dalam beberapa sub-group:1. Dispepsia tipe refluks yaitu adanya rasa terbakar pada epigastrium, dada atau regurgitasi dengan gejala perasaan
asam di mulut.2. Dispepsia tipe dismotilitas yaitu nyeri epigastrium yang bertambah sakit setelah makan, disertai kembung, cepat
kenyang , rasa penuh setelah makan, mual atau muntah, bersendawa dan banyak flatus.3. Dispepsia tipe ulkus yaitu nyeri epigastrium yang mereda bila makan atau minum antasid dan nyeri biasanya
terjadi sebelum makan dan tengah malam.4. Dispepsia non-spesifik yaitu dispepsia yang tidak bisa digolongkan dalam satu kategori di atas.
Pemeriksaan LaboratoriumPemeriksaan yang mungkin dikerjakan antara lain: darah lengkap dan pemeriksaan darah dalam tinja serta urin,
elektrolit, calcium dan amylase, fungsi hati, fungsi tyroid dan ECG. Terutama untuk pasien berumur lebih dari 45 tahun dan umur muda dengan gejala yang sering kambuh. Kita harus selektif dalam pemeriksaan ini dengan mengingat indikasi klinik dan pertimbangan biaya dan efektifitas.

15 Sindrom dyspepsia
Dari hasil pemeriksaan darah bila ditemukan lekositosis berarti ada tanda-tanda infeksi. Pada pemeriksaan tinja, jika tampak cair berlendir atau banyak mengandung lemak berarti kemungkinan menderita malabsorpsi. Seseorang yang diduga menderita dispepsia tukak, sebaiknya diperiksa asam lambung (Hadi, 2002). Pada karsinoma saluran pencernaan perlu diperiksa petanda tumor, misalnya dugaan karsinoma kolonperlu diperiksa CEA, dugaan karsinoma pankreas perlu diperiksa CA 19-9( Vilanoet al, 2002).
Pemeriksaan Penunjanga. Endoskopi segera dikerjakan jika memang ada gejala "peringatan" dan pasien yang sangat kuatir tentang adanya
penyakit serius yang mendasarinya. Untuk pasien lainnya, para klinisi harus memutuskan antara segera mengetahui diagnosa definitif dengan endoskopi dan mengetahui dulu hasil terapi percobaan medis empiris (therapi exjuvantivus).
Endoskopi bisa digunakan untuk memeriksa kerongkongan, lambung atau usus kecil dan untuk mendapatkan contoh jaringan untuk biopsi dari lapisan lambung. Contoh tersebut kemudian diperiksa dibawah mikroskop untuk mengetahui. Apakah lambung terinfeksi oleh Helicobacter pylori. Endoskopi merupakan pemeriksaan baku emas, selain sebagai diagnostik sekaligusterapeutik. Pemeriksaan yang dapat dilakukan dengan endoskopi adalah :
· CLO (rapid urea test)· Patologi anatomi (PA)· Kultur mikroorgsanisme (MO) jaringan· PCR (polymerase chain reaction), hanya dalam rangka penelitian
b. Foto seri sinar-X dengan Barium pada GI atas kurang akurat dibanding endoskopi untuk diagnosis ulkus peptikum dan refluks gastroesofageal.
c. Test non-invasif untuk mendeteksi infeksi HP dengan IgG serologik atau Urea Breath Test (lihat Algoritma I.) Keduanya mempunyai sensitivitas dan spesifiksitas > 90% untuk pemeriksaan cancer gaster.
d. Pemeriksaan penunjang meliputi pemeriksaan radiologi, yaitu OMD dengan kontras ganda. Pemeriksaan radiologis dilakukan terhadap saluran makan bagian atas dan sebaiknya dengan kontras ganda. Pada refluks gastroesofageal akan tampak peristaltik di esofagus yang menurun terutama dibagian distal, tampak anti-peristaltik di antrum yang meninggi, pilorus sering menutup, sehingga sedikit barium yang masuk ke intestin (Hadi, 2002).Pada tukak baik di lambung, maupun di duodenum akan terlihat gambar yang disebut niche, yaitu suatu kawah dari tukak yang terisi kontras media. Bentuk niche dari tukak yang jinak umumnya reguler, semisirkuler, dengan dasar licin.Kanker di lambung secara radiologis, akan tampak massa yang ireguler, tidak terlihat peristaltik di daerah kanker. Bentuk dari lambung berubah (Hadi, 2002). Pankreatitis akut perlu dibuat foto polos abdomen, yang akan terlihat tanda seperti terpotongnya usus besar (colon cut off sign), atau tampak dilatasi dari intestinal terutama di jejunum yang disebutsentina lloops (Hadi, 2002).
e. "USG dan CT Scan" hanya dilakukan bila secara klinis atau laboratoris ada kecurigaan ke arah penyakit pankreas atau empedu.
f. Pengukuran PH Intraesophagus (monitor 24 jam) dilakukan terhadap pasien dengan Dispepsia Non Spesifik dan hasil endoskopi yang normal untuk mendiagnosa kemungkinan refluks gastroesofageal. Tapi bagaimanapun hal ini tidak praktis, untuk kasus yang dicurigai penyakit refluks gastroesofageal langsung kita terapi imperik anti refluks.
g. Barium enema untuk memeriksa kerongkongan, lambung atau usus halus dapatdilakukan pada orang yang mengalami kesulitan menelan atau muntah, penurunan berat badan atau mengalami nyeri yang membaik atau memburukbila pendertita makan. (Mansjoer, 2007).
h. Kadang dilakukan pemeriksaan lain, seperti pengukuran kontraksikerongkongan atau respon kerongkongan terhadap asam.
Diagnosis bandingDispepsia organik· Ulkus peptik kronik· Gastroesophangeal reflux disease denagn atau tanpa gejala esofaginitis· Obat OAINS seperti aspirin· Kolelitiasis simtomatik· Pankreatitis kronik· Gangguan metabolic
Dispepsia fumgsional- Disfungsi sensorik motoric gastroduodenum - Gasrtoporesis idiopatik/hipomotilitas antrum

16 Sindrom dyspepsia
- Disritmia gaster- Hipersensitifitas gaster/duodenum- Gastritis H pylori- Idiopatik

17 Sindrom dyspepsia
LO 3.8 PenatalaksanaanPengelolaan penderita dengan sindroma dispepsia secara garis besar pada umumnya sama. Penderita yang mempunyai keluhan ringan umumnya dapat dilakukan dengan berobat jalan, sedangkan yang mempunyai keluhan berat dengan atau tanpa komplikasi sebaiknya dirawat di rumah sakit. a. Antasid Sistemik
Natrium bikarbonatNatrium bikarbonat cepat menetralkan HCl lambung karena daya larutnya tinggi. Karbon dioksida yang tebentuk dalam lambung dapat menimbulkan sendawa. Distensi lambung dapat terjadi dan dapat menimbulkan perforasi. Selain menimbulkan alkalosis metabolik, obat ini dapat menyebabkan retensi natrium dan edema. Natrium bikarbonat sudah jarang digunakan sebagai antasid. Obat ini digunakan untuk mengatasi asidosis metabolik, alkalinisasi urin, dan pengobatan lokal pruritus. Natrium bikarbonat tersedia dalam bentuk tablet 500-1000 mg. Satu gram natrium bikarbonat dapat menetralkan 12 mEq asam. Dosis yang dianjurkan 1-4 gram. Pemberian dosis besar NaHCO3 atau CaCO3 bersama susu atau krim pada pengobatan tukak peptik dapat menimbulkan sindrom alkali susu (milk alkali syndrome).
b. Antasid Non-sistemik Aluminium hidroksida-- Al(OH)3
Daya menetralkan asam lambungnya lambat, tetapi masa kerjanya paling panjang. Al(OH) 3 bukan merupakan obat yang unggul dibandingkan dengan obat yang tidak larut lainnya. Al(OH)3 dan sediaanya Al (aluminium) lainnya dapat bereaksi dengtan fosfat membentuk aluminium fosfat yang sukar diabsorpsi di usus kecil, sehingga eksresi fosfat melalui urin berkurang sedangkan melalui tinja bertambah. Ion aluminium dapat bereaksi dengan protein sehingga bersifat astringen. Antasid ini mengadsorbsi pepsin dan menginaktivasinya. Absorsi makanan setelah pemberian Al tidak banyak dipengaruhi dan komposisi tinja tidak berubah. Aluminium juga bersifat demulsen dan adsorben.
Efek samping Al(OH)3 yang utama ialah konstipasi. Ini dapat diatasi dengan memberikan antasid garam Mg. Mual dan muntah dapat terjadi. Gangguan absorbsi fosfat dapat terjadi sehingga menimbulkan sindrom deplesi fosfat disertai osteomalasia. Al(OH)3 dapat mengurangi absorbsi bermacam-macam vitamin dan tetrasiklin. Al(OH)3 lebih sering menyebabkan konstipasi pada usia lanjut.
Aluminium hidroksida digunakan untuk tukak peptik, nefrolitiasis fosfat dan sebagai adsorben pada keracunan. Antasid Al tersedia dalam bentuk suspensi Al(OH)3 gel yang mengandung 3,6-4,4% Al2O3. Dosis yang dianjurkan 8 mL. Tersedia juga dalam bentuk tablet Al(OH)3 yang mengandung 50% Al2O3. Satu gram Al(OH)3 dapat menetralkan 25 mEq asam. Dosis tunggal yang dianjurkan 0,6 gram.
Kalsium karbonatKalsium karbonat merupakan antasid yang efektif karena mula kerjanya cepat, maka daya kerjanya lama dan daya menetralkannya cukup lama.Kalsium karbonat dapar menyebabkan konstipasi, mual, muntah, pendarahan saluran cerna dan disfungsi ginjal, dan fenomena acid rebound. Fenomena tersebut bukan berdasarkan daya netralisasi asam, tetapi merupakan kerja langsung kalsium di antrum yang mensekresi gastrin yang merangsang sel parietal mengeluarkan HCl (H+). Sebagai akibatnya sekresi asam pada malam hari akan sangat tinggi yang akan mengurangi efek netralisasi obat ini. Efek serius yang dapat terjadi ialah hiperkalsemia, kalsifikasi metastatik, alkalosis, azotemia, terutama terjadi pada penggunaan kronik kalisium karbonat bersama susu dan antasid lain (milk alkali syndrom).
Pemberian 4 g kalsium karbonat dapat menyebabkan hiperkalsemia ringan, sedangkan pemberian 8 g dapat menyebabkan hiperkalsemia sedang. Kalsium karbonat tersedia dalam bentuk tablet 600 mg dan 1000 mg. Satu gram kalsium karbonat dapat menetralkan 21 mEq asam. Dosis yang dianjurkan 1-2 gram.
Magnesium hidroksida -- Mg(OH)2
Magnesium hidroksida digunakan sebagai katartik dan antasid. Obat ini praktis, tidak larut, dan tidak efektif sebelum obat ini berinteraksi dengan HCl membentuk MgCl2. Magnesium hidroksida yang tidak bereaksi denagn HCl akan tetap berada dalam lambung dan akan menetralkan HCl yang disekresi belakangan sehingga masa kerjanya lama. Antasid ini dan natrium bikarbonat sama efektif dalam hal menetralkan HCl.
Ion magnesium dalam usus akan cepat diabsorbsi dan cepat dieksresi melalui ginjal, hal ini akan membahayakan pasien yang fungsi ginjalnya kurang baik. Ion magnesium yang diabsorbi akan bersifat sebagai antasid sistemik sehingga dapat menimbulkan alkali uria, tetapi jarang alkalosis.
Pemberian kronik magnesium hidroksida akan menyebabkan diare akibat efek katartiknya, sebab magnesium yang larut tidak diabsorbsi, tetapi tetap berada dalam usus dan akan menarik air. Sebanyak 5-10% magnesium diabsorbsi dan dapat menimbulkan kelainan neurologik, neuromuskular, dan kardiovaskular.

18 Sindrom dyspepsia
Sediaan susu magnesium (milk of magnesium) berupa suspensi yang berisi 7-8,55 Mg(OH). Satu ml susu magnesium dap menetralkan 2,7 mEq asam. Dosis yang dianjurkan 5-30 ml. Bentuk lain ialah tablet susu yang berisi 325 mg Mg(OH)2 yang dapat dinetralkan 11,1 mEq asam.
Magnesium trisiklatMagnesium trisiklat (Mg2Si3O8H2O) sebagai antasid non sistemik, bereaksi dalam lambung sebagai berikut:Silikon dioksid berupa gel yang terbentuk dalam lambung diduga berfungsi menutup tukak. Sebanyak 7% silika dari magnesium trisiklat akan diabsorbsi melalui usus dan dieksresi dalam urin. Silika gel dan megnesium trisiklat merupakan adsorben yang baik; tidak hanya mengadsorbsi pepsin tetapi juga protein dan besi dalam makanan. Mula kerja magnesium trisiklat lambat, untuk menetralkan HCl 30% 0,1 N diperlukan waktu 15 menit, sedangkan untuk menetralkan HCl 60% 1,1 N diperlukan waktu satu jam.
Dosis tinggi magnesium trisiklat menyebabkan diare. Banyak dilaporkan terjadi batu silikat setelah penggunaan kronik magnesium trisiklat. Ditinjau dari efektivitasnya yang rendah dan potensinya yang dapat menimbulakan toksisitas yang khas, kurang beralasan mengunakan obat ini sebagai antasid.
Magnesium trisiklat tersedia dalam bentuk tablet 500mg; dosis yang dianjurkan 1-4 gram. Tersedia pula sebagai bubuk magnesium trisiklat yang mengandung sekurang-kurangnya 20% MgO dan 45% silikon dioksida. Satu gram magnesium trisiklat dapat menetralkan 13-17 mEq asam.
c. Obat Penghambat Sekresi LambungPenghambat pompa protonPenghambat pompa proton merupakan penghambat sekresi asam lambung yang lebih kuat dari AH 2. Obat ini bekerja di proses akhir pembentukan asam lambung, lebih distal dari AMP. Saat ini, yang digunakan di klinik adalah omeprazol, esomeprazol, lansoprazol, rebeprazol, dan pantoprazol. Perbedaan antara kelima obat tersebut adalah subtitusi cinci piridin dan/atau benzimidazol. Omeprazol adalah campuran resemik isomer R dan S. Esomeprazol adalah campuran resemik isomer omeprazol (S-omeprazol) yang mengalami eliminasi lebih lambat dari R-omeprazol.
Farmakodinamik. Penghambat pompa proton adalah prodrug yang memebutuhkan suasana asam untuk aktivasinya. Setelah diabsorbsi dan masuk ke sirkulasi sistemik, obat ini akan berdifusi ke parietal lambung, terkumpul di kanalikuli sekretoar, dan mengalami aktivasi di situ membentuk sulfonamid tetrasiklik. Bentuk aktif ini berikatan dengan gugus sulfhidril enzim H+, K+, ATP-ase (enzim ini dikenal sebagai pompa proton) dan berada di membran sel parietal. Ikatan ini mengakibatkan terjadinya penghambatan enzim tersebut. Produksi asam lambung berhenti 80%-95% setelah penghambatan pompa poroton tersebut.
Penghambatan berlangsung lama antara 24-48 jam dan dapat menurunkan sekresi asam lambung basal atau akibat stimulasi, terlepas dari jenis perangsangnya histamin, asetilkolin, atau gastrin. Hambatan ini sifatnya irreversibel, produksi asam kembali dapat terjdai 3-4 hari pengobatan dihentikan.
Farmakokinetik. Penghambat pompa proton sebaiknya diberikan dalam sediaan salut enterik untuk mencegah degradasi zat aktif tersebut dalam suasana asam. Sediaan ini tidak mengalami aktivasi di lambung sehingga bio-availabilitasnya labih baik. Tablet yang dipecah dilambung mengalami aktivasi lalu terikat pada berbagai gugus sulfhidril mukus dan makanan. Bioalvailabilitasnya akan menurun sampai dengan 50% karena pengaruh makanan. Oleh sebab itu, sebaiknya diberikan 30 menit setelah makan.
Obat ini mempunyai masalah bioalvailabilitas, formulasi berbeda memperlihatkan persentasi jumlah absorbsi yang bervariasi luas. Bioalvailabilitas yang bukan salut enterik meningkat dalam 5-7 hari, ini dapat dijelaskan dengan berkurangnya prosuksi asam lambung setelah obat bekerja. Obat ini dimetabolisme di hati oleh sitokrom P 450 (CYP), terutama CYP2P19 dan CYP3A4.
Indikasi. Indikasi obat ini sama dengan AH2 yaitu pada penyakit peptik. Terhadap sindrom Zollinger-Ellison, obat ini dapat menekan produksi asam lambung lebih baik pada AH2 pada dosis yang efek sampingnya tidak terlalu mengganggu.
Efek samping. Efek samping yang umum terjadi adalah mual, nyeri perut, konstipasi, flatulence, dan diare. Dilaporkan pula terjadi miopati subakut, atralgia, sakit kepala, dan ruam kulit.

19 Sindrom dyspepsia
Sediaan dan posologi. Omeprazol tersedia dalam bentuk kapsul 10 mg dan 20 mg, diberikan 1 kali/hari selama 8 minggu. Esomeprazol tersedia dalam bentuk salut enterik 20 mg dan 40 mg, serta sediaan vial 40 mg/10 ml. Pantoprazol tersedia dalam bentuk tablet 20 mg dan 40 mg.
d. Antagonis Reseptor H2
Antagonis reseptor H2 bekerja menghambat sekresi asam lambung. Burinamid dan metiamid merupakan antagonis reseptor H2 yang pertama kali ditemukan, namun karena toksik tidak digunakan di klinik. Antagonis reseptor H2 yang ada saat ini adalah simetidin, ranitidin, famotidin, dan nizatidin.
Antagonis reseptor H2 merupakan obat yang efektif dan relatif aman untuk pasien dengan hipersekresi asam lambung, misalnya untuk pasien tukak duodenum dan tukak lambung. Golongan obat ini menggeser penggunaan antasid yang membutuhkan pemberian yang lebih sering sehingga dapat mengurangi kepatuhan pasien. Bagi pasien yang menggunakan obat lain/banyak obat, nampaknya akan lebih aman menggunakan ranitidin, famotidin, atau nizatidin yang tidak/kurang kemungkinannya dibandingkan simetidin untuk mengadakan interaksi dengan obat lain yang merupakan substrat enzim sitokrom P450. Dibandingkan simetidin, kemungkinan efek samping ranitidin, famotidin, dan nizatidin nampaknya lebih kecil, termasuk kemungkinan di antaranya kemungkinan impotensi dan ginekomastia karena ketiga obat tersebut tidak mengikat reseptor androgen.
e. ProkinetikYang termasuk obat golongan ini adalah bathanecol, metoklopramid, domperidon, cisapride.
BathanecolTermasuk obat kalinomimetik yang menghambat asetilkolin esterase. Obat ini dipakai untuk mengobati penderita dengan refluks gastroesophageal, makanan yang dirasa tidak turun, transit oesophageal yang melantur, gastroparesis, kolik empedu. Efek sampingnya cukup banyak, terutama pada aksi parasimpatis sistemik, di antaranya adalah sakit kepala, mata kabur, kejang perut, nausea dan vomitus, spasme kandung kemih, berkeringat. Oleh karena itu, obat ini mulai tidak digunakan lagi.
MetoklopramidSecara kimia, obat ini ada hubungannya dengan prokainamid yang mempunyai efek anti-dopaminergik dan kolinomimetik. Jadi, obat ini berkhasiat sentral maupun perifer. Khasiat metoklopramid antara lain:
- meningkatkan pembedaan asetilkolin dari saraf terminal postganglion kolinergik,- merangsang reseptor muskarinik pada asetilkolin, dan- merupakan reseptor antagonis dopamin
Jadi, dengan demikian, metoklopramid akan merangsang kontraksi dari saluran cerna dan mempercepat pengosongan lambung.
Efek samping yang ditimbulkan oleh obat ini antara lain reaksi distonik, iritabilitas atau sedasi, dan efek samping ekstrapiramidal karena efek antagonisme dopamin sentral dari metoklorpamid. Pemberian dosis tinggi pada anak dapat menyebabkan hipertonis dan kejang.
DomperidonDomperidon merupakan derivat benzimidazol. Karena domperidon merupakan antagonis dopamin perifer dan tidak menembus sawar darah otak, maka tidak mempengaruhi reseptor dopamin saraf pusat, sehingga mempunyai efek samping yang rendah daripada metoklopramid.
Pemberian obat ini akan meningkatkan tonus sphincter oesophagus bagian bawah sehingga mencegah terjadinya refluks gastroesophagus. Obat ini akan meningkatkan koordinasi antroduodenal, dan memperbaiki motilitas lambung yang sedang terganggu, yaitu dengan jalan meningkatkan kontraktiliitas serta menghambat relaksasi lambung sehingga pengosongan lambung akan lebih cepat.
Domperidon bermanfaat untuk pengobatan dispepsia yang disertai masa pengosongan yang lambat, refluks gastroesophagus, anoreksia nervosa, gastroparesis. Demikian pula bermanfaat sebagai obat antiemetik pada penderita pasca-bedah, bahkan efektif sebagai pencegah muntah pada penderita yang mendapat kemoterapi.
Efek sampingnya lebih rendah daripada metoklopramid, yaitu mulut kering, kulit gatal, diare, pusing. Pada pemberian jangka panjang atau dosis tinggi, efeknya akan meningkatkan sekresi prolaktin, dan dapat menimbulkan ginekomasti pada pria, serta galaktore dan amenore pada wanita.

20 Sindrom dyspepsia
CisaprideCisapride merupakan derivat benzidamide dan tergolong obat prokinetik baru yang mempunyai khasiat memperbaiki motilitas seluruh saluran cerna. Obat ini mempunyai spektrum yang luas.
Pada penderita dengan dispepsia, dimana sering terjadi gangguan motilitas pada saluran cerna bagian atas, obat ini bermanfaat untuk memperbaiki. Hal ini disebabkan karena cisapride meningkatkan tonus sphincter oesophagus bagian bawah, peristaltik oesophagus, dan pengosongan oesophagus. Di samping itu, akan meningkatkan peristaltik antrum, memperbaiki koordinasi gastro-duodenum dan mempercepat pengosongan lambung. Manfaat cisapride pada saluran cerna bagian bawah yaitu akan merangsang aktivitas motorik usus halus dan kolon sehingga mempercepat transit di sini. Jadi, obat ini juga bermanfaat pada pseudo-obstruksi usus kronis idiopatik, pada penderita konstipasi karena paraplegia, dan pemakai obat laxatif yang menahun.
Efek samping yang ditimbulkannya yaitu borborigmi, diare, dan rasa kejang di perut yang sifatnya sementara.
LO 3.9 KomplikasiPenderita sindroma dyspepsia selama bertahun-tahun dapat memicu adanya komplikasi yang tidak ringan. Salah satunya komplikasi dyspepsia yaitu luka di dinding lambung yang dalam atau melebar tergantung berapa lama lambung terpapar oleh asam lambung. Bila keadaan dyspepsia ini terus terjadi luka akan semakin dalam dan dapat menimbulkan komplikasi pendarahan saluran cerna yang ditandai dengan terjadinya muntah darah, dimana merupakan pertanda yang tibul belakangan. Awalnya penderita pasti akan mengalami buang air besar berwarna hitamterlebih dahulu yang artinya sudah ada perdarahan awal. Tapi komplikasi yang paling dikhawatirkan adalah terjadinya kanker lambung yang mengharuskan penderitaya melakukan operasi.
LO 3.10 Pencegahan1. Menghindari makanan yang dapat meningkatkan asam lambung.2. Menghindari faktor resiko seperti alcohol, makanan yang pedas, obat-obatan yang berlebihan, nikotin
rokok, dan stress.3. Mengatur pola makanPola makan yang normal dan teratur, pilih makanan yang seimbang dengan kebutuhan dan jadwal makan yang teratur, sebaiknya tidak mengonsumsi makanan yang berkadar asam tinggi, cabai, alcohol, bila harus makan obat karena sesuatu penyakit, misalnya sakit kepala, gunakan obat secara wajar dan tidak mengganggu fungsi lambung. Berikut adalah 10 solusi mencegah gangguan pencernaan :1. Biasakan makan teratur2. Kunyah makanan dengan baik supaya enzim ptialin dalam kelenjar ludah dapat melakukan fungsinya
dengan sempurna3. Jangan makan terlalu banyak4. Jangan berbaring setelah makan5. Hindari waktu makan yang terlalu berdekatan supaya proses mencerna tidak terganggu6. Tinglatkan konsumsi makanan sumber serat7. Konsumsi makanan probiotik8. Kurangi konsumsi makanan pembentuk asam (protein hewani dan karbohidrat sederhana)9. Jangan makan makanan yang terlalu panas atau dingin10. Kurangi stress
LO 3.11 PrognosisDispepsia fungsional yang ditegakkan setelah pemeriksaan klinis dan penunjang yang akurat mempunyai prognosis yang baik.