Anatomi Toraks
-
Upload
komangtriadi -
Category
Documents
-
view
276 -
download
0
Transcript of Anatomi Toraks
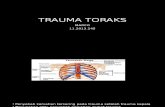
Anatomi Toraks: Surface Anatomy - Dinding ToraksToraks adalah daerah pada tubuh manusia (atau hewan) yang berada di antara leher dan perut (abdomen). Toraks dapat didefinisikan sebagai area yang dibatasi di superior oleh thoracic inlet dan inferior oleh thoracic outlet; dengan batas luar adalah dinding toraks yang disusun oleh vertebra torakal, iga-iga, sternum, otot, dan jaringan ikat. Sedangkan rongga toraks dibatasi oleh diafragma dengan rongga abdomen. Rongga Toraks dapat dibagi kedalam dua bagian utama, yaitu : paru-paru (kiri dan kanan) dan mediastinum. Mediastinum dibagi ke dalam 3 bagian: superior, anterior, dan posterior. Mediastinum terletak diantara paru kiri dan kanan dan merupakan daerah tempat organ-organ penting toraks selain paru-paru (yaitu: jantung, aorta, arteri pulmonalis, vena cavae, esofagus, trakhea, dll.). Thoracic inlet merupakan "pintu masuk" rongga toraks yang disusun oleh: permukaan ventral vertebra torakal I (posterior), bagian medial dari iga I kiri dan kanan (lateral), serta manubrium sterni (anterior). Thoracic inlet memiliki sudut deklinasi sehingga bagian anterior terletak lebih inferior dibanding bagian posterior. Manubrium sterni terletak kira-kira setinggi vertebra torakal II. Batas bawah rongga toraks atau thoracic outlet (pintu keluar toraks) adalah area yang dibatasi oleh sisi ventral vertebra torakal XII, lateral oleh batas bawah iga dan anterior oleh processus xiphoideus. Diafragma sebagai pembatas rongga toraks dan rongga abdomen, memiliki bentuk seperti kubah dengan puncak menjorok ke superior, sehingga sebagian rongga abdomen sebenarnya terletak di dalam "area" toraks. SURFACE ANATOMY Pada garis tengah dibagian anterior terletak sternum yang terdiri dari 3 bagian, manubrium, korpus, dan prosesus xiphoideus. Titik paling atas sternum dikenal sebagai sternal notch atau insisura jugularis, yang tampak berupa lekukan antara kedua kaput klavikula. Insisura ini setinggi batas bawah dari vertebra torakal ke-2. Angulus ludovici adalah tonjolan yang terjadi oleh karena pertemuan bagian korpus dan manubrium sterni yang membentuk sudut. Sudut ini tampak nyata pada orang yang kurus. Angulus ludovici adalah penanda anatomi permukaan oleh karena terletak setinggi iga ke-2 dan vertebra torakal 4-5. Setinggi angulus ini terdapat organ-organ penting: arkus aorta dan karina. Bagian terakhir sternum adalah processus xiphoideus yang dapat diraba sebagai ujung bawah yang lunak dari sternum; kira-kira setinggi vertebra torakal 9. Lateral terhadap sternal terdapat iga dan sela iga yang dapat dibedakan dan dihitung melalui palpasi. Hampir seluruh iga tertutup oleh otot, tetapi hanya iga I yang tidak dapat teraba oleh karena tertutup oleh klavikula.
Batas bawah rongga iga di sebelah anterior dibentuk oleh processus xiphoideus, rawan kartilago dari iga VII-X, dan ujung kartilago dari iga XI-XII. Papilla mammae pada pria yang kurus berada di sekitar sela iga V kiri sedikit lateras garis mid-klavikula. Triangulus auskultatorius adalah area segitiga yang dibentuk oleh skapula di lateral, superior oleh batas inferior m.trapezius dan inferior oleh batas superior m. latissimus dorsi yang terjadi saat skapula tertarik ke lateral-anterior pada posis lengan melipat ke depan dada dan ke depan. Area ini merupakan petunjuk klinis penting karena sela-sela iga di tempat ini hanya tertutup oleh jaringan sub-kutan dan merupakan tempat yang baik untuk pemeriksaan auskultasi toraks. Klavikula dapat dengan mudah diraba atau dilihat karena hanya ditutupi oleh subkutis dan kulit. Skapula dapat diraba dari permukaan dengan margo vertebralis, angulus inferior, dan spina. Untuk vertebra, sebagai patokan hanya dapat diraba prosesus spinosus vertebra; pada bagian atas yang terbesar dan paling menonjol adalah vertebra servikalis ke-7 dan dibawahnya adalah vertebra torakalis pertama. Garis-garis (imajiner) yang penting adalah linea midsternalis (midline), linea parasternalis, dan midklavikularis. Di toraks lateral ada garis aksilaris anterior (sesuai sisi lateral M.pektoralis mayor), linea aksilaris medius (sesuai dengan puncak aksila) dan linea aksilaris posterior (sesuai dengan M.latissimus dorsi) Biasanya otot yang diinsisi pada waktu melakukan torakotomi posterolateral hanya otot latissimus dorsi. Bila diinginkan lebih lebar: ke posterior dapat dipotong muskulus trapezius dan rhomboideus mayor dan minor; ke anterior dapat dipotong muskulus seratus anterior di origonya (bagian depan otot) untuk menghidari kerusakan nervus torakalis longus. Untuk torakotomi anterior dilakukan pemotongan dari M.pektoralis Area Pre-cordial adalah area proyeksi dari jantung ke dinding dada anterior, yaitu daerah dengan : batas superior: iga II kiri batas inferior : pinggir bawah toraks (iga) kiri batas kanan : garis parasternal kanan batas kiri : garis mid-klavikula kiri
DINDING TORAKS Costae Rangka toraks terluas adalah iga-iga (costae) yang merupakan tulang jenis osseokartilaginosa. Memiliki penampang berbentuk konus, dengan diameter penampang yang
lebih kecil pada iga teratas dan makin melebar di iga sebelah bawah. Di bagian posterior lebih petak dan makin ke anterior penampang lebih memipih. Terdapat 12 pasang iga : 7 iga pertama melekat pada vertebra yang bersesuaian, dan di sebelah anterior ke sternum. Iga VIII-X merupakan iga palsu (false rib) yang melekat di anterior ke rawan kartilago iga diatasnya, dan 2 iga terakhir merupakan iga yang melayang karena tidak berartikulasi di sebelah anterior. Setiap iga terdiri dari caput (head), collum (neck), dan corpus (shaft). Dan memiliki 2 ujung : permukaan artikulasi vertebral dan sternal. Bagian posterior iga kasar dan terdapat foramen-foramen kecil. Sedangkan bagian anterior lebih rata dan halus. Tepi superior iga terdapat krista kasar tempat melekatnya ligamentum costotransversus anterior, sedangkan tepi inferior lebih bulat dan halus. Pada daerah pertemuan collum dan corpus di bagian posterior iga terdapat tuberculum. Tuberculum terbagi menjadi bagian artikulasi dan non artikulasi. Penampang corpus costae adalah tipis dan rata dengan 2 permukaan (eksternal dan internal), serta 2 tepi (superior dan inferior). Permukaan eksternal cembung (convex) dan halus; permukaan internal cekung (concave) dengan sudut mengarah ke superior. Diantara batas inferior dan permukaan internal terdapat costal groove, tempat berjalannya arteri-vena-nervus interkostal. Iga pertama merupakan iga yang penting oleh karena menjadi tempat melintasnya plexus brachialis, arteri dan vena subklavia. M.scalenus anterior melekat di bagian anterior permukaan internal iga I (tuberculum scalenus), dan merupakan pemisah antara plexus brachialis di sebelah lateral dan avn subklavia di sebelah medial dari otot tersebut. Sela iga ada 11 (sela iga ke 12 tidak ada) dan terisi oleh m. intercostalis externus dan internus. Lebih dalam dari m. intercostalis internus terdapat fascia transversalis, dan kemudian pleura parietalis dan rongga pleura. Pembuluh darah dan vena di bagian dorsal berjalan di tengah sela iga (lokasi untuk melakukan anesteri blok), kemudian ke anterior makin tertutup oleh iga. Di cekungan iga ini berjalan berurutan dari atas ke bawah vena, arteri dan syaraf (VAN). Mulai garis aksilaris anterior pembuluh darah dan syaraf bercabang dua dan berjalan di bawah dan di atas iga. Di anterior garis ini kemungkinan cedera pembuluh interkostalis meningkat pada tindakan pemasangan WSD. Vertebra Untuk bedah toraks sebetulnya tidak banyak yang harus diketahui mengenai vertebra kecuali bahwa persendiannya dengan kosta. Vertebra torakalis pertama (T 1)mempunyai satu persendian yang lengkap dengan iga I dan setengah persendian dengan iga II. Selanjutnya T2T8 mempunyai dua persendian, di atas dan di bawah korpus vertebra (untuk iga II sampai dengan VIII). Sedang dari T9-T12 hanya mempunyai satu persendian dengan iga. Semua ini penting untuk melepaskan iga dari korpus vertebra pada waktu melakukan torakotomi.
Yang perlu juga diketahui adalah ligamentum longitudinalis anterior; di depan ligamentum ini terdapat suatu ruangan (space) dengan susunan jaringan ikat yang longgar dan merupakan "jalan" untuk descending infection dari daerah leher menuju mediastinum.
Trauma Toraks I : UmumTrauma toraks mencakup area anatomis leher dan toraks serta dapat menyebabkan kelainan pada sistem respirasi, sistem sirkulasi, dan sistem pencernaan. Menurut salah satu buku rujukan disebutkan angka mortalitas pada trauma toraks mencapai 10%. Akan tetapi kematian akibat trauma toraks merupakan 1/4 jumlah kematian total akibat kasus-kasus trauma.
Klasifikasi dan Mekanisme Trauma toraks dapat dibagi dalam dua kelompok besar, yaitu trauma tembus atau tumpul. 1. Trauma tembus (tajam) Terjadi diskontinuitas dinding toraks (laserasi) langsung akibat penyebab trauma Terutama akibat tusukan benda tajam (pisau, kaca, dsb) atau peluru Sekitar 10-30% memerlukan operasi torakotomi
2. Trauma tumpul Tidak terjadi diskontinuitas dinding toraks. Terutama akibat kecelakaan lalu-lintas, terjatuh, olahraga, crush atau blast injuries. Kelainan tersering akibat trauma tumpul toraks adalah kontusio paru. Sekitar 3000 ft/sec) pada jarak dekat akan mengakibatkan kerusakan dan peronggaan yang jauh lebih luas dibandingkan besar lubang masuk peluru.
Deselerasi
Kerusakan yang terjadi akibat mekanisme deselerasi dari jaringan. Biasanya terjadi pada tubuh yang bergerak dan tiba-tiba terhenti akibat trauma. Kerusakan terjadi oleh karena pada saat trauma, organ-organ dalam yang mobile (seperti bronkhus, sebagian aorta, organ visera, dsb) masih bergerak dan gaya yang merusak terjadi akibat tumbukan pada dinding toraks/rongga tubuh lain atau oleh karena tarikan dari jaringan pengikat organ tersebut.
Torsio dan rotasi Gaya torsio dan rotasio yang terjadi umumnya diakibatkan oleh adanya deselerasi organorgan dalam yang sebagian strukturnya memiliki jaringan pengikat/fiksasi, seperti Isthmus aorta, bronkus utama, diafragma atau atrium. Akibat adanya deselerasi yang tiba-tiba, organorgan tersebut dapat terpilin atau terputar dengan jaringan fiksasi sebagai titik tumpu atau poros-nya. Blast injury Kerusakan jaringan pada blast injury terjadi tanpa adanya kontak langsung dengan penyebab trauma. Seperti pada ledakan bom. Gaya merusak diterima oleh tubuh melalui penghantaran gelombang energi. Faktor lain yang mempengaruhi Sifat jaringan tubuh Jenis jaringan tubuh bukan merupakan mekanisme dari perlukaan, akan tetapi sangat menentukan pada akibat yang diterima tubuh akibat trauma. Seperti adanya fraktur iga pada bayi menunjukkan trauma yang relatif berat dibanding bila ditemukan fraktur pada orang dewasa. Atau tusukan pisau sedalam 5 cm akan membawa akibat berbeda pada orang gemuk atau orang kurus, berbeda pada wanita yang memiliki payudara dibanding pria, dsb.
Lokasi Lokasi tubuh tempat trauma sangat menentukan jenis organ yang menderita kerusakan, terutama pada trauma tembus. Seperti luka tembus pada daerah pre-kordial.
Arah trauma Arah gaya trauma atau lintasan trauma dalam tubuh juga sangat mentukan dalam memperkirakan kerusakan organ atau jaringan yang terjadi. Perlu diingat adanya efek "ricochet" atau pantulan dari penyebab trauma pada tubuh manusia. Seperti misalnya : trauma yang terjadi akibat pantulan peluru dapat memiliki arah (lintasan peluru) yang berbeda dari sumber peluru sehingga kerusakan atau organ apa yang terkena sulit diperkirakan. Kondisi Yang Berbahaya Berikut adalah keadaan atau kelainan akibat trauma toraks yang berbahaya dan mematikan bila tidak dikenali dan di-tatalaksana dengan segera:
1. Obstruksi jalan napas Tanda: dispnoe, wheezing, batuk darah PF:stridor, sianosis, hilangnya bunyi nafas Ro toraks: non-spesifik, hilangnya air-bronchogram, atelektasis
2. Tension pneumotoraks Tanda : dispnoe, hilangnya bunyi napas, sianosis, asimetri toraks, mediastinal shift Ro toraks (hanya bila pasien stabil) : pneumotoraks, mediastinal shift
3. Perdarahan masif intra-toraks (hemotoraks masif) Tanda: dispnoe, penampakan syok, hilang bunyi napas, perkusi pekak, hipotensif Ro toraks: opasifikasi hemitoraks atau efusi pleura
4. Tamponade Tanda: dispnoe, Trias Beck (hipotensi, distensi vena, suara jantung menjauh), CVP > 15 Ro toraks: pembesaran bayangan jantung, gambaran jantung membulat
5. Ruptur aorta Tanda: tidak spesifik, syok Ro toraks: pelebaran mediastinum, penyempitan trakhea, efusi pleura
6. Ruptur trakheobronhial Tanda: Dispnoe, batuk darah Ro toraks: tidak spesifik, dapat pneumotoraks, hilangnya air-bronchograms
7. Ruptur diafragma disertai herniasi visera Tanda: respiratory distress yang progresif, suara usus terdengar di toraks Ro toraks : gastric air bubble di toraks, fraktur iga-iga terbawah, mediastinal shift
8. Flail chest berat dengan kontusio paru Tanda: dispnoe, syok, asimetris toraks, sianosis Ro toraks: fraktur iga multipel, kontusio paru, pneumotoraks, effusi pleura
9. Perforasi esofagus
Tanda: Nyeri, disfagia, demam, pembengkakan daerah servikal Ro toraks: udara dalam mediastinum, pelebaran retrotracheal-space, pelebaran mediastinum, efusi pleura, pneumotoraks
Penatalaksanaan Trauma ToraksPrinsip Penatalaksanaan mengikuti prinsip penatalaksanaan pasien trauma secara umum (primary survey - secondary survey) Tidak dibenarkan melakukan langkah-langkah: anamnesis, pemeriksaan fisik, pemeriksaan diagnostik, penegakan diagnosis dan terapi secara konsekutif (berturutan) Standar pemeriksaan diagnostik (yang hanya bisa dilakukan bila pasien stabil), adalah : portable x-ray, portable blood examination, portable bronchoscope. Tidak dibenarkan melakukan pemeriksaan dengan memindahkan pasien dari ruang emergency. Penanganan pasien tidak untuk menegakkan diagnosis akan tetapi terutama untuk menemukan masalah yang mengancam nyawa dan melakukan tindakan penyelamatan nyawa. Pengambilan anamnesis (riwayat) dan pemeriksaan fisik dilakukan bersamaan atau setelah melakukan prosedur penanganan trauma. Penanganan pasien trauma toraks sebaiknya dilakukan oleh Tim yang telah memiliki sertifikasi pelatihan ATLS (Advance Trauma Life Support). Oleh karena langkah-langkah awal dalam primary survey (airway, breathing, circulation) merupakan bidang keahlian spesialistik Ilmu Bedah Toraks Kardiovaskular, sebaiknya setiap RS yang memiliki trauma unit/center memiliki konsultan bedah toraks kardiovaskular. Primary Survey Airway Assessment : perhatikan patensi airway dengar suara napas perhatikan adanya retraksi otot pernapasan dan gerakan dinding dada
Management : inspeksi orofaring secara cepat dan menyeluruh, lakukan chin-lift dan jaw thrust, hilangkan benda yang menghalangi jalan napas re-posisi kepala, pasang collar-neck lakukan cricothyroidotomy atau traheostomi atau intubasi (oral / nasal) Breathing Assesment Periksa frekwensi napas Perhatikan gerakan respirasi
Palpasi toraks Auskultasi dan dengarkan bunyi napas
Management: Lakukan bantuan ventilasi bila perlu Lakukan tindakan bedah emergency untuk atasi tension pneumotoraks, open pneumotoraks, hemotoraks, flail chest Circulation Assesment Periksa frekwensi denyut jantung dan denyut nadi Periksa tekanan darah Pemeriksaan pulse oxymetri Periksa vena leher dan warna kulit (adanya sianosis)
Management Resusitasi cairan dengan memasang 2 iv lines Torakotomi emergency bila diperlukan Operasi Eksplorasi vaskular emergency Tindakan Bedah Emergency Krikotiroidotomi Trakheostomi Tube Torakostomi Torakotomi Eksplorasi vaskular
Trauma Toraks II: Kelainan SpesifikTRAUMA PADA DINDING DADA FRAKTUR IGA
Fraktur pada iga (costae) merupakan kelainan tersering yang diakibatkan trauma tumpul pada dinding dada. Trauma tajam lebih jarang mengakibatkan fraktur iga, oleh karena luas permukaan trauma yang sempit, sehingga gaya trauma dapat melalui sela iga. Fraktur iga terutama pada iga IV-X (mayoritas terkena) Perlu diperiksa adanya kerusakan pada organ-organ intra-toraks dan intra abdomen.
Kecurigaan adanya kerusakan organ intra abdomen (hepar atau spleen) bila terdapat fraktur pada iga VIII-XII Kecurigaan adanya trauma traktus neurovaskular utama ekstremitas atas dan kepala (pleksus brakhialis, a/v subklavia, dsb.), bila terdapat fraktur pada iga I-III atau fraktur klavikula. Penatalaksanaan Fraktur 1-2 iga tanpa adanya penyulit/kelainan lain : konservatif (analgetika) Fraktur >2 iga : waspadai kelainan lain (edema paru, hematotoraks, pneumotoraks) Penatalaksanaan pada fraktur iga multipel tanpa penyulit pneumotoraks, hematotoraks, atau kerusakan organ intratoraks lain, adalah: Analgetik yang adekuat (oral/ iv / intercostal block) Bronchial toilet Cek Lab berkala : Hb, Ht, Leko, Tromb, dan analisa gas darah Cek Foto Ro berkala Penatalaksanaan fraktur iga multipel yang disertai penyulit lain (seperti: pneumotoraks, hematotoraks dsb.), ditujukan untuk mengatasi kelainan yang mengancam jiwa secara langsung, diikuti oleh penanganan pasca operasi/tindakan yang adekuat (analgetika, bronchial toilet, cek lab dan ro berkala), sehingga dapat menghindari morbiditas/komplikasi. Komplikasi tersering adalah timbulnya atelektasis dan pneumonia, yang umumnya akibat manajemen analgetik yang tidak adekuat. FRAKTUR KLAVIKULA Cukup sering sering ditemukan (isolated, atau disertai trauma toraks, atau disertai trauma pada sendi bahu ). Lokasi fraktur klavikula umumnya pada bagian tengah (1/3 tengah) Deformitas, nyeri pada lokasi taruma. Foto Rontgen tampak fraktur klavikula Penatalaksanaan Konservatif : "Verband figure of eight" sekitar sendi bahu. Pemberian analgetika. Operatif : fiksasi internal Komplikasi : timbulnya malunion fracture dapat mengakibatkan penekanan pleksus brakhialis dan pembuluh darah subklavia. FRAKTUR STERNUM Insidens fraktur sternum pada trauma toraks cukup jarang, umumnya terjadi pada pengendara sepeda motor yang mengalami kecelakaan. Biasanya diakibatkan trauma langsung dengan gaya trauma yang cukup besar Lokasi fraktur biasanya pada bagian tengah atas sternum Sering disertai fraktur Iga. Adanya fraktur sternum dapat disertai beberapa kelainan yang serius, seperti: kontusio/laserasi jantung, perlukaan bronkhus atau aorta.
Tanda dan gejala: nyeri terutama di area sternum, krepitasi Pemeriksaan Seringkali pada pemeriksaan Ro toraks lateral ditemukan garis fraktur, atau gambaran sternum yang tumpang tindih. Pemeriksaan EKG : 61% kasus memperlihatkan adanya perubahan EKG (tanda trauma jantung). Penatalaksanaan Untuk fraktur tanpa dislokasi fragmen fraktur dilakukan pemberian analgetika dan observasi tanda2 adanya laserasi atau kontusio jantung Untuk fraktur dengan dislokasi atau fraktur fragmented dilakukan tindakan operatif untuk stabilisasi dengan menggunakan sternal wire, sekaligus eksplorasi adanya perlukaan pada organ atau struktur di mediastinum. DISLOKASI SENDI STERNOKLAVIKULA Kasus jarang Dislokasi anterior : nyeri, nyeri tekan, terlihat "bongkol klavikula" (sendi sternoklavikula) menonjol kedepan Posterior : sendi tertekan kedalam Pengobatan : reposisi FLAIL CHEST Definisi Adalah area toraks yang "melayang" (flail) oleh sebab adanya fraktur iga multipel berturutan = 3 iga , dan memiliki garis fraktur = 2 (segmented) pada tiap iganya. Akibatnya adalah: terbentuk area "flail" yang akan bergerak paradoksal (kebalikan) dari gerakan mekanik pernapasan dinding dada. Area tersebut akan bergerak masuk saat inspirasi dan bergerak keluar pada ekspirasi. Karakteristik Gerakan "paradoksal" dari (segmen) dinding dada saat inspirasi/ekspirasi; tidak terlihat pada pasien dalam ventilator Menunjukkan trauma hebat Biasanya selalu disertai trauma pada organ lain (kepala, abdomen, ekstremitas) Komplikasi utama adalah gagal napas, sebagai akibat adanya ineffective air movement, yang seringkali diperberat oleh edema/kontusio paru, dan nyeri. Pada pasien dengan flail chest tidak dibenarkan melakukan tindakan fiksasi pada daerah flail secara eksterna, seperti melakukan splint/bandage yang melingkari dada, oleh karena akan mengurangi gerakan mekanik pernapasan secara keseluruhan. Penatalaksanaan
sebaiknya pasien dirawat intensif bila ada indikasi atau tanda-tanda kegagalan pernapasan atau karena ancaman gagal napas yang biasanya dibuktikan melalui pemeriksaan AGD berkala dan takipneu pain control stabilisasi area flail chest (memasukkan ke ventilator, fiksasi internal melalui operasi) bronchial toilet fisioterapi agresif tindakan bronkoskopi untuk bronchial toilet Indikasi Operasi (stabilisasi) pada flail chest: Bersamaan dengan Torakotomi karena sebab lain (cth: hematotoraks masif, dsb) Gagal/sulit weaning ventilator Menghindari prolong ICU stay (indikasi relatif) Menghindari prolong hospital stay (indikasi relatif) Menghindari cacat permanen Tindakan operasi adalah dengan fiksasi fraktur iga sehingga tidak didapatkan lagi area "flail" TRAUMA PADA PLEURA DAN PARU PNEUMOTORAKS Definisi : Adanya udara yang terperangkap di rongga pleura. Pneumotoraks akan meningkatkan tekanan negatif intrapleura sehingga mengganggu proses pengembangan paru. Terjadi karena trauma tumpul atau tembus toraks. Dapat pula terjadi karena perlukaan pleura viseral (barotrauma), atau perlukaan pleura mediastinal (trauma trakheobronkhial) Diklasifikasikan menjadi 3 : simpel, tension, open Pneumotoraks Simpel Adalah pneumotoraks yang tidak disertai peningkatan tekanan intra toraks yang progresif. Ciri: Paru pada sisi yang terkena akan kolaps (parsial atau total) Tidak ada mediastinal shift PF: bunyi napas ? , hyperresonance (perkusi), pengembangan dada ? Penatalaksanaan: WSD Pneumotoraks Tension Adalah pneumotoraks yang disertai peningkatan tekanan intra toraks yang semakin lama semakin bertambah (progresif). Pada pneumotoraks tension ditemukan mekanisme ventil (udara dapat masuk dengan mudah, tetapi tidak dapat keluar). Ciri:
Terjadi peningkatan intra toraks yang progresif, sehingga terjadi : kolaps total paru, mediastinal shift (pendorongan mediastinum ke kontralateral), deviasi trakhea ? venous return ? ? hipotensi & respiratory distress berat. Tanda dan gejala klinis: sesak yang bertambah berat dengan cepat, takipneu, hipotensi, JVP ?, asimetris statis & dinamis Merupakan keadaan life-threatening ? tdk perlu Ro Penatalaksanaan: Dekompresi segera: large-bore needle insertion (sela iga II, linea mid-klavikula) WSD Open Pneumothorax Terjadi karena luka terbuka yang cukup besar pada dada sehingga udara dapat keluar dan masuk rongga intra toraks dengan mudah. Tekanan intra toraks akan sama dengan tekanan udara luar. Dikenal juga sebagai sucking-wound Terjadi kolaps total paru. Penatalaksanaan: Luka tidak boleh ditutup rapat (dapat menciptakan mekanisme ventil) Pasang WSD dahulu baru tutup luka Singkirkan adanya perlukaan/laserasi pada paru-paru atau organ intra toraks lain. Umumnya disertai dengan perdarahan (hematotoraks) HEMATOTORAKS (HEMOTORAKS) Defini: Terakumulasinya darah pada rongga toraks akibat trauma tumpul atau tembus pada dada. Sumber perdarahan umumnya berasal dari A. interkostalis atau A. mamaria interna. Perlu diingat bahwa rongga hemitoraks dapat menampung 3 liter cairan, sehingga pasien hematotoraks dapat syok berat (kegagalan sirkulasi) tanpa terlihat adanya perdarahan yang nyata, oleh karena perdarahan masif yang terjadi terkumpul di dalam rongga toraks. Penampakan klinis yang ditemukan sesuai dengan besarnya perdarahan atau jumlah darah yang terakumulasi. Perhatikan adanya tanda dan gejala instabilitas hemodinamik dan depresi pernapasan Pemeriksaan Ro toraks (yang boleh dilakukan bila keadaan pasien stabil) Terlihat bayangan difus radio-opak pada seluruh lapangan paru Bayangan air-fluid level hanya pada hematopneumotoraks Indikasi Operasi Adanya perdarahan masif (setelah pemasangan WSD)
Ditemukan jumlah darah inisial > 750 cc, pada pemasangan WSD < 4 jam setelah kejadian trauma. Perdarahan 3-5 cc/kgBB/jam dalam 3 jam berturut-turut Perdarahan 5-8 cc/kgBB/jam dalam 2 jam berturut-turut Perdarahan > 8cc/kgBB/jam dalam 1 jam Bila berat badan dianggap sebagai 60 kg, maka indikasi operasi, bila produksi WSD: = 200 cc/jam dalam 3 jam berturut-turut = 300 cc/jam dalam 2 jam berturut-turut = 500 cc dalam = 1 jam Penatalaksanaan Tujuan: Evakuasi darah dan pengembangan paru secepatnya. Penanganan hemodinamik segera untuk menghindari kegagalan sirkulasi. Tindakan Bedah : WSD (pada 90% kasus) atau operasi torakotomi cito (eksplorasi) untuk menghentikan perdarahan
-------------------------------------------------------------------------------Water Sealed Drainage Fungsi WSD sebagai alat: Diagnostik Terapetik Follow-up Tujuan: Evakuasi darah/udara Pengembangan paru maksimal Monitoring Indikasi pemasangan: Pneumotoraks Hematotoraks Empiema Effusi pleura lainnya Pasca operasi toraks Monitoring perdarahan, kebocoran paru atau bronkhus, dsb. Tindakan :
Lokasi di antara garis aksilaris anterior dan posterior pada sela iga V atau VI. Pemasangan dengan teknik digital tanpa penggunaan trokar. Indikasi pencabutan WSD : Tercapai kondisi: produksi < 50 cc/hari selama 3 hari berturut-turut, dan undulasi negatif atau minimal, dan pengembangan paru maksimal. Fungsi WSD tidak efektif lagi (misal: adanya sumbatan, clot pada selang, dsb.)
-------------------------------------------------------------------------------KONTUSIO PARU Terjadi terutama setelah trauma tumpul toraks Dapat pula terjadi pada trauma tajam dg mekanisme perdarahan dan edema parenkim ? konsolidasi Patofisiologi : kontusio/cedera jaringan ? edema dan reaksi inflamasi ? lung compliance ? ? ventilation-perfusion mismatch ? hipoksia & work of breathing ? Diagnosis : ro toraks dan pemeriksaan lab (PaO2 ?) Manifestasi klinis dapat timbul atau memburuk dalam 24-72 jam setelah trauma Penatalaksanaan Tujuan: Mempertahankan oksigenasi Mencegah/mengurangi edema Tindakan : bronchial toilet, batasi pemberian cairan (iso/hipotonik), O2, pain control, diuretika, bila perlu ventilator dengan tekanan positif (PEEP > 5) LASERASI PARU Definisi : Robekan pada parenkim paru akibat trauma tajam atau trauma tumpul keras yang disertai fraktur iga. Manifestasi klinik umumnya adalah : hemato + pneumotoraks Penatalaksanaan umum : WSD Indikasi operasi : Hematotoraks masif (lihat hematotoraks) Adanya contiuous buble pada WSD yang menunjukkan adanya robekan paru Distress pernapasan berat yang dicurigai karena robekan luas RUPTUR DIAFRAGMA
Ruptur diafragma pada trauma toraks biasanya disebabkan oleh trauma tumpul pada daerah toraks inferior atau abdomen atas. Trauma tumpul di daerah toraks inferior akan mengakibatkan peningkatan tekanan intra abdominal mendadak yang diteruskan ke diafragma. Ruptur terjadi bila diafragma tidak dapat menahan tekanan tersebut. Dapat pula terjadi ruptur diafragma akibat trauma tembus pada daerah toraks inferior. Pada keadaan ini trauma tembus juga akan melukai organ-organ lain (intratoraks ata intraabdominal). Ruptur umumnya terjadi di "puncak" kubah diafragma (sentral) Kejadian ruptur diafragma sebelah kiri lebih sering daripada diafragma kanan Akan terjadi herniasi organ viseral abdomen ke toraks Dapat terjadi ruptur ke intra perikardial Diagnostik Riwayat trauma tumpul toraks inferior atau abdomen Tanda dan gejala klinis (sesak/respiratory distress), mual-muntah, tanda abdomen akut) Ro toraks dengan NGT terpasang (pendorongan mediastinum kontralateral, terlihat adanya organ viseral di toraks) CT scan toraks Penatalaksanaan Torakotomi eksplorasi (dapat diikuti dengan laparotomi) TRAUMA ESOFAGUS Penyebab trauma/ruptur esofagus umumnya disebabkan oleh trauma tajam/tembus. Pemeriksaan Ro toraks: Terlihat gambaran pneumomediastinum atau efusi pleura Diagnostik: Esofagografi Tindakan: Torakotomi eksplorasi TRAUMA JANTUNG
Kecurigaan trauma jantung : Trauma tumpul di daerah anterior Fraktur pada sternum Trauma tembus/tajam pada area prekordial (parasternal kanan, sela iga II kiri, grs midklavikula kiri, arkus kosta kiri) Diagnostik Trauma tumpul : EKG, pemeriksaan enzim jantung (CK-CKMB / Troponin T) Foto toraks : pembesaran mediastinum, gambaran double contour pada mediastinum
menunjukkan kecurigaan efusi perikardium Echocardiography untuk memastikan adanya effusi atau tamponade Penatalaksanaan Adanya luka tembus pada area prekordial merupakan indikasi dilakukannya torakotomi eksplorasi emergency Adanya tamponade dengan riwayat trauma toraks merupakan indikasi dilakukannya torakotomi eksplorasi. Adanya kecurigaan trauma jantung mengharuskan perawatan dengan observasi ketat untuk mengetahui adanya tamponade Komplikasi Salah satu komplikasi adanya kontusio jantung adalah terbentuknya aneurisma ventrikel beberapa bulan/tahun pasca trauma
Sumber: http://sudarmono.com/traumatoraks.htmhttp://skydrugz.blogspot.com/2010/03/anatomi-toraks.html
BAB I PENDAHULUAN A. Latar Belakang Pneumotoraks didefinisikan sebagai adanya udara di dalam kavum/rongga pleura.Tekanan di rongga pleura pada orang sehat selalu negatif untuk dapat mempertahankan paru dalam keadaan berkembang (inflasi). Tekanan pada rongga pleura pada akhir inspirasi 4 s/d 8 cm H2O dan pada akhir ekspirasi 2 s/d 4 cm H2O. Kerusakan pada pleura parietal dan/atau pleura viseral dapat menyebabkan udara luar masuk ke dalam rongga pleura, Sehingga paru akan kolaps. Paling sering terjadi spontan tanpa ada riwayat trauma; dapat pula sebagai akibat trauma toraks dan karena berbagai prosedur diagnostik maupun terapeutik. Dahulu pneumotoraks dipakai sebagai modalitas terapi pada TB paru sebelum ditemukannya obat anti tuberkulosis dan tindakan bedah dan dikenal sebagai pneumotoraks artifisial . Kemajuan teknik maupun peralatan kedokteran ternyata juga mempunyai peranan dalam meningkatkan kasus-kasus pneumotoraks antara lain prosedur diagnostik seperti biopsi pleura, TTB, TBLB; dan juga beberapa tindakan terapeutik seperti misalnya fungsi pleura, ventilasi mekanik, IPPB, CVP dapat pula menjadi sebab teradinya pneumotoraks (pneumotoraks iatrogenik). Ada tiga jalan masuknya udara ke dalam rongga pleura, yaitu 1) Perforasi pleura viseralis dan masuknya udara dan dalam paru. 2) Penetrasi dinding dada (dalam kasus yang lebih jarang perforasi esofagus atau abdomen) dan pleura parietal, sehingga udara dan luar tubuh masuk dalam rongga pleura. 3) Pembentukan gas dalam rongga pleura oleh mikroorganisme pembentuk gas misalnya pada empiema. Kejadian pneumotoraks pada umumnya sulit ditentukan karena banyak kasus-kasus yang tidak di diagnosis sebagai pneumotoraks karena berbagai sebab.Johnston & Dovnarsky memperkirakan kejadian pneumotoraks berkisar antara 2,4-17,8 per 100.000 per tahun. Beberapa karakteristik pada pneumotoraks antara lain: laki-laki lebih sering daripada wanita (4: 1); paling sering pada usia 20-30tahun. Pneumotoraks spontan yang timbul pada umur lebih dan 40 tahun sering disebabkan oleh adanya bronkitis kronik dan empisema. Lebih sering pada orang-orang dengan bentuk tubuh kurus dan tinggi (astenikus) terutama pada mereka yang mempunyai kebiasaan merokok. Pneumonotoraks kanan lebih sering terjadi dan pada kiri. B. Tujuan Penulisan Adapun tujuan penulisan adalah sebagai berikut : 1) Tujuan Umum
Mahasiswa dan mahasiswi mendapatkan gambaran dan melaksanakan asuhan keperawatan pada klien pneumothoraks. 2) Tujuan Khusus Tujuan khusus makalah ini adalah mahasiswa / i dapat melakukan dan menentukan : 1. 2. 3. 4. 5. Konsep dasar pneumothoraks. Pengkajian pada klien menderita pneumotoraks Diagnosa Keperawatan pada klien yang menderita pneumotoraks Rencana tindakan pada klien yang menderita pneumotoraks.
BAB II TINJAUAN TEORITIS A. Konsep Dasar a. Anatomi dan Fisiologi Paru Paru adalah struktur elastic yang dibungkus dalam sangkar toraks, yang merupakan suatu bilik udara kuat dengan dinding yang dapat menahan tekanan.Ventilasi membutuhkan gerakan dinding sangkar toraks dan dasarnya, yaitu diafragma.Efek dari gerakan ini adalah secara bergantian meningkatkan dan menurunkan kapasitas dada.Ketika kapasitas dalam dada meningkat, udara masuk melalui trakea (inspirasi), karena penurunanan tekanan di dalam, dan mengembangkan paru.Ketika dinding dada dan diafragma kembali ke ukurannya semula (ekspirasi), paru-paru yang elastis tersebut mengempis dan mendorong udara keluar melalui bronkus dan trakea.Fase inspirasi dari pernapasan normalnya membutuhkan energi; fase ekspirasi normalnya pasif.Inspirasi menempati sepertiga dari siklus pernapasan, ekspirasi menempati dua pertiganya. Pleura.Bagian terluar dari paru-paru dikelilingi oleh membrane halus, licin, yaitu pleura, yang juga meluas untuk membungkus dinding interior toraks dan permukaan superior diafragma.Pleura parietalis melapisi toraks, dan pleura viseralis melapisi paru-paru.Antar kedua pleura ini terdapat ruang, yang disebut spasium pleura, yang mengandung sejumlah kecil cairan yang melicinkan permukaan dan memungkinkan keduanya bergeser dengan bebas selama ventilasi. Mediastinum.Mediatinum adalah dinding yang membagi rongga toraks menjadi dua bagian membagi rongga toraks menjadi dua bagian.Mediastinum terbentuk dari dua lapisan pleura.Semua struktuk toraks kecuali paru-paru terletak antara kedua lapisan pleura. Lobus.Setiap paru dibagi menjadi lobus-lobus.Paru kiri terdiri atas lobus bawah dan atas, sementara paru kanan mempunyai lobus atas, tengah, dan bawah.Setiap lobus lebih jauh dibagi lagi menjadi dua segmen yang dipisahkan oleh fisura, yang merupakan perluasaan pleura. Bronkus dan Bronkiolus.Terdapat beberapa divisi bronkus didalam setiap lobus paru.Pertama adalah bronkus lobaris (tiga pada paru kanan dan dua pada paru kiri).Bronkus
lobaris dibagi menjadi bronkus segmental (10 pada paru kanan dan 8 pada paru kiri), yang merupakan struktur yang dicari ketika memilih posisi drainage postural yang paling efektif untuk pasien tertentu.Bronkus segmental kemudian dibagi lagi menjadi bronkus subsegmental.Bronkus ini dikelilingi oleh jaringan ikat yang memiliki arteri, limfatik, dan saraf. Bronkus subsegmental kemudian membentuk percabangan menjadi bronkiolus, yang tidak mempunyai kartilago dalam dindingnya.Patensi bronkiolus seluruhnya tergantung pada recoil elastik otot polos sekelilinginya dan pada tekanan alveolar.Brokiolus mengandung kelenjar submukosa, yang memproduksi lendir yang membentuk selimut tidak terputus untuk lapisan bagian dalam jalan napas.Bronkus dan bronkiolus juga dilapisi oleh sel-sel yang permukaannya dilapisi oleh rambut pendek yang disebut silia.Silia ini menciptakan gerakan menyapu yang konstan yang berfungsi untuk mengeluarkan lendir dan benda asing menjauhi paru menuju laring. Bronkiolus kemudian membentuk percabangan menjadi bronkiolus terminalis, yang tidak mempunyai kelenjar lendir dan silia.Bronkiolus terminalis kemudian menjadi bronkiolus respiratori, yang dianggap menjadi saluran transisional antara jalan udara konduksi dan jalan udara pertukaran gas.Sampai pada titik ini, jalan udara konduksi mengandung sekitar 150 ml udara dalam percabangan trakeobronkial yang tidak ikut serta dalam pertukaran gas.Ini dikenal sebagai ruang rugi fisiologik.Bronkiolus respiratori kemudian mengarah ke dalam duktus alveolar dan sakus alveolar kemudian alveoli.Pertukaran oksigen dan karbon dioksida terjadi dalam alveoli. Alveoli.Paru terbentuk oleh sekitar 300 juta alveoli, yang tersusun dalam kluster anatara 15 sampai 20 alveoli. Begitu banyaknya alveoli ini sehingga jika mereka bersatu untuk membentuk satu lembar, akan menutupi area 70 meter persegi (seukuran lapangan tennis). Terdapat tiga jenis sel-sel alveolar.Sel-sel alveolar tipe I adalah sel epitel yang membentuk dinding alaveolar.Sel-sel alveolar tipe II, sel-sel yang aktif secara metabolic, mensekresi surfaktan, suatu fosfolid yang melapisi permukaan dalam dan mencegah alveolar agar tidak kolaps. Sel alveoli tipe III adalah makrofag yang merupakan sel-sel fagositis yang besar yang memakan benda asing (mis., lender, bakteri) dan bekerja sebagai mekanisme pertahanan yang penting. Selama inspirasi, udara mengalir dari lingkungan sekitar ke dalam trakea, bronkus, bronkiolus, dan alveoli. Selama ekspirasi, gas alveolar menjalani rute yang sama dengan arah yang berlawanan. Faktor fisik yang mengatur aliran udara masuk dan keluar paru-paru secara bersamaan disebut sebagai mekanisme ventilasi dan mencakup varians tekanan udara, resistensi terhadap aliran udara, dan kompliens paru.Varians tekanan udara, udara mengalir dari region yang tekanannya tinggi ke region dengan tekanan lebih rendah. Selama inspirasi, gerakan diafragma dan otot-otot pernapasan lain memperbesar rongga toraks dan dengan demikian menurunkan tekanan dalam toraks sampai tingkat di bawah atmosfir. Karenanya, udara tertarik melalui trakea dan bronkus ke dalam alveoli.Selama ekspirasi normal, diafragma rileks, dan paru mengempis, mengakibatkan penurunan ukuran rongga toraks.Tekanan alveolar kemudian melebihi tekanan atmosfir, dan udara mengalir dari paru-paru ke dalam atmosfir.
Resistensi jalan udara, ditentukan terutama oleh diameter atau ukuran saluran udara tempat udara mengalir. Karenanya setiap proses yang mengubah diameter atau kelebaran bronkial akan mempengaruhi resistensi jalan udara dan mengubah kecepatan aliran udara sampai gradient tekanan tertentu selama respirasi. Factor-faktor umum yang dapat mengubah diameter bronkial termasuk kontraksi otot polos bronkial, seperti pada asma ; penebalan mukosa bronkus, seperti pada bronchitis kronis ; atau obstruksi jalan udara akibat lender, tumor, atau benda asing. Kehilangan elastisitas paru seperti yang tampak pada emfisema, juga dapat mengubah diameter bronkial karena jaringan ikat paru mengelilingi jalan udara dan membantunya tetap terbuka selama inspirasi dan ekspirasi.Dengan meningkatnya resistensi, dibutuhkan upaya pernapasan yang lebih besar dari normal untuk mencapai tingkat ventilasi normal. Kompliens, gradien tekanan antara rongga toraks dan atmosfir menyebabkan udara untuk mengalir masuk dan keluar paru-paru.Jika perubahan tekanan diterapkan dalam paru normal, maka terjadi perubahan yang porposional dalam volume paru.Ukuran elastisita, ekspandibilitas, dan distensibilitas paru-paru dan strukur torakas disebut kompliens. Factor yang menentukan kompliens paru adalah tahanan permukaan alveoli (normalnya rendah dengan adanya surfaktan) dan jaringan ikat, (mis., kolagen dan elastin) paru-paru. Kompliens ditentukan dengan memeriksa hubungan volume-tekanan dalam paru-paru dan toraks.Dalam kompliens normal, paru-paru dan toraks dapat meregang dan membesar dengan mudah ketika diberi tekanan.Kompliens yang tinggi atau meningkat terjadi ketika diberi tekanan. Kompliens yang tinggi atau meningkat terjadi ketika paru-paru kehilangan daya elastisitasnya dan toraks terlalu tertekan (mis., emfisema). Saat paru-paru dan toraks dalam keadaan kaku, terjadi kompliens yang rendah atau turun.Kondisi yang berkaitan dengan hal ini termasuk pneumotorak, hemotorak, efusi pleura, edema pulmonal, atelektasis, fibrosis pulmonal.Paru-paru dengan penurunan kompliens membutuhkan penggunaan energi lebih banyak dari normal untuk mencapai tingkat ventilasi normal.
b. Pneumotoraks 1. Pengertian Pneumotoraks adalah pengumpulan udara didalam ruang potensial antara pleura visceral dan parietal (Arif Mansjoer dkk, 2000). Pneumotoraks adalah keluarnya udara dari paru yang cidera, ke dalam ruang pleura sering diakibatkan karena robeknya pleura ( Suzanne C. Smeltzer, 2001). 1. Etiologi Pneumotoraks dapat diklasifikasikan sesuai dengan penyebabnya : Pneumotoraks Spontan (primer dan sekunder)
Pneumotoraks spontan primer terjadi tanpa disertai penyakit paru yang mendasarinya, sedangkan pneumotoraks spontan sekunder merupakan komplikasi dari penyakit paru yang mendahuluinya. Tension Pneumotoraks Disebabkan trauma tajam, infeksi paru, resusitasi kardiopulmoner.
1. Patofisiologi 1. Patofisologi narasi : Pneumotoraks dapat disebabkan oleh trauma dada yang dapat mengakibatkan kebocoran / tusukan / laserasi pleura viseral.Sehingga paru-paru kolaps sebagian / komplit berhubungan dengan udara / cairan masuk ke dalam ruang pleura. Volume di ruang pleura menjadi meningkat dan mengakibatkan peningkatan tekanan intra toraks. Jika peningkatan tekanan intra toraks terjadi, maka distress pernapasan dan gangguan pertukaran gas dan menimbulkan tekanan pada mediastinum yang dapat mencetuskan gangguan jantung dan sirkulasi sistemik.
1. Patofisiologi skema :
4. Manifestasi Klinis Hampir seluruh pasien mengeluhkan nyeri dada ringan sampai berat pada salah satu sisi dada dan dispnea.Gejala biasanya bermula pada saat istirahat dan berakhir dalam 24 jam. Pneumotoraks dengan kegagalan pernapasan yang mengancam jiwa dapat pula terjadi bila asma dan PPOK yang mendasari muncul, hal ini benar-benar terlepas dari ukuran pneumotoraks. Jika ukuran pneumotoraks kecil Adanya tension pneumotoraks perlu dicurigai bila terjadi takikardi berat, hipotensi, dan pergeseran mediastinum / trakea, serta terdengar resonansi yang tinggi. 5. Pemeriksaan Fisik Ada / tidaknya dispnea (jika luas) Ada / tidaknya nyeri pleuritik hebat
Ada / tidaknya trakea bergeser menjauhi sisi yang mengalami pneumotoraks Ada / tidaknya takikardi Ada / tidaknya sianosis Pergeseran dada berkurang dan terhambat pada bagian yang terkena Perkusi hipersonar diatas paru-paru yang kolaps Suara napas yang berkurang pada sisi yang terkena Fremitus vokal dan raba berkurang. 6. Pemeriksaan Diagnostik Analisa gas darah arteri memberikan hasil hipoksemia dan alkalosis respirasi akut pada sebagian besar pasien, namun hal ini bukanlah masalah yang penting.Pada pemeriksaan EKG, pneumotoraks primer sebelah kiri dapat menyebabkan aksis QRS dan gelombang T berubah sehingga memungkinkan terjadinya kesalahan interprestasi sebagai infark miokard akut. Diagnosa didukung oleh garis pleura visceral yang tampak pada pemeriksaan radiologi konvensional dengan pasien diposisikan terlentang akan memberikan gambaran siklus kostofrenik radiolusen yang abnormal. 7. Komplikasi Tension pneumotoraks dapat disebabkan oleh pernapasan mekanis dan hal ini mungkin mengancam jiwa. Pneumo mediastinum dan emfisema subkutan dapat terjadi sebagai komplikasi dari pneumotoraks spontan. Jika pneumo mediastinum terdeteksi maka harus dianggap terdapat ruptur esophagus / bronkus.
8. Penatalaksanaan Medis 1) Farmakologi Terapi oksigen dapat meningkatkan reabsorpsi udara dari ruang pleura. Drainase sederhana untuk aspirasi udara pleura menggunakan kateter berdiameter kecil (seperti 16 gauge angio-chateter / kateter drainase yang lebih besar) Penempatan pipa kecil yang dipasang satu jalur pada katup helmic untuk memberikan perlindungan terhadap serangan tension pneumotoraks Obat simptomatis untuk keluhan batuk dan nyeri dada Pemeriksaan radiologi
Peranan pemeriksaan radiologi antara lain: 1) Kunci diagnosis. 2) Penilaian luasnya pneumotoraks. 3) Evaluasi penyakit-penyakit yang menjadi dasar. Pada pneumotoraks yang sedang sampai berat foto konvensional (dalam keadaan inspirasi) dapat menunjukkan adanya daerah yang hiperlusen dengan pleural line di sisi medialnya; tetapi pada pneumotonaks yang minimal, foto konvensional kadang-kadang tidak dapat menunjukkan adanya udara dalam rongga pleura; untuk itu diperlukan foto ekspirasi maksimal, kadang-kadang foto lateral dekubitus. Hinshaw merekomendasikan membuat foto pada 2 fase inspirasi dan ekspirasi, karena akan memberikan informasi yang lebih lengkap tentang: - Derajat/luasnya pneumotoraks. - Ada/tidaknya pergeseran mediastinum. - Menunjukkan adanya kista dan perlekatan pleura lebih jelas dari pada foto konvensional. 2) Diit Tinggi kalori tinggi protein 2300 kkal + ekstra putih telur 3 x 2 butir / hari. 9. Tanda dan Gejala a. Sesak napas berat b. Takipnea, dangkal, menggunakan otot napas tambahan c. Nyeri dada unilateral, terutama diperberat saat napas dalam dan batuk d. Pengembangan dada tidak simetris e. Sianosis 10. Penyebab a. Trauma dada karena luka tusuk benda tajam (mis., pisau, peluru) yang menyebabkan luka dada terbuka. b. Trauma dada karena benturan benda tumpul yang menekan rongga dada c. Komplikasi prosedur biopsi-aspirasi paru, fungsi pleura paru d. Komplikasi pemasangan infus pada vena sentral
e. Penyebab spontan, penyakit asma, kondisi-kondisi yang menyebabkan inflamasi pleura, peningkatan tekanan kapiler subpleura (mis., CHF) , penyakit pulmonar obstruktif kronik (PPOK), dan ARDS
BAB III ASUHAN KEPERAWATAN A. Konsep Dasar Asuhan Keperawatan Pneumotoraks 1. Pengkajian a. Aktivitas / istirahat Gejala : Dispnea dengan aktivitas ataupun istirahat b. Sirkulasi
Tanda : takikardi, frekuensi tak teratur (disritmia), S3 atau S4 / irama jantung gallop, nadi apikal (PMI) berpindah oleh adanya penyimpangan mediastinal, tanda homman (bunyi rendah sehubungan dengan denyutan jantung, menunjukkan udara dalam mediastinum). c. Psikososial Tanda : ketakutan, gelisah. d. Makanan / cairan Tanda : adanya pemasangan IV vena sentral / infuse tekanan. e. Nyeri / kenyamanan Gejala : nyeri dada unilateral meningkat karena batuk, timbul tiba-tiba gejala sementara batuk atau regangan, tajam atau nyeri menusuk yang diperberat oleh napas dalam. Tanda : Perilaku distraksi, mengerutkan wajah
f. Pernapasan Tanda : pernapasan meningkat / takipnea, peningkatan kerja napas, penggunaan otot aksesori pernapasan pada dada, ekspirasi abdominal kuat, bunyi napas menurun, fremitus menurun, perkusi dada : hipersonan diatas terisi udara, observasi dan palpasi dada : gerakan dada tidak sama bila trauma, kulit : pucat, sianosis, berkeringat, mental: ansietas, gelisah, bingung, pingsan. Gejala : kesulitan bernapas, batuk, riwayat bedah dada / trauma : penyakit paru kronis, inflamasi / infeksi paru (empiema / efusi), keganasan (mis. Obstruksi tumor). g. Keamanan Gejala : adanya trauma dada, radiasi / kemoterapi untuk keganasan. 2. Diagnosa Keperawatan dan Intervensi 1) Pola pernapasan tak efektif b.d penurunan ekspansi paru, gangguan musculoskeletal, nyeri, ansietas, proses inflamasi. Ditandai : Dispnea, takipnea,Perubahan kedalaman pernapasan Penggunaan otot aksesori, pelebaran nasal,Gangguan pengembangan dada,Sianosis, GDA tak normal Tujuan : Setelah dilakukan asuhan keperawatan 1 X 24 jam bersihan jalan napas klien efektif. KH : Menunjukkan pola pernapasan normal / efektif dengan GDA dalam batas normal.Bebas sianosis dan hipoksia
Intervensi : a. Mengidentifikasikan etiologi / factor pencetus ex : kolaps spontan, trauma, keganasan. b. Evaluasi fungsi pernapasan, catat kecepatan / pernapasan sesak, dispnea, terjadinya sianosis, perubahan tanda vital. c. Awasi kesesuaian pola pernapasan bila menggunakan ventilasi mekanik, catat perubahan tekanan udara. d. Auskultasi bunyi napas e. Catat pengembangan dada dan posisi trakea f. Kaji fremitus g. Kaji pasien adanya area nyeri tekan bila batuk, napas dalam. h. Pertahankan posisi nyaman, biasanya dengan peninggAian kepala tempat tidur, anjurkan pasien untuk duduk sebanyak mungkin. Rasional : a. Pemahaman penyebab kolaps paru perlu untuk pemasangan selang dada yang tepat. b. Distres pernapasan dan perubahan pada tanda vital dapat terjadi sebagai akibat stres fisiologi dan nyeri atau dapat menunjukkan terjadinya syok sehubungan dengan hipoksia / perdarahan. c. Kesulitan bernapasn dengan ventilator atau peningkatan jalan napas diduga memburuknya kondisi atau terjadinya komplikasi (mis. ruptur spontan dari bleb, terjadinya pneumotoraks) d. Bunyi napas dapat menurun atau tak ada pada lobus, segmen paru, atau seluruh area paru (unilateral).Area atelektasis tak ada bunyi napas, dan sebagian area kolaps paru menurunya bunyinya. Evaluasi juga dilakukan untuk area yang baik pertukaran gasnya dan memberikan data evaluasi perbaikan pneumotoraks. e. Pengembangan dada sama dengan ekspansi paru. Deviasi trakea dari area sisi yang sakit pada tegangan pneumotoraks. f. Suara dan taktil fremitus (vibrasi) menurun pada jaringan yang terisi cairan / konsolidasi. g. Sokongan terhadap dada dan otot abdominal membuat batuk lebih efektif / mengurangi trauma. h. Meningkatkan inspirasi maksimal, meningkatkan ekspansi paru dan ventilasi pada sisi yang sakit. 2) Bersihan jalan napas tak efektif b.d peningkatan produksi sekresi kental
Ditandai : Pernyataan kesulitan bernapas,Perubahan kedalaman/kecepatan pernapasan, penggunaan otot aksesori,Bunyi napas tak normal, mis., mengi, ronki, krekels,Batuk (menetap), dengan/tanpa produksi sputum. Tujuan : Setelah dilakukan asuhan keperawatan 1X24 jam klien menunjukan bersihan jalan napas. KH : Mempertahankan jalan napas pasien dengan bunyi napas bersih/ jelas,Menunjukkan perilaku untuk memperbaiki bersihan jalan napas, mis., batuk efektif dan mengeluarkan sekret.
Intervensi : 1. Auskultasi bunyi napas. Catat adanya bunyi napas, mis., mengi, krekles, ronki. 2. Kaji / pantau frekuensi pernapasan. Catat rasio inspirasi / ekspirasi 3. Catat adanya dispnea, gelisah, ansietas, distres pernapasan, penggunaan otot bantu 4. Kaji pasien untuk posisi yang nyaman, mis., peninggian kepala tempat tidur, duduk pada sandaran tempat tidur. 5. Pertahankan polusi lingkungan minimum, mis., debu, asap, dan bulu bantal yang berhubungan dengan kondisi individu. 6. Dorong / bantu latihan napas abdomen atau bibir. 7. Berikan obat sesuai indikasi Bronkodilator, mis., -agonis : epinefrin (Adrenalin, Vaponefrin); albuterol (Proventil, Ventolin); terbutalin (Brethine, Brethaire); isotetarin (Brokosol, Bronkometer); Xantin, mis., aminofilin, oxitrifilin (Choledyl); teofilin (Bronkodyl, Theo-Dur) 8. Berikan fisioterapi dada Rasional : 1. Beberapa derajat spasme bronkus terjadi dengan obstruksi jalan napas dan dapat/tak dimanifestasikan adanya bunyi napas adventisius, mis., penyebaran, krekles basah (bronkitis); bunyi napas redup dengan ekspirasi mengi (emfisema); atau tak adanya bunyi napas (asma berat). 2. Takipnea biasanya ada pada beberapa derajat dan dapat ditemukan pada penerimaan atau selama stres / adanya proses infeksi memanjang dibanding inspirasi
3. Disfungsi pernapasan adalah variabel yang tergantung pada tahap proses kronis selain proses akut yang menimbulkan perawatan di rumah sakit, mis., infeksi, reaksi alergi. 4. Peninggian kepala tempat tidur mempermudah fungsi pernapasan dengan menggunakan gravitasi. Namun, pasien dengan distres berat akan mencari posisi yang paling mudah untuk bernapas. 5. Pencetus tipe reaksi alergi pernapasan yang dapat mentriger episode akut 6. Memberikan pasien beberapa cara untuk mengatasi dan mengontrol dispnea dan menurunkan jebakan udara 7. Merilekskan otot halus dan menurunkan kongesti lokal, menurunkan spasme jalan napas, mengi, dan produksi mukosa. Obat-obat mungkin per oral, injeksi, atau inhalasi. 8. Drainase postural dan perkusi bagian penting untuk membuang banyaknya sekret kental dan memperbaiki ventilasi pada segmen dasara paru. 3) Perubahan nutrisi kurang dari kebutuhan tubuh b.d produksi sputum Ditandai : Penurunan berat badan,Kehilangan massa otot, tonus otot buruk,Kelemahan Tujuan : Setelah dilakukan asuhan keperawatan 3X24 jam klien menunjukan peningkatan nutrisi yang adekuat KH : Menunjukkan peningkatan berat badan menuju tujuan yang tepat,Menunjukkan perilaku/ perubahan pola hidup untuk meningkatkan dan atau mempertahankan berat yang tepat Intervensi : 1. Kaji kebiasaan diet, masukan makanan saat ini. Catat derajat kesulitan makan. Evaluasi berat badan dan ukuran tubuh. 2. Auskultasi bunyi usus 3. Dorong periode istirahat semalam 1 jam sebelum dan sesudah makan. Berikan makan porsi kecil tapi sering Rasional : 1. Pasien distres pernapasan akut sering anoreksia karena dispnea, produksi sputum, dan obat. 2. Penurunan bising usus menunjukkan penurunan motilitas gaster dan konstipasi (komplikasi umum) yang berhubungan dengan pembatasan pemasukan cairan, pilihan makanan buruk, penurunan aktivitas, dan hipoksemia. 3. Membantu menurunkan kelemahan selama waktu makan dan memberikan kesempatan untuk meningkatkan masukan kalori total.
4) Kurang pengetahuan mengenai kondisi, aturan pengobatan b.d kurang terpajan pada informasi. Ditandai : kurang terpajang pada informasi,Mengekspresikan masalah, meminta informasi,Berulangnya masalah Tujuan : Setelah dilakukan asuhan keperawatan 1X24 jam klien dan keluarga dapat mengerti tentang kondisi kesehatan klien. KH : Menyatakan pemahaman penyebab masalah (bila tahu),Mengidentifikasikan tanda / gejala yang memerlukan evaluasi medik,Mengikuti program pengobatan dan menunjukkan perubahan pola hidup yang perlu untuk mencegah terulangnya masalah Intervensi : a. Kaji patologi masalah individu b. Identifikasikasi kemungkinan kambuh / komplikasi jangka panjang. c. Kaji ulang praktik kesehatan yang baik ex. Nutrisi baik, istirahat, latihan. d. Kaji ulang tanda / gejala yang memerlukan evaluasi medik cepat, contoh nyeri dada tibatiba, dispnea, distres pernapasan lanjut. Rasional : a. Informasi menurunkan takut karena ketidaktauan. Memberikan pengetahuan dasar untuk pemahaman kondisi dinamik dan pentingnya intervensi terapeutik. b. Penyakit paru yang ada seperti PPOM berat dan keganasan dapat meningkatkan insiden kambuh. Selain itu pasien sehat yang menderita pneumotoraks spontan, insiden kambuh 10 %- 50 %. c. Mempertahankan kesehatan umum meningkatkan penyembuhan dan dapat mencegah kekambuhan. d. Berulangnya pneumotoraks memerlukan intervensi medik untuk mencegah / menurunkan potensial komplikasi.
BAB IV PENUTUP
1. A. Kesimpulan Pneumotoraks adalah pengumpulan udara didalam ruang potensial antara pleura visceral dan parietal (Arif Mansjoer dkk, 2000). Pneumotoraks adalah keluarnya udara dari paru yang cidera, ke dalam ruang pleura sering diakibatkan karena robeknya pleura ( Suzanne C. Smeltzer, 2001). Kerusakan pada pleura parietal dan/atau pleura viseral dapat menyebabkan udara luar masuk ke dalam rongga pleura, Sehingga paru akan kolaps. Paling sering terjadi spontan tanpa ada riwayat trauma; dapat pula sebagai akibat trauma toraks dan karena berbagai prosedur diagnostik maupun terapeutik. Dahulu pneumotoraks dipakai sebagai modalitas terapi pada TB paru sebelum ditemukannya obat anti tuberkulosis dan tindakan bedah dan dikenal sebagai pneumotoraks artifisial . Kemajuan teknik maupun peralatan kedokteran ternyata juga mempunyai peranan dalam meningkatkan kasus-kasus pneumotoraks antara lain prosedur diagnostik seperti biopsi pleura, TTB, TBLB; dan juga beberapa tindakan terapeutik seperti misalnya fungsi pleura, ventilasi mekanik, IPPB, CVP dapat pula menjadi sebab teradinya pneumotoraks (pneumotoraks iatrogenik).
DAFTAR PUSTAKA Mansjoer, Arif,dkk. 2000.Kapita Selekta Kedokteran. Jakarta : Media Aescutapius. Smeltzer, Suzanne c. 2001. Buku Ajar Keperawatan Medikal- Bedah Vol.1. Jakarta : EGC
Doenges, Marilynn E. 1999. Rencana Asuhan Keperawatan Pedoman Untuk Perencanaan dan Pendokumentasian Perawatan Pasien Edisi 3. Jakarta : EGC Wartonah, Tarwoto. 2006. Kebutuhan Dasar Manusia dan Proses Keperawatan. Jakarta : Salemba Medikahttp://mandh4.wordpress.com/2011/10/