LP Hemaptoe TB Paru Docx - baixardoc
-
Upload
khangminh22 -
Category
Documents
-
view
0 -
download
0
Transcript of LP Hemaptoe TB Paru Docx - baixardoc
1
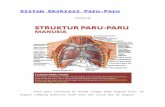
A. Definisi
Tuberkulosis adalah penyakit yang ditularkan melalui udara, dimana
bakteri basil yang infeksius terhirup (droplet) di udara (Jurdao& Otilia VV,
2011). Tuberkulosis (TB) adalah penyakit infeksius, yang terutama
menyerang parenkim paru. Tuberkulosis dapat juga ditularkan ke bagian
tubuh lainnya, termasuk meninges, ginjal, tulang, dan nodus limfe (Smeltzer
& Brenda, 2001).
Hemaptoe (batuk darah) adalah darah berdahak yang dibatukkan yang
berasal dari saluran pernafasan bagian bawah. Dikatakan batuk darah masif
apabila jumlah darah yang keluar 600 ml dalam waktu 24 jam. Hemaptoe
adalah ekspetorasi darah / mukus yang berdarah (Anonimous, 2012).
Hemaptoe (hemoptysis) adalah batuk dengan sputum yang mengandung darah
yang berasal dari paru atau percabangan bronkus (Kusmiati & Laksmi, 2011).
Hemaptoe diklasifikasikan menjadi (Tafti SF dkk, 2005):
1. Hemaptoe masif : perdarahan lebih dari 200cc per 24 jam
2. Hemaptoe moderat : perdarahan kurang dari 200cc per 24 jam
3. Hemaptoe ringan : sputum dengan bercak darah.
B. Penularan dan Faktor-faktor Risiko
Tuberkulosis ditularkan dari orang ke orang oleh transmisi melalui
udara. Individu terinfeksi , melalui berbicara, batuk, bersin, tertawa, atau
bernyanyi, melepaskan droplet besar (lebih besar dari 100µ) dan kecil (1-5µ).
Droplet yang besar menetap, sementara droplet yang kecil tertahan di udara
dan terhirup oleh individu yang rentan. Individu yang berisiko tinggi untuk
tertular tuberkulosis adalah (Smeltzer & Brenda, 2001):
1. Mereka yang kontak dekat dengan seseorang yang mempunyai TB aktif.
2. Individu imunosupresif (termasuk lansia, pasien dengan kanker, mereka
yang dalam terapi kortikosteroid, atau mereka yang terinfeksi HIV).
3. Pengguna obat-obat IV dan alkoholik
2
4. Setiap individu dengan gangguan medis yang sudah ada sebelumnya (mis.
Diabetes, gagal ginjal kronis, silikosis, penyimpangan gizi, bypass
gastrektomi atau yeyunoileal)
5. Imigran dari negara dengan insiden TB yang tinggi (Asia Tenggara, Afrika,
Amerika Latin, Karibia)
6. Setiap individu yang tinggal di institusi (mis, fasilitas perawatan jangka
panjang, institusi psikiatrik, penjara)
7. Individu yang tinggal di daerah perumahan substandar kumuh
8. Petugas kesehatan
C. Etiologi
Agens infeksius utama, Mycobacterium tuberculosis, adalah bakteri
batang aerobik tahan asam yang tumbuh lambat dan sensitif terhadap panas dan
sinar ultraviolet. Mycobacteriumtuberculosiskompleksterdiri daristrain
limaspesies yaitu M. tuberkulosis, M.canettii, M.africanum, M. microti, dan
M.bovisdan duasubspesies yaitu M. capraedan M.Pinnipedii. Mikobakteriini
ditandai dengan99,9% kesamaanpada tingkatnukleotidadanhampir identik
dengan urutan 16SrRNAtetapiberbeda dalamhalinangtropisme,
fenotipedanpatogenisitas(Jurdao & Otilia VV, 2011).M. Bovis dan M. Avium
pernah, pada kejadian yang jarang, berkaita dengan terjadinya infeksi
tuberkulosis(Smeltzer & Brenda, 2001).
Hemaptoeadalah gejalapernafasannon-spesifik dan memiliki hubungan
yang signifikan denganTB paru (Tafti SF et al, 2005). Etiologi hemaptoe antara
lain (Flores & Sunder, 2006) :
1. Infeksi: penyakit paru inflamasi kronis (bronkhitis akut/ kronis,
bronchiectasis (fibrosis cystic), abses paru, aspergilloma, tuberkulosis.
2. Neoplasma: karsinoma bronchogenik, metastase pulmonal, adenoma
bronkial, sarcoma.
3. Benda asing/ trauma: aspirasi benda asing, fistula trakeovaskular, trauma
dada, broncholith.
4. Pembuluh darah pulmonal/ cardiac: gagal ventrikel kiri, stenosis katup
mitral, infark/emboli pulmonal, perforasi arteri pulmonal (komplikasi dari
kateter arteri pulmonal).
Microbacterium tuberculosa Droplet infection Masuk lewat jalan napas Menempel pada paru
Keluar dari tracheobionchial bersama secretDibersihkan oleh makrofag Menetap di jaringan paru
Sembuh tanpa pengobatan Terjadi proses peradangan
Pengeluaran zat pirogen Tumbuh dan berkembang di sitoplasma makrofag
Mempengaruhi hipotalamus
Sarang primer/afek primer (focus ghon)
Mempengaruhi sel pointHipertermi
Komplek primer Limfangitis Lokal Limfadinitis regional
Sembuh sendiri tanpa pengobatansaluran pencernaan, tulang) melalui media (bronchogen, percontinuitum, hematogen, limfogen)Sembuh dengan bekas fibrosis
3
5. Alveolar hemoragik: sindrom Goodpasteur, vasculitide sistemik/ penyakit
vaskular kolagen, obat-obatan (nitrofurantoin, isocyanate, trimellitic
anhydrid, D-penicillamine, kokain), koagulopati.
6. Iatrogenik: post biopsi paru, rupturnya arteri pulmonal dari kateter Swan-
Ganz
7. Lain-lain: malformasi arterivenous pulmonal, bronkial telangiectasia,
pneumoconiosis.
D. Patofisiologi
Hemaptoe
Alveolus
Pertahanan primer tidak adekuat
Berkembang menghancurkan jaringan ikat sekitarPembentukan tuberkel
Bagian tengah nekrosis
Membentuk jaringan keju
Pembentukan sputum berlebihan
Kerusakan membran alveolar
Menurunnya permukaan efek paru
Radang tahunan bronkus
Secret keluar saat batuk
Batuk produktif (batuk terus menerus
Droplet infection
Terhirup orang sehat
Batuk berat Distensi abdomen
Mual, muntah
Intake nutrisi kurang
Ketidakseimbangan nutrisi kurang dari kebutuhan t
Alveolus mengalami konsolidasi dan eksudasi
Resiko infeksi
Terjadi robekan pembuluh darah pada paru-paru
Fisik (batuk) Psikologis
Ketidakefektifan bersihan jalan napas
Ansietas, takut
Gangguan rasa nyaman
Nyeri akut
4
Gambar 1. Patofisiologi Hematoma Paru (Nurarif AH & Hardhi K, 2013;
Anonimous, 2012)
PerdarahanPK
infeks
Kurang
pengetah
5
E. Tanda dan Gejala
1. Padahemaptoe, darah adalahberbusakarenadicampur dengan udaradan lendir
dan kadang-kadanglendiryangbernoda darah.
2. Kuantitasmungkin berbeda denganjumlah yangkecil karenairitasi
tenggorokanatau jumlah yang besardalam kasuskanker.
3. Darahmungkinberwarna merah terangatau mungkinberwarna kekuningan.
4. Jikabatukdisertai dengandemam tinggi, sesak napas, pusing,nyeri dada
dandarahdalam urin ataufeses, pasien harus mendapatkan perhatianmedis
yang mendesaktanpa penundaan (Anonimous, 2012).
F. Pemeriksaan Penunjang(Flores & Sunder, 2006)
1. Pemeriksaaan laboratorium (Hb, Ht)
2. Bronkoskopi
3. CT scan dada. Mendeteksi adanya aneurysm dan malformasi arterivenous
atau bronchiectasis yang terkadang tidak terlihat pada radiografi dada.
4. X-Ray dada. Bermanfaat untuk menentukan sumber lokasi perdarahan jika
terdapat masa, lesi atau alveoli hemoragik.
5. Sputum sitologi
G. Penatalaksanaan Medis
Dalam kasustuberkulosis, yang merupakan masalahkesehatan nasional,
rejimenyang tepat dariobat anti-TBC dapat diberikan (Nakhoda N, 2012).ada
umumnya hemoptoe ringan tidak diperlukan perawatan khusus dan biasanya
berhenti sendiri. Yang perlu mendapat perhatian yaitu hemoptisis yang masif.
Tujuan pokok terapi ialah (Anonimous, 2011):
1. Mencegah tersumbatnya saluran napas oleh darah yang beku
2. Mencegah kemungkinan penyebaran infeksi
3. Menghentikan perdarahan
Sasaran-sasaran terapi yang utama adalah memberikan suport
kardiopulmaner dan mengendalikan perdarahan sambil mencegah asfiksia yang
merupakan penyebab utama kematian pada para pasien dengan hemoptisis
masif (Anonimous, 2011).
Masalah utama dalam hemoptoe adalah terjadinya pembekuan dalam
saluran napas yang menyebabkan asfiksi. Bila terjadi afsiksi, tingkat
kegawatan hemoptoe paling tinggi dan menyebabkan kegagalan organ yang
6
multipel. Hemoptoe dalam jumlah kecil dengan refleks batuk yang buruk dapat
menyebabkan kematian. Dalam jumlah banyak dapat menimbukan renjatan
hipovolemik (Anonimous, 2011).
Pada prinsipnya, terapi yang dapat dilakukan adalah (Anonimous,
2011):
1. Terapi konservatif
a. Pasien harus dalam keadaan posisi istirahat, yakni posisi miring (lateral
decubitus). Kepala lebih rendah dan miring ke sisi yang sakit untuk
mencegah aspirasi darah ke paru yang sehat.
b. Melakukan suction dengan kateter setiap terjadi perdarahan.
c. Batuk secara perlahan – lahan untuk mengeluarkan darah di dalam saluran
saluran napas untuk mencegah bahaya sufokasi.
d. Dada dikompres dengan es – kap, hal ini biasanya menenangkan penderita.
e. Pemberian obat – obat penghenti perdarahan (obat – obat hemostasis),
misalnya vit. K, ion kalsium, trombin dan karbazokrom.
f. Antibiotika untuk mencegah infeksi sekunder.
g. Pemberian cairan atau darah sesuai dengan banyaknya perdarahan yang
terjadi.
h. Pemberian oksigen.
i. Tindakan selanjutnya bila mungkin:
1) Menentukan asal perdarahan dengan bronkoskopi
2) Menentukan penyebab dan mengobatinya, misal aspirasi darah dengan
bronkoskopi dan pemberian adrenalin pada sumber perdarahan.
2. Terapi pembedahan
Reseksi bedah segera pada tempat perdarahan merupakan pilihan.
Tindakan operasi ini dilakukan atas pertimbangan:
a. Terjadinya hemoptisis masif yang mengancam kehidupan pasien.
b. Pengalaman berbagai penyelidik menunjukkan bahwa angka kematian
pada perdarahan yang masif menurun dari 70% menjadi 18% dengan
tindakan operasi.
7
c. Etiologi dapat dihilangkan sehingga faktor penyebab terjadinya hemoptoe
yang berulang dapat dicegah.
H. Masalah Keperawatan
Pengkajian (Anonimous, 2011)
1. Jumlah dan warnadarah
2. Lamanyaperdarahan
3. Batuknyaproduktifatautidak
4. Batukterjadisebelumatausesudahperdarahan
5. Sakit dada, substernalataupleuritik
6. Hubungannyaperdarahandengan : istirahat, gerakanfisik, posisibadan dan
batuk
7. Wheezing
8. Riwayatpenyakitparuataujantungterdahulu
9. Perdarahan di tempat lain serempak dengan batuk darah
10. Perokok berat dan telah berlangsung lama
11. Sakit pada tungkai atau adanya pembengkakan serta sakit dada
12. Hematuria yang disertai dengan batuk darah
13. Untuk membedakan antara batuk darah dengan muntah darah dapat
digunakan petunjuk sebagai berikut :
Keadaan Hemoptoe Hematemesis
1. Prodromal Rasa tidak enak di
tenggorokan, ingin batuk
Mual, stomach distress
2. Onset Darah dibatukkan, dapat
disertai batuk
Darah dimuntahkan dapat
disertai batuk
3. 3. Penampilan
darah
Berbuih Tidak berbuih
4. Warna Merah segar Merah tua
5. 4. Isi Lekosit, mikroorganisme,
makrofag, hemosiderin
Sisa makanan
6. 5. Reaksi Alkalis (pH tinggi) Asam (pH rendah)
7. 6. Riwayat
Penyakit
Dahulu
Menderita kelainan paru Gangguan lambung,
kelainan hepar
8. 7. Anemi Kadang-kadang Selalu
9. 8. Tinja Warna tinja normal
Guaiac test (-)
Tinja bisa berwarna
hitam, Guaiac test (-)
14. Pemeriksaan fisik
8
Pada pemeriksaan fisik dicari gejala/tanda lain di luar paru yang dapat
mendasari terjadinya batuk darah, antara lain : jari tabuh, bising sistolik dan
opening snap, pembesaran kelenjar limfe, ulserasi septum nasalis,
teleangiektasi (Anonimous, 2011).
I. Diagnosa Keperawatan(NANDA International, 2009; Carpenito LJ, 2007)
1. Ketidakefektifan bersihan jalan nafas b.d obstruksi jalan nafas (sekresi
dibronkus, mukus yang berlebihan); fisiologis (infeksi).
2. Nyeri akut b.d agen injuri (fisik).
3. Kurang pengetahuan b.d kurangnya paparan informasi.
4. Ketidak seimbangan nutrisi: kurang dari kebutuhan tubuh b.d faktor biologi
(hemaptoe).
5. Gangguan rasa nyaman
6. PK infeksi
J. Rencana Tindakan (Ackley & Ladwig, 2011; Carpenito LJ, 2007; Nurarif AH
& Hardhi K, 2013; MoorheadS, et all. 2008)
1. Diagnosa 1: Ketidakefektifan bersihan jalan nafas b.d obstruksi jalan nafas
(sekresi dibronkus, mukus yang berlebihan); fisiologis (infeksi) ditandai
dengan adanya batuk, suara nafas tambahan (wheezing), perubahan pada
pola dan respiratory rate, sputum berlebihan.
Setelah diberikan asuhan keperawatan 1 x 24 jam diharapkan bersihan
jalan klien menjadi efektif.
NOC: Patensi jalan napas, status respirasi.
Kriteria hasil:
a) Suaranafas yang bersih, tidak ada sianosis dan dipsneu (mampu
mengeluarkan sputum, mampu bernafas dengan mudah)
b) Menunjukkan jalan napas yang paten (irama nafas, frekuensi pernapasan
dalam rentang normal, tidak ada suara napas abnormal)
c) Mampu mengidentifikasi dan mencegah faktor yang dapat menghambat
jalan napas.
NIC label: Manajemen jalan napas
1. Auskultasi suara napas 1 -4 jam. Suara napas normal jelas atau krakels
tersebar dibagian dasar yang jelas dengan napas dalam. Adanya krakles
kasar diakhir inspirasi mengindikasikan adanya cairan di jalan napas,
9
wheezing mengindikasikan adanya sumbatan jalan napas (Fauci et al,
2008)
2. Pantau pola napas, meliputi rate, kedalaman dan upaya
bernapas.Respiratory rate normal untuk dewasa tanpa dispneu adalah 12-
16 (Bickley & Szilagyi, 2009). Dengan adanya sekresi pada jalan napas
respiratori rate akan meningkat.
3. Berikan oksigen sesuai order.Pemberian oksigen dapat memperbaiki
hipoksemia (Wong & Elliot, 2009).
4. Observasi sputum, warna, bau, dan volume.Sputum normal adalah bening
atau abu-abu dan minimal; sputum abnormal adalah hijau, kuning atau
terdapat bercak darah; berbau; dan biasanya dalam jumlah banyak.
5. Dorong pemberian cairan lebih dari 2500ml/ hari kecuali klien dengan
gangguan jantung atau ginjal.Cairan membantu meminimalisasi keringnya
mukosa dan memaksimalkan kerja silia untuk mengeluarkan sekresi.
6. Berikan pengobatan seperti obat koagulan, dan antitusif. Obat koagulan
diberikan untuk menghentikan perdarahan dan obat golongan antitusif
untuk mengurangi batuk pada klien melalui penekanan pusat saraf batuk.
7. Berikan kompres dingin dibagian leher dan dada klien. Kompres dingin
memberikan efek vasokontriksi pada pembuluh darah sehingga
perdarahan dapat dikontrol.
2. Diagnosa 2: Nyeri akut b.d agen injuri (fisik) ditandai dengan perubahan
nafsu makan, perubahan respiratory rate, melaporkan nyeri secara verbal.
Setelah diberikan asuhan keperawatan 1 x 2 jam diharapkan nyeri yang
dirasakan klien berkurang.
NOC: Tingkat nyeri, kontrol nyeri.
Kriteria hasil:
a) Mampu mengontrol nyeri (tahu penyebab nyeri, mampu menggunakan
teknik nonfarmakologi untuk mengurangi nyeri, mencari bantuan)
b) Melaporkan bahwa nyeri berkurang dengan menggunakan manajemen
nyeri
c) Mampu mengenali nyeri (skala, intensitas, frekuensi, dan tanda nyeri)
d) Menyatakan rasa nyaman setelah nyeri berkurang.
NIC label: Manajemen nyeri
1. Lakukan pengkajian menyeluruh pada nyeri termasuk lokasi, karakteristik,
durasi, frekuensi.Pengkajian menyeluruh pada nyeri termasuk lokasi,
10
karakteristik, durasi, frekuensi penting untuk menentukan penyebab utama
nyeri dan pengobatan yang efektif (Breivik et al, 2008; Ming Wah, 2008).
2. Kaji adanya nyeri secara rutin, biasanya dilakukan pada pemeriksaan TTV
dan selama aktivitas dan istirahat. Pengkajian nyeri merupakan tanda-tanda
vital fisiologis yang penting dan nyeri termasuk dalam “kelima tanda-tanda
vital” (APS, 2008).Nyeri akut sebaiknya dikaji saat istirahat (penting untuk
kenyamanan) dan selama bergerak (penting untuk fungsi dan menurunkan
risiko terjadinya kardiopulmonari dan tromboembolitik pada klien)(Breivik
et al, 2008).
3. Minta klien untuk menjelaskan pengalaman nyeri sebelumnya, keefektifan
intervensi manajemen nyeri, respon pengobatan analgetik termasuk efek
samping, dan informasi yang dibutuhkan. Memperoleh riwayat nyeri
individu membantu untuk mengidentifikasi faktor potensial yang mungkin
mempengaruhi keinginan pasien untuk melaporkan nyeri, seperti intensitas
nyeri, respon klien terhadap nyeri, cemas, farmakokinetik dari analgesik
(Kalkman et al, 2003; Deane & Smith, 2008; Dunwoody et al, 2008).
Regimen manajemen nyeri harus secara individu kepada klien dan
mempertimbangkan kondisi medis, psikologis dan fisiologis, usia, respon
sebelumnya terhadap analgesik.
4. Manajemen nyeri akut dengan pendekatan multimodal. Multimodal
analgesik mengkombinasikan dua atau lebih pengobatan, metode (Pasero,
2003a, 2009a). Manfaat dari pendekatan ini adalah dosis efektif terendah
dari setiap obat bisa diberikan, hasilnya efek samping dapat diminimalkan
seperti terjadinya oversedasi dan depresi respirasi (Pasero, 2003a; Parvizi
et al, 2007; APS, 2008).
5. Jelaskan pada klien mengenai pendekatan manajemen nyeri, termasuk
intervensi farmakologi dan nonfarmakologi. Salah satu langkah penting
untuk meningkatkan kemampuan kontrol nyeri adalah klien memahami
nyeri secara alami dengan baik, pengobatannya dan peran klien dalam
mengontrol nyeri (APS, 2008).
6. Minta klien untuk menjelaskan nafsu makan, eliminasi, dan kemampuan
untuk istirahat dan tidur. Administrasikan terapi dan pengobatan untuk
meningkatkan/ memperbaiki fungsi ini. Obat-obatan golongan opioid