LAPORAN PENDAHULUAN PADA PASIEN DENGAN TUBERKOLOSIS PARU
-
Upload
independent -
Category
Documents
-
view
0 -
download
0
Transcript of LAPORAN PENDAHULUAN PADA PASIEN DENGAN TUBERKOLOSIS PARU
LAPORAN PENDAHULUAN
PADA PASIEN DENGAN TUBERKOLOSIS PARU
Oleh :
Kadek Suwartana
PROGRAM STUDI S1 KEPERAWATAN
SEKOLAH TINGGI ILMU KESEHATAN
BINA USADA BALI
A. KONSEP DASAR PENYAKIT
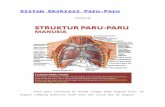
1.Anatomi Sistem Pernafasan
Respirasi adalah suatu peristiwa tubuh kekurangan
oksigen, kemudian oksigen yang berada diluar tubuh dihirup
(inspirasi) melalui organ-organ pernafasan, dan pada keadaan
tertentu bila tubuh kelebihan karbon dioksida maka tubuh
berusaha untuk mengeluarkannya dari dalam tubuh dengan cara
menghembuskan napas (ekspirasi) sehingga terjadi suatu
keseimbangan antar oksigen dan karbon dioksida dalam tubuh
(Syaifudin, 2009).
Sistem respirasi berperan untuk menukar udara ke
permukaan dalam paru. Udara masuk dan menetap dalam sistem
pernafasan dan masuk dalam pernafasan otot. Trakea dapat
melakukan penyaringan, penghangatan, dan melembapkan udara
yang masuk, melindungi permukaan organ yang lembut. Hantaran
tekanan menghasilkan, mengatur udara dan mengubah permukaan
saluran napas bawah (Syaifudin, 2011).
Guna pernafasaan yaitu mengambil oksigen dari luar masuk
ke dalam tubuh, beredar dalam darah, selanjutnya terjadi
proses pembakaran dalam sel atau jaringan, mengeluarkan
karbondioksida yang terjadi dari sisa-sisa hasil pembakaran
dibawa oleh darah yang berasal dari sel (jaringan).
Selanjutnya dikeluarkan melaluiorgan pernafasan Untuk
melindungi sistem permukaan dari kekurangan cairan dan
mengubah suhu tubuh, melindungi sistem pernafasan dari
jaringan lain terhadap serangan patogenik, untuk pembentukan
komunikasi seperti berbicara, bernyanyi, berteriak dan
menghasilkan suara (Syaifudin, 2011).
a. Hidung
Hidung (nasal) merupakan organ tubuh yang berfungsi
sebagai alat pernafasan (respirasi) dan indra penciuman
(pembau). Yang mempunyai 2 lubang (kavum nasi), dipisahkan
oleh sekat hidung (septum nasi). Dalam keadaan normal,
udara masuk dalam sistem pernafasan, melalui rongga
hidung. Vestibulum rongga hidung berisi serabut-serabut
halus. Epitel vestibulum berisi rambut-rambut halus yang
berguna untuk menyaring udara, debu dan kotoran yang masuk
ke dalam lubang hidung. (Syaifudin, 2002).
Lapisan dalam terdiri dari selaput lendir yang
berlipat-lipat yang dinamakan karang hidung (konka
nasalis), yang berjumlah 3 buah yaitu konka nasalis
inferior (bagian bawah), konka nasalis media ( bagian
tengah), konka nasalis superior ( bagian atas). Diantara
konka terdapat 3 buah lekukan meatus yaitu meatus superior
(lekukan bagian atas), meatus medialis ( lekukan bagian
tengah ), meatus inferior ( lekukan bagian bawah ). Meatus
ini dilewati oleh udara pernapasan, sebelah dalam terdapat
lubang yang berhubungan dengan tekak, lubang disebut
koana. Dasar dari rongga hidung dibentuk oleh tulang
rahang atas, ke atas rongga hidung berhubungan dengan
beberapa rongga yang disebut sinus paranasalis, yaitu
sinus maksilaris pada rongga rahang atas, sinus frontalis
pada tulang dahi, sinus sfenoidalis pada rongga tulang
baji, dan sinus ethmoidalis pada rongga tulang tapis.
(Syaifudin, 2002).
Pada hidung dibagian mukosa terdapat serabut-serabut
saraf atau reseptor-reseptor dari saraf penciuman disebut
nervus olfaktorius. Disebelah belakang konka bagian kiri
kanan dan sebelah atas langit-langit terdapat satu lubang
pembuluh yang menghubungkan rongga tekak dengan rongga
pendengaran tengah saluran ini desebut tuba auditiva
eustaki, yang menghubungkan telinga tengah dengan faring
dan laring. (Syaifudin, 2009).
b. Faring
Merupakan tempat persimpangan antara jalan pernafasan
dan jalan makanan. Terdapat dibawah dasar tengkorak, di
belakang rongga hidung dan mulut sebelah depan ruas tulang
leher. Hubungan dengan rongga lain yaitu, ke atas
berhubungan dengan rongga hidung dengan perantara lubang
koana, ke depan berhubungan dengan rongga mulut bernama
istmus fausium, ke bawah terdapat 2 lubang, ke depan
lubang laring, ke belakang lubang esofagus. Dibawah
selaput lendir terdapat jarngan ikan dan kumpulan getah
bening yang dinamakan adenoid. Disebelahnya terdapat 2
tonsil. Di sebelah belakang terdapat epiglotis yang
berfungsi menutup laring pada waktu menelan makanan
(Syaifudin, 2011).
c. Laring
Merupakan saluran udara dan bertindak sebagai
pembentukan suara terletak di depan bagian faring sampai
ketinggian vertebra servikalis dan masuk ke dalam trakea
di bawahnya. Pangal tenggorokan yang disebut epiglotis,
yang terdiri dari tulang-tulang rawan yang berfungsu pada
waktu kita menelan makanan menutupi laring. Laring
dilapisi oleh selaput lendir,kecuali pita suara dan bagian
epiglotis yang dilapisi oleh sel epitelium berlapis. Pita
suara berjumlah 2 bah, di atas pita suara palsudan tidak
mengeluarkan suara disebut ventrikularis. Di bawah pita
suara sejati yang membentuk suara disebut vokalis
(Syaifudin, 2009).
d. Trakea
Trakea terbentuk oleh 16 s/d 20 cincin yang terdiri
tulang-tulang rawan yang berbentuk seperti huruf C.
Panjang trakea 9-11 cm dan di belakang terdiri dari
jaringan ikat yang dilapisi oleh otot polos. Sel-sel
bersilia berguna untuk mengeluarkan benda-benda asing yang
masuk bersama-sama dengan udara pernafasan. Yang
memisahkan trakea menjadi bronkus kiri dan kanan disebut
karina ( Syaifudin, 2002).
e. Bronkus
Bronkus (cabang tenggorok) merupakan lanjutan dari
trakea. Bronkus terdapat pada ketinggian vertebrae
torakalis IV dan V. Bronkus mempunyai struktur sama dengan
trakea dan dilapisi oleh sejenis sel yang sama dengan
trakea dan berjalan kebawah ke arah tampuk paru. Bronkus
kanan lebih pendek dan lebih besar dari pada bronkus kiri,
terdiri dari 6-8 cincin, mempunyai 3 cabang. Bronkus kiri
lebih panjang dan lebih ramping dari yang kanan, terdiri
dari 9-12 cincin mempunyai 2 cabang. Bronkus bercabang-
cabang yang lebih kecil disebut bronkiolus (bronkioli).
Pada bronkioli tidak terdapat cincin lagi, dan pada ujing
bronkioli terdapat gelembung paru yang disebut alveoli
(Syaifudin, 2002).
f. Pulmo
Paru-paru terletak pada rongga dada datarannya
menghadap ke tengah rongga dadakavum mediatinum. Pada
bagian tengah itu terdapat tampuk paru-paru atau hilus.
Pada mediastinum depan terletak jantung. Paru-paru
dibungkus oleh selaput bernama pleura. Pleura terbagi 2
yaitu viseral dan parietal. Pulmo (paru) adalah sebuah
alat tubuh yang sebagian besar terdiri dari gelembung
alveoli. Banyaknya gelembung paru kurang lebih 700.000.000
buah (paru kiri dan kanan). Paru-paru kanan terdiri dari 3
lobus yaitu lobus superior, media, inferior. Paru-paru
kiri terdiri 2 lobus yaitu lobus superior dan inferior.
Tiap lobus tersusun oleh lobulus. Diantara lobulus satu
dengan yang lainnya dibatasi oleh jaringan ikat yang
berisi pembuluh-pembuluh darah getah bening dan saraf-
saraf (Syaifudin, 2002).
2.Fisiologis SistemPernafasana. Pernafasan paru-paru
Merupakan pertukaran oksigen dan karbon dioksida yang
terjadi pada paru-paru. Pernafasan melalui paru-paru atau
pernafasan eksterna, oksigen diambil melalui mulut dan
hidung pada waktu bernafas dimana oksigen masuk melalui
trakea sampai ke alveoli berhubungan dengan darah dalam
kapiler pulmonar, alveoli memisahkan oksigen dari darah,
oksigen menembus membran, diambi oleh sel darah merah
dibawa ke jantung dan dari jantung dipompakan keseluruh
tubuh. Didalam paru-paru karbondioksida merupakan hasil
buangan menembus membran alveoli, dari kapiler darah
dikeluarkan melalui pipa bronkus berakhir sampai pada
mulut dan hidung. Proses pertukaran oksigen dan
karbondioksida, konsentrasi dalam darah mempengaruhi dan
merangsang pusat pernafasan terdapat dalam otak untuk
memperbesar kecepatan dalam pernafasan sehingga terjadi
pengambilan oksigen dan pengeluaran karbon dioksida lebih
banyak. (Syaifudin, 2002).
b. Pernafasan jaringan
Darah merah (hemoglobin) yang banyak mengandung
oksigen dari seluruh tubuh masuk ke dalam jaringan
akhirnya mencapai kapiler, darah mengeluarkan oksigen ke
dalam jaringan, mengambil karbon dioksida untuk dibawa ke
paru-paru dan di paru-paru terjadi pernafasan eksterna.
(Syaifudin, 2002).
c. Daya muat paru-paru
Besarnya daya muat udara dalam paru-paru 4.500 ml-
5.000 ml (4,5-5 liter). Udaha yang diproses dalam paru-
paru (inspirasi dan ekspirasi) hanya 10%, ± 500 ml disebut
juga udara pasang surut (tidal air) yaitu yang dihirup dan
yang dihembuskan pada pernafasan biasa. (Syaifudin, 2009).
d. Pengendalian pernafasan
Mekanisme pernafasan diatur dan dikendalikan oleh 2
faktor utama yaitu kimiawi dan pengendalian saraf. Adanya
faktor tertentu, merangsang pusat pernafasan yang terletak
di dalam medula oblongata, kalau dirangsang mengeluarkan
implus yang disalurkan melalui saraf spinalis ke otot
pernafasan (otot diagfragma atau interkostalis).
Penegndalian oleh saraf. Pusat otomatik dalam medula
oblongata mengantarkan implus eferen ke otot pernafasan,
melalui radik saraf servikalis diantarkan ke diagfragma
oleh saraf prenikus. Implus ini menimbulkan kotraksi
ritmik pada otot diagfragma dan interkostalis yang
kecepatannya kira-kira 15 kali setiap menit. Pengendalian
secara kimia. Pengendalian dan pengaturan secara kimia
meliputi: frekuensi kecepatan dan dalamnya gerakan
pernafasan, pusat pernafasan dalam sumsum sangat peka,
sehingga kadar alkali harus tetap dipertahankan,
karbondioksida adalah produksi asam dari metabolisme dan
bahan kimia yang asam ini merangsang pusat pernafasan
untuk mengirim keluar implus saraf yang bekerja atas otot
pernafasan. (Syaifudin, 2002).
e. Kecepatan pernafasan
Pada wanita lebih tinggi dari pada pria, pernafasan
secara normal maka ekspirasi akan menyusul inspirasi dan
kemudian istirahat, pada bayi ada kalanya terbalik,
inspirasi istirahat-ekspirasi,disebut juga pernafasan
terbalik. (Syaifudin, 2002).
f. Kebutuhan tubuh terhadap oksigen
Oksigen dalam tubuh dapat diatur menurut keperluan,
manusia sangat membutuhkan oksigen dalam hidupnya kalau
tidak mendapatkan oksigen selama 4 menit akan
mengakibatkan kerusakan pada otak yang tak dapat
diperbaiki dan bisa menimbulkan kematian, kalau penyediaan
oksigen berkurang akan menimbulkan kacau pikiran dan
anoreksia serebralis misalnya orang bekerja pada ruangan
yang sempit, tertutup, ruang kapal, ketel uap dan lain-
lain. Bila oksigen tidak mencukupi maka warna darah
merahnya hilang berganti kebiruan misalnya yang terjadi
pada bibir, telinga, lengan dan kaki disebut sianosis.
(Syaifudin, 2009).
g. Dinamika pernafasan
Tekanan udara mendesak melalui saluran pernafasan
menekan paru-paru ke arah dinding torak, tekanan dalam
ruang pleura mencegah paru-paru menyusut dari dinding
toraks dan memaksa paru-paru untuk mengikuti pergerakan
pernafasan dinding toraks dan diagfragma, tekanan ini
meningkat pada waktu inspirasi dan gerakan pernafasan ini
dihasilkan oleh otot pernafasan. Waktu ekspirasi serat
otot diagfragma yang relaksasi muncul tinggi menuji
diagfragma membebaskan ruang pelengkap diantara
diagfragma dan dinding toraks. (Syaifudin, 2002).
3.DefinisiTuberkulosis adalah penyakit infeksius, yang terutama
menyerang parenkim paru. Tuberkulosis dapat juga ditularkan
ke bagian lainnya, termasuk meningens, ginjal, tulang,
dannoduslimfe.(Suzanne &Smelzher, 2001, hal 584).
Tuberkulosis adalah penyakit yang disebabkan oleh
bakteri mycobacterium tuberkulosis, yang biasanya ditularkan
melalui inhalasi percikan ludah, orang ke orang, dan
mengkolonisasi bronkiolus atau alveolus. (Elizabeth, 2000,
hal. 414).
Tuberkulosis (TB) Paru adalah penyakit infeksi yang
disebabkan oleh Mycobacterium tuberculosis dengan gejala yang
sangatbervariasi. (Mansjoer, Arif,2001)
Tuberkulosis Paru adalah penyakit infeksius yang
terutama menyerang parenkim paru. Dapat juga ditularkan ke
bagian tubuh lain. Termasuk meningen, ginjal, tulang dan
nodus limfe, agen infeksius terutama adalah batang aerobic
tahan asam yang tumbuh dengan lambat dan sensitive terhadap
panas dan sinar ultraviolet. (Brunnner&Suddarth, 2001).
Paru adalah penyakit menular yang disebabkan oleh basil
mikobakterium tuberkulosa tipe humanus( jarang oleh tipe M.
Bovinus). TB paru merupakan penyakit infeksi penting saluran
napas bagian bawah. Basil mikobakterium tuberculosa tersebut
masuk kedalam jaringan paru melalui saluran napas (droplet
infeksion) sampai alveoli, terjadilah infeksi primer (ghon).
Selanjutnya menyebar ke kelenjar getah bening setempat dan
terbentuklah primer kompleks (ranke). Tb paru adalah
penyakit infeksi yang disebabkan oleh mycobacterium
tuberculosis dengan gejala yang sangat bervariasi. (Muhammad
Amin,2001)
Jadi dapat disimpulkan bahwa Tuberkulosis Paru adalah
penyakit infeksius yang menyerang parenkim paru karena
disebabkan oleh Mycobacterium tuberculosisyang biasa ditularkan
melalui inhalasi percikan ludah, orang ke orang, dan
mengkolonisasi bronkiolus atau alveolus.
4.Etiologi
Agen infeksius utama dari TB paru adalah Mycobacterium
tuberculosis, batang aerobik tahan asam (BTA) yang tumbuh
dengan lambat dan sensitif terhadap panas dan sinar
ultraviolet. Tuberkulosis ditularkan dari orang ke orang
oleh transmisi melalui udara.Spesies lain kuman ini yang
dapat memberikan infeksi pada manusia adalah
Mycobacteriumbovis,MycobacteriumKansasii, Mycobacterium Intracellulare,
sebagian besar kuman terdiri dari asam lemak(lipid)inilah
yang membuat kuman lebih tahan terhadap asam dam lebih tahan
terhadap gangguan kimia dan fisik. Kuman dapat tahan hidup
pada udara kering maupun dalam keadaan dingin. Di dalam
jaringan kuman hidup sebagai parasit intrasellular, yakni
dalam sitoplasma magrofak. Sifat lain kuman ini adalah
aerob. Sifat ini menunjukkan bahwa kuman lebih menyenangi
jaringan yang tinggi kandungan oksigennya ( Mansjoer ,
2000).
Pada patogenesis tuberculosis adalah mengenali bahwa M.
Tuberculosis mengandung banyak zat imunoreaktif. Lipid
permukaan pada mikobakterium dan komponen peptidoglikan
dinding sel yang larut air merupakan tambahan yang penting
yang dapat menimbulkan efeknya melalui kerja primernya pada
makrofag penjamu. Mikobakterium mengandung suatu kesatuan
antigen polisakarida dan protein, sebagian mungkin spesifik
spesies tetapi yang lainnya secara nyata memiliki epitop
yang luas di seluruh genus. Hipersensitivitas yang
diperantarai sel khas untuk tuberkulosis dan merupakan
determinan yang penting pada patogenesis penyakit.
(Harrison, 2002).
5.Epidemiologi
Penyakit TB Paru adalah suatu infeksi yang disebabkan
oleh kuman TB. Basil tuberkulosis menginfeksi seseorang
melalui saluran pernapasan. Penyakit ini telah menginfeksi
sepertiga penduduk dunia. Menurut WHO sekitar 8 juta
penduduk dunia diserang TB dengan kematian 3 juta per tahun
(WHO, 1993).
Sebagian besar dari kasus TB ini (95%) dan kematiannya
(98%) terjadi dinegara-negara berkembang. Indonesia itu
sendiri merupakan negeri dengan prevalensi TB ke-3 tertinggi
di dunia setelah China dan India.Diantara mereka 75% berada
pada usia produktif yaitu 20-49 tahun. Alasan utama yang
muncul atau meningkatnya penyakit TB global ini disebabkan :
a. Kemiskinan pada berbagai penduduk
b. Meningkatnya penduduk dunia
c. Perlindungan kesehatan yang tidak mencukupi
d. Tidak memadainya pendidikan mengenai penyakit TB
e. Terlantar dan kurangnya biaya pendidikan.
6.PatofisiologiIndvidu rentan yang menghirup basil tuberkulosis dan
menjadi terinfeksi. Bakteri dipindahkan melalui jalan napas
ke alveoli, tempat dimana mereka terkumpul dan mulai untuk
memperbanyak diri. Basil juga dipindahkan melalui sistem
limfe dan aliran darah ke bagian tubuh lainnya (ginjal,
tulangm korteks serebri), dan area pari lainnya (lobus
atas).
Sistem imuntubuh berespons dengan melakukan reaksi
inflamasi. Fagosit (neutrofil dan makrofag) menelan banyak
bakteri;limfosit spesifik-tuberkulosis melisis
(menghancurkan) basil dan jaringan normal. Reaksi jarigan
ini mengakibatkan penumpukan eksudat dalam alveoli,
menyebabkan bronkopneumonia. Infeksi awal biasanya terjadi
2-10 minggu setelah pemajanan.
Masa jaringan baru, yang disebut granulomas, yang
merupakan gumpalan basil yang masih hidup dan yang sudah
mati, dikelilingi oleh makrofag yang membentuk dinding
protektof. Ganulomas diubah menjadi massa jaringan fibrisa,
bagian sentral dari masa fibrosaini disebut Tuberkel Ghon.
Bahan (bakteri dan makrofag) menjadi nektrotik, membentuk
masa seperti keju. Masa ini dapat mengalami klasifikasi,
membentuk skar kolagenosa. Bakteri menjadi dorman, tanpa
perkembangan penyakit aktif.
Setelah pemajanan dan infeksi awal, individu dapat
mengalami penyakit aktif karena gangguan atau respons yang
inadekuat dari respons sistem imun. Penyakit aktif juga
dapatterjadi dengan infeksi ulang dan aktivasi bekteri
dorman. Dalam kasus ini, Tuberkel Ghon memecah, melepaskan
bahan seperti keju ke dalam kronki. Bakteri kemudian menjadi
tersebar diudara, mengakibatkasn penyebaran penyakit lebih
jauh. Tuberkel yan memecah menyembuh, membentuk jaringan
parut. Paru yang terinfeksi menjadi membengkak,
mengakibatkan terjadinya bronkopneumonia lebih lanjut,
pembengkakakn tuberkel, dan selanjutnya.
Kecuali proses tersebut dapat dihentikan, penyebarannya
dengan lambat mengarah kebawah hilum paru-paru kemudian
melus kelobus yang berdekatan. Proses mungkin berkepanjangan
dan ditandai oleh remisi lama ketika penyakit dihentikan,
hanya supaya diikuti dengan periode aktivitas yang
diperbaharui. Hanya sekitar 10% individu yang awalnya
terinfeksi mengalami penyakit aktif.
Leukosit polimorfonuklear nampak pada tempat tersebut dan
mempagosit, namun tidak membunuh basil. Hari-hari berikutnya
leukosit diganti oleh makrofag, alveoli yang terserang
mengalami konsolidasi dan timbul gejala pneumoni akut.
Pneumoni selluler ini dapat sembuh dengan sendirinya. Proses
ini dapat berjalan terus, dan basil terus dipagosit atau
berkembang biak di dalam sel. Basil juga menyebar melalui
kelenjar getah bening. Makrofag yang mengadakan infiltrasi
menjadi lebih panjang dan sebagian bersatu membentuk sel
tuberkel epiteloid yang dikelilingi oleh limfosit
(membutuhkan waktu 10-20 hari). Nekrosis bagian sentral lesi
memberikan gambaran yang relatif padat dan seperti keju
(nekrosis kaseosa) . Daerah yang mengalami nekrosis dan
jaringan granulasi yang dikelilingi sel epiteloid dan
fibroblas akan menimbulkan respon berbeda. Jaringan
granulasi akan lebih fibroblas membentuk jaringan parut dan
ahirnya membentuk suatu kapsul yang dikelilingi tuberkel.
Penyebaran kuman Mikrobacterium tuberkolusis bisa masuk
melalui tiga tempat yaitu saluran pernafasan , saluran
pencernaan dan adanya luka yang terbuka pada kulit. Infeksi
kuman ini sering terjadi melalui udara ( airbone ) yang cara
penularannya dengan droplet yang mengandung kuman dari
orang yang terinfeksi sebelumnya .( Sylvia.A.Price.1995.hal
754 )
Penularan tuberculosis paru terjadi karena penderita TBC
membuang ludah dan dahaknya sembarangan dengan cara
dibatukkan atau dibersinkan keluar. Dalam dahak dan ludah
ada basil TBC-nya , sehingga basil ini mengering lalu
diterbangkan angin kemana-mana. Kuman terbawa angin dan
jatuh ketanah maupun lantai rumah yang kemudian terhirup
oleh manusia melalui paru-paru dan bersarang serta
berkembangbiak di paru-paru. ( dr.Hendrawan.N.1996,hal 1-2 )
Pada permulaan penyebaran akan terjadi beberapa
kemungkinan yang bisa muncul yaitu penyebaran limfohematogen
yang dapat menyebar melewati getah bening atau pembuluh
darah. Kejadian ini dapat meloloskan kuman dari kelenjar
getah bening dan menuju aliran darah dalam jumlah kecil yang
dapat menyebabkan lesi pada organ tubuh yang lain. Basil
tuberkolusis yang bisa mencapai permukaan alveolus biasanya
di inhalasi sebagai suatu unit yang terdiri dari 1-3 basil.
Dengan adanya basil yang mencapai ruang alveolus, ini
terjadi dibawah lobus atas paru-paru atau dibagian atas
lobus bawah, maka hal ini bisa membangkitkan reaksi
peradangan. Berkembangnya leukosit pada hari hari pertama
ini di gantikan oleh makrofag.Pada alveoli yang terserang
mengalami konsolidasi dan menimbulkan tanda dan gejala
pneumonia akut. Basil ini juga dapat menyebar melalui getah
bening menuju kelenjar getah bening regional, sehingga
makrofag yang mengadakan infiltrasi akan menjadi lebih
panjang dan yang sebagian bersatu membentuk sel tuberkel
epitelloid yang dikelilingi oleh limfosit,proses tersebut
membutuhkan waktu 10-20 hari. Bila terjadi lesi primer paru
yang biasanya disebut focus ghon dan bergabungnya serangan
kelenjar getah bening regional dan lesi primer dinamakan
kompleks ghon. Kompleks ghon yang mengalami pencampuran ini
juga dapat diketahui pada orang sehat yang kebetulan
menjalani pemeriksaan radiogram rutin.Beberapa respon lain
yang terjadi pada daerah nekrosis adalah pencairan, dimana
bahan cair lepas kedalam bronkus dan menimbulkan
kavitas.Pada proses ini akan dapat terulang kembali dibagian
selain paru-paru ataupun basil dapat terbawa sampai ke
laring ,telinga tengah atau usus.(Sylvia.A Price:1995;754)
Kavitas yang kecil dapat menutup sekalipun tanpa adanya
pengobatan dan dapat meninggalkan jaringan parut fibrosa.
Bila peradangan mereda lumen bronkus dapat menyempit dan
tertutup oleh jaringan parut yang terdapat dengan perbatasan
bronkus rongga. Bahan perkijauan dapat mengental sehingga
tidak dapat mengalir melalui saluran penghubung, sehingga
kavitas penuh dengan bahan perkijauan dan lesi mirip dengan
lesi berkapsul yang tidak lepas.Keadaan ini dapat tidak
menimbulkan gejala dalam waktu lama atau membentuk lagi
hubungan dengan bronkus dan menjadi tempat peradangan aktif.
(Syilvia.A Price:1995;754).
7.Pathway
Mycobacterium
Masuk ke Sal. Pernapasan mll
Menuju Alveoli
Memperbanyak Diri
Menginfeksi Paru
Tuberkulosis (TBC)
RistiPenyebaran
Bronkus Alveoli
Infeksi olehbakteri M.
Infeksi olehbakteri M.
Sistem imun Kerusakan
KerusakanReaksi
Fagosit menelan Daerahpertukaran O2
Gangguanpertukaran CO2
CO2 dan PO2
Reaksi Anaerobmeningkat
Peningkatan
Peningkatan
Pelepasan
MencetuskanHipotalamus
Peningkatan Suhu
Hiperter
GangguanPertukanran Gas
Dyspnea
Hipoventi
PolaNafas
Proasam
Nyeri
Limfosit normalmelisis basil dan
Penumpukan eksudat di Sal.
Reaksi antibodi
Sputum di Sal.
Aktivasi sensori
Ke medula oblongata
Batuk
Obstruksi jalannafas oleh
Ketidakefektifan
Penekanan pada
HCL meningkat
Mual, muntah
Anoreksia
KebutuhanNutrisi KurangDari Kebutuhan
Pembentukan ATP
Intoleran
8.Manifestasi KlinisTuberkulosis paru termasuk insidius. Sebagian besar pasien
menunjukkan demam tingkat rendah, keletihan, anoreksia,
penurunan berat badan, berkeringat malam, nyeri dada, dan
batuk menetap. Batuk pada awalnya mungkin nonproduktif,
tetapi dapat berkembang ke arah pembentukan sputum
mukopurulen dengan hemoptosis.
Tuberkulosis dapat mempunyai manifestasi atipikal pada
lansia, seperti perilaku tidak biasa dan perubahan status
mental, demam, anoreksia dan penurunan berat badan. Basil TB
dapat bertahan lebih dari 50 tahun dalam keadaan dorman.
(Smeltzer, Suzanne C,2001)
Biasanya orang yang mengidap penyakit tuberkulosis
menunjukkan gejala-gejala atau tanda-tanda sebagai berikut:
a. Batuk-batuk berdahak lebih dari 4 minggu.
b. Batuk mengeluarkan darah atau pernah mengeluarkan darah
c. Dada terasa sakit atau nyeri
d. Terasa sesak waktu bernafas
e. Suhu badan meningkat
f. Nafsu makan berkurang
g. Badan mengurus. (Kusuma, Hardy,2012)
Keluhan yang dirasakanpasientuberkolosisdapatbermacam-
macamataumalahbanyakpasien TB
parutanpakeluhansamasekalidalampemeriksaankesehatan. Keluhan
yang terbanyak adalah :
a. Demam
Biasanya sufebril menyerupai demam influensa.Tetapi
kadang-kadang panas badan dapat mencapai 40-410 C.
Serangan demam pertama dapat sembuh sebentar, tetapi
kemudian dapat timbul kembali. Begitulah seterusnya
hilang timbulnya demam influenza ini, sehingga pasien
merasa tidak pernah terbebas dari serangan demam
influensa. Keadaan ini sangat dipengaruhi oleh daya tahan
tubuh pasien dan berat ringannya infeksi kuman
tuberkulosis yang masuk.
b. Batuk / Batuk Darah
Gejala ini banyak ditemukan. Batuk terjadi karena adanya
irritasi pada bronkus. Batuk ini diperlukan untuk
membuang produk-produk radang keluar. Karena terlibatnya
bronkus pada setiap penyakit tidak sama, mungkin saja
batuk baru ada setelah penyakit berkembang dalam jaringan
paru yakni setelah berminggu-minggu atau berbulan-bulan
peradangan bermula. Sifat batuk dimulai dari batukkering
(non produktif) kemudian setelah timbul peradangan
menjadi produktif (menghasilkan sputum). Keadaan yang
lanjut adalah berupa batuk darah karena terdapat pembuluh
darah yang pecah. Kebanyakan batuk darah pada
tuberkulusis terjadi pada kavitas, tetapi dapat juga
terjadi pada ulkus dinding bronkus.
c. Sesak Nafas
Pada penyakit yang ringan (baru tumbuh) belum dirasakan
sesak nafas. Sesak nafas akan ditemukan pada penyakit
yang sudah lanjut, yang infiltrasinya sudah meliputi
setengah bagian paru-paru.
d. Nyeri Dada
Gejala ini agak jarang ditemukan. Nyeri dada timbul bila
infiltrasi radang sudah sampai ke pleura sehingga
menimbulkan pleuritis. Terjadi gesekan kedua pleura
sewaktu pasien menarik atau melepaskan nafasnya.
e. Malaise
Penyakit tuberculosis bersifat radang yang menahun.
Gejala malaise sering ditemukan berupa anoreksia, BB
menurun, sakitkepala, meriang, nyeriotot, keringatmalam,
dll. Gejala malaise ini makin lama makin berat dan
terjadi hilang timbul secara teratur.
9.Pemeriksaan Penunjanga. Pemeriksaan Radiologis
Pada saat ini pemeriksaan radiologis dada merupakan
cara yang praktis yang praktis untuk menemukan lesi
tuberkulosis. Pemerikasaan ini memang membutuhkan biaya
lebih dibandingkan pemeriksaan sputum, tetapi dalam
beberapa hal ia memberikan keuntungan seperti pda
tuberkulosis anak-anak dan tuberkulosis milier. Pada
kedua hal diatas diagnosis dapat diperoleh melalui
pemeriksaan radiologis dada sedangkan pemeriksaan sputum
hampir selalu negatif.Lokasi lesi tuberkulosis umumnya di
daerah apeks paru ( segmen apikal lobus atas atu segemen
apikal lobus bawah) tetapi dapt pula mengenai lobus bawah
(bagian inferior) atau di daerah hilus menyerupi tumor
paru (misalnya pada tuberkulosis endobronkial).Pada awal
penyakit saat lesi masih merupakan sarang-sarang
pneumonia, gambara radiologi berupa bercak-bercak seperti
awandan dengan batas-batas yang tidak tegas. Bila lesi
sudah diliputi jaringan ikat maka bayangan terlihat
berupa bulatan dengan batas yang tegas. Lesi ini dikenal
sebagai tuberkuloma.Gambaran tuberkulosis milier terlihat
berupa bercak-bercak halus yang umumnya tersebar merata
pada seluruh lapangan paru. Gambaran radiologis lain yang
sering menyertai tuberkulosis paru adalah penebalan
pleura (pleuritis), masa cairan di bagian bawah paru
(efusi pleura/empiema), bayangan hitam radio-lusen di
pinggir paru atau pleura (pneumothoraks).Pada suatu foto
dada sering didapatkan bemacam-macam bayangan sekaligus
(pada tuberkulosis yang sudah lanjut) seperti infiltrat,
garis-garis fibrotik, kalsifikasi, kavitas (non sklerotik
maupun sklerotik) maupun antelekstasis dan empisema.
Pemeriksaan khusus yang kadang-kadang juga diperlukan
adalah bronkografi, yakni untuk melihat kerusakan bronkus
atau paru yang disebabkan oleh tuberkolosis. Pemeriksaan
ini umumnya dilakukan bila pasien akan menjalani
pembedahan paru.Pemeriksaan radiologis dada yang lebih
canggih saat ini sudah banyak dipakai di rumah sakit
rujukan adalah Computed Tomography Scanning (CT Scan).
Pemeriksaan ini lebih superior dibanding radiologis
biasa. Perbedaan densitas jaringan terlihat lebih jelas
dan sayatan dapat dibuat transversal.
Pemeriksaan lain yang lebih canggih lagi adalah
Magnetic Resonance Imaging (MRI). Pemeriksaan MRI ini
tidak sebaik CT Scan, tetapi dapat mengevaluasi proses-
proses dekat apeks paru, tulang belakang, perbatasan
dada-perut. Sayatan bila dibuat transversal, sagital dan
koronal.
b. Pemeriksaan Laboratorium
1. Darah
Pemeriksaan ini kurang mendapat perhatian, karena
hasilnya kadang-kadang meragukan, hasilnya tidak
sensitif dan juga tidak spesifik. Pada saat
tuberkulosis baru mulai (aktif) akan didapatkan jumlah
leukosit yang sedikit meninggi dengan hitung jenis
pergeseran ke kiri. Jumlah limfosit masih di bawah
normal. Laju endap darah mulai meningkat. Bila penyakit
mulai sembuh, jumlah leukosit kembali normal dan jumlah
limfosit masih tinggi. Laju endap darah mulai turun ke
arah normal lagi.Hasil pemeriksaan darah lain
didapatkan juga : anemia ringan dengan gambaran
normokrom dan normositer, gama globulin meningkat,
kadar natrium darah menurun pemeriksaan tersebut di
atas nilainya juga tidak spesifik.
2. Sputum
Pemeriksaan sputum adalah penting karena dengan
ditemukannya kuman BTA, diagnosis tuberkulosis sudah
dapat dipastikan. Disamping itu pemeriksaan sputum juga
dapat memberikan evaluasi terhadap pengobatan yang
sudah dapat diberikan. Pemeriksaan ini mudah dan murah
sehingga dapat dikerjakan dilapangan (puskesmas).
Tetapi kadang-kadang tidak mudah untuk mendapat sputum,
terutama pasien yang tidak batuk atau batuk yang non
produktiv. Dalam hal ini dianjurkan dalam satu hari
sebelum pemeriksaan sputum dianjurkan minum air
sebanyak ±2ltr dan diajarkan melakukan refleks batuk.
Dapat juga dengan memberikan tambahan obat-obat
mukolitik eks-pektoran atau dengan inhalasi larutan
garam hipertonik selama 20 – 30 menit. Bila masih sulit
, sputum dapat diperoleh dengan cara bronkoskopi di
ambil dengan brushing atau bronchial washing atau BAL (
broncho alveolar lavage). BTA dari sputum bisa juga di
dapat dengan cara bilasan lambung. Hal ini sering
dikerjakan pada anak-anak karena mereka sulit
mengeluarkan dahaknya. Sputum yang akan di periksa
hendaknya sesegar mungkin.
Bila sputum sudah di dapat, kuman BTA pun kadang-
kadang sulit ditemukan. Kuman baru dapat ditemukan bila
bronkus yang terlibat proses penyakit ini terbuka
keluar, sehingga sputum yang mengandung kuman BTA mudah
keluar. Diperkiran di Indonesia ditemukan pasien BTA
positif tetapi kuman tersebut tidak ditemukan di dalam
sputum mereka.Kriteria sputum BTA positif adalah bila
sekurang-kurangnya ditemukan 3 batang kuman BTA pada
satu sediaan. Dengan kata lain 5000 kuman dalam 1mL
sputum.
Untuk pewarnaan sediaan dianjurkan memakai cara Tan
Thiam Hok yang merupakan muldifikasi gabungan cara
pulasan Kinyoun dan Gabbet.Cara pemeriksaan sediaan
sputum yang dilakukan adalah :
a) Pemeriksaan sediaan langsung dengan mikroskop biasa
b) Pemeriksaan sediiaan langsung dengan mikroskop
fluoresens (pewarnaan khusus)
c) Pemeriksaan dengan biakan ( kultur )
d) Pemeriksaan terhadap resistensi obat
Saat ini sudah dikembangkan pemeriksaan biakan
sputum BTA dengan cara Bactec (Bactec 400 Radiometric
System), dimana kuman sudah dapat dideteksi dalam 7-10
hari. Disamping itu dengan teknik Polymerase Chain
Reaction (PCR) dapat dideteksi DNA kuman TB dalam waktu
yang lebih cepat atau mendeteksi M. tuberculosae yang
tidak tumbuh pada sediaan biakan. Dari hasil biakan
biasanya dilakukan juga pemeriksaan terhadap resistensi
obat dan identifikasi kuman.Kadang-kadang dari hasil
pemeriksaan mikroskopis biasa terdapat kuman BTA
(positif), tetapi pada biakan hasilnya negatif. Ini
terjadi pada fenomen dead bacilli atau non culturable
bacilli yang disebabkan keampuhan panduan obat
antituberkulosis jangka pendek yang cepat mematikan
kuman BTA dalam waktu pendek.Untuk pemeriksaan BTA
sediaan mikroskopis biasa dan sediaan biakan, bahan-
bahan selain sputum dapat juga diambil dari bilasan
bronkus, jaringan paru, pleura, cairan pleura, cairan
lambung, jaringan kelenjar, cairan serebrospinal, urin
dan tinja.
3. Tes Tuberkulin
Pemeriksaan ini masih banyak dipakai untuk membantu
menegakkan diagnosis tuberkulosis terutama pada anak-
anak (balita). Biasanaya dipakai test Mantoux yakni
dengan menyuntikkan 0,1 cc tuberkulin P.P.D. (Purfied
Protein Derivative) intrcutan berkekuatan 5 T.U.
(intermediate strength). Bila ditakutkan reaksi hebat
dengan 5 T.U. dapat diberikan dulu 1 atau 2 T.U. (first
strength. Kadang-kadang bila denga 5 T.U. masih
memberikan hasil negatif dapat diulangi dengan 250 T.U.
(second sterngth). Bila dengan 250 T.U. masih
memberikan hasil negatif, berarti tuberkulosis dapat
disingkirkan. Umumnya tes mantuox dengan 5 T.U. saja
sudah cukup berarti.Setelah 48-72 jam setelah
tuberkulin disuntikkan, akan timbul reaksi berupa
indurasi kemerahan yang terdiri dari infiltrat limfosit
yakni reaksi persenyawaan antara antibodi seluler dan
antigen tuberkulin. Banyak sedikitnya reaksi
persenyawaan antibodi selular dan antigen tuberkulin
amat dipegaruhi oleh antibodi humoral, makin besar
pengaruh antibodi humoral, makin kecil indurasi yang
ditimbulkan.
Berdasarkan hal-hal tersebut diatas, hasil test mantoux
ini dibagi dalam:
a) Indurasi 0-5mm (diameternya) : Mantoux negatif=
golongan non sensitivy. Disini peranan antibodi
humoral apaling menonjol.
b) Indurasi 6-9 mm : hasil meragukan= golongan low
grade sensitivy. Disini peran antibodi humoral masih
menonjol.
c) Indurasi 10-15 mm : Mantoux positif= golonagan
normal sensitivy. Disini peran kedua antibodi
seimbang.
d) Indurasi lebih dari 15 mm : Mantoux positif kuat=
golongan hypersensitivy. Disini peran antibodi
selular paling menonjol.
e) Untuk pasien dengan HIV positif, Test Mantoux ± 5
mm, dinilai positif.
10. KomplikasiPenyakit tuberculosis paru bila tidak ditangani dengan benar
akan menimbulkan komplikasi. Komplikasi dibagi atas
komplikasi dini dan komplikasi lanjut.
a. Komplikasi dini : pleuritis, efusi pleura, empiema,
laringitis, usus, Poncet’sarthropathy
b. Komplikasi lanjut :obstruksi jalan nafas (SOPT—Sindrom
Obstruksi Pasca Tuberkulosis), kerusakan parenkim berat,
fibrosis paru, korpulmonal, amiloidosis, sinrom gagal
nafas dewasa (ARDS), sering terjadi pada milier dan
kavitas TB.
Menurut Sudoyo, dkk (2009 : hal 2238), komplikasi yang
dapat terjadi pada klien dengan tuberculosis Paru, yaitu :
a. Pleuritis tuberkulosa
Terjadi melalui fokus subpleura yang robek atau melalui
aliran getah bening, sebab lain dapat juga dari robeknya
perkijuan ke arah saluran getah bening yang menuju ronggal
pleura, iga atau columna vertebralis.
b. Efusi pleura
Kelaurnya cairan dari peembuluh darah atau pembuluh limfe
ke dalam jaringan selaput paru, yang disebabkan oleh
adanya penjelasan material masuk ke rongga pleura.
Material mengandung bakteri dengan cepat mengakibatkan
reaksi inflamasi dan exudat pleura yang kaya akan protein.
c. Empiema
Penumpukann cairana terinfeksi atau pus (nanah) pada
cavitas pleura, rongga pleura yang di sebabkan oleh
terinfeksinya pleura oleh bakteri mycobacterium
tuberculosis (pleuritis tuberculosis).
d. Laryngitis
Infeksi mycobacteriym pada laring yang kemudian
menyebabkan laryngitis tuberculosis.
e. TBC Milier (tulang, usus, otak, limfe)
Bakteri mycobacterium tuberculosis bila masuk dan
berkumpul di dalam saluran pernapasan akan berkembang
biak terutama pada orang yang daya tahan tubuhnya lemah,
dan dapat menyebat melalaui pembuluh darah atau kelenjar
getah bening, oleh karena itu infeksi mycobacterium
tuberculosis dapat menginfeksi seluruh organ tubuh seperti
paru, otak, ginjal, dan saluran pencernaan.
f. Keruskan parenkim paru berat
Mycobacterium tuberculosis dapat menyerang atau
menginfeksi parenkim paru, sehingga jika tidak ditangani
akan menyebabkan kerusakan lebih lanjut pada parenkim yang
terinfeksi.
g. Sindrom gagal napas (ARDS)
Disebabkan oleh kerusakan jaringan dan organ paru yang
meluas, menyebabkan gagal napas atau ketidak mampuan paru-
paru untuk mensuplay oksigen ke seluruh jaringan tubuh.
h. Kor pulmonale
Merupakan gagal jantung kongesif karena ada tekanan balik
akibat kerusakan paru, dapat terjadi bila terdapat
destruksi paru yang amat luas. Keadaan ini juga dapat
terjadi sekalipun penyakit tuberkulosis sudah tidak aktif
lagi, tetapi meninggalkan banyak jaringan parut.
Pengobatan dini terhadap penyakit tuberkulosis dengan
jelas dapat mengurangi komplikasi ini.
i. Aspergiloma
Aspergillosis merupakan infeksi yang disebabkan moulds
sphrophyte dari genus aspergillus dapat ditemukan di
tanah, air dan tumbuhan yang mengalami pembusukan dan
spesies aspergillus yang sering menyebabkan infeksi pada
manusia yaitu aspergillus fumigatus. Umumnya aspergillus
akan menginfeksi paru-paru, yang menyebabkan empatsindrom,
yakni Allergic Bronchopulmonary Aspergillosis (ABPA),
Chronic Necrotizing Pneumonia Aspergillosis (CNPA),
aspergiloma dan aspergilosis invasif. Pada pasien yang
imunokompromais aspergilosis juga dapat menyebar ke
berbagai organ menyebabkan endoftalmitis, endokarditis,
dan abses miokardium, ginjal, hepar, limpa, jaringan
lunak, hingga tulang. Aspergiloma merupakan fungus ball
(misetoma) yang terjadi karena terdapat kavitas di
parenkim akibat penyakit paru sebelumnya. Penyakit yang
mendasarinya bisa berupa TB (paling sering) atau proses
infeksi dengan nekrosis, sarkoidosis, fibrosiskistik dan
bula emfisema.
11. PrognosisKematian sudah pasti bila penyakit TB tidak diobati. Makin
dini penyakit ini diagnosis dan diobati, makin besar
kemungkinan pasien sembuh tanpa kerusakan serius menetap.
Makin baik kesadaran pasien ketika pengobatan dimulai, makin
baik prognosisnya. Bila pasien dalam keadaan koma, prognosis
untuk sembuh sempurna sangat buruk. Sayangnya pada 10% - 30%
pasien yang dapat bertahan hidup terdapat beberapa kerusakan
tetap. Oleh karena akibat dari penyakit ini sangat fatal
bila tidak terdiagnosis. (Hasanah, 2010).
12. Klasifikasi
Klasifikasi diagnosis TB paru adalah :
a. TB paru :
1) BTA mikroskopis langsung (+) atau biakan (+), kelainan
foto toraks menyokong TB dan gejala klinis sesuai TB.
2) BTA mikroskopis langsung atau biakan (-), tetapi
kelainan rotgen dan klinis sesuai TB dan memberikan
perbaikan pada pengobatan awal anti TB (initial
therapy). Pasien golongan ini memerlukan pengobatan
yang adekuat
b. TB paru tersangka
Diagnosis tahap ini bersifat sementara sampai hasil
pemeriksaan BTA didapat (paling lambat 3 bulan). Pasien
dengan BTA mikroskopis langsung (-) atau belum ada hasil
pemeriksaan atau pemeriksaan belum lengkap, tetapi
kelainan rotgen dan klinis sesuai TB paru. Pengobatan
dengan anti TB sudah dapat dimulai.
c. Bekas TB (tidak sakit)
Ada riwayat TB pada pasien di masa lali dengan atau tanpa
pengobatan atau gambaran rotgen noemal atau abnormal
tetapi stabil pada foto serial dan sputum BTA (-).
Kelompok ini tidak perlu diobati.
Berdasarkan terapi WHO membagi menjadi 4 kategori, yaitu:
a. Kategori I : ditujukan terhadap kasus baru dengan
sputum positif dankasus baru dengan batuk TB
berat.
b. Kategori II : ditujukan terhadap kasus kambuh dan kasus
gagal dengansputum BTA positif.
c. Kategori III : ditujukan terhadap kasus BTA negatif
dengan kelainanparu yang tidak luas dan kasus TB
ekstra paru selain dariyang disebut dalam
kategori I
d. Kategori IV : ditujukan terhadap TB kronik. (Kusuma,
Hardy,2012)
13. Penatalaksanaan MedisZain (2001) membagi penatalaksanaan medis tuberkulosis
paru menjadi tiga bagian, yaitu pencegahan, pengobatan, dan
penemuan penderita (active case finding).
a. Pencegahan Tuberkulosis Paru
1) Pemeriksaan kontak
Pemeriksaan kontakyaitu pemeriksaan terhadap individu
yang bergaul erat dengan penderita tuberkulosis paru
BTA positif. Pemeriksaan meliputi test tuberkulin,
klinis dan radiologis. Bila test tuberkulin positif,
maka pemeriksaan radiologis foto thoraks diulang pada 6
dan 12 bulan mendatang. Bila masih negatif, diberikan
BCG vaksinasi. Bila positif, berarti terjadi konversi
hasil test tuberkulin dan diberikan kemoprofilaksis.
2) Mass chest x-ray
Mass chest x-ray yaitu pemeriksaan massal terhadap
kelompok-kelompok populasi tertentu.
3) Vaksinasi BCG
Vaksin Bacille Calmette Guerin (BCG), satu bentuk
strain hidup basil TB sapi yang dilemahkan adalah jenis
vaksin yang paling banyak dipakai diberbagai Negara.
Pada vaksinasi BCG, organisme ini disuntikan ke kulit
untuk membentuk vokus primer yang berdinsing, berkapur
dan berbatas tegas. BCG tetap berkemampuan untuk
meningkatkan resistensi imunologis pada hewan dan
manusia. Infeksi primer dengan BCG memiliki keuntungan
daripada infeksi dengan organisme virulent karena tidak
menimbulkan penyakit pada pnjamunya.
4) Kemoprofilaksis dengan menggunakan INH 5 mg/kgBB selama
6-12 bulan dengan tujuan menghancurkan atau mengurangi
populasi bakteri yang masih sedikit. Indikasi
kemoprofilaksis primer atau utama adalah bayi yang
menyusui pada ibu dengan BTA positif, sedangkan
kemoprofilaksis sekunder diperlukan bagi kelompok
berikut:
a) Bayi dibawah lima tahun dengan hasil test tuberkulin
positif karena resikotimbulnya TB milier dan
meningitis TB,
b) Anak dan remaja dibawah 20 tahun dengan hasil test
tuberkulin positif yang bergaul erat dengan
penderita TB yang menular,
c) Individu yang menunjukkan konversi hasil test
tuberkulin dari negatif menjadi positif,
d) Penderita yang menerima pengobatan steroid atau obat
imunosupresif jangka panjang,
e) Penderita diabetes melitus.
5) Komunikasi, informasi dan edukasi (KIE) tentang
penyakit tuberkulosis kepada masyarakat di tingkat
Puskesmas maupun di tingkat rumah sakit oleh petugas
pemerintah maupun petugas LSM (misalnya Perkumpulan
Pemberantasan Tuberkulosis Paru Indonesia—PPTI)
b. Pengobatan Tuberkulosis Paru
Tujuan pengobatan pada penderita TB paru selain mengobati,
juga untuk mencegah kematian, kekambuhan, resistensi
terhadap OAT, serta memutuskan mata rantai penularan.
Untuk penatalaksanaan pengobatan tuberkulosis paru,
berikut ini adalah beberapa hal yang penting untuk
diketahui.
1) Mekanisme Kerja Obat anti-Tuberkulosis
a) Aktivitas bakterisidal, untuk bakteri yang membelah
cepat.
b) Ekstraseluler, jenis obat yang digunakan adalah
Rifampisin (R) dan Streptomisin (S)
c) Intraseluler, jenis obat yang digunakan adalah
Rifampisin dan Isoniazid (INH)
2) Aktivitas sterilisasi, terhadap the persisters (bakteri
semidormant)
a) Ekstraseluler,jenis obat yang digunakan adalah
Rifampisin dan Isoniazid
b) Intraseluler, untuk slowly growing bacilli digunakan
Rifampisin dan Isoniazid. Untuk very slowly growing
bacilli digunakan Pirazinamid (Z).
3) Aktivitas bakteriostatis, obat-obatan yang mempunyai
aktivitas bakteriostatis terhadap bakteri tahan asam.
a) Ekstraseluler, jenis obat yang digunakan ialah
Etambutol (E), asam para-amino salisilik (PAS), dan
sikloserine.
b) Intraseluler, kemungkinan masih dapat dimusnahkan
oleh Isoniazid dalam keadaan telah terjadi resistensi
sekunder.
Pengobatan tuberkulosis terbagi menjadi dua fase yaitu
fase intensif (2-3bulan) dan fase lanjutan (4-7 bulan).
Panduan obat yang digunakan terdiri atas obat utama dan
obat tambahan. Jenis obat utama yang digunakan sesuai
dengan rekomendasi WHO adalah Rifampisin, Isoniazid,
Pirazinamid, Streptomisin, dan Etambutol (Depkes RI, 2004)
Untuk keperluan pengobatan perlu dibuat batasan kasus
terlebih dahulu berdasrkan lokasi TB, berat ringannya
penyakit, hasil pemeriksaan bakteriologi, apusan sputum,
dan riwayat pengobatan sebelumnya. Disamping itu, perlu
pemahaman tentang strategi penanggulangan TB yang dikenal
sebagai Directly Observed Treatment Short Course (DOTSC).
B. KONSEP DASAR ASUHAN KEPERAWATAN TEORITIS
1.PengakajianPengkajian menurut 11 pola fungsi Gordon yaitu :
a. Pola pemeliharaan kesehatan
1) Adanya riwayat keluarga yang mengidap penyakit
tuberculosis paru
2) Kebiasaan merokok atau minum alkohol
3) Lingkungan yang kurang sehat, pemukiman padat,
ventilasi rumah yang kurang.
b. Pola nutrisi metabolic
1) Nafsu atau selera makan menurun
2) Mual
3) Penurunan berat badan
4) Turgor kulit buruk,kering, kulit bersisik
c. Pola eliminasi
1) Adanya gangguan pada BAB seperti konstipasi
2) Warna urin berubah menjadi agak pekat karena efek
samping dari obat tuberculosis paru
d. Pola aktivitas dan latihan
1) Kelemahan umum/ anggota gerak
2) Pemenuhan kebutuhan sehari-hari terganggu.
e. Pola tidur dan istirahat
1) Kesulitan tidur pada malam hari
2) Mimpi buruk
3) Berkeringat pada malam hari
f. Pola persepsi kognitif
Nyeri dada meningkat karena batuk
g. Pola persepsi dan konsep diri
1) Perasaan isolasi/ penolakan karena panyakit menular
2) Perasaan tidak berdaya
h. Pola peran hubungan dengan sesama
1) Perubahan kapasitas fisik untuk melaksanakan peran
2) Frekuensi ineraksi antara sesame jadi kurang.
i. Pola reproduksi seksualitas
Gangguan pemenuhan kkebutuhan biologis dengan pasangan
j. Pola meknisme koping dan toleransi terhadap stress
1) Menyangkal (khususnya selama hidup ini)
2) Ansietas
3) Perasaan tidak berdaya
k. Pola sistem kepercayaan
Kegiatan beribadah terganggu
2.Diagnosa Keperawatana. Ketidak efektifan bersihan jalan napas berhubungan dengan
retensi secret, mucus berlebih.
b. Gangguan pertukaran gas berhubungan dengan ketidak
seimbangan perfusi ventilasi.
c. Ketidak efektifan pola napas berhubungan dengan
hipoventilasi.
d. Hipertermi berhubungan dengan peningkatan laju
metabolisme.
e. Nyeri akut berhubungan dengan agen cedera biologis.
f. Nutrisi kurang dari kebutuhan tubuh berhubungan dengan
anoreksia, mual, muntah.
g. Intoleran aktivitas berhubungan dengan kelemahan fisik.
h. Resiko penyebaran infeksi berhubungan dengan organisme
purulen.
3.Intervensi Keperawatan
No Tujuan dan kriteria hasil Intervensia NOC :
Setelah diberikan asuhan
keperawatan diharapkan
bersihan jalan nafas
efektif dengan kriteria
hasil:
1. Mendemonstrasikan batuk
efektif dan suara nafas
yang bersih, tidak ada
sianosis dan dyspneu
(mampu mengeluarkan
sputum, mampu bernafas
dengan mudah, tidak ada
pursed lips)
2. Menunjukan jalan nafas
yang paten (klien tidak
merasa tercekik, irama
nafas, frekuensi
pernafasan dalam
rentang normal, tidak
ada suara nafas
abnormal)
3. Mampu
mengidentifikasikan dan
mecegah faktor yang
dapat menghambat jalan
nafas.
NIC:
1. Buka jalan nafas, gunakan
teknik chinlift atau jaw
thrust bila perlu
2. Posisikan pasien untuk
memaksimalkan ventilasi
3. Identifikasi pasien perlu
pemasangan alat bantu
nafas buatan
4. Pasang mayo bila perlu
5. Keluarkan secret nafas,
catat adanya suara
tambahan
6. Auskultasi suara nafas,
catat adanya suara
tambahan
7. Lakukan suction pada mayo
8. Berikan bronkodilator
bila perlu
9. Berikan pelembab udara
kassa basah NaCl lembab
10. Atur intake untuk
cairan mengoptimalkan
keseimbangan
11. Monitor respirasi dan
status O2
b NOC :
Setelah diberikan asuhan
NIC:
Airway management
keperawatan diharapkan
gangguan pertukaran gas
teratasi dengan kriteria
hasil:
1. Mendemonstrasikan
peningkatan ventilasi
dan oksigenasi yang
adekuat
2. Memelihara kebersihan
paru dan bebas dari
tanda-tanda distress
pernafasan
3. Mendemonstrasikan batuk
efektif dan suara nafas
yang bersih, tidak ada
sianosis dan dypnea
(mampu mengeluarkan
sputum, mampu bernafas
dengan mudah, tidak ada
pursed lips)
4. Tanda-tanda vital dalam
rentang normal
1. Buka jalan nafas ,gunakan
teknik chin lift atau jaw
thrust bila perlu
2. Posisikan pasien untuk
memaksimalkan ventilasi
3. Identifikasi pasien perlu
pemasangan alat bantu
nafas buatan
4. Pasang mayo bila perlu
5. Keluarkan secret nafas,
catat adanya suara
tambahan
6. Auskultasi suara nafas,
catat adanya suara
tambahan
7. Lakukan suction pada mayo
8. Berikan bronkodilator
bila perlu
9. Berikan pelembab udara
kassa basah NaCl lembab
10. Atur intake untuk
cairan mengoptimalkan
keseimbangan
11. Monitor respirasi dan
status O2
Repiratory Monitoring:
1. Monitor frekuensi, ritme,
kedalaman pernafasan.
2. Catat pergerakan dada,
kesimetrisan, penggunaan
otot tambahan dan
retraksi otot
intracostal.
3. Monitor suara nafas
4. Monitor pola
nafas:bradipena,
takipnea, kurssmaul,
hiperventilasi, cheyne
stokes, biot
5. Catat lokasi trakea
6. Monitor kelelahan otot
diafragma (gerakan
paradoksis)
7. Auskultasi suara nafas,
catat area
penurunan/tidak adanya
ventilasi dan suara
tambahan
8. Tentukan kebutuhan
suction dengan
mengauskultasi crakles
dan ronchi pada jalan
nafas utama
9. Auskultasi suara paru
setelah tindakan untuk
mengetahui hasilnyac. NOC :
Setelah diberikan asuhan
keperawatan diharapkan
NIC:
Respiratory monitoring:
1. Monitor frekuensi, ritme,
pola nafas efektif dengan
kriteria hasil:
NOC:
respiratory status :
ventilation
respiratory status :
airway patency
vital sign status
Indicator:
1. Frekuensi pernafasan
dbn (12 x/menit)
2. Irama nafas sesuai
yang diharapkan
3. Kedalaman inspirasi
4. Ekpansi dada
simetris
5. Bernafas mudah
6. Mengeluarkan sputum
pada jalan nafas
7. Bersuara secara
adekuat
8. Ekspulsi udara
9. Tidak didapatkan
penggunaan otot –
otot tambahan
10. Tidak ada suara
nafas tambahan
11. Tidak ada
retraksi dada
12. Tidak ada
kedalaman pernafasan.
2. Catat pergerakan dada,
kesimetrisan, penggunaan
otot tambahan dan
retraksi otot intracostal
3. Monitor pernafasan hidung
4. Monitor pola nafas :
bradipnea, takipnea,
hiverpentilasi
5. Palpasi ekspansi dada
6. Auskultasi suara nafas
7. Monitor kemampuan pasien
untuk batuk efektif
8. Monitor skresi pernafasan
pasien
9. Monitor hasil rongent
10. Monitor adanya crepitus
Airway Management:
1. Buka jalan nafas, gunakan
teknik chin lift atau
jawtrust bila perlu
2. Posisikan pasien untuk
meminimalkan ventilasi
3. Identifikasi pasien perlu
pemasangan alat bantu
nafas buatan
4. Pasang mayo bila perlu
5. Keluarkan secret nafas,
catat adanya suara
pernapasan pursed
lips
13. Tidak ada
dispnea saat
istirahat
14. Tidak ada
orthopnea
15. Tidak didapatkan
nafas pendek
16. Tidak ada
fremitus taktil
17. Perkusi suara
sesuali dengan
harapan
18. Tidal volume
sesuai yang
diharapkan
19. Bronkopnia
sesuai dengan yang
diharapakan
20. Tidal volume
sesuai dengan yand
diharapkan
21. Kapasital vital
sesuai yang
diharapkan
22. Tes fungsi
pulmonal sesuai yang
diharapkan
tambahan
6. Auskultasi suara nafas,
catat adanya suara
tambahan
7. Lakukan suction pada mayo
8. Berikan bronkodilator
bila perlu
9. Berikan pelembab udara
kassa basah NaCl lembab
10. Atur intake untuk
cairan mengoptimalkan
keseimbangan
11. Monitor respirasi dan
status O2
Oxygen Therapy
1. Bersihkan mulut,hidung
dan secret trakea
2. Pertahankan jalan nafas
yang paten
3. Atur perlaratan oksigen
4. Pertahankan posisi pasien
5. Observasi adanya tanda-
tanda hivopentilasi
6. Monitor adanya kecemasan
pasien terhadap oksigen.
Keterangan penilaian
NOC:
1. Tidak pernah
menunjukan
2. Jarang menunjukan
3. Kadang menunjukkan
4. Sering menujukan
5. Selalu menunjukkan d NOC :
Setelah dilakukan asuhan
keperawatan selama proses
keperawatan diharapkan
suhu tubuh dalam rentang
normal dengan kriteria
hasil :
1. suhu tubuh dalam
rentang normal
2. nadi dan RR dalam
rentang normal
3. tidak ada perubahan
warna kulit dan tidak
ada pusing
NIC :
Fever treatment :
1. monitor suhu sesering
mungkin
2. monitor IWL
3. monitor warnaa dan suhu
kulit
4. monitor tekanan darah,
nadi, dan RR
5. monitor penurunan tingkat
kesadaran
6. monitor WBC, Hb, dan Hct
7. monitor intak e dan
output
8. berikan antipiretik
9. berikan pengobatan untuk
mengatasi penyebab demam
10. selimuti pasien
11. lakukan tapid sponge
12. kolaborasi pemberian
cairan IV
13. kompres pasien pada
lipatan paha dan aksila
14. tingkatkan sirkulasi
udara
15. berikan pengobatan
untuk mencegah terjadinya
menggigil
Temperature regulation :
1. monitor suhu tiap minimal
2 jam
2. rencanakan monitoring
suhu secara kontinu
3. monitor TD, Nadi, RR
4. monitor warna kulit dan
suhu kulit
5. monitor tanda-tanda
hipertermi dan hipotermi
6. tingkatkan intake cairan
dan nutrisi
7. selimuti pasien untuk
mencegah hilangnya
kehangatan tubuh
8. ajarkan pasien cara
mencegah keletihan akibat
panas
9. berikan antipiretik jika
perlu
Vital Sign Monitoring
1. monitor TD, Nadi, suhu,
dan RR
2. catat adanya fluktuasi
tekanan darah
3. monitor VS saat pasien
berbaring, duduk, berdiri
4. auskultasi TD pada kedua
lengan dan bandingkan
5. Monitor TD, Nadi, dan RR
sebelum, selama dan
setelah aktivitas
6. Monitor kualitas dari
nadi
7. Monitor frekuensi dan
irama pernapsan
8. monitor suara paru
9. monitor pola pernapsan
abnormal
10. monitor suhu, warna,
dan kelembaban kulit
11. monitor sianosis
perifer
12. monitor adanya cushing
triad (tekanan nadi
melebar, bradikardi,
peningkatan sistolik)
13. indentifikasi penyebab
dari perubahan vital signe Setelah diberikan asuhan
keperawatan diharapkan
nyeri pasien berkurang
NIC :
1. Kalikan pengkajian nyeri
secara konferhensif
dengan kriteria hasil :
1. Mengenal faktor- faktor
penyebab.
2. Tindakan pertolongan
non analgetik.
3. Mengenal onset nyeri.
4. Menggunakan analgetik.
5. Melaporkan gejala
kepada perawat.
6. Nyeri terkontrol.
7. Melaporkan nyeri.
8. Frekuensi nyeri.
9. Ekspresi wajah.
10. Lamanya episode
nyeri.
11. Posisi melindungi
tubuh.
12. Perubahan respirasi
rote.
13. Perubahan heart.
14. Perubahan tekanan
darah.
15. Perubahan ukuran
pupil.
16. Kehilangan nafsu
makan.
termasuk lokasi,
karakteristik, durasi,
frekuensi, kualitas dan
factor presipitasi.
2. Observasi reaksi
nonverbal dari
ketidaknyamanan.
3. Gunakan teknik komunikasi
terapiutik untuk
mengetahui pengalaman
nyeri pasien
4. Kaji kultur yang
mempengaruhi respon
nyeri
5. Evaluasi pengalaman nyeri
pada masa lampau
6. Evaluasi bersama pasien
dan tim kesehatan lain
tentang ketidak efektipan
cobtrol nyeri masa lampai
7. Bantu pasien dan keluarga
untuk mencari dan
menemukan dukungan
8. Kontrol lingkungan yang
dapat mempengaruhi nyeri
seperti suhu ruangan,
pencahayaan dan
kebisingan
9. Kurangi faktor
presifitasi nyeri
10. Pilih dan lakukan
penanganan nyari
(farmakalogi, non
farmakaologi dan
interpersonal)
11. Kaji tipe dan
sumbernyeri untuk
menentukan intervensi
12. Ajarkan tentang teknik
non farmakologi
13. Berikan analgetik untuk
mengatasi nyerif Setelah dilakukan asuhan
keperawatan selama proses
keperawatan diharapkan
kebutuhan nutrisi dapat
terpenuhi dengan criteria
hasil:
1. Adanya peningkatan
berat badan sesuai
dengan tujuan.
2. Berat badan ideal
sesuai dengan tinggi
badan.
3. Mampu mengidentifikasi
kebutuhan nutrisi.
4. Tidak ada tanda-tanda
malnutrisi.
5. Tidak terjadi penurunan
berat badan yang
NIC:
Nutrition Management
1. Kaji adanya alergi
makanan.
2. Kolaborasi dengan ahli
gizi untuk menentuka
jumlah kalori dan nutrisi
yang dibutuhkan pasien.
3. Anjurkan pasien untuk
meningkatkan Fe.
4. Anjurkan pasien untuk
meningkatkan protein
protein dan vitamin C.
5. Berikan substansi gula.
6. Yakinkan diet yang
dimakan mengandung tinggi
serat untuk menegah
konstipasi.
berarti. 7. Berikan makanan yang
terpilih (sudah
dikonsultasikan dengan
ahli gizi).
8. Ajarkan pasien bagaimana
membuat catatan makanan
harian.
9. Monitor jumlah nutrisi
dan kandungan kalori.
10. Berikan informasi
tentang kebutuhan
nutrisi.
11. Kajikemampuan pasien
untuk mendapatkan nutrisi
yang dibutuhkan.
Nutrition Monitoring
1. BB pasien dalam batas
normal.
2. Monitor adanya penurunan
berat badan.
3. Monitor tipe dan jumlah
aktifitas yang biasa
dilakukan.
4. Monitor interaksi anak
atau orang tua selama
makan.
5. Monitor lingkungan selama
makan.
6. Jadwalkan pengobatandan
tindakan tidak selama jam
makan.
7. Monitor kulit kering dan
perubahan pigmentasi.
8. Monitor turgor kulit.
9. Monitor kekeringnan,
rambut kusam, dan mudah
patah.
10. Monitor mual dan
muntah.
11. Monitor kadar albumin,
total protein, Hb, dan
kadar Ht.
12. Monitor makanan
kesukaan.
13. Monitor pertumbuhan dan
perkembangan.
14. Monitor pucat,
kemerahan, dan kekeringan
jaringan konjungtiva.
15. Monitor kalori dan
intake nutrisi.
16. Catat adanya edema,
hiperemik, hipertonik
papilla lidah dan cavitas
oral.
17. Catat jika lidah
berwarna magenta,
scarlet.g NOC : NIC :
Setelah dilakukan asuhan
keperawatan selama proses
keperawatan diharapkan
aktivitas dapat dilakukan
dengan keriteria hasil :
1. Istirahat dan
aktivitas seimbang
2. Tidur siang
3. Mengetahui
keterbatasan energinya
4. Menggunakan teknik
konservasi energi
5. Mengubah gaya hidup
seusai dengan tingkat
energi
6. Memelihara nutrisi
yang adekuat
7. Persediaan ebergi
cukup untuk
beraktifitas.
Keterangan penilaian NOC :
1. tidak pernah menunjukan
2. jarang menunjukan
3. kadang menunjukan
4. sering menunjukan
5. selalu menunjukan
Toleransi aktifitas
indicator :
1. saturasi aktifitas bdn
Terapi aktifitas
1. menentukan penyebab
toleransi aktifitas
(fisik, psikologis atau
motivasional)
2. berikan periode aktivitas
selama beraktifitas
3. pantau respon
kardiopulmonal setelah
melakukan aktifitas dan
sebelum melakukan
aktifitas
4. meminimalkan kerja
kardiovaskuler dengan
memberikan posisi tidur
ke posisi setegah duduk
5. jika memungkinkan
tingkatkan aktofitas
secara bertahap (dari
duduk, jalan, aktifitas
maksimal)
6. pastikan perubahan posisi
klein secara bertahap dan
monitor gejaa dan
intoleran aktivitas
7. monitor intake nutrisi
untuk memastikan
kecukupan sumber-sumber
energi
8. ajarkan kepada klien
dalam respon sktifitas
2. HR dbn dalam merespon
aktifitas
3. RR dbn respon aktifitas
4. TD sistolik dbn dalam
respon aktifitas
5. TD distolik dbm dalam
respon aktifitas
6. Kecepatan berjalan
7. Jarang berjalan
8. ADL telah dilakukan
Keterangan penilaian NOC :
1 tidak pernah dilakukan
2 jarang dilakukan
3 kadang dilakukan
4 sering dilakukan
5 selalu dilakukan
bagaimana mengunakan
teknik pernafas ketika
melakukan aktifitas
h NOC :
Setelah dilakukan tindakan
keperawatan selama asuhan
keperawatan diharapkan
penyebab infeksi tidak
terjadi dengan kriteria
hasil :
1. klien bebas dari tanda
dan gejala infeksi
2. mendeskripsikan proses
penularan penyakit,
factor yang
mempengaruhi penularan,
NIC :
Infection Control (Kontrol
Infeksi)
1. bersihkan lingkungan
setelah dipakai pasien
lain
2. pertahankan teknik
isolasi
3. batasi pengunjung bila
perlu
4. instruksikan pada
pengunjung untuk mencuci
tangan saat berkunjung
serta
penatalaksanaannya
3. menunjukan kempampuan
untuk mencegah
timbulnya infeksi
4. jumlah leukosit dalam
batas normal
5. menunjukan perilaku
hidup sehat
dan setelah berkunjung
meninggalkan pasien
5. gunakan sabun anti
mikroba untuk mencuci
tangan
6. cucitangan setiap sebelum
dan sesudah tindakan
keperawatan
7. gunakan baju, sarung
tangan sebagai alat
pelindung
8. pertahankan lingkungan
aseptik selama pemasangan
alat
9. ganti letak IV perifer
dan line central dan
dressing sesuai dengan
petunjuk umum
10. tingkatkan intake
nutrisi
11. berikan terapi
antibiotic bila perlu
Infection protection :
1. monitor tanda dan gejala
infeksi sistemik dan
local
2. monitor hitung
granulosit, WBC
3. monitor kerentanan
terhadap infeksi
4. batasi pengunjung
5. saring pengunjung
terhadap penyakit menular
6. pertahankan teknik
aseptic pada pasien yang
beresiko
7. pertahankan teknik
isolasi k/p
8. berikan perawatan kulit
pada area epidema
9. inspeksi kondisi
luka/insisi bedah
10. dorong masukan nutrisi
yang cukup
11. dorong masukan cairan
12. dorong istirahat
13. instruksikan pasien
untuk minum antibiotic
sesuai resep
14. ajarkan pasien dan
keluarga tanda dan gejala
infeksi
15. ajarkan cara
menghindari infeksi
16. laporkan kecurigaan
infeksi
17. laporkan kultur positif
4.ImplementasiImplementasi dilakukan sesuai dengan intervensi.
5.Evaluasi1. Bersihan jalan napas efektif.
2. Pertukaran gas tidak terganggu.
3. Pola napas efektif (12-24x/mnt pada orang dewasa).
4. Suhu tubuh dalam rentang normal (36,5℃−37,5℃)
5. Nyeri berkurang atau hilang.
6. Nutrisi terpenuhi sesuai dengan kebutuhan tubuh.
7. Aktivitas dapat dilakukan dengan maksimal.
8. Penyebaran infeksi tidak terjadi.
DAFTAR PUSTAKA
Smeltzer, Suzanne C. 2001.Buku AjarKeperawatan Medikal Bedah.
Vol. 1. Jakarta:EGC
Syaifuddin.2011.Anatomi Fisiologi.Ed.4. Jakarta : EGC
Mansjoer, Arif.2001. Kapita Selekta Kedoteran. Jilid 1.
Ed.3.Jakarta : EGC
Price, Sylvia A. 1995. Patofisiologi : konsep klinis proses-
proses penyakit. Jakarta : EGC
Hardy, Kusuma. 2012.Aplikasi Asuhan Keperawatan Berdasarkan
NANDA, NIC-NOC. Yogyakarta : Media Hadry
Guyton, Arthur C. & John E. Hall. 2006. Buku Ajar
FisiologiKedokteran, Edisi 11. Jakarta:
PenerbitBukuKedokteran EGC
Muttaqin, Arif. 2008. Buku Ajar
AsuhanKeperawatanKliendenganGannguanSistemPernafasan.
Jakarta: Salemba Medika
Sudoyo, Aru W, dkk. 2006. Buku Ajar IlmuPenyakitDalamJilid II
Edisi IV. Jakarta:
PusatPenerbitanDepartemenIlmuPenyakitDalamFakultasKedokter
anUniversitas Indonesia.