LAPORAN PENDAHULUAN TUBERKULOSIS PARU (TBC
-
Upload
independent -
Category
Documents
-
view
4 -
download
0
Transcript of LAPORAN PENDAHULUAN TUBERKULOSIS PARU (TBC
LAPORAN PENDAHULUAN
TUBERKULOSIS PARU (TBC)
Disusunoleh
UswatunHasanah08.600.0
55
PROGRAM PENDIDIKAN PROFESI NERS
FAKULTAS ILMU KESEHATAN
UNIVERSITAS MUHAMMADIYAH SURABAYA2012
LAPORAN PENDAHULUAN
TUBERCULOSIS PARU
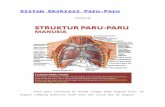
A. DefinisiTuberkulosis adalah penyakit infeksi yang menular yang disebabkan oleh
Mycobacterium tuberculosis.(Price dan Wilson, 2005).Tuberkulosis Paru (TB Paru) adalah penyakit
infeksius, yang terutama menyerang parenkim paru.
( Smeltzer, 2001).
Tuberkulosis merupakan penyakit
menular yang disebabkan oleh
Mycobakterium Tuberculosa yang merupakan bakteri batang
tahan asam, dapat merupakan organisme patogen atau
saprofit (Sylvia Anderson, 1995).
Tuberkulosis adalah penyakit infeksius, yang
terutama menyerang parenkim paru (Bruner dan Suddart.
2002).
Tuberkulosis adalah contoh lain infeksi saluran
nafas bawah. Penyakit ini disebabkan oleh
mikrooganisme Mycobacterium tuberculosis
(Elizabeth J. Corwn, 2001).
Tuberkulosis adalah penyakit infeksi yang disebabkan
oleh mycobakterium tuberkulosa gejala yang sangat
bervariasi (FKUI, 2001).
Dari beberapa pengertian di atas dapat disimpulkan
bahwa tuberkulosis paru adalah suatu penyakit infeksi
pada saluran nafas bawah yang menular disebabkan
mycobakterium tuberkulosa yaitu bakteri batang tahan
asam baik bersifat patogen atau saprofit dan terutama
menyerang parenkim paru.
B. EtiologiTuberkulosis paru adalah penyakit menular yang
disebabkan oleh basil mikrobakterium tuberkulosis tipe
humanus, sejenis kuman yang yang berbentuk batang
dengan ukuran panjang 1-4/mm dan tebal 0,3-0,6/mm.
Sebagian besar kuman terdiri atas asam lemak (lipid).
Lipid inilah yang membuat kuman lebih tahan terhadap
asam (asam alkkohol) sehingga disebut bakteri tahan
asam (BTA) dan ia juga lebih tahan terhadap
gangguan kimia dan fisis. Kuman dapat bertahan hidup
pada udara kering maupun dingin (dapat tahan bertaun-
tahun dalam lemari es). Hal ini terjadi karena kuman
bersifat dormant. Dari sifat dormant ini kuman dapat
bangkit lagi dan menjadikan tuberculosis menjadi aktif
lagi. Sifat lain kuman ini adalah aerob. Sifat ini
menunjukkan bahwa kuman lebih menyenangi jaringan yang
tinggi oksigennya. Dalam hal ini tekanan bagian apikal
paru-paru lebih tinggi dari pada bagian lainnya,
sehingga bagian apikal ini merupakan tempat predileksi
penyakit tuberkulosis. (Amin, 2007)
Kuman ini tahan hidup pada udara kering maupun dalam
keadaan dingin (dapat tahan bertahun-tahun dalam lemari
es). Hal ini terjadi karena kuman berada dalam sifat
dormant. Dari sifat dormant ini kuman dapat bangkit
kembali dan menjadikan tuberkulosis aktif kembali.
Sifat lain kuman adalah aerob. Sifat ini menunjukkan
bahwa kuman lebih menyenangi jaringan yang tinggi
kandungan oksigennya. Dalam hal ini tekanan bagian
apikal paru-paru lebih tinggi dari pada bagian lainnya,
sehingga bagian apikal ini merupakan tempat predileksi
penyakit tuberkulosis.
Basil mikrobakterium tersebut masuk kedalam jaringan
paru melalui saluran napas (droplet infection) sampai
alveoli, maka terjadilah infeksi primer (ghon)
selanjutnya menyebar kekelenjar getah bening setempat
dan terbentuklah primer kompleks (ranke). keduanya
dinamakan tuberkulosis primer, yang dalam perjalanannya
sebagian besar akan mengalami penyembuhan. Tuberkulosis
paru primer, peradangan terjadi sebelum tubuh mempunyai
kekebalan spesifik terhadap basil mikobakterium.
Tuberkulosis yang kebanyakan didapatkan pada usia 1-
3 tahun. Sedangkan yang disebut tuberkulosis post
primer (reinfection) adalah peradangan jaringan paru oleh
karena terjadi penularan ulang yang mana di dalam tubuh
terbentuk kekebalan spesifik terhadap basil tersebut.
Faktor predisposisi penyebab penyakit tuberkulosis antara lain ( Elizabeth J
powh2001)
1). Mereka yang kontak dekat dengan seorang yang mempunyai TB aktif2). Individu imunosupresif (termasuk lansia,
pasien kanker, individu dalam terapi
kartikoteroid atau terinfeksi HIV)
3). Pengguna obat-obat IV dan alkoholik4). Individu tanpa perawatan yang adekuat
5). Individu dengan gangguan medis seperti : DM,
GGK, penyimpanan gizi, by pass gatrektomi.
6). Imigran dari negara dengan TB yang tinggi(Asia Tenggara, Amerika
LatinKaribia)
7). Individu yang tinggal di institusi(Institusi psikiatrik, penjara)8). Individu yang tinggaldi daerah kumuh9).Petugaskesehatan
C. Manifestasi KlinisKeluhan yang diraskan pasien pasien tuberkulosis
dapat bermacam-macam atau malah banyak ditemukan TB
paru tanpa keluhan sama sekali dalam pemeriksaan
kesehatan .keluhan yang terbanyak:
1. DemamBiasanya subfebril menyerupai demam influenza.Tetapi kadang-kadang pana badan dapat mencapai
40-410 Celsius. Serangan demam pertama dapatsembuh sebentar ,tetapi kemudian dapat timbulkembali. Begitulah seterusnya hilang timbul demaminfluenza ini ,sehingga pasien merasa tidak pernahterbeba dari serangan demam influenza. Keadaan inisangat terpengaruh oleh daya tahan tubuh pasien danberat ringannya infeksi kuman tuberkolosis masuk.
2. Batuk/batuk berdarahgejala ini bayak ditemukan.batuk terjadi karena
adanya iritasi pada bronkus.batuk ini diperlukan
untuk membuang produk-produk radang keluar. Karena
terlibatnya bronkus pada setiap penyakit tidak
sama.mungkin saja batuk baru ada setelah
penyakit berkembang dalam jaringan paru yakni
setelah minggu-mimggu atau berbulan-bulan peradangan
bermula.sifat batuk dimulai dari batuk kering (non-
produktif) kemudian setelah timbul peradagan menjadi
produktif(menghasilkal sputum). keadaan yang lanjut
adalah berupa batuk darah karena terdapat pembuuh
darah yang pecah.kebanyakan batuk darah pada
tuberkulusis terjadi pada kavitas,tetapi dapat
juga terjadi pada ulkus dinding bronkus.
3. sesak bernafaspada penyakit ringan (baru tumbuh)belum dirasakan
sesak nafas.sesak nafas akan ditemukan pada
penyakit yang sudah lanjut,yang infiltrasinya
sudah meliputi setengah bagian paru-paru dan
takipneu.
4. nyeri dadagejala ini agak jarang ditemukan.nyeri dada timbul
bila infiltrasinya radang sudah sampai ke pleura
sehingga menimbulkan pleuritis .terjadi gesekan
kedua pleura sewaktu pasien menarik/melepaskan
napasnya.
5. Malaise dan kelelahanPenyakit tuberculosis bersifat radang menahun,
gejala malaise sering ditemukan berupa
anaoreksia tidak ada nafsu
makan,badan makin kurus (berat badan turun), sakit
kepala, keringat malam, dll. Selain itu juga terjadi
kselitan tidur pada malam hari (Price, 2005). Gejala
malaise ini makin lama makin berat dan terjadi ilang
timbul secara tidak teratur.
Takikardia(Amin,2007)
D. KlasifikasiAdapun klasifikasi TB paru berdasarkan petogenesisnya yaitu:
Kelas
Tipe
Keterangan
0 Tidak ada pejanan TB.Tidak terinfeksi
Tidak ada riwayat terpajan.Reaksi terhadap tes
tuberculin 1 Terpajan TBTidak ada bukti infeksi
Riwayat terpajanReaksi tes kulit tuberkulin negative2 Ada infeksi TB
Tidak timbul penyakit
Reaksi tes kulit tuberculin positifPemeriksaan bakteri
negative (bila
dilakukan)
3 TB, aktif secara klinis
Biakan M. tuberkulosis(bila
dilakukan).Sekarangterdapat
bukti klinis,
bakteriologik, 4 TB,Tidak aktif secaraklinis
Riwayat episodeTB atauDitemukan radiografi yang
abnormal atau tidak
berubah;reaksi tes kulit
tuberkulin positif dan
tidak ada bukti klinis5 Tersangka TB Diagnosa ditunda(Price, 2005)
E.
Patofisiologi
Penularan tuberculosis paru terjadi karena
kuman dibersinkan atau dibatukkan keluar menjadi
droplet nuclei dalam udara. Partikel infeksi ini dapat
menetap dalam udara bebas selama 1-2 jam, tergantung
pada ada tidaknya sinar ultraviolet, ventilasi yang
buruk dan kelembaban. Dalam suasana lembab dan gelap
kuman dapat tahan selama berhari-hari sampai berbulan-
bulan. Bila partikel infeksi ini terhisap oleh orang
sehat akan menempel pada jalan nafas atau paru- paru.
Partikel dapat masuk ke alveolar
bila ukurannya kurang dari 5 mikromilimeter.
Tuberculosis adalah penyakit yang dikendalikan oleh
respon imunitas perantara sel. Sel efektornya adalah
makrofag sedangkan limfosit (biasanya sel T ) adalah
imunoresponsifnya. Tipe imunitas seperti ini basanya
lokal, melibatkan makrofag yang diaktifkan ditempat
infeksi oleh limposit dan limfokinnya. Raspon ini
desebut sebagai reaksi hipersensitifitas (lambat).
Basil tuberkel yang mencapai permukaan alveolus
biasanya diinhalasi sebagai unit yang terdiri dari 1-3
basil. Gumpalan basil yang besar cendrung tertahan
dihidung dan cabang bronkus dan tidak menyebabkan
penyakit ( Dannenberg
1981 ). Setelah berada diruang alveolus biasanya
dibagian bawah lobus atas paru- paru atau dibagian atas
lobus bawah, basil tuberkel ini membangkitkan reaksi
peradangan. Leukosit polimorfonuklear tampak didaerah
tersebut dan memfagosit
bakteria namun tidak membunuh organisme ini.
Sesudah hari-hari pertama leukosit akan digantikan
oleh makrofag . Alveoli yang terserang akan mengalami
konsolidasi dan timbul gejala pneumonia akut.
Pneumonia seluler akan sembuh dengan sendirinya,
sehingga tidak ada sisa atau proses akan berjalan terus
dan bakteri akan terus difagosit atau berkembang
biak didalam sel. Basil juga menyebar melalui getah
bening menuju kelenjar getah bening regional. Makrofag
yang mengadakan infiltrasi menjadi lebih panjang dan
sebagian bersatu sehingga membentuk sel tuberkel
epiteloid yang dikelilingi oleh limposit. Reaksi ini
butuh waktu 10-20 hari.
Nekrosis pada bagian sentral menimbulkan
gambangan seperti keju yang biasa disebut nekrosis
kaseosa. Daerah yang terjadi nekrosis kaseosa dan
jaringan granulasi disekitarnya yang terdiri dari sel
epiteloid dan fibroblast menimbulkan respon yang
berbeda.Jaringan granulasi menjadi lebih fibrosa
membentuk jaringan parut yang akhirnya akan membentuk
suatu kapsul yang mengelilingi tuberkel.
Lesi primer paru dinamakn fokus ghon dan gabungan
terserangnya kelenjar getah bening regional dan lesi
primer dinamakan kompleks ghon. Respon lain yang
dapat terjadi didaerah nekrosis adalah pencairan dimana
bahan cair lepas kedalam bronkus dan menimbulkan
kavitas. Materi tuberkel yang dilepaskan dari dinding
kavitas akan masuk kedalan percabangan
trakeobronkhial. Proses ini dapat terulang lagi
kebagian paru lain atau terbawa kebagian laring,
telinga tengah atau usus.
Kavitas
yang kecil dapat menutup sekalipun
tanpa pengobatan
dan meninggalkan jaringan parut fibrosa. Bila
peradangan mereda lumen brokus dapat menyempit dan
tertutup oleh jaringan parut yang terdapt dekat dengan
perbatasan bronkus rongga. Bahan perkejuan dapat
mengental sehingga tidak dapat mengalir melalui saluran
penghubung sehingga kavitas penuh dengan bahan
perkejuan dan lesi mirip dengan lesi kapsul yang
terlepas. Keadaan ini dapat dengan tanpa gejala dalam
waktu lama atau membentuk lagi hubungan dengan brokus
sehingge menjadi peradangan aktif.
Penyakit dapat menyebar melalui getah bening atau
pembuluh darah. Organisme yang lolos dari kelenjar
getah bening akan mencapai aliran darah dalam jumlah
kecil, kadang dapat menimbulkan lesi pada oragan
lain. Jenis
penyeban ini disebut limfohematogen yang biasabya
sembuh sendiri. Penyebaran hematogen biasanya merupakan
fenomena akut yang dapat menyebabkan tuberkulosis
milier.Ini terjadi apabila fokus nekrotik merusak
pembuluh darah sehingga banyak organisme yang masuk
kedalam sistem vaskuler dan tersebar keorgan-organ
lainnya.
F.
Penatalaksanaan1. Penatalaksanaan keperawatan diantaranya dapat dilakukan dengan cara:a. Promotif1. Penyuluhan kepada masyarakat apa itu TBC2. Pemberitahuan baik melalui spanduk/iklan
tentang bahaya TBC, cara penularan, cara
pencegahan, faktor resiko
3. Mensosialisasiklan BCG di
masyarakat. b. Preventif
1. Vaksinasi BCG2. Menggunakan isoniazid (INH)3. Membersihkan lingkungan dari tempat yang kotor dan lembab.4. Bila ada gejala-gejala TBC segera ke
Puskesmas/RS, agar dapat diketahui secara
dini.
2. Penatalaksanaan secara medikDalam pengobatan TB paru dibagi 2 bagian :1. Jangka pendek.
Dengan tata cara pengobatan : setiap hari
dengan jangka waktu 1 – 3 bulan.
* Streptomisin injeksi 750 mg.* Pas 10 mg.* Ethambutol 1000 mg.* Isoniazid 400 mg.
2. Jangka panjangTata cara pengobatan : setiap 2 x seminggu,
selama 13 – 18 bulan, tetapi setelah
perkembangan pengobatan ditemukan terapi.
Terapi TB paru dapat dilakukan dengan minum
obat saja, obat yang diberikan dengan jenis :
* INH.* Rifampicin.* Ethambutol.
Dengan fase selama 2 x seminggu,
dengan lama pengobatan kesembuhan menjadi
6-9 bulan.
3. Dengan menggunakan obat program TB paru
kombipack bila ditemukan dalam pemeriksan
sputum BTA ( + ) dengan kombinasi obat :
* Rifampicin.* Isoniazid (INH).* Ethambutol.* Pyridoxin (B6).
Tujuan pengobatan pada penderita TB Paru selain
untuk mengobati juga mencegah kematian, mencegah
kekambuhan atau resistensi terhadap OAT serta
memutuskan mata rantai penularan. Pengobatan
tuberkulosis terbagi menjadi 2 fase yaitu fase
intensif (2-3 bulan) dan fase lanjutan (4-7 bulan).
Paduan obat yang digunakan terdiri dari obat utama dan
obat tambahan. Jenis obat utama yang digunakan
sesuai dengan rekomendasi WHO
adalah Rifampisin, INH, Pirasinamid,
Streptomisin dan Etambutol. Sedangkan jenis obat
tambahan adalah Kanamisin, Kuinolon, Makrolide dan
Amoksisilin + Asam Klavulanat, derivat Rifampisin/INH.
Untuk keperluan pengobatan perlu dibuat batasan
kasus terlebih dahulu berdasarkan lokasi tuberkulosa,
berat ringannya penyakit, hasil pemeriksaan
bakteriologik, hapusan dahak dan riwayat pengobatan
sebelumnya. Di samping itu perlu pemahaman tentang
strategi penanggulangan TB yang dikenal sebagai
Directly Observed Treatment Short Course (DOTS) yang
direkomendasikan oleh WHO yang terdiri dari lima
komponen yaitu:
1. Adanya komitmen politis berupa dukungan
pengambil keputusan dalam penanggulangan TB.
2. Diagnosis TB melalui pemeriksaan dahak secara
mikroskopik langsung sedang pemeriksaan penunjang
lainnya seperti pemeriksaan radiologis dan kultur
dapat dilaksanakan di unit pelayanan yang memiliki
sarana tersebut.
3. Pengobatan TB dengan paduan OAT jangka pendek
dengan pengawasan langsung oleh Pengawas Menelan
Obat (PMO) khususnya dalam 2 bulan pertama dimana
penderita harus minum obat setiap hari.
4. Kesinambungan ketersediaan paduan OAT jangka pendek yang cukup.5. Pencatatan dan pelaporan yang baku.
Efek Samping OAT :Sebagian besar pasien TB dapat menyelesaikan
pengobatan tanpa efek samping. Namun sebagian kecil
dapat mengalami efek samping, oleh karena itu
pemantauan kemungkinan terjadinya efek samping sangat
penting dilakukan selama pengobatan. Efek samping yang
terjadi dapat ringan atau berat, bila efek samping
ringan dan dapat diatasi dengan obat simtomatik maka
pemberian OAT dapat dilanjutkan.adapun efek samping OAT
antara lain yaitu:
1. Isoniazid (INH) Efek samping ringan dapat berupa tanda-tanda
keracunan pada syaraf tepi, kesemutan, rasa
terbakar di kaki dan nyeri otot. Efek ini dapat
dikurangi dengan pemberian piridoksin dengan dosis
100 mg perhari atau dengan vitamin B kompleks.
Pada keadaan tersebut pengobatan dapat diteruskan.
Kelainan lain ialah menyerupai defisiensi
piridoksin (syndrom pellagra).
Efek samping berat dapat berupa hepatitis imbas
obat yang dapat timbul pada kurang lebih 0,5%
pasien. Bila terjadi hepatitis imbas obat
atau ikterik, hentikan OAT dan pengobatan sesuai
dengan pedoman TB pada keadaan khusus.
2. Rifampisin Efek samping ringan yang dapat terjadi
dan hanya memerlukan pengobatan simtomatik
ialah : Sindrom flu berupa demam, menggigil dan
nyeri tulang, Sindrom perut berupa sakit perut,
mual, tidak nafsu makan, muntah kadang-kadang
diare, Sindrom kulit seperti gatal-gatal
kemerahan
Efek samping yang berat tetapi jarang terjadi ialah :
- Hepatitis imbas obat atau ikterik, bila
terjadi hal tersebut OAT harus distop dulu dan
penatalaksanaan sesuai pedoman TB pada keadaan
khusus
- Purpura, anemia hemolitik yang akut, syok dan
gagal ginjal. Bila salah satu dari gejala ini
terjadi, rifampisin harus segera dihentikan
dan jangan diberikan lagi walaupun gejalanya
telah menghilang
- Sindrom respirasi yang ditandai dengan sesak napas- Rifampisin dapat menyebabkan warna merah pada
air seni, keringat, air mata, air liur. Warna
merah tersebut terjadi karena proses
metabolisme obat dan tidak berbahaya. Hal ini
harus diberitahukan kepada pasien agar
dimengerti dan tidak perlu khawatir.
3. PirazinamidEfek samping utama ialah hepatitis imbas obat
(penatalaksanaan sesuai pedoman TB pada keadaan
khusus). Nyeri sendi juga dapat terjadi (beri
aspirin) dan kadang-kadang dapat menyebabkan
serangan arthritis Gout, hal ini kemungkinan
disebabkan berkurangnya ekskresi dan penimbunan asam
urat. Kadang-kadang terjadi reaksi demam, mual,
kemerahan dan reaksi kulit yang lain.
4. EtambutolEtambutoldapat menyebabkan gangguan penglihatan
berupa berkurangnya ketajaman, buta
warna untuk warna merah dan hijau. Meskipun demikian
keracunan okuler tersebut tergantung pada dosis
yang dipakai, jarang sekali terjadi bila dosisnya
15-25 mg/kg BB perhari atau 30 mg/kg BB yang
diberikan 3 kali seminggu. Gangguan penglihatan akan
kembali normal dalam beberapa minggu setelah obat
dihentikan. Sebaiknya etambutol tidak diberikan pada
anak karena risiko kerusakan okuler sulit untuk
dideteksi
5. StreptomisinEfek samping utama adalah kerusakan syaraf
kedelapan yang berkaitan dengan keseimbangan dan
pendengaran.
Risiko efek samping tersebut akan meningkat
seiring dengan peningkatan dosis yang digunakan dan
umur pasien. Risiko tersebut akan meningkat pada
pasien dengan gangguan fungsi ekskresi ginjal.
Gejala efek samping yang
terlihat ialah telinga mendenging (tinitus),
pusing dan kehilangan keseimbangan.
Keadaan ini dapat dipulihkan bila obat segera
dihentikan atau dosisnya dikurangi 0,25gr. Jika
pengobatan diteruskan maka kerusakan alat
keseimbangan makin parah dan menetap (kehilangan
keseimbangan dan tuli).
Reaksi hipersensitiviti kadang terjadi berupa
demam yang timbul tiba- tiba disertai sakit kepala,
muntah dan eritema pada kulit. Efek samping
sementara dan ringan (jarang terjadi) seperti
kesemutan sekitar mulut dan telinga yang mendenging
dapat terjadi segera setelah suntikan. Bila reaksi
ini mengganggu maka dosis dapat dikurangi 0,25gr.
Streptomisin dapat menembus barrier plasenta
sehingga tidak boleh diberikan pada wanita hamil
sebab dapat merusak syaraf pendengaran janin.
( ht t p: / /ww w .kl i kpdpi.com/kons e nsus / tb / tb.pd f)
H. KONSEP DASAR KEPERAWATAN1) PENGKAJIAN
1. Identitas klien: selain nama klien,
asal kota dan daerah, jumlah keluarga.
2. Keluhan: penyebab klien sampaidibawa ke rumah sakit.3. Riwayat penyakitsekarang:
Tanda dan gejala klinis TB serta terdapat
benjolan/bisul pada tempat- tempat kelenjar
seperti: leher, inguinal, axilla dan sub
mandibula.
4. Riwayatpenyakit dahulu5. Riwayat sosial ekonomidan lingkungan.
Riwayat keluarga.Biasanya keluarga ada yang mempunyaipenyakit yang sama.
Aspek psikososial.Merasa dikucilkan dan tidak dapat
berkomunikasi dengan bebas, menarik diri.
Biasanya pada keluarga yang kurang mampu.Masalah berhubungan dengan kondisi
ekonomi, untuk sembuh perlu waktu yang lama
dan biaya yang banyak.Tidak bersemangat dan
putus harapan.
Lingkungan:Lingkungan kurang sehat (polusi, limbah),
pemukiman yang padat, ventilasi rumah yang
kurang sehingga pertukaran udara kurang,
daerah di dalam rumah lembab, tidak cukup
sinar matahari, jumlah anggota keluarga yang
banyak.
Pola fungsi kesehatan.1) Pola persepsi sehat dan penatalaksanaan kesehatan.
Kurang menerapkan PHBS yang baik, rumah kumuh,
jumlah anggota keluarga banyak, lingkungan dalam
rumah lembab, jendela jarang dibuka sehingga sinar
matahari tidak dapat masuk, ventilasi minim
menybabkan pertukaran udara kurang, sejak kecil
anggita keluarga tidak dibiasakan imunisasi.
2) Pola nutrisi - metabolik.Anoreksia, mual, tidak enak diperut, BB turun,
turgor kulit jelek, kulit kering dan kehilangan
lemak sub kutan, sulit dan sakit menelan.
3) Pola eliminasiPerubahan karakteristik feses dan urine, nyeri
tekan pada kuadran kanan atas dan
hepatomegali, nyeri tekan pada
kuadran kiri atas dan splenomegali.
4) Pola aktifitas – latihanPola aktivitas pada pasien TB Paru mengalami
penurunan karena sesak nafas, mudah lelah,
tachicardia, jika melakukan aktifitas berat
timbul sesak nafas (nafas pendek).
5) Pola tidur dan istirahatsulit tidur, frekwensi tidur berkurang dari
biasanya, sering berkeringat pada malam hari.
6) Pola kognitif – perceptualKadang terdapat nyeri tekan pada nodul limfa,
nyeri tulang umum, sedangkan dalam hal daya panca
indera (perciuman, perabaan, rasa, penglihatan dan
pendengaran) jarang ditemukan adanya gangguan
7) Pola persepsi diriPasien tidak percaya diri, pasif, kadang pemarah,
selain itu Ketakutan dan kecemasan akan muncul pada
penderita TB paru dikarenakan kurangnya
pengetahuan tentang pernyakitnya yang akhirnya
membuat kondisi penderita menjadi perasaan tak
berbedanya dan tak ada harapan. (Marilyn. E.
Doenges, 2000)
8) Pola peran – hubunganPenderita dengan TB paru akan mengalami
gangguan dalam
hal hubungan dan peran yang dikarenakan adanya
isolasi untuk menghindari penularan terhadap
anggota keluarga yang lain. (Marilyn. E.
Doenges,
1999).
Aktivitas/istirahatGejala : kelemahan dankelelahan
Tanda : Kesulitan tidur pada malam atau
demam malam hari dan berkeringat pada malam
hari
Makanan/cairanGejala : Kehilangan nafsu makanTanda : Penurunan BB
Nyeri/kenyamananGejala : Nyeri dada meningkat karena batuk,
gangguan tidur pada malam hari
Tanda : pasien meringis, tidur tidak nyenyak Pernapasan
Gejala : batuk berdarah, Batuk produktif, Sesak nafas, Takipnea
Cardiovaskule
r Gejala : takikardia (Doengoes, 2000)
Pemeriksaan Fisik Inspeksi
Konjungtiva mata pucat karena anemia, malaise,
badan kurus/ berat badan menurun. Bila mengenai
pleura, paru yang sakit terlihat agak
tertinggal dalam pernapasan.
PerkusiTerdengar suara redup terutama pada apeks paru,
bila terdapat kavitas yang cukup besar, perkusi
memberikan suara hipersonar dan timpani. Bila
mengenai pleura, perkusi memberikan suara
pekak.
AuskultasiTerdengar suara napas bronchial. Akan
didapatkan suara napas tambahan berupa rhonci
basah, kasar dan nyaring. Tetapi bila
infiltrasi ini diliputi oleh penebalan pleura,
suara napas menjadi vesikuler melemah. Bila
terdapat kavitas yang cukup
besar, auskultasi memberikan suara
amforik. Bila mengenaipleura,
auskultasi memberikan suara napas
yang lemah sampai tidak terdengar sama
sekali.
Palpasi
badan teraba hangat(demam)
Pemeriksaan Diagnostika. Pemeriksaan Laboratorium
Kultur Sputum : Positif untuk Mycobacterium tuberculosis pada tahap aktif penyakit
Ziehl-Neelsen (pemakaian asam cepat pada gelaskaca untuk usapan cairan darah) : Positif untukbasil asam-cepat.
Tes kulit (Mantoux, potongan Vollmer) : Reaksi positif (area indurasi
10 mm atau lebih besar, terjadi 48-72 jam
setelah injeksi intradcrmal antigen)
menunjukkan infeksi masa lalu dan adanya
antibodi tetapi tidak secara berarti
menunjukkan penyakit aktif. Reaksi bermakna
pada pasien yang secara klinik sakit berarti
bahwa TB aktif tidak dapat diturunkan atau
infeksi disebabkan oleh mikobakterium yang
berbeda.
Anemia bila penyakit berjalan menahun Leukosit ringan dengan predominasi limfosit LED meningkat terutama pada fase akut
umumnya nilai tersebut kembali normal pada tahap penyembuhan.
GDA : mungkin abnormal, tergantung lokasi, berat dan sisa kerusakan paru.
Biopsi jarum pada jaringan paru : Positif untukgranuloma TB; adanya sel raksasa menunjukkan nekrosis.
Elektrolit : Dapat tak normal tergantung padalokasi dan beratnya infeksi; contoh
hiponatremia disebabkan oleh tak normalnya retensiair dapat ditemukan pada TB
paru kronis luas. b. Radiologi
Foto thorax : Infiltrasi lesi awal pada area paru atas simpanan kalsium lesi sembuh primer atau efusi cairan perubahan menunjukan lebih luasTB dapat termasuk rongga akan fibrosa.Perubahan mengindikasikan
TB yang lebih berat dapat mencakup area
berlubang dan fibrous. Pada foto thorax tampak
pada sisi yang sakit bayangan hitam dan
diafragma menonjol ke atas.
Bronchografi: merupakan pemeriksaankhusus untuk melihat
kerusakan bronchus atau kerusakan paru karena TB.
Gambaran radiologi lain yang sering menyertai TBC adalah penebalan pleura, efusi pleura atau empisema, penumothoraks(bayangan hitam radio lusen dipinggir
paru atau pleura). c. Pemeriksaan fungsi
paru
Penurunan kualitas vital, peningkatan ruang
mati, peningkatan rasio udara residu: kapasitas
paru total dan penurunan saturasi oksigen
sekunder terhadap infiltrasi parenkim/fibrosis,
kehilangan jaringan paru dan penyakit pleural.
Data Subyektif Pasien mengeluh panas Batuk/batuk berdarah Sesak bernafas Nyeri dada Malaise dan kelelahan
Data Obyektif Ronchi basah, kasar dan nyaring. Hipersonor/timpani bila terdapat kavitas
yang cukup dan pada auskultasi memberi
suara limforik.
Atropi dan retraksi interkostal pada keadaan lanjut dan fibrosis. Bila mengenai pleura terjadi efusi pleura
(perkusi memberikan suara pekak)
Pembesaran kelenjar biasanya multipel. Benjolan/pembesaran kelenjar pada leher
(servikal), axilla, inguinal dan sub
mandibula.
Kadang terjadi abses.
2) Diagnosa Keperawatan yang Mungkin Muncul1. Resiko tinggi penyebaran infeksi berhubungan
dengan adanya infeksi kuman tuberkulosis
2. Bersihan jalan napas tidak efektif
berhubungan dengan sekret kental atau
sekret darah, kelemahan, upaya
batuk buruk, edema
trakeal/faringeal.
3. Gangguan pertukaran gas
berhubungan dengan berkurangnya
keefektifan permukaan paru, atelektasis,
kerusakan membran alveolar kapiler, sekret yang
kental, edema bronchial.
4. Gangguan keseimbangan nutrisi, kurang dari
kebutuhan berhubungan dengan kelelahan, batuk
yang sering, adanya produksi sputum,
dispnea, anoreksia, penurunan kemampuan
finansial.
5. Nyeri akut berhubungan dengan inflamasi paru,batuk menetap.6. Hipertermi berhubungan dengan proses inflamasi aktif.7. Intoleransi aktivitas berhubungan dengan
ketidakseimbangan antara suplai dan kebutuhan
oksigen.
8. Kurang pengetahuan tentang kondisi,
pengobatan, pencegahan berhubungan
dengan tidak ada yang menerangkan, informasi
yang tidak akurat, terbatasnya
pengetahuan/kognitif
3) Rencana TindakanDx 1
Resiko tinggi penyebaran infeksi berhubungan
dengan adanya infeksi kuman tuberkulosis.
Tujuan: Tujuan: Tidak terjadi penyebaran
infeksi setelah dilakukan tindakan keperawatan
dalam waktu 3x 24 jam.
Kriteria Hasil :
- Klien mengidentifikasi interfensiuntuk mencegahresiko penyebaran
infeksi
- Klien menunjukkan teknik untuk melakukan perubahan pola hidup dalam melakkan lingkungan yangnyaman.
- TB yang diderita klien berkurang/ sembuhIntervensi
Intervensi1. Kaji patologi penyakit dan potensial
penyebaran infeksi melalui droplet udara selama
batuk, bersin,meludah, bicara, tertawa ataupun
menyanyi. Untuk Membantu pasien menyadari/ menerima
perlunya mematuhi program pengobatan untukmencegah
pengaktifan berrulang. Pemahaman
bagaimana penyakit disebarkan dan
kesadarankemungkinan tranmisi membantu pasien / orang
terdekat untuk mengambil langkah mencegah infeksike orang
lain
2. Identifikasi orang lain yang beresiko, contoh
anggota rumah, sahabat karib, dan tetangga.
Orang-orang yang terpajan ini perlu program terapi obat
untuk mencegah penyebaran/ terjadinya infeksi.
3. Anjurkan pasien untuk batuk/ bersin dan
mengeluarkan dahak pada tisu, menghindari
meludahsembarangan, kaji pembuangan tisu sekali
pakai dan teknik mencuci tangan yang tepat.
Dorong untukmengulangi demonstrasi.
Perilaku yang diperlukan untuk melakukan pencegahan
penyebaran infeksi.
4. Kaji tindakan kontrol infeksi sementara, contoh
masker/ isolasi pernafasan.
Dapat membantu menurunkan rasa terisolasi pasien an
membuang stigma sosial sehubungandengan penyakit menular.
5. Observasi TTV (suhu tubuh).Untuk mengetahui keadaan umum klien karena reaksi demam
indikator adanya infeksi lanjut.
6. Identifikasi faktor resiko individu terhadap
pengaktifan berulang tuberkolusis, contoh
tahanan bawah gunakan obat penekan imun adanya
dibetes militus, kanker, kalium.
7. Pengetahuan tentang faktor ini membantu pasien untuk
mengubah pola hidup dan menghindarimenurunkan insiden
eksaserbasi.
8. Tekankan pentingnya tidak menghentikan terapi obat.
Periode singkat berakhir 2-3 hari setelah kemoterapi awal, tetapi
pada adanya rongga/ penyakitluas sedang, resiko penyebaran
infeksi dapat berlanjut sampai 3 bulan.
9. Dorong memilih/ mencerna makanan
seimbang, berikan sering makanan
kecil dan makanan besardalam jumlah yang tepat.
Adanya anoreksia dan malnutrisi sebelumnya merendahkan
tahanan terhadap proses infeksi danmengganggu
penyembuhan.
10. Kolaborasi dengan dokter tentang pengobatan danterapi.
Untuk mempercepat penyembuhaninfeksi.
Dx 2Bersihan jalan napas tidak efektif berhubungan
dengan sekret kental atau sekret darah,
kelemahan, upaya batuk buruk, edema
trakeal/faringeal.
Tujuan: Setelah dilakukan asuhan keperawatan
selama 2x30 menit, diharapkan bersihan jalan
napas pasien efektif dengan kriteria hasil :
- pasien melaporkan sesakberkurang- pernafasanteratur- ekspandi dinding dadasimetris- ronchitidak ada- sputum berkurang atautidak ada- frekuensi nafas normal
(16-24)x/menit
IntervensiMandiri1) Auskultasi suara nafas, perhatikanbunyi nafas abnormal
Untuk mengidentifikasi kelainan pernafasan berhubungan
dengan obstruksi jalan napas
2) Monitor usaha pernafasan, pengembangan dada,
dan keteraturan Untuk menentukan intervensi yang
tepat dan mengidentifikasi derajat kelainan pernafasan
3) Observasi produksi sputum, muntahan, ataulidah jatuh ke belakang
Merupakan indikasi dari kerusakan jaringan otak
4) Pantau tanda-tanda vital terutamafrekuensi pernapasan
Untuk mengetahui keadaan umumpasien
5) Berikan posisi semifowler jika tidak ada kontraindikasi
Meningkatkan ekspansi paruoptimal
6) Ajarkan klien napas dalam dan batuk
efektif jika dalam keadaan sadar
Batuk efektif akan membantu dalam pengeluaran secret
sehingga jalannafas klien kembali efektif
7) Berikan klien air putih hangat sesuai
kebutuhan jika tidak ada kontraindikasi
Untuk meningkatkan rasa nyaman pasien dan
membantu pengeluaran sekret
8) Lakukan fisioterapi dada sesuai indikasiFisioterapi dada terdiri dari postural drainase, perkusi dan
fibrasi yang dapat membantu dalam pengeluaran sekret
klien sehingga jalan nafas klien kembali efektif
9) Lakukan suction bila perluMembantu dalam pengeluaran sekret klien sehingga jalan
nafas klien kembali efektif secara mekanik
10) Lakukan pemasangan selang orofaringeal sesuai indikasi
Membantu membebaskan jalannapas
Kolaborasia. Berikan O2 sesuai indikasi
Memenuhi kebutuhanO2
b. Berikan obat sesuai indikasi misalnya
bronkodilator, mukolitik, antibiotik, atau
steroid
Membantu membebaskan jalan napas secara
kimiawi
Dx 3Gangguan pertukaran gas berhubungan dengan
berkurangnya keefektifan kerusakan membran
alveolar kapiler.
Tujuan:Setelah diberikan askep selama
2x30 menit diharapkan pertukaran gas
kembali efektif dengan kriteria :
Pasien melaporkan keluhan sesak berkurang
Pasien melaporkan tidakletih atau lemas Napasteratur Tanda vitalstabil Hasil AGD dalam batas normal (PCO2 : 35-45mmHg, PO2 : 95-
100 mmH
Intervensi :
Mandiri
1. Mengkaji frekuensi dan kedalaman pernafasan.
Catat penggunaan otot aksesori, napas bibir,
ketidak mampuan berbicara / berbincang
Berguna dalam evaluasi derajat distress pernapasan atau
kronisnya proses penyakit
2. Mengobservasi warna kulit, membran
mukosa dan kuku, serta mencatatadanya
sianosis perifer (kuku) atau
sianosis pusat (circumoral).
Sianosis kuku menggambarkan vasokontriksi/respon tubuh
terhadap demam. Sianosis cuping hidung, membran mukosa,
dan kulit sekitar mulut dapat mengindikasikan adanya
hipoksemia sistemik
3. Mengobservasi kondisi yang
memburuk. Mencatat adanya
hipotensi,pucat, cyanosis, perubahan dalam
tingkat kesadaran, serta dispnea berat dan
kelemahan.
Mencegah kelelahan dan mengurangi komsumsi oksigen
untuk memfasilitasi resolusi infeksi.
4. Menyiapkan untuk dilakukan
tindakan keperawatan kritis
jika diindikasikan
Shock dan oedema paru-paru merupakan penyebab yang sering
menyebabkan kematian memerlukan intervensi medis
secepatnya. Intubasi dan ventilasi mekanis dilakukan pada
kondisi insufisiensi respirasi berat.
Kolaborasi1) Memberikan terapi oksigen sesuai kebutuhan,
misalnya: nasal kanul dan masker
Pemberian terapi oksigen untuk menjaga PaO2 diatas 60
mmHg, oksigen yang diberikan sesuai dengan toleransi dengan
pasien
2) Memonitor ABGs, pulse oximetry.Untuk memantau perubahan proses penyakit dan
memfasilitasi perubahan
Dx 4Gangguan keseimbangan nutrisi, kurang dari
kebutuhan berhubungan dengan mual muntah dan
intake tidak adekuat.
Tujuan: Setelah diberikan tindakan keperawatan
diharapkan kebutuhan nutrisi adekuat,
dengan kriteria hasil:
Menunjukkan berat badan meningkatmencapai tujuan dengan nilai
laboratoriurn normal dan bebas tanda malnutrisi.
Melakukan perubahan pola hidup untuk meningkatkan dan mempertahankan berat badan yang tepat.
Intervensi:Mandiri1. Catat status nutrisi pasien: turgor kulit,
timbang berat badan, integritas mukosa mulut,
kemampuan menelan, adanya bising usus, riwayat
mual/rnuntah atau diare.
Berguna dalam mendefinisikan derajat masalah dan
intervensi yang tepat
2. Kaji ulang pola diet pasien yang disukai/tidak disukai.
Membantu intervensi kebutuhan yang spesifik, meningkatkan
intake diet pasien.
3. Monitor intake dan output secara periodik.Mengukur keefektifan nutrisi dan cairan.
4. Catat adanya anoreksia, mual,
muntah, dan tetapkan jika ada
hubungannya dengan medikasi. Awasi frekuensi,
volume, konsistensi Buang Air Besar (BAB).
Dapat menentukan jenis diet dan mengidentifikasi pemecahan
masalah untuk meningkatkan intake nutrisi.
5. Anjurkan bedrest.Membantu menghemat energi khusus saat demam terjadi
peningkatan metabolik.
6. Lakukan perawatan mulut sebelum dan sesudah tindakan pernapasan.
Mengurangi rasa tidak enak dari sputum atau obat-obat
yang digunakan yang dapat merangsang muntah.
7. Anjurkan makan sedikit dan sering dengan
makanan tinggi protein dan karbohidrat.
Memaksimalkan intake nutrisi dan menurunkan iritasi gaster.
Kolaborasi:1. Rujuk ke ahli gizi untuk menentukan komposisi diet.
Memberikan bantuan dalarn perencaaan diet dengan nutrisi
adekuat unruk kebutuhan metabolik dan diet.
2. Awasi pemeriksaan laboratorium. (BUN, protein serum, dan albumin).
Nilai rendah menunjukkan malnutrisi dan perubahan program terapi.
Dx 5Nyeri akut berhubungan dengan inflamasi paru, batukmenetapTujuan:Setelah diberikan tindakan keperawatan rasa
nyeridapat berkurang atau terkontrol, dengan KH:
Menyatakan nyeri berkurang atau terkontrol
Pasien tampak rileksIntervensi:Mandiri1. Observasi karakteristik nyeri, mis tajam,
konstan , ditusuk. Selidiki perubahan karakter
/lokasi/intensitas nyeri.
Nyeri merupakan respon subjekstif yang dapat diukur
2. Pantau TTVPerubahan frekuensi jantung TD menunjukan bahwa pasien
mengalami nyeri, khususnya bila alasan untuk perubahan
tanda vital telah terlihat.
3. Berikan tindakan nyaman mis, pijatan
punggung, perubahan posisi, musik tenang,
relaksasi/latihan nafas
Tindakan non analgesik diberikan dengan sentuhan lembut
dapat menghilangkan ketidaknyamanan dan
memperbesar efek terapi analgesik.
4. Tawarkan pembersihan mulut dengan sering.Pernafasan mulut dan terapi oksigen dapat mengiritasi dan
mengeringkan membran mukosa, potensial ketidaknyamanan
umum.
5. Anjurkan dan bantu pasien dalam teknik
menekan dada selama episode batuk.
Alat untuk mengontrol ketidaknyamanan dada
sementara meningkatkan keefektifan upaya batuk.
Kloaborasi1. Kolaborasi dalam pemberian analgesik sesuai indikasi
Obat ini dapat digunakan untuk menekan batuk non produktif,
meningkatkan kenyamanan
Dx 6Hipertermi berhubungan dengan proses inflamasi aktif.Tujuan :Setelah dilakukan tindakan keperawatan selama
1x24 jam diharapkan hipertermi dapat diatasi,
dengan kriteria hasil :
- Pasien melaporkan panasbadannya turun.- Kulit tidakmerah.- Suhu dalam rentang normal :36,5-37,70C.- Nadi dalam batas normal :60-100 x/menit.- Tekanan darah dalam batas normal :120/110-90/70 mmHg.- RR dalam batas normal :16-20x/menit.
Intervensi :Mandiri
1) Pantau TTVUntuk mengetahui keadaan umum pasien
2) Observasi suhu kulit dan catat keluhan demamUntuk mengetahui peningkatan suhu tubuh pasien
3) Berikan masukan cairan sesuai
kebutuhan perhari, kecuali ada
kontraindikasi.
Untuk menanggulangi terjadinya syok hipovolemi
4) Berikan kompres air
biasa/hangat Untuk
menurunkan suhu tubuh
Kolaborasi1) Kolaborasi pemberian cairan IV.
Untuk menanggulangi terjadinya syok hipovolemi
2) Kolaborasi pemberian obat antipiretikUntuk menurunkan suhu tubuh yang bekerja langsung di hipotalamus
Dx 7Intoleransi aktivitas berhubungan dengan ketidak
seimbangan antara suplai dan kebutuhan oksigen.
Tujuan:Setelah diberikan tindakan keperawatan
pasien diharapkan mampu melakukan aktivitas
dalam batas yang ditoleransi dengan kriteria
hasil:
Melaporkan atau menunjukan peningkatantoleransi terhadap aktivitas yang dapat diukurdengan adanya dispnea, kelemahan berlebihan, dantanda vital dalam rentan normal.
Intervensi:1. Evaluasi respon pasien terhadap
aktivitas. Catat laporan dispnea,
peningkatan kelemahan atau kelelahan.
Menetapkan kemampuanatau kebutuhan pasien
memudahkan pemilihan intervensi
2. Berikan lingkungan tenang dan batasi
pengunjung selama fase akut sesuai indikasi.
Menurunkan stress dan rangsanagn berlebihan,
meningkatkan istirahat
3. Jelaskan pentingnya istirahat dalam rencana
pengobatan dan perlunya keseimbangan aktivitas
dan istirahat.
Tirah baring dipertahankan selama fase akut untuk
menurunkan kebutuhan metabolic, menghemat energy untuk
penyembuhan.
4. Bantu pasien memilih posisinyaman untuk istirahat.
Pasien mungkin nyaman dengan kepala tinggi, tidur di
kursi atau menunduk ke depan meja atau bantal.
5. Bantu aktivitas perawatan diri yang
diperlukan. Berikan kemajuan peningkatan
aktivitas selama fase penyembuhan.
Meminimalkan kelelahan dan membantu keseimbangan
suplai dan kebutuhan oksigen.
Dx8Kurang pengetahuan tentang kondisi,
pengobatan, pencegahan berhubungan
dengan tidak ada yang menerangkan, informasi yang
tidak akurat, terbatasnya pengetahuan/kognitif
Tujuan:Setelah diberikan tindakan keperawatan tingkat
pengetahuan pasien meningkat, dengan kriteria
hasil:
Menyatakan pemahaman proses
penyakit/prognosisdan
kebutuhan pengobatan.
Melakukan perubahan prilaku dan polahidup unruk memperbaikikesehatan umurn dan
menurunkan resiko pengaktifanulang
luberkulosis paru.Mengidentifikasi gejala yang mernerlukan
Menerima perawatan kesehatan adekuat.
Intervensi1. Kaji ulang kemampuan belajar pasien
misalnya: perhatian, kelelahan, tingkat
partisipasi, lingkungan belajar, tingkat
pengetahuan, media, orang dipercaya.
Kemampuan belajar berkaitan dengan keadaan emosi dan
kesiapan fisik. Keberhasilan tergantung pada kemarnpuan
pasien.
2. Berikan Informasi yang spesifik dalam bentuk tulisan misalnya:
jadwal minumobat.Informasi tertulis dapat membantu mengingatkanpasien.
3. Jelaskan penatalaksanaan obat:
dosis, frekuensi, tindakan
dan perlunya terapi dalam jangka waktu
lama. Ulangi penyuluhan tentang interaksi obat
Tuberkulosis dengan obat lain.
Meningkatkan partisipasi pasien mematuhi aturan terapi dan
mencegah putus obat.
4. Jelaskan tentang efek samping obat:
mulut kering, konstipasi, gangguan
penglihatan, sakit kepala, peningkatan tekanan
darah. Mencegah keraguan terhadap pengobatan sehingga
mampu menjalani terapi.
5. Anjurkan pasien untuk tidak minurn alkoholjika sedang terapi INH.
Kebiasaan minurn alkohol berkaitan dengan terjadinyahepatitis
6. Rujuk perneriksaan mata saat mulai dan menjalani terapi etambutol.
Efek samping etambutol: menurunkan visus, kurang mampu
melihat warna hijau.
7. Berikan gambaran tentang
pekerjaan yang berisiko
terhadap penyakitnya misalnya: bekerja
di pengecoran logam, pertambangan, pengecatan..
Debu silikon beresiko keracunan silikon yang mengganggu
fungsi paru/bronkus.
8. Review tentang cara penularan Tuberkulosisdan resiko kambuh lagi.
Pengetahuan yang cukup dapat mengurangi resiko
penularan/ kambuh kembali. Komplikasi Tuberkulosis: formasi
abses, empisema, pneumotorak, fibrosis, efusi
pleura, empierna, bronkiektasis,
hernoptisis, u1serasi Gastro, Instestinal, fistula
bronkopleural, Tuberkulosis laring, dan penularan
kuman.
4) EvaluasiDx 1 : Bersihan jalan nafas pasien kembali efektifDx 2 : pertukaran gas pasien efektifDx 3 : Nutrisi terpenuhi/ adekuatDx 4 : Nyeri berkurang atau hilangDx 5 : Suhu tubuh pasien kembali normalDx 6 : Klien dapat beraktivitas tanpa kelelahanDx 7 : Klien tahu dan mengerti tentang penyakit serta pengobatannya
DAFTAR PUSTAKA
Anonim, 2012, Asuhan Keperawatan Tb Paru, diakses tanggal 30 Oktober 2012 jam 09.03 dari ht t p: / /akp e rp e mprov.ja t e n g p r ov . g o .id/
Anonim. 2002. Tuberkulosis Pedoman diagnosis &Penatalaksanaan Di Indonesia. diaksestanggal 30
Oktober 2012 jam 10.15dari ht t p: / /ww w .kl i kpdpi.co m /
kons e nsus / tb / tb.pdf 20 0 2
Barbara, C.L., 1996, Perawatan Medikal Bedah (suatupendekatan proses keperawatan), Bandung
Dewi, Kusma . 2011. Laporan Pendahuluan Pada Pasien DenganTuberkulosis Paru. Diakses tanggal 30
Oktober 2012 jam 10.15 dariht t p: / /ww w .sc r ibd.com /doc/52033675/
Doengoes, Marylinn E. 2000. Rencana Asuhan Keperawatan:Pedoman untuk Perencanaan dan Pendokumentasian PerawatanPasien, Ed. 3, EGC: Jakarta.
Mansjoer, Arif. 1999. Kapita Selekta Kedokteran Jilid I. Jakarta:Media
Aeculapius
Nanda.2005.Panduan Diagnosa Keperawatan Nanda definisi dan Klasifikasi
2005-2006. Editor : Budi Sentosa.Jakarta:Prima Medika
Price, S.A, 2005, Patofisiologi : Konsep Klinis Proses-ProsesPenyakit, Jakarta : EGC
Smeltzer, C.S.2001. Buku Ajar Keperawatan Medikal Bedah Brunner dan
Suddarth. Edisi 8. Jakarta : EGC
Sudoyo dkk. 2007. Buku Ajar Ilmu Penyakit Dalam Jilid II Edisi IV.Jakarta: FKUI.