Translate RSI
-
Upload
ayu-yuliantari -
Category
Documents
-
view
56 -
download
4
description
Transcript of Translate RSI

Dokter kegawatdaruratan melakukan berbagai prosedur untuk menyelamatkan nyawa setiap
hari, namun, tidak ada yang lebih penting dibandingkan penatalaksanaan jalan nafas yang
efektif. Gangguan pada saluran napas adalah salah satu penyebab tersering dari angka
kesakitan dan kematian pada anak-anak yang mengalami penyakit yang parah atau cedera.
Hal ini dapat terjadi mendadak, tanpa peringatan apapun, dan membutuhkan tindakan segera,
oleh karena itu, semua dokter kegawatdaruratan harus memiliki pengetahuan tentang
pengelolaan jalan napas dengan menggunakan metode rapid sequence intubation (RSI) dan
teknik alternatif lainnya. Terlebih dahulu seorang dokter harus mengetahui perbedaan antara
saluran nafas orang dewasa dengan anak, indikasi dari RSI, karakteristik dari terjadinya
gangguan pada saluran nafas, pemilihan yang sesuai terhadap penggunaan obat sedatif dan
muscle relaxan, mekanisme untuk mengkonfirmasikan penempatan alat pada saluran napas
yang tepat, serta alternatif lain yang memungkinkan ketika RSI tidak berhasil.
Pendahuluan
Tujuan dari RSI adalah untuk menimbulkan keadaan tidak sadar dan menghambat sistem
neuromuskular, sehingga memungkinkan untuk dilakukan intubasi endotrakeal tanpa
menimbulkan ventilasi tekanan positif (VTP) . Mencegah terjadinya VTP sangatlah penting
dalam situasi darurat, karena semua pasien dianggap memiliki lambung yang penuh, sehingga
meningkatkan risiko terjadinya aspirasi isi lambung. Selain itu, tujuan dari RSI adalah untuk
menurunkan respon fisiologis tubuh terhadap laringoskopi, sehingga pemberian agen
farmakologis ajuvan dapat diberikan untuk mencegah terjadinya bradikardi dan peningkatan
tekanan intrakranial (TIK) . Sekitar setengah dari RSI dilakukan pada keadaan traumatis,
sementara sisanya dilakukan dalam keadaan darurat medis seperti kejang, depresi status
mental (ingestions), dan asma. Sebanyak dua puluh lima persen ,RSI dilakukan pada pasien
cedera kepala. Anak yang berusia lebih tua dan pasien trauma lebih sering diintubasi dengan
RSI dibandingkan dengan anak berusia lebih muda serta pasien dengan penyakit medis.
Dalam sebuah penelitian, kurang dari 40% diperlukan penggunaan obat-obatan sedatif pada
anak-anak di bawah usia 1 tahun.
Berdasarkan panduan American Heart Association Pediatric Advanced Life Support
(PALS) , indikasi penggunaan RSI meliputi ketidakadekuatan sistem saraf pusat mengatur
pernapasan sehingga mengakibatkan hipoventilasi, obstruksi saluran napas secara fungsional
atau anatomis, hilangnya refleks protektif pada saluran napas seperti batuk atau refleks
muntah, serta meningkatnya usaha nafas akibat dari kelelahan dan gagal nafas . RSI juga
diindikasikan ketika saluran napas yang stabil dengan ventilasi terkontrol diperlukan dalam
keadaan cedera kepala, sedasi untuk studi diagnostik, dan sebagai persiapan untuk transport

pasien. RSI lebih cepat dan lebih aman dibandingkan bentuk-bentuk lain dari intubasi
paralisis pada orang dewasa dan anak-anak yang tidak menggunakan pra-intubasi paralisis.
Sebaliknya, RSI tidak diindikasikan pada keadaan cardiac arrest, seperti pasien yang
mendapatkan tindakan resusitasi jantung paru (RJP) tidak memerlukan sedasi atau muscle
relaxan. Selain itu, RSI merupakan bukan pilihan terbaik pada pasien yang dapat bernapas
spontan dengan ventilasi yang adekuat, orang-orang dengan trauma pada wajah atau laring,
pasien dengan obstruksi jalan napas atas, orang-orang dengan kelainan anatomi pada wajah
atau saluran napas , pasien yang memerlukan akses IV (misalnya, pasien dengan epiglotitis),
dan pada pasien dimana penggunaan mask ventilation atau intubasi kemungkinan tidak
berhasil dilakukan.
RSI meliputi enam langkah yang berbeda untuk keberhasilan manajemen jalan nafas dan
penempatan tabung endotrakeal ("6 Ps"). Setiap langkah sangatlah penting dan tidak dapat
diabaikan. Adapun langkah-langkahnya ialah:
• Preparation
• Preoxygenation
• Pretreatment
• Paralysis with induction
• Placement of the tube
• Post-intubation management
Langkah pertama dalam persiapan meliputi memahami perbedaan anatomi dan fisiologi
antara pasien anak dan dewasa. Secara anatomis, pasien anak memiliki oksiput lebih
menonjol yang menyebabkan fleksi pada leher ketika pasien terlentang, sehingga terjadi
obstruksi jalan napas mekanik. Obstruksi ini dapat dihilangkan dengan menempatkan
gulungan handuk di bawah di bahu atau mengangkat bahu anak secara lembut oleh orang
kedua , sehingga menyebabkan ekstensi pada leher. Chin-Lift atau jaw-thrust manuver juga
dapat dimanfaatkan dalam mengurangi terjadi obstruksi jalan napas. The chin lift dilakukan
dengan cara satu tangan diletakan pada dahi untuk memiringkan kepala ke belakang dan jari
tangan lain diletakan pada bagian dagu, memaksanya mandibula ke atas dan ke arah luar,
sehingga mengangkat lidah dari bagian belakang tenggorokan. Jaw thrust dilakukan dengan
ibu jari untuk mendorong aspek posterior dari mandibula ke atas, sehingga menarik lidah ke
depan dan mencegah terjadinnya penyumbatan jalan napas. Jaw thrust adalah manuver pada
pasien dengan dugaan cedera pada tulang leher (c-spine injury).
Perbedaan anatomi lainnya antara anak-anak dan orang dewasa meliputi lidah pada pasien
anak relatif lebih besar dan cuping hidung relatif lebih kecil, hal tersebut dapat meningkatkan

terjadinya tahanan aliran udara. Untuk mengurangi tahanan aliran udara, dokter harus selalu
ingat untuk melakukan baging pada pasien dengan membuat kontak yang sesuai antara mask
dengan struktur tulang wajah, dengan menghindari kontak dengan jaringan lunak. Selain itu,
perbedaan anatomis penting ialah laring pada pasien anak lebih tinggi dan lebih anterior
dibandingkan pada orang dewasa, sehingga menyebabkan visualisasi pita suara pada anak
menjadi lebih sulit. Perbedaan anatomi lain yaitu terletak pada trakea, dimana trakea pada
pasien anak lebih pendek, sehingga meningkatkan risiko terjadinya intubasi bronchial. Selain
itu, bagian tersempit dari trakea pada anak ialah kartilago krikoid, sedangkan pita suara
merupakan bagian tersempit pada orang dewasa. Ketika semua perbedaan anatomi tersebut
digabungkan dengan fakta bahwa epiglotis anak lebih panjang, lebih lembut, dan lebih tinggi
dari pada orang dewasa, menjadi jelas bahwa RSI lebih sulit dilakukan pada anak-anak
dibandingkan dengan orang dewasa.
Dalam hal perbedaan fisiologis, anak mengalami desaturasi oksigen pada arteri lebih
cepat daripada orang dewasa. Pada saat istirahat, bayi dan anak-anak dapat mengkonsumsi
dua sampai tiga kali lebih banyak oksigen per kilogram berat badan dibandingkan orang
dewasa sebagai akibat dari basal metabolisme rate yang lebih tinggi. Pada anak-anak juga
terjadi pengurangan kapasitas total paru-paru, peningkatan laju pernapasan , dan penurunan
elastis coil paru-paru menurun dalam keadaan dibius atau paralisis. Pada bayi atau anak
terjadi peningkatan konsumsi oksigen dan penurunan penyimpanan oksigen yang
mengakibatkan desaturasion oksigen rate menjadi lebih cepat sehingga terjadi hipoksemia,
dimana keadaan tersebut akan diperburuk oleh penyakit paru-paru yang sudah ada
sebelumnya.
Setelah menguasai perbedaan anatomi dan fisiologi antara anak-anak dan orang dewasa,
langkah berikutnya dalam persiapan yaitu meliputi anamnesis dan pemeriksaan fisik yang
baik, yang bertujuan untuk membantu menentukan pilihan pengobatan dan menilai potensi
kesulitan pada jalan nafas. Singkatan "AMPLE" dapat digunakan untuk memperoleh data
yang sesuai pada anamnesis:
• Allergies,
• Medications,
• Past medical history,
• Last meal, and
• Events leading up to the intubation.

Informasi penting dari anamnesis termasuk riwayat penyakit malignant hyperthermia,
distrofi otot, atau gagal ginjal pada diri pasien atau keluarga. Informasi tentang perkiraan
waktu makan terakhir pasien dapat memprediksi risiko aspirasi selama RSI. Peristiwa
sebelum dilakukan intubasi akan membantu menentukan apakah pelindung kepala pada
trauma dan / atau imobilisasi c-spine akan diperlukan.
Setelah melakukan anamnesis AMPLE diperoleh, pemeriksaan fisik pertama harus fokus
pada inspeksi keseluruhan dari anak , mencari tanda-tanda kesulitan dari jalan napas yang
jelas - misalnya trauma wajah . Pemeriksaan mulut dan orofaring memberikan informasi
lebih lanjut tentang kesulitan intubasi . Oral opening yang kecil dengan lidah besar dapat
memprediksi terjadinya kesulitan jalan napas sulit dikarenakan tidak cukup ruang untuk
menampung semua peralatan intubasi dan terjadi obstruksi dari lidah selama dilakukan
ventilasi dengan menggunakan masker. Rahang dan leher pendek, gigi depan yang besar,
obesitas, edema laring, benda asing, dan c-spine imobilitas juga merupakan prediktor
terjadinya kesulitan jalan nafas. Ketidakselarasan antara mulut, faring, laring dengan
mandibula dan leher yang pendek dapat menyebabkan laring menjadi lebih anterior dan
tinggi, menyebabkan intubasi menjadi sangat sulit.
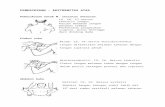
Klasifikasi Mallampati dapat digunakan untuk memprediksi sulitnya akses jalan nafas
dengan melakukan visualisasi terhadap orofaring. Tingkat kesulitan dibagi menjadi empat
kelas mulai dari kelas I, dengan visualisasi lengkap dari uvula, tonsil, dan palatum mole,
untuk kelas IV, dengan visualisasi hanya palatum durum saja. (Lihat Gambar 1.) Prediktor
lain dari kesulitan jalan nafas yaitu jarak thyromental (jarak dari kartilago tiroid ke dagu) dan
keterbatasan mobilisasi dari leher (evaluasi maksimal perpanjangan atlanto-oksipital).
Levitan, et al, menunjukkan dalam studi retrospektif mereka bahwa skor Mallampati, jarak
thyromental, dan mobilitas leher sulit untuk dinilai pada pasien anak karena banyak anak-
anak tidak dapat mengikuti perintah sederhana, serta imobilisasi c-spine dapat menghalangi
penilaian mobilitas dari leher.
Langkah terakhir dalam persiapan pemasangan intubasi meliputi persiapan alat-alat yang
mungkin diperlukan untuk RSI. Peralatan yang diperlukan meliputi alat penghisap (suction),
oksigen melalui masker non - rebreather, akses IV, laringoskop, bag-valve-mask otomatis,
perangkat konfirmasi sekunder seperti end tidal-CO2 detector, tabung endotrakeal (ETT)
dengan stylet, jarum suntik 10 ml, medikamentosa intubasi, dan perangkat alternatif untuk
jalan napas. Dalam keadaan ideal, tim pelaksana intubasi harus terdiri dari minimal 3 orang
personil yang sudah memiliki peran masing-masing. Orang pertama berdiri pada bagian
kepala tempat tidur, bertanggung jawab untuk mengelola jalan napas . Orang kedua

mengelola obat-obatan, dan orang ketiga melakukan manuver Sellick (memberikan tekanan
ke kartilago krikoid, untuk menekan kerongkongan) dan memonitor tanda-tanda vital. Tim
intubasi harus mendapatkan akses IV dan memonitor frekuensi jantung, tekanan darah,
frekuensi pernapasan, dan saturasi oksigen.
Ketika memilih kateter untuk suction, aturan praktis untuk memilih kateter adalah
diameter kateter harus dua kali dari ukuran ETT. (Lebih lanjut tentang memilih ETTs ada
pada penjelasan dibawah). Lebih baik lagi jika menyediuakan kateter Yankauer untuk
membersihkan darah dan sekresi dari mulut. Laringoskop dapat dirakit dengan salah satu dari
dua jenis bilah. The Miller, atau bilah lurus, digunakan dengan menempatkan ujung pisau
untuk mengangkat epiglotis dan kemudian melihat pembukaan glotis. Macintosh, atau bilah
melengkung, digunakan dengan menempatkan ujung bilah ke Vallecula untuk menggeser dan
memfiksasi lidah bagian anterior, kemudian traksi diberikan ke arah atas untuk memindahkan
pangkal lidah dan epiglotis anterior, memperlihatkan pembukaan glotis. Pada anak-anak yang
lebih muda, karena perbedaan anatomi yang disebutkan di atas dan peningkatan sudut
epiglotis terhadap trakea, Macintosh juga sering digunakan seperti halnya Miller, namun
menempatkannya di Vallecula menyebabkan visualisasi yang tidak memadai dari cord.
Selalu pastikan fungsi bola lampu pada bilah sebelum mencoba intubasi apapun. Tidak ada
aturan untuk menentukan ukuran bilah, namun, ada beberapa rekomendasi Panduan PALS
untuk menyeleksi bilah. Selalu menyediakan dua ukuran bilah yang berbeda saat melakukan
intubasi, untuk mengantisipasi bila oral opening pada anak tidak sesuai dengan usianya atau
bila bilah pilihan pertama tidak memberikan lapangan visual yang memadai.
Diameter ETT internal dalam ukuran milimeter dapat diperkirakan pada anak di bawah
usia 12 tahun menggunakan salah satu dari dua persamaan yang berikut:
•[16 + ( umur dalam tahun )] / 4 , atau
• (umur dalam tahun / 4) + 4
Perkiraan kasar dapat dilakukan dengan menggunakan ukuran jari kelingking pasien,
namun, aturan ini kadang sulit dan tidak dapat diandalkan. Pada bayi prematur, usia
kehamilan dibagi 10 dapat digunakan untuk memperkirakan ukuran ETT (jadi 25 minggu
sama dengan 2.5mm ukuran tabung). Dahulu, dokter menggunakan tabung uncuffed pada
anak-anak usia di bawah 8 tahun, karena bagian tersempit pada jalan nafas dalam kelompok
usia ini ada pada subglottic cricoid cartilage. Penyempitan anatomis dari bagian tersebut
akan mengunci tabung endotrakeal uncuffed, karena itu, ada kekhawatiran bila menggunakan
tabung cuffed dapat menyebabkan cedera subglottic saat inflasi. Namun, pada Pedoman
PALS terbaru (2007), merekomendasikan tabung cuffed pada semua kelompok umur kecuali

neonatus. Rumus untuk memperkirakan ukuran tabung cuffed adalah ( umur dalam tahun / 4 )
+ 3. Tabung cuffed sangat berguna pada pasien dengan poor lung compliace, peningkatan
resistensi saluran napas, atau kebocoran udara pada glotis.
Ada suatu perkiraan yang baik untuk menentukan kedalaman ETT pada pasien dengan
usia kehamilan lebih dari 44 minggu adalah 3 kali ukuran tabung endotrakeal. Bagi pasien
dengan usia kehamilan di bawah 44 minggu, kedalaman ETT harus sekitar 6 cm ditambah
berat badan pasien dalam kilogram. Penentuan ini hanya berdasarkan perkiraan, namun pada
akhirnya, semua pemasangan tabung harus diverifikasi oleh perangkat sekunder, pencitraan,
dan pemeriksaan fisik.
Preoksigenisasi
Bila keputusan untuk pemasangan intubasi ditegakkan, oksigen 100% harus diberikan segera
melalui snug-fitting non-rebreather atau bag-valve-mask. Bila pasien dalam keadaan nafas
spontan tidak perlu melakukan bagging, karena dapat menyebabkan masuknya udara ke
lambung, dan menghasilkan distensi gaster. Setelah dua menit berlalu, 95% nitrogen di dalam
paru akan terganti dengan oksigen, sehingga meningkatkan cadangan oksigen untuk
oksigenasi berkelanjutan di darah. “Pencucian nitrogen” ini akan menyebabkan keadaan
apnea hingga 3-4 menit pada pasien pediatri dengan kapasitas residu fungsional yang normal
hingga menjadi hipoksemia; sedangkan pada pasien dewasa akan tetap tersaturasi meski
setelah 5-6 menit dalam keadaan apnea. Perbedaan ini utamanya disebabkan oleh tingginya
penggunaan basal oksigen per kilogram berat badan pada pasien pediatri. Sangat penting
untuk diingat bahwa preoksigenisasi membantu mencegah terjadinya hipoksemia, tapi hal itu
tidak memiliki dampak terhadap tingkat karbon dioksida di dalam darah. Saat dalam keadaan
apnea, hiperkarbia akan segera terjadi, dan dalam kenyataannya yang perlu diperhatikan
terutama pada pasien dengan cedera kepala adalah hiperkarbia akan sangat memperburuk
keadaan pasien.
Premedikasi
Aspek premedikasi dari RSI meliputi pemberian obat yang menghilangkan respon negatif
fisiologis dan refleks otonomis yang dihasilkan dari beberapa komponen RSI. Premedikasi
sangat penting untuk pasian anak, dimana hipoksia pada pasien ini meningkatkan respon
vagal yang berlebihan terhadap hipoksia, pemberian succinylcholine, penggunaan
laringoskop, dan ETT. Penggunaan kolinergik, opioid, lidocaine dan non-depolarizing
neuromuscular blocking agent dapat mebantu untuk mengurangi respon tersebut. Obat-
obatan antikolinergik seperti atropin dapat mengimbangi bradikardi yang dialami anak-anak

terhadap respon stimulus aferomentioned. Berdasarkan American College of Emergency
Physicians, American Academy of Perdiatrics and American Heart Association, atropin
direkomendasi sebagai premedikasi pada anak usia 1-5 tahun yang sebelumnya mendapat
obat succinylcholine dan pasien dengan bradikardia. Dosis anjuran yang diberikan adalah 1-2
menit sebelum intubasi adalah 0.01-0,02 mg per kilogram IV atau IO dengan dosis minimal
0.1 mg untuk mencegah refleks bradikardia, dan dosis maksimal 1 mg. Studi kohort
retrospektif yang dilakukan oleh Fastle et al, menemukan bahwa beberapa pasien akan
mengalami bradikardi meskipun sudah diberikan atropin dan hipoksia merupakan pemicu
yang lebih kuat untuk terjadi bradikardi daripada intubasi atau pemberian succinylcholine.
Dahulu, stimulasi laringeal dan intubasi endotrakeal diperkirakan menyebabkan
peningkatan signifikan terhadp ICP namun bersifat sementara. Pasien yang mengalami cedera
kepala yang membutuhkan managemen jalan nafas dapat mengalami dampak yang
merugikan dari RSI karena peningkatan ICP dan konsekuensi dari penurunan tekanan perfusi
serebral (CPP = Map – ICP). Lidocaine merupakan suatu obat golongan antiaritmik kelas IB
yang digunakan untuk mencegah kemungkinan peningkatan peningkatan ICPdari RSI.
Mekanisme yang jelas dari peran lidocaine terhadap ICP masih belum jelas; namun beberapa
teori menyebutkan lidocaine menyupresi reflek batuk, mendepresi batang otak, mengurangi
laju metabolis serebral, dan stabilisasi membran sel. Lidocaine juga memiliki efek anastetik
lokal yang mengurangi pembentukan ICP terhadap respon dari RSI; tapi, pemberian lidocaine
langsung ke trakea telah menghasilkan berbagai macam efek terhadap ICP. Meskipun
lidocaine telah digunakan secara global, belum ada penelitian terhadap outcome premedikasi
lidocaine setelah pelaksanaan RSI untuk cedera kepala akut, tetapi National Emergency
Airway Course tetap merekomendasi penggunaan lidocaine untuk premedikasi terhadap
pelaksanaan RSI untuk pasien dengan cedera kepala.
Opioid digunakan bersamaan dengan pengobatan induksi untuk amnesia dan analgesia.
Obat-obatan ini menghasilkan sedasi dan mengurangi respon terhadap rangsangan noxious di
jalan napas dengan cara mengikat reseptor di pusat regulator tubuh, menumpulkan
peningkatan dari frekuensi jantung dan tekanan darah. Jenis opioid yang paling sering
digunakan adalah fentanyl karena mekanisme kerja yang cepat dalam menghambat sistem
simpatis, dengan rapid of action dalam 1-2 menit. Fentanyl, seperti lidocaine, merupakan
pengobatan yang umum digunakan selama fase premedikasi untuk mencegah peningkatan
ICP dari RSI. Akibat dari pemberian fentanyl terhadap ICP diperkirakan karena respon
sekunder dari kerja simpatis, namun penelitian terbaru menemukan suatu kontradiksi dari
efek fentanyl terhadap ICP. Dosis umum fentanyl adalah 1-3 mikrogram per kilogram

diberikan selama 1-3 menit sebelum laringoskop; tetapi, untuk sympathetic blockade
dibutuhkan dosis tinggi, 5-7 mikrogram per kilogram, dosis yang dapat menyebabkan
hipotensi.
Obat terakhir yang dapat diberikan selama fase premedikasi adalah dosis rendah (1/10 dari
dosis paralis) dari obat nondepolarizing neuromuscular blocking (akan dijelaskan lebih lanjut
di bawah), dimana menyediakan penurunan faskikulasi yang diakibatkan dari pemberian
succinylcholine. Diperkirakan faskikulasi otot dapat menyebabkan peningkatan ICP; namun
masih belum jelas apakah faskikulasi atau pengobatanyang menyebabkan peningkatan ICP.
Defaskikulasi pada pediatri masih kontroversi dan ahanya direkomendasikan pada anak usia
di atas 5 tahun, karena anak usia dibawah itu memiliki masa otot yang masih kurang untuk
menghasilkan detrimental fasciculations. Pada anak usia di bawa 5 tahun, pemberian
kombinasi obat non-deporazing dengan succinylcholine dapat menginduksi bradikardi berat
atau asistol.
Paralisis dengan Induksi
Setelah pemberian obat-obatan premedikasi, dokter harus menunggu 3 menit sebelum
memberikan obat-obatan induksi. Medikasi induksi mencegah pasien untuk mengingat
kejadian selama mengintubasi dan membantu neuromuscular blockade, sehingga
meningkatkan tingkat kesuksesan intubasi. Idealnya, obat induksi harus dapat dengan cepat
menurunkan kesadaran pasien dan mengembalikan kesadaran pasien tersebut seperti semula;
jika memungkinkan, pemberian induksi dilakukan selama 2-3 menit untuk mencapai keadaan
paralisis dan memastikan sedasi yang adekuat tapi tidak boleh dilakukan lebih dari waktu
tersebut. Situasi-situasi tertentu terjadi karena pemberian pengobatan tersebut, sehingga
dokter sebaiknya sudah menganal indikasi dan efek samping dari obat-obatan yang akan
dipakai (Table 1).
Etomidate adalah obat induksi yang sekarang banyak digunakan, diberikan pada sekitar
40% dari RSI. Etomidate merupakan suatu obat non-barbiturat, menggantikan imidazole
hypnotic mirip dengan obat antifungal ketoconazole. Obat tersebut sudah diberlakukan secara
luas oleh praktek kedokteran emergensi untuk RSI pada orang dewasa; namun pemberiannya
tidak direkomendasi terhadap anak dibawah usia 10 tahun karena kurangnya data mengenai
efek pemberian pada kelompok umur tersebut. Penelitian terbaru menunjukkan etomidate
sangat aman dan merupakan agen induksi yang baik digunakan untuk RSI pada anak,
terutama pasien anak yang kritis dengan penyakit pada sistem saran pusat atau potensial
sirkulasi. Dosis etomidate adalah 0.2-0.3 mg/kg IV diberikan selama 30-60 detik,
menghasilkan hipnosis dalam 5-15 detik dengan durasi yang singkat yaitu 5-14 menit.

Etomidate sedikit mempengaruhi kardiovaskular dan respirasi dan bahkan menurunkan lau
metabolis serebral yang menjadikannya obat ideal untuk pelaksan intubasi pada pasien
trauma dengan atau tanpa trauma kepala.
Etomidate memiliki beberapa efek samping seperti myoclonus, vomiting, dan nyeri
sewaktu pemberian, etomidate juga tidak memiliki efek analgesik. Pada pasien dengan
dengan riwayat kejang, etomidate akan memicu kejang tersebut. Penelitian akan hal itu
menunjukkan secara klinis supresi adrenokortikal setelah pemberian dosis multipel atau IV
drip dari etomidate, tapi tidak ada pelepasan kortisol yang terlihat secara klinis setelah
pemberian dosis tunggal. Etomidate memberikan kondisi intubasi yang efektif dengan efek
samping yang minimal, tapi pemberiannya harus diperhatikan karena pasien memiliki risiko
surpesi adrenokortikal atau kejang.
Thiopental, merupakan barbiturat short-acting,merupakan induksi terbanyak kedua yang
digunakan untuk RSI. Setelah pemberian dosis standar 2-5 mg/kg IV, onset kerja obat ini
adalah 30 detik dan durasi aksinya adalah 5-10 menit. Obat ini sangat larut dalam lemak,
mempermudahkannya melewati blood-brain barrier, sehingga segera mendepresi sistem
saraf pusat (SSP), mengurangi ICP, dan mengurangi laju metabolis serebral dan kebutuhan
oksigen. Indikasi dari thiopental berupa pasien trauma kepala dengan tekanan darah nomal,
pasien dengan peningkatan ICP sekunder akibat infeksi SSP, dan pasien dengan status
epileptikus. Thiopental menyebabkan depresi kardiak dan vasodilatsi yang menyebabkan
hipotensi, terutama pada pasien dengan hipovolemia atau kardiomiopati; untuk itu dosis
rendah thiopental wajib diberikan pada pasient. Dua persen pasien mengalami reaksi terhadap
thiopental, menyebabkan batuk-batuk, laringspasme, dan bronkospasma, oleh karena itu,
asma menjadi salah satu kontraindikasi relatif terhadap obat tersebut. Efek samping lainnya
berupa depresi respiratori, hipersalivasi, dan kurangnya efek analgesik.
Propofol sangan bersifat lipofilik, agen induk yang bersifat rapid-acting dengan onset
dalam waktu 20-30 detik dan durasi 10-15 menit. Onset cepat dan resolusi dari sedasi yang
dihasilkan memperbolehkan obat ini dapat dititrasi cepat, sehingga obat ini sangat baik
digunakan dalam pemeriksaan berseri yang terindikasi. Dosis obat adalah 1-3 mg/kg IV,
dosis tinggi dibutuhukan untuk anak dengan usia lebih muda, dan sedai berkelanjutan dapat
diperoleh dengan dosis 25-100 mcg/kg/min. Dengan sifatnnya yang lipofilik menyebabkan
propofol mudah menembus bloodbrain barrier dengan cepat, mengurangi ICP dan
metabolisme serebral, membuat obat ini sebagai obat yang sangat sempurna untuk pasien
dengan trauma kepala. Efek samping yang dapat dtimbulkan oleh propofol adalah hipotensi
dan nyeri saat injeksi; dan juga obat ini tidak memiliki efek analgesik, dan harus diberikan

dalam emulsi agar tetap terlarut. Hipotensi yang dihasilkan propofol disebabkan oleh
penurunan resistansi vaskuler sistemik dan bisa diatasi dengan pemberian cairan kristaloid
IV. Pasien yang alergi terhadap lecithin (kedelai/telur) dapat mengaami reaksi
hipersensitifitas terhadap propofol, karena komposisi propofol terdiri dari lecithin telur dan
minyal kacang kedelai; oleh karena itu, obat ini harus digunakan dengan hati-hati kepada
pasien.
Ketamine merupakan suatu derivat phencyclidine yang menghasilkan analgesia dan
amnesia pada dosis 1-4 mg/kg IV, dengan onset aksi kurang dari dua menit dan durasi aksi
10-30 menit. Obat ini lebih digolongkan kedalam induksi disosiatif daripada sedatif murni,
karena pasien tidak sadar akan sekitarnya tapi kenyataannya pasien belum tertidur. Pasien
masih dapat membukan mata namun tetap dalam keadaan analgesia. Ketamine tidak
menghambat respirasi spontan dan tidak menypres reflek protektif dari tubuh. Obat ini
menyebabkan pelepasan katekolamin, menghasilkan peningkatan tekanan darah dan
frekuensi jantung melalui reseptor beta-1 dan dilatasi dari jalan napas kecil melalui reseptor
beta-2. Peningkatan frekuensi jantung ini membantu mencegah bradikardi akibat stimulasi
selama pemasangan laringoskop, dan elevasi tekanan darah dapat mengimbangi hipotensi
pada pasien dengan trauma multipel.Sifat bronkodilator dari ketamine menjadikannya sebagai
pilihan obat utama untuk status asmatikus atau PPOK
Karena sifat simpatomimetik dari ketamin, obat tersebut dapat menyebabkannya
peningkatan ICP oleh vasodilatasi serebral dan harus digunakan dengan hati-hati pada trauma
kepala tetutup. Namun, beberapa penelitian menyatakan bahwa ketamin lebih meningkatkan
mean arterial pressure daripada meningkatkan ICP, sehingga meningkatkan cerebral
perfusion pressure (CPP = Map – ICP) dan katemin tersebut bersifat cerebroprotektif. Pasien
dapat mengalami emergence phenomena (halusinasi atau mimpi buruk) tiga jam pertama
setelah sadar. Reaksi ini sering terjadi pada remaja perempuan dan dewasa setelah pemberian
dosis tingi dari ketamine, pemberian benzodiazepine dapat mengurangi efek samping dari
ketimin. Ketamin juga memproduksi sekresi yang berlebihan di jalan napas dan
laringospasma. Bronchorrhea dan salivasi dapat diatas dengan premedikasi antikolinergik
seperti atropin atau glycopyrrolate; laringispasma bisa dikembalikan dengan pemberian dosis
paralitik short-acting. Indikasi pemberian ketamin yaitu hipotensi dan reactive airway
disease. Kontraindikasi obat ini adalah trauma kepala, trauma penetrasi mata, glaucoma, dan
riwayat hipertensi.
Benzodiazepines merupakan sedatif dan amnesitk yang efisien yang digunakan sebagain
agen induksi pada 20% RSI, dimana midazolam sebagai obat pilihan benzodiazepin utama

pada 90% kasus. Midazolam menunjukan onset tercepat dan durasi tersingkat dibandingkan
obat golongan benzodiazepine lainnya. Bila diberikan pada dosis 0.2-0.0.3 mg/kg IV,
midazolam mencapai onset 30 detik dan durasi 15-20 menit.Butuh waktu 3-5 menit sebelum
sedasi optimal dicapai, namun midazolam harus diberikan hanya sampai 2 menit sebelum
mencapai paralisis. Benzodiazepines merupakan sedatif yang terbaik karena memiliki efek
antikonvulsan, tetapi obat tersebut memiliki efek inotrpik negatif yang dapat menginduksi
hipotensi, teutama pada lanjut usia dan gangguan hemodinamik. Efek samping lain atau
kelemahan dari benzodiazepines yaitu depresi respiratori, perlahan menyebabkan hilang
kesadaran jika dibandingkan dengan agen induksi lain, dan sedikit efek dari analgesik.
Fentanyl merupakan opiod sintetik dengan sifat short-acting dan reversibel yang cukup
sering digunakan untuk induksi RSI. Obat ini memiliki efek analgesik dan sedasi yang setara;
namun, dosis tinggi dibutuhkan untuk mencapai sedasi yang cukup untuk intubasi. Dosis
awal obat ini adalah 2 mcg/kg IV, tapi untuk induksi diperlukan 15 mcg/kg.Fentanyl dapat
dikombinasi dengan benzidiazepine untuk mengurangi dosis fentanyl dalam mencapai sedasi,
tapi kombinasi ini menyebabkan turunnya tekanan darah karena kedua obat tersebut
menurunkan resistensi vaskuler sistemik. Efek samping lain berupa rigiditasi dinding dada,
depresi respiratori, dan seizure-like activity. Pemberian opiod tersendiri tidak baik untuk
medikasi dalam RSI.
Saat pasien sudah tersedasi dengan adekuat, agen pralisis harus diberikan untuk
melengkapi relaksasi otot skeletal, sehingga meningkatkan kesuksan intubasi. Terdapat dua
jenis agen paralisis, yaitu depolarizing dan non depolarizing paralyzing. Kedua golongan
obat tersebut sangat larut dalam air; untuk itu obat tersebut tidak akan melewati blood-brain
barrier, dan keduanya bekerja pada motor end plate di reseptor asetilkolin untuk
melumpukan otot.
Succinylcholine adalah satu-satunya obat depolarizing yang digunakan untuk RSI. Dosis
yang diberikan adalah 1-2 mg/kg IV dan 4 mg/kg IM. Obat tersebut memiliki onset aksi
dalam 30-60 detik IV dan 4-6 menit IM, durasi aksi 5-7 menit, dan pengembalian keadaan
normal dalam 15 menit. Succinylcholine merupaan obat yang baik untuk RSI karea onsetnya
cepat dan durasinya singkat. Dalam pelaksanaan intubasi yang gagal, pasien akan mampu
bernapas spontan secara normal dalam beberapa menit, dan pengembalian keaddan fungsi
baseline motorik yang cepat, memberikan kesempatan untuk pemeriksaan neurologis berseri.
Disamping sifat dan efek yang baik dari succinylcholine, obat ini juga memiliki efek
samping yang luas. Faskikulasi otot pada pemberian succinylcholine menyebabkan
hiperkalemi dan peningkatan ICP, tapi mekanismenya belum jelas. Efek samping tersebut

dapat dicegah dengan pemberian dosis rendah obat nondepolarizing paralytic selama fase
premedikasi, tapi dosis defaskikulasi tidak serta merta menghilangkan efek samping obat
tersebut. Terjadi peningkata serum potassium 0.5-1 mEq/l setelah pemberian 1mg/kg
succinylcholine. Normalnya peningkatan potasium tidak terlihat secara klinis, tapi keadaan
tersebut perlu diperhatikan pada pasien dengan hiperkalemia. Succinylcholine harus dihindari
pada pasien dengan bed rest yang lama atau dengan gagal ginjal, riwayat hiperkalemia,
distrofi otot, acute denercation syndromes,acute crush injuries, krisis adrenal, luka bakar
lebih dari 48 jam, atau pasien dengan riwayat personal atau keluarga dengan malignant
hyperthemia. Pada pasien luka bakar, denervation injuries, dan crush injuries, proliferasi
reseptor tidak terjadi hingga 48-72 jam setelah kejadian; oleh karena itu, succinylcholine
tidak kontraindikasi pada luka bakar akut atau trauma, tapi menjadi kontraindikasi jika waktu
kejadian trauma lebih dari 24 jam. Succinycholine tidka boleh diberikan pada cedera bola
mata atau glucoma, karena akan meningkatkan tekanan intraokular sebagaimana
meningkatkan ICP.Succinylcholine juga menginduksi cardiac dysrhthmias, dimana
bradikardi menjadi kejadian yang paling sering terdapat pada anak-anak karena efeknya pada
reseptor parasimpatetik jantung. Asistol dan ventricular tachyarrythmias juga dilaporkan
pernah terjadi. Succinylcholine dapat menyebabka spasma masseter, kejadian tersebut
utamanya terjadi pada anak-anak dan bisa diobati dengan obat competitive neuromuscular
blocking. Jika spasma bersifat berat dan lama, malignan hyperthermia harus dicurigai
Succinylcholine cepat dipecah oleh plasma pseudocholinesterase karena mencapai motor
end plate; oleh karena itu, hannya dalam jumlah sedikit dari succinylcholine yang mencapai
reseptor acetylcholine. Pada kondisi tertentu pada gangguan atau defisiensi enzim, akan
terjadi pengurangan jumah plasma pseudocholinesterase aktif, sehingga dapat mempanjang
paralisis sampai 23 menit. Pada akhirnya succinylcholine akan menghilang dan
mengmbalikan fungsi motor yang normal.
Agen non-depolarizing, seperti vecuronium dan rocuronium, juga dapat digunakan dalam
RSI sebagai altenatif dari succinylcholine jika terdapat kontraindikasi. Obat ini bekerja
dengan mengikat secara kompetitif dengan reseptor post-synaptic pada motor end plate,
sehingga mencegah pengikatan asetilkolin tapi tanpa depolariasasi. Obat-obatan non-
depolarizing tidak menyebabkan faskikulasi atau hiperkalemia dan dapat reversibel dengan
acetylcholinesterase inhibitors seperti neostigmine atau dosis vagolitil dari glycopyrolate
atau atropine. Obat tersebut memiliki kelemahan yang berbeda yaitu onset aksi yang lama,
durasi paralisis yang lama, dan potensi untuk menjadi bronkospasma sekunder karena
pelepasan histamin. Karena durasi kerja obat yang lama, agen non-depolarizing harus

disediakan untuk pasien yang mudah untuk dioksigenasi dan tidak memiliki kesulitan
intubasi; laryngeal mask airway (dijelaskan lebih lanjut di bawah) atau peralatan alternatif
lain harus disiapkan untuk mengatasi kegagalan intubasi.
Vecuronium merupakan aminosteroid dose-dependent, bila diberikan 0.1-0.2 mg/kg IV.
Memiliki onset 1-4 menit dan durasi 30-90 menit. Dosis tinggi 0.25-0.3 mg/kg IV dapat
mempercepat intubasi namun mengakibatkan paralisis yang bertahan hingga dua jam. Karena
vecuronium memiliki onset yang lama, obat ini digunakan untuk saat sekuens induksi atau
diberikan pada dosis terpisah. Pada sekuens induksi, vecuronium diberikan pertamakali
diikuti dengan agen induksi yang kerja cepat, pada kondisi tersebut vecuronium mencapai
efek puncak bersamaan dengan agen induksi kerja cepat menghasilkan kondisi ideal untuk
intubasi. Pada dosis terpisah, vecuronium diberikan pertamakali pada dosis rendah (0.01
mg/kg IV) yang berfungsi untuk memperpendek onset. Tiga menit kemudian, dosis kedua
0.15 mg/kg diberikan, menginduksi paralisis dalam 35-90 detik.Vecuronium merupakan obat
yang aman untuk anak dengan efek mnimal pada jantung.
Rocuronium merupakan derivat metabolik dari aminosteroid vecuronium dan bersifat age
dan dose-dependent.Obat ini memiliki onset cepat yaitu 30-90 detik seperti succinylcholine,
menjadikannya agen non-depolarizing yang ideal untuk RSI; dosis standar adalah 0.6-1.2
mg/kg IV, dengan dosis tinggi mencapai onset 30 setik dan dosis rendah mencapai 90 detik.
Dosis 0.6 mg/kg bertahan sekitar 45 menit pada infan dan 27 menit pada anak. Rocuronium
menyebabkan takikardi ringan, yang bisa mengimbangi bradikarida karena intubasi. Karena
rocuronium memiliki efek yang lebih baik dibandingkan dengan succinylcholine untuk RSI,
obat ini menjadi obat pilhan utama untuk anak dimana succinylcholine.
Setelah pemberian agen induksi, manuver Sellick bisa dilakukan sampai jalan napas
aman. Manuver Sellick atau disebut juga cricoid pressure, yaitu melakukan penekanan ringan
ke cricoid cartilage dengan ibu jari dan jari telunjuk, menekan esofagus terhadap badan
vertebral. Manuver ini dilakukan untuk menutup lumen esofagus, mencegah regurgitasi isi
lambung menuju ke faring yang kemudia dapat menyebabkan aspirasi di cabang pulmonari.
Manuver Sellick juga memperluas lapang pandang terhadap vocal cord, yang akan
mempermudah intubasi, tapi hal itu hanya boleh dilakukan pada pasien dengan sedasi
adekuat, karea vomiting akan terjadi jika pasien sadar. Terdapat beberapa kelemahan dari
manuver Sellick. Manuver ini secara konsisten mengurasi volume tidal dan meningkatkan
peak inspiratory pressure bila diaplikasikan saat ventilasi bag-valve-mask, dan dapat
mengganggu ventilasi dan menyebabkan obstruksi jalan napas meskipun dilakukan dengan
benar.

Mekanisme lain untuk membantuk memvisualisasi valcal cord adalah bimanual
laringskopi, suatu teknik yang meliputi manipulasi intubator langsung terhadap vocal cords.
Bimanual laringskopi mengkordinasi tangan kanan intubator dan langsung melakukan
pengamatan. Setelah intubator telah mengoptimalkan pandangan, asisten akan mengambil
alih untuk manipulasi laring, sehingga membebaskan tangan kanan pengintubator untuk
menempatkan tabung trakeal.
Pemasangan Tabung
Setelah pasien disedasi dan paralisis dengan baik, laringoskopi dan intubasi dapat
ditempatkan. Sedasi dan paralisi yang adekuat dapat dinilai dengan memanipulasi mandibula
pasien untuk menilai tonus otot. Saat melakukan laringoskopi, jangan menekan bilah ke ke
arah gigi atau bibir agar tidak terjadi trauma. Pada jalan napas yang normal tanpa gangguan
atau penyakit, seharusnya mudah untuk melihat vocal cord dan memasang ETT. Dada harus
diperhatikan apakah pengembangan dada kanan dan kiri sudah sama; serta harus di auskultasi
di kedua lapang dada untuk mendengar suara napas yang sama; auskultasi epigastrium untuk
menilai adanya udara di lambung, yang berarti intubasi dilakukan ke arah epigastrium.
Kondensasi pada ETT dapat membantu intubasi trakea, namun, kondensasi sendiri tidak
cukup untuk menentukan posisi tabung. Berkurangnya suara napas pada dada kiri artinya
ETT terlalu jauh masuk ke cabang utama bronkus dada kanan, jika terjadi kesalahan tersebut
dapat dikoreksi langsung dengan menarik tabung beberapa sentimeter sambil mengauskultasi
dada.
Metode untuk mengkonfirmasi dan mendeteksi kesalahan intubasi endotrakeal adalah
dengan end tidal CO2 detector.Alat ini tertempel langsung di ETT dan dapat merubah warna
dari ungu ke kuning sebagai tanda dari terdetksinya karbon diaksida selama ventilasi.Alat ini
memiliki dua ukuran, yaitu dewasa > 15 kg, dan pediatri dari 1-15 kg, dimana masing-masing
ukuran terpasang suatu ruang dead space. Deteksi adanya expired CO2 merupakan metode
terbaik untuk mengkonfirmasi penempatan tabung, metode ini bersifat spesifik dan sensitif.
Penting untuk mengobservasi perubahan warna pada sekitar 6 kali pernapasan, karena
sejumlah kecil dari CO2 pada esofagus dapat menghasilkan perubahan warna pada alat
tersebut. Hasil false-positive pada perubahan warna dapat terjadi jika pasien sebelumnya
mengonsumsi makanan berkarbon atau mendapatkan ventilasi bag-valve-mask yang
menyebabkan adanya udara di lambung, Pembersihan CO2 di esofagus biasanya selasai
dalam enam kali pernapasan, menunjukkan hasil false-positive. Pada anak dengan cardiac
arrest, posisi tabung harus dikonfirmasi dengan pemeriksaan klinis dan pemeriksaan

laringeal langsung., karena expired CO2 bisa tidak terdeteksi dikarenakan adanya output
kardiak yang rendah ditambah rendahnya lairan darah pulmonal. Namun expired CO2 pada
pasien cardiac arrest sifatnya sangat prediktif. Hasil false negative terjadi pada infan dengan
pemenuhan paru-paru yang gagal, pada obstruksi trakeal penuh, dan jika menggunakan
capnometer ukuran dewasa untuk pasien pediatri. Pemasangan ETT yang benar harus
dikonfirmasi dengan pemeriksaan fisik dan deteksi end tidal CO2, sebelum akhirnya ETT
tersebut difiksasi dan diisolasi.
Mekanisme sekunder untuk menentukan penempatan yang tepat menggunakan alat
esofagus detektor, dan bronkoskopi fiber-optic. Alat detektor esofagus adalah sebuah semprit
balon yang digunakan untuk mengaspirasi udara dari trakea. Karena esofagus suatu struktur
muskular yang dapat kolaps sendiri, jadi seharusnya tidak ada udara yang dengan mudah
teraspirasi; untuk itu, udara dapat dengan mudah diaspirasi dari tabung yang sudah terpasang
dengan benas di trakea. Alat ini sangat akurat pada anak dengan berbagai kelompok usia, tapi
sekresi trakeal dapat menutup semprit ini sehingga menyebabkan aspirasi udara gagal,
mengasumsikan terjadi intubasi esofagus. Direct laryngoscopy tidak direkomendasi untuk
mengkonfirmasi.
Managemen Post-Intubasi
Standar baku untuk memverifikasi penempatan tabung adalah X-ray torak pasca-intubasi,
yang harus menunjukkan ujung ETT berada di atas karina. Setelah penempatan yang tepat
dari tabung telah dikonfirmasi dan pasien sedang diventilasi secara adekuat, perlindungan
posisi ETT adalah yang terpenting. Pasien harus dibius dan paralisis untuk mencegah
terlepasnya tabung dan untuk menumpulkan respon fisiologis tubuh terhadap intubasi.
Propofol drip sering digunakan, karena dapat dengan mudah dititrasi untuk mencapai tingkat
yang cocok untuk sedasi, dan bolus vecuronium dapat diberikan berulang kali untuk
menginduksi paralisis. Analsis gas darah harus dilakukan satu jam setelah intubasi, dan
pengaturan ventilator harus disesuaikan berdasarkan hasil.
Kegagalan atau kesulitan jalan napas
Beberapa kondisi jalan napas akan sulit atau tidak mungkin untuk intubasi karena struktur anatomi dasar atau adanya distorsi akibat trauma atau penyakit, dan dokter harus siap untuk menangani kemungkinan mengerikan dari intubasi yang gagal. Langkah pertama setelah upaya intubasi gagal adalah memastikan bahwa ada segel ketat antara masker dan wajah pasien dan saturasi oksigen pasien meningkat dengan ventilasi bag - valve - mask. Selama pasien dioksigenasi dengan baik, ventilasi bag - valve - mask dapat dilanjutkan tanpa batas, namun pasien tidak dapat mentoleransi ventilasi bag

- valve - mask bila efek dari obat paralisis berkurang. Setelah saturasi pasien membaik dengan bagging, dokter harus mecoba lagi mengintubasi dengan maksimal tiga kali percobaan. Setelah tiga kali gagal, orang yang berbeda dengan pengalaman lebih dalam intubasi harus mencoba untuk membangun jalan napas, jika orang itu tidak berhasil atau keadaan umum pasien mulai menurun, teknik alternatif harus dilakukan. Laring mask airway (LMA) adalah alat jalan napas yang sangat baik untuk digunakan sebagai alat cadangan dalam kegagalan intubasi. Alat tersebut terdiri dari sebuah tabung semirigid dengan silikon mask karet di ujung distal dan dimasukkan langsung ke faring. Ketika resistensi terpenuhi saat mencapai hipofaring, masker dikembangkan, membentuk segel di sekitar pembukaan glotis yang bertindak untuk ventilasi trakea dengan insuflasi lambung minimal. LMA memiliki ukuran yang berbeda berdasarkan usia pasien, dan pemilihan ukuran yang sesuai memastikan penempatan dan penyegelan yang tepat menghasilkan ventilasi yang sukses. (Tabel 3.) Sebagian besar literatur yang mendukung penggunaan LMA dalam pediatri berasal dari laporan kasus dalam anestesi pediatrik dan bukan resusitasi pediatri. Karena penggunaannya belum diteliti dalam situasi darurat, LMA tidak dianggap sebagai perangkat saluran udara utama untuk resusitasi bayi dan anak-anak, namun, Komite Pediatric Emergency Medicine of American College of Emergency Physicians tidak menganjurkan LMA sebagai alternatif yang optimal ketika RSI tidak berhasi. Sementara LMA adalah perangkat penyelamatan yang baik, alat ini memiliki kelemahan. Alat ini tidak memberikan perlindungan yang lengkap terhadap aspirasi, alat tersebut itu bisa terlepas dengan mudah oleh gerakan sederhana anak, alat ini tidak dapat memberikan ventilasi yang cukup jika tidak ditempatkan dengan benar, dan mungkin tidak menghasilkan tekanan inflasi yang cukup untuk ventilasi pada pasien asma. The intubasi LMA (ILMA) adalah versi modifikasi dari LMA yang memungkinkan untuk blind trachea intubation baik dengan ETT meruncing khusus atau ETT konvensional hingga ukuran 8. Alat ini dimasukkan dengan cara yang sama dengan LMA, tetapi memiliki sebuah elevator epiglotik pada mask dan pegangan logam datar yang direposisikan setelah insersi mengangkat epiglotis dan mencoba melakukan blind trachea intubation. ILMA telah menunjukkan tingkat keberhasilan yang tinggi saat insersi, ventilasi, dan intubasi trakea padaorang dewasa, tetapi hanya dapat digunakan pada anak-anak yang berbobot lebih dari 30 kg. Seperti LMA, ILMA tidak memberikan perlindungan lengkap terhadap aspirasi, namun harus dipertimbangkan dalam situasi di mana pasien tidak bisa ventilasi atau diintubasi. Dua perangkat yang layak disebutkan tetapi jarang diindikasikan pada anak-anak termasuk
trakeoesofageal Combitube dan fiber-optic bronchoscope. Ketika dimasukkan secara langsung ke
hipofaring, Combitube akan masuk ke dalam trakea atau esofagus. Terdapat suatu rongga yang
berfungsi seperti tabung endotrakeal, dan rongga biru berfungsi seperti LMA jika dimasukkan di
kerongkongan, memaksa udara ke laring melalui perforasi di sisi samping. Hal ini hanya dapat
digunakan pada pasien yang lebih tua dari 15 tahun dan lebih tinggi dari 5 kaki. Serat optik
bronkoskopi dapat menjadi sarana yang cepat dan efisien dalam penempatan tabung pada orang
yang terlatih, namun alat ini mahal dan memiliki ketergantungan terhadap operator. Alat ini
melewati sebuah bronkoskopi melalui pita suara di bawah visualisasi serat optik. Bronkoskopi dapat
bertindak sebagai introducer di mana tabung endotrakeal dapat lewat melalui kabel. Intubasi
fiberoptik berguna di saat-saat penilaian jalan napas dan intubasi harus terjadi secara bersamaan
atau dalam suatu keadaan cedera saluran napas atau trismus. Serat optik bronkoskopi bukan suatu

perlengkapan standar di beberapa bagian gawat darurat dan membutuhkan waktu pelatihan yang
ekstensif untuk menjadi kompeten dalam penggunaannya.
Suatu prosedur operasi jalan napas mungkin diperlukan dalam kasus di mana pasien tidak dapat
diintubasi atau diventilasi dan teknik alternatif nonsurgikal disebutkan sebelumnya tidak berhasil.
Prosedur operasi cricothyrotomy memerlukan pengalokasian membran krikotiroid dan membuat
sayatan vertikal melalui kulit di atas membran dan memperluas sayatan kea rah inferior. Kemudian
scalpel digunakan untuk membuat sayatan ke arah lateral yang melalui membran krikotiroid,
sayatan yang diperbesar dengan skalpel atau diperluas secara manual untuk mengakomodasi ETT
atau Shiley tracheostomy tube. Ventilasi kemudian dapat terjadi melalui tabung. Cricothyrotomy
sulit dan berbahaya untuk dilakukan pada anak-anak dibawah usia 8 tahun karena pertimbangan
anatomi, dan harus dilakukan needle cricothyrotomy dengan ventilasi transtracheal.
Needle cricothyrotomy dengan transtracheal jet ventilation dilakukan dengan memasukkan
14 -gauge IV kateter melalui membran krikotiroid. Aspirasi untuk aliran bebas dari udara melalui
kateter menggunakan jarum suntik untuk menunjukkan penempatan yang benar dalam trakea.
Sebuah adaptor 3.0 ETT kemudian dilekatkan pada kateter, dan bag resusitasi memasok oksigen
disambungkan ke adaptor kateter. Bentuk ventilasi ini lebih disukai pada anak-anak dibawah usia 5
tahun. Sebuah metode alternatif ventilasi pasien pada anak-anak yang lebih tua dari 5 tahun adalah
dengan menghubungkan kateter ke sistem tabung bertekanan tinggi dengan regulator tekanan dan
gauge. Sistem ini dihubungkan ke sumber oksigen yang diatur ke tekanan yang cukup untuk ventilasi,
biasanya sekitar 50 psi. Semburan satu detik dari tekanan tinggi oksigen diberikan, diikuti dengan
periode tiga sampai empat detik untuk memungkinkan pernafasan dan untuk menghindari
barotrauma. Modus ventilasi ini adalah untuk tindakan sementara saja, karena memberikan
oksigenasi tetapi ventilasi yang tidak memadai, sehingga terjadi retensi CO2. Kateter juga dapat
dengan mudah tertekuk atau copot. Komplikasi dari jarum cricothyrotomy dengan jet insuflasi
termasuk ventilasi yang tidak memadai, pneumotoraks, emfisema subkutan, emfisema mediastinal
cedera esofagus, dan perdarahan.
Intubasi retrograde adalah alternatif lain yang menyelamatkan jiwa untuk RSI pada pasien
dengan kesulitan jalan napas. Ini melibatkan memasukkan jarum melalui membran krikotiroid dan
membimbing kawat superior melalui pita suara dan keluar dari mulut. Tabung endotrakeal kemudian
dapat melewati kawat ke dalam trakea dengan penghapusan kawat sebagai tabung maju, tetapi
keberhasilan intubasi retrograde benar-benar bergantung pada anestesi yang memadai. Teknik ini
telah dijelaskan pada orang dewasa, tetapi harus dipertimbangkan pada remaja dan anak-anak
dalam pengaturan pada kesulitan intubasi.

Simpulan
Pediatric RSI dan manajemen jalan napas merupakan keterampilan penting yang harus dikuasai
agar seorang dokter darurat yang kompeten. Dokter harus berpengalaman dalam indikasi dan teknik
RSI dalam kondisi normal dan ketika dihadapkan dengan kesulitan jalan nafas. Pengakuan perbedaan
anatomis dan fisiologis antara anak-anak dan orang dewasa dapat membantu memfasilitasi prosedur
dan mencegah komplikasi. Ada banyak obat yang tersedia untuk premedikasi, induksi, dan
kelumpuhan, dan semua obat-obat ini memiliki kelebihan dan kekurangan. Dengan pengetahuan
dan pelatihan yang memadai, dokter darurat harus dapat pra-oksigenat, tenang, melumpuhkan, dan
intubasi setiap pasien yang menyajikan ke ruang gawat darurat, dan dalam hal penempatan ETT
berhasil, dokter harus terampil dalam teknik alternatif oksigenasi dan ventilasi.