Lp Asuhan Keperawatan Tumor Paru
-
Upload
agung-pradnyana -
Category
Documents
-
view
108 -
download
6
description
Transcript of Lp Asuhan Keperawatan Tumor Paru
ASUHAN KEPERAWATAN PASIEN DENGAN TUMOR PARU
A. ANATOMI DAN FISIOLOGI PARUPernapasan adalah proses inpirasi udara kedalam paru-paru dan ekspirasi udara dari paru-paru ke lingkungan luar tubuh. Inspirasi terjadi bila muskulus diafragma telah dapat rangsangan dari nervus pernikus lalu mengkerut datar. Saat ekspirasi otot akan kendor lagi dan dengan demikian rongga dada menjadi kecil kembali maka udara didorong keluar. Jadi proses respirasi terjadi karena adanya perbedaan tekanan antara rongga pleura dan paru-paru.
a. Saluran PernapasanSaluran pernapasan dari atas kebawah dapat dirinci sebagai berikut : rongga hidung, faring, laring, trakea, percabangan bronkus, paru-paru (bronkiolus, alveolus).1. Rongga HidungNares anterior adalah saluran-saluran di dalam lubang hidung. Saluran saluran ini bermuara kedalam bagian yang dikenal sebagai vestibulum hidung. Rongga hidung dilapisi selaput lendir yang sangat kaya akan pembuluh darah, dan bersambung dengan lapisan farinkdan selaput lendir. Semua sinus yang mempunyai lubang masuk kedalam rongga hidung.Rongga hidung berfungsi sebagai berikut :a. Bekerja sebagai saluran udara pernafasan.b. Sebagai penyaring udara pernafasan yang dilakukan oleh bulu-bulu hidung.c. Dapat menghangatkan udara pernafasan oleh mukosad. Membunuh kuman-kuman yang masuk, bersama- sama udara pernafasan oleh leukosit yang terdapat dalam selaput lendir atau hidung.Pada bagian belakang rongga hidung terdapat ruangan yang disebut nasoparing. Rongga hidung dan nasoparing berhubungtan dengan :1) Sinus paranasalis, yaitu rongga-rongga pada tulang cranial. Berhubungan dengan rongga hidung melalui ostium (lubang).terdapat beberapa sinus paranasalis, sinus maksilaris dan sinus ethmoidalis yang dekat dengan permukaan dan sinussphenoidalis dan sinus ethmoidalis yang terletak lebih dalam.2) Duktus nasolacrimalis, yang menyalurkan air mata kedalam hidung.3) Tuba eustachius, yang berhubungan dengan ruang telinga bagian tengah.
2. FaringFaring adalah pipa berotot yang berjalan dari dasar tengkorak sampai persambungannya dengan esophagus pada ketinggian tulang rawan krikoid. Bila terjadi radang disebut pharyngitis. Fering terbagi menjadi 3 bagian yaiti nasofaring, orofaring, dan laringofaring.1) NasofaringAdalah bagian posterior rongga nasal yang membuka kearah rongga nasal ,melalui dua naris internal yaitu:a. Dua tuba eustachius (auditorik) yang menghubungkan nasofaring dengan telinga tengah. Tuba ini berfungsi untuk menyetarakan tekanan udara pada kedua sisis kendang telinga.b. Amandel (adenoid) faring adalah penumpukan jaringan limfatik yang terletak didekat naris internal. Pembesaran pada adenoid dapat menghambat aliran darah.2) OrofaringDipisahkan dari nasoparing oleh palatum lunak muscular, suatu perpanjangan palatum keras tulang.a. Uvula adalah prosesus kerucut kecil ytang menjulur kebawah dari bagian tengtah tepi bawah palatum lunak.b. Amandel palatinum terletak pada kedua sisi orofaring posterior.3) LaringofaringMengelilingi mulut esophagus dan laring, yang merupakan gerbang untuk sistem respiratorik selanjutnya.3. LaringLaring berperan untuk pembentukan suara dan untuk melindungi jalan nafas terhadap masuknya makanan dan cairan. Laring dapat tersumbat antara lain oleh benda asing (gumpalan makanan), infeksi dan tumor :a) Epiglotis, merupakan katup tulang rawan untuk menutup laring sewaktu orang menelan. Bila waktu makan kita berbicara (epiglotis terbuka), makanan bisa masuk ke laring dan terbatuk-batuk. Pada saat bernapas epiglottis terbuka tapi pada saat menelan epiglotis menutup laring. Jika masuk ke laring maka akan batuk dan dibantu bulu-bulu getar silia untuk menyaring debu, kotoran-kotoran.b) Jika bernapas melalui mulut udar5a yang masuk ke paru-paru tak dapat disaring,dilembabkan atau dihangatkan yang menimbulkan gangguan tubuh dan sel-sel bersilia akan rusak adanya gas beracun dan dehidrasi.c) Pita suara, terdapat dua pita suara yang dapat ditegangkan dan dikendurkan, sehingga lebar sela-sela antara pita-pita tersebut berubah-ubah sewaktu bernapas dan berbicara. Selama pernafasan pita suara sedikit terpisah sehingga udara dapat keluar masuk.
4. TrakeaTrakea merupakan lanjutan dari laring yang dibentuk oleh 16 sampai 20 cincin kartilago yang terdiri dari tulang-tulang rawan yang terbentuk seperti C. trakea dilapisi oleh selaput lendir yang terdiri atas epitilium bersilia dan sel cangkir.5. Percabangan bronkusBronkus merupakan percabangan trakea. Setiap bronkus primer bercabang 9 sampai 12 kali untuk membentuk bronki sekunder dan tersier dengan diameter yang semakin kecil. Struktur mendasar dari paru-paru adalah percabangan bronchial yang selanjutnya secara berurutan adalah bronki, bronkiolus, bronkiolus terminalis, bronkiolus respiratorik, duktus alveolar, dan alveoli. Dibagian bronkus masih disebut pernafasan ekstrapulmonar dan sampai memasuki paru-paru disebut intrapulmonar.
6. Paru-paru (bronkiolus, alveolus) Paru-paru berada dalam rongga torak, yang terkandung dalam susunan tulang-tulang iga dan letaknya di sisi kiri dan kanan mediastinum yaitu struktur blok padat yang berada di belakang tulang dada. Paru-paru menutupi jantung, arteri dan vena besar, esophagus dan trakea. Paru-paru berbentuk seperti spons dan berisi udara dengan pembagian ruang sebagai berikut : Paru kanan, memiliki tiga lobus dan paru kiri dua lobus.
c. FISIOLOGI PERNAFASAN 1. Homeostasis : sistem pernafasan berperan bagi homeostasis dengan memperoleh O2 dari dan mengeluarkan CO2 ke lingkungan eksternal. Sistem ini membantu mengatur PH lingkungan internal dengan menyesuaikan tingkat pengeluaran CO2 pembentuk asam. 2. Sel : sel-sel memerlukan pasokan konstan O2 yang digunakan untuk menunjang reaksi kimiawi penghasil energi, yang menghasilkan CO2 yang harus dikeluarkan secara terus menerus. Selain itu, CO2 menghasilkan asam karbonat yang harus selalu dikelola oleh tubuh agar PH di lingkungan internal dapat dipertahankan. Sel dapat bertahan hidup hanya dalam rentang PH yang sempit. a) RESPIRASI Respirasi (pernafasan) melibatkan keseluruhan proses yang menyebabkan pergerakan pasif O2 dari atmosfer ke jaringan untuk menunjang metabolisme sel, serta pergerakan pasif CO2 selanjutnya yang merupakan produk sisa metabolisme dari jaringan ke atmosfer. Sistem pernafasan ikut berperan dalam homeostasis dengan mempertukarkan O2 dan CO2 antara atmosfer dan darah. Darah mengangkut O2 dan CO2 antara sistem pernapasan dan jaringan. Respirasi Internal atau seluler mengacu kepada proses metabolisme intrasel yang berlangsung di dalam mitokondria, yang menggunakan O2 dan menghasilkan CO2 selama penyerapan energi dari molekul nutrien. Kuosien pernafasan (respiratory quotient, R.Q), yaitu perbandingan (rasio) CO2 yang dihasilkan terhadap O2 yang dikonsumsi, bervariasi bergantung pada jenis makanan yang dikonsumsi. Respirasi eksternal mengacu kepada keseluruhan rangkaian kejadian yang terlibat dalam pertukaran O2 dan CO2 antara lingkungan eksternal dan sel tubuh. Pernapasan eksternal meliputi empat langkah : 1. Udara secara bergantian bergerak masuk-keluar paru. Sehingga dapat terjadi pertukaran antara atmosfer (lingkungan eksternal) dan kantung udara (alveolus) paru. Pertukaran ini dilaksanakan oleh kerja mekanis pernapasan, atau ventilasi. Kecepatan ventilasi diatur sedemikian rupa, sehingga aliran udara antara atmosfer dan alveolus disesuaikan dengan kebutuhan metabolik tubuh untuk menyerap O2 dan mengeluarkan CO2. 2. Oksigen dan CO2 dipertukarkan antara udara di alveolus dan darah di dalam kapiler pulmonalis (pulmonalis mengacu kepada paru) melalui proses difusi. 3. Oksigen dan CO2 diangkut oleh darah antara paru dan jaringan. 4. Pertukaran O2 dan CO2 terjadi antara jaringan dan darah melalui proses difusi melintasi kapiler sistemik (jaringan).
b) MEKANIKA PERNAFASANHubungan timbal-balik antara tekanan atmosfer, tekanan intra-alveolus, dan tekanan intrapleura penting dalam mekanika pernapasan. Udara cenderung bergerak dari daerah bertekanan tinggi ke daerah bertekanan rendah, yaitu menuruni gradien tekanan. Udara mengalir masuk dan keluar paru selama proses bernapas dengan mengikuti penurunan gradien tekanan yang berubah berselang-selang antara alveolus dan atmosfer akibat aktivitas siklik otot-otot pernapasan. Terdapat 3 tekanan berbeda yang penting pada ventilasi :1. Tekanan Atmosfer (barometrik) adalah tekanan yang ditimbulkan oleh berat udara di atmosfer terhadap benda-benda di permukaan bumi. Di ketinggian permukaan laut, tekanan ini sama dengan 760 mmHg. Tekanan atmosfer berkurang seiring dengan penambahan ketinggian di atas permukaan laut karena kolom udara di atas permukaan bumi menurun. Dapat terjadi fluktuasi minor tekanan atmosfer akibat perubahan kondisi-kondisi cuaca (yaitu pada saat tekanan barometrik meningkat atau menurun). 2. Tekanan intra-alveolus, yang juga dikenal sebagai tekanan intrapulmonalis, adalah tekanan di dalam alveolus. Karena alveolus berhubungan dengan atmosfer melalui saluran pernapasan, udara dengan cepat mengalir mengikuti penurunan gradien tekanan setiap kali terjadi perbedaan antara tekanan intra-alveolus dan tekanan atmosfer; udara terus mengalir sampai tekanan keduanya seimbang (ekuilibrium). 3. Tekanan intrapleura adalah tekanan di dalam kantung pleura. Tekanan ini juga dikenal sebagai tekanan intratoraks, yaitu tekanan yang terjadi di luar paru di dalam rongga toraks.
c) Aksi otot-otot pernafasanOTOTHASIL KONTRAKSI OTOTWAKTU STIMULASI UNTUK BERKONTRAKSI
Otot-otot pernapasan normal
Diafragma bergerak turun, meningkatkan dimensi vertikal rongga toraksSetiap inspirasi; otot primer inspirasi
Otot-otot antariga eksternal Mengangkat iga ke arah depan dan ke arah luar ; memperbesar rongga toraks dalam dimensi depan-ke-belakang dan sisi-ke-sisiSetiap inspirasi ; berperan komplementer sekunder terhadap aksi primer diafragma
Otot-otot pernapasan abnormal
Otot-otot leher ( skalenus, sternokleidomastoideus )Mengangkat sternum dan dua iga pertama, memperbesar bagian atas rongga toraksHanya pada saat inspirasi paksa ; otot inspirasi tambahan
Otot-otot abdomenMeningkatkan tekanan intra-abdomen, yang menimbulkan gaya keatas pada diafragma untuk mengurangi dimensi vertikal rongga toraksHanya pada saat ekspirasi aktif (paksa)
Otot-otot antariga internalMendatarkan toraks dengan menarik iga-iga kebawah dan kedalam, menurunkan ukuran depan- belakang dan samping rongga toraksHanya sewaktu ekspirasi aktif (paksa)
d. Volume Paru dan kapasitas paru berikut ini (kapasitas paru adalah jumlah dari dua atau lebih volume paru) dapat ditentukan : 1. Tidal volume (TV). volume udara yang masuk atau keluar paru selama satu kali bernafas. Nilai rata-rata pada keadaan istirahat = 500 ml. 2. Volume Cadangan Inspirasi ( inspiratory reserve volume, VCI ). Volume tambahan yang dapat secara maksimal dihirup melebihi tidal volume istirahat. VCI dihasilkan oleh kontraksi maksimum difragma, otot antariga eksternal, dan otot inspirasi tambahan. Nilai rata-ratanya = 3000 ml. 3. Kapasitas Inspirasi (KI). Volume maksimum udara yang dapat dihirup pada akhir ekspirasi normal tenang (KI = VCI + TV). nilai rata-ratanya = 3500 ml. 4. Volume cadangan ekspirasi (ekspiratory reserve volume, VCE). Volume tambahan udara yang dapat secara aktif dikeluarkan oleh kontraksi maksimum melebihi udara yang dikeluarkan secara pasif pada akhir tidal volume biasa. Nilai rata-ratanya = 1000 ml. 5. Volume Residual (VR). Volume minimum udara yang tersisa di paru bahkan setelah ekspirasi maksimum. Nilai rata-ratanya sama dengan 1200 ml. volume residual tidak dapat diukur secara langsung dengan spirometer karena volume udara ini tidak keluar masuk paru. Namun, volume ini dapat diukur secara tidak langsung melalui tekhnik-tekhnik dilusi-gas berupa penghirupan (inspirasi) gas-pelacak (tracer gas) yang tidak berbahaya dalam jumlah tertentu, misalnya helium. 6. Kapasitas Residual fungsional (KRF). Volume udara di paru pada akhir ekspirasi pasif normal (KRF = VCE + VR). Nilai rata-ratanya = 2200 ml. 7. Kapasitas Vital (KV). Volume maksimum udara yang dapat dikeluarkan selama satu kali bernapas setelah inspirasi maksimum. Subyek mula-mula melakukan inspirasi maksimum, kemudian melakukan ekspirasi maksimum (KV = VCI + TV + VCE). KV mencerminkan perubahan volume maksimum yang dapat terjadi didalam paru. Volume ini jarang dipakai karena kontraksi otot maksimum yang terlibat menimbulkan kelelahan, tetapi bermanfaat untuk menilai kapasitas fungsional paru. Nilai rata-ratanya = 4500 ml. 8. Kapasitas Paru Total (KPT). Volume udara maksimum yang dapat ditampung oleh paru (KPT = KV + VR ). Nilai rata-ratanya 5700 ml. 9. Volume Ekspirasi Paksa dalam 1 detik (forced ekspiratory volume FEV1 ). Volume udara yang dapat di ekspirasi selam detik pertama ekspirasi pada penentuan KV. Biasanya FEV1 adalah sekitar 80%, yaitu dalam keadaan normal 80% udara yang dapat dipaksa keluar dari paru yang mengembang maksimum dapat dikeluarkan dalam 1 detik pertama. Pengukuran ini memberikan indikasi laju aliran udara maksimum yang dapat terjadi di paru.
B. KONSEP TUMOR PARU1. DEFINISIa. Tumor adalah neoplasma pada jaringan yaitu pertumbuhan jaringan baru yang abnormal. Paru merupakan organ elastis berbentuk kerucut dan letaknya didalam rongga dada. Sel tumor pada tumor jinak bersifat tumbuh lambat, sehingga tumor jinak pada umumnya tidak cepat membesar. Sel tumor mendesak jaringan sehat sekitarnya secara serempak sehingga terbentuk simpai (serabut pembungkus yang memisahkan jaringan tumor dari jaringan sehat).b. Kj
2. KLASIFIKASIKlasifikasi menurut WHO untuk untuk Neoplasma Pleura dan Paru paru (Mansjoer, 2007) :a. Karsinoma epidermoid (skuamosa).Kanker ini berasal dari permukaan epitel bronkus. Perubahan epitel termasuk metaplasia, atau displasia akibat merokok jangka panjang, secara khas mendahului timbulnya tumor. Terletak sentral sekitar hilus, dan menonjol kedalam bronki besar. Diameter tumor jarang melampaui beberapa centimeter dan cenderung menyebar langsung ke kelenjar getah bening hilus, dinding dada dan mediastinum.b. Karsinoma sel kecil (termasuk sel oat).Biasanya terletak ditengah disekitar percabangan utama bronki.Tumor ini timbul dari sel sel Kulchitsky, komponen normal dari epitel bronkus. Terbentuk dari sel sel kecil dengan inti hiperkromatik pekat dan sitoplasma sedikit. Metastasis dini ke mediastinum dan kelenjar limfe hilus, demikian pula dengan penyebaran hematogen ke organ organ distal.c. Adenokarsinoma (termasuk karsinoma sel alveolar).Memperlihatkan susunan selular seperti kelenjar bronkus dan dapat mengandung mukus. Kebanyakan timbul di bagian perifer segmen bronkus dan kadang kadang dapat dikaitkan dengan jaringan parut local pada paru paru dan fibrosis interstisial kronik. Lesi seringkali meluas melalui pembuluh darah dan limfe pada stadium dini, dan secara klinis tetap tidak menunjukkan gejala gejala sampai terjadinya metastasis yang jauh.d. Karsinoma sel besar.Merupakan sel sel ganas yang besar dan berdiferensiasi sangat buruk dengan sitoplasma yang besar dan ukuran inti bermacam macam. Sel sel ini cenderung untuk timbul pada jaringan paru paru perifer, tumbuh cepat dengan penyebaran ekstensif dan cepat ke tempat tempat yang jauh.e. Gabungan adenokarsinoma dan epidermoid.f. Lain lain.1) Tumor karsinoid (adenoma bronkus).2) Tumor kelenjar bronchial.3) Tumor papilaris dari epitel permukaan.4) Tumor campuran dan Karsinosarkoma5) Sarkoma6) Tak terklasifikasi.7) Mesotelioma.8) Melanoma.
3. KLASIFIKASI PENTAHAPAN KLINIK ( CLINICAL STAGING )Klasifikasi berdasarkan TNM : tumor, nodul dan metastase. Berikut ini tabel Sistem Stadium TNM untuk kanker Paru: American Joint Committee on Cancer (Mansjoer, 2007).Gambarn TNMDefenisi
Tumor primer (T)T0
Tx
TIS
T1
T2
T3
T4
Kelenjar limfe regional (N)N0
N1
N2
N3
Metastasis jauh (M)M0M1
Kelompok stadiumKarsinoma tersembunyi TxN0M0
Stadium 0 TISN0M0Stadium I T1N0M0 T2N0M0
Stadium II T1N1M0 T2N1M0 Stadium IIIa T3N0M0 T3N0M0
Stadium IIIb Setiap T N3M0 T4 setiap NM0
Stadium IV Setiap T, setiap N,M1Tidak terbukti adanya tumor primer
Kanker yang tersembunyi terlihat pada sitologi bilasan bronkus tetapi tidak terlihat pada radiogram atau bronkoskopi
Karsinoma in situ
Tumor dengan diameter 3 cm dikelilingi paru paru atau pleura viseralis yang normal.
Tumor dengan diameter 3 cm atau dalam setiap ukuran dimana sudah menyerang pleura viseralis atau mengakibatkan atelektasis yang meluas ke hilus; harus berjarak 2 cm distal dari karina.
Tumor dalam setiap ukuran dengan perluasan langsung pada dinding dada, diafragma, pleura mediastinalis, atau pericardium tanpa mengenai jantung, pembuluh darah besar, trakea, esofagus, atau korpus vertebra; atau dalam jarak 2 cm dari karina tetapi tidak melibat karina.
Tumor dalam setiap ukuran yang sudah menyerang mediastinum atau mengenai jantung, pembuluh darah besar, trakea, esofagus, koepua vertebra, atau karina; atau adanya efusi pleura yang maligna.
Tidak dapat terlihat metastasis pada kelenjar limfe regional.Metastasis pada peribronkial dan/ atau kelenjar kelenjar hilus ipsilateral.Metastasis pada mediastinal ipsi lateral atau kelenjar limfe subkarina.Metastasis pada mediastinal atau kelenjar kelenjar limfe hilus kontralateral; kelenjar kelenjar limfe skalenus atau supraklavikular ipsilateral atau kontralateral.
Tidak diketahui adanya metastasis jauhMetastasis jauh terdapat pada tempat tertentu (seperti otak).
Sputum mengandung sel sel ganas tetapi tidak dapat dibuktikan adanya tumor primer atau metastasis.Karsinoma in situ.Tumor termasuk klasifikasi T1 atau T2 tanpa adanya bukti metastasis pada kelenjar limfe regional atau tempat yang jauh.Tumor termasuk klasifikasi T1 atau T2 dan terdapat bukti adanya metastasis pada kelenjar limfe peribronkial atau hilus ipsilateral.Tumor termasuk klasifikasi T3 dengan atau tanpa bukti metastasis pada kelenjar limfe peribronkial atau hilus ipsilateral; tidak ada metastasis jauh.Setiap tumor dengan metastasis pada kelenjar limfe hilus tau mediastinal kontralateral, atau pada kelenjar limfe skalenus atau supraklavikular; atau setiap tumor yang termasuk klasifikasi T4 dengan atau tanpa metastasis kelenjar limfe regional; tidak ada metastasis jauh.Setiap tumor dengan metastsis jauh.
4. ETIOLOGISeperti neoplasma pada umumnya, etiologi yang pasti dari tumor paru masih belum diketahui, namun diperkirakan bahwa inhalasi jangka panjang dari bahanbahan karsiogenik merupakan faktor utama, tanpa mengesampingkan kemungkinan peranan predisposisi hubungan keluarga ataupun suku bangsa atau ras serta status imunologis (Smeltzer, 2001). Ada beberapa faktor yang berperan dalam peningkatan insiden tumor paru, antara lain:a. Merokok.Rokok tidaka diragukan lagi merupakan faktor utama. Suatu hubungan statistik yang defenitif telah ditegakkan antara perokok berat (lebih dari dua puluh batang sehari) dengan kanker paru (karsinoma bronkogenik). Perokok seperti ini mempunyai kecenderung sepuluh kali lebih besar dari pada perokok ringan. Selanjutnya orang perokok berat yang sebelumnya dan telah meninggalkan kebiasaannya akan kembali ke pola resiko bukan perokok dalam waktu sekitar 10 tahun. Hidrokarbon karsinogenik telah ditemukan dalam tar dari tembakau rokok yang jika dikenakan pada kulit hewan, yang dapat menimbulkan tumor. b. Iradiasi.Insiden karsinoma paru yang tinggi pada penambang kobalt di Schneeberg dan penambang radium di Joachimsthal (lebih dari 50 % meninggal akibat kanker paru) berkaitan dengan adanya bahan radioaktif dalam bentuk radon. Bahan ini diduga merupakan agen etiologi operatif.c. Kanker paru akibat kerja.Terdapat insiden yang tinggi dari pekerja yang terpapar dengan karbonil nikel (pelebur nikel) dan arsenic (pembasmi rumput). Pekerja pemecah hematite (paru paru hematite) dan orang orang yang bekerja dengan asbestos dan dengan kromat juga mengalami peningkatan insiden.d. Polusi udara.Mereka yang tinggal di kota mempunyai angka kanker paru yang lebih tinggi dari pada mereka yang tinggal di desa dan walaupun telah diketahui adanya karsinogen dari industri dan uap diesel dalam atmosfer di kota (Thomson, 1997).e. Genetik.Terdapat perubahan/ mutasi beberapa gen yang berperan dalam kanker paru, yakni :1) Proton oncogen.2) Tumor suppressor gene.3) Gene encoding enzyme.f. DietDari beberapa penelitian melaporkan bahwa rendahnya konsumsi terhadap betakarotene, selenium, dan vit. A menyebabkan tingginya risiko terkena kanker paru (Suyono, 2001)
5. MANIFESTASI KLINISManifestasi klinik pada penderita tumor paru yaitu (Mansjoer, 2007).a. Batuk yang terus menerus dan berkepanjanganKemungkinan akibat iritasi yang disebabkan oleh massa tumor. Batuk mulai sebagai batuk kering tanpa membentuk sputum, tetapi berkembang sampai titik dimana dibentuk sputum yang kental dan purulen dalam berespon terhadap infeksi sekunder.b. Napas pendek-pendek dan suara parauc. Batuk berdarah dan berdahak/HemoptisisSputum bersemu darah karena sputum melalui permukaan tumor yang mengalami ulserasi.d. Nyeri pada dada, ketika batuk dan menarik napas yang dalame. Hilang nafsu makan dan berat badan
6. PATOFISIOLOGISebab-sebab keganasan tumor masih belum jelas, tetapi virus, faktor lingkungan, faktor hormonal dan faktor genetik semuanya berkaitan dengan resiko terjadinya tumor. Permulaan terjadinya tumor dimulai dengan adanya zat yang bersifat intiation yang merangasang permulaan terjadinya perubahan sel. Diperlukan perangsangan yang lama dan berkesinambungan untuk memicu timbulnya penyakit tumor.Initiati agen biasanya bisa berupa unsur kimia, fisik atau biologis yang berkemampuan bereaksi langsung dan merubah struktur dasar dari komponen genetik (DNA). Keadaan selanjutnya diakibatkan keterpaparan yang lama ditandai dengan berkembangnya neoplasma dengan terbentuknya tumor, hal ini berlangsung lama mingguan sampai tahunan. Kanker paru bervariasi sesuai tipe sel daerah asal dan kecepatan pertumbuhan. Empat tipe sel primer pada kanker paru adalah karsinoma epidermoid (sel skuamosa), karsinoma sel kecil (sel oat), karsinoma sel besar (tak terdeferensiasi) dan adenokarsinoma. Sel skuamosa dan karsinoma sel kecil umumnya terbentuk di jalan napas utama bronkial. Karsinoma sel kecil umumnya terbentuk dijalan napas utama bronkial. Karsinoma sel besar dan adenokarsinoma umumnya tumbuh dicabang bronkus perifer dan alveoli. Karsuinoma sel besar dan karsinoma sel oat tumbuh sangat cepat sehigga mempunyai progrosis buruk. Sedangkan pada sel skuamosa dan adenokar. Paru merupakan organ yang elastis, berbentuk kerucut dan letaknya di dalam rongga dada atau toraksinoma prognosis baik karena pertumbuhan sel ini lambat.Dari etiologi yang menyerang percabangan segmen/ sub bronkus menyebabkan cilia hilang dan deskuamasi sehingga terjadi pengendapan karsinogen. Dengan adanya pengendapan karsinogen maka menyebabkan metaplasia,hyperplasia dan displasia. Bila lesi perifer yang disebabkan oleh metaplasia, hyperplasia dan displasia menembus ruang pleura, biasa timbul efusi pleura, dan bisa diikuti invasi langsung pada kosta dan korpus vertebra. Lesi yang letaknya sentral berasal dari salah satu cabang bronkus yang terbesar. Lesi ini menyebabkan obstuksi dan ulserasi bronkus dengan diikuti dengan supurasi di bagian distal. Gejala gejala yang timbul dapat berupa batuk, hemoptysis, dispneu, demam, dan dingin.Wheezing unilateral dapat terdengan pada auskultasi.Pada stadium lanjut, penurunan berat badan biasanya menunjukkan adanya metastase, khususnya pada hati. Kanker paru dapat bermetastase ke struktur struktur terdekat seperti kelenjar limfe, dinding esofagus, pericardium, otak, tulang rangka (Sylvia & Price, 2006).
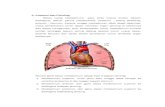
Pathway
7. KOMPLIKASIa. Hematorakb. Pneumotorakc. Empiemad. Endokarditise. Abses paruf. Atelektasis
8. PEMERIKSAAN DIAGNOSTIKa. Radiologi.1) Foto thorax posterior anterior (PA) dan leteral serta Tomografi dada.Merupakan pemeriksaan awal sederhana yang dapat mendeteksi adanya kanker paru. Menggambarkan bentuk, ukuran dan lokasi lesi. Dapat menyatakan massa udara pada bagian hilus, effuse pleural, atelektasis erosi tulang rusuk atau vertebra.2) Bronkhografi.Untuk melihat tumor di percabangan bronkus.
b. Laboratorium.1) Sitologi (sputum, pleural, atau nodus limfe).Dilakukan untuk mengkaji adanya/ tahap karsinoma.2) Pemeriksaan fungsi paru dan GDADapat dilakukan untuk mengkaji kapasitas untuk memenuhi kebutuhan ventilasi.3) Tes kulit, jumlah absolute limfosit.Dapat dilakukan untuk mengevaluasi kompetensi imun (umum pada kanker paru).c. Histopatologi.1) BronkoskopiMemungkinkan visualisasi, pencucian bagian,dan pembersihan sitologi lesi (besarnya karsinoma bronkogenik dapat diketahui).2) Biopsi Trans Torakal (TTB).Biopsi dengan TTB terutama untuk lesi yang letaknya perifer dengan ukuran < 2 cm, sensitivitasnya mencapai 90 95 %.3) Torakoskopi.Biopsi tumor didaerah pleura memberikan hasil yang lebih baik dengan cara torakoskopi.4) Mediastinosopi.Untuk mendapatkan tumor metastasis atau kelenjar getah bening yang terlibat.5) Torakotomi.Totakotomi untuk diagnostic kanker paru dikerjakan bila bermacam macam prosedur non invasif dan invasif sebelumnya gagal mendapatkan sel tumor.c. Pencitraan.1) CT-Scanning, untuk mengevaluasi jaringan parenkim paru dan pleura.2) MRI, untuk menunjukkan keadaan mediastinum.
9. PENATALAKSANAANa. Pembedahan.Tujuan pada pembedahan kanker paru sama seperti penyakit paru lain, untuk mengankat semua jaringan yang sakit sementara mempertahankan sebanyak mungkin fungsi paru paru yang tidak terkena kanker.1) Toraktomi eksplorasi.Untuk mengkomfirmasi diagnosa tersangka penyakit paru atau toraks khususnya karsinoma, untuk melakukan biopsy. 2) Pneumonektomi pengangkatan paru).Karsinoma bronkogenik bilaman dengan lobektomi tidak semua lesi bisa diangkat.3) Lobektomi (pengangkatan lobus paru).Karsinoma bronkogenik yang terbatas pada satu lobus, bronkiaktesis bleb atau bula emfisematosa; abses paru; infeksi jamur; tumor jinak tuberkulois.4) Resesi segmental.Merupakan pengankatan satau atau lebih segmen paru. 5) Resesi baji.Tumor jinak dengan batas tegas, tumor metas metik, atau penyakit peradangan yang terlokalisir. Merupakan pengangkatan dari permukaan paru paru berbentuk baji (potongan es). 6) Dekortikasi. Merupakan pengangkatan bahan bahan fibrin dari pleura viscelaris)
b. RadiasiPada beberapa kasus, radioterapi dilakukan sebagai pengobatan kuratif dan bisa juga sebagai terapi adjuvant/ paliatif pada tumor dengan komplikasi, seperti mengurangi efek obstruksi/ penekanan terhadap pembuluh darah/ bronkus.
c. Kemoterafi.Kemoterapi digunakan untuk mengganggu pola pertumbuhan tumor, untuk menangani pasien dengan tumor paru sel kecil atau dengan metastasi luas serta untuk melengkapi bedah atau terapi radiasi.
C. D. KONSEP ASUHAN KEPERAWATAN1. PENGKAJIAN1) Keadaan Umum: lemah, sesak yang disertai dengan nyeri dada.2) Tanda-tanda Vital3) Riwayat penyakit sebelumnyaPenyakit paru kronis sebelumnya yang telah mengakibatkan pembentukan jaringan parut dan fibrosis pada jaringan paru.4) Anamnesa dan observasi a) Aktivitas/ istirahat.Gejala: Kelemahan, ketidakmampuan mempertahankan kebiasaan rutin, dispnea karena aktivitas.Tanda: Kelesuan( biasanya tahap lanjut).b) Sirkulasi.Gejala: JVD (obstruksi vana kava).Bunyi jantung : gesekan pericardial (menunjukkan efusi). Takikardi/ disritmia. Jari tabuh.c) Integritas ego.Gejala: Perasaan takut, takut dilakukan pembedahan. Menolak kondisi yang berat/ potensi keganasan.Tanda: Kegelisahan, insomnia, pertanyaan yang diulang ulang.d) Eliminasi.Gejala: Diare yang hilang timbul (karsinoma sel kecil).Peningkatan frekuensi/ jumlah urine (ketidakseimbangan hormonal, tumor epidermoid)e) Makanan/ cairan.Gejala: Penurunan berat badan, nafsu makan buruk, penurunan masukan makanan, kesulitan menelan, haus/ peningkatan masukan cairan.Tanda: Kurus, atau penampilan kurang berbobot (tahap lanjut)Edema wajah/ leher, dada punggung (obstruksi vena kava), edema wajah/ periorbital (ketidakseimbangan hormonal, karsinoma sel kecil)Glukosa dalam urine (ketidakseimbangan hormonal, tumor epidermoid).f) Nyeri/ kenyamanan.Gejala: Nyeri dada (tidak biasanya ada pada tahap dini dan tidak selalu pada tahap lanjut) dimana dapat/ tidak dapat dipengaruhi oleh perubahan posisi.Nyeri bahu/ tangan (khususnya pada sel besar atau adenokarsinoma)Nyeri abdomen hilang timbul.g) Pernafasan.Gejala: Batuk ringan atau perubahan pola batuk dari biasanya dan atauproduksi sputum, nafas pendekPekerja yang terpajan polutan, debu industriSerak, paralysis pita suara.Riwayat merokok: Perokok berat dan kronisTanda: Dispnea, meningkat dengan kerjaPeningkatan fremitus taktil (menunjukkan konsolidasi)Krekels/ mengi pada inspirasi atau ekspirasi (gangguan aliran udara), krekels/ mengi menetap; pentimpangan trakea ( area yang mengalami lesi).Hemoptisis.h) Keamanan.Tanda: Demam mungkin ada (sel besar atau karsinoma)Kemerahan, kulit pucat (ketidakseimbangan hormonal, karsinoma sel kecil)i) Seksualitas.Tanda: Ginekomastia (perubahan hormone neoplastik, karsinoma selbesar)Amenorea/ impotent (ketidakseimbangan hormonal, karsinoma sel kecil)j) Penyuluhan.Gejala: Faktor resiko keluarga, kanker(khususnya paru), tuberculosisKegagalan untuk membaik. (Doenges, 2000).
5) Pemeriksaan Fisika) Sistem pernafasan Sesak nafas, nyeri dada Batuk produktif tak efektif Suara nafas: mengi pada inspirasi Serak, paralysis pita suara.b) Sistem kardiovaskuler tachycardia, disritmia menunjukkan efusi (gesekan pericardial)c) Sistem gastrointestinal Anoreksia, disfagia, penurunan intake makanan, berat badan menurun.d) Sistem urinarius Peningkatan frekuensi/jumlah urine.e) Sistem neurologis Perasaan takut/takut hasil pembedahan Kegelisahan6) Pemeriksaan Diagnostik/Penunjang
A. DIAGNOSA KEPERAWATAN YANG MUNGKIN MUNCUL1. Ketidakefektifan bersihan jalan napas berhubungan dengan obstruksi jalan napas (penumpukan secret berlebihan) ditandai dengan pasien mengeluh sesak, batuk berdahak namun tidak dapat dikeluarkan, peningkatan frekuensi napas (RR> 20x/menit), terdapat penumpukan secret pada jalan napas, terdapat suara napas tmbahan (ronchi).2. Gangguan pertukaran gas berhubungan dengan perubahan kapiler alveoli ditandai dengan pernafasan abnormal, pH darah arteri abnormal, warna kulit abnormal (pucat), sianosis, nafas cuping hidung, takikardia.3. Ketidakefektifan pola napas berhubungan dengan hiperventilasi ditandai dengan pasien mengeluh sesak napas, RR >20x/menit, terdapat penggunaan otot bantu pernapasan, napas cuping hidung, takikardi.4. Nyeri akut berhubungan dengan agen cedera biologi (tumor paru), ditandai dengan pasien mengeluh nyeri, pasien mengeluh nyeri dengan skala 1-10, pasien tampak gelisah, pasien tampak meringis kesakitan, TD meningkat (>120/80 mmHg), nadi meningkat (>100x/mnt), pasien tampak memegangi bagian yang nyeri.5. Hipertermi berhubungan dengan peningkatan metabolisme ditandai dengan suhu abnormal (>37,50C), kulit kemerahan, kulit teraba hangat, frekuensi napas > 30 kali/menit, frekuensi nadi meningkat (>100x/menit).6. Ketidakseimbangan nutrisi kurang dari kebutuhan tubuh berhubungan dengan tidak adekuatnya asupan akibat iritasi gastrointestinal ditandai dengan pasien mengeluh mual muntah, penurunan BB >20%, kadar albumin serum < 3,4 g/dl, terjadi penurunan intake makanan, nafsu makan menurun, kelemahan.7. Intoleransi aktivitas berhubungan dengan penurunan suplai O2 ke jaringan, ditandai dengan terjadi kelelahan, kelemahan, peningkatan nadi dan tekanan darah saat beraktivitas.8. Ansietas berhubungan dengan 9. PK: ANEMIA10. PK: INFEKSI
B. INTERVENSI 1. Ketidakefektifan bersihan jalan napas berhubungan dengan obstruksi jalan napas (penumpukan secret berlebihan) ditandai dengan pasien mengeluh sesak, batuk berdahak namun tidak dapat dikeluarkan, peningkatan frekuensi napas (RR> 20x/menit), terdapat penumpukan secret pada jalan napas, terdapat suara napas tmbahan (ronchi).TujuanIntervensi
Setelah diberikan asuhan keperawatan selamaxjam diharapkan bersihan jalan nafas pasien kembali efektif, dengan kriteria hasil:NOC Label >> Respiratory status: airway patency Frekuensi pernapasan dalam batas normal (16-20 kali/menit) Pasien mampu mengeluarkan sputum secara efektif Tidak ada akumulasi sputum Irama pernapasan normal Kedalaman pernapasan normal
NIC Label >> Airway management1. Auskultasi bunyi napas tambahan, seperti ronchi, wheezing.Rasional: adanya bunyi ronchi menandakan terdapat penumpukan sekret atau sekret berlebihan di jalan napas.2. Berikan posisi yang nyaman untuk mengurangi dispnea.Rasional: posisi memaksimalkan ekspansi paru dan menurunkan upaya pernapasan. Ventilasi maksimal membuka area atelektasis dan meningkatkan gerakan sekret ke jalan napas besar untuk dikeluarkan.3. Ajarkan dan anjurkan pasien untuk melakukan teknik batuk efektif.Rasional: teknik batuk efektif dapat membantu membersihkan jalan napas pasien dari sekret.4. Anjurkan pasien untuk meningkatkan asupan cairan (terutama air hangat) melalui oral.Rasional: mengoptimalkan keseimbangan cairan dan membantu mengencerkan sekret sehingga mudah dikeluarkan.5. Kolaborasi pemberian bronkodilator.Rasional: bronkodilator dapat mendilatasi bronkus dan mengencerkan sekret sehingga sekret yang menumpuk di area tersebut lebih mudah dikeluarkan. 6. Kolaborasi pemberian oksigen.Rasional: meringankan kerja paru untuk memnuhi kebutuhan oksigen serta mengoptimalkan kebutuhan oksigen dalam tubuh.
2. Gangguan pertukaran gas berhubungan dengan perubahan kapiler alveoli ditandai dengan pernafasan abnormal, pH darah arteri abnormal, warna kulit abnormal (pucat), sianosis, nafas cuping hidung, takikardia.TujuanIntervensi
Setelah diberikan asuhan keperawatan selama ... x jam diharapkan pertukaran gas pasien adekuat dengan kriteria hasil:NOC Label >> Respiratory status RR dalam batas normal (30-50x/mnt) Kedalaman pernapasan normal Tidak tampak penggunaan otot bantu pernapasan Tidak tampak retraksi dinding dad Tidak ada sianosis Tidak ada dispnea Tidak ada kelemahan Tidak ada akumulasi sputum NOC Label >> Respiratory status: Gas Exchange PaO2 normal (80-100 mmHg) PaCO2 normal (35-45 mmHg) PH normal (7,35-7,45) SatO2 normal (95-100%) Tidak ada sianosis Tidak ada penurunan kesadaran
NIC Label >> Acid Base Management1. Monitor kadar pH darah melalui hasil AGDRasional: untuk Mengevaluasi proses penyakit, memudahkan menetukan terapi atau mengevaluasi keefektifan terapi yang telah diberikan2. Monitor tanda-tanda gagal napasRasional: dapat memberikan tindakan penanganan yang tepat dan cepat pada pasien3. Pertahankan bersihan jalan napasRasional: bersihan jalan napas mempengaruhi intake oksigen dari luar tubuh ke dalam tubuh4. Sarankan waktu istirahat yang adekuatRasional: untuk mengurangi kerja pernapasan5. Monitor status neurologisRasional: Gelisah, mudah terangsang, bingung, dan somnolen dapat menunjukkan hipoksemia/penurunan oksigenasi serebral.6. Kontrak dengan pengunjung untuk membatasi kunjunganRasional: agar pasien dapat beristirahat secara adekuat untuk mebantu mengurangi kerja pernapasan.NIC Label >> Airway Management7. Monitor status pernapasan dan status oksigenasi pasienRasional: Manifestasi distress pernafasan tergantung pada indikasi derajat keterlibatan paru dan status kesehatan umum.8. Berikan posisi semifowler pada pasienRasional: Posisi kepala yang lebih tinggi memungkinkan upaya nafas lebih dalam dan lebih kuat. Tindakan ini meningkatkan inspirasi maksimal, meningkatkan pengeluaran secret untuk memperbaiki ventilasi.9. Lakukan fisioterapi dadaRasional: Memudahkan pengenceran dan pembuangan secret. 10. Menghilangkan sekret dengan suction, jika diperlukanRasional: Merangsang batuk atau pembersihan jalan nafas secara mekanik pada pasien yang tidak mampu melakukan karena batuk tak efektif.11. Atur intake cairanRasional: Cairan dalam jumlah yang adekuat mampu membantu pengenceran sekret sehingga lebih mudah dikeluarkan.12. Auskultasi bunyi napas dan adanya suara napas tambahan (ronchi, wheezing, krekels, dll)Rasional: adanya area redup yang menandakan adanya penurunan atau hilangnya ventilasi akibat penumpukkan eksudat.13. Kolaborasi pemberian nebulizer, jika diperlukanRasional: nebulizer dapat membantu meningkatkan kelembaban udara pernapasan sehingga membantu mengencerkan sekret sehingga dapat lebih mudah dikeluarkan14. Kolaborasi pemberian oksigen, jika diperlukanRasional: Tujuan terapi oksigen adalah mempertahankan PaO2 diatas 60 mmHg. Oksigen diberikan dengan metode yang memberikan pengiriman tepat dalam toleransi pasien.NIC Label >> Oxigen Therapy15. Jaga kebersihan mulut, hidung, dan trakea, jika diperlukanRasional: bersihan jalan napas yang adekuat dapat memaksimalkan intake oksigen yang dapat diserap oleh tubuh.16. Monitor volume aliran oksigen dan jenis canul yang digunakanRasional: volume aliran oksigen harus diberikan sesuai indikasi untuk pasien anak (1-5 liter/menit). 17. Monitor keefektifan terapi oksigen yang telah diberikanRasional: untuk membantu menentukan terapi berikutnya18. Monitor tanda-tanda keracunan oksigen dan atelektasisRasional: oksigen yang berlebihan dalam tubuh sangat berbahaya karena oksigen dapat mengikat air dan dapat menyebabkan dehidrasi.19. Konsultasikan dengan tenaga kesehatan lain mengenai penggunaan oksigen tambahan selama aktifitas dan/atau tidurRasional: membantu pasien memenuhi kebutuhan oksigen saat istirahat.NIC Label >> Respiratory Monitoring20. Monitor frekuensi, irama, kedalaman, dan usaha napas pasienRasional: Kecepatan biasanya meningkat. Dipsnea dan terjadi peningkatan kerja nafas. Pernafasan dangkal. Ekspansi dada terbatas yang berhubungan dengan atelektasis dan atau nyeri dada pleuritik.21. Catat pergerakkan dinding dada, lihat kesimetrisan dinding dada, penggunaan otot-otot bantu pernapasan, dan retraksi otot supraklavikular dan intercostalRasional: penggunaan otot bantu pernapasan mengindikasikan adanya disstress pernapasan.22. Monitor pola napas pasien (takipnea, hiperventilasi, pernapasan Kussmaul, Cheyne-Stokes)Rasional: Adanya takipnea, hiperventilasi, pernapasan Kussmaul, Cheyne-Stokes mengindikasikan perburukkan kondisi pasien23. Perkusi dada anterior dan posterior dari apeks sampai basis bilateralRasional: Suara perkusi pekak menunjukkan area paru yang terdapat eksudat24. Monitor hasil foto thoraksRasional: pada pneumonia biasanya tampak konsolidasi dan infiltrat pada lobus paru.
3. Nyeri akut berhubungan dengan agen cedera biologi (tumor paru), ditandai dengan pasien mengeluh nyeri, pasien mengeluh nyeri dengan skala 1-10, pasien tampak gelisah, pasien tampak meringis kesakitan, TD meningkat (>120/80 mmHg), nadi meningkat (>100x/mnt), pasien tampak memegangi bagian yang nyeri.TujuanIntervensi
Setelah diberikan asuhan keperawatan selama..x jam diharapkan nyeri dapat berkurang, dengan kriteria hasil:NOC Label>> Pain level: Pasien tidak melaporkan adanya nyeri (skala 5 = none) Pasien tidak merintih ataupun menangis (skala 5 = none) Pasien tidak menunjukkan ekspresi wajah terhadap nyeri (skala 5 = none) Pasien tidak tampak berkeringat dingin (skala 5 = none) RR dalam batas normal (16-20 x/mnt) (skala 5 = normal) Nadi dalam batas normal (60-100x/mnt) (skala 5 = normal) Tekanan darah dalam batas normal (120/80 mmHg) (skala 5 = normal)NOC Label >> Pain control Pasien dapat mengontrol nyerinya dengan menggunakan teknik manajemen nyeri non farmakologis (skala 5 = consistently demonstrated) Pasien dapat menggunakan analgesik sesuai indikasi (skala 5 = consistently demonstrated) Pasien melaporkan nyeri terkontrol (skala 5 = consistently demonstrated)
NIC Label>>Pain managementa. Lakukan pengkajian yang komprehensif terhadap nyeri, meliputi lokasi, karasteristik, onset/durasi, frekuensi, kualitas, intensitas nyeri, serta faktor-faktor yang dapat memicu nyeri.Rasional: pengkajian berguna untuk mengidentifikasi nyeri yang dialami pasien meliputi lokasi, karasteristik, durasi, frekuensi, kualitas, intensitas nyeri serta faktor-faktor yang dapat memicu nyeri pasien sehinggga dapat menentukan intervensi yang tepat.b. Observasi tanda-tanda non verbal atau isyarat dari ketidaknyamanan.Rasional: dengan mengetahui rasa tidak nyaman pasien secara non verbal maka dapat membantu mengetahui tingkat dan perkembangan nyeri pasien.c. Gunakan strategi komunikasi terapeutik dalam mengkaji pengalaman nyeri dan menyampaikan penerimaan terhadap respon pasien terhadap nyeri.Rasional: membantu pasien dalam menginterpretasikan nyerinya.d. Kaji tanda-tanda vital pasien.Rasional: peningakatan tekanan darah, respirasi rate, dan denyut nadi umumnya menandakan adanya peningkatan nyeri yang dirasakan. e. Kontrol faktor lingkungan yang dapat menyebabkan ketidaknyamanan, seperti suhu ruangan, pencahayaan, kebisingan.Rasional: membantu memodifikasi dan menghindari faktor-faktor yang dapat meningkatkan ketidaknyamanan pasien.f. Ajarkan prinsip-prinsip manajemen nyeri non farmakologi, (mis: teknik terapi musik, distraksi, guided imagery, masase dll).Rasional: membantu mengurangi nyeri yang dirasakan pasien, serta membantu pasien untuk mengontrol nyerinya.g. Kolaborasi dalam pemberian analgetik sesuai indikasi.Rasional: membantu mengurangi nyeri yang dirasakan pasien.
4. Hipertermi berhubungan dengan peningkatan metabolisme ditandai dengan suhu abnormal (>37,50C), kulit kemerahan, kulit teraba hangat, frekuensi napas > 30 kali/menit, frekuensi nadi meningkat (>100x/menit).TujuanIntervensi
Setelah diberikan asuhan keperawatan selama...x...jam diharapkan hipertermi teratasi, dengan kriteria hasil :NOC Label>> Thermoregulation Suhu tubuh pasien dalam batas normal, 36,5-37,5 0C HR teraba dan dalam batas normal, 60-100x/menit Tidak terjadi dehidrasi (asupan cairan pasien terpenuhi, yaitu 1200-1500 ml/hari) Tidak terjadi perubahan warna kulit
NIC Label >> Fever treatment1. Pantau tanda-tanda vital pasien terutama suhu tubuh setiap sebelum dan setelah medikasi.Rasional: mengetahui intervensi yang sesuai dan efektifitas intervensi yang diberikan.2. Pantau warna dan temperatur kulit pasien.Rasional: perubahan temperatur dan warna kulit dapat menunjukkan derajat keparahan dari hipertermi.3. Anjurkan pasien untuk meningkatkan intake cairan melalui oral. Rasional: Pasien dengan hipertermi akan memproduksi keringat yang berlebih yang dapat mengakibatkan tubuh kehilangan cairan yang banyak, sehingga dengan memberikan minum peroral dapat menggantikan cairan yang hilang serta menurunkan suhu tubuh.4. Anjurkan keluarga untuk memberikan water tepid sponge pada pasien.Rasional: water tepid sponge dapat membantu menurunkan suhu tubuh dengan cara memvasodilatasi pembuluh darah dan pori-pori kulit.5. Kolaborasi pemberian cairan melalui intravena.Rasional: pemberian cairan melalui intravena dapat membantu mengganti kehilangan cairan tubuh yang banyak melalui keringat selama hipertermi.6. Kolaborasi pemberian antipiretik.Rasional: pemberian antipiretik dapat menurunkan suhu tubuh.
5. Ketidakseimbangan nutrisi kurang dari kebutuhan tubuh berhubungan dengan tidak adekuatnya asupan akibat iritasi gastrointestinal ditandai dengan pasien mengeluh mual muntah, penurunan BB >20%, kadar albumin serum < 3,4 g/dl, terjadi penurunan intake makanan, nafsu makan menurun, kelemahan.TujuanIntervensi
Setelah diberikan asuhan keperawatan x jam diharapkan pemenuhan nutrisi adekuat, dengan kriteria hasil:a. Status nutrisi: Masukan nutrisi adekuat (skala 5 = No deviation from normal range) Masukan makanan dalam batas normal (skala 5 = No deviation from normal range)b. Status nutrisi : masukan nutrisi: Masukan kalori dalam batas normal (skala 5= Totally adequate) Nutrisi dalam makanan cukup mengandung protein, lemak, karbohidrat, serat, vitamin, mineral, ion, kalsium, sodium (skala 5= Totally adequate)c. Status nutrisi : hitung biokimia Serum albumin dalam batas normal (3,4-4,8 gr/dl) (skala 5= No deviation from normal range)
NIC Label >> Terapi nutrisi: a. Kaji status nutrisi pasienRasional: pengkajian penting untuk mengetahui status nutrisi pasien dapat menentukan intervensi yang tepat.b. Monitor masukan makanan atau cairan dan hitung kebutuhan kalori harian.Rasional: dengan mengetahui masukan makanan atau cairan dapat mengetahui apakah kebutuhan kalori harian sudah terpenuhi atau belum.c. Tentukan jenis makanan yang cocok dengan tetap mempertimbangkan aspek agama dan budaya pasien.Rasional: memenuhi kebutuhan nutrisi pasien dengan tetap memperhatikan aspek agama dan budaya pasien sehingga pasien bersedia mengikuti diet yang ditentukan.d. Anjurkan untuk menggunakan suplemen nutrisi sesuai indikasi.Rasional: dapat membantu meningkatkan status nutrisi selain dari diet yang ditentukan..e. Jaga kebersihan mulut, ajarkan oral higiene pada pasien/keluarga.Rasional: menjaga kebersihan mulut dapat meningkatkan nafsu makan.f. Kolaborasi dengan ahli gizi untuk menentukan jumlah kalori dan jenis nutrisi yang dibutuhkan untuk memenuhi kebutuhan nutrisi.Rasional: untuk menentukan jumlah kalori dan jenis nutrisi yang sesuai dengan kebutuhan pasien.NIC Label >> Penanganan berat badan:a. Timbang berat badan pasien secara teratur.Rasional: dengan memantau berat badan pasien dengan teratur dapat mengetahui kenaikan ataupun penurunan status gizi.b. Diskusikan dengan keluarga pasien hal-hal yang menyebabkan penurunan berat badan.Rasional: membantu memilih alternative pemenuhan nutrisi yang sesuai dengan kebutuhan dan penyebab penurunan berat badan.c. Pantau konsumsi kalori harian.Rasional: membantu mengetahui masukan kalori harian pasien disesuaikan dengan kebutuhan kalori sesuai usia.d. Pantau hasil laboratorium, seperti kadar serum albumin, dan elektrolit.Rasional: kadar albumin dan elektrolit yang normal menunjukkan status nutrisi baik. Sajikan makanan dengan menarik.e. Tentukan makanan kesukaan, rasa, dan temperatur makanan.Rasional: meningkatkan nafsu makan dengan intake dan kualitas yang maksimal. f. Anjurkan penggunaan suplemen penambah nafsu makan.Rasional: dapat membantu meningkatkan nafsu makan pasien sehingga dapat meningkatkan masukan nutrisi.
6. Intoleransi aktivitas berhubungan dengan penurunan suplai O2 ke jaringan, ditandai dengan terjadi kelelahan, kelemahan, peningkatan nadi dan tekanan darah saat beraktivitas.TujuanIntervensi
Setelah diberikan asuhan keperawatan selama...xjam diharapkan pasien mampu mentoleransi aktivitas, dengan kriteria hasil:NOC Label >> Activity tolerance Saturasi oksigen dalam rentang normal (>90%) Tidak terjadi perubahan dalam warna kulit Pasien mampu berbicara sambil melakukan aktivitas fisik NOC Label >> Fatigue level Tidak terjadi penurunan motivasi beraktivitas Tidak mengalami sakit kepala saat beraktivitasNOC Label >> Self care status-Pasien mampu mandi, berpakaian, makan dan toileting secara mandiri
NOC Label >> Vital Sign Suhu tubuh 36,5-37,50C Respiratory rate 16-20 x per menit Tekanan darah 120/80 mmHg Nadi 60-100 x per menit NIC Label >> Activity theraphy1. Bantu pasien dalam memilih aktivitas yang sesuai dengan kemampuan fisik, psikologi, dan sosial yang dimiliki.Rasional: aktivitas yang sesuai dengan kemampuan dapat lebih mudah dilakukan oleh pasien.2. Bantu pasien untuk fokus terhadap satu aktivitas yang bisa dilakukan.Rasional: fokus terhadap satu aktivitas membantu pasien untuk dapat menyelesaikan aktivitas tersebut dengan baik.3. Bantu pasien dalam sebuah jadwal untuk membuat periode aktivitas dari yang jarang dilakukan sampai yang rutin dilakukan.Rasional: menjadwalkan aktivitas membantu pasien meningkatkan kemampuan beraktivitas.4. Instuksikan pasien dan keluarga dalam membuat aturan aktivitas fisik, sosial, spiritual, dan kognitif dalam menyeimbangkan fungsi kesehatan.Rasional: untuk membantu menyeimbangkan fungsi kesehatan pasien sehubungan dengan aktivitas yang berkaitan.5. Anjurkan pasien untuk beristirahat dan bantu dalam aktivitas yang ringan sesuai kebutuhan.Rasional: membantu pasien dalam menggunakan oksigen secara efektif dalam beraktivitas.NIC Label >> Energy management6. Kaji keterbatasan fisik pasien.Rasional: untuk mengetahui seberapa besar keterbatasan pasien dalam beraktivitas.7. Kaji penyebab kelemahan.Rasional: untuk memudahkan mengetahui intervensi yang tepat.8. Berikan intake makanan yang adekuat.Rasional: intake makanan yang cukup memberikan energi yang cukup bagi pasien.9. Awasi adanya perubahan TTV dan saturasi oksigen.Rasional: penurunan TTV dan saturasi oksigen dapat menunjukkan penurunan kemampuan beraktivitas.NIC Label >> Self care assistance10. Kaji kemampuan pasien dalam melakukan perawatan diri.Rasional: mengetahui batasan aktivitas yang dapat dilakukan pasien.11. Kaji kebutuhan pasien dalam perawatan diri seperti: kebutuhan kebersihan diri, pakaian, makanan, dan kebutuhan toileting.Rasional: mengetahui kebutuhan perawatan diri yang dapat dan tidak dapat pasien lakukan sendiri.12. Ajarkan pada keluarga agar membantu pasien bila pasien memang benar-benar tidak mampu melakukan aktivitas secara mandiri.Rasional: membantu kemandirian diri pasien.NIC Label >> Monitoring vital sign13. Monitor tekanan darah, nadi, suhu, dan status respirasi.Rasional: penurunan TTV dapat menunjukkan penurunan kemampuan pasien dalam beraktivitas.14. Monitor vital sign sebelum, selama, dan sesudah beraktivitas.Rasional: mengetahui aktivitas yang dilakukan apakah berat atau tidak terhadap pasien.
7. Ansietas berhubungan dengan perubahan dalam status kesehatan ditandai dengan pasien tampak gelisah dan khawatir terhadap kondisi kesehatannya.TujuanIntervensi
Setelah dilakukan asuhan keperawatan selama 1x 30 menit, diharapkan kecemasan klien terhadap penyakit klien dapat berkurang dengan kriteria hasil :Anxiety Level Mengatakan secara verbal tentang tidak ada kecemasan (5 = none) Mengatakan secara verbal tentang tidak ada ketakutan (5 = none) Tidak ada kepanikan (5 = none)Anxiety Self Control Mampu mengurangi penyebab cemas (5 = Consistently demonstrated) Mengontrol respon cemas NIC Label>> Anxiety Reduction a. Observasi adanya tanda tanda cemas/ansietas baik secara verbal maupun nonverbal.Rasional : pengungkapan kecemasan secara langsung tentang kecemasan dari klien, dapat menandakan level cemas klien.b. Bantu pasien untuk mengidentifikasi situasi yang dapat menstimulus kecemasan.Rasional : agar pasien dapat mengatasi dan menanggulangi kecemasan pasien.c. Jelaskan segala sesuatu mengenai penyakit yang klien derita.Rasional : menambah wawasan klien tentang penyakit klien dapat meningkatkan pengertian klien tentang penyakitnya, sehingga dapat mengurangi kecemasan klien.d. Ajarkan klien teknik relaxasi, seperti menarik nafas dalam.Rasional : dapat memberi efek ketenangan pada klien.e. Kolaborasi pemberian medikasi berupa obat penenang.Rasional : untuk menurunkan ansietas klien yang terjadi secara berlebihan.
8. PK: ANEMIATujuanIntervensi
Setelah diberikan asuhan keperawatan selama 1x 15 menit, perawat dapat meminimalkan komplikasi anemia yang terjadi, dengan kriteria hasil: TTV dalam batas normal (TD: 120/80 mmHg, nadi: 60-100 x/menit, suhu: 36-37,5C, RR: 16-20 x/menit). Konjungtiva berwarna merah muda. Hb klien dalam batas normal (12-16 g/dL). Mukosa bibir berwarna merah muda. Klien tidak mengalami lemas dan lesu.
Mandiri:0. Pantau tanda dan gejala anemia yg terjadi.Rasional: memantau gejala anemia klien penting dilakukan agar tidak terjadi komplikasi yang lebih lanjut. 1. Pantau tanda-tanda vital klien. Rasional:perubahan tanda vital menunujukkan perubahan pada kondisi klien.1. Anjurkan klien mengkonsumsi makanan yang mengandung banyak zat besi dan vit B12.Rasional: konsumsi makanan yang mengandung vitamin B12 dan asam volat dapat menstimulasi pemebntukan Hemoglobin. 1. Minimalkan prosedur yg bisa menyebabkan perdarahan.Rasional: prosedur yang menyebabkan perdarahan dapat memperparah kondisi klien yang mengalami anemia.Kolaborasi1. Kolaborasi pemberian tranfusi darah sesuai indikasi.Rasional: transfusi darah diperlukan jika kondisi anemia klien buruk untuk menambah jumlah darah dalam tubuh
9. PK: INFEKSITujuanIntervensi
Setelah dilakukan asuhan keperawatan selamaxjam, diharapkan komplikasi infeksi akibat pneumonia tidak terjadi, dengan kriteria hasil:NOC Label >> Infection severity Sputum purulen tidak ada Suhu tubuh pasien dalam batas normal (36,5-37,50C WBC dalam batas normal 4-11 x 103/uL
NIC Label >> Infection protection1. Pantau tanda dan gejala infeksi sistemik dan lokal.Rasional: membantu dalam memberikan intervensi secara cepat dan tepat jika infeksi terjadi.2. Pantau hasil laboratorium terutama WBC.Rasional: dapat sebagai indikator ada tidaknya infeksi dan menentukan sensitivitas pada obat tertentu.3. Pertahankan teknik aseptik selama perawatan.Rasional: teknik aseptik selama perawatan dapat meminimalkan komplikasi dari infeksi.4. Batasi jumlah pengunjung yang masuk ke ruang perawatan pasien dan jauhi area perawatan pasien dari tanaman maupun bunga segar.Rasional: pembatasan jumlah pengunjung perlu dilakukan agar pasien dapat beristirahat. Tanaman dan bunga segar dapat membawa bakteri maupun virus sehingga perlu dijauhkan dari pasien yang sangat rentan terhadap infeksi.5. Kolaborasi pemberian antibiotik sesuai dengan sensitivitas bakteri.Rasional: Antibiotik dapat membantu membunuh mikroorganisme penyebab infeksi.
Daftar Pustaka
Doengoes, E Marilynn dkk. 2000. Rencana Asuhan Keperawatan. Jakarta : EGCLong, Barbara C. 1996. Perawatan Medikal Bedah. Volume I . Bandung: Yayasan Ikatan Alumni Pendidikan Keperawatan Pajajaran.Mansjoer, Arief. Dkk. 2007.Kapita Selekta Kedokteran Jilid 1. Jakarta: EGCSylvia & Price. 2006. Patofisiologi Konsep Klinis Proses-Proses Penyakit. Jakarta: Penerbit Buku Kedokteran EGCCorwin, Elizabeth J. 2009. Buku Saku Patofisiologi. Jakarta: EGC.Dochterman, Joanne M., Gloria N. Bulecheck. 2004. Nursing Interventions Classifications (NIC) Fourth Edition. Missouri: Mosby Elsevier.Moorhed, Sue, Marion Jhonson, Meridean L. Mass, dan Elizabeth Swanson. 2008. Nursing Outcomes Classifications (NOC) Fourth Edition. Missouri: Mosby Elsevier.NANDA International. 2012. Diagnosis Keperawatan Definisi dan Klasifikasi 2012-2014. Jakarta: EGC.Smeltzer, C. Suzanne. 2001. Keperawatan Medikal Bedah Brunner & Suddarth Edisi 8 Volume 3. Jakarta: EGC.Wilson, Susan and Thompson, June (1990), Respiratory Disorders, Mosby Year Book, Toronto.