Kel.4
-
Upload
okki-masitah-syahfitri-nasution -
Category
Documents
-
view
46 -
download
0
description
Transcript of Kel.4

LAPORAN DISKUSI PBL
BLOK 14: KELAINAN PADA ABDOMEN
MODUL 1: DISPEPSIA
Tutor: dr. Riris Choiru, M.Kes.
FAKULTAS KEDOKTERAN
UNIVERSITAS MULAWARMAN
2009
1
Disusun oleh : Kelompok IV
Rahimatul Yasiro
Isti Sundari
Ery Irawan
Candra Ramadhanny
Dhiya Husna Izzati
Yunita
Dewi Puspita
Destina Ribkah

KATA PENGANTAR
Assalamu’alaykum warohmatullohi wabarokatuh,
Puji dan syukur kami panjatkan hanya kepada Allah Subhanallohu wa Ta’ala
karena atas taufik dan hidayah-Nya lah laporan diskusi PBL Modul 1 Blok 14 kali ini dapat
diselesaikan tepat pada waktunya. Laporan ini berisi pembahasan diskusi Seven Jumps
berdasarkan skenario modul 1 dengan topik Dyspepsia.
Dalam proses penyusunan laporan ini, kami mengucapkan terima kasih kepada:
1. dr. Riris Choiru, M. Kes. selaku tutor kelompok IV yang telah membimbing
kami dalam melaksanakan diskusi kelompok kecil di Blok 14 Modul 1
mengenai Dyspepsia.
2. Dosen-dosen yang telah mengajarkan materi perkuliahan kepada kami
sehingga dapat membantu dalam penyelesaian laporan hasil diskusi kelompok
kecil ini.
3. Teman-teman kelompok IV yang telah mencurahkan pikiran dan tenaganya
sehingga diskusi kelompok kecil (dkk) 1 dan 2 dapat berjalan dengan baik dan
dapat menyelesaikan laporan hasil diskusi kelompok kecil (dkk) ini.
4. Teman-teman Fakultas Kedokteran Umum Universitas Mulawarman
angkatan 2007 dan pihak-pihak lain yang tidak dapat kami sebutkan satu
persatu.
Sebagai penyusun kami mengharapkan agar laporan ini dapat berguna baik bagi
penyusun maupun bagi para pembaca di kemudian hari. Kesempurnaan hanyalah milik
Allah, oleh karena itu penyusun mengharapkan kritik dan saran baik dalam pembuatan
laporan hasil diskusi kelompok kecil (dkk) ini maupun dalam kegiatan perkuliahan PBL
lainnya, sehingga kekurangan-kekurangan yang ada dapat segera diperbaiki demi kemajuan
Fakultas Kedokteran UNMUL pada umumnya dan angkatan PBL 2007 pada khususnya.
Wassalamu’alaykum warohmatullohi wabarokatuh.
Samarinda, 23 Oktober 2009
2

Penyusun
DAFTAR ISI
HALAMAN JUDUL……………………..………………….…….……..……. 1
KATA PENGANTAR……………………………………….……………...…..2
DAFTAR ISI….……………………………………………….….…………......3
BAB I: PENDAHULUAN
Latar Belakang…………………………………………………….………….....4
Manfaat………………………………………………….………….…………...4
BAB II: ISI
Step 1 ……………………………………………….….……………………….5
Step 2………………………………………………….….……………………..5
Step 3………………………………………………….………………………...5
Step 4………………………………………………….………………………...7
Step 5………………………………………………….………………………...8
Step 6………………………………………………….………………………...8
Step 7………………………………………………….………………………...8
BAB III: PENUTUP
Kesimpulan dan Saran..........……...……………………...........…….................71
DAFTAR PUSTAKA..…………………………………………...…………….72
3

BAB I
PENDAHULUAN
A. Latar Belakang
Dispepsia merupakan istilah yang digunakan untuk suatu sindrom atau kumpulan
gejala / keluhan yang terdiri dari nyeri atau rasa tidak nyaman di ulu hati, kembung, mual,
muntah, sendawa, rasa cepat kenyang, perut terasa penuh / begah (Djojoningrat, 2006).
Empat puluh sampai 70% dari seluruh keluhan gastro-intestinal yang menyebabkan pasien
berobat ke dokter adalah dyspepsia (Talley dan Holtmann, 2003). Pada tahun 1995, lebih
dari 1.3 milyar US Dolar dikeluarkan oleh Amerika Serikat untuk pengobatan dispepsia
dan jumlah tersebut belum termasuk biaya pengobatan apabila terjadi ulkus peptikum (Mc
Quaid, 2002).
Dispepsia bukanlah suatu penyakit tetapi merupakan suatu sindom yang harus
dicari penyebabnya. Berbagai etiologi dispepsia termasuk kelainan struktur (ulkus
peptikum, gastritis, dan lain-lain) maupun kelainan sistemik-metabolik telah diketahui
memiliki peran dalam menyebabkan dispepsia. Namun sekitar 60% dari etiologi dispepsia
tidak dapat diketahui dengan alat diagnostik (tidak ditemukan adanya kelainan patologi)
sehingga digolongkan sebagai dispepsia fungsional (Talley dan Holtmann, 2003).
B. Manfaat
Manfaat dari modul ini yaitu untuk mengetahui hal-hal yang berkaitan dengan
dispepsia dan penyakit-penyakit yang menyebabkan dispepsia.
Kompetensi yang ingin dicapai mulai dari definisi, etiologi, faktor resiko,
manifestasi klinis, patofisiologi, diagnosa, komplikasi, diagnosa banding serta
penatalaksanaan dari penyakit-penyakit yang menyebabkan dispepsia dan secara khusus
akan dibahas pada diskusi PBL Modul 1 ini.
4

BAB II
ISI
A. Step 1: Terminologi Asing
1. Dispepsia
Berasal dari bahasa Yunani, dys- berarti gangguan atau kelainan, sedangkan -peptien
berarti pencernaan. Rasa tidak enak (tidak nyaman) pada abdomen bagian atas
(epigastrium) dapat berupa mual, nyeri, rasa penuh, dan kembung yang dapat
disebabkan oleh kelainan tractus gastro-intestinal (GIT) maupun ekstra-GIT.
2. Epigastrium
Daerah kuadran tengah atas pada abdomen, anguler infrasternal.
3. Heart Burn
Sensasi nyeri pada esophagus seperti perasaan terbakar pada epigastrium, dapat
menjalar ke arah leher, dapat disebabkan karena inkompetensi sfingter bawah
esophagus.
B. Step 2: Identifikasi Masalah
1. Mengapa wanita tersebut mengalami nyeri di epigastrium dan perutnya terasa penuh?
2. Mengapa dia merasakan dadanya seperti terbakar?
3. Apa saja kemungkinan penyebab nyeri yang dialami oleh wanita tersebut?
4. Bagaimana cara mendiagnosa penyakit yang dialami wanita tersebut?
5. Bagaimana penatalaksanaan penyakit yang dialami wanita tersebut?
C. Step 3: Curah Pendapat
Pada proyeksi epigastrium terdapat lambung yang terus mensekresi asam. Sekresi
asam oleh lambung dipengaruhi oleh berbagai faktor di antaranya faktor lokal, humoral,
dan system saraf. Sekresi asam lambung juga dipengaruhi oleh aktivitas inflammasi yang
terjadi akibat infeksi bakteri dan hipersensitivitas mukosa.
5

Makanan yang diproses menjadi bolus di rongga mulut akan mengalami proses
menelan melewati esophagus. Esofagus memiliki sfingter atas dan sfingter bawah yang
ketika istirahat dalam keadaan menutup. Sfingter bawah esophagus (sfingter cardia) akan
terbuka jika bolus yang dihantarkan melalui gerak peristaltic mencapai akhir esophagus.
Hal tersebut normal terjadi sebagai mekanisme fisiologis pencernaan manusia. Pada
keadaan patologis sfingter cardia dapat terbuka meskipun dalam keadaan tonus istirahat.
Hal tersebut di antaranya disebabkan oleh sfingter cardia yang inkompeten, peningkatan
asam di lambung yang abnormal, dan adanya pengaruh vagal.
Perut yang terasa penuh dapat menggambarkan adanya kelainan pada saluran
pencernaan seperti hipomotilitas, gangguan sekresi, maupun tejadinya aerophagi meskipun
hal ini jarang. Makanan yang tidak terakomodasi dengan baik akibat delayed gastric
empying juga dapat menyebabkan perasaan penuh tersebut.
Dispepsia dapat disebabkan karena dismotilitas, gangguan sekresi lambung, infeksi
Helicobacter pylori maupun faktor psikologis. Heart burn dapat terjadi karena makanan
yang sudah bercampur asam dari lambung naik ke esofagus (refluks) sehingga mengiritasi
mukosa esophagus yang tidak memiliki barrier seperti lambung. Iritasi tersebut
merangsang reseptor nyeri sehingga terjadilah sensasi heart burn. Refluks esophageal
normal dapat terjadi pada anak berusia kurang dari 1 tahun.
Dispepsia dapat disebabkan karena kelainan GIT maupun kelainan di luar GIT.
Kemungkinan penyebab dyspepsia diantaranya adalah:
1. Ulkus peptikum
2. Gastro-esophageal reflux
3. Keganasan
4. Dispepsia fungsional
5. Gastritis
6. Obat-obatan
7. Sistem hepatobilier
8. Pankreatitis
9. Gagal ginjal
Dispepsia yang disebabkan oleh ulkus memiliki gambaran klinis yang berbeda
dengan dispepsia yang disebabkan oleh dismotilitas. Nyeri yang terlokalisir, hilang dengan
pemberian antacid dan bersifat episodik adalah dominan pada dispepsia yang disebabkan
6

oleh ulkus. Sedangkan dispepsia yang disebabkan dismotilitas memiliki gejala dominan
muntah, sembab, dan cepat kenyang.
Diagnosa penyebab dispepsia dilakukan dengan anamnesis yang cermat mengenai
persepsi keluhan yang dialami oleh pasien, riwayat pengunaan OAINS, merokok, alkohol,
dan factor resiko lainnya. Pemeriksaan fisik biasanya normal. Pemeriksaan penunjang yang
dilakukan sebagai gold standar diagnosis adalah endoskopi.
Penatalaksanaan dapat dibedakan menjadi terapi non farmakologi dan terapi
farmakologi. Edukasi pasien untuk menghilangkan factor resiko yang dapat memperberat
dispepsia seperti kelebihan berat badan, merokok, penggunaan OAINS, konsumsi lemak,
alcohol dan sebagainya. Terapi farmakologis yang dapat diberikan adalah golongan
antacid, PPI, prokinetik, anti muntah, sitoprotektor, antibiotik, dan sebagainya sesuai
indikasi.
D. Step 4: Strukturisasi
7
-Ulkus peptikum-Gastritis
Kelemahan sfingter kardia
-Hormon-Hambatan tonus vagal
Nyeri epigastrium Heart burn Perut terasa penuh
Dispepsia
Kelainan struktur
Dispepsia fungsional
-Infark miokard-Penyakit kolagen
Metabolik sistemik
-Gastritis-Ulkus peptikum-Ulkus duodenal-Tumor gaster-GERD
-Penyakit tiroid-Diabetes mellitus-Gagal ginjal-Kehamilan
Diagnosa
Tata Laksana
Anamnesis Pemeriksaan Fisik Pemeriksaan Penunjang
Diagnosa Banding

E. Step 5: Sasaran Pembelajaran
Setelah mengikuti proses diskusi Modul 1, mahasiswa diharapkan mampu
menjelaskan tentang:
1. Dispepsia,
2. Gastro-esophageal Reflux Disease (GERD),
3. Ulkus peptikum,
4. Tumor gaster,
5. Gastritis,
6. Dispepsia fungsional,
meliputi definisi, etiologi, faktor resiko, patogenesa, manifestasi klinis, diagnosa, diagnosa
banding, penatalaksanaan, komplikasi, prognosis, dan pencegahan.
F. Step 6: Belajar Mandiri
G. Step 7: Sintesis
DISPEPSIA
Dispepsia merupakan salah satu gangguan pada saluran penceranaan, khususnya
lambung. Dispepsia dapat berupa rasa nyeri atau tidak enak di perut bagian tengah keatas.
Rasa nyeri tidak menentu, kadang menetap atau kambuh. Dispepsia umumnya diderita oleh
kaum produktif dan kebanyakan penyebabnya adalah pola atau gaya hiudup tidak sehat.
Gejalanya pun bervariasi mulai dari nyeri ulu hati, mual-muntah, rasa penuh di ulu hati,
sebah, sendawa yang berlebihan bahkan bisa menyebabkan diare dengan segala
komplikasinya.
Ada beberapa hal yang menjadi penyebab timbulnya dispepsia, yaitu pengleuaran
asam lambung berlebih, pertahanan dindins lambung yang lemah, infeksi Helicobacter
pylori (sejenis bakteri yang hidup di dalam lambung dalam jumlah kecil, gangguan gerakan
saluran pencernaan, dan stress psikologis (Ariyanto, 2007).
Terkadang dispepsia dapat menjadi tanda dari masalah serius, contohnya penyakit
ulkus lambung yang parah. Tak jarang, dispepsia disebabkan karena kanker lambung,
8

sehingga harus diatasi dengan serius. Ada beberapa hal penting yang harus diperhatikan
bila terdapat salah satu dari tanda ini, yaitu:
1. Usia 50 tahun keatas
2. Kehilangan berat badan tanpa disengaja
3. Kesulitan menelan
4. Terkadang mual-muntah
5. Buang air besar tidak lancar
6. Merasa penuh di daerah perut
(Bazaldua, et al, 1999)
Secara umum dispepsia terbagi menjadi dua jenis, yaitu dispepsia organik dan dispepsia
nonorganik atau dispesia fungsional. Dispepsia organik jarang ditemukan pada usia muda,
tetapi banyak ditemukan pada usia lebih dari 40 tahun (Richter cit Hadi, 2002). Dispepsia
dapat disebut dispepsia organik apabila penyebabnya telah diketahui secara jelas. Dispepsia
fungsional atau dispepsia non-organik, merupakan dispepsia yang tidak ada kelainan
organik tetapi merupakan kelainan fungsi dari saluran makanan (Heading, Nyren,
Malagelada cit Hadi, 2002).
1. Pengertian
Dispepsia berasal dari bahasa Yunani "δυς-" (Dys-), berarti sulit , dan "πέψη"
(Pepse), berarti pencernaan (N.Talley, et al., 2005). Dispepsia merupakan kumpulan
keluhan/gejala klinis yang terdiri dari rasa tidak enak/sakit di perut bagian atas yang
menetap atau mengalami kekambuhan. Keluhan refluks gastroesofagus klasik berupa rasa
panas di dada (heartburn) dan regurgitasi asam lambung, kini tidak lagi termasuk
dispepsia. Pengertian dispepsia terbagi dua, yaitu :
1. Dispepsia organik, bila telah diketahui adanya kelainan organik sebagai penyebabnya.
Sindroma dispepsi organik terdapat kelainan yang nyata terhadap organ tubuh misalnya
tukak (luka) lambung, usus dua belas jari, radang pankreas, radang empedu, dan lain-lain.
2. Dispepsia nonorganik atau dispepsia fungsional, atau dispesia nonulkus (DNU), bila
tidak jelas penyebabnya. Dispepsi fungsional tanpa disertai kelainan atau gangguan
struktur organ berdasarkan pemeriksaan klinis, laboratorium, radiologi, dan endoskopi
(teropong saluran pencernaan).
9

Definisi lain, dispepsia adalah nyeri atau rasa tidak nyaman pada perut bagian atas atau
dada, yang sering dirasakan sebagai adanya gas, perasaan penuh atau rasa sakit atau rasa
terbakar di perut. Setiap orang dari berbagai usia dapat terkena dispepsia, baik pria
maupun wanita. Sekitar satu dari empat orang dapat terkena dispepsia dalam beberapa
waktu (Bazaldua, et al, 1999)
Dispepsia merupakan kumpulan keluhan/gejala klinis yang terdiri dari rasa tidak
enak/sakit di perut bagian atas yang menetap atau mengalami kekambuhan keluhan
refluks gastroesofagus klasik berupa rasa panas di dada (heartburn) dan regurgitasi asam
lambung kini tidak lagi termasuk dispepsia (Mansjoer A edisi III, 2000 hal : 488).
Batasan dispepsia terbagi atas dua yaitu:
a. Dispepsia organik, bila telah diketahui adanya kelainan organik sebagai penyebabnya
b. Dispepsia non organik, atau dispepsia fungsional, atau dispepsia non ulkus (DNU), bila
tidak jelas penyebabnya.
2. Anatomi dan Fisiologi
a. Anatomi
Lambung terletak oblik dari kiri ke kanan menyilang di abdomen atas tepat
dibawah diafragma. Dalam keadaan kosong lambung berbentuk tabung J, dan bila
penuh berbentuk seperti buah alpukat raksasa. Kapasitas normal lambung 1 sampai 2
liter. Secara anatomis lambung terbagi atas fundus, korpus dan antrum pilorus.
Sebelah atas lambung terdapat cekungan kurvatura minor, dan bagian kiri bawah
lambung terdapat kurvatura mayor. Sfingter kedua ujung lambung mengatur
pengeluaran dan pemasukan. Sfingter kardia atau sfingter esofagus bawah,
mengalirkan makanan yang masuk kedalam lambung dan mencegah refluks isi
lambung memasuki esofagus kembali. Daerah lambung tempat pembukaan sfingter
kardia dikenal dengan nama daerah kardia. Disaat sfingter pilorikum berelaksasi
makanan masuk kedalam duodenum, dan ketika berkontraksi sfingter ini akan
mencegah terjadinya aliran balik isis usus halus kedalam lambung.
Lambung terdiri dari empat lapisan yaitu :
1. lapisan peritoneal luar yang merupakan lapisan serosa.
2. Lapisan berotot yang terdiri atas 3 lapisan :
10

a.) Serabut longitudinal, yang tidak dalam dan bersambung dengan otot
esophagus.
b.) Serabut sirkuler yang palig tebal dan terletak di pylorus serta membentuk otot
sfingter, yang berada dibawah lapisan pertama.
c.) Serabut oblik yang terutama dijumpai pada fundus lambunh dan berjalan dari
orivisium kardiak, kemudian membelok kebawah melalui kurva tura minor
(lengkung kelenjar).
3. Lapisan submukosa yang terdiri atas jaringan areolar berisi pembuluh darah dan
saluran limfe.
4. Lapisan mukosa yang terletak disebelah dalam, tebal, dan terdiri atas banyak
kerutan/ rugae, yang menghilang bila organ itu mengembang karena berisi
makanan. Ada beberapa tipe kelenjar pada lapisan ini dan dikategorikan menurut
bagian anatomi lambung yang ditempatinya. Kelenjar kardia berada dekat
orifisium kardia. Kelenjar ini mensekresikan mukus. Kelenjar fundus atau gastric
terletak di fundus dan pada hampir selurus korpus lambung. Kelenjar gastrik
memiliki tipe-tipe utama sel. Sel-sel zimognik atau chief cells mensekresikan
pepsinogen. Pepsinogen diubah menjadi pepsin dalam suasana asam. Sel-sel
parietal mensekresikan asam hidroklorida dan faktor intrinsik. Faktor intrinsik
diperlukan untuk absorpsi vitamin B 12 di dalam usus halus. Kekurangan faktor
intrinsik akan mengakibatkan anemia pernisiosa. Sel-sel mukus (leher) ditemukan
dileher fundus atau kelenjar-kelenjar gastrik. Sel-sel ini mensekresikan mukus.
Hormon gastrin diproduksi oleh sel G yang terletak pada pylorus lambung.
Gastrin merangsang kelenjar gastrik untuk menghasilkan asam hidroklorida dan
pepsinogen. Substansi lain yang disekresikan oleh lambung adalah enzim dan
berbagai elektrolit, terutama ion-ion natrium, kalium, dan klorida.
Persarafan lambung sepenuhnya otonom. Suplai saraf parasimpatis untuk
lambung dan duodenum dihantarkan ke dan dari abdomen melalui saraf vagus.
Trunkus vagus mempercabangkan ramus gastrik, pilorik, hepatik dan seliaka.
Pengetahuan tentang anatomi ini sangat penting, karena vagotomi selektif
merupakan tindakan pembedahan primer yang penting dalam mengobati tukak
duodenum.
Persarafan simpatis adalah melalui saraf splenikus major dan ganlia
seliakum. Serabut-serabut aferen menghantarkan impuls nyeri yang dirangsang
oleh peregangan, dan dirasakan di daerah epigastrium. Serabut-serabut aferen
11

simpatis menghambat gerakan dan sekresi lambung. Pleksus saraf mesentrikus
(auerbach) dan submukosa (meissner) membentuk persarafan intrinsik dinding
lambung dan mengkordinasi aktivitas motoring dan sekresi mukosa lambung.
Seluruh suplai darah di lambung dan pankreas (serat hati, empedu, dan
limpa) terutama berasal dari daerah arteri seliaka atau trunkus seliaka, yang
mempecabangkan cabang-cabang yang mensuplai kurvatura minor dan mayor.
Dua cabang arteri yang penting dalam klinis adalah arteri gastroduodenalis dan
arteri pankreas tikoduodenalis (retroduodenalis) yang berjalan sepanjang bulbus
posterior duodenum. Tukak dinding postrior duodenum dapat mengerosi arteria
ini dan menyebabkan perdarahan. Darah vena dari lambung dan duodenum, serta
berasal dari pankreas, limpa, dan bagian lain saluran cerna, berjalan kehati
melalui vena porta.
b. Fisiologi
Fisiologi Lambung :
1. Mencerna makanan secara mekanikal.
2. Sekresi, yaitu kelenjar dalam mukosa lambung mensekresi 1500 – 3000 mL gastric
juice (cairan lambung) per hari. Komponene utamanya yaitu mukus, HCL
(hydrochloric acid), pensinogen, dan air. Hormon gastrik yang disekresi langsung
masuk kedalam aliran darah.
3. Mencerna makanan secara kimiawi yaitu dimana pertama kali protein dirobah
menjadi polipeptida
4. Absorpsi, secara minimal terjadi dalam lambung yaitu absorpsi air, alkohol,
glukosa, dan beberapa obat.
5. Pencegahan, banyak mikroorganisme dapat dihancurkan dalam lambung oleh HCL.
6. Mengontrol aliran chyme (makanan yang sudah dicerna dalam lambung) kedalam
duodenum. Pada saat chyme siap masuk kedalam duodenum, akan terjadi
peristaltik yang lambat yang berjalan dari fundus ke pylorus.
3. Etiologi
a. Perubahan pola makan
b. Pengaruh obat-obatan yang dimakan secara berlebihan dan dalam waktu yang
lama
12

c. Alkohol dan nikotin rokok
d. Stres
e. Tumor atau kanker saluran pencernaan
Seringnya, dispepsia disebabkan oleh ulkus lambung atau penyakit acid reflux.
Jika anda memiliki penyakit acid reflux, asam lambung terdorong ke atas
menuju esofagus (saluran muskulo membranosa yang membentang dari faring
ke dalam lambung). Hal ini menyebabkan nyeri di dada. Beberapa obat-obatan,
seperti obat anti-inflammatory, dapat menyebabkan dispepsia. Terkadang
penyebab dispepsia belum dapat ditemukan. Penyebab dispepsia secara rinci
adalah:
1. Menelan udara (aerofagi)
2. Regurgitasi (alir balik, refluks) asam dari lambung
3. Iritasi lambung (gastritis)
4. Ulkus gastrikum atau ulkus duodenalis
5. Kanker lambung
6. Peradangan kandung empedu (kolesistitis)
7. Intoleransi laktosa (ketidakmampuan mencerna susu dan produknya)
8. Kelainan gerakan usus
9. Stress psikologis, kecemasan, atau depresi
10. Infeksi Helicobacter pylory
4. Insiden
Berdasarkan penelitian pada populasi umum didapatkan bahwa 15 – 30 %
orang dewasa pernah mengalami hal ini dalam beberapa hari. Di inggris dan
skandinavia dilaporkan angka prevalensinya berkisar 7 – 41 % tetapi hanya 10 – 20
% yang mencari pertolongan medis. Insiden dispepsia pertahun diperkirakan antara
1 – 8 % (Suryono S, et all, 2001 hal 154). Dan dispepsia cukup banyak dijumpai.
Menurut Sigi, di negara barat prevalensi yang dilaporkan antara 23 dan 41 %.
Sekitar 4 % penderita berkunjung ke dokter umumnya mempunyai keluhan
dispepsia. Didaerah asia pasifik, dispepsia juga merupakan keluhan yang banyak
dijumpai, prevalensinya sekitar 10 – 20 % (Kusmobroto H, 2003)
5. Manifestasi Klinik
a. nyeri perut (abdominal discomfort)
13

b. Rasa perih di ulu hati
c. Mual, kadang-kadang sampai muntah
d. Nafsu makan berkurang
e. Rasa lekas kenyang
f. Perut kembung
g. Rasa panas di dada dan perut
h. Regurgitasi (keluar cairan dari lambung secara tiba-tiba)
Klasifikasi klinis praktis, didasarkan atas keluhan/gejala yang dominan, membagi
dispepsia menjadi tiga tipe :
1. Dispepsia dengan keluhan seperti ulkus (ulkus-like dyspepsia), dengan gejala:
a. Nyeri epigastrium terlokalisasi
b. Nyeri hilang setelah makan atau pemberian antasid
c. Nyeri saat lapar
d. Nyeri episodik
2. Dispepsia dengan gejala seperti dismotilitas (dysmotility-like dyspesia),
dengan gejala:
a. Mudah kenyang
b. Perut cepat terasa penuh saat makan
c. Mual
d. Muntah
e. Upper abdominal bloating (bengkak perut bagian atas)
f. Rasa tak nyaman bertambah saat makan
3. Dispepsia nonspesifik (tidak ada gejala seperti kedua tipe di atas) (Mansjoer,
et al, 2007).
Sindroma dispepsia dapat bersifat ringan, sedang, dan berat, serta dapat akut atau
kronis sesuai dengan perjalanan penyakitnya. Pembagian akut dan kronik
berdasarkan atas jangka waktu tiga bulan.
Nyeri dan rasa tidak nyaman pada perut atas atau dada mungkin disertai dengan
sendawa dan suara usus yang keras (borborigmi). Pada beberapa penderita, makan
dapat memperburuk nyeri; pada penderita yang lain, makan bisa mengurangi
nyerinya.
14

Gejala lain meliputi nafsu makan yang menurun, mual, sembelit, diare dan
flatulensi (perut kembung).
Jika dispepsia menetap selama lebih dari beberapa minggu, atau tidak memberi
respon terhadap pengobatan, atau disertai penurunan berat badan atau gejala lain
yang tidak biasa, maka penderita harus menjalani pemeriksaan.
6. Patofisiologi
Perubahan pola makan yang tidak teratur, obat-obatan yang tidak jelas, zat-
zat seperti nikotin dan alkohol serta adanya kondisi kejiwaan stres, pemasukan
makanan menjadi kurang sehingga lambung akan kosong, kekosongan lambung
dapat mengakibatkan erosi pada lambung akibat gesekan antara dinding-dinding
lambung, kondisi demikian dapat mengakibatkan peningkatan produksi HCL yang
akan merangsang terjadinya kondisi asam pada lambung, sehingga rangsangan di
medulla oblongata membawa impuls muntah sehingga intake tidak adekuat baik
makanan maupun cairan.
Oleh karena dispepsia ini merupakan kumpulan gejala-gejala di mana pada
suatu keadaan satu gejala lebih dominan dari yang lain, sehingga para ahli membagi
gejala-gejala ini dalam beberapa sub-group: (7,9)
1. Dispepsia tipe refluks yaitu adanya rasa terbakar pada epigastrium, dada
atau regurgitasi dengan gejala perasaan asam di mulut.
2. Dispepsia tipe dismotilitas yaitu nyeri epigastrium yang bertambah sakit
setelah makan, disertai kembung, cepat kenyang , rasa penuh setelah makan,
mual atau muntah, bersendawa dan banyak flatus.
3. Dispepsia tipe ulkus yaitu nyeri epigastrium yang mereda bila makan atau
minum antasid dan nyeri biasanya terjadi sebelum makan dan tengah
malam.
4. Dispepsia non-spesifik yaitu dispepsia yang tidak bisa digolongkan dalam
satu kategori di atas.
Sayangnya, dengan pengecualian dispepsia tipe refluks, sub-group di atas tidak
membedakan antara DNU dan dispepsia organik.
Dispepsia tipe refluks biasanya terbukti secara endoskopi atau monitor PH
ambulatoar sehingga sebaiknya tipe ini langsung kita obati sebagai penyakit
refluks gastroesophageal.
15

Beberapa pasien dengan dispepsia tipe dismotilitas ternyata menderita ulkus
peptikum sebaliknya penderita dengan dispepsia tipe ulkus menderita DNU.
(9)
7. Pencegahan
Pola makan yang normal dan teratur, pilih makanan yang seimbang dengan
kebutuhan dan jadwal makan yang teratur, sebaiknya tidak mengkomsumsi
makanan yang berkadar asam tinggi, cabai, alkohol, dan pantang rokok, bila harus
makan obat karena sesuatu penyakit, misalnya sakit kepala, gunakan obat secara
wajar dan tidak mengganggu fungsi lambung.
8. Penatalaksanaan Medik
a. Penatalaksanaan non farmakologis
1) Menghindari makanan yang dapat meningkatkan asam lambung
2) Menghindari faktor resiko seperti alkohol, makanan yang peda, obat-obatan
yang berlebihan, nikotin rokok, dan stres
3) Atur pola makan
b. Penatalaksanaan farmakologis yaitu:
Sampai saat ini belum ada regimen pengobatan yang memuaskan terutama
dalam mengantisipasi kekambuhan. Hal ini dapat dimengerti karena pross
patofisiologinya pun masih belum jelas. Dilaporkan bahwa sampai 70 % kasus
DF reponsif terhadap placebo.
Obat-obatan yang diberikan meliputi antacid (menetralkan asam lambung)
golongan antikolinergik (menghambat pengeluaran asam lambung) dan
prokinetik (mencegah terjadinya muntah)
Berdasarkan Konsensus Nasional Penanggulangan Helicobacter pylori 1996,
ditetapkan skema penatalaksanaan dispepsia, yang dibedakan bagi sentra
kesehatan dengan tenaga ahli (gastroenterolog atau internis) yang disertai
fasilitas endoskopi dengan penatalaksanaan dispepsia di masyarakat.
Pengobatan dispepsia mengenal beberapa golongan obat, yaitu:
1. Antasid 20-150 ml/hari
Golongan obat ini mudah didapat dan murah. Antasid akan menetralisir sekresi
asam lambung. Antasid biasanya mengandung Na bikarbonat, Al(OH)3,
16

Mg(OH)2, dan Mg triksilat. Pemberian antasid jangan terus-menerus, sifatnya
hanya simtomatis, unutk mengurangi rasa nyeri. Mg triksilat dapat dipakai
dalam waktu lebih lama, juga berkhasiat sebagai adsorben sehingga bersifat
nontoksik, namun dalam dosis besar akan menyebabkan diare karena terbentuk
senyawa MgCl2.
2. Antikolinergik
Perlu diperhatikan, karena kerja obat ini tidak spesifik. Obat yang agak selektif
yaitu pirenzepin bekerja sebagai anti reseptor muskarinik yang dapat menekan
seksresi asama lambung sekitar 28-43%. Pirenzepin juga memiliki efek
sitoprotektif.
3. Antagonis reseptor H2
Golongan obat ini banyak digunakan untuk mengobati dispepsia organik atau
esensial seperti tukak peptik. Obat yang termasuk golongan antagonis respetor
H2 antara lain simetidin, roksatidin, ranitidin, dan famotidin.
4. Penghambat pompa asam (proton pump inhibitor = PPI)
Golongan obat ini mengatur sekresi asam lambung pada stadium akhir dari
proses sekresi asam lambung. Obat-obat yang termasuk golongan PPI adalah
omeperazol, lansoprazol, dan pantoprazol.
5. Sitoprotektif
Prostoglandin sintetik seperti misoprostol (PGE1) dan enprostil (PGE2). Selain
bersifat sitoprotektif, juga menekan sekresi asam lambung oleh sel parietal.
Sukralfat berfungsi meningkatkan sekresi prostoglandin endogen, yang
selanjutnya memperbaiki mikrosirkulasi, meningkatkan produksi mukus dan
meningkatkan sekresi bikarbonat mukosa, serta membentuk lapisan protektif
(site protective), yang bersenyawa dengan protein sekitar lesi mukosa saluran
cerna bagian atas (SCBA).
6. Golongan prokinetik
Obat yang termasuk golongan ini, yaitu sisaprid, domperidon, dan
metoklopramid. Golongan ini cukup efektif untuk mengobati dispepsia
17

fungsional dan refluks esofagitis dengan mencegah refluks dan memperbaiki
bersihan asam lambung (acid clearance) (Mansjoer et al, 2007).
7. Kadang kala juga dibutuhkan psikoterapi dan psikofarmaka (obat anti-
depresi dan cemas) pada pasien dengan dispepsia fungsional, karena tidak
jarang keluhan yang muncul berhubungan dengan faktor kejiwaan seperti
cemas dan depresi (Sawaludin, 2005)
Pengobatan farmakologis untuk pasien dispepsia fungsional belum begitu
memuaskan. Hasil penelitian controlled trials secara umum masih
mengecewakan dan hanya menemukan manfaat yang relatif kecil mengenai
placebo dengan histamin antagonis reseptor H2, penghambat pompa asam
(proton-pump inhibitors), dan pemberantasan Helicobacter pylori. Walaupun
sejumlah penelitian acak (randomized), controlled trials, dan meta-analisis telah
menunjukkan keunggulan sisaprid dibandingkan placebo, sekarang kegunaan
sisaprid terlarang di kebanyakan negara karena mengakibatkan efek samping
pada jantung. (Holtmann et al, 2006)
Di Jepang, itoprid, yang merupakan dopamin antagonis D2 dengan kerja
menghambat acetylcholinesterase, sering diresepkan untuk pasien dispepsia
fungsional. Walaupun obat ini telah menunjukkan merangsang kemampuan
gerak spontan (motality) lambung, penelitian yang dirancang secara tepat, acak,
dan controlled trials terhadap pasien dispepsia fungsional masih lemah. Di
Jepang, itoprid diresepkan 50 mg untuk tiga kali sehari. Bagaimanapun, respon
kecil terhadap pemberian dosis harus dipandang dari populasi lainnya.
(Holtmann et al, 2006)
Penelitian yang dilakukan oleh Holtmann dkk membandingkan antara pasien
dispepsia fungsional yang diberi resep placebo dan itoprid. Pasien dispepsia
fungsional secara acak menerima pengobatan itoprid (50,100, atau 200 mg
untuk tiga kali sehari) atau placebo. Setelah delapan minggu pengobatan, tiga
poin efikasi utama dianalisa: perubahan dasar berbagai gejala dispepsia
fungsional (seperti yang diujikan melalui Leeds Dyspepsia Questionnaire),
pengujian global dari efikasi pasien (proporsi pasien tanpa gejala atau tanda
peningkatan gejala), dan berbagai keluhan nyeri dan sakit yang dihitung dalam
skala tingkat lima. Setelah delapan minggu, 41 persen dari pasien yang
18

menerima placebo ternyata bebas gejala, sebagai perbandingan dengan 57
persen, 59 persen, dan 64 persen yang menerima itoprid dosis 50, 100, 200 mg
untuk tiga kali sehari (P<0.05 untuk semua oerbandingan antara placebo dan
itoprid). (Holtmann et al, 2006)
Walaupun penilaian bebas gejala secara siginifikan terjadi di keempat
kelompok, analisis keseluruhan menyingkap bahwa itoprid lebih unggul secara
signifikan daripada placebo, dengan nilai perkembangan bebas gejala untuk
kelompok 100 dan 200 mg (-6.24 dan -6.27) versus (-4.50) untuk kelompok
placebo; P=0.05. Analisis akhir dan lengkap menunjukkan bahwa itoprid
menghasilkan nilai respon yang lebih baik daripada placebo (73 persen versus
63 persen, P=0.04) (Holtmann et al, 2006).
9. Test Diagnostik
Berbagai macam penyakit dapat menimbulkan keluhan yang sama, seperti
halnya pada sindrom dispepsia, oleh karena dispepsia hanya merupakan kumpulan
gejala dan penyakit disaluran pencernaan, maka perlu dipastikan penyakitnya.
Untuk memastikan penyakitnya, maka perlu dilakukan beberapa pemeriksaan,
selain pengamatan jasmani, juga perlu diperiksa : laboratorium, radiologis,
endoskopi, USG, dan lain-lain.
a. Laboratorium
Pemeriksaan laboratorium perlu dilakukan lebih banyak ditekankan untuk
menyingkirkan penyebab organik lainnya seperti: pankreatitis kronik, diabets
mellitus, dan lainnya. Pada dispepsia fungsional biasanya hasil laboratorium
dalam batas normal.
b. Radiologis
Pemeriksaan radiologis banyak menunjang dignosis suatu penyakit di saluran
makan. Setidak-tidaknya perlu dilakukan pemeriksaan radiologis terhadap
saluran makan bagian atas, dan sebaiknya menggunakan kontras ganda.
c. Endoskopi (Esofago-Gastro-Duodenoskopi)
Sesuai dengan definisi bahwa pada dispepsia fungsional, gambaran
endoskopinya normal atau sangat tidak spesifik.
d. USG (ultrasonografi)
Merupakan diagnostik yang tidak invasif, akhir-akhir ini makin banyak
dimanfaatkan untuk membantu menentukan diagnostik dari suatu penyakit,
19

apalagi alat ini tidak menimbulkan efek samping, dapat digunakan setiap saat
dan pada kondisi klien yang beratpun dapat dimanfaatkan
e. Waktu Pengosongan Lambung
Dapat dilakukan dengan scintigafi atau dengan pellet radioopak. Pada dispepsia
fungsional terdapat pengosongan lambung pada 30 – 40 % kasus.
Pemeriksaan untuk penanganan dispepsia terbagi beberapa bagian, yaitu:
1. Pemeriksaan laboratorium biasanya meliputi hitung jenis sel darah yang
lengkap dan pemeriksaan darah dalam tinja, dan urine. Dari hasil pemeriksaan
darah bila ditemukan lekositosis berarti ada tanda-tanda infeksi. Pada
pemeriksaan tinja, jika tampak cair berlendir atau banyak mengandung lemak
berarti kemungkinan menderita malabsorpsi. Seseorang yang diduga menderita
dispepsia tukak, sebaiknya diperiksa asam lambung (Hadi, 2002). Pada
karsinoma saluran pencernaan perlu diperiksa petanda tumor, misalnya dugaan
karsinoma kolon perlu diperiksa CEA, dugaan karsinoma pankreas perlu
diperiksa CA 19-9 (Vilano et al, cit Hadi, 2002).
2. Barium enema untuk memeriksa kerongkongan, lambung atau usus halus
dapat dilakukan pada orang yang mengalami kesulitan menelan atau muntah,
penurunan berat badan atau mengalami nyeri yang membaik atau memburuk
bila penderita makan (Mansjoer, 2007).
3. Endoskopi bisa digunakan untuk memeriksa kerongkongan, lambung atau
usus kecil dan untuk mendapatkan contoh jaringan untuk biopsi dari lapisan
lambung. Contoh tersebut kemudian diperiksa dibawah mikroskop untuk
mengetahui apakah lambung terinfeksi oleh Helicobacter pylori. Endoskopi
merupakan pemeriksaan baku emas, selain sebagai diagnostik sekaligus
terapeutik. Pemeriksaan yang dapat dilakukan dengan endoskopi adalah:
a. CLO (rapid urea test)
b. Patologi anatomi (PA)
c. Kultur mikroorgsanisme (MO) jaringan
d. PCR (polymerase chain reaction), hanya dalam rangka penelitian
4. Pemeriksaan penunjang meliputi pemeriksaan radiologi, yaitu OMD dengan
20

kontras ganda, serologi Helicobacter pylori, dan urea breath test (belum tersedia
di Indonesia) (Mansjoer, 2007). Pemeriksaan radiologis dilakukan terhadap
saluran makan bagian atas dan sebaiknya dengan kontras ganda. Pada refluks
gastroesofageal akan tampak peristaltik di esofagusnyang menurun terutama di
bagian distal, tampak anti-peristaltik di antrum yang meninggi serta sering
menutupnya pilorus, sehingga sedikit barium yang masuk ke intestin (Hadi,
2002). Pada tukak baik di lambung, maupun di duodenum akan terlihat gambar
yang disebut niche, yaitu suatu kawah dari tukak yang terisi kontras media.
Bentuk niche dari tukak yang jinak umumnya reguler, semisirkuler, dengan
dasar licin (Vilano et al, cit Hadi, 2002). Kanker di lambung secara radiologis,
akan tampak massa yang ireguler tidak terlihat peristaltik di daerah kanker,
bentuk dari lambung berubah (Shirakabe cit Hadi, 2002). Pankreatitis akuta
perlu dibuat foto polos abdomen, yang akan terlihat tanda seperti terpotongnya
usus besar (colon cut off sign), atau tampak dilatasi dari intestin terutama di
jejunum yang disebut sentinal loops (Hadi, 2002).
5. Kadang dilakukan pemeriksaan lain, seperti pengukuran kontraksi
kerongkongan atau respon kerongkongan terhadap asam.
10.Pencegahan
Modifikasi gaya hidup sangat berperan dalam mencegah terjadinya dispepsia bahkan
memperbaiki kondisi lambung secara tidak langsung (Ariyanto, 2007)
Berikut ini adalah modifikasi gaya hidup yang dianjurkan untuk mengelola dan
mencegah timbulnya gangguan akibat dispepsia :
1. Atur pola makan seteratur mungkin.
2. Hindari makanan berlemak tinggi yang menghambat pengosongan isi lambung
(coklat, keju, dan lain-lain).
3. Hindari makanan yang menimbulkan gas di lambung (kol, kubis, kentang, melon,
semangka, dan lain-lain).
4. Hindari makanan yang terlalu pedas.
5. Hindari minuman dengan kadar caffeine dan alkohol.
6. Hindari obat yang mengiritasi dinding lambung, seperti obat anti-inflammatory,
misalnya yang mengandung ibuprofen, aspirin, naproxen, dan ketoprofen
21

Acetaminophen adalah pilihan yang tepat untuk mengobati nyeri karena tidak
mengakibatkan iritasi pada dinding lambung.
7. Kelola stress psikologi se-efisien mungkin.
8. Jika anda perokok, berhentilah merokok.
9. Jika anda memiliki gangguan acid reflux, hindari makan sebelum waktu tidur.
10. Hindari faktor-faktor yang membuat pencernaan terganggu, seperti makan terlal
banyak, terutama makanan berat dan berminyak, makan terlalu cepat, atau maka
sesaat sebelum olahraga.
11. Pertahankan berat badan sehat
12. Olahraga teratur (kurang lebih 30 menit dalam beberapa hari seminggu)
untuk mengurangi stress dan mengontrol berat badan, yang akan mengurangi
dispepsia.
13. Ikuti rekomendasi dokter Anda mengenai pengobatan dispepsia. Baik itu antasida
PPI, penghambat histamin-2 reseptor, dan obat motilitas.
REFLUKS GASTROESOFAGEAL
Etiologi dan Patogenesis
Penyakit refluks gastroesofageal bersifat multifaktoral. Esofagitis dapat terjadi
sebagai akibat dari refluks gastroesofageal apabila 1). Terjadi kontak dalam waktu yang
cukup lama antara bahan refluksat dengan mukosa esophagus,2) terjadi penurunan
resistensi jaringan mukosa esophagus, walaupun waktu kontak antara bahan refluksat
dengan esophagus tidak cukup lama.
Esophagus dipisahkan oleh suatu zona tekanan tinggi yang di hasilkan oleh
kotraksi. Pada individu normal, pemisah ini akan di pertahankan kecuali pada saat
menelan, atau aliran retrograde yang terjadi pada saat sendawa atau muntah. Aliran balik
dari gaster ke esophagus melalui LES hanya terjadi apabila tonus LES tidak ada atau sangat
rendah.
Refluks esofaggeal pada pasien GERD melalui 3 mekanisme yaitu 1). Refluks
spontan pada saat relaksasi LES yang tidak adekuat.2). aliran retrograde yang mendahului
kembalinya tonus LES setelah menelan.3). meningkatnya tekanan intra abdomen.
22

Dengan demikian dapat diterangkan bahwa patogenesis terjadinya GERD menyangkut
keseimbangan antara factor defensive dan factor ofensif dari bahan refluksat. Yang
dimaksud factor defensive esophagus ialah :
Pemisah antirefluks. Pemeran terbesar pemisah antirefluks ialah tonus LES. Menurunnya
tonus LES dapat menyebabkan timbulnya refluks retrogad pada saat terjadinya peningkatan
intra abdomen.
Ketahanan epithelial esophagus. Berbeda dengan lambung dan duodenum, esophagus
tidak memiliki lapisan mucus yang melindungi mukosa esophagus.
Mekanisme ketahanan epithelial esophagus terdiri dari : membrane sel, batas intraselular
yang membatasi difus H ke jaringan esophagus, aliran darah esophagus yang mensuplai
nutrient, oksigen, dan bikarbonat serta mengeluatkan ion H dan CO2, sel-sel esophagus
mempunyai kemampuan untuk mentranspot ion H dan CL intraselular dengan Na dan
bikarbonat ekstraselular.
Nikotin dapat menghambat transport ion Na melalui epitel sofagus, sedangkan alcohol dan
aspirin meningkatkan permeabilitas epitel terhadap ion H. yang dimaksud dengan factor
ofensif adalah potensi daya rusak refluksat. Kandungan lambung yang menambah potensi
daya rusak refluksat terdiri dari HCL, pepsin, garam empedu, enzim pancreas.
Factor ofensif dari bahan refluksat bergantung pada bahan yang dikandungnya. Derajat
kerusakan mukosa esophagus makin meningkat pada Ph<2, atau adanya pepsin atau garam
empedu.
Factor-faktor lain yang turut berperan dalam timbulnya gejala GERD adalah kelainan
lambung yang meningkatkan refluks fisiologis, anatra lain : dilatasi lambung.
MENIFESTASI KLINIK
Gejala yang khas dari GERD adalah timbulnya rasa nyeri atau rasa tidak enak di
epigastrium atau retrosternal bagian bawah. Rasa nyeri biasanya dideskripsikan seperti rasa
terbakar, kadang-kadang bercampur dengan rasa dispagia, mual dan rasa pahit di lidah.
Walau demikian derajat berat ringannya keluhan heartburn ternyata tidak berkolerasi
dengan temuan endoskopik. Kadang-kadang timbul rasa tidak enak retrosternal yang mirip
23

dengan keluhan pada serangan angina pectoris. Disfagia yang timbul pada saat makan
makanan padat mungkin terjadi karena struktur atau keganasan yang berkembang dari
barretts esophagus. Odinofagia bisa terjadi setelah jika sudah terjadi ulserasi esophagus
yang berat.
GERD dapat juga menimbulkan menifestasi gejala ekstra esopagal yang atipik dan
sangat bervariasi mulai dari nyari dada non-kardiak, suara serak, laryngitis, batuk karena
aspirasi sampai timbulnya bronkietasis atau asma.
Dilain pihak, beberapa penyakit paru dapat menjadi factor predisposisi untuk
timbulnya GERD karena timbulnya perubahan anatomis di daerah gastroesiphageal. Akibat
obat-obatan yang menurunkan tonus LES.
DIAGNOSIS
Di samping anamnesis dan pemeriksaan fisisk yang seksama beberapa pemeriksaan
penunjang dapat dilakukan untuk menegakkan diagnosis GERD yaitu :
Endoskopi saluran cerna bagian atas. Pemeriksaan endoskopi saluran cerna bagian atas
merupakan standar baku untuk diagnosis GERD dengan ditemukannya mucosal break di
esophagus. Dengan melakukan pemeriksaan endoskopi dapat dinilai dari perubahan
makroskopik dari mukosa esophagus. Serta dapaat menyingkirkan gejala patologis lain
yang dapat menimbulkan gejala GERD. Jika tidak ditemukan mucosal break pada
pemeriksaan endoskopi saluran cerna bagian atas pasien dengan gejala khas pasien GERD
Esofsgografi dengan barium. Di bandingkan dengan endoskopi pemeriksaan ini kurang
peka dan sering kali tidak menunjukkan kelainan. Terutama pada esofagitis ringan. Pada
kelainan yang lebih berat, gambar radiology dapat berupa penebalan dinding dan lipatan
mukosa., ulkus, atau penyempitan lumen. Walaupun pemeriksaan ini sangat tidak efektif
untuk diagnostic GERD.
Pemantauan Ph 24 jam. Episode refluks gastroesofageal menimbulkan asidifikasi bagian
distal esophagus. Episode ini akan di rekam dan di monitor dengan menempatkan
mikroelektroda Ph bagian distal esophagus. Pengukuran Ph pada eshopagus bagian distal
dapat memastikan ada tidaknya refluks gastroesopageal. Ph dibawah 4 pada jarak 5 cm
diatas LES dianggap diagnostic untuk refluks gastroesopageal.
24

Manometri esophagus. Tes manometri akan memberikan manfaat yang berarti jika pada
pasien-pasien dengan gejala epigastrium dan regurgitasi yang nyata di dapatkan
esofagografi barium dan endoskopi yang normal.
Sintigrafi gastroesofageal. Pemeriksaan menggunakan cairan atau campuran makanan cair
yang padat yang dilabel dengan radioisotop yang tidak diabsorbsi, biasanya technetium.
Selanjutnya sebuah penghitung gamma eksternal akan memonitor transit dari cairan atau
makanan yang di label tersebut.
PENATALAKSANAAN
Pada prinsipnya penatalaksaan GERD terdiri dari modifikasi gaya hidup, terapi
medikamentosa, terapi bedah serta akhir2 ini sering dilakukan terapi endoskopik.
Target penatalaksanaan GERD adalah 1). Menyembuhkan lesi esophagus. 2).
Menghilangkan gejala atau kekambuhan.3). mencegah kekambuhan.4). memperbaiki
kualitas hidup.5). mencegah timbulnya komplikasi.
Modifikasi gaya hidup.
Hal-hal yang diperlukan diperhatikan dalm modifikasi gaya hidup adalah.:
1).meninngikan posisi kepalaa pada saat tidur serta menghindaari makan sebelum tidur
dengan tujuan untuk meningkatkan bersihan asam selama tidur serta mencegah refluks
asam dari lambung.
2). Berhenti merokok dan mengkonsumsi alcohol karena dapat menurunkan tonus LES
sehingga secara langsung mempengaruhi sel-sel epitel.
3). Mengurangi mengkonsumsi lemak serta porsi makan karena keduanya dapat
menyebabkan distensi lambung.
4.). menrunkan berat badan pada pasien yang mengalami kegemukan.
5.). menghindari makanan atau minuman seperti coklat, the, papermint, kopi.
6.). jika memungkinkan untuk menghindari obat-obatan yang menyebabkan trunnya tonus
LES.
Terapi medikamentosa
25

Terdapat dua alur pendekatan terapi medikamentosa. Yaitu step up dan step down. Pada
step up pengobatan dimulai dengan yang kurang kuat dalam menskresi asam.atau golongan
prokinetik. Sedangkan pada step down dimulai dengan PPI dan setelah berhasil dapat
dapat dilanjutkan dengan terapi pemeliharaan dengan menggunakan dosis yang lebih
rendah.
Pada umumnya studi memperlihatkan hasil tingkat kesembuhan diatas 80%dalam waktu 6-
8 minggu. Untuk selanjutnya dapat dilanjutkan dengan terapi pemeliharaan.
Berikut ini adalah terapi yang digunakan pada GERD :
Antacid. Golongan obat ini sangat efektif menghilangkan gejala GERD tetapi tidak
menghilangkan lasi esofagitis.
Kelemahan pada obat ini :a). rasanya kurang menyenankan, 2). Dapat mnimbulkan diare
terutama yang mengandung magnesium, 3). Penggunaanya saat terbatas dengan pasien
gangguan fungsi ginjal. Dosis sehari 4X1 sendok makan .
Antagonis reseptor H2. yang termasuk golongan obat ini adalah simetidin, raniditin,
famotidin, dan nizatidin. Sebagai penekan sekresi asam, golongan obat ini efektif dalam
pengobatan penyakit refluks esophageal jika di berikan dosis 2 kali lebih tinggi dan dosis
untuk terapi ulkus.
Golongan obat ini hanya efektif pada pengobatan esofagitis derajat ringan sampai
sedang serta tanpa komplikasi. Dosis pemberian :
Simetidin : 2X800 mg atau 4X400 mg
Ranitidine : 4X150 mg
Famotidin : 2X20 mg
Nizatidin 2X150 mg.
Obata-obatan prokinetik. Secara teoritis, obat ini paling sesuai untuk pengobatan GERD
karena penyakit ini labih condong kea rah gangguan motilitas.
Metoklopiramid :
Obat ini bekerja sebagai antagonis reseptor dopamine.
26

Efektivitasnya rendah dalam mengurangi gejala tidak berperan dalam penyembuhan
lesi di esophagus kecuali dala kombinasi dengan antagonis reseptor h2 atau
penghambat pompa proton.
Karena melalui sawar darah otak, maka dapat tumbuh efek terhadap susunan saraf
pusat berupa mengantuk, pusing, agitasi, tremor dan diskinea.
Dosis 3X10 mg.
Cisapride
Sebagai suatu antagonis reseptor 5HT4, obat ini dapat mempercepat pengososngan
serta dapat meningkatkan tekanan tonus LES.
Efektivitasnya dalam menghilangkan gejala serta penyembuhan lesi esophagus
Dosis 3X 10mg.
sukralfat. Berbeda dengan antacid dan penekan sekresi asam, obat ini tidak mempunya
efek langsung terhadap lambung.
Obat ini bekerja dengan cara meningkatkan pertahanan mukosa esophagus, sebagai
buffer terhadap HCL di esophagus serta dapat mengikat pepsin dan garam empedu.
Golongan ini cukup aman di berikan karena bersifat topical.
Terapi pada komplikasi. Komplikasi yang sering terjadi adalah striktur dan perdarahan.
Sebagai dampak adnya rangsangan kronik asam lambung terhadap mukosa esophagus.
Deapat terjadi perubahan mukosa esophagus dari nskuamosa menjadi epitel kolumnar.
Striktur esophagus. Jika pasien mengeluh disfagia dengan diameter striktur kurang dari
13mm, dapat dilakukan dilatasi busi. Jika dilatasi busi gagal, dapat dilakukan operasi.
Esophagus barret. Dapat diobati secara medikamentosa. Berikut ini adalah algoritme
penatalaksanaan barrets esophagus pada pasien GERD.
Terapi bedah. Beberapa keadaan dapat menyebabkan gagalnya terapi medikamentosa,
yaitu :1) diagnosa tidak benar. 2). Pasien GERD sering di di sertai gejala-gejala lain
misalnya kembung, mual, cepat kenyang. 4). Kadang-kadang pasien barrets tidak
memberikan respon terhadp terapi PPI. 5). Terjadi striktur. 6). Terdapat stasis lambung dan
disfungsi LES.
27

Terapi endoskopi.
Walaupun laprannya masih terbatas serta terbatas serta masih dalam konteks penelitian,
akhir-akhir ini mulai di kembangkan pilihan terapi endoskopi pada pasien GERD, yaitu :
Penggunaan energi radiofrekuensi.
Plikasi gastric endoluminal.
Implantasi endoskopis, yaitu dengan menyuntikkan zat implant di bawah mukosa
esophagus bagian distal, sehingga lumen esophagus bagian distal menjadi lebih
kecil.
GASTRITIS
Definisi
Gastritis adalah proses inflamasi pada lapisan submukosa lambung. Gastritis
merupakan salah satu penyakit yang banyak di klinik.
Gastritis Akut
Inflamasi akut mukosa lambung pada sebagian besar kasus merupakan penyakit yang
ringan dan sembuh sempurna. Salah satu bentuk gastritis akut yang bermanifestasi
klinisnya dapat berbentuk penyakit yang berat adalah gastritis erosif atau gastritis
hemoragik. Disebut gastritis hemoragik karena pada penyakit ini akan dijumpai perdarahan
mukosa lambung dan berbagai derajat dan terjadi erosi yang berat hilangnya kontinuitas
mukosa lambung pada beberapa tempat, menyertai inflamasi pada mukosa lambung.
Etiologi
Gastritis akut dapat terjadi tanpa diketajui penyebabnya. Keadaan klinis yang sering
menimbulkan gastritis erosif misalnya trauma yang luas, operasi besar, gagal ginjal,
gagal napas , penyakit hati yang berat, renjatan, luka bakar yang luas, trauma
kepala, dan septikemia. Kira-kira 80-90% pasien yang dirawat di ruang intensif
menderita gastritis akut erosif ini. Gastritis akut jenis ini sering disebut gastritis akut
stres. Penyebab lain adalah obat-obatan. Obat-obatan yang sering dihubungkan
dengan gastritis erosif adlah aspirin dan sebagian besar obat antiinflamasi
nonsteroid.
Patogenesis
28

Aspirin dan obat antiinflamasi nonsteroid merusak mukosa lambung melalui
beberapa mekanisme. Obat-obatan ini dapat menghambat aktivitas siklooksigenase
mukosa. Siklooksigenase merupakan ensim yang penting untuk pembentukan
prostaglandin dari asam arakidonat. Prostaglandin mukosa merupakan salah satu
faktor defensif mukosa lambung yang amat penting. Selain menghambat produksi
prostaglandin mukosa secara topikal . Kerusakan topikal terjadi kandungan asam
dalam obat tersebut bersifat korosif sehingga dapat merusak sel-sel epitel mukosa.
Pemberian dapat menurunkan sekresi bikarbonat dan mukus oleh lambung sehingga
kemampuan faktor defensif terganggu.
Gambaran klinis
Gambaran klinis gastritis akut erosif sangat bervariasi , mulai dari yang sangat
asimtomatik sampai sangat berat yang dapat membawa kematian. Pada kasus yang
yang sangat berat adalah hematemesis dan melena yang dapat berlangsung sangat
hebat sampai terjadi renjatan karena kehilangan darah. Pada sebagian besar kasus ,
gejalanya amat ringan bahkan asimtomatis. Keluhan-keluhan itu misalnya nyeri
timbul pada ulu hati , biasanya ringan dan tidak dapat ditunjuk dengan tepat
lokasinya. Kadang-kadang disertai dengan mual-mual dan muntah. Perdarahan
saluran cerna sering merupakan satu-satunya gejala. Pada kasus yang amat ringan
perdarahan bermanifestasi sebagai darah samar pada tinja dan secara fisis akan
dijumpai tanda-tanda anemia defisiensi dengan etiologi yang tidak jelas. Pada
pemeriksaan fisik biasanya tidak ditemukan kelainan, kecuali mereka yang
mengalami perdarahan yang hebat sehingga menimbulkan tanda dan gejala
gangguan hemodinamik yang nyata seperti hipotensi, pucat , keringat dingin,
takikardia sampai gangguan kesadaran.
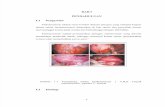
Diagnosis
Gastritis erosif harus delalu diwaspadai pada setiap pasien dengan keadaan klinis
yang berat atau pengguna aspirin dan antiinflamasi nonsteroid. Diagnosis
ditegakkan dengan pemriksaan gastrodrnoskopi. Pada pemeriksaan gastroskopi
akan tampak mukosa yang sembab , merah, mudah berdarah atau terdapat perdarah
spontan, erosi mukosa yang bervariasi dari yang menyembuh sampai tertutup oleh
bekuaan darah dan kadang-kadang ukserasi. Lesi-lesi tersebut biasanya terdapat
pada fundus dan korpus lambung. Secara endoskopik gastriitis akut dapat berupa
gastritis eksudatif atau eritematus, gastritis erosif flat, gastritis erosif raised, gastritis
29

hemoragik dan gastritis refluks enterogastrik. Pemeriksaan radiologi dengan kontras
tidak memberikan manfaat yang berarti untuk menegakkan diagnosis gastritis akut.
Pengobatan
Pengobatan sebaiknya meliputi pencegahan terhadap setiap pasien dengan risiko
tinggi, pengobatan terhadap penyakit yang mendasari kausa dan pengobatan
suportif. Pencegahan dapat dilakukan dengan pemberian antasida atau antagonis H2
sehingga dicapai pH lambung 4 atau lebih. Walaupun hasilnya masih menjadi
persebatan, tetapi pada umumnya tetap dianjurkan .Pencegahn ini terutama bagi
pasien yang mendrita penyakit dengan keadaan klinis yang berat. Untuk pengguna
aspirin atau antiinflamasi nonsteroid, pencegahan yang terbaik ialah dengan
misoprostol , suatu derivat prostaglandin mukosa.
Dahulu sering dilakukan kuras lambung dengan air es untuk menghentikan
perdarahan saluran cerna bagian atas. Tidak ada bukti klinis yang dapat
menunjukkan manfaat tindakan tersebut menghentikan perdarahan saluran cerna
bagian atas. Pemberian antasida, antagonis H2 dan sukrafalt tetap dianjurkan
walaupun efek efek teraupetiknya masih diragukan . Biasanya perdarahan akan
segera berhenti bila keadaan pasien membaik dan lesi mukosa akan segera normal
kembali.
Pada sebagian kecil pasien perku dilakukan tindakan yang bersifat invasif untuk
menghentikan perdarahan yang mengancam jiwa. Tindakan-tindakan itu misalnya
dengan endoskopi skleroterapi, embolisasi arteri Gastrika kiri atau Gastrektomi.
Gastrektomi sebaiknya dilakkan hanya atas dasar indikasi absolut.
30

Stress
31
Korteks
Hiptalamus medula
Gangguan motilitasgastrointestinal
SekresiAsam lambung ↑Bikarbonat ↓Refluks
Gaster-duodenum
Hipotensi/vasokonstriksi
Radikal bebas
Lambung:Flow↓Mikrosirkulasi ↓Permeabilitas ↑
Mukus/bikarbonat epitelImpermeabilitasProliferasi
Prostaglandin ↓
H+
Aliran darah
pH intramukosal
Keasaman jaringankritis
EROSI/ULSERASI

Gastritis Kronik
Disebut gastritis kronik apabila infiltrasi sel-sel radang yang terjadi pada lamina propria
dan adaerah intraepitelial terutama terdiri atas sel-sel radang kronik, yaitu limfosit dan
sel plasma. Kehadiran granulosit neutrofil pada daerah tersebut menandakan adanya
aktivitas.
Klasifikasi
Gastritis kronik dapat dibagi dalam berbagai bentuk tergantung kelainan histologi,
topografi, dan etiologi yang menjadi dasar pikiran pembagian tersebut.
Klasifikasi histologi sering digunakan membagi gatritis kronik menjadi :
a. Gastritis kronik supersifialis apabila dijumpai sebukan sel-sel radang kronik
terbatas pada lamina propria mukosa superfisialis dan edema yang memisahkan
kelenjar tetap utuh. Sering dikatakn gastritis kronik superfisialis merupakan
permulaan gastritis kronik.
b. Gastritis kronik atrofik, sebukan sel-sel radang kronik menyebar lebih dalam
disertai dengan distorsi dan destruksi sel kelenjar mukosa lebih nyata. Gastriris
atrofikdianggap sebagai kelanjutan gastritis kronik superfisialis.
c. Atrofi lambung dianggap merupakan stadium akhir gastritis kronik . Pada saat iru
struktur kelenjar menghilang dan terpisah satu sama alin secara nyata dengan
jaringan ikat , sedangkan sebukan sel-sel radang juga menurun . Mukosa menjadi
sangat tipis sehingga dapat menerangkan mengapa pembuluh darah menjadi
terlihat pada saat pemeriksaan endoskopi.
d. Metaplasi intestinal, suatu perubahan histologis kelenjar-kelenjar mukosa usus
lambung menjadi kelenjar-kelenjar mukosa usus halus yang mengandung sel
goblet. Perubahan –perubahan tersebut dapat terjadi secara menyeluruh pada
hampir seluruh segmen lambung, tetapi dapat pula hanya merupakan bercak-bercak
pada berbagai bagian lambung.
Menurut distribusi anatomisnya gastritis kronik dapat dibagi menjadi :
a. Gastritis kronik korpud sering disebut juga dengan gastritis tipe A menurut
pembagian dahulu .Perubahan-perubahan histologis terjadi terutama pada korpus
dan fundus lambung. Bentuk ini jarang dijumpai. Gastritis tipe A sering
dihubungkan dengan proses auto imun dan berlanjutmenjadi anemia pernisiosa . Sel
parietal yang mengandung kelenjar mengalami kerusakan sehungga sekresi asam
32

lambung menurun. Pada manusia sel parietal jugs berfungsi menghasilkan fakktor
intrinsik oleh karena itu pada pasien gastritis kronik tipe A terjadi gangguan
absorbsi vitamin B12 yang menyebabkan timbulnya anemia pernisiosa.
b. Gastritis kronik antrum sering jjuga disebut sebagai gastritis kronik tipe B. Gastritis
tipe ini merupakan gastritis yang paling sering dijumpai dan mempunyai hubungan
yang sangat erat dengan kuman Helicobacter pylori.
c. Gastritis tipe AB merupakan gastritis kronik yang ditribusi anatominya menyebar
ke seluruh gaster. Penyebaran ke aarah korpus tersbut cenderug meningkat dengan
bertambahnya usia.
Etiologi
a. Aspek imunologis
Adanya autoantibosi terhadap faktor intrinsik lambung dan sel parietal(parietal cell
body) pada pasien dengan anemia pernisiosa. Anibodi terhadap sel parietal lebih
dekat hubungannya dengan gastritis kronik korpus dalam berbagai gradasi. Pasien
gastritis kronik yang antibodi sel parietalnya positif dan berlanjut menjadi anemia
pernisiosa mempunyai ciri-ciri khusus sebagai atrofikpredominasi korpus, dapat
menyebar ke antrum dan hipergastrinemia Gastritis autoimun adalah dagnosis
histologis karena secara endoskopik amat sukar menentukannya, kecuali apabila
sudah mat lanjut. Hipergastrinemia yang terjadi terus-menerus dan hebat dapat
memicu timbulnya karsinoid. Gastritis tipe ini jarang dijumpai.
b. Aspek bakteriologis
Untuk menentukan keberadaan bakteri pada gastritis, biopsi harus dlakukan pada
saat pasen tidak mendaopat antimikroba selama 4 minggu terakhir. Bakteri yang
paling penting sebagai penyebba gastritis adalah helicobacter pylori. Gastritis yang
ada hubungannya dengan Helicobacter pylori lebih sering dijumpai dan biasanya
berbetuk gastritis kronik aktif antrum. Sebagian bear gastritis kronik merupakan
gastritis tipe ini. Atrofi mukosa lambung akan terjadi pada banyak kasus, setelah
bertahun-tahun mendapat infeksi Helicobacter pylori. Atrofi dapat terbatas pada
antrum, pada corpus atau mengenai keduanya. Dalam stadium ini pemeriksaan
serologi terhadap Helicobacter pylori lebih sering memberi hasil negatif. Kejadian
gastritis kronik, terutama gastritis kronik antrum meningkat sesauai dengan
peningkatan usia. Di negara Barat, populasi yang usianya pada dekade ke-6 hampir
80% menderita gastritis kronik dan menjadi 100% pada saat usia dekade ke-7.
33

Selain mikroba dan proses imunologis , faktor lain yang juga berpengaruh
terhadapa patogenesis gastritis kronik adalah refluks kronik cairan pankreatobilier,
asam empedu dan lisotein
Diagnosis
a. Kebanyakan gastritis kronik tanpa gejala
b. Adanya nteri tumpul di epigastrium, disertai mual kadang-kadang muntah, cepat
kenyang.(Pemeriksaan fisik tidak membrikan informasi apapun juga).
c. Diagnosis ditegakkan berdasarkan pemeriksaan endoskopi dan histopatologi. Untuk
pemeriksaan histopatologi sebaiknya dilakukan biopsi pada semua segmen
lambung.
d. Gambaran andoskopi dapat berupa : eritematous/eksudatif, erosi flat,erosi raised,
atrofi, hemoragik, refluks atau hiperplasi rugae , sedangkan topografi sama dengan
histiopatologi.
Perjalanan Alamiah Gastriitis Kronik
Beberapa penyakit lambung dan duodenum dibuktikan mempunyai hubungan yang
erat dengan gastritis kronik. Gastritis kronik antrum atau pegastritis kronik predominas
antrum merupakan faktor risiko yang amat kuat untuk tukak duodeni. Sedangkan
gastritis kronik atrofik predominasi antrum merupakan faktor risiko untuk tukaka
lambung . Sebaliknya gastritis kronik atrofik korpus menurunkan risiko untuk tukak
lambung. Gastritis kronik juga merupakan faktor resiko untuk karsinoma lambung tipe
intestinal , polip lambyng dan tumor karsinoid
Pengobatan
Pengobatan terhadapa gastritis kronik autoimun , diajukan pada anemia pernisiosa
yang ditimbulkannya. Vitamin B12 yang diberikan parenteral dapat memperbaiki
keadaan anemianya.
Eradikasi Helicobacter pylori merupakan cara pengobatan yang dianjurkan untuk
gastritis kronik yang ada hubungannya dengan infeksi oleh kuman tersebut . Eradikasi
dapat mengembalikkan gambaran Histopatologi menjadi normal kembali. Eradikasi
dapat dicapai dengan pemberian kombinasi penghambat pompa proton dan antibiotik.
Antibiotik dapat berupa tetrasiklin metrodinasol, klaritromisin dan amoksisikin.
Kadang-kadang diperlukan lebih dari satu macam antibiotik untuk mendapatkan hasil
pengobatan yang baik
34

TUKAK GASTER
Pendahuluan
Lambung sbagai reservoir/lumbung makanan berfungsi menerima
makanan/minuman, menggiling, mencampur dan mengosongkan makanan kedalam
duodenum. Lambung yang selalu berhubungan dengan semua jenis makanan, minuman dan
obat-obatan akan mengalami iritasi kronik.
Lambung dilindungi terhadap faktor iritan oleh lapisan mukus/mukus barierr, epitel,
tetapi beberapa faktor iritan seperti makanan minuman dan obat anti inflamasi non-steroid
(OAINS), alkohol dan empedu yang dapat mnimbulkan defek lapiasn mukus dan terjadi
difusi balik ion H+, sehingga timbul gastritis akut/kronik dan tukak gaster.
Dengan ditemukannya H.Pylori sebagai penyebab gastritis dan tukak peptik, saat ini
diangap H.Pylori merupakan penyebab utama tukak gaster, disamping OAINS, dan
penyebab yang jarang adalah Sindroma Zollinger Ellison dan penyakit Crohn Duodenal.
Definisi
Tukak gaster jinak adalah suatu gambaran bulat atau semi bulat/oval. Ukuran >
5mm kedalaman sub mukosal pada lambung akibat terputusnya kontinuitas/integritas
mukosa lambung. Tukaka gaster merupakan luka terbuka dengan pinggir edema disertai
indurasi dengan dasar tukak ditutupi febris.
Epidemiologi
Tukak gaster tersebar diseluruh duni dengan prevalansi berbeda tergantung pada
sosial ekonomi, demografi, dijumpai lebih banyak pada pria meningkat pada usia lanjut dan
kelompok sosial ekonomi rendah degan puncak pda dekade keenam. Insidensi dan
kekambuhan/rekurensi saai ini menurun sejak ditemukan kuman H.Pylori sebagai
penyebab dan dilakukan terapi eradikasi. Di Britania Raya sekitar 6-20% penduduk
menderita tukak pada usia 55 tahun, sedang prevalnsinya 12% pada pria dan 10%
perempuan dengan angka kematian pasien 15.000 pertahun dan menghabiskan dana $10
milyar/tahun.
Secara klinis tukak duodeni lebih sering dijumpai pada tukak gaster. Pada beberapa
negara seperti jepang dijumpai lebih banyak tukak gaster daripada tukak duodeni. Pada
35

autopsi tukak gaster dan duodeni dijumpai hampir sama banyak, hal ini disebabkan oleh
beberapa faktor.
Autopsi biasanya dilakukan pada usia lanjut, dimana pemakaian obat OAINS
menngkat, sehingga kejadian tukak gaster juga meningkat.
Tukak gaster ukuran lebih besar dan lebih menonjol, sehingga pada pemeriksaan
autopsi lebih sering/mudah dijumpai dibandingkan tukak duodeni.
Fisiologis Gaster
Anatomi gaster Epitel gaster dari rugae yang mengandung gastric pits/lekukan
berukuran mikroskopis. Setiap rugae bercabang menjadi empat atau lima kelenjar gaster
dari sel-sel epitel khusus. Susunan kelenjar tergantung letak anatomisnya. Kelenjar di
daerah cardia terdiri <5 % kelenjar gaster mengandung mucus dengan sel-sel endokrin .
Sebagian terletak di dalam mukosa oksintik mengandung sel-sel leher mukosa, parietal,
chief, endokrin dan selenterokromafin. Kelenjar pilorik mengandung mucus dan sel-sel
endokrin (termasuk sel-sel gastrin) dan didapati di daerah antmengandung antrum .
Sel parietal juga dikenal sebagai oksintik biasanya didapati di daerah leher atau
isthmus atau kelenjar oksintik. Sel parietal yang tidak terangsang , punya sitoplasma
tubulovesikel dan kanakuli interseluler yang berisi mikrovili ukuran pendek sepanjang
permukaan atas/apical. Enzim H+, K+-ATPase didapati didaerah membrane tubulovesikel.
Bila sel dirangsang, membrane ini dan membrane apical lainnya diubah menjadi jaringan
padat dari kanakuli intra seluler apical yang mengandung mikroskopik ukuran panjang.
Sekresi HCL dari kanakuli ke lumen lambung memerlukan energy besar berasal dari
pemecahan H+,K+-ATP oleh enzim H+, K+-ATPase α, terjadi pada permukaan atas
kanakuli yang dihasilkan 30-40% jumlah total mitokondria.
36

Fase pertahanan Mukosa Gastro Duodenal
Epitel gaster mengalami iritasi terus-menerus oleh 2 faktor perusak :
Perusak endogen (HCL, pepsinogen/pepsin garam empedu)
Perusak Eksogen (obat-obatan, alcohol dan bakteri)
Untuk penangkal iritasi tersedia system biologi canggih dalam mempertahankan
keutuhan dan perbaikan mukosa lamnung bila ada kerusakan . Sistem pertahanan mukosa
gastroduodenal terdiri dari 3 rintangan , yakni : Pre epitel, post epitel,/ sub epitel.
Lapisan Pre epitel berisi mucus – bikarbonat bekerja sebagai rintangan
fisikokemika terhadap molekul seperti ion hydrogen , mucus yang di sekresi sel epitel
permukaan yang mengndung 95 % air dan campur lipid dengan fosfolipid , membentuk
lapisan penahan air / hidrofobik dengan asam lemak yang muncul keluar dari membrane sel
. Lapisan mukosa yang tidak tembus air merintangi difus ion dan molekul seperti pepsin.
Bikarbonat memiliki kemampuan mempertahankann peerbedaan pH 1-2 di dalam lumen
lambung dengan pH 6-7 di dalam sel epitel. Sekresi bikarbonat dirangsang oleh Ca2+. PG,
cholinergic, dan keasaman lumen.
Sel epitel permukaan adalah pertahanan kedua dengan kemampuan:
Menghasilkan mucus
Transportasi ionic serta produksi bikarbonat yang dapat mempertahankan pH intraseluler
(6-7)
Intraseluler tight junction
37

Bila pertahanan pre epitel dapat ditembus oleh factor agresif maka sel epitel yang
berbatasan sdengan daerah yang rusak berpindah atau migrasi memperbaiki
kerusakan/restitusi. Proses ini merupakan pembelahan sel memerlukan sirkulasi darah yang
baik dan mileu aklkali. Beberapa factor pertumbuhan memegang peranan sepertin : EGF,
FGF, TGF a dalam membantu proses restitusi.
Kerusakan berat yang tidak dapat diperbaiki melalui proses restitusi dilaksanakan
prolifereasi sel. Regenerasi sel epitel diatur oleh PG, FGF, dan TGF a. berurutan dengan
pembaruan sel epitel, terjadi pembentukan pembuluh darah baru (angiogenesis) Dalam area
kerusakan. FGF dan VEGF memegang peranan penting dalam proses angogenesis ini.
System mikrovaskulker yang rapi di dalam sel lapisan lambung adalah komponen
kunci dari pertahanan/perbaikan subepitel. Sirkulasi yang baik yang dapat menghasilkan
bikarbonat untuk menetralkan HCl yang disekresi sel parietal memberikan asupan
mikronutrien dan oksigen serta membuang hasil metabolkisme toksisk.
PG yang banyak ditemukan pada mukosa lambung, duhasilkan dari metabolisme
asam arakidonat memegang peran sentral pada pertahanan dan perbaikan sel epitel
lambung, menghasilkan mucus bikarbonat, menghambat sekresi sel parietal,
mempertahankan sirkulasi mukosa dan restitusi sel epitel.
Fisiologi Sekresi Gaster
HCL dan pepsin yang paling utama yang dapat menimbulkan kerusakan mukosa
lambung. Sekresi asam basal dalam pola sikardia, tertinggi terjadi pada malam hari dan
terendah pada pagi hari. Faktor kolinergik melalui nervus vagus dan faktor histaminergik
38

melalui sumber lokal digaster memmpengaruhi produksi asam basal tersebut. Sekresi asam
akibat pengosongan dihasilkan dalam 3 fase yang berbeda tergantung sumber rangsang
(sefalik, gastrik, dan intestinal).
Penglihatan, penciuman, dan rasa dari makanan merupakan komponen fase sefalik
melalui perangsangan nervus vagus. Fase gastrik terjadi pada saat makanan masuk ke
dalam lambung, komponen sekresi adalah kandungan makanan yang terdapat di dalamnya (
asam amino dan amino bentuk lain) yang secara langsung merangsang sel G untuk
melepaskan gastrin yang selanjutnya mengaktivsai sel-sel parietal melalui mekanisme
langsung maupun mekanisme tidak langsung. Peregangan dinding lambung memicu
pelepasan gastrin dan produksi asam.
Fase terakhir ( intestinal ) sekresi asam lambung dimulai pada saat makanan masuk
keadaan usus dan diperantarai oleh adanya peregangan usus dan pencampuran kandungan
makanan yang ada.
Beberapa cara untuk menghambat sekresi asam juga berlangsung bersamaan.
Sematostatin, suatu hormon gastrointestinal yang dilepaskan sel-sel endokrin didapati pada
mukosa gaster (selD) dalam rangka merespon HCL. Sematostatin dapat menghambat
produksi asam melalui mekanisme langsung (sel-sel parietal) maupun tidak langsung
(menurunkan pelepasan histamin dari sel-sel enterokromafin (ECL) dan menimbulkan
pelepasan melalui sel G). Faktor rangsang tambahan yang dapat mengimbangi sekresi
asam, antara lain neural (sentral dan perifer) dan hormonal (sekretin dan kolesistokinin).
Dalam keadaan fisiologis fase-fase tersebut berlangsung seara bersamaan.
39

PATOFISIOLOGI TUKAK PEPTIK
Faktor Asam Lambung “ No Acid No Ulcer “ Schwarts 1910; Pengaturan Sekresi
Asam Lambung Pada Sel Parietal
Sel parietal / oxynitic mengeluarkan asam lambung HCL, sel peptik/zimogen
mengeluarkan pepsinogen yang oleh HCL dirubah menjadi pepsin dimana HCL dan pepsin
adalah faktor agresif terutama pepsi mileu pH < 4 (sangat agresif terhadap mukosa
lambung). Bahan iritan akan menimbulkan defejk barier mukosa dan terjadi difusi balik
ion H+. Histamin terangsang untuk lebih banyak mengeluarkan asam lambung, timbul
dilatasi dan peningkatan permeabilitas pembuluh kapiler, kerusakan mukosa lambung,
gastritis akut/kronik, dan tukak gaster.
Membran plasma sel epitel lambung terdiri lapisan-lapisan lipid bersifat pendukung
barier mukosa. Sel parietal dipengaruhi faktor genetik, yaitu seorang yang mempunyai
massa sel parietal yang besar/ sekresi sel lebih banyak. Tukak gaster yang letaknya dekat
pilorus atau dijumpai bersamaan dengan tukak duodeni/antral gastritis biasanya disertai
hipersekresi asam, sedangkan bila lokasinya pada tempat lain di lambung/ pangastritis
biasanya disertai hiposekresi asam.
Shay and Sun : Balance Theory 1974 :
Tukak peptik bila terjadi gangguan keseimbangan antara faktor agresif/ asam dan
pepsin dengan defensif (mukus, bikarbonat, aliran darah, PG), bisa faktor agresif
meningkat atau faktor defensif menurun.
Helycobacrter Pylori (HP), “NO HP No Ulcer” Warren and Marshall 1983
40

HP adalah kuman patogen gram negatif berbentuk batang/spiral, microaerofilik
berflagela hidup pada permukaan epitel, mengandung urease (Vac A, cag A, PAI dapat
mentrans lokasi cag A ke dalam sel host), hidup diantrum, migrasi ke proksimal lambung
dpat berubah menjadi kokoid suatu bentuk dorman bakteri. Infeksi kuman HP akut dapat
menimbulkan pan gastritis kronik diikuti atrofi sel mukosa korpus dan kelenjar, metaplasia
intestinal dan hipoasidositas. Proses ini dipengaruhi oleh faktor host, lamanya infeksi
(lokasi, respon inflamasi, genetik), bakteri (virulensi, struktur, adhesin, porins, enzim
(urease vac A, cag A,dll) dan lingkungan (asam lambung, OAINS, empedu faktor iritan
lainnya) dan terbentukalah gastritis kronik tukak gaster, mucosal Asociated Lymphoid
Tissue (MALT) limfoma dan kanker lambung.
HP dapat menyebabkan gastritis kronis aktif tipe B dan tukak peptikum. HP
merupakan penyebab terbanyak dari tukak pada antrum gaster dan tukak duodeni, dan
selanjutnya kuman ini berperan dalam pembentukan MALT.
Tukak gaster kebanyakan disebabkan infeksi HP (30-60%) dan OAINS sedangkan
tukak duodeni hampir 90 % disebabkan oleh HP, penyebab lain adalah sindroma Zollinger
Elison.
Kebanyakan kuman patogen memasuki barier dari mukosa gaster, tetapi HP sendiri
jarang memasuki epitel mukosa tersebut. Biasanya infeksi HP yang terjadi bersifat
asimptomatik. Terjadinya penyakit ataupun asimptomatik tergantung dua hal, yaitu faktor
host dan adanya perbedaan genetik dari strain yang ada.
Bila HP bersifat patogen maka yang pertama kali terjadi adalah HP dapat bertahan
di dalam suasana lambung; kemudian terjadi penetrasi terhadap mukosa lambung, dan pada
akhirnya HP berkolonisasi di lambung tersebut. Sebagai akibatnya HP berproliferasi dan
dapat mengabaikan sistem mekanisme pertahanan tubuh yang ada. Pada keadaan tersebut
beberapa faktor dari HP memainkan peranan penting diantaranya urease memecah urea
menjadi amoniak yang bersifat basa lemah yang melindungi kuman tersebut mileu asam
HCL.
Garis besar pengobatan tukak peptik adalah eradikasi kuman HP serta pengobatan /
pencegahan gastropati OAINS.
GAMBARAN KLINIS
Secara umum pasien tukak gaster biasanya mengeluh dispepsia. Dispepsia adalah
suatu sindroma klinik / kumpulan keluhan beberapa penyakit saluran cerna seperti mual,
41

muntah, kembung, nyeri ulu hati, sendawa/ terapan, rasa terbakar, rasa penuh ulu hati dan
cepat merasa kenyang. Dispepsia secara klinis dibagi atas : 1. Dispepsia akibat gangguan
motilitas. 2. Dispepsia akibat tukak. 3. Dispepsia akibat refluks. 4. Dispepsia tidak spesifik.
Pada dispepsia akibat gangguan motilitas keluhan yang paling menonjol adalah
perasaan kembung, rasa penuh ulu hati setelah makan, cepat merasa kenyang disertai
sendawa. Pada dispepsia akibat refluks keluhan yang menonjol berupa perasaan nyeri ulu
hati dan rasa seperti terbakar, harus disingkirkan adanya pasien kardiologis.
Pasien tukak peptik ,emberikan ciri-ciri keluhan seperti nyeri ulu hati, rasa tidak
nyaman/discomfort disertai muntah. Pada tukak duodeni rasa sakit timbul waktu pasien
merasa lapar, rasa sakit bisa membangunkan pasien tengah malam, rasa sakit hilang setelah
makan dan minum obat antasida (Hunger Pain Food Relief = HPFR). Rasa sakit tukak
gaster timbul setelah makan, berbeda dengan tukak duodeni yang merasa enak setelah
makan, rasa sakit tukak gaster sebelah kiri dan rasa sakit tukak duodeni sebelah kanan garis
tengah perut. Rasa sakit bermula pada satu titik (pointing sign) akhirnya difus bisa menjalar
kepunggung. Ini kemungkinan disebabkan penyakit bertambah berat atau mengalami
komplikasi berupa penetrasi tukak keorgan pankreas.
Walaupun demikian rasa sakit saja tidak dapat menegakkan diagnosis tukak gaster
karena dispepsia non tukaka juga bisa menimbulkan rasa sakit yang sama, juga tidak dapat
digunakan lokasi sakit sebelah kiri atau kanan tengah perut. Adapun tukak akibat obat
OAINS dan tukak pada usia lanjut/manula biasanya tidak menimbulkan keluhan, hanya
diketahui melalui komlikasinya berupa perdarahan dan perforasi. Muntah kadang timbul
pada tukak peptik disebabkan edema dan spasme seperti tukak kanal pilorik (obstruksi
gastric outlet). Tukak papilorik dan duodeni bisa menimbulkan gastric outlet obstruction
melalui terbentuknya fibrosis/oedem dan spasme.
Pemeriksaan Fisis
Tukak tanpa komplikasi jarang menunjukkan kelainan fisik. Rasa sakit nyeri ulu
hati, di kiri garis tengah perut, terjadi penurunan berat badan merupakan tanda fisik yang
dapat dijumpai pada tukak gaster tanpa komplikasi. Perasaan sangat nyeri, nyeri tekan
perut, perut diam tanpa terdengar peristaltik usus merupakan tanda peritonitis. Goncangan
perut atau succusion splashing dijumpai 4-5 jam setelah makan disertai muntah-muntah
yang dimuntahkan biasanya makanan yang dimakan beberapa jam sebelumnya merupakan
tanda adanya retensi cairan lambung, dari komlikasi tukak/gastric outlet obstruction atau
stenosis pilorus. Takikardi, syok hipovolemik, tanda dari suatu perdarahan. Laboratorium
tidak ada yang spesifik untuk penyakit tukak gaster.
42

Pemeriksaan Penunjang
Radiologi
Dengan barium meal kontras ganda
Gambaran:
creater/kawah dengan batas jelas disertai lipatan mukosa yang teratur keluar dari
pinggiran tukak dan niche
Ca gaster: filling defect
Endoskopi
Jinak: luka terbuka dengan pinggiran teratur, mukosa licin dan normal disertai lipatan yang
teratur keluar dari pinggiran tukak
Ganas: Boorman I/polipoid
Boorman II/ulceratif
Boorman III/infiltratif
Boorman IV/linitis plastika (scirrhus)
Untuk memastikan dilakukan pemeriksaan histopatologi, sitologi brushing
dengan biopsi melalui endoskopi. Jika ditemukan kuman Helicobacter pylori
lakukan pemeriksaan CLO, serologi, danUBT dengan biopsi melalui endoskopi
DIAGNOSIS
Pengamatan klinis, dispepsia, kelainan fisik yang dijumpai, sugesti pasien tukak
Hasil pemeriksaan radiologi dan endoskopi
Hasil biopsi untuk pemeriksaan tes CLO, histopatologi kuman Helicobacter pylori
DIAGNOSIS BANDING
Dispepsdia non tungkak
Dispepsia fungsional
Tumor lambung/saluran cerna atas proksimal
GERD
Penyakit vascular
Penyakit pankreato bilier
Penyakit gastroduodenal Crohn’s
43

KOMPLIKASI
Perdarahan
20% tanpa simtom dan tanda penyakit sebelumnya
Meningkat pada usia >60 tahun karena adanya penyakit degeneratif dan meningkatnya
pemakain OAINS
Perforasi, rasa sakit tiba-tiba, sakit berat, sakit difus pada perut
2-3% mengalami perforasi terbuka ke peritoneum
10% tanpa keluhan/tanda perforasi
10% disertai perdarahan tukak dengan mortalitas yang meningkat
Meningkat pada usia lanjut karena ateroskerosis dan meningkatnya penggunaan OAINS
Perforasi biasanya ke lobus kiri hati dan dapat menimbulkan fistula gastro kolik
Stenosis pilorik/Gastric Outlet Obstruction
Cepat kenyang, muntah berisi makanan tak tercerna, mual, sakit perut setelah makan, berat
badan menurun
Temporer: akibat peradangan daerah peripilorik, edema, spasme
Permanen: akibat fibrosis dari tukak serhingga pergerakan antroduodenal terganggu
TERAPI
Tujuan:
Menghilangkan simtom
Menyembuhkan tukak
Mencegah rekurensi tukak
Mencegah komplikasi
Non Medikamentosa
Istirahat
Diet
Hindari makanan lunak, mengandung susu, cabai, mengandung asam karena
merangsang pengeluaran asam lambung.
Hindari merokok karena memperlambat kesembuhan tukak, menghambat sekresi
bikarbonat pankreas, menambah keasaman bulbus duodeni, menambah refluks
duodenogastrik akibat relaksasi sfingter pilorus, meningkatkan kekambuhan tukak,
44

meningkatkan angka kematian karena peningkatan kekambuhan penyakit saluran
pernapasan, PPOM, dan PJK
Hindari alkohol, air jeruk, cocacola, bir, kopi karena dapat menambah sekresi asam
lambung
Obat-obatan
Hindari OAINS. Ganti deengan COX2 inhibitor untuk penyakit OA/RA
Medikamentosa
Antasida
Dosis: 3x1 tablet, 4x30 cc (3x sehari dan sebelum tidur 3 jam setelah makan)
Efek samping: berinteraksi dengan obat digitalis, INH, barbiturat, salisilat, dan kinidin
Obat penangkal kerusakan mukus
Koloid Bismuth
Dosis: 2x2 tablet sehari
Efek samping: neurotoksik, tuinja berwarna kehitaman
Sukralfat
Dosis: 4x1 gr sehari
Efek samping: konstipasi
Kontra indikasi: gagal ginjal kronik
Prostaglandin (PGE1/misoprostol)
Dosis: 4x200 mg/2x400 mg pagi dan malam hari
Digunakan pada pasien yang menggunakan OAINS
Efek samping: diare, mual, muntah, kontraksi otot uterus/perdarahan
Kontraindikasi: perempuan yang bakal hamil dan menginginkan kehamilan
Antagonis Reseptor H2/ARH2
Nama Obat Dosis Terapeutik Dosis Pemeliharaan
Simetidin 2x400mg/800mg
malam hati
400mg
Ranitidine 300 mg malam hari 150mg
Famotidiine 1x40mg malam hari
45

Nizatidine 1x300mg malam hari 150mg
Roksatidine 2x75mg/150mg
malam hari
75mg
Efek samping: agranulositosis, pansitopenia, neutropenia, anemia dan trombositopenia,
ginekomastia, konfusi mental khusus pada usia lanjut dan gangguan fungsi ginjal
Proton Pump Inhibitor/PPI
Omeprazol: 2x20mg/standard dosis atau 1x40mg/double dosis
Lansoprazole: 2x40mg/standard dosis atau 1x60mg/double dosis
Pantoprazole: 2x40mg/standard dosis atau 1x60mg/double dosis
Rabeprazole
Esomeprazole
Rabeprazol, esomesoprazol, pantoprazol jangan dikombinasi dengan walfarin, penitoin,
dan diazepam
Efek samping:
mengganggu absorbsi dari obat ampisilin, ketonazole, besi dan oksigen
kenaikan gastrin darah dan menimbulkan tumor karsinoid pada tikus percobaan
PENATALKSANAAN INFEKSI HP
Seleksi Khusus
Pasien dengan HP positif yang mendapat terapi eradikasi, dibagi menjadi tiga kelompok :
Sangat Dianjurkan: tukak duodeni, tukak gaster, pasca reseksi kanker lambung dini,
limfoma MALT
Dianjurkan: dyspepsia tukak, gastritis kronik aktif berat (gambaran PA), gastropati
OAINS, gastritiva erosive berat, gastritis hipertrofik.
Tidak Dianjurkan: Pasien asimtomatik
Regimen Terapi
Terapi Tripel
46

Terbaik:
PPI 2x1 + amoksisilin 2x1000 + klaritomisin 2x500
Bila alergi penisilin:
PPI 2x1 + metronidazole 3x500 + klaritomisin 2x500
Termurah:
PPI 2x1 + metronidazole 3x500 + amoksisilin 2x1000
Bila alergi klaritomisin dan penisilin:
PPI 2x1 + metronidazole 3x500 + tetrasiklin 4x500
Terapi Kuadrapel
Jika gagal dengan terapi tripel
PPI 2xsehari, bismuth subsalisilat 4x2 tablet, MNZ 4x250 (jika alergi diganti amoksisilin),
tetrasiklin 4x500
Pasien yang telah resisten: PPI, amoksisilin, rifabutin selama 10 hari
Tukak gaster refrakter (belum sembuh walaupun telah diberi terapi eradikasi penuh selama
14 hari diikuti pemberian PPI selama 10 minggu lagi). Kemudian dosis PPI
ditingkatkan/dosis ganda omeprazole 40gr/lansoprazole 60mg. Jika gagal, akan dilakukan
operasi.
TUKAK DUODENUM
Defenisi
Tukak peptik / TP secara anatomis didefenisikan sebagai suatu defek mukosa /
submukosa yang berbatas tegas dapat menembus muskularis mukosa sampai lapisan serosa
sehingga dapat terjadi perforasi. Secara klinis suatu tukak adalah hilangnya epitel
superficial atau lapisan lebih dalam dengan diameter ≥ 5 mm yang dapat diamati secara
endoskopi atau radiologis.
Etiologi dan Patogenesis
Etiologi tukak duodenum (TD) yang telah diketahui sebagai faktor agresif yang
merusak pertahanan mukosa adalah Helicobacter pylori, obat anti inflamasi non steroid,
asam lambung / pepsin dan faktor-faktor lingkungan serta kelainan satu atau beberapa
faktor pertahanan yang berpengaruh pada kejadian TD.
Faktor-faktor agresif
47

Helicobacter pylori, asam lambung / pepsin pada kerusakan mukosa. Helicobacter pylori
adalah bakteri gram negatif yang dapat hidup dalam suasana asam dalam lambung /
duodenum (antrum, korpus dan bulbus), berbentuk kurva / S-shape dengan ukuran panjang
sekitar 3 um dan diameter 0,5 um, mempunyai satu atau lebih flagel pada salah satu
ujungnya. Bakteri ini ditularkan secara feko-oral atau oral-oral. Didalam lambung terutama
terkonsentrasi dalam antrum, bakteri ini berada pada lapisan mukus pada permukaan epitel
yang sewaktu-waktu dapat menembus sel-sel epitel / antar epitel. Bila terjadi infeksi
H.pylori, maka bakteri ini akan melekat pada permukaan epitel dengan bantuan adhesin
sehingga dapat lebih efektifmerusak mukosa dengan melepaskan sejumlah zat sehingga
terjadi gastritis akut yang dapat berlanjut menjadi gastritis kronik aktif atau duodenitis
kronik aktif. Untuk menjadi kelainan yang selanjutnya yang lebih berat seperti tukak atau
kanker lambung ditentukan oleh virulensi H.pylori dan faktor-faktor lain, baik dari host
sendiri, maupun adanya gangguan fisiologis lambung/ duodenum.
Apabila yerjadi infeksi H. Pylori, host akan memberi respon untuk
mengeliminasi/memusnahkan bakteri ini melalui mobilisasi sel-sel PMN/limfosit yang
menginfiltrasi mukosa secara intensif dengan mengeluarkan bermacam-macam mediator
inflamasi atau sitokin, seperti interleukin 8, gamma interferon alfa, tumor necrosis factor
dan lain-lain, yang bersama-sama dengan reaksi imun yang timbul justru akan
menyebabkan kerusakan sel-sel epitel gastroduodenal yang lebih parah namun tidak
berhasil mengeliminasi bakteri dan infeksi menjadi kronik.
Seperti diketahui bahwa setelah H.pylori berkoloni secara stabil trutama dalam
antrum, maka bakteri ini akan mengeluarkan bermacam-macam sitoksin yang secara
langsung dapat merusak epitel mukosa gastroduodenal, seperti vacuolating cytotoxin (Vac
a gen) yang menyebabkan vakuolisasi sel-sel epitel, cytotoxin associated gen A (cag A
gen). Disamping itu, H.pylori juga melepaskan bermacam-macam enzim yang dapat
merusak sel-lsel epitel , seperti urease, protease, lipase dan fosfolipase.
Urease memecahkan urea dalam lambung menjadi amonia yang toksik terhadap sel-
sel epitel, sedangkan protease dan fosfolipase A2 menekan sekresi mukus menyebabkan
daya tahan mukosa menurun, merusak lapisan yang kaya lipid pada apikal sel epitel dan
melalui kerusakan sel-sel ini, asam lambung berdifusi balik menyebabkan nekrosis yang
lebih luas sehingga terbentuk tukak peptik.
48

H. pylori yang terkonsentrasi terutama dalam antrum menyebabkan antrum
predominant gastritis sehingga terjadi kerusakan pada D sel yang mengeluarkan
somatostatin yang fungsinya mengerem produksi gastrin. Akibat kerusakan sel-sel D,
produksi somatostatin menurun sehingga produksi gastrin akan meningkat yang
merangsang sel-sel parietal mengeluarkan asam lambung yang berlebihan. Asam lambung
masuk dalam duodenum sehingga keasaman meningkat menyebabkan duodenitis (kronik
aktif) yang dapat berlanjut menjadi tukak duodenum. Asam lambung yang tinggi dalam
duodenum menimbulkan gastrik metaplasia yang dapat merupakan tempat hidup H.pylori
dan sekaligus dapat memproduksi asam sehingga lebih menambah keasaman dalam
duodenum. Keasaman yang tinggi akan menekan produksi mukus dan bikarbonat,
menyebabkan daya tahan mukosa lebih menurun dan mempermudah timbulnya tukak
duodenum.
Obat antiinflamasi non-steroid (OAINS)
Pemakaian Obat antiinflamasi non steroid (OAINS) dan asam asetil salisilat
(acethyl salcylic acid = ASA) bukan hanya dapat menyebabkan kerusakan struktural pada
gastroduodenal, tetapi juga pada usus halus dan usus besar berupa inflamasi, ulserasi atau
perforasi. Patogenesis terjadinya kerusakan mukosa terutama gastroduodenal penggunaan
OAINS/ASA adalah akibat efek toksik/iritasi langsung pada mukosa yang memerangkap
OAINS/ASA yang bersifat asam sehingga terjadi kerusakan epitel dalam berbagai tingkat,
namun yang paling utama adalah efek OAINS/ASA yang menghambat kerja dari enzim
siklooksigenase (COX) pada asam arakidonat sehingga menekan produksi
prostagalndin/prostasiklin. Seperti diketahui, prostaglandin endogen sangat sangat
berperan/berfungsi dalam memelihara keutuhan mukosa dengan mengatur aliran darah
mukosa, proliferasi sel-sel epitel, sekresi mukus dan bikarbonat, mengatur fungsi
immunosit mukosa serta sekresi basal asam lambung.
Sampai saat ini dikenal 2 jenis isoenzim siklooksigenase (COX) yaitu COX-1 dan COX-2.
COX-1 ditemukan terutama dalam gastrointestinal, juga dalam ginjal, endotelin,
otak dan trombosit; dan berperan penting dalam pembentukan prostaglandin dari
asam arakidonat. COX-1 merupakan house-keeping dalam saluran cerna
gastrointestinal
COX-2 ditemukan dalam otak dan ginjal, yang juga bertanggungjawab dalam
respon inflamasi/injuri.
49

Kerusakan mukosa akibat hambatan produksi prostaglandin pada penggunaan
OAINS/ASA melalui 4 tahap, yaitu : menurunnya sekresi mukus dan bikarbonat,
terganggunya sekresi asam dan proliferasi sel-sel mukosa, berkurangnya aliran darah
mukosa dan kerusakan mikrovaskuler yang diperberat oleh kerja sama platelet dan
mekanisme koagulasi. Endotel vaskuler secara terus-menerus menghasilkan vasodilator
prostaglandin E dan I, yang apabila terjadi gangguan atau hambatan (COX-1) akan timbul
vasokonstriksi sehingga aliran darah menurun yang menyebabkan nekrosis epitel.
Hambatan COX-2 menyebabkan peningkatan perlekatan leukosit PMN pada
endotel vaskuler gastroduodenal dan mesentrik, dimulai dengan pelepasan protease, radikal
bebas oksigen sehingga memperberat kerusakan epitel dan endotel. Perlekatan leukosit
PMN menimbulkan statis aliran mikrovaskuler, iskemia dan berakhir dengan kerusakan
mukosa / tukak peptik.
Beberapa faktor resiko yang memudahkan terjadinya TD/tukak peptik pada penggunaan
OAINS adalah :
Umur tua (>60 tahun)
Riwayat tentang adanya tukak peptik sebelumnya
Dispepsia kronik
Intoleransi terhadap penggunaan OAINS sebelumnya
Jenis, dosis, dan lamanya penggunaan OAINS
Penggunaan secara bersamaan dengan kostikosteroid, antikoagulan dan penggunaan
2 jenis OAINS bersamaan
Penyakit penyerta lainnya yang diderita oleh pemakai OAINS. Penting untuk
diketahui bahwa tukak peptik yang terjadi pada penggunaan OAINS, sering tidak
bergejala dan baru dapat diketahui setelah terjadi komplikasi seperti perdarahan
atau perforasi saluran cerna.
Beberapa faktor lingkungan atau penyakit lain yang dapat merupakan faktor resiko
terjadinya tukak duodenum, yaitu : a) merokok (tembakau, sigaret) meningkatkan
kerentanan terhadap infeksi H.pylori dengan menurunkan faktor pertahanan dan
menciptakan suasana yang sesuai untuk H.pylori. b) faktor stres, malnutrisi, makanan
tinggi garam, defisiensi vitamin. c) beberapa penyakit tertentu dimana prevalensi tukak
meningkat seperti sindrom zollinger elison, mastositosis sistemik, penyakit chron dan
hiperparatiroidisme. d) faktor genetik.
Faktor-faktor defensif
50

Ada 3 faktor pertahanan yang berfungsi memelihara daya tahan mukosa gastroduodenal,
yaitu :
a. Faktor preepitel terdiri dari :
Mukus dan bikarbonat yang berguna untuk menahan pengaruh asam
lambung/pepsin
Mucoid cup, yaitu suatu struktur yang terdiri dari mukus dan fibrin, yang
terbentuk sebagi respon terhadap rangsangan inflamasi
Active surface phospholipid yang berperan untuk meningkatkan
hidrofobisitas membran sel dan meningkatkan viskositas mukus
b. Faktor epitel
Kecepatan perbaikan mukosa yang rusak, dimana terjadi migrasi sel-sel
yang sehat ke daerah yang rusak untuk perbaikan
Pertahanan seluler, yaitu kemampuan untuk memelihara electrical gradient
dan mencegah pengasaman sel
Kemampuan trasnporter asam-basa untuk mengangkut bikarbonat ke dalam
lapisan mukus dan jaringan subepitel dan untuk mendorong asam keluar
jaringan
Faktor pertumbuhan, prostaglandin dan nitrit okside
c. Faktor subepitel
Aliran darah (mikrosirkulasi) yang berperan mengangkut nutrisi, oksigen
dan bkarbonat ke epitel sel
Prostaglandin endogen menekan perlekatan dan ekstravasasi leukosit yang
merangsang reaksi inflamasi inflamasi jaringan
Gambaran klinik
Gambaran klinik TD sebagai salh satu bentuk dispepsia organik adalah sindrom
dispepsia, berupa nyeri dan atau rasa tidak nyaman (discomfort ) pada epigastrium.
Anamnesis
51

Gejala-gejala TD memiliki periode remisi dan eksaserbasi, menjadi tenang
berminggu-minggu, berbulan-bulan dan kemudian terjadi eksaserbasi beberapa minggu
merupakan gejala khas. Nyeri epigastrium merupakan gejala yang paling dominan,
walaupun sensifitas dan spefisitasnya sebai marker adanya ulserasi mukoa rendah. Nyeri
seperti rasa terbakar, nyeri rasa lapar, rasa sakit/tidak nyaman yang mengganggu dan tidak
terlokalisasi; biasanya terjadi setelah 90 menit-3 jam post pandrial dan nyeri dapat
berkurang sementara sesudah makan,minum susu atau minum antasida.pada TD, nyeri
yang muncul tiba-tiba dan menjalar kepunggung perlu diwaspadai adanya penetrasi tukak
ke penkreas, sedangkan nyeri yang muncul dan menetap mengenai seluruh perut perlu
dicurigai suatu perforasi. Pada TP umumnya, apabila gejala mual dan muntah timbul secara
perlahan tetapi menetap, maka kemungkinan terjadi komplikasi obstruksi pada outlet.
Tinja berwarna seperti teer (melena) harus diwaspadai sebagai suatu perdarahan
tukak. Pada dispepsia kronik, sebagai pedoman untuk membedakan antara dispepsia
fungsional dan dispepsia organik seperti TD, yaitu pada TD dapat ditemukan gejala
peringatan (alarm symptom) antara lain berupa :
Umur > 45-50 tahun keluhan muncul pertama kali
Adanya perdarahan hematemesis/melena
BB menurun > 10%
Anoreksia/rasa cepat kenyang
Riwayat tukak peptik sebelumnya
Muntah yang persisten
Anemia yang tidak diketahui sebabnya
Pemeriksaan fisis. Tidak banyak tanda fisik yang dapat ditemukan selain kemungkinan
adanya nyeri palpasi epigastrium, kecuali bila sudah terjadi komplikasi.
Diagnosis
Diagnosis pasti tukak peptikum dilakukan dengan pemriksan endoskopi saluran
cerna bagian atas dan sekaligus dilakukan biopsi lambung untuk deteksi H.pylori atau
dengan pemeriksaan foto barium kontras ganda.
52

Diagnosis banding
Dispepsia non ulcer
Tukak lambung
Penyakit pankreatobilier
Penyakit Chron’s gastroduodenal
Tumor saluran cerna bagian atas
Komplikasi
Komplikasi yang dapat timbul pada umumnya adalah :
Perdarahan : hematemesis/melena dengan tanda syok apabila perdarahan masif dan
perdarahan tersembunyi yang kronik menyebabkan anemia defisiensi Fe.
Perforasi : nyeri perut menyeluruh sebagai tanda peritonitis
Penetrasi tukak yang mengenai pankreas : timbul nyeri tiba-tiba tembus kebelakang.
Obstruksi outlet bila ditemukan gejala mual + muntah, perut kembung dan adanya
suara deburan (succusion spalsh) sebagai tanda retensi cairan dan udara, dan berat
badan menurun
Keganasan dalam duodenum (walaupun jarang).
Manajemen
Pada umumnya manajeman atau pengobatan tukak peptik /TD dilakukan secara
medikamentosa, sedangkan cara pembedahan dilakukan apabila terjadi komplikasi seperti
perforasi, obstruksi dan perdarahan yang tidak dapat diatasi. Tujuan dari pengobatan adalah
: 1) menghilangkan gejala-gejala terutama nyeri epigastrium, 2)mempercepat penyembuhan
tukak secara sempurna, 3) mencegah terjadinya komplikasi, 4) mencegah terjadinya
kekambuhan.
Penggunaan obat-obatan
TD kausa H.pylori. untuk mencapai tujuan terapi, maka eradikasi H.pylori merupakan
tujuan utama. Walaupun antibiotik mungkin cukup untuk terapi TD dengan H.pylori namun
kombinasi dengan penghambat pompa proton (PPI) dengan 2 jenis antibiotik (triple
therapy) merupakan cara terapi terbaik. Kombinasi tersebut adalah :
53

a. PPI 2X1 (tergantung preparat yang dipakai)
Amoksisilin 2X1 g/hari
Klaritromisin 2X500 mg
b. PPI 2X1
Amoksisilin 2X1 g/hari
Metronidazol 2X500 mg
c. PPI 2X1
Klaritromisin 2X500 mg
Metronidazol 2X500 mg
Jenis-jenis preparat dan kemasan PPI yang ada : omprazol 20 mg, rabeprazol 10 mg,
pantoprazol 40 mg, lanzoprazol 30 mg dan esomeprazol magnesium 20/40 mg.
H.pylori disertai penggunaan OAINS. Eradikasi H.pylori sebagai tindakan utama tetap
dilakukan dan bila mungkin OAINS dihentikan, atau diganti dengan OAINS spesifik COX-
2 inhibitor yang mempunyai efek merugikan lebih kecil pada gastroduodenal.
TD kausa OAINS. Penggunaan OAINS terutama yang memblokir kerja COX-1 akan
meningkatkan kelainan struktural gastroduodenal.oleh karena itu penggunaan OAINS pada
pasien-pasien dengan kelainan muskuloskeletal yang lama harus disertai dengan obat-obat
yang dapat menekan produksi asam lambung seperti reseptor antagonis H2 (H2RA) atau
PPI dan diupayakan ph lambung diatas 4 atau dengan menggunakan obat sintetik
prostaglandin (misoprostol 200mg/hari)sebagai sitoprotektif apabila penggunaan OAINS
tidak dapat dihentikan. Pencegahan / meminimalkan efek samping OAIN, yaitu :
Jika mungkin mengehentikan pemakaian OAINS, walaupun biasanya tidak
memungkinkan pada penyakit artritis seperti osteoastritis (OA), rematoid artritis
(RA)
Penggunaan preparat OAINS (prodrug, OAINS terikat pada bahan lain seperti NO)
Pemberian obat spesifik COX-2 inhibitor walaupun hal ini tidak 100% mencegah
efek samping pada gastroduodenal
54

Pemberian obat secara bersamaan dengan pemberian OAINS seperti H2RA, PPI
atau prostaglandin.
TD non-H.pylori non OAINS. Pada TD yang hanya disebabkan oleh peningkatan asam
lambung, maka terapi dilakukan dengan memberikan obat yang dapat menetralisir asam
dalam lumen atau obat yang menekan produksi asam lambung dan yang terbaik adalah PPI.
Antasida. Obat ini dapat menyembuhkan tukak namun dosis biasanya lebih tinggi
dan digunakan dalam jangka waktu lebih lama dan lebih sering (tujuh kali sehari
dengan dosis total 1008 mEq/hari)dengan komplikasi diare yang mungkin terjadi.
Dari penelitian lain dimana antasida sebagai obat untuk menetralisir asam, cukup
diberikan 120-240 mEq/hari dalam dosis terbagi.
H2 receptor antagonist (H2RA). Obat ini berperan menghambat pengaruh histamin
sebagai mediator untuk sekresi asam melalui reseptor histamin-2 pada sel parietal,
tetapi kurang berpengaruh terhadap sekresi asam melalui pengaruh kolinergik atau
gastrin postpandrial. Beberapa jenis preparat yang dapat digunakan seperti :
- Cimetidin 2 X 400 mg/hari atau 1 X 800 mg pada malam hari
- Ranitidin diberikan 300 mg sebelum tidur malam atau 2 X 150 mg/hari
- Famotidin diberikan 40mg sebelum tidur malam dengan penyembuhan sekitar
90%.
Proton pump inhibitor (PPI). Merupakan obat pilihan untuk PTP, diberikan sekali
sehari sebelum sarapan pagi atau jika perlu 2 kali sehari sebelum makan pagi dan
makan malam, selama 4 minggu dengan tingkat penyembuhan di atas 90%. Obat
lain seperti sukralfat 2 X 2 gram sehari, atau 4X1 gr sehari berfungsi menutup
permukaan tukak sehingga menghindari iritasi/pengaruh asam-pepsin dan garam
empedu, dan disamping itu mempunyai efek tropik.
Diet
Makan dalam jumlah sedikit dan lebih sering, lebih baik daripada makan yang
sekaligus kenyang. Mengurangi makanan yang merangsang pengeluaran asam
lambung/pepsin, makanan yang merangsang timbulnya nyeri dan zat-zat lain yang
dapat mengganggu pertahanan mukosa gastroduodenal.
55

TUMOR GASTER
I. EPIDEMIOLOGI
Tumor Gaster terdiri dari tumor jinak dan tumor ganas. Tumor jinak lebih jarang
daripada tumor ganas. Tumor jinak didapatkan pada autopsi berkisar antara 0,2 - 0,4 % dan
jarang ditemukan di bawah umur 55 tahun. Tumor ganas didapatkan 10 kali lebih banyak
daripada tumor jinak. Tumor ganas yang terbanyak adalah adenokarsinoma dan tumor ini
menempati urutan ketiga tumor saluran cerna di Amerika Serikat setelah tumor kolon dan
Pankreas.
Selama beberapa dasawarsa terakhir angka kematian turun tajam sampai 30%, ini
disebabkan kejadian penyakit ini menurun di Amerika Serikat dan Eropa Barat, tetapi tetap
menjadi masalah di Jepang. Eropa Timur, dan Amerika Latin. Di negara lain selain Jepang,
kelangsungan hidup lebih dari 5 tahun setelah pembedahan tumor gaster kurang dari 10%,
sedangkan di Jepang dapat mencapai 90% karena adanya peningkatan cara diagnostic
(endoskopi dan endoskopi ultrasound).
II. FAKTOR RESIKO
Factor resiko kanker gaster antara lain infeksi Helicobakter pilori, diet tinggi nitrat
(nitrosamine) sebagai pengawet, makanan yang diasap dan diasinkan, perokok, atrofi
lambung. Di samping itu ada juga factor-faktor resiko yang mempermudah :
Seks, kanker gaster pada pria 2 kali lebih sering daripada perempuan.
Umur, kebanyakan kanker lambung pada umur 50-70 tahun dan jarang dibawah
umur 40 tahun.
Alcohol.
Operasi lambung sebelumnya.
Polip lambung
Sindrom Kanker familial
III.KLASIFIKASI
Tumor Gaster dapat dibagi menjadi 2 Kelompok :
A. Tumor Jinak. Dapat dibagi atas :
1. Tumor jinak epitel
56

2. Tumor jinak non epitel
Tumor jinak epitel
Tumor jinak epitel biasanya berbentuk polip dan dapat dibagi atas :
a. Adenoma: terisolisasi, bagian dari adenoma generalisata gastrointestinal.
b. Adenoma Hiperplastik: polip sirkumskripta, difus.
c. Adenoma Heterotropik: tumor Pankreas aberan, bruninoma (Sudoyo, 2007).
Adenoma
Adenoma sering terdapat terbatas pada lambung, tetapi dapat merupakan bagian
polip adenoma generalisata pada saluran cerna. Didapatkan pada 1% dari pasien yang
dilakukan pemeriksaan radiologi dan endoskopi. Terutama didapatkan pada pria, biasanya
usia dewasa. Biasanya berbentuk polip yang bertangkai, dengan permukaan licin, besarnya
hanya beberapa centimeter. umumnya tanpa keluhan, kadang-kadang timbul perdarahan
yang dapat menyebabkan anemia. Lokasi tumor yang tersering daerah pylorus dan antrum
(50%), fundus (20%), kurvatura minor (20%) dan kardia (10%) (Sudoyo, 2007).
Pada pemeriksaan radiologi didapatkan filling defect dengan tepi teratur dan
bertangkai. Pemeriksaan Gastroskopi merupakan pemeriksaan yang memastikan lokasinya
terutama di daerah antrum dan angulus. Setiap polip walaupun kelihatan jinak perlu
dilakukan biopsy untuk melihat patologi anatominya. Bila pasien tanpa keluhan, sebaiknya
dilakukan pemantauan secara teratur. Jika terlihat adanya komplikasi sebaiknya dilakukan
polipektomi (Sudoyo, 2007).
Adenoma Hiperplastik
Pada Gastritis atrofi kronis permukaan mukosa dan alveolar, berubah menjadi
hyperplasia. Bentuknya dapat berupa sessile atau discrete (Sudoyo, 2007).
Adenoma Heterotropik
1. Anomali pancreas paling sering didapatkan. Kira-kira 0,5% dari autopsy. Lebih
sering ditemukan pada pria antara umur 22-55 tahun. Lokasi terbanyak di daerah
antrum dan pylorus. Biasanya pancreas aberan ini kecil (diameter 1 cm).
Pemeriksaan radiologis dengan kontras ganda sangat membantu diagnosis.
2. Bruninoma. Biasanya ditemukan di daerah bulbus duodeni dan pada pemeriksaan
radiologis didapatkan polip multiple dan kadang-kadang didapatkan di daerah
pylorus dan antrum (Sudoyo, 2007).
Tumor Jinak Non Epitel
57

Tumor jinak non epitel ini penting karena sering menimbulkan komplikasi berupa ulserasi
dan perdarahan.
o Tumor Neurogenik. Sering didapatkan Schwannoma yang tumbuh dalam
submukosa dan menonjol ke dalam lumen. Biasanya ukuran tumor menjadi
beberapa cm, dapat terjadi ulcerasi dan perdarahan.
o Leiomioma. Sering didapatkan pada pasien dewasa pada otopsi. Biasanya tunggal
dengan diameter 2 cm di daerah antrum dan pylorus. Dapat menyebabkan hipertrofi
pylorus stenosis.
o Fibroma. Biasanya kombinasi dengan tumor lain seperti neurofibroma, miofibroma,
lipofibroma dan lain-lain. Fibroma ini lebih jarang ditemukan daripada
schwannoma. Gejala yang sering timbul adalah perdarahan dan rasa nyeri.
o Lipoma. Lipoma ini didapatkan pada autopsy lebih kurang 0,03%. Lipoma tumbuh
di dalam sub mukosa dengan keluhan rasa nyeri dan kadang-kadang ada
perdarahan.
B. Tumor Ganas
Early Gastric Cancer
Berdasarkan hasil pemeriksaan radiologi, gastroskopi dan pemeriksaan histopatologis dapat
dibagi atas:
1. Tipe I (protruded type) : tumor ganas yang menginvasi hanya terbatas pada mukosa
dan submukosa yang berbentuk polipoid. Bentuknya ireguler, permukaan tidak rata,
perdarahan dengan atau tanpa ulserasi.
2. Tipe II (superficial type) : dapat dibagi atas 3 subtipe:
1. Elevated type : tampak sedikit elevasi mukosa lambung, hampir seperti tipe I,
terdapat sedikit elevasi serta dan lebih meluas dan melebar,
2. Flat type: tidak terlihat elevasi atau depresi pada mukosa dan hanya terlihat
perubahan pada warna mukosa,
3. Depressed type: didapatkan permukaan yang ireguler dan pinggir yang tidak
rata (ireguler) hiperemis/ pendarahan
3. Tipe III (excavated type) : menyerupai Bormann II (tumor ganas lanjut) dan sering
disertai kombinasi seperti IIc + III atau III + IIc dan IIa + IIc.
58

Advanced Gastric Cancer
Menurut klasifikasi Bormann dapat dibagi atas: (Sudoyo, 2007).
1. Bormann I: bentuknya berupa polipoid karsinoma yang sering juga disebut sebagai
fungating dan mukosa di sekitar tumor atrofi dan ireguler
2. Bormann II: merupakan non infiltrating carcinomatous ulcer dengan tepi ulkus serta
mukosa sekitarnya menonjol dan disertai nodular. Dasar ulkus terlihat nekrosis
dengan warna kecoklatan, keabuan dan merah kehitaman. Mukosa sekitar ulkus
tampak sangat hiperemis
3. Bormann III: berupa infiltrating carcinomatous ulcer, ulkusnya mempunyai dinding
dan terlihat adanya infiltrasi progresif dan difus
4. Bormann IV: berupa bentuk diffuse infiltrating type, tidak terlihat batas tegas pada
dinding dan infiltrasi difus pada seluruh mukosa.
IV. PATOGENESIS
Seperti pada umunya tumor ganas di tempat lain, penyebab tumor ganas gaster juga belum
diketahui secara pasti. Factor yang mempermudah timbulnya tumor ganas gaster adalah
perubahan mukosa yang abnormal, antara lain seperti gastritis atrofi, polip digaster dan
anemia pernisiosa. Disamping itu, pengaruh keadaan lingkungan mungkin memegang
peranan penting terutama pada penyakit gaster seperti di Negara Jepang, Chili, Irlandia,
Australia, Rusia dan Skandinavia. Ternyata pada orang Jepang yang telah lama
meninggalkan Jepang, frekuensi tumor ganas gaster lebih rendah (Sudoyo, 2007).
Dapat disimpulkan bahwa kebiasaan hidup mempunyai peran penting, makanan panas
dapat merupakan factor timbulnya tumor ganas seperti juga makanan yang diasap dan ikan
asin yang mungkin mempermudah timbulnya tumor ganas gaster. Selain itu, factor lain
yang mempengaruhi adalah factor herediter, golongan darah terutama golongan darah A
dan factor infeksi Helicobacter pylori (Sudoyo, 2007).
V. PATOLOGI
Kebanyakan kanker gaster adalah adenokarsinoma (90 – 99%), yang lain limfoma,
leiomiosarkoma, adenoxanthoma dan lain-lain. Kebanyakan lokasi tumor pada daerah
atropilorik, kurvatura minor lebih sering daripada kurvatura mayor. Karsinoma gaster
berasal berasal dari perubahan epitel pada membrane mukosa gaster, yang berkembang
pada bagian bawah gaster, sedangkan pada atrofi gaster didapatkan bagian atas gaster dan
secara multisenter.
59

1. Karsinoma gaster terlihat beberapa bentuk:
2. Seperempatnya berasal dari propia yang berbentuk fungating dan tumbuh ke lumen
sebagai massa.
3. Seperempatnya berbentuk tumor yang berulserasi
4. Massa yang tumbuh melalui dinding menginvasi lapisan otot.
5. Penyebarannya melalui dinding yang dicemari penyebaran pada permukaan (8%)
6. Berbentuk linitisplastika (10 – 15%)
7. Sepertiganya karsinoma berbagai bentuk di atas
VI. GEJALA KLINIS
Keluhan utama tumor ganas gaster adalah berat badan menurun (82%), nyeri
epigastrium (63%), muntah (41%), keluhan pencernaan (40%), anoreksia (28%), keluhan
umum (25%), disfagia (18%), nausea (18%), kelemahan (17%), sendawa (10%),
hematemesis (7%), regurgitasi (7%) dan lekas kenyang (5%) (Sudoyo, 2007).
VII. KLASIFIKASI TNM KARSINOMA GASTER
Tumor Primer
Tis Carcinoma insitu
T1 Invasi ke lamina propria atau submukosa
T2 Invasi ke muskularis propria
T3 Penetrasi ke serosa
T4 Invasi ke organ sekitar
Metastasis Kelenjar Limfe Regional
N0 none
N1 Metastasis ke kelenjar perigastrik 3 cm dari tumor primer
N2 Metastasis ke kelenjar limfe perigastrik lebih dari 3 cm dari pinggir tumor
primer (sepanjang lambung kiri, common hepatic, limpa atau arteri celiac)
Metastasis Jauh
M0 none
M1 Metastasis jauh
60

Staging
0 Tis N0 M0
I T1 N0-1 M0
T2 N0 M0
II T1 N2 M0
T2 N1 M0
T3 N0 M0
III T2 N2 M0
T3 N1-2 M0
T4 N0-1 M0
IV T4 N2 M0
T1-4 N1-2 M1
Kanker gaster dini jarang mempunyai keluhan dan sulit untuk dideteksi. Gejala
yang ditimbulkan oleh metastasis dapat berupa perut membesar (asites), ikterus obstruktif,
nyeri tulang, gejala neurologis dan sesak napas, dan dapat pula berupa ileus obstruktif
VIII.DIAGNOSIS
Pemeriksaan Fisik
Pemeriksaan fisik dapat membantu diagnosis berupa berat badan menurun dan
anemia. Di daerah epigastrium mungkin ditemukan suatu massa dan jika telah terjadi
metastasis ke hati, teraba hati yang ireguler dan kadang-kadang kelenjar limfe klavikula
teraba.
IX. PEMERIKSAAN RADIOLOGI
PEMERIKSAAN OMD (OESOPHAGUS, MAAG, DUODENUM/BARIUM MEAL/
BNO)
Pemeriksaan radiologi gaster dengan OMD kontras tunggal, pasien harus datang
dalam keadaan puasa, agar pemeriksaan tidak terganggu oleh sisa makanan. Setelah minum
barium sulfat, maka dengan fluoroskopi diikuti kontrasnya sampai masuk ke dalam
lambung, kemudian dibuat foto-foto dalam posisi-posisi tegak (erect), terlentang (supine),
agak miring, telungkup (prone). Pemeriksaan ini digunakan untuk menilai adanya ulkus di
gaster (Rasad, 2009).
Pemeriksaan kontras ganda OMD pasien juga harus dalam keadaan puasa, sebelum
61

dimulai, diberikan suntikan antispasmodik, dengan maksud agar lambung dan usus tenang
dan lemas (supple atau pliable). Hal ini akan membantu membuat gambaran lambung
menjadi bagus dan halus. Pasien diminta minum suspensi barium sulfat. Kemudian
dilanjutkan dengan kontras ganda, kontras negative yang paling bagus dan murah ialah
udara/ hawa. Sebuah tabung karet nasogastrik dimasukkan lewat hidung dan esophagus ke
dalam lambung, kemudian dipompakan udara/ hawa. Sebaiknya sebanyak jumlah suspense
yang diminum tadi (kira-kira 300 ml). Dengan demikian lambung dan bulbus duodenum
menjadi kembung dan selaput lendir menjadi rata dan gambaran lambung menjadi jernih
dan transparan. Selaput lendirnya tak kentara lagi, yang tampak sekarang adalah area
gastricnya (yaitu bagian-bagian terkecil yang membentuk selaput lendir tersebut). Ulkus
kecil (kurang dari 2 mm) dapat terdeteksi dengan cara ini; demikian pula sikatriknya. Juga
kanker yang masih kecil dan masih berada di mukosa (early cancer) dapat terlihat. Hal ini
sangat penting khususnya di negara-negara yang banyak dihantui oleh kanker, seperti
Jepang dan beberapa negara lain. Terutama di Jepang, cara kontras ganda ini
dikembangkan secara besar-besaran agar sebanyak mungkin mendeteksi keganasan dini
dalam usaha nasionalnya menekan insidensi kanker lambung.
Tumor secara radiologic adalah merupakan sebuah lesi yang menyita ruangan (pace
occupying lesion = SOL). Bila ada tumor lambung, maka dengan sendirinya kontras tidak
dapat mengisinya, sehingga pada pengisian lambung, tempat tersebut merupakan tempat
yang luput dari pengisian kontras (luput isi atau filling defect). Ulkus dan karsinoma
lambung dapat ditemukan dimana saja dalam lambung. Antrum prepilorik dikenal sebagai
tempat predileksi baik untuk ulkus maupun karsinoma.
Suatu pemeriksaan radiografik kontra ganda adalah prosedur diagnostic paling
sederhana untuk pemeriksaan pasien dengan keluhan epigastrik. Penggunaan teknik kontras
ganda membantu untuk mendeteki lesi kecil dengan memperjelas detail mukosa. Lambung
sebaiknya didistensi pada beberapa waktu selama tiap pemeriksaan radiografik karena
densibilitas yang menurun bisa merupakan satu-satunya penunjuk adanya karsinoma
infiltrative difus.
Pemeriksaan radiologi yang penting adalah pemeriksaan kontras ganda dengan
berbagai posisi seperti terlentang, tengkurap, oblik yang disertai dengan kompresi. Foto
kontras ganda lambung memberikan kepekaan diagnosis sampai 90%. Dicurigai adanya
keganasan bila ditemukan deformitas, tukak atau tonjolan di lumen .
Stadium Awal Kanker Lambung
Tehnik pemeriksaan kontras ganda pada pemeriksan saluran cerna atas adalah
62

pilihan pertama pada pemeriksaan radiologi. Lesi-lesi yang Nampak di mukosa dan
submukosa diklasifikasikan menjadi 3 tipe: (e-medicine, 2009)
a. Lesi tipe I yaitu adanya elevasi dan penonjolan keluar lumen lebih dari 5 mm
b. Lesi tipe II yaitu adanya lesi superficial yang adanya elevasi (IIa), datar (IIb), atau
tertekan (IIc).
c. Lesi tipe III stadium kanker awal adalah gambaran dangkal, ulkus ireguler dikelilingi
nodul-nodul, kumpulan lipatan-lipatan mukosa.
Di Negara-negara Barat, kanker lambung stadium awal berjumlah 5 – 20% dari
semua jenis kanker. Di Jepang, mencapai 25 – 46% didapat dari hasil screening pasien
umum (termasuk dalam kategori high incidence).
Kanker Lambung Stadium Lanjut
Kanker lambung kadang-kadang Nampak dalam foto polos abdomen sebagai
gambaran abnormalitas pada kontur gaster atau adanya gambaran massa soft tissue yang
masuk ke dalam kontur gaster. Jarang ditemukan musin yang diproduksi kanker yang akan
memberikan gambaran area kalsifikasi. Pada studi barium, karsinoma gaster tampak
gambaran polypoid, ulcerative atau lesi infiltrate.
Karsinoma polypoid tampak sebagai massa berlobul yang masuk ke lumen, dapat
ditemukan satu atau lebih area ulserasi.
Gambar karsinoma polypoid pada gaster
Karsinoma ulserative, gambaran ireguler tampak pada jaringan malignansi. Nodul
tumor mungkin berbatasan dengan lipatan mukosa; lipatan mukosa yang berkumpul di tepi
ulcus mungkin terlihat tumpul, tampak noduler atau kumpulan infiltrasi tumor. Lesi ini
63

intraluminal, dimana ulkus jinak ditemukan diluar kontur abdomen. Gambaran lipatan
mukosa dihubungkan dengan ulkus benigna jika didapat gambaran yang regular dan meluas
di sekitar margin ulkus. Endoskopi dan biopsy dibutuhkan untuk mengkonfirmasi adanya
malignansi pada hamper semua kasus ulkus gaster.
Karsinoma infiltrasi menyebabkan penyempitan ireguler abdomen dengan nodul
atau spikulasi mukosa. Karsinoma scirrhous secara khas menyebabkan penyempitan dan
rigiditas abdomen, adanya gambaran linitis plastic atau gambaran “leather bottle”. Meski
lesi berlobul ditemukan di fundus atau corpus, kadang ditemukan sebagai penebalan,
lipatan mukosa ireguler dan nodularitas tanpa penyempitan yang signifikan.
Gambar Linitis plastica
Karsinoma di cardia sering tidak ditemukan pada pemeriksaan kontras tunggal.
Pada pemeriksaan kontras ganda, hal yang menonjol pada anatomi normal dilenyapkan dan
diganti dengan lesi plaquelike bernodul atau disertai ulkus. Esophagus bagian distal sering
terkena.
Tumor submukosa kadang nampak adanya pseudo achalasia atau secondary
achalasia dengan peruncingan, penyempitan seperti paruh pada esophagus distal dan
64

infiltrasi pada gaster bagian kardi.
Pada studi tingkat kepercayaan, sensitifitas pemeriksaan kontras tunggal adalah
70%, tetapi pemeriksaan kontras ganda mempunyai sensitifitas lebih tinggi, yaitu 90%.
Setiap lesi yang didapat sebaiknya dikonfirmasi dengan pemeriksaan lain yaitu endoscopy
dan biopsy.
Gambaran karsinoma gaster pada pemeriksaan barium harus dibedakan dari
gambaran ulkus gaster jinak dan polip, limfoma gaster dan focal gastritis. Gambaran tumor
ganas kadang membingungkan, meskipun setiap ditemukan linitis plastica biasanya adalah
karsinoma gaster, hal ini juga disebabkan oleh metastasi dari kanker payudara. Pada kasus
yang jarang, Crohn disease, tubekulosis, sarcoidosis dan sifilis bisa memberikan gambaran
karsinoma gaster, adenokarsinoma esophagus primer juga dapat menginvasi gaster. Varises
gaster dan distensi yang tidak adekuat juga dapat memberikan gambaran tumor di fundus
gaster.
Identifikasi ulkus lambung ganas sebelum penetrasi ke dalam jaringan sekitarnya
sangat menentukan karena dapat disembuhkannya lesi dini seperti itu jika terbatas pada
mukosa atau submukosa, bahkan di Amerika Serikat, lebih besar dari 80 persen. Karena
karsinoma lambung sulit untuk dibedakan secara klinis atau radiografi dengan limfoma
lambung, biopsy endoskopik sebaiknya dilakukan sedalam mungkin karena lokasi tumor
limfoid adalah pada submukosa.
PEMERIKSAAN TOMOGRAFI KOMPUTER (CT SCAN)
Pemeriksaan tomografi computer pertama kali digunakan untuk membedakan
stadium dan penyebaran di luar gaster dari karsinoma gaster. Hasil dari pemeriksaan ini
sangatlah penting untuk akhirnya nanti menentukan terapi paliatif bedah dan radikal kuratif
bedah. Tambahan lagi, saat ini pemeriksaan ini juga digunakan untuk monitor respon
terhadap terapi.
Deteksi karsinoma gaster ditingkatkan dengan menggunakan potongan-potongan
tipis dan multidetektor CT. Jika potongan tipis digunakan, gambaran isotropic abdomen
dimungkinkan akan didapat kualitas tinggi dan gambaran rekonstruksi 3 dimensi dari
gaster. Kontras intravena diberikan, dengan air atau gas sebagai agen intraluminal negative.
Gambaran akan didapatkan adanya tumor di cardia dan bagian distal gaster.
Pemeriksaan CT Scan dapat memeriksa:
Massa polipoid dengan atau tanpa ulserasi
Penebalan dinding fokal dengan iregularitas mukoa atau ulserasi
65

Penebalan dinding dengan hilangnya struktur normal lipatan mukosa (lei
infiltrative)
Infiltrasi fokal ke dinding gaster
Carcinoma of the lesser curve. Note the focal mural thickening due to a tumor plaque.
Berbagai macam penebalan dinding lambung dan perbedaan gambaran kontras
(khas untuk lesi scirrhous)
Karsinoma musinous dengan penipisan rendah karena adanya musin dalam jumlah
yang banyak dan mengandung kalsifikasi.
T staging
Invasi tumor gaster ke dalam tidak dapat dinilai secara akurat dengan pemeriksaan
tomografi computer. Invasi tumor di perigastric akan tampak adanya penyebaran. Nodul
sebesar 4 – 8 mm mungkin terlihat sebagai kumpulan tumor pada kasus yang lebih lanjut
Penyebaran secara langsung tumor sering ditemukan. Pancreas diinvasi melalui lesser sac;
kolon transversum, melalui ligament gastrocolic dan liver melalui ligament gastrohepatic.
Penyebaran longitudinal ke esophagus distal ditemukan pada 60% pasien dengan
karsinoma di kardia. Duodenum juga terlibat pada 5 – 20% karsinoma.
Akurasi pemeriksaan dengan tomografi computer untuk menilai penyebaran kanker
T adalah 66%.
Metastase limfonodi ditemukan pada 80% pasien kanker gaster. Jumlahnya
tergantung pada ukuran dan kedalaman tumor; nodus perigastric local adalah lokasi
pertama yang terlibat, diikuti dengan kelenjar limfe regional lain (celiac, hepatic, gaster
kiri, spleen) dan kelenjar limfe jauh (nodus supraklavukula kiri dan axiller).
Celiac-axis nodes measure 8-12 mm and are from carcinoma of the cardia. Note the
irregular liver metastasis and adjacent rounded cyst.
Carcinoma of the body of the stomach associated with regional lymphadenopathy
and ascites.
Pemeriksaan tomografi computer menggambarkan 75% nodus dengan diameter
lebih besar dari 5 mm, pemeriksaan tomografi tidak berguna untuk membedakan nodus
yang membesar oleh karena tumor atau perubahan reaktif lainnya (e-medicine, 2009)
Nodus local (N1) ditemukan di area prepilorik, ligament gastrocolic dan ligament
gastrohepatik. Nodus ini dihilangkan dengan prosedur gastrectomy standar. Nodus regional
(N2) ditemukan di porta hepatic, ligament hepatoduodenal dan area peripancreatik. Nodus
ini tidak dapat dihilangkan dengan prosedur gastrectomy (e-medicine, 2009).
66

Pada klasifikasi baru TNM, stadium penyebaran dengan penilaian nodul adalah
dengan penilaian jumlah nodul yang terlibat di area perigastric dan sekitar axi celiac.
Nodus yang meluas di tempat lain (retroperitonium dan mesenterika) diklasifikasikan ke
metastase jauh. N1 mengindikasikan 1 – 4 nodus; N2 mengindikasikan 7 – 15 nodus; dan
N3 lebih dari 15 nodus.
M staging
Hepar adalah tempat yang paling sering ditemukan adanya metastase hematogen.
Ada juga ditemukan pada kasus yang lebih sedikit yaitu di paru-paru, glandula adrenal dan
ginjal. Metastase ke tulang dan otak jaranag ditemukan. Metastase intraperitoneal dan
omental sering ditemukan pada kasus lanjut Kanker Gaster. Metastase ini terdiri dari nodul-
nodul, kumpulan cairan yang terlokalisasi dan penebalan ireguler serta penyebaran ke
omentum dan mesenterika.
Carcinoma of the body of the stomach associated with regional lymphadenopathy
and ascites.
Extensive mesenteric, omental, and peritoneal metastases (same patient as in Image
above).
Asites dan obstruksi usus halus dapat ditemukan. Karsinoma gaster juga dapat
bermetastase ke ovarium. Metastase ovarii ini biasanya bilateral dan dikenal sebagai tumor
Krukenberg.
Kekurangan CT Scan:
Pseudo mass tampak pada hubungan gastroesophageal normal.
Underdistension bisa dikelirukan dengan penebalan dinding
Lesi T2 dan T3 mungkin sulit untuk dibedakan
Hilangnya garis lemak antara dinding lambung dan lobus kiri hepar kadang
dijumpai
Hilangnya garis lemak anatar tumor dan pancreas bisa disebabkan adanya reaksi
inflamasi.
Pada pasien kakeksia, hilangnya garis lemak bisa dikelirukan dengan invasi organ.
Nodus kecil bisa dikelirukan tumor
Nodus yang besar bisa mengarah karena penyebab inflamasi
Nodus perigastrik mungkin tidak dapat ditemukan jika abdomen kurang distensi
Pemeriksaan tomografi mungkin gagal menemukan massa omental dan peritoneal
PEMERIKSAAN MRI (MAGNETIC RESONANCE IMAGING)
67

Pemeriksaan MRI lebih akurat dalam mendeteksi invasi serosal. Pada stadium T,
akurasinya adalah 73%, dibandingkan dengan 67% untuk CT. pada stadium N akurasi MRI
adalah 55% dibandingkan dengan CT scan 59% (e-medicine, 2009).
PEMERIKSAAN ULTRASONOGRAPHY
Tujuan utama pemerikssaan ultraonography transabdominal adalah untuk
mendeteksi metastase ke hepar. Metastase ini biasanya tampak sebagai gambaran
hiperekoik, tetapi kadang ditemukan juga hipoekoik. Penggunaan CT scan dan endoskopik
USG saling melengkapi. CT scan digunakan untuk melihat stadium karsinoma; jika tidak
ada metastase ke organ lain, EUS digunakan untuk melihat adanya penyebaran local. Invasi
tumor ke dalam tidak akurat bila diperiksa dengan CT scan, tetapi akan berhasil jika
menggunakan EUS. Karsinoma gaster ditemukan pada pemeriksaan ultrasound di abdomen
atas (e-medicine, 2009).
EUS meningkatkan keakuratan pemeriksaan penyebaran kanker gaster.
Kegunaannya adalah untuk mengukur kedalaman invasi dan ada tidaknya nodus
perigastrik. Tidak seperti CT scan dan MRI, EUS dapat menggambarkan lapisan-lapisan
dinding gaster melalui endoskopi. EUS terbatas pada area 5 cm dari probe. Alat ini tidak
dapat untuk mendeteksi metastase jauh atau nodus yang letaknya lebih dari 5 cm dari probe
(e-medicine, 2009).
Dinding lambung dibagi menjadi 5 konsentrasi:
Mukosa – echogenic
Mukosa muskularis – hypoechoic
Submukosa – echogenic
Propria muskularis – hypoechoic
Serosa – echogenic
Massa tumor gaster akan tampak sebagai gambaran massa hypoechoic dengan
invasi mural yang bermacam-macam. Tumor stadium T1 kan ditemukan penebalan dinding
terbatas di mukosa dan submukosa. Stadium N melibatkan nodus yang tampak lebih
hypoechoic daripada nodus normal. Untuk mendeteksi metastase ke liver, sensitifitasnya
mencapai 85% .
Akurasi pada pemeriksaan stadium T dengan EUS adalah 89 – 92%, sedangkan CT
scan mencapai 43 – 65%; pada stadium N, akurasi EUS adalah 60 – 85% dan CT 48 –
70%. Penggunaan EUS mempunyai spesifitas mencapai 90% tetapi sensitifitasnya lemah
53 – 80%. Ultrasound intraoperative dan laparoskopi mempunyai akurasi 81% pada
68

stadium T dan 93% pada stadium N.
Gastroskopi dan Biopsi
Pemeriksaan gastroskopi banyak sekali membantu diagnosis untuk melihat adanya
tumor gaster. Pada pemeriksaan Okuda (1996) dengan biopsy ditemukan 94% pasien
dengan utmor ganas gaster sedangkan dengan sitologi lavase hanya didapatkan 50%.
Endoskopi Ultrasound
Dengan alat ini dapat dilihat adanya penjalaran tumor per lapis, seperti sub mukosa,
muskularis mukosa dan sub serosa.
Pemeriksaan Darah Tinja
Pada tumor ganas gaster sering didapatkan perdarahan dalam tinja (occult blood),
untuk itu perlu dilakukan pemeriksaan tes Benzidin.
Sitologi
Pemeriksaan Papaniculaou dari cairan lambung dapat memastikan tumor ganas
lambung dengan hasil 80 – 90%. Tentu pemeriksaan ini perlu dilengkapi dengan
pemeriksaan gastroskopi dan biopsy (Sudoyo, 2007).
X. KOMPLIKASI
Ø Perforasi: dapat terjadi perforasi akut dan perforasi kronis
Ø Hematemesis: hematemesis yang massif dan melena dapat terjadi pada tumor ganas
gaster sehingga dapat menumbulkan anemia
Ø Obstruksi: dapat terjadi pada bagian bawah lambung dekat daerah pylorus yang disertai
keluhan muntah-muntah
Ø Adhesi: jika tumor mengenai dinding lambung dapat terjadi perlengketan dan infiltrasi
dengan organ sekitarnya serta menimbulkan keluhan nyeri perut
Ø Penyebaran: pada berbagai organ seperti hati, pancreas dan kolon.
XI. PENGOBATAN
Tindakan yang paling tepat adalah pembedahan setelah sebelumnya ditetapkan
apakah masih operable atau tidak. Semakin dini dibuat diagnosis semakain baik. Beberapa
tindakan yang dapat dilakukan adalah:
69

Ø Pembedahan: jika penyakit belum menunjukkan tanda penyebaran, pilihan terbaik
adalah pembedahan. Walaupun telah terdapat daerah sebar, pembedahan masih
dilakukan sebagai tindakan paliatif. Reseksi kuratif akan berhasil bila tidak ada
tanda metastasis ke tempat lain, tidak ada sisa kanker pada irisan lambung, reseksi
jaringan sekitar yang terkena, dari pengambilan kelenjar limpa secukupnya.
Ø Kemoterapi: pada tumor ganas gaster dapat dilakukan pemeberian obat tunggal atau
kombinasi kemoterapi. Diantara obat yang digunakan adalah 5FU, trimetrexote,
mitomisin C, hidrourea, epirubisin, dan karmisetin dengan hasil 18% - 30%.
Ø Kombinasi terapi telah memberikan hasil lebih baik sekitar 53%. Regimen FAM
(5FU, doksorubisin, mitomisin C) adalah kombinasi yang sering digunakan.
Kombinasi lain yang digunakan adalah EAP (etoposid, doksorubisin, sisplatin).
Ø Radiasi: pengobatan dengan radiasi kurang berhasil. 1. Resectable dapt diberikan 40
– 50 gy. 2. Kasus lanjut radiasi sebagai paliatif, perbaikan obstruksi, nyeri local dan
perdarahan dengan dosis kuran dari 40gy.
XII. PROGNOSIS
Dengan dikenalnya kanker gaster dini dengan pemeriksaan gastroskopi ,
prognosisnya lebih baik dari keadaan lanjut. Factor yang menentukan prognosis adalah
derajat invasi dinding gaster, adanya penyebaran ke kelenjar limfe, metastasis di
peritoneum dan tempat lain. Prognosis yang baik berhubungan dengan bentuk polipoid
kemudian yang berbentuk ulserasi dan yang paling jelek bentuk schirrhous. Penyebaran
karsinoma gaster sering ke hati dan kemudian melalui kelenjar di sekitar gaster, arteri
hepatica dan celiac, pancreas dan hilus sekitar limpa. Dapat juga mengenai tulang, paru,
otak dan bagian lain saluran cerna. Hanya 10% kanker gaster yang terbatas pada lambung
pada saat dibuat diagnosis:
Ø 80% disertai pembesaran kelenjar limfe
Ø 40% telah terjadi penyebaran pada peritoneum
Ø 33% telah terjadi metastasis pada hati pada waktu dibuat diagnosis
Prognosis di Amerika Serikat sangat jelek, angka harapan hidup 5 tahun antara 5 –
15% dan kebanyakan waktu dibuat diagnosis sudah dalam keadaan yang lanjut, sedangkan
di Jepang prognosis lebih baik karena tindakan diagnostic yang lebih dini (90%) (Sudoyo,
2007).
70

BAB III
PENUTUP
A. Kesinmpulan
Dispepsia merupakan salah satu gangguan pada saluran penceranaan, khususnya
lambung. Dispepsia dapat berupa rasa nyeri atau tidak enak di perut bagian tengah keatas.
Rasa nyeri tidak menentu, kadang menetap atau kambuh. Dan gastritis adalah proses
inflamasi pada lapisan submukosa lambung. Segala penyakit yang berhubungan dengan
saluran pencernaan ini memiliki gejala yang kurang lebih sama namun masing-masing
memiliki ciri khas tersendiri yang bisa di dapat baik dari manifestasi klinis maupun
pemeriksaan penunjang.
B. Saran
Mengingat masih banyaknya kekurangan dari kelompok kami, baik dari segi diskusi
kelompok, penulisan tugas tertulis dan sebagainya, untuk itu kami mengharapkan kritik dan
saran dari dosen-dosen yang mengajar baik sebagai tutor maupun dosen yang memberikan
materi kuliah, dari rekan-rekan angkatan 2007, dan dari berbagai pihak termasuk kakak
tingkat di FK UNMUL ini.
71

DAFTAR PUSTAKA
Dorland, W.A. Newman. 2006. Kamus Kedokteran Dorland. Jakarta: EGC.
Isselbacher. 2000. Harrison Prinsip-Prinsip Ilmu Penyakit Dalam Volume 4 Edisi 13.
Penerbit Buku Kedokteran. EGC: Jakarta.
Mark Feldman, Lawrence S. Friedman, Marvin H. Sleisenger. 2002. Feldman: Sleisenger
& Fordtran's Gastrointestinal and Liver Disease, 7th ed. Elsevier: USA.
Rasad, Sjahriar. 2009. Radiologi Diagnostik. Departemen Radiologi FK UI: Jakarta.
Sudoyo, Aru W. 2007. Buku Ajar Ilmu Penyakit Dalam Jilid I Edisi IV. Pusat Penerbitan
Ilmu Penyakit Dalam. FK UI: Jakarta.
Tadataka Yamada, David H. Alpers, Loren Laine, Neil Kaplowitz, Chung Owyang, Don W
Powell. 2003. Yamada's Textbook of Gastroenterology 4th Ed. Lippincott Williams
& Wilkins Publishers: USA.
Wim de Jong. 2005. Buku Ajar Ilmu Bedah Edisi 2. EGC: Jakarta
www.emedicine.com
www.medcyclopaedia.com
www.medicalecho.net
72