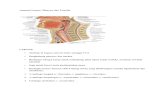
Jurding Congenital Larynx Anomaly (Isi Jurding)
-
Upload
baim-muach -
Category
Documents
-
view
133 -
download
3
Transcript of Jurding Congenital Larynx Anomaly (Isi Jurding)

Anomali Laring Kongenital
Sidrah M. Ahmad, BS, Ahmed M.S. Soliman, MD
Otolaryngol Clin N Am40 (2007) 177–191
Anomali laring kongenital relatif jarang dijumpai. Namun, fenomena tersebut dapat
terjadi dan bisa mengakibatkan ancaman jiwa karena masalah respirasi yang ditimbulkannya
terutama pada periode awal kelahiran. Masalah terkait dengan fonasi (pembentukan suara)
dan refleks menelan dapat menghambat perkembangan bayi. Stridor merupakan tanda yang
paling umum pada obstruksi laring1. Sumber obstruksi dapat diperkirakan berdasarkan
karakteristik stridor yang muncul. Obstruksi supraglotis atau glotis biasanya mengakibatkan
stridor inspirasi. Stridor bifasik menandakan sebuah penyempitan antara glotis dan trakhea
ekstratoraks. Aliran udara yang turbulen (tidak teratur) di bagian distal trakhea atau bronkus
utama dapat menimbulkan stridor ekspirasi.
Embriologi
Sebagian besar pemahaman tentang perkembangan embriologi laring, berasal dari
hasil tulisan Tucker dan koleganya2, Zaw-Tun3 serta Hollinger dan koleganya4. Berdasarkan
sistem stadium Carnegie, perkembangan laring dibagi kedalam 2 periode5,6. Periode embrio
terdiri atas 8 minggu pertama perkembangan intrauterus. Laring pertama kali tampak sekitar
hari ke 25-28 kehamilan sebagai suatu penebalan epitel sepanjang bagian ventral dari foregut,
disebut sebagai primordium respirasi. Seiring dengan perkembangan primordium respirasi,
divertikulum respirasi, sebuat kantung luar dari luman foregut tumbuh ke dalamnya.
Divertikulum respirasi berkembang pada area yang disebut ‘lantai primitif faring’ setinggi
letak glotis orang dewasa. Lantai faring dan lantai faring primitif dipisahkan oleh
laringofaring primitif yang berkembang menjadi supraglotis orang dewasa.
Seiring dengan berjalannya waktu, divertikulum respirasi meluas ke arah inferior
dan dipisahkan dari jantung dan hati yang sedang berkembang oleh septum transversal, dan
dipisahkan dengan esofagus oleh septum trakheoesofagus. Septum trakheoesofagus tumbuh
dari arah kaudal ke kranial. Jika pertumbuhan ke arah kranial terhambat, maka akan terbentuk
celah trakheoesofagus atau fistula trakheoesofagus. Perkembangan abnormal dari
divertikulum respirasi sendiri, dapat menyebabkan agenesis trakhea, stenosis trakhea atau
cincin trakhea komplit.
1

Obliterasi dari lumen ventral dari laringofaring primitif akan digantikan oleh
munculnya lamina epitel. Duktus faringoglotis terletak di sebelah dorsal dari lamina epitel,
yang berkembang menjadi nodul interaritenoid dan glotis posterior. Sekum laring terletak di
sebelah anterior dari lamina epitel yang akan menjadi vestibulum laring. Lamina epitel
kemudian mengalami rekanalisasi sehingga sekum laring dan duktus faringogotis akan
bersatu. Kegagalan rekanalisasi akan menyebabkan stenosis laring atau laryngeal web
(Gambar 1).
Selama periode fetus, proses pembentukan vokal berasal dari aritenoid, sel goblet
dan kelenjar submukosa berkembang, dan kartilago epiglotis yang matur berubah menjadi
sebuah struktur fibrokartilago7. Periode fetus berakhir dalam 32 minggu. Menjelang akhir
kehamilan, kartilago cricoid berubah dari pertumbuhan interstisiil menjadi perikondrium.
Gambar 1. Stenosis laring
Jenis-Jenis Anomali Laring
1. Laringomalasia
Laringomalasia merupakan penyebab utama stridor pada bayi dan bertanggungjawab
atas 60%-75% anomali laring kongenital (Gambar 2)8-11. Laringomalasia pertama kali
dijelaskan oleh Jackson dan Jackson pada tahun 1942 sebagai suatu kelainan dimana
jaringan supragotis kolaps ke dalam glotis saat inspirasi12. Kelainan tersebut menghasilkan
2

stridor inspirasi bernada tinggi selama 2 minggu pertama kehidupan ekstrauterus dan
secara spontan sembuh menjelang usia 12-24 bulan8-11,14,15. Dalam kasus laringomalasia
yang berat, seorang anak akan menderita akibat kejadian apneu, hipertensi pulmonal atau
kegagalan untuk berkembang. Dalam kasus tersebut, intervensi bedah dianjurkan,
termasuk supraglotiplasti, pemisahan lipatan aryepiglotis atau epiglotipeksi9-11.
Laringomalasia didiagnosa dengan memakai endoskopi yang dilengkai fiber optik
fleksibel8. Diklasifikasikan ke dalam tipe 1, tipe 2, tipe 3 berdasarkan pola kekolapsan
supraglotis8-10. Pada laringomalasia tipe 1, mukosa supraglotis prolaps; laringomalasia tipe
2 ditandai dengan pemendekan lipatan aryepiglotis; tipe 3 menunjukkan adanya
pergeseran ke arah posterior dari epiglotis.
Laringomalasia tipe 1 diterapi dengan melakukan supraglotiplasti, dimana sisa
mukosa epiglotis, lipatan aryepiglotis atau mukosa aritenoid dieksisi8. Prosedur tersebut
dapat dilakukan dengan menggunakan peralatan bedah mikro, laser karbondioksida atau
microdebrider laring10-11,13,16. Supraglotiplasti memakai laser karbondioksida menghasilkan
eksisi yang teliti dari jaringan sisa dengan perdarahan yang minimal11,13. Supraglotiplasti
endoskopi dengan microdebrider laring akan menghasilkan tekanan negatif yang
berhubungan dengan inspirasi yang disimulasikan oleh suction, oleh karena itu dokter
bedah akan memiliki lapang pandang yang lebih baik dan dapat melakukan eksisi jaringan
sisa dengan tepat6. Laringomalasia tipe 2 diterapi dengan insisi pada lipatan aryepiglotis
untuk menghasilkan ekspansi jalan nafas11. Biasanya dilakukan eksisi pada tepi lipatan
aryepiglotis, namun Loke dan koleganya17 menunjukkan bahwa insisi sederhana dengan
memisahkan lipatan aryepiglotis sudah cukup untuk mengatasi obstruksi jalan nafas.
Pemisahan lipatan aryepiglotis dapat dilakukan dengan memakai gunting mikrolaring atau
dengan laser karbondioksida. Laringomalasia tipe 3 dapat diterapi secara efektif dengan
metode epiglotipleksi, dimana epiglotis dilekatkan pada basis lidah, sehingga mengoreksi
pergeseran posterior dari epiglotis11. Tidak semua kasus dapat diklasifikasikan dengan
mudah ke dalam kategori tunggal, oleh karena itu, kombinasi dari pilihan terapi bedah
dapat dipertimbangkan.
Penyakit refluks gastroesofagus diduga berhubungan dengan laringomalasia8,10,18.
Tidak jelas apakah penyakit refluks gastroesofagus yang menyebabkan laringomalasia
dengan menginduksi edema difus laring, atau laringomalasia yang justru menyebabkan
penyakit refluks gastroesofagus dengan menginduksi tekanan negatif intrapleura yang
tinggi dan oleh karenanya mencegah sfingter esofagus bawah berfungsi dengan baik.
3

Dalam kedua kasus terseut, akan lebih baik jika terapi pasien laringomalasia yang
menderita akibat penyakit refluks gastroesofagus didasarkan pada ukuran antirefluks.
Gambar 2. Laringomalasia kombinasi
2. Imobilitas plika vokalis kongenital
Kelainan laring kongenital paling umum ke-2 yaitu gangguan pergerakan plika
vokalis, yang bertanggungjawab atas 10%-20% dari semua anomali laring kongenital8,19,20.
Imobilitas plika vokalis unilateral biasanya terjadi dengan gejala tangisan yang lemah dan
berisik, kesulitan minum, dan aspirasi8,20. Imobilitas plika vokalis bilateral, lebih jarang,
biasanya dengan gejala stridor bifasik dan tangisan yang tertahan20. Beberapa neonatus
dengan imobilitas plika vokalis bilateral membutuhkan intubasi saat lahir karena distress
pernafasan berat, sedangkan tipe yang lain biasanya disertai dengan sedikit toleransi pada
jalan nafas.
Kebanyakan kasus imobilitas plika vokalis bersifat idiopatik, namun kelainan dapat
merupakan akibat trauma lahir, anomali sistem saraf pusat atau tepi dan anomali
kardiovaskular20. Gangguan sistem saraf pusat dan tepi dapat mengakibatkan imobilitas
plika vokalis unilateral atau bilateral15,20. Gangguan sistem saraf pusat yang berhubungan
dengan imobilitas plika vokalis biasanya akibat adanya disgenesis batang otak atau
serebri, hidrocephalus, enchephalocele, leukodistrofi, meningomyelocele, spina bifida,
cerebral plasy dan Arnold-Chiari malformation(ACM). ACM biasanya akan menyebabkan
imobilitas plika vokalis bilateral20. Gangguan sistem saraf tepi yang berkaitan dengan
imobilitas plika vokalis biaanya akibat adanya myasthenia gravis, fascioscapulohumeral
4

myopati, dan spinal muskular atrofi. Anomali kardiovaskular yang berhubungan dengan
imobilitas plika vokalis yaitu ventrikular septal defek, Tetralogy of Fallot, kardiomegali,
Ortner syndrome, vascular rings, arcus aorta ganda, dan paten duktus arteriosus15,20.
Imobilitas plika vokalis bilateral herediter, telah berhasil diidentifikasi20. Pada tahun
1978, Mace dan kolega21 mengusulkan pewarisan gen autosom dominan dalam beberapa
kasus imobilitas plika vokalis bilateral. Pada tahun 2001, Manaligod dan kolega22
mengidentifikasi kromosom 6q16 sebagai lokus yang bertanggungjawab atas imobilitas
plika vokalis bilateral herediter. Namun belum ada kasus genetik yang berhasil
diidentifikasiuntuk kasus imobilitas plika vokalis unilateral20.
Endoskopi penting untuk mengevaluasi jalan nafas dan pergerakan plika
vokalis15,20,23. Kombinasi laringoskopi fleksibel dengan bronkhoskopi kaku dibawah
pengaruh anestesi telah diusulkan15,20. Pada evaluasi yang lengkap, arytenoid sebaiknya
dipalpasi untuk menentukan mobilitas dari sendi cricoaryteoid20,24. Tes tambahan termasuk
video esofagografi dengan kontras untuk menilai fungsi menelan, dan elektromiografi
laring untuk membantu membedakan antara fiksasi plika vokalis dengan paralisis plika
vokalis15,20,24,25. Bayi dengan kerusakan pergerakan plika vokalis bilateral sebaiknya
menjalani foto kranial baik dengan CT-scan, USG maupun MRI untuk menegakkan
patologi pada batang otak. Sedangkan pemeriksaan fisik yang teliti pada leher dan foto
thoraks diperlukan untuk menegakkan patologi di daerah mediastinum.
Pada pasien yang mengalami imobilitas plika vokalis akibat sekunder gangguan
medis lain, maka penyebab utamanya harus diterapi terlebih dulu15,20. Dalam kebanyakan
kaus, imobilitas plika vokalis kongenital idiopatik sembuh secara spontan dalam 6-12
bulan pertama kehidupan, meskipun penyembuhan yang berhasil didokumentasikan yaitu
11 tahun kemudian dari kehidupan awal 1,20,23. Untuk kasus tersebut, terapi bersifat
onservatif. Pada kasus dengan toleransi jalan nafas yang signifikan, trakheotomi mungkin
dibutuhkan hingga penyembuhan spontan dari pergerakan plika vokalis terjadi8,20,23.
Pada pasien dengan imobilitas plika vokalis unilateral dan resiko terjadi aspirasi,
maka dapat dipasang nasogastric tube atau gastrotomi untuk memastikan intake nutrisi
yang cukup19. Injeksi medialisasi pada plika vokalis yang paralisis dengan memakai spons
gelatin absorbable (Gelfoam) atau kolagen juga efektif dalam mengurangi aspirasi pada
anak usia lebih tua 1,20,23. Tiroplasti tipe I memberikan alternatif disamping injeksi
medialisasi1,20. Banyak kontrovesi mengenai penggunaan prosedur tersebut pada pediatrik.
Pada bayi dan anak-anak, medialisasi plika vokalis parese dapat memperburuk jalan nafas.
Efek medialisasi laringoplasti pada perkembangan laring belum diketahui20+.
5

Pada pasien dengan imobilitas plika vokalis bilateral, pilihan terapi meliputi
lateralisasi plik vokalis, kordektomi parsial, arytenoidektomi melalui pendekatan
endoskopi atau eksternal serta ekspansi kartilago cricoid melalui pemisahan cricoid
antreior dengan penempatan graft1,8,26. Friedman dan kolega26 telah menunjukkan
penggunaan laser akrbondioksida untuk melakukan kordektomi parsial transver posterior
dimana bagian plika vokalis posterior diangkat setelah mengeluarkan ligamentum vokalis
dan muskulus vokalis dari kartilago arytenoid. Laser karbondioksida telah digunakan
dengan sukses untuk prosedur tersebut pada populasi orang dewasa selama bertahun-
tahun. Hal tersebut dapat menjadi pilihan pada anak-anak dengan toleransi jalan nafas
yang signifikan dan dengan kemungkinan kecil kembalinya fungsi plika vokalis yang
cukup.
3. Kista laring
Kista laring muncul dengan derajat obstruksi jalan nafas yang bervariasi, serak, dan
disfagia27-29. DeSanto dan koleganya30 mengelompokkan kista laring ke dalam bentuk
sakular, duktal atau kista foramina kartilago tiroid. Pada tahun 1997, Arens dan kolega31
menciptakan sebuah sistem klasifikasi baru dimana lokasi dari kista dan
histomorfologinya dipertimbangkan. Dalam sistem klasifikasi tersebut, kista laring
diklasifikasikan ke dalam kelompok kongenital, retensi atau inklusi.
Akhir-akhir ini, Forte dan koleganya28 mengusulkan sebuah sistem klasifikasi baru
untuk kista laring kongenital sebagai usaha dalam menuntun terapi yang berdasarkan
klasifikasi. Dalam sistem tersebut, klasifikasi berdasarkan pada luasnya kista dan asal dari
jaringan embriologis. Kista yang melekat pada laring dan terdiri dari elemen endodermal
diklasifikasikan sebagai tipe 1 dan dapat dieksisi dengan endoskopi secara komplit. Kista
dengan perluasan ekstralaring diklasifikasikan sebagai tipe 2 dan untuk eksisi komplitnya
memerlukan pendekatan dengan bedah terbuka. Kista tipe 2 dikelompokkan lagi kedalam
subkelompok 2a dan 2b. Kista subkelompok 2a berasal secara embriologis dari elemen
endodermis, sedangakan kista subkelompok 2b berasal baik dari elemen endodermal dan
mesodermal, sebagaimana terlihat dalam duplikasi laringotrakheal atau divertikulum.
Dalam jurnal ini, penulis memakai sistem klasifikasi DeSanto.
6

a. Kista sakular
Sakula merupakan kantung membranosa yang terletak diantara plika ventrikularis
dan permukaan dalam kartilago tiroid32. Permukaan membran mukosa sakulayang normal
tertutup, dengan bagian terbuka yang bermuara ke dalam 60 atau 70 glandula pada
mukosa. Kompresi sakula oleh muskulus di sekitarnya akan menghasilkan sekresi mukus
untuk melubrikasi permukaan plika vokalis.
Kista sakular berasal dari obstruksi orificium/lubang daru sakula laring di dalam
ventrikulus, yang mengakibatkan retensi mukus pada sakula (Gambar 3)28. Meskipun
kista sakula dapat diidentifikasi dengan radiografi, endoskopi merupakan gold standard
untuk penegakan diagnosis23. Evaluasi endoskopi mengungkap adanya lesi kistik yang
mengandung cairan mukoid tebal, yang muncul dari belakang plika aryepiglotis pada kista
lateral, atau dari ventrikulus dan masuk ke dalam lumen laring, pada kista yang letaknya
anterior8,33. Aspirasi jarum mungkin bermanfaat untuk mendiagnosa lesi, namun drainase
kista hanya merupakan terapi sementara23,33. Marsupialisasi merupakan pilihan terapi
untuk kista sakular yang berukuran kecil. Namun, pada kasus kista kambuhan atau yang
berukuran besar, endoskopi atau eksisi bedah terbuka dibutuhkan untuk mengangkat
jaringan secara komplit5,25.
Gambar 3. Kista sakular
7

b. Kista valekular
Kebanyakan neonatus dengan kista valekular (Gambar 4.) muncul dengan keluhan
stridor dalam beberapa minggu pertama kehidupan1. Gejala yang lain meliputi batuk,
kesulitan makan, episode sianosis dan kegagalan pertumbuhan. Diantara banyak teori
mengenai patogenesis kista valekular, kondisi yang paling mungkin yaitu akibat obstruksi
kelenjar mukosa yang terletak di dasar lidah29. Sekresi mukosa dari kelenjar di sekeliling
kista menyebabkan ukuran kista bertambah besar.
CT scan dapat bermanfaat untuk menunjukkan lokasi dan perluasan kista29. Namun,
endoskopi penting untuk mendiagnosis secara akurat kista valekular dan menyingkirkan
lesi valekular lain seperti kista dermoid, teratoma, tyroid lingual, limfangioma atau
hemangioma1,29. Evaluasi endoskopi mengungkap sebuah masa lokal yang halus dalam
ruang valekular. Scan tyroid radionukleotida mungkin dapat membantu untuk melokalisasi
fungsi jaringan tyroid.
Terapi definitif dari kista valekular meliputi eksisi endoskopi atau marsupialisasi1,29.
Aspirasi kista bermanfaat dalam mengamankan jalan nafas, namun sering menyebabkan
kekambuhan.
Gambar 4. Kista valekular
c. Kista duktus tyroglosus
Meskipun kista ini didapatkan umumnya di daerah leher, kista duktus tyroglosus
juga bisa muncul di daerah valekula dan mengakibatkan obstruksi jalan nafas1. Kista
tersebut dilapisi epitel pseudostratifikasi bersilia atau epitel skuamous. Stromanya
8

mengandung kelenjar mukosa dan folikel tyroid. Identifikasi folikel tyroid dapat
membantu membedakan antara kista duktus tyroglosus dari kista valekular.
d. Kista duktus
Kista yang berasal dari obstruksi kelenjar submukosa-mukosal disebut dengan istilah
kista duktus1,29. Seperti jenis kista yang lain, terapinya dengan melakukan marsupialisasi
atau eksisi lesi secara komplit.
e. Laryngocele
Laryngocele merupakan akibat dilatasi abnormal sakulus laring223. Tidak seperti
kista sakular, laryngocele berhubungan dengan lumen laring23,34,35. Laryngocele dipenuhi
oleh udara sehingga sakulus membesar ke arah lumen laryng mengakibatkan obstruksi
jalan nafas dan tangisan yang lemah. Sakulus yang beridilatasi dapat membesar dan
meluas ke dalam leher lewat membrana tyroid.
Foto radiografi dapat mengungkapkan sebuah kantong berisi udara pada plika
aryepiglotis atau di leher bagian luar. Evaluasi endoskopi penting untuk menyingkirkan
lesi laring lainnya, seperti kista duplikasi laring, hamartoma, choristoma, dan teratoma
yang memiliki penampakan mirip27,34. Marsupialisasi endoskopi cukup untuk mengontrol
sebagian besar laryngocele23,28,35. Jika terdapat komponen eksternal, pendekatan dengan
bedah terbuka diperlukan untuk mengangkat lesi secara komplit35.
4. Atresia laring dan stenosis
a. Atresia Laring
Atresia laring merupakan kondisi yang jarang dijumpai, biasanya akibat kegagalan
laring dan trakhea mengalamai rekanalisasi selama embriogenesis5. Gejala yang timbul
khas saat lahir yaitu distress pernafasan berat. Atresia laring dapat didiagnosa selama masa
pre natal berdasarkan USG, dengan mengidentifikasi tanda kongenital yang disebut
dengan high airway obstruction syndrome (CHAOS), yaitu pembesaran paru
hiperekogenik, pendataran diafragma, paru-paru yang dipenuhi air, dilatasi jalan nafas di
bagian distal dari segmen yang mengalami obstruksi, hidrops fetalis dan polihidramnion36-
38. USG Doppler bermanfaat untuk melokalisasi derajat obstruksi dengan mendeteksi
hilangnya aliran udara pada trakhea selama pernafasan fetus.
Trakheotomi darurat diperlukan segera setelah lahir untuk mengamankan jalan
nafas. Diagnosis pre natal dari CHAOS memungkinkan penggunaan prosedur ex utero
intrapartum treatment (EXIT) untuk mengevaluasi dan mengamankan jalan nafas saat
lahir36,37. Pada prosedur tersebut, plasenta dipertahankan setelah kelahiran sampai jalan
9

nafas berhasil diamankan. Umumnya, rekonstruksi laringotrakheal dilakukan pada tahap
usia selanjutnya5,6. Anomali yang terkait diantaranya yaitu fistel trakheoesofagus, atresia
esofagus, abnormalitas traktus urinarius, defek ekstremitas kaki, encephalocele, ginjal
tapalkuda, telinga letak-rendah5,37. Pada neonatus dengan kelainan fistel trakheoesofagus,
dapat dilakukan pengamanan jalan nafas sementara menggunakan intubasi esofagus.
b. Stenosis subglotis kongenital
Seseorang didiagnosis stenosis subglotis kongenital jika terdapat penyempitan
lumen laring pada regio cricoidea, dan pada anamnesis tidak didapatkan riwayat intubasi
atau trauma pasca pembedahan. Sebagian besar ahli berpendapat bahwa bayi baru lahir
dengan usia kehamilan cukup diakatakan mengalami penyempitan lumen jika diameter
lumen laring < 4 mm dan pada bayi prematur 3 mm5, 6. Akan tetapi, beberapa ahli
berpendapat stenosis subglotis adalah jika diameter lumen laring pada bayi baru lahir < 3.5
mm 1, 8. Menurut Holinger, stenosis subglotis kongenital adalah malformasi kartilago
cricoidea39. Normalnya, diameter transversal sebanding dengan diameter anteroposterior1.
Pada stenosis subglotis, kartilago cricoidea berbentuk elips, dimana diameter transversal
lebih kecil dibanding diameter anteriposterior40.
Stenosis subglotis kongenital dapat diklasifikasikan menjadi dua tipe, yaitu
tipe membranosa dan tipe kartilaginosa5. Stenosis membranosa paling sering terjadi dan
bersifat paling ringan. Hal ini menyebabkan terjadinya hipoplasi kelenjar submukosa
dengan jaringan ikat fibrosa yang berlebihan. Stenosis kartilaginosa terbagi menjadi tiga
tipe, yaitu bentuk kartilago cricoidea abnormal dengan sekat-sekat pada sisi lateral, bentuk
elips, atau bentuk kartilago cricoidea normal tetapi diameter yang lebih kecil dari ukuran
normal.
Pada umumnya, diagnosis stenosis subglotis kongenital dapat ditegakkan pada
beberapa bulan awal kehidupan. Gejala-gejala yang muncul bervariasi dari dispnea ringan
sampai obstruksi jalan nafas yang berat5, 23. Stridor yang muncul cenderung bersifat bifasik
atau dapat juga stridor inspiratoir. Pada kasus-kasus yang ringan, manifestasi gejala hanya
muncul saat terdapat infeksi saluran pernafasan, yaitu saat terdapat edema dan sekret yang
kental pada jalan nafas. Gejala yang khas pada anak-anak adalah adanya batuk yang
disertai sesak nafas yang bersifat berulang atau persisten. Anak-anak dengan sindrom
Down memiliki kemungkinan yang besar untuk mengalami penyempitan saluran nafas
kongenital5. Sering kali, anak-anak ini tidak menunjukkan gejala, tetapi biasanya bila
dilakukan anestesi dengan intubasi mengalami kesulitan.
10

Derajat stenosis subglotis ditentukan oleh sistem Myer-Cotton1, 5. Penentuan ini
menggunakan endotracheal tube yang dipasang secara berurutan. Endotracheal tube yang
menunjukkan kebocoran tekanan <30 cmH20, dianggap sebagai ukuran endotracheal tube
seseorang. Ukuran endotracheal tube dan umur dibandingkan dengan suatu ketetapan
sistem yang nantinya akan menunjukkan derajat stenosis. Foto polos kurang bermanfaat
untuk menilai subglotis8, 23. Foto servikal anterior-posterior dapat menunjukkan
penyempitan pada subglotis8.
Stenosis subglotis kongenital tidak lagi terlalu dipermasalahkan ketika laring
mengalami perkembangan. Pada sebagian besar kasus, gejala-gejala yang muncul dapat
hilang dalam beberapa tahun5, 8. Oleh karena itu, stenosis derajat I memerlukan observasi
dan pendekatan yang tepat1. Untuk beberapa kasus yang berat, intervensi pembedahan
mungkin dibutuhkan 1, 5, 25. Kurang dari 50% anak-anak membutuhkan trakeostomi dan
sebagian besar dapat membaik dengan tindakan dekanulisasi saluran pernafasan5. Pilihan
tindakan pembedahan lainnya seperti dekompresi laringotrakeal anterior atau rekonstruksi.
Tindakan ini dianjurkan untuk mencegah komplikasi trakeostomi, termasuk peningkatan
risiko terjadinya infeksi, adanya hambatan dalam dekanulisasi, pemasangan endotracheal
tube, dan adanya retardasi perkembangan bicara dan bahasa1, 5, 8, 23, 41. Tindakan
pembedahan dilatasi dan laser endoskopi tidak efektif, terutama pada stenosis
kartilaginosa1, 23.
Menurut Cotton dan Seid, teknik ACS merupakan suatu alternatif trakeostomi42.
Kesuksesan teknik ini pada bayi dengan stenosis subglotis berkisar atara 58%-100%
dengan komplikasi minimal. Teknik ini melibatkan kartilago cricoidea, yaitu dua cincin
trakea yang pertama dan kaudal kartilago tiroid pada garis tengah. Pada tahun 1991,
Richardson dkk. 43 mendemonstrasikan bahwa penggunaa graft kartilago tulang iga
bersama dengan ACS, memberikan hasil yang lebih efektif. Sejak saat itu, kartilago
aurikula, tulang hioid, dan kartilago alar tiroid, digunakan untuk memperluas subglotis
yang mengalami penyempitan44-46.
5. Hemangioma Subglotis
Hemangioma merupakan lesi vaskuler kongenital yang berkembang secara cepat
pada bulan-bulan pertama kelahiran2, 47, 48. Ukurannya stabil antara usia 12 dan18 bulan.
Hemangioma pada usia ≥ 5 tahun menjadi suatu penyakit yang rumit. Hemangioma
subglotis kongenital jarang ditemukan, tetapi berpotensi fatal47. Angka kejadiannya
sebesar 1.5% dari berbagai abnormalitas laring kongenital. Perbandingan wanita dan pria
2:1 41, 50, 51. Gejala yang muncul mungkin mirip dengan stenosis subglotis, yaitu batuk
11

berulang dan stridor bifasik8, 37,. Gejala-gejala lainnya meliputi barking cough, hoarseness,
sianosis, hemoptisis, disfagia, dan kegagalan pertumbuhan8, 52. Kira-kira pada 50% bayi
terdapat hemangioma kutaneus8, 50.
Gambar 5. Hemangioma Subglotis
Adanya kemungkinan terjadinya hemagioma dinilai berdasarkan riwayat penyakit,
pemeriksaan fisik, dan khususnya gambaran endoskopi. Foto polos leher mungkin
menunjukkan penyempitan subglotis yang asimetris52. Endoskopi yang fleksibel dapat
digunakan untuk menegakkan diagnosis dan menyingkirkan abnormalitas laring lainnya.
Endoskopi rigid dapat menunjukkan gambaran merah sampai biru, kompresibel, lesi yang
bersifat melekat, dimana lokasi tersering pada subglogis posterolateral47. Secara histologi,
hemangioma berisiko mudah berdarah. Secara mikroskopis, hemangioma tersusun atas
pembuluh darah kapiler vena yang kecil dan berdinding tipis yang dilapisi oleh selapis sel-
sel endotel yang pipih atau yang membengkak, yang dikelilingi oleh jaringan ikat atau
retikuler.
Terdapat banyak pilihan terapi hemangioma subglotis. Dahulu hanya dilakukan
observasi dan beberapa pendekatan dengan atau tanpa trakeostomi49. Trakeostomi
bertujuan mengamankan jalan nafas sampai hemangioma mengalami regresi. Dengan
kemajuan terapi untuk mengurangi ukuran lesi, tindakan trakeostomi dapat dihindari
dengan tujuan mencegah komplikasi yang dapat terjadi52. Pilihan terapi lainnya meliputi
radioterapi, cryoterapi, skleroterapi, terapi interferon alfa-2A, penggunaan kortikosteroid
sistemik atau intralesi, pembedahan reseksi, ablasi dengan laser41, 4, 50, 52, 53.
12

Radioterapi, cryoterapi, dan skleroterai sudah tidak digunakan lagi karena efek
sampingnya41, 47. Radioterapi pertama kali diperkenalkan oleh New dan Clark tahun 199154.
Terapi ini menunjukkan hasil yang baik tetapi karena berisiko membahayakan mukosa
saluran pernafasan, terapi ini tidak digunakan lagi sejak akhir tahun 1970-an47. Cryoterapi
pertama kali digunakan oleh Scechter dan Biller pada tahun 1972, dengan respon yang
hanya bersifat sementara. Tingkat kerusakan jaringan dengan terapi ini tidak dapat
diprediksi dan dapat menyebabkan stenosis subglotis47. Oleh karena itu terapi ini tidak
menjadi pilihan terapi lagi. Skleroterapi dinilai tidak efektif sebagai pengobatan dan dapat
menimbulkan komplikasi seperti hemoglobinuria, kerusakan saraf, ulserasi, dan
kelemahan kardiovaskuler48. Saat ini, penelitian terfokus untuk meningkatkan agen-agen
skleroterapi dan menemukan metode pengobatan yang lebih efektif dengan efek samping
minimal.
Pada tahun 1994, Ohlms dkk. 56 melaporkan pengobatan hemangioma subglotis yang
berhasil pada delapan pasien menggunakan interferon alfa-2A. Akan tetapi, terapi ini idak
digunakan lagi karena berisiko terjadinya diplegia spastik47, 48. Penggunaan kortikosteroid
sistemik terbukti efektif pada 25% kasus57. Penurunan laju proliferasi, penurunan
konsistensi tumor, perubahan warna dapat terjadi dalam beberapa hari atau beberapa
minggu47, 57. Pada terapi ini harus dilakukan penurunan dosis secara per tahap untuk
mencegah terjadinya rebound growth47. Terapi ini efektif untuk lesi yang berukuran
kecil57. Akan tetapi terapi jangka panjang dapat menyebabkan sindrom Cushing,
hipertensi, , imunodefisisensi, dan retardasi pertumbuhan41, 57. Injeksi steroid intralesi
memililiki respon terapi sama seperti kortikosteroid sistemik tanpa efek samping, tetapi
memerlukan terapi berulang kali47, 57.
Operasi reseksi pertama kali dilakukan oleh Sharp pada tahun 194958. Saat ini, terapi
ini direkomendasikan untuk lesi-lesi tertentu yang mengancam jalan nafas, termasuk
hemangioma yang berukuran besar, hemangioma yang menyebabkan obstruksi saat fase
proliferasi; hemangioma subglotis bilateral; dan hemangioma yang meluas sampai ekstra
laring41, 50, 51, 53. Pada tahun 1974, Evans dan Todd59 melakukan operasi eksisi hemangioma
yang dilanjutkan dengan laringotrakeoplasti. Beberapa pasien membutuhkan trakeotomi
dan tindakan stenting post operasi. Kemajuan pada laringotrakeoplasti dapat dilakukan
pada operasi reseksi sebagai prosedur tunggak dengan masa waktu intubasi endotrakeal
yang singkat atau sebagai prosedur yang dilanjutkan dengan tindakan dekanulisasi setelah
subglotis pulih sempurna8, 53.
13

Tindakan ablasi laser CO2 pertama kali dilakukan oleh Simpson dkk pada tahun
197960. Pada tahun 1980, Healy dkk. Mendemonstrasikan efektivitas penggunaan ablasi
laser CO2 dengan satu atau dua aplikasi pada 11 pasien. Terapi ini menunjukkan hasil yang
bervariasi, mulai dari dekanulisasi lebih awal dan tingkat komplikasi yang rendah sampai
efektivitas terapi yang minimal dengan tingkat komplikasi yang tinggi47, 43. Komplikasi
yang dimaksud termasuk adanya jaringan parut dan stenosis subglotis yang signifikan 41, 47,
50.
Penggunaan laser potassium-titanyl-phosphate (KTP) juga menunjukkan hasil terapi
yang bermanfaat47, 50. Laser KTP dengan panjang gelombang 532 nm diserap oleh
hemoglobin. Tidak seperti laser CO2, laser ini dapat ditransmisikan melalui fiberskopi
yang fleksibel50, 51. Laser KTP melakukan penetrasi ke jaringan secara signifikan dan dapat
menyebabkan perubahan suhu yang membahayakan kartilago cricoidea dan trakea47, 50, 51.
Madgy dkk.39 melaporkan bahwa satu dari enam pasien yang diterapi ablasi dengan laser
KTP mengalami stenosis subgloti derajat I.
14