CA Testis Sumber 2
-
Upload
abadi-fearless -
Category
Documents
-
view
215 -
download
1
description
Transcript of CA Testis Sumber 2

ASUHAN KEPERAWATAN KLIEN DENGAN GANGGUAN REPRODUKSI : CA TESTIS
OLEH
DI SUSUN OLEH: KELOMPOK 1
1. AKBAR2. JABAL NUR3. NURLINDA4. YULIANA CITRA5. RAHMAWATI
PROGRAM STUDI S1 KEPERAWATANUNIVERSITAS PATRIA ARTHA
MAKASSAR2014
BAB I
LAPORAN PENDAHULUAN1. DEFINISI
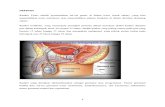
Kanker Testis adalah pertumbuhan sel-sel ganas di dalam testis (buah zakar),
yang bisa menyebabkan testis membesar atau menyebabkan adanya benjolan di
dalam skrotum (kantung zakar).
Kanker testikuler, yang menempati peringkat pertama dalam kematian akibat
kanker diantara pria dalam kelompok umur 20 sampai 35 tahun, adalah kanker
yang paling umum pada pria yang berusia 15 tahun hingga 35 tahun dan
merupakan malignansi yang paling umum kedua pada kelompok usia 35 tahun
hingga 39 tahun.

Kanker yang demikian diklasifikasikan sebagai germinal atau nongerminal.
Tumor germinal timbul dari sel-sel germinal testis (seminoma, terakokarsinoma,
dan karsinoma embrional); tumor germinal timbul dari epithelium.
Klasifikasi patologik tumor testis menurut WHO:
Tumor sel bening:
Tumor dengan satu pola histologik:
Seminoma
a. Seminoma spermatositik
b. Karsinoma embrional
c. Yolk sac tumor (Karsinoma embrional tipe infantile)
Teratoma:
a. Matur
b. Imatur
c. Dengan transformasi maligna
Tumor dengan lebih dari satu pola histoligik:
Karsinoma embrional plus teratoma (teratokarsinoma)
Kariokarsinoma dan tipe lain apapun (perinci tipe-tipenya)
Kombinasi lain (perinci)
Tumor stromal-Tali kelamin:
Bentuk berdiferensiasi baik:
Tumor sel leydig
Tumor sel sertoli
Tumor sel granulosa
Bentuk campuran (perinci)
Bentuk berdiferensiasi tidak lengkap
2. PENYEBAB
Kebanyakan kanker testis terjadi pada usia di bawah 40 tahun. Penyebabnya
yang pasti tidak diketahui, tetapi ada beberapa faktor yang menunjang terjadinya
kanker testis:
o Testis undesensus (testis yang tidak turun ke dalam skrotum)
o Perkembangan testis yang abnormal

o Sindroma Klinefelter (suatu kelainan kromosom seksual yang ditandai dengan
rendahnya kadar hormon pria, kemandulan, pembesaran payudara (ginekomastia)
dan testis yang kecil).
Faktor lainnya yang kemungkinan menjadi penyebab dari kanker testis tetapi
masih dalam taraf penelitian adalah pemaparan bahan kimia tertentu dan infeksi
oleh HIV. Jika di dalam keluarga ada riwayat kanker testis, maka resikonya akan
meningkat. 1% dari semua kanker pada pria merupakan kanker testis. Kanker
testis merupakan kanker yang paling sering ditemukan pada pria berusia 15-40
tahun. Kanker testis dikelompokkan menjadi:
o Seminoma : 30-40% dari semua jenis tumor testis.
Biasanya ditemukan pada pria berusia 30-40 tahun dan terbatas pada testis.
o Non-seminoma: merupakan 60% dari semua jenis tumor testis. Dibagi menjadi
subkategori:
o Karsinoma embrional: sekitar 20% dari kanker testis, terjadi pada usia 20-30 tahun
dan sangat ganas. Pertumbuhannya sangat cepat dan menyebar ke paru-paru dan
hati.
o Tumor yolk sac: sekitar 60% dari semua jenis kanker testis pada anak laki-laki.
o Teratoma: sekitar 7% dari kanker testis pada pria dewasa dan 40% pada anak laki-
laki. - Koriokarsinoma.
o Tumor sel stroma: tumor yang terdiri dari sel-sel Leydig, sel sertoli dan sel
granulosa. Tumor ini merupakan 3-4% dari seluruh jenis tumor testis. Tumor bisa
menghasilkan hormon estradiol, yang bisa menyebabkan salah satu gejala kanker
testis, yaitu ginekomastia.
3. MANIFESTASI KLINIS
Gejala berupa :
o Testis membesar atau teraba aneh (tidak seperti biasanya)
o Benjolan atau pembengkakan pada salah satu atau kedua testis
o Nyeri tumpul di punggung atau perut bagian bawah - Ginekomastia
o Rasa tidak nyaman/rasa nyeri di testis atau skrotum terasa berat.
Tetapi mungkin juga tidak ditemukan gejala sama sekali. Gejala timbul dengan
sangat bertahap dengan massa atau benjolan pada testis yang tidak nyeri. Pasien

dapat mengeluh rasa sesak pada skrotum, area inguinal, atau abdomen dalam.
Sakit pinggang (akibat perluasan nodus retroperineal), nyeri pada abdomen,
penurunan berat badan, dan kelemahan umum dapat diakibatkan oleh metastasis.
Pembesaran testis tanpa nyeri adalah temuan diagnostik yang signifikan.
Satu-satunya metode deteksi dini yang efektif adalah pemeriksaan testis
mandiri. Suatu bagian penting dari promosi kesehatan untuk pria harus mencakup
pameriksaan mandiri. Pengajaran tentang pemeriksaan mandiri adalah intervensi
penting untuk deteksi dini penyakit ini.
4. PATOFISIOLOGI
Mula-mula tumor berupa benjolan / tonjolan pada testis yang kadang – kadang terasa nyeri. Tumor dapat menyebabkan timbulnya cairan jernih dalam tunica vaginalis yang menimbulkan hidrocelle. Pada stadium lebih lanjut timbul gejala –gejala yang disebabkan oleh anak sebar / metastase misalnya pembesaran kelenjar getah bening regional, anak sebar dalam paru – paru , hati dan lain – lain.
Seminoma mempunyai presdiposisi pada testis yang tidak turun kedalam scrotum, bersifat paling jinak dan walaupun telah terbentuk anak sebar pada waktu ditemukan , dengan orchidektomi lokal disertai dengan penyinaran pada rongga abdomen dan regio genitalis menghasilkan angka kematian kurang dari 10 % dalam waktu dua (2) tahun . Anak sebar seminoma biasanya hanya sampai pada kelenjar getah bening regional dan kelenjar – kelenjar sepanjang aorta. Penderita seminoma yang berumur lebih muda ternyata mempunyai prognosis lebih baik dari penderita yang lebih tua.
Selain seminoma , tumor – tumor testis cenderung untuk cepat beranak sebar kealat – alat dalam seperti : paru-paru, hati, sumsum tulang, ginjal dan otak. Apabila pada waktu pembedahan ternyata sudah terdapat anak sebar maka kemungkinan hidup selama dua tahun sangat kecil. Tumor –tumor ini kurang peka terhadap penyinaran sehingga dengan pembedahan radikal dan penyinaran , 50% penderita mengalami kematian dalam waktu 2 tahun.
Pada beberapa kasus terutama choriocarsinoma terdapat peninggian produksi FSH sehingga hormon ini dapat diketukan dalam air kemih. Peningkatan ini kemungkinan disebabkan oleh karena testis rusak sehingga hambatan terhadap hipofisis tidak ada.
5. EVALUASI DIAGNOSTIK
Diagnosis ditegakkan berdasarkan gejala dan hasil pemeriksaan fisik.
Pemeriksaan lainnya yang biasa dilakukan:
o USG skrotum

o Pemeriksaan darah untuk petanda tumor AFP (alfa fetoprotein), HCG (human
chorionic gonadotrophin) dan LDH (lactic dehydrogenase).
Hampir 85% kanker non-seminoma menunjukkan peningkatan kadar AFP atau
beta HCG.
o Rontgen dada (untuk mengetahui penyebaran kanker ke paru-paru)
o CT scan perut (untuk mengetahui penyebaran kanker ke organ perut)
o Biopsi jaringan.
Human chorionic gonadotropin dan a-fetoprotein adalah penanda tumor yang
mungkin meningkat pada pasien kanker testis. (Penanda tumor adalah substansi
yang disintesis oleh sel-sel tumor dan dilepaskan ke dalam sirkulasi dalam jumlah
yang abnormal).
Tehnik imunositokimia yang terbaru dapat membantu mengidentifikasi sel-sel
yang tampaknya menghasilkan penanda ini. Kadar penanda tumor dalam darah
digunakan untuk mendiagnosis, menggolongkan, dan memantau respon terhadap
pengobatan. Uji diagnostic lainnya mencakup urografi intravena untuk
mendeteksi segala bentuk penyimpangan uretral yang disebabkan oleh massa
tumor; limfangiografi untuk mengkaji keluasan penyebaran tumor ke sistem
limfatik; dan pemindai CT dada dan abdomen untuk menentukan keluasan
penyakit dalam paru-paru dan retroperineum.
6. PENATALAKSANAAN
Pengobatan tergantung kepada jenis, stadium dan beratnya penyakit. Setelah
kanker ditemukan, langkah pertama yang dilakukan adalah menentukan jenis sel
kankernya, selanjutnya ditentukan stadiumnya:
o Stadium I: kanker belum menyebar ke luar testis
o Stadium II: kanker telah menyebar ke kelenjar getah bening di perut
o Stadium III: kanker telah menyebar ke luar kelenjar getah bening, bisa sampai ke
hati atau paru-paru.
Ada 4 macam pengobatan yang bisa digunakan:
o Pembedahan: pengangkatan testis (orkiektomi) dan pengangkatan kelenjar getah
bening (limfadenektomi).

o Terapi penyinaran: menggunakan sinar X dosis tinggi atau sinar energi tinggi
lainnya, seringkali dilakukan setelah limfadenektomi pada tumor non-seminoma.
Juga digunakan sebagai pengobatan utama pada seminoma, terutama pada
stadium awal.
o Kemoterapi: digunakan obat-obatan (misalnya cisplastin, bleomycin dan etoposid)
untuk membunuh sel-sel kanker.
Kemoterapi telah meningkatkan angka harapan hidup penderita tumor non-
seminoma.
o Pencangkokan sumsum tulang: dilakukan jika kemoterapi telah menyebabkan
kerusakan pada sumsum tulang penderita.
Tumor seminoma
o Stadium I diobati dengan orkiektomi dan penyinaran kelenjar getah bening perut
o Stadium II diobati dengan orkiektomi, penyinaran kelenjar getah bening dan
kemoterapi dengan sisplastin
o Stadium III diobati dengan orkiektomi dan kemoterapi multi-obat.
Tumor non-seminoma:
o Stadium I diobati dengan orkiektomi dan kemungkinan dilakukan limfadenektomi
perut
o Stadium II diobati dengan orkiektomi dan limfadenektomi perut, kemungkinan
diikuti dengan kemoterapi
o Stadium III diobati dengan kemoterapi dan orkiektomi.
Jika kankernya merupakan kekambuhan dari kanker testis sebelumnya,
diberikan kemoterapi beberapa obat (ifosfamide, cisplastin dan etoposid atau
vinblastin).
Kanker testikuler adalah salah satu tumor padat yang dapat disembuhkan.
Tujuan penatalaksanaan adalah untuk menyingkirkan penyakit dan mencapai
penyembuhan. Pemilihan pengobatan tergantung pada tipe sel dan keluasan
anatomi penyakit. Testis diangkat dengan orkhioektomi melalui suatu insisi
inguinal dengan ligasi tinggi korda spermatikus.
Prosthesis yang terisi dengan jel dapat ditanamkan untuk mengisi testis yang
hilang. setelah orkhioektomi unilateral untuk kanker testis, sebagian besar pasien

tidak mengalami fungsi endokrin. Namun demikian, pasien lainnya mengalami
penurunan kadar hormonal, yang menandakan bahwa testis yang sehat tidak
berfungsi pada tingkat yang normal. Diseksi nodus limfe retroperineal (RPLND)
untuk mencegah penyebaran kanker melalui jalur limfatik mungkin dilakukan
setelah orkhioektomi.
Meskipun libido dan orgasme normal tidak mengalami gangguan setelah
RPLND, pasien mungkin dapat mengalami disfungsi ejakulasi dengan akibat
infertilitas. Menyimpan sperma di bank sperma sebelum operasi mungkin menjadi
pertimbangan.
Iradiasi nodus limfe pascaoperasi dari diagfragma sampai region iliaka
digunakan untuk mengatasi seminoma dan hanya diberikan pada tempat tumor
saja. Testis lainnya dilindungi dari radiasi untuk menyelamatkan fertilitas. Radiasi
juga digunakan untuk pasien yang tidak menunjukkan respon terhadap kemoterapi
atau bagi mereka yang tidak direkomendasikan untuk dilakukan pembedahan
nodus limfe.
Karsinoma testis sangat responsive terhadap terapi medikasi. Kemoterapi
multiple dengan sisplantin dan preparat lainnya seperti vinblastin, bleomisin,
daktinomisin, dan siklofosfamid memberikan persentase remisi yang tinggi. Hasil
yang baik dapat dicapai dengan mengkombinasi tipe pengobatan yang berbeda,
termasuk pembedahan, terapi radiasi, dan kemoterapi. Bahkan kanker testikuler
diseminata sekalipun, prognosisnya masih baik, dan penyakit kemungkinan dapat
disembuhkan karena kemajuan dalam diagnosis dan pengobatan.

BAB II
KONSEP DASAR KEPERAWATAN
1. DATA DASAR PENGKAJIAN PASIEN
Aktivitas/istirahat
Gejala: Kelemahan dan/atau keletihan. Perubahan pada pola istirahat dan jam kebiasaan tidur pada malam hari; adanya faktor-faktor yang mempengaruhi tidur, misalnya nyeri, ansietas, berkeringat malam.Keterbatasan partisipasi dalam hobby, latihan.Pekerjaan atau profesi dengan pemajanan karsinogen lingkungan, tingkat stress tinggi.
SirkulasiGejala: Palpitasi, nyeri dada pada pengerahan kerja.Kebiasaan: Perubahan pada tekanan darah.
Integritas ego
Gejala: Faktor stress (keuangan, pekerjaan, perubahan peran) dan cara mengatasi stress (misalnya merokok, minum alkohol, menunda mencari pengobatan, keyakinan religious/spiritual).Masalah tentang perubahan dalam penampilan, misalnya alopesia, lesi cacat, pembedahan.Menyangkal diagnosis, perasaan tidak berdaya, putus asa, tidak mampu, tidak bermakna, rasa bersalah, kehilangan control, depresi.Tanda: Menyangkal, menarik diri, marah.

Eliminasi
Gejala: Perubahan pada pola defekasi, misalnya darah pada feses, nyeri pada defekasi.Perubahan eliminasi urinarius, misalnya nyeri atau rasa terbakar pada saat berkemih, hematuri, sering berkemih.Tanda: Perubahan pada bising usus, distensi abdomen.
Makanan/cairan
Gejala: Kebiasaan diet buruk (misalnya rendah serat, tinggi lemak, adiktif, bahan pengawet).Anoreksia, mual/muntah.Intoleransi makanan.Perubahan pada berat badan; penurunan berat badan, kakeksia, berkurangnya massa otot.Tanda: Perubahan pada kelembaban/turgor kulit; edema.
Neurosensori Gejala: Pusing; sinkope.
Nyeri/kenyamananGejala: Tidak ada nyeri, atau derajat bervariasi, misalnya ketidaknyamanan ringan sampai nyeri berat (dihubungkan dengan proses penyakit).
PernapasanGejala: Merokok (tembakau, mariyuana, hidup dengan seseorang yang merokok)Pemajanan asbes
KeamananGajala: Pemajanan pada kimia toksik, karsinogen.Pemajanan matahari lama/berlebihan.Tanda: Demam. Ruam kulit, ulserasi.
Seksualitas
Gejala: Masalah seksualitas, misalnya dampak pada hubungan, perubahan pada tingkat kepuasan.Nuligravida lebih besar dari usia 30 tahun.Multigravida, pasangan seks multiple, aktivitas seksual dini. Herpes genital.
Interaksi sosial
Gejala: Ketidakadekuatan/kelemahan sistem pendukung.Riwayat perkawinan (berkenaan dengan kepuasan di rumah, dukungan, atau bantuan).Masalah rentang fungsi/tanggung jawab peran.
Penyuluhan/pembelajaran
Gejala: Riwayat kanker pada keluarga, misalnya ibu atau bibi dengan kanker payudara.Sisi primer: penyakit primer dalam rumah tangga ditemukan/didiagnosis.Penyakit metastatik: sisi tambahan yang terlibat; bila tidak ada, riwayat alamiah dari primer akan memberikan informasi penting untuk mencari metastatik.
Pemeriksaan diagnostik
Tes, seleksi tergantung riwayat, manifestasi klinis, dan indeks kecurigaan untuk
kanker tertentu.
o Scan (misalnya MRI, CT, gallium) dan ultrasound: dilakukan untuk tujuan
diagnostic, identifikasi metastatik, dan evaluasi respon pada pengobatan.

o Biopsy (aspirasi, eksisi, jarum, melubangi): dilakukan untuk diagnostik banding
dan menggambarkan pengobatan dan dapat dilakukan melalui sumsum tulang,
kulit, organ, dan sebagainya.
o Penanda tumor (zat yang dihasilkan dan disekresi oleh sel tumor dan ditemukan
dalam serum, misalnya CEA, antigen spesifik prostat, a-fetoprotein, HCG, asam
fosfat prostat, kalsitonin, antigen onkofetal pancreas, CA 15-3, CA 19-9, CA 125
dan sebagainya): dapat membantu dalam mendiagnosis kanker tetapi lebih
bermanfaat sebagai prognostic dan/atau monitor terapeutik.
o Tes kimia skrining, misalnya elektrolit (natrium, kalium, kalsium); tes ginjal
(BUN/Cr); tes hepar (bilirubin, AST/SGOT alkalin fosfat, LDH); tes tulang
(alkalin fosfat, kalsium)
o JDL dengan diferensial dan trombosit: dapat menunjukan anemia, perubahan SDM
dan SDP; trombosit berkurang atau meningkat.
o Sinar x dada: menyelidiki penyakit paru metastatik atau primer.
2. DIAGNOSA KEPERAWATAN DAN INTERVENSI
a. Cemas/takut berhubungan dengan kurang pengetahuan
Tujuan:
1. Klien dapat mengurangi rasa cemasnya
2. Rileks dan dapat melihat dirinya secara obyektif.
3. Menunjukkan koping yang efektif serta mampu berpartisipasi dalam
pengobatan.
Intervensi Keperawatan:
1. Tentukan pengalaman klien sebelumnya terhadap penyakit yang dideritanya.
2. Berikan informasi tentang prognosis secara akurat.
3. Beri kesempatan pada klien untuk mengekspresikan rasa marah, takut,
konfrontasi. Beri informasi dengan emosi wajar dan ekspresi yang sesuai.
4. Jelaskan pengobatan, tujuan dan efek samping. Bantu klien mempersiapkan diri
dalam pengobatan.
5. Catat koping yang tidak efektif seperti kurang interaksi sosial, ketidak berdayaan.
6. Anjurkan untuk mengembangkan interaksi dengan support system.
7. Berikan lingkungan yang tenang dan nyaman.

8. Pertahankan kontak dengan klien, bicara dan sentuhlah dengan wajar.
Rasional:
1. Data-data mengenai pengalaman klien sebelumnya akan memberikan dasar untuk
penyuluhan dan menghindari adanya duplikasi.
2. Pemberian informasi dapat membantu klien dalam memahami proses
penyakitnya.
3. Dapat menurunkan kecemasan klien.
4. Membantu klien dalam memahami kebutuhan untuk pengobatan dan efek
sampingnya.
5. Mengetahui dan menggali pola koping klien serta mengatasinya/memberikan
solusi dalam upaya meningkatkan kekuatan dalam mengatasi kecemasan.
6. Agar klien memperoleh dukungan dari orang yang terdekat/keluarga.
7. Memberikan kesempatan pada klien untuk berpikir/merenung/istirahat.
8. Klien mendapatkan kepercayaan diri dan keyakinan bahwa dia benar-benar di
tolong.
b. Nyeri (akut) berhubungan dengan proses penyakit (penekanan/kerusakan
jaringan syaraf, infiltrasi sistem suplay syaraf, obstruksi jalur syaraf, inflamasi),
efek samping terapi kanker.
Tujuan:
1. Klien mampu mengontrol rasa nyeri melalui aktivitas
2. Melaporkan nyeri yang dialaminya
3. Mengikuti program pengobatan
4. Mendemontrasikan tehnik relaksasi dan pengalihan rasa nyeri melalui aktivitas
yang mungkin
Intervensi Keperawatan:
1. Tentukan riwayat nyeri, lokasi, durasi dan intensitas
2. Evaluasi therapi: pembedahan, radiasi, khemotherapi, biotherapi, ajarkan klien
dan keluarga tentang cara menghadapinya
3. Berikan pengalihan seperti reposisi dan aktivitas menyenangkan seperti
mendengarkan musik atau nonton TV
4. Menganjurkan tehnik penanganan stress (tehnik relaksasi, visualisasi, bimbingan),
gembira, dan berikan sentuhan therapeutik.
5. Evaluasi nyeri, berikan pengobatan bila perlu.
Kolaboratif:

6. Disusikan penanganan nyeri dengan dokter dan juga dengan klien.
7. Berikan analgetik sesuai indikasi seperti morfin, methadone, narcotik dll
Rasional:
1. Memberikan informasi yang diperlukan untuk merencanakan asuhan.
2. Untuk mengetahui terapi yang dilakukan sesuai atau tidak, atau malah
menyebabkan komplikasi.
3. Untuk meningkatkan kenyamanan dengan mengalihkan perhatian klien dari rasa
nyeri.
4. Meningkatkan kontrol diri atas efek samping dengan menurunkan stress dan
ansietas.
5. Untuk mengetahui efektifitas penanganan nyeri, tingkat nyeri dan sampai
sejauhmana klien mampu menahannya serta untuk mengetahui kebutuhan klien
akan obat-obatan anti nyeri.
6. Agar terapi yang diberikan tepat sasaran.
7. Untuk mengatasi nyeri.
c. Gangguan nutrisi (kurang dari kebutuhan tubuh) berhubungan dengan
hipermetabolik yang berhubungan dengan kanker, konsekuensi kemotherapi,
radiasi, pembedahan (anoreksia, iritasi lambung, kurangnya rasa kecap, nausea),
emotional distress, fatigue, ketidakmampuan mengontrol nyeri.
Tujuan:
1. Klien menunjukkan berat badan yang stabil, hasil lab normal dan tidak ada tanda
malnutrisi
2. Menyatakan pengertiannya terhadap perlunya intake yang adekuat
3. Berpartisipasi dalam penatalaksanaan diet yang berhubungan dengan penyakitnya
Intervensi Keperawatan:
1. Monitor intake makanan setiap hari, apakah klien makan sesuai dengan
kebutuhannya.
2. Timbang dan ukur berat badan, ukuran triceps serta amati penurunan berat badan.
3. Kaji pucat, penyembuhan luka yang lambat dan pembesaran kelenjar parotis.
4. Anjurkan klien untuk mengkonsumsi makanan tinggi kalori dengan intake cairan
yang adekuat. Anjurkan pula makanan kecil untuk klien.
5. Kontrol faktor lingkungan seperti bau busuk atau bising. Hindarkan makanan
yang terlalu manis, berlemak dan pedas.

6. Ciptakan suasana makan yang menyenangkan misalnya makan bersama teman
atau keluarga.
7. Anjurkan tehnik relaksasi, visualisasi, latihan moderate sebelum makan.
8. Anjurkan komunikasi terbuka tentang problem anoreksia yang dialami klien.
Kolaboratif:
9. Amati studi laboraturium seperti total limposit, serum transferin dan albumin
10. Berikan pengobatan sesuai indikasiPhenotiazine, antidopaminergik,
corticosteroids, vitamin khususnya A, D, E dan B6, antacida
11. Pasang pipa nasogastrik untuk memberikan makanan secara enteral, imbangi
dengan infus.
Rasional:
1. Memberikan informasi tentang status gizi klien.
2. Memberikan informasi tentang penambahan dan penurunan berat badan klien.
3. Menunjukkan keadaan gizi klien sangat buruk.
4. Kalori merupakan sumber energi.
5. Mencegah mual muntah, distensi berlebihan, dispepsia yang menyebabkan
penurunan nafsu makan serta mengurangi stimulus berbahaya yang dapat
meningkatkan ansietas.
6. Agar klien merasa seperti berada dirumah sendiri.
7. Untuk menimbulkan perasaan ingin makan/membangkitkan selera makan.
8. Agar dapat diatasi secara bersama-sama (dengan ahli gizi, perawat dan klien).
9. Untuk mengetahui/menegakkan terjadinya gangguan nutrisi sebagi akibat
perjalanan penyakit, pengobatan dan perawatan terhadap klien.
10. Membantu menghilangkan gejala penyakit, efek samping, meningkatkan status
kesehatan klien.
11. Mempermudah intake makanan/minuman dengan hasil yang maksimal dan sesuai
kebutuhan.
d. Resiko tinggi kerusakan membran mukosa mulut berhubungan dengan efek
samping kemoterapi dan radiasi/radiotherapi.
Tujuan:
1. Membran mukosa tidak menunjukkan kerusakan, terbebas dari inflamasi dan
ulcerasi
2. Klien mengungkapkan faktor penyebab secara verbal.

3. Klien mampu mendemontrasikan tehnik mempertahankan/menjaga kebersihan
rongga mulut.
Intervensi Keperawatan:
1. Kaji kesehatan gigi dan mulut pada saat pertemuan dengan klien dan secara
periodik.
2. Kaji rongga mulut setiap hari, amati perubahan mukosa membran. Amati tanda
terbakar di mulut, perubahan suara, rasa kecap, kekentalan ludah.
3. Diskusikan dengan klien tentang metode pemeliharan oral hygiene.
4. Intruksikan perubahan pola diet misalnya hindari makanan panas, pedas, asam,
makanan keras.
5. Amati dan jelaskan pada klien tentang tanda superinfeksi oral.
Kolaboratif:
6. Konsultasi dengan dokter gigi sebelum kemotherapi
7. Berikan obat sesuai indikasi, analgetik, topikal lidocaine, antimikrobial
mouthwash preparation.
8. Kultur lesi oral.
Rasional:
1. Mengkaji perkembangan proses penyembuhan dan tanda-tanda infeksi
memberikan informasi penting untuk mengembangkan rencana keperawatan.
2. Masalah dengan kesehatan mulut dapat mempengaruhi pemasukan makanan dan
minuman.
3. Mencari alternatif lain mengenai pemeliharaan mulut dan gigi.
4. Mencegah rasa tidak nyaman dan iritasi lanjut pada membran mukosa.
5. Agar klien mengetahui dan segera memberitahu bila ada tanda-tanda tersebut.
6. Meningkatkan kebersihan dan kesehatan gigi dan gusi.
7. Tindakan/terapi yang dapat menghilangkan nyeri, menangani infeksi dalam
rongga mulut/infeksi sistemik.
8. Untuk mengetahui jenis kuman sehingga dapat diberikan terapi antibiotik yang
tepat.
e. Resiko tinggi infeksi berhubungan dengan tidak adekuatnya pertahanan tubuh
sekunder dan sistem imun (efek kemotherapi/radiasi), malnutrisi, prosedur invasif.
Tujuan:

1. Klien mampu mengidentifikasi dan berpartisipasi dalam tindakan pencegahan
infeksi.
2. Tidak menunjukkan tanda-tanda infeksi dan penyembuhan luka berlangsung
normal.
Intervensi Keperawatan:
1. Cuci tangan sebelum dan sesudah melakukan tindakan. Batasi pengunjung.
2. Jaga personal hygine klien dengan baik.
3. Monitor temperatur.
4. Kaji semua sistem untuk melihat tanda-tanda infeksi.
5. Hindarkan/batasi prosedur invasif dan jaga aseptik prosedur.
Kolaboratif:
6. Monitor CBC, WBC, granulosit, platelets.
7. Berikan antibiotik bila diindikasikan.
Rasional:
1. Mencegah terjadinya infeksi silang.
2. Menurunkan/mengurangi adanya organisme hidup.
3. Peningkatan suhu merupakan tanda terjadinya infeksi.
4. Mencegah/mengurangi terjadinya resiko infeksi.
5. Mencegah terjadinya infeksi.
6. Segera dapat diketahui apabila terjadi infeksi.
7. Adanya indikasi yang jelas sehingga antibiotik yang diberikan dapat mengatasi
organisme penyebab infeksi