ASKEP BPH 2
-
Upload
fransisca-permata -
Category
Documents
-
view
406 -
download
11
Transcript of ASKEP BPH 2
ASUHAN KEPERAWATAN
PADA PASIEN POST PROSTATECTOMYDI RUANG DAHLIA RSUD BANYUMAS
Oleh: Eni Rahmawati, S. Kep
PROGRAM PENDIDIKAN PROFESI JURUSAN KEPERAWATAN FAKULTAS KEDOKTERAN DAN ILMU-ILMU KESEHATAN UNIVERSITAS JENDERAL SOEDIRMAN PURWOKERTO 2010
ASUHAN KEPERAWATAN PADA BP.TW DENGAN BPH DI RUANG DAHLIA RSUD BANYUMAS Pengkajian dilakukan pada : Hari Senin, tanggal 12, pukul 12.00 wib. Di Ruang Dahlia RSUD Banyumas.
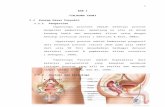
I. PENGKAJIAN A. Identitas Pasien Nama Umur Jenis Kelamin Agama Pendidikan Pekerjaan Alamat Suku Bangsa Diagnosa Medis Nomor RM Masuk RS : Bp.TW : 65 th : Laki-laki : Islam : Sekolah Dasar : Buruh Tani : Purbadana 2/2, Kembaran, Banyumas : Jawa / Indonesia : Benigna Prostat Hyperplasia post OP hari ke-0 : 525555 : 05/04/2010
B. Riwayat Kesehatan 1. Keluhan Utama Pasien merasakan nyeri, perih dan ampek pada luka operasinya. Pasien mengatakan nyeri post operasinya skala 7 (skala 1-10). Pengkajian nyeri: P (Provokes) : Spontan, insisi post OP BPH hari ke-0. Q (Quality) : Nyeri terasa dalam, tajam dan tertekan. R (Regio) : Daerah insisi dan menjalar sampai bagian punggung bawah. S (Severity) : Skala nyeri 7, frekuensi sering apalagi ketika digunakan untuk bergeser. disertai dengan nafas pendek, wajah tampak menahan rasa sakit. T (Time) : Nyeri mulai setelah pasien sadar, frekuensi konstan. 2. Riwayat Penyakit Sekarang Pasien mengeluhkan tidak bisa BAK 8 hari yang lalu, pasien mengatakan nyeri di sekitar perut bawah kemudian pasien dating ke RSUD Banyumas , di
pasang DC dan dipulangkan. BAK lancer setelah 7 hari. Pasien dating lagi ke UGD RS Banyumas untuk dilepas selang lalu dipulangkan. Di rumah pasien tidak dapat BAK lagi lalu dating lagi ke RSUD Banyumas dan di mondokkan dan dipasang DC lagi. Pasien mengatakan nyeri di perut bawah dan panas. Ketika dilepas selang pasien BAK > 5x sehari, terputus-putus, nocturia >2x sehari, tidak bisa menahan BAK dan merasa kencing tidak puas. 3. Riwayat Penyakit Dahulu Pasien tidak pernah mempunyai penyakit yang serius sampai dimondokan di RS kecuali untuk penyakit BPH ini. Hanya dulu pernah memeriksakan penyakit kulit. 4. Riwayat Keluarga Di dalam keluarga pasien, tidak ada anggota keluarga yang menderita penyakit yang sama dengan pasien atau penyakit keturunan (seperti hipertensi, diabetes mellitus, asma) atau gangguan kejiwaan. Keluarga Pasien juga tidak ada yang menderita penyakit menular. 5. Diagnosa medik pada saat MRS, pemeriksaan penunjang dan tindakan yang telah dilakukan, mulai dari Pasien MRS (UGD/Poli), sampai diambil kasus kelolaan. Masalah atau Dx medis pada saat MRS yaitu dari Retensi Urine (R.U) sampai ke BPH. C. Pengkajian Pola Fungsional 1. Pemeliharaan kesehatan Keluarga pasien mengatakan tidak tahu penyakit pasien, bila pasien sakit langsung dibawa berobat saja. Dalam keluarga pasien, sehat berarti mampu melakukan kegiatan sehari-hari tanpa gangguan. Pasien sangat berharap bahwa penyakit yang dideritanya akan membaik sampai dengan sembuh. 2. Nutrisi pola metabolik Sebelum sakit : Makan: nasi, lauk pauk, sayur, porsi habis 3 kali makan sehari Minum: 4-5 gelas/hari, jenis air teh, jarang minum air putih Selama sakit : Makan: Pasien puasa sebelum operasi, 24 jam setelah operasi pasien hanya makan 2 sendok jatah makan pagi. Pasien merasa perut terasa kencang setelah makan sehingga tidak menghabiskan jatah makan.
Minum: minum 5 gelas/hari jenis air putih dan jus karena terasa sakit jika terlalu banyak. 3. Pola eliminasi a. Pola defekasi Sebelum sakit Selama sakit : : BAB 1x/2 hari, konsistensi lunak, warna khas. Di RS setelah operasi 3x/ 2 hari konsistensi cair dan sedikit.
b. Pola eliminasi urin Sebelum sakit : BAK 6-7x/hari dengan frekuensi sedikit-sedikit, warna dan bau khas. Selama sakit : Dipasang irigasi, tetesan lancar, warna urin kuning, sedikit merah 4. Aktifitas-pola latihan Sebelum sakit : Kemampuan perawatan diri Pasien baik, dilakukan secara mandiri baik dalam makan/minum, toileting, berpakaian dan mobilitas fisik Selama sakit (post operasi : Kemampuan perawatan diri Pasien terbatas, dijelaskan pada tabel
anestesi RA) Kemampuan dlm perawatan diri 0 1 2 3 4 Makan/minum x Mandi x Toileting x Berpakaian x Mobilitas di tempat tidur x Berpindah x Ambulasi/ROM x Keterangan : 0 : mandiri, 1: dengan alat, 2 : dibantu orang lain, 3 : di bantu orang lain dan alat, 4 : tergantung total. 5. Pola kognitif dan sensori kognitif: a. Penglihatan Penglihatan pasien masih baik, tidak menggunakan kacamata dan dapat membaca tulisan dengan baik.
b. Pendengaran Pasien masih dapat mendengar suara dengan jelas tanpa melihat mimik muka lawan bicara. c. Pengecap Pasien masih dapat membedakan rasa antara manis, pahit, asam dan asin dengan baik. d. Sensasi Pasien masih dapat membedakan panas, dingin, sakit maupun nyeri. Sensori: Pasien masih mampu berbicara dengan baik, mampu mempraktekkan teknik nafas dalam yang diajarkan dan dapat mengingat kapan nafas dalam dilakukan. Pasien juga dapat membuat keputusan harus menjaga nutrisinya untuk mempercepat kesembuhannya. 6. Pola istirahat-tidur Pasien sebelum dirawat tidur 7-8 jam/hari. Selama dirawat setelah operasi pasien tidur 4-5 jam/hari terputus-putus karena terasa sakit, perih di luka operasi dan terpengaruh kondisi lingkungan. 7. Pola konsep diri a. Gambaran diri/body image Pasien mengatakan bahwa Pasien merasa bersyukur dengan anugrah yang Tuhan telah berikan kepadanya. Pasien merasa beruntung karena tidak ada bagian tubuh yang lain yang terserang penyakit. b. Identitas diri Pasien adalah seorang laki-laki, dan Pasien merasa kurang puas dengan keadaannya. Namun, itu sudah diobati dan Pasien berjanji akan menjaga kesehatannya. c. Peran Pasien berperan sebagai seorang suami dari seorang istrinya, dan bapak dari ketiga orang anaknya. d. Ideal diri Pasien mengatakan bahwa walaupun Pasien sudah cukup tua, tetapi Pasien harus tetap bersemangat sehingga dapat tetap bermanfaat dan melakukan aktivitas secara mandiri.
e. Harga diri Pasien tidak mempunyai harga diri rendah. Pasien tidak merasa malu karena menderita penyakit BPH. 8. Pola peran dan hubungan Selama di rumah sakit, pasien ditunggu oleh istrinyanya. Ketiga anaknya telah menikah dan mempunyai kehidupan masing-masing. Istrinya sangat setia sehingga Bp.Tw sangat dekat dengan istrinya. Setiap ada masalah istrinya yang menjadi tumpuannya. 9. Pola reproduksi dan seksual Pasien berjenis kelamin laki-laki dan berperan sebagai suami dari seorang istrinya dan bapak dari ketiga orang anaknya. Istri Bp.Tw menggunakan alat kontrasepsi IUD untuk membentuk KB. Namun, setelah 17 tahun IUD dilepas sehingga sejak saat itu istri Bp.Tw tidak memakai alat kontrasepsi lagi. Bp. Tw mempunyai 3 orang anak yang berjenis kelamin dua orang perempuan dan satu laki-laki.. 10. Pola pertahanan diri/koping Pasien dan keluarga pasien mengatakan jika pasien ada masalah selalu bercerita kepada keluarganya. 11. Pola keyakinan dan nilai Pasien beragama Islam, sebelum sakit pasien rajin beribadah. Sesudah sakit, pasien juga rajin beribadah.
D. Pemeriksaan Fisik 1. Kesadaran : CM dengan GCS = E4M6V5 2. Tanda vital a. Pernafasan: 25 x/menit b. Nadi : 76 x/menit c. Suhu : 36,7 0 C d. Tekanan darah: 120/90 mmHg 3. Head to toe a. Kepala : bentuk mesochepal 1) Rambut : hitam, lurus, tidak berketombe 2) Mata : conjungtiva tidak anemis, sklera tidak ikterik
3) Hidung : bentuk simetris, tidak ada polip, tidak ada sekret 4) Mulut : mukosa lembab, bibir tidak sianosis, lidah tidak kotor, tidak ada stomatitis. 5) Telinga : bentuk simetris, tidak ada serumen b. Leher : tidak ada peningkatan JVP, tidak ada pembesaran kelenjar tiroid c. Thorax : bentuk simetris, tidak ada retraksi dinding dada 1) Paru-paru : Tidak ada wheezing, tidak ada ronchi, SD vesikuler 2) Jantung : reguler, tidak ada murmur, tidak ada gallop d. Abdomen : cembung, supel, tympani, luka bekas operasi tertutup kassa steril, terdapat nyeri tekan, terpasang drain. 1) Hepar : tidak teraba 2) Lien : tidak teraba e. Punggung : Tidak ada lordosis, kifosis maupun skoliosis. f. Genitalia : Laki-laki, terpasang irigasi. g. Ekstremitas 1) Ekstremitas atas : terpasang infus NaCl pada tangan kiri, pergerakan terbatas 2) Ekstremitas bawah : oedema (-), varises (-), pergerakan terbatas 3) Reflek dan kekuatan motorik : Tangan kanan (5) Kaki kanan (5) Tangan kiri (5) Kaki kiri (5)
h. Kulit : Warna sawo matang, turgor kulit sedang dan lembab, akral dingin E. Pemeriksaan Penunjang 1. Laboratorium :
Glukosa darah sewaktu tanggal 7 April 2010 adalah 215 mg/dl Glukosa darah sewaktu tanggal 10 April 2010 adalah 82 mg/dl Jenis Px. Nilai Normal Hasil 06/04/10 Interprestasi Hasil 12/04/2010 Interprestasi
Parameters : WBC RBC HGB HCT MCV MCH MCHC PLT RDW-CV RDW-SD PDW MPV P-LCR Differential Neutrofil Monosit Eosinofil Basofil Lymposit Kimia Darah Na K Cl Albumin SGOT SGPT Ureum darah Creatinine darah 0,5-1,5 mg/Dl 0,9 mg/dL Normal 135-155 3,6-5,5 94-111 3-6 g/dL W 6-21 U/I L4-30 U/I W 4-20 U/I 20-40 mg/dL 55,5 mg/dL Naik 143 3,3 103 Normal Normal Normal (07/04/10) 140 3,3 103 4,0 g/dL 30 U/I 18 U/I Normal Normal Normal Normal Normal Normal 4,8-10,8 U/L 4,2-10,8 U/L 12-16 gr/dL 37-47 % 79-99 fL 27-31 pg 33-37 gr/dL 150- 450 U/L 11,5-14,5 % 35-47 fL 9,0-13,0 fL 7,2-11,1 fL 15-25% 8,04 U/L 5,38 U/L 16,1 gr/dl 45,2 % 84,0 fL 29,9 pg 35,6 gr/dL 263 U/L 13,3 % 40,2 fL 13,0 fL 11,0 fL 32,0 % Normal Normal Naik Normal Normal Normal Normal Normal Normal Normal Normal Normal Naik 14,18 U/L 4,09 U/L 12,1 gr/dl 34,7 % 84,8 fL 29,6 pg 34,9 gr/dl 200 U/L 12,7 38,4 11,5 10,3 27,0 Naik Normal Normal Normal Normal Normal Normal Normal Normal Normal Normal Normal Naik
1,8-8 UL 0,16-1 UL 0,045-0,44 UL 0-0,2 UL
3,97 UL 0,72 UL 0,37 UL 0,01 UL 2,97 UL
Normal Normal Normal Normal
11,84 1,02 0,06 0,01 1,25
Naik Naik Normal Normal
Golongan darah = O CT BT : 4 menit : 1 menit 40 detik
2. Rontgen :-
Thorax
: Pulmo dan cor dalam batas normal
Cystografi : Prostat Hypertropi
F. Program Terapi (Post Operasi)Terapi IVFD Heas IVFD NaCl Irigasi NaCl Inj Ceftriaxon Inj Ketorolac Inj Ranitidin Inj Kalnek Hari ke 0 Dosis 30 tpm 30 tpm 40 tpm 2 x 1 gr 3 x 30 mg 2 x 1 Amp 3x 2 Amp Hari ke 1 Dosis 30 tpm 40 tpm 2x1 gr 3x 30 mg 2x1 Amp 3x2 Amp Hari ke 2 Dosis 30 tpm 40 tpm 2x1 gr 3x 30 mg 2x1 Amp 3x1 Amp
Tanggal Jam
Data Fokus
Masalah
Etiologi
Rasionalisasi
Senin,12 April 2010
DS : Nyeri (akut) b/d Agen Pasien mengatakan perih, injury fisik (luka insisi nyeri pada bagian post prostatectomy) perutnya, terutama dirasakan setelah post op prostatektomi Pasien mengatakan skala nyeri 7
Agen injury fisik (tindakan invansif)
BPH Prostatectomy Kontinuitas jaringan terputus Pelepasan neurotransmitter penyebab nyeri (bradikinin, histamin, enzim proteolitik, dll) Peningkatan eksitabilitas reseptor nyeri Respon nyeri periper + viseral
DO :
Pasien tampak meringis menahan sakit Tanda-tanda vital : TD : 120/90 mmHg Nadi : 76 kali/mnt Suhu : 36, oC RR : 25x/mnt
: 36,7 0C : 26 kali/mnt
DS :DO : selang irigasi terlihat merah kekuning-kuningan 24 jam pertama drain 300cc. Masih terpasang kateter dan irigasi drip NaCl 0,9 % 40 tpm
PK: Perdarahan
(-)
Prostatectomy Kontinuitas jaringan terputus Perdarahan
DS : Pasien mengatakan makan 2 sendok setiap jatah makan DO: BAB cair, sedikit, frekuensi 3hari 2x
Ketidakseimbangan nutrisi kurang
intake yang
Prostatectomy Kontinuitas jaringan terputus
dari kurang
kebutuhan tubuh b.d intake yang kurang
Nyeri rasa tidak nyaman nafsu makan menurun
II. ANALISA DATA Prioritas Diagnosa Keperawatan : 1. Nyeri akut b/d Agen injuri fisik (luka insisi post prostatectomy) 2. PK perdarahan b/d Prosedur invansif 3. Ketidakseimbangan nutrisi kurang dari kebutuhan tubuh b/d Ketidakmampuan pemasukan atau mencerna makanan (intake yang kurang)
III. NCPNo. Diagnosa keperawatan Tujuan dan kriteria hasil Intervensi Pain management : - Kaji secara komphrehensif tentang nyeri, meliputi lokasi, karakteristik dan onset, durasi, frekuensi, kualitas, intensitas/beratnya nyeri dan faktor-faktor presipitasi Rasional - Intensitas dari nyeri dan ketidak nyamanan harus dikaji dan didokumentasikan setelah prosedur yang menyebabkan nyeri dengan beberapa hal baru tentang nyeri dan interval dari nyeri. - Lingkungan sangat berpengaruh terhadap suasana hati, suasana hati berkaitan erat dengan tingkat nyeri - Penggunaan teknik non farmakologi (seperti relaksasi, guided imagery, terapi musik, distraksi, massage, aplikasi panas-dingi) diharapkan pasien tidak tergantung dengan obatobatan sehingga pasien bisa melakukan manajemen nyeri dengan mandiri. - Mengetahui perubahan/status pasien
1 4. Nyeri akut b. d. NOC : Setelah dilakukan tindakan keperawatan selama 3 x 24 jam, Agen injuri fisik nyeri hilang/terkendali (luka insisi post dengan skala : 1 = Tidak pernah prostatectomy) 2 = Jarang 3 = Kadang-kadang 4 = Sering 5 = Konsisten menunjukkan yang dibuktikan dengan indikator : Tujuan No Indikator Awal 1 2 3 4 5 1. Mengenali faktor 3 v penyebab 2. Mengenali lamanya 3 v (onset) sakit (skala, intensitas, frekuensi dan tanda nyeri) 3. Menggunakan 2 v metode nonanalgetik untuk mengurangi nyeri 4. Melaporkan bahwa 2 v nyeri berkurang dengan menggunakan manajemen nyeri 5. Menyatakan rasa 2 v nyaman setelah nyeri berkurang
- Kontrol faktor lingkungan yang mempengaruhi nyeri seperti suhu ruangan, pencahayaan dan kebisingan - Ajarkan teknik non farmakologi
Vital Sign Monitoring: - Monitor tekanan darah, nadi, suhu, status respirasi
6.
Tanda vital dalam rentang normal
2
v Medication Management : - Berikan therapy sesuai program therapy medis - Analgetik sangat diperlukan kondisi nyeri yang berat dan tidak tertahankan
- Meminimalkan Environmental Management: - Ciptakan lingkungan ruangan timbulnya nyeri yang nyaman - Meminimalkan stressor - Batasi pengunjung yang menyebabkan nyeri bertambah 2. PK: Perdarahan Setelah dilakukan asuhan keperawatan 3x24 jam pasien tidak terjadi komplikasi Kriteria hasil: Indikator Tidak terdapat perdarahan ulang dalam waktu 24-72 jamLuka sembuh kering, bebas pus, tidak meluas
Kaji jumlah perdarahan Awasi tanda tanda vital Pertahankan fiksasi pada
1. Penanda gangguan sirkulasi darah dan antisipasi kekurangan Hb 2. Menghentikan perdarahan dan menghindari perluasan luka 3. Diberikan secara profilaksis atau untuk menghentikn perdarahan
Awal 2
Tujuan 5
daerah balon tekan di kaki dan pada luka insisi. Anjurkan klien untuk tetap
2 4 3
5 5 5
istirahat Pantau kadar Hb Berikan transfusi jika diperlukan
Hb dalam batas normalTanda-tanda vital stabil
3
Ketidakseimbangan nutrisi kurang dari kebutuhan tubuh berhubungan dengan Ketidakmampuan pemasukan atau mencerna makanan (intake yang kurang)
NOC : Setelah dilakukan tindakan keperawatan selama 3 x 24 jam, pasien akan menunjukkan nutritional status : food and fluid intake pada skala sebagai berikut : 1 = Tidak adekuat 2 = Ringan 3 = Sedang 4 = Kuat 5 = Adekuat total yang dibuktikan dengan indikator : Tujuan No Indikator Awal 1 2 3 4 5 1. Intake zat gizi 2 v (nutrien) 2. Intake makanan 3 v dan cairan 3. Energi 3 v 4. Berat badan 3 v 5. Ukuran 3 v kebutuhan nutrisi secara biokimia
Nutrition Management : - Kaji adanya alergi makanan
- Meminimalkan terjadinya reaksi alergi - Kolaborasi dengan ahli gizi - Meningkatkan suplai untuk menentukan jumlah makanan yang sesuai kalori dan nutrisi yang kebutuhan dibutuhkan pasien. - Anjurkan pasien untuk - Meningkatkan daya meningkatkan protein dan tahan tubuh terhadap vitamin C penyakit - Yakinkan diet yang dimakan mengandung tinggi serat - Menghindari terjadinya untuk mencegah konstipasi konstipasi - Monitor jumlah nutrisi dan kandungan kalori - Nutrisi yang seimbang menghindari terjadinya - Berikan informasi tentang infeksi kebutuhan nutrisi - Meningkatkan pengetahuan pasien mengenai makanan yang dibutuhkan dirinya Nutrition Monitoring : - Monitor adanya penurunan berat badan - BB yang turun drastis mengidikasikan adanya - Monitor kulit kering dan proses infeksi perubahan pigmentasi - Kulit kering, turgor kulit - Monitor turgor kulit yang jelek, rambut yang - Monitor kekeringan, rambut mudah patah kusam, dan mudah patah mengidikasikan tanda - Monitor mual dan muntah mal nutrisi - Monitor pucat, kemerahan, - Mengurangi selera dan kekeringan jaringan makan konjungtiva - Mengetahui adanya - Monitor kalori dan intake tanda malnutrisi
nuntrisi - Mengetahui jumlah - Monitor makanan kesukaan nutrisi yang masuk ke - Catat adanya edema, dalam tubuh hiperemik, hipertonik papila - Tanda kekurangan lidah dan cavitas oral. protein/mal nutrisi
II. IMPLEMENTASI KEPERAWATANHari/tgl /jam Senin, 12/04/201 0 08.00 12.30 Dx 1,2,3 Implementasi/Respon Evaluasi Pukul 14.00 WIB Diagnosa 1 : S : Pasien mengeluh nyeri pada perut bawah pada luka operasi, bertambah untuk gerak O : Adanya nyeri tekan sekitar luka operasi, gerakan menghindari pemeriksaan daerah nyeri, pergerakan hati-hati saat terhadap nyeri saat tiduran, skala nyeri 7, TD =120/90 mmHg, HR = 76 x/menit A : Masalah nyeri akut teratasi sebagian Indikator Mengenali faktor penyebab Mengenali lamanya (onset) sakit (skala, intensitas, frekuensi dan tanda nyeri) Menggunakan metode non-analgetik untuk mengurangi nyeri Melaporkan bahwa nyeri berkurang dengan menggunakan manajemen nyeri Menyatakan rasa nyaman setelah nyeri berkurang Tanda vital dalam rentang normal Saat ini 4 3 Awal 3 3 Tujuan 5 5 Paraf
12.40
13.00
- Mencuci tangan sebelum tindakan keperawatan Respon : Tangan terbebas dari kuman 1 - Melakukan pengkajian nyeri secara komprehensif termasuk lokasi, karakteristik, durasi, frekuensi, kualitas dan faktor presipitasi Respon : skala nyeri 7, nyeri pada perut bawah pada luka operasi, bertambah untuk gerak atau bergeser 1,2,3, - Memonitor vital sign Respon : TD : 120/90 mmHg Nadi : 76 kali/mnt Suhu : 36, oC RR : 25x/mnt 1 - Mengatur posisi yang nyaman, telentang dengan satu bantal Respon : Pasien merasa lebih nyaman 1 - Menjelaskan tentang perawatan bedrest total untuk 24 jam pertama Respon : Pasien paham dengan penjelasan Perawat - Mengajarkan teknik non farmakologi dengan 1 menarik nafas dalam Respon : Pasien mampu redemonstrasikan dengan menarik nafas dalam 3 x dalam 1 periode 1,2
3 3
2 2
4 4
3 4
2 2
5 5
13.10
13.30
1
P : Lanjutkan intervensi : - Mengkaji luka operasi - Berikan analgetik ketorolac 3 x 30 mg sesuai instruksi dokter Respon : Balutan luka bersih dengan kassa steril - Ciptakan lingkungan ruangan yang nyaman terbalut hipavik, tidak terdapat rembesan darah, - Batasi pengunjung untuk kenyamanan pasien tidak terdapat stonsel. - Menjaga kebersihan alat linen dan hindari
2
lipatan linen di bawah badan pasien Respon : Linen bersih Pertahankan fiksasi pada daerah balon tekan di kaki dan pada luka insisi. Respon: masih terfiksasi dengan baik - Memantau respons pasien terhadap aktivitas perawatan Respon : Pasien tampak gelisah, kooperatif terhadap tindakan keperawatan - Memonitor intake dan output Respon :Pasien minum air putih 4-5 sdm, sejak operasi dan belum makan - mendengarkan bising usus
Diagnosa 2 S : Pasien mengatakan sakit di area operasi O : Darah menetes melalui drain, Tedapat luka operasi di bawah pusar diatas simpisis pubis, terbalut sepanjang 10 cm, luka operasi terbalut kassa steril dengan hipavic, tidak terdapat rembesan darah A : Masalah perdarahan Indikator Tidak terdapat perdarahan ulang dalam waktu 24-72 jamLuka sembuh kering, bebas pus, tidak meluas
13.40
1
Saat ini 2
Awal 2
Tujuan 5
2,3
2 4 4
2 4 3
5 5 5
3 13.40 1
- Menganjurkan keluarga untuk membantu pasiendalam menggerakan badannya (miring kanankiri) Respon : Keluarga pasien (istri dan anak pasien) paham dengan penjelasan perawat dan akan membantu kebutuhan suaminya - Menciptakan lingkungan yang nyaman dan membatasi pengunjung Respon : Pengunjung bergantian menjenguk - Mencuci tangan sesudah tindakan keperawatan Respon : Tangan terbebas dari kuman
Hb dalam batas normalTanda-tanda vital stabil
P : Lanjutkan intervensi - Infuse NaCl 30 tpm
13.50
1
14.00
1
Diagnosa 3 S : Pasien mengatakan belum makan O : Pasien terpasang Haes 30 tpm, irigasi NaCl 40 tpm A : Masalah Kekurangan nutrisi Saat No Indikator Awal ini 1. Intake zat gizi (nutrien) 2 2 2. Intake makanan dan cairan 3 3 3. Energi 3 3 4. Berat badan 3 3 5. Ukuran kebutuhan nutrisi 3 3 secara biokimia
Tujuan 5 5 5 4 4
P : Lanjutkan intervensi Selasa, 13/04/201 0 08.00 08.30 08.40 1,2,3 1,2,3 - Mencuci tangan sebelum tindakan keperawatan Respon : Tangan terbebas dari kuman - Memonitor keadaan pasien Respon : keadaan pasien sedang, kesadaran : compos mentis - Melakukan pengkajian nyeri secara komprehensif termasuk lokasi, karakteristik, durasi, frekuensi, kualitas dan faktor presipitasi Respon : skala nyeri 5, nyeri pada perut bawah pada luka operasi, bertambah untuk gerak. - mengkaji riwayat nutrisi dan makanan yang disukai pasien - Memonitor vital sign Respon : RR = 22 x/menit, Nadi = 83 x/menit, Suhu = 36,60 C, TD = 130/80 mmHg - Memberikan terapi obat ketorolac 30 mg Respon : Obat masuk per IV (selang infus), tidak terdapat reaksi alergi - Memberikan obat ceftriaxon 1 gr Respon : Obat masuk per IV (selang infus), tidak terdapat reaksi alergi - Memberikan obat radin 50 mg Respon : Obat masuk per IV (selang infus), tidak terdapat reaksi alergi - Memberikan obat kalnek 2A Respon : Obat masuk per IV (selang infus), tidak terdapat reaksi alergi Pertahankan fiksasi pada daerah balon tekan di kaki dan pada luka insisi. Respon: masih terfiksasi dengan baik - Memantau respons neurologis pasien terhadap aktivitas perawatan Pukul 14.00 WIB Diagnosa 1 : S : Pasien mengeluh nyeri pada perut bawah pada luka operasi, bertambah untuk gerak O: - Adanya nyeri tekan sekitar luka operasi, gerakan menghindari pemeriksaan daerah nyeri, pergerakan hati-hati saat terhadap nyeri saat tiduran, skala nyeri 5, TD =130/80 mmHg, HR = 83 x/menit A : Masalah nyeri akut teratasi sebagian Indikator Mengenali faktor penyebab Mengenali lamanya (onset) sakit (skala, intensitas, frekuensi dan tanda nyeri) Menggunakan metode non-analgetik untuk mengurangi nyeri Melaporkan bahwa nyeri berkurang dengan menggunakan manajemen nyeri Menyatakan rasa nyaman setelah nyeri berkurang Tanda vital dalam rentang normal Saat ini 5 5 Awal 3 3 Tujuan 5 5
1
3 09.00 1,2,3
1
4 4
2 2
4 4
3
4 4
2 2
5 5
2
09.30
2
P : Lanjutkan intervensi : - Berikan analgetik ketorolac 3 x 30 mg sesuai instruksi dokter - Ciptakan lingkungan ruangan yang nyaman - Batasi pengunjung untuk kenyamanan pasien - Anjurkan pasien untuk menggunakan teknik relaksasi nafas dalam untuk mengurangi nyeri
Respon : Pasien tampak tenang, kooperatif terhadap tindakan keperawatan 09.40 1 - Melatih pasien untuk duduk dan bersandar pada bantal Respon : Pasien mencoba duduk dengan bersadar dengan bantal - Menganjurkan pasien untuk latihan duduk dan makan minum sendiri Respon : Pasien mencoba duduk dan makan minum sendiri - Mengkaji luka operasi dan mengatur posisi kateter . drain 300cc Respon : Balutan luka bersih dengan kassa steril terbalut hipavik, tidak terdapat rembesan darah, tidak terdapat stosel, - Menjaga kebersihan alat linen dan hindari lipatan linen di bawah badan pasien Respon : Linen bersih - Memonitor intake dan output Respon :Pasien minum air putih 3-4 gelas, dan makan hanya 2 sdm, perut terasa sesek ketika makan. - mendengarkan suara bising usus - memberikan makanan sedikit dan frekuensi sering dalam porsi hangat - Menciptakan lingkungan yang nyaman, bersih dan membatasi pengunjung Respon : Pengunjung bergantian menjenguk - Mencuci tangan sesudah tindakan keperawatan Respon : Tangan terbebas dari kuman
09.40
1,2
Diagnosa 2 S : Pasien mengatakan sakit di area operasi O : Darah menetes melalui drain. volume 300cc Tedapat luka operasi di bawah pusar diatas simpisis pubis, terbalut sepanjang 10 cm, luka operasi terbalut kassa steril dengan hipavic, tidak terdapat rembesan darah A : Masalah perdarahan Indikator Tidak terdapat perdarahan ulang dalam waktu 24-72 jamLuka sembuh kering, bebas pus, tidak meluas
10.00
1
Saat ini 4
Awal 2
Tujuan 5
4 5 4
2 4 3
5 5 5
Hb dalam batas normalTanda-tanda vital stabil
10.30
3
3 3
P : Lanjutkan intervensi - Infuse NaCl 30 tpm - Irigasi NaCl 40 tpm
11.00
2,3
14.00
1,2,3
Diagnosa 3 S : Pasien mengatakan terasa sesak pada bagian perut setelah makan 2 sendok, takut BAB jika makan terlalu banyak O : Pasien terpasang kateter NaCl 30 tpm, irigasi NaCl 40 tpm A : Masalah Kekurangan nutrisi Saat Tujuan No Indikator Awal ini 1. Intake zat gizi (nutrien) 3 2 5 2. Intake makanan dan cairan 4 3 5 3. Energi 4 3 5
4. 5.
Berat badan Ukuran kebutuhan nutrisi secara biokimia
3 3
3 3
4 4
P : Lanjutkan intervensi Rabu 14-04-10 14.00 - Mencuci tangan sebelum tindakan keperawatan Respon : Tangan terbebas dari kuman 1,3 - Memonitor keadaan pasien Respon : keadaan pasien sedang, kesadaran : compos mentis 1,2 - Mengkaji keluhan pasien Respon : Pasien menyatakan daerah bekas operasi masih terasa nyeri, 1 - Melakukan pengkajian nyeri secara komprehensif termasuk lokasi, karakteristik, durasi, frekuensi, kualitas dan faktor presipitasi Respon : skala nyeri 3, nyeri pada perut bawah pada luka operasi, bertambah untuk gerak 1,2,3, - Memonitor vital sign Respon : RR = 24x/menit, Nadi = 70x/menit, Suhu = 36 0 C, TD = 120/80 mmHg 1 - Memposisikan pasien semi fowler Respon : Pasien merasa lebih nyaman 1,2,3, - Mengkaji luka operasi dan mengatur posisi kateter Respon : Balutan luka bersih dengan kassa steril terbalut hipavik, tidak terdapat rembesan darah, tidak terdapat stosel 3 - Memonitor intake dan output Respon :Pasien minum air putih 3-4 gelas, dan makan porsi sedang 6 sdm 1,3 - Menganjurkan pasien untuk makan makanan sedikit tetapi sering dan makanan masih hangat Respon : Pasien akan mencoba makan sedikit 1,2,3 Pukul 21.00 WIB Diagnosa 1 : S : Pasien mengeluh nyeri pada perut bawah pada luka operasi sudah mereda. O: - Adanya nyeri tekan sekitar luka operasi, gerakan menghindari pemeriksaan daerah nyeri, pergerakan hati-hati saat terhadap nyeri saat tiduran, skala nyeri 3, TD =120/80 mmHg, HR = 70 x/menit A : Masalah nyeri akut teratasi sebagian Indikator Mengenali faktor penyebab Mengenali lamanya (onset) sakit (skala, intensitas, frekuensi dan tanda nyeri) Menggunakan metode non-analgetik untuk mengurangi nyeri Melaporkan bahwa nyeri berkurang dengan menggunakan manajemen nyeri Menyatakan rasa nyaman setelah nyeri berkurang Tanda vital dalam rentang normal Saat ini 5 5 Awal 3 3 Tujuan 5 5
14.15
14.20
14.25
14.40 14.45
4 4
2 2
4 4
5 5
2 2
5 5
14.50
14.55
P : Lanjutkan intervensi : - Berikan analgetik ketorolac 3 x 30 mg sesuai instruksi dokter - Ciptakan lingkungan ruangan yang nyaman
15.00
1
tetepi sering - Menciptakan lingkungan yang nyaman dan membatasi pengunjung Respon : Pengunjung bergantian menjenguk
- Batasi pengunjung untuk kenyamanan pasien - Anjurkan pasien untuk menggunakan teknik relaksasi nafas dalam untuk mengurangi nyeri
17.00
1
3
Diagnosa 2 - Memberikan terapi obat ketorolac 30 mg S : Pasien mengatakan sakit di area operasi berkurang Respon : Obat masuk per IV (selang infus), tidak O : Darah menetes melalui drain. volume 400cc terdapat reaksi alergi Tedapat luka operasi di bawah pusar diatas simpisis pubis, terbalut - Memberikan obat ceftriaxon 1 gr sepanjang 10 cm, luka operasi terbalut kassa steril dengan hipavic, Respon : Obat masuk per IV (selang infus), tidak tidak terdapat rembesan darah terdapat reaksi alergi - Memberikan obat radin 50 mg A : Masalah perdarahan Respon : Obat masuk per IV (selang infus), tidak Tujuan Saat Indikator Awal terdapat reaksi alergi ini - Memberikan obat kalnek 1A Tidak terdapat perdarahan ulang dalam 5 2 5 Respon : Obat masuk per IV (selang infus), tidak waktu 24-72 jam terdapat reaksi alergi - Memantau respons neurologis pasien terhadap Luka sembuh kering, bebas pus, tidak 5 2 5 aktivitas perawatan meluas Respon : Pasien tampak tenang, kooperatif Hb dalam batas normal 5 4 5 terhadap tindakan keperawatan. - Mencuci tangan sesudah tindakan keperawatan Respon : Tangan terbebas dari kuman.Tanda-tanda vital stabil
17.30
1,2,3
5
3
5
P : Lanjutkan intervensi - Infuse NaCl 30 tpm - Irigasi NaCl 40 tpm Diagnosa 3 S : Pasien mengatakan sudah menghabiskan porsi makan O : Pasien terpasang kateter NaCl 30 tpm, irigasi NaCl 40 tpm A : Masalah Kekurangan nutrisi Saat Tujuan No Indikator Awal ini 1. Intake zat gizi (nutrien) 4 2 5 2. Intake makanan dan cairan 5 3 5
3. 4. 5.
Energi Berat badan Ukuran kebutuhan nutrisi secara biokimia
5 4 4
3 3 3
5 4 4
P : Lanjutkan intervensi
IV. EVALUASIHari/tgl/jam Senin, 12 April 2010 14.00 No.Dx 1. EVALUASI Pukul 14.00 WIB Diagnosa 1 : S : Pasien mengeluh nyeri pada perut bawah pada luka operasi, bertambah untuk gerak O : Adanya nyeri tekan sekitar luka operasi, gerakan menghindari pemeriksaan daerah nyeri, pergerakan hati-hati saat terhadap nyeri saat tiduran, skala nyeri 7, TD =120/90 mmHg, HR = 76 x/menit A : Masalah nyeri akut teratasi sebagian Indikator Mengenali faktor penyebab Mengenali lamanya (onset) sakit (skala, intensitas, frekuensi dan tanda nyeri) Menggunakan metode non-analgetik untuk mengurangi nyeri Melaporkan bahwa nyeri berkurang dengan menggunakan manajemen nyeri Menyatakan rasa nyaman setelah nyeri berkurang Tanda vital dalam rentang normal Saat ini 4 3 Awal 3 3 Tujuan 5 5 Paraf
3 3
2 2
4 4
3 4
2 2
5 5
P : Lanjutkan intervensi : - Berikan analgetik ketorolac 3 x 30 mg sesuai instruksi dokter - Ciptakan lingkungan ruangan yang nyaman - Batasi pengunjung untuk kenyamanan pasien
2.
Diagnosa 2 S : Pasien mengatakan sakit di area operasi O : Darah menetes melalui drain, Tedapat luka operasi di bawah pusar diatas simpisis pubis, terbalut sepanjang 10 cm, luka operasi terbalut kassa steril dengan hipavic, tidak terdapat rembesan darah A : Masalah perdarahan Indikator Tidak terdapat perdarahan ulang dalam waktu 24-72 jamLuka sembuh kering, bebas pus, tidak meluas
Saat ini 2
Awal 2
Tujuan 5
2 4 4
2 4 3
5 5 5
Hb dalam batas normalTanda-tanda vital stabil
P : Lanjutkan intervensi - Infuse NaCl 30 tpm 3.
Diagnosa 3 S : Pasien mengatakan belum makan O : Pasien terpasang Haes 30 tpm, irigasi NaCl 40 tpm A : Masalah Kekurangan nutrisi Saat No Indikator Awal ini 1. Intake zat gizi (nutrien) 2 2 2. Intake makanan dan cairan 3 3 3. Energi 3 3 4. Berat badan 3 3 5. Ukuran kebutuhan nutrisi 3 3 secara biokimia
Tujuan 5 5 5 4 4
P : Lanjutkan intervensi
Selasa, 13 April 2010 14.00
1.
Pukul 14.00 WIB Diagnosa 1 : S : Pasien mengeluh nyeri pada perut bawah pada luka operasi, bertambah untuk gerak O: - Adanya nyeri tekan sekitar luka operasi, gerakan menghindari pemeriksaan daerah nyeri, pergerakan hati-hati saat terhadap nyeri saat tiduran, skala nyeri 5, TD =130/80 mmHg, HR = 83 x/menit A : Masalah nyeri akut teratasi sebagian Indikator Mengenali faktor penyebab Mengenali lamanya (onset) sakit (skala, intensitas, frekuensi dan tanda nyeri) Menggunakan metode non-analgetik untuk mengurangi nyeri Melaporkan bahwa nyeri berkurang dengan menggunakan manajemen nyeri Menyatakan rasa nyaman setelah nyeri berkurang Tanda vital dalam rentang normal Saat ini 5 5 Awal 3 3 Tujuan 5 5
4 4
2 2
4 4
4 4
2 2
5 5
P : Lanjutkan intervensi : - Berikan analgetik ketorolac 3 x 30 mg sesuai instruksi dokter - Ciptakan lingkungan ruangan yang nyaman - Batasi pengunjung untuk kenyamanan pasien
- Anjurkan pasien untuk menggunakan teknik relaksasi nafas dalam untuk mengurangi nyeri 2. Diagnosa 2 S : Pasien mengatakan sakit di area operasi O : Darah menetes melalui drain. volume 300cc Tedapat luka operasi di bawah pusar diatas simpisis pubis, terbalut sepanjang 10 cm, luka operasi terbalut kassa steril dengan hipavic, tidak terdapat rembesan darah A : Masalah PK: Perdarahan Indikator Tidak terdapat perdarahan ulang dalam waktu 24-72 jamLuka sembuh kering, bebas pus, tidak meluas
Saat ini 4
Awal 2
Tujuan 5
4 5 4
2 4 3
5 5 5
Hb dalam batas normalTanda-tanda vital stabil
P : Lanjutkan intervensi - Infuse NaCl 30 tpm - Irigasi NaCl 40 tpm 3.
Diagnosa 3 S : Pasien mengatakan terasa sesak pada bagian perut setelah makan 2 sendok, takut BAB jika makan terlalu banyak O : Pasien terpasang kateter NaCl 30 tpm, irigasi NaCl 40 tpm A : Masalah Kekurangan nutrisi Saat Tujuan No Indikator Awal ini 1. Intake zat gizi (nutrien) 3 2 5
2. 3. 4. 5.
Intake makanan dan cairan Energi Berat badan Ukuran kebutuhan nutrisi secara biokimia
4 4 3 3
3 3 3 3
5 5 4 4
P : Lanjutkan intervensi Rabu, 14 April 2010 21.00 1. Pukul 21.00 WIB Diagnosa 1 : S : Pasien mengeluh nyeri pada perut bawah pada luka operasi sudah mereda. O: - Adanya nyeri tekan sekitar luka operasi, gerakan menghindari pemeriksaan daerah nyeri, pergerakan hati-hati saat terhadap nyeri saat tiduran, skala nyeri 3, TD =120/80 mmHg, HR = 70 x/menit A : Masalah nyeri akut teratasi sebagian Indikator Mengenali faktor penyebab Mengenali lamanya (onset) sakit (skala, intensitas, frekuensi dan tanda nyeri) Menggunakan metode non-analgetik untuk mengurangi nyeri Melaporkan bahwa nyeri berkurang dengan menggunakan manajemen nyeri Menyatakan rasa nyaman setelah nyeri berkurang Tanda vital dalam rentang normal Saat ini 5 5 Awal 3 3 Tujuan 5 5
4 4
2 2
4 4
5 5
2 2
5 5
P : Lanjutkan intervensi : - Berikan analgetik ketorolac 3 x 30 mg sesuai instruksi dokter
- Ciptakan lingkungan ruangan yang nyaman - Batasi pengunjung untuk kenyamanan pasien - Anjurkan pasien untuk menggunakan teknik relaksasi nafas dalam untuk mengurangi nyeri 2. Diagnosa 2 S : Pasien mengatakan sakit di area operasi berkurang O : Darah menetes melalui drain. volume 400cc Tedapat luka operasi di bawah pusar diatas simpisis pubis, terbalut sepanjang 10 cm, luka operasi terbalut kassa steril dengan hipavic, tidak terdapat rembesan darah A : Masalah perdarahan Indikator Tidak terdapat perdarahan ulang dalam waktu 24-72 jamLuka sembuh kering, bebas pus, tidak meluas
Saat ini 5
Awal 2
Tujuan 5
5 5 5
2 4 3
5 5 5
Hb dalam batas normalTanda-tanda vital stabil
P : Lanjutkan intervensi - Infuse NaCl 30 tpm - Irigasi NaCl 40 tpm 3.
Diagnosa 3 S : Pasien mengatakan sudah menghabiskan porsi makan O : Pasien terpasang kateter NaCl 30 tpm, irigasi NaCl 40 tpm A : Masalah Kekurangan nutrisi Saat Tujuan No Indikator Awal ini
1. 2. 3. 4. 5.
Intake zat gizi (nutrien) Intake makanan dan cairan Energi Berat badan Ukuran kebutuhan nutrisi secara biokimia
4 5 5 4 4
2 3 3 3 3
5 5 5 4 4
P : Lanjutkan intervensi