Windhu Lbm 2 Git
-
Upload
intaniafku -
Category
Documents
-
view
94 -
download
18
description
Transcript of Windhu Lbm 2 Git

STEP 1
Hiperperistaltik : gerakan yang ada di dalam perut yang berlebihan pada saluran cerna
Hipertimpani : bunyi yg ada udara yang berlebihan di dalam perut
STEP 2
1. Anatomi dan fisiologi dari saluran cenra bagian atas ?Saluran cerna atas :
Cavum oris : a. Vestibulum oris : bagian di antara bibir dan pipib. Cavitas oris propria :
Orofaring Laringofaring Oesofagus : Gaster/ventriculus duodenum
2. Mengapa perut merasa mual muntah tiap kali makan ?Makanan masuk ke lambung (luka) medula oblongata ke nervus vagus merangsang lambung (merasa mual dan muntah)
3. Mengapa pasien mengeluh nyeri ulu hati dengan rasa terbakar ?1. Mual : duodenum naik ke lambung2. Nyeri : orang yg mengkonsumsi obat obatan, atau bakteri
helikobacter pylori masuk ke tubuh klo makan/ minum terinfeksi
4. Mengapa perut terasa sebah dan sering bersendawa ?Kembung/sebah : bakteri berkembang biak di usus halus seharusnya di usus besar meningkatkan haris produksi gas berlebihan kembungSendawa : saaat bernafas udara masuk sampai laring/ trakea karena sfingter laringo eosfagus terbuka dan udara banyak masuk banyak gas sendawa
#bakteri yg patogen di mana ?#lapar nyeri, makan nyeri tukak lambungnya di mana ?

5. Apa hubungan pasien mengkonsumsi obat sakit rematik ?Orang orang rematik obatnya NSAID : menyebabkan tukak lambung
NSAID ( non steroid anti infalamation drug) : cara kerja mengiritasi epitelium lambung secara langsung dan menghambat sintesis prostaglandin (melindungi mukosa lambung) menyebabkan tukak lambung
6. Bagaimana patofisiologi dari ulkus peptikum ?Sekresi asam lambung yang berlebihan di dapat asam HCL bebas terdapat pada bagian bawah oesofagus, lambung dan duodenum bagian atas (frist portion : bulbus) = masih menerima asam lambung
Pada pars duodeni asam empedu dan cairan pankreas dapat menetralisir asam lambung tidak pernah menderita tukak
7. Faktor resiko dan etiologi dari scenario ?Etiologi :
ulkus terjadi jika mekanisme pertahanan yang melindungi lambung/ duodenum dari asam lambung menurun, perubahan jumlah lendir yang di hasilkan
sekresi asam lambung berlebihan penghasil asam yang tinggi penghasil asam yang rendah bakteri H. Pylori : bisa mempengaruhi pertahanan
normal terhadap asam lambung/ racun yang berperan pada pembentukan ulkusfaktor resiko :
diet dan lingkungan psikologi : stres
faktor independent ; usia > 60 th
faktor pendukung : NSAID dosis tinggiFR lain : merokok dan alkohol
8. Manifestasi klinis dari scenario ? Nyeri : erosi obat rematik tukak lambung Pirosis / nyeri ulu hati : obat NSID menyebabkan
tingginya asam lambung Mual muntah : erosi (lambung luka) , makanan
masuk, mual muntah Perdarahan : lambungnya luka
9. Pemeriksaan penunjang dan pemeriksaan fisik dari scenario ?Px radiologi : di temukan lesi creater/kawah dengan batas tegas di sertai lipatan yang teratur keluar dari pinggir tukak

Px sitologi brushing dengan biopsi endoskopi : di ambil dari p10. Bagaimana proses sekresi asam lambung ?
a. Fase sefalik : makanan memuli refleks perangsangan sekresi getah lambung melalui perangsangan nervus vagus : bau, cita rasaMengeluarkan hcl
b. Fase lokal : isi lambung kontak dengan dengan lambung bagian bawahTerjadi distensi, lambung ngeluarin gastrin. Sel parietal ngeluarin asam lambung
c. Fase intestinal : cyme masuk ke duodenum, meraangsang pelepasan gastrin, karena berlebihan ada yang mengihinbisi
d. Fase gastil : makanan masuk ke lambung11. Bagaimana proses fisiologis pertahanan esofagus dari asam
lambung ?Esofagus :1. Tepi bawah cartilago kroidea2. Belakang bifurcartio trakhea3. Di atas dan di dalam hiatus esofagus
Mendorong dan meneruskan makanan : kontraksi dari ototnya
Refluks eastroesofageal : perbersihan volume, pembersihan ph, pertahanan mukosa esofagus.
12. Jelaskan dispepsia menurut konsensus terbaru ?Dispepsia Definisi : rasa tidak nyaman yang berasal dari abdomen bagian atasGejala : rasa terbakar di epigastrium, mual muntah di saluran bag. AtasDisfungsional : gejalan dan keluhan berlangsung berturut turut selama 3 bulanPatofisiologi :Ulkus peptikum : dii sebaabkan oleh bakteri H. PyloriDispepsia fungsional : stres, gaya hidup, ada riwayat infeksi GIT dahuluDispepsia : organik ulkus gaastre, keganasan , fungsional nyeri epigastrium, mengacu kriteria di roma III , terbagi menjadi 2 sub group :1. Epigastritik prosprandial syndrome2. Fungsional prosprandial syndrome
13. Jelaskan mekanisme dispensif dan agresif gaster ?14. Apa diagnosis dan di agnosis banding dari skenario ?15. Jelaskan proses healign pada ulkus peptikum ?

16. Komplikasi dari scenario ?17. Penatalaksanaan dari skenario ?
STEP 31. Anatomi dan fisiologi dari saluran cenra bagian atas ?
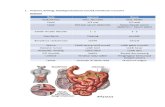
ANATOMI
Lambung terletak oblik dari kiri ke kanan menyilang di abdomen atas tepat di daerah
epigastrik, di bawah diafragma dan di depan pankreas. Dalam keadaan kosong, lambung
menyerupai tabung bentuk J, dan bila penuh, berbentuk seperti buah pir raksasa. Kapasitas
normal lambung adalah 1 samapi 2 L (Prince, 2005). Secara anatomis lambung terdiri atas
empat bagian, yaitu: cardia, fundus, bodyatau corpus, dan pylorus. Adapun secara histologis,
lambung terdiri atas beberapa lapisan, yaitu: mukosa, submukosa, muskularis mukosa, dan
serosa. Lambung berhubungan dengan usofagus melalui orifisium atau kardia dan dengan
duodenummelalui orifisium pilorik (Ganong, 2001).
Mukosa lambung mengandung banyak kelenjar dalam. Di daerah pilorus dan kardia,
kelenjar menyekresikan mukus. Di korpus lambung, termasuk fundus, kelenjar mengandung
sel parietal (oksintik), yang menyekresikan asam hidroklorida dan faktor intrinsik, dan chief
cell (sel zimogen, sel peptik), yang mensekresikan pepsinogen. Sekresi-sekresi ini bercampur
dengan mukus yang disekresikan oleh sel-sel di leher kelenjar. Beberapa kelenjar bermuara
keruang bersamaan (gastric pit) yang kemudian terbuka kepermukaan mukosa. Mukus juga
disekresikan bersama HCO3- oleh sel-sel mukus di permukaan epitel antara kelenjar-
kelenjar(Ganong, 2001).
Persarafan lambung sepenuhnya berasal dari sistem saraf otonom. Suplai saraf
parasimpatis untuk lambung dan duodenum dihantarkan ke dan dari abdomen melalui saraf
vagus. Persarafan simpatis melalui saraf splanchnicus major dan ganglia seliaka. Serabut-
serabut aferen menghantarkan impuls nyeri yang dirangsang oleh peregangan, kontraksi otot,
serta peradangan, dan dirasakan di daerah epigastrium abdomen. Serabut-serabut eferen
simpatis menghambat motilitas dan sekresi lambung. Pleksus saraf mienterikus (auerbach)
dansubmukosa (meissner) membentuk persarafan intrinsik dinding lambung dan
mengoordinasi aktivitas motorik dan sekresi mukosa lambung (Prince, 2005).
Seluruh suplai darah di lambung dan pankreas (serta hati, empedu, dan limpa) terutama
berasal dari arteri siliaka atau trunkus seliakus, yang mempercabangkan cabang-cabang yang
menyuplai kurvatura minor dan mayor. Dua cabang arteri yang penting dalam klinis

adalah arteria gastroduodenalis danarteria pankreatikoduodenalis (retroduodenalis) yang
berjalan sepanjang bulbus posterior duodenum (Prince, 2005).

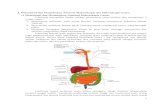
LAMBUNG/GASTER/STOMACH/VENTRICULUS
Terletak di regio hipokondrium dextra, di bawah iga-iga bagian bawah. Gaster berbentuk huruf J dan mempunyai 2 lubang yaitu ostium cardiacum dan ostium pyloricum, 2 curvatura yaitu curvatura mayor dan curvatura minor, ada 2 permukaan yaitu permukaan anterior dan posterior.Bagian gaster:
Ostium cardiacum Fundus Corpus Anthrum pyloricum Ostium pyloricum Curvatura Minor Curvatura Mayor Membran mucosa gaster Dinding otot gaster

Batas gaster:Anterior :
dinding anterior abdomen arcus costa sinistra pleura dan paru kiri diaphragma lobus kiri hati
Posterior :
bursa omentalis diaphragma limpa kelenjar suprarenal kiri pancreas

mesocolon transversum dan colon transversum
FISIOLOGI
Lambung merupakan bagian dari saluran pencernaan yang berbentuk seperti kantung,
dapat berdilatasi, dan berfungsi mencerna makanan dibantu oleh asam klorida (HCl) dan
enzim-enzim seperti pepsin, renin, dan lipase. Lambung memiliki dua fungsi utama, yaitu
fungsi pencernaan dan fungsi motorik. Sebagai fungsi pencernaan dan sekresi, yaitu
pencernaan protein oleh pepsin dan HCl, sintesis dan pelepasan gastrin yang dipengaruhi oleh
protein yang dimakan, sekresi mukus yang membentuk selubung dan melindungi lambung
serta sebagai pelumas sehingga makanan lebih mudah diangkut, sekresi bikarbonat bersama
dengan sekresi gel mukus yang berperan sebagai barier dari asam lumen dan pepsin.Fungsi
motorik lambung terdiri atas penyimpanan makanan sampai makanan dapat diproses dalam
duodenum, pencampuran makanan dengan asam lambung, hingga membentuk suatu kimus,

dan pengosongan makanan dari lambung ke dalam usus dengan kecepatan yang sesuai untuk
pencernaan dan absorbsi dalam usus halus (Prince, 2005).
Lambung akan mensekresikan asam klorida (HCl) atau asam lambung dan enzim untuk
mencerna makanan. Lambung memiliki motilitas khusus untuk gerakan pencampuran
makanan yang dicerna dan cairan lambung, untuk membentuk cairan padat yang dinamakan
kimus kemudian dikosongkan ke duodenum. Sel-sel lambung setiap hari mensekresikan
sekitar 2500 ml cairan lambung yang mengandung berbagai zat, diantaranya adalah HCl dan
pepsinogen. HCl membunuh sebagian besar bakteri yang masuk, membantu pencernaan
protein, menghasilkan pH yang diperlukan pepsin untuk mencerna protein, serta merangsang
empedu dan cairan pankreas. Asam lambung cukup pekat untuk menyebabkan kerusakan
jaringan, tetapi pada orang normal mukosa lambung tidak mengalami iritasi atau tercerna
karena sebagian cairan lambung mengandung mukus, yang merupakan faktor perlindungan
lambung (Ganong, 2001).
Sekresi asam lambung dipengaruhi oleh kerja saraf dan hormon. Sistem saraf yang
bekerja yatu saraf pusat dan saraf otonom, yakni saraf simpatis dan parasimpatis. Adapun
hormon yang bekerja antara lain adalah hormon gastrin, asetilkolin, dan histamin.
faktor-faktor agresif (asam klorida/asam lambung dan pepsin) dengan faktor pertahanan
mukosa.
Asam lambung dan Pepsin
Sekresi asam lambung dan pepsin akan berpotensi merusak dinding mukosa. Asam
lambung (HCl) disekresikan oleh sel-sel parietal yang mengandung resptor histamin, gastrin
dan asetilkolin
Sekresi lambung terjadi pada 3 fase yang serupa :
a. Sefalik
Fase pertama ini dimulai dengan rangsangan seperti pandangan, bau atau rasa makanan
yang bekerja pada reseptor kortikal serebral yang pada gilirannya merangsang saraf
vagal. Intinya, makanan yang tidak menimbulkan nafsu makan menimbulkan sedikit
efek pada sekresi lambung. Inilah yang menyebabkan makanan sering secara
konvensional diberikan pada pasien dengan ulkus peptikum. Saat ini banyak ahli
gastroenterology menyetujui bahwa diet saring mempunyai efek signifikan pada
keasaman lambung atau penyembuhan ulkus. Namun, aktivitas vagal berlebihan selama
malam hari saat lambung kosong adalah iritan yang signifikan.
b. Fase lambung

Pada fase ini asam lambung dilepaskan sebagai akibat dari rangsangan kimiawi dan
mekanis terhadap reseptor dibanding lambung. Refleks vagal menyebabkan sekresi
asam sebagai respon terhadap distensi lambung oleh makanan.
c. Fase usus
Makanan dalam usus halus menyebabkan pelepasan hormon (dianggap menjadi gastrin)
yang pada waktunya akan merangsang sekresi asam lambung. Pada manusia, sekresi
lambung adalah campuran mukokolisakarida dan mukoprotein yang disekresikan secara
kontinyu melalui kelenjar mukosa. Mucus ini mengabsorpsi pepsin dan melindungi
mukosa terhadap asam. Asam hidroklorida disekresikan secara kontinyu, tetapi sekresi
meningkat karena mekanisme neurogenik dan hormonal yang dimulai dari rangsangan
lambung dan usus. Bila asam hidroklorida tidak dibuffer dan tidak dinetralisasi dan bila
lapisan luar mukosa tidak memberikan perlindungan asam hidroklorida bersama dengan
pepsin akan merusak lambung. Asam hidroklorida kontak hanya dengan sebagian kecil
permukaan lambung. Kemudian menyebar ke dalamnya dengan lambat. Mukosa yang
tidak dapat dimasuki disebut barier mukosa lambung. Barier ini adalah pertahanan
untama lambung terhadap pencernaan yang dilakukan oleh sekresi lambung itu sendiri.
Factor lain yang mempengaruhi pertahanan adalah suplai darah, keseimbangan asam
basa, integritas sel mukosa, dan regenerasi epitel.
Sekresi asam dinyatakan dalam berbagai istilah diantaranya:
1. Output asam basal/ basal acid output (BAO) yaitu jumlah asam yang dikeluarkan
dalam kondisi basal atau puasa.
2. Maximal acid output (MAO) yaitu jumlah maksimum asam lambung yang
disekresikan setelah adanya stimulasi, atau sebagai respon adanya makanan.
Sekresi asam basal, maksimal dan akibat adanya stimulasi makanan bervariasi pada tiap-tiap
individu tergantung pada waktu, kondisi psikologis seseorang, usia, jenis kelamin, dan status
kesehatannya. BAO mengikuti ritme circadian, dimana sekresi asam lambung tertinggi
terjadi pada malam hari dan terendah pada pagi hari. Peningkatan rasio BAO:MAO
menunjukan adanya hipersekresi basal seperti yang terjadi pada pasien ZES.
Pepsinogen merupakan prekursor pepsin yang disekresikan oleh sel chief yang berada pada
fundus lambung. Pepsin dapat diaktifkan oleh kondisi PH yang asam (PH optimalnya 1,8-
3,5). Inaktivasi reversibel terjadi pada PH 4 dan irreversibel pada PH 7. Pepsin memainkan
peranana penting dalam aktivitas proteolitik yang mengakibatkan terjadinya ulkus.

2. Mengapa perut merasa mual muntah tiap kali makan ?

Lauralee SherwoodDepartment of Physiology and PharmacologySchool of Medicine West Virginia University
3. Mengapa pasien mengeluh nyeri ulu hati dengan rasa terbakar ?
Nyeri ulu hati terjadi karena kandungan asam lambung dan duodenum
meningkat menimbulkan erosi dan merangsang ujung saraf yang terpajan.
Nyeri dengan ulkus mengeluh nyeri tumpul, seperti tertusuk atau sensasi
terbakar di epigastrium tengah atau di punggung. Teori lain menunjukkan
adanya kontak antara lesi (ulkus) dan asam merangsang mekanisme lokal
yang memulai kontraksi otot halus disekitarnya.
Nyeri bisa hilang setelah makan, karena makanan menetralisir asam atau
dengan menggunakan alkali, namun bila lambung kosong, nyeri kembali
timbul. Aktivitas makan merupakan salah satu cara menentukan letak ulkus
(di lambung atau di duodenum). Apabila setelah makan, nyeri menghilang
mungkin letak ulkus di lambung, jika tidak hilang, dimungkinkan letaknya di
duodenum (tapi cara ini tidak bisa digunakan sebagai patokan).
Pirosis (nyeri ulu hati), merupakan sensasi luka bakar pada oesophagus dan
lambung yang naik ke mulut, kadang disertai eruksitasi (sendawa) asam.
Eruksitasi bisa terjadi saat lambung kosong.
Sumber : Buku Ajar Ilmu Penyakit Dalam Jilid I Edisi IV. 2007. Jakarta :
Pusat Penerbitan Departemen Ilmu Penyakit Dalam FKUI
Yang menyebabkan hipersekresi asam lambung ?
lambung infeksi akibat salahnya asupan makanan yang masuk ke
lambung,makanan terlalu berat dicerna dan di serap oleh lambung,

atau kurang asupan makanan yang bergizi sehingga kerja lambung
melemah
4. Mengapa perut terasa sebah dan sering bersendawa ?
Lauralee SherwoodDepartment of Physiology and PharmacologySchool of Medicine West Virginia University
SENDAWAProses Terjadinya Sendawa
Sendawa membutuhkan koordinasi dari beberapa aktifitas berikut ini: Turunnya otot diafragma, sehingga meningkatkan tekanan abdominal dan menurunkan tekanan di dada.Perubahan tekanan ini membuat udara mengalir dari abdomen ke kerongkongan .Terbukanya katup esofagus bagian bawah, sehingga udara dapat lewat dari perut menuju ke kerongkongan.Menutupnya laring, sehingga cairan atau makanan yang mungkin kembali bersama dengan udara dari perut tidak akan masuk ke paru-paru.Menutupnya laring juga akan melemaskan katup esofagus bagian atas sehingga udara bisa lewat lebih mudah dari kerongkongan ke dalam tenggorokan.
Silverthorn, Dee Unglaub. Human Physiology: An Integrated Approach.USA: Prentice Hall
Memang pada saat kita lagi haus mungkin kita ingin mengosumsi minuman yangmenyegarkan, salah satunya minuman bersoda apalagi sesudah berolahraga. Tapi biasanyaorang akan bersendawa setelah mengonsumsi minuman bersoda. Bersendawa merupakansalah satu mekanisme tubuh untuk mengeluarkan kelebihan gas dalam sistem pencernaan.Beberapa minuman terutama yang berkarbonasi seperti soda mengandung gas karbondioksida.
Gelembung udara ini sebenarnya sudah digabungkan ke dalam air selama proses produksi, tapi tetap saja masih ada karbon dioksida yang tidak ikut tergabung.Semakin banyak soda yang diminum maka akan lebih banyak pula gelembung karbondioksida yang masuk ke sistem pencernaan. Jika seseorang minum soda dengan cepat, maka jumlah udara yang ikut tertelan akan semakin meningkat sehingga jumlah gas yang masuk kedalam tubuh akan lebih banyak dan menimbulkan rasa sakit atau kembung di perut.Terkadang gelembung udara yang tertelah cukup besar sehingga menimbulkan rasaketidaknyamanan di kerongkongan, serta tekanan dari gelembung udara yang masuk juga bisa terasa di dada atau perut.
5. Apa hubungan pasien mengkonsumsi obat sakit rematik ?

Pemakaian obat penghilang nyeri secara terus menerus. Obat analgesik anti inflamasi nonsteroid (AINS) seperti antalgin, asam mefenamat, aspirin, ibuprofen dan naproxen dapat menyebabkan peradangan pada lambung dengan cara mengurangi prostaglandin yang bertugas melindungi dinding lambung.Golongan obat ini menghambat enzim siklooksigenase sehingga konversi asam arakidonat menjadi PGE2 terganggu, dimana di mukosa lambung PGE2 merupakan sitoprotektif dari lambung.
Farmakologi dan Terapi FK UI Edisi 5
6. Bagaimana patofisiologi dari ulkus peptikum ?Ulkus peptikum terjadi pada mukosa gastroduodenal karena jaringan ini tidak
dapat menahan kerja asam lambung pencernaan (asam hidrochlorida dan pepsin). Erosi
yang terjadi berkaitan dengan peningkatan konsentrasi dan kerja asam peptin, atau
berkenaan dengan penurunan pertahanan normal dari mukosa.
1. Peningkatan Konsentrasi atau Sekresi Lambung dan Kerja Asam Peptin
Sekresi lambung terjadi pada 3 fase yang serupa :
d. Sefalik
Fase pertama ini dimulai dengan rangsangan seperti pandangan, bau atau
rasa makanan yang bekerja pada reseptor kortikal serebral yang pada gilirannya
merangsang saraf vagal. Intinya, makanan yang tidak menimbulkan nafsu makan
menimbulkan sedikit efek pada sekresi lambung. Inilah yang menyebabkan
makanan sering secara konvensional diberikan pada pasien dengan ulkus
peptikum. Saat ini banyak ahli gastroenterology menyetujui bahwa diet saring
mempunyai efek signifikan pada keasaman lambung atau penyembuhan ulkus.
Namun, aktivitas vagal berlebihan selama malam hari saat lambung kosong
adalah iritan yang signifikan.
e. Fase lambung

Pada fase ini asam lambung dilepaskan sebagai akibat dari rangsangan
kimiawi dan mekanis terhadap reseptor dibanding lambung. Refleks vagal
menyebabkan sekresi asam sebagai respon terhadap distensi lambung oleh
makanan.
f. Fase usus
Makanan dalam usus halus menyebabkan pelepasan hormon (dianggap
menjadi gastrin) yang pada waktunya akan merangsang sekresi asam lambung.
Pada manusia, sekresi lambung adalah campuran mukokolisakarida dan
mukoprotein yang disekresikan secara kontinyu melalui kelenjar mukosa. Mucus
ini mengabsorpsi pepsin dan melindungi mukosa terhadap asam. Asam
hidroklorida disekresikan secara kontinyu, tetapi sekresi meningkat karena
mekanisme neurogenik dan hormonal yang dimulai dari rangsangan lambung dan
usus. Bila asam hidroklorida tidak dibuffer dan tidak dinetralisasi dan bila lapisan
luar mukosa tidak memberikan perlindungan asam hidroklorida bersama dengan
pepsin akan merusak lambung. Asam hidroklorida kontak hanya dengan sebagian
kecil permukaan lambung. Kemudian menyebar ke dalamnya dengan lambat.
Mukosa yang tidak dapat dimasuki disebut barier mukosa lambung. Barier ini
adalah pertahanan untama lambung terhadap pencernaan yang dilakukan oleh
sekresi lambung itu sendiri. Factor lain yang mempengaruhi pertahanan adalah
suplai darah, keseimbangan asam basa, integritas sel mukosa, dan regenerasi
epitel. Oleh karena itu, seseorang mungkin mengalami ulkus peptikum karena
satu dari dua factor ini : 1. hipersekresi asam pepsin
2. Kelemahan Barier Mukosa Lambung
Apapun yang menurunkan yang mukosa lambung atau yang merusak mukosa
lambung adalah ulserogenik, salisilat dan obat antiinflamasi non steroid lain, alcohol,
dan obat antiinflamasi masuk dalam kategori ini.Sindrom Zollinger-Ellison
(gastrinoma) dicurigai bila pasien datang dengan ulkus peptikum berat atau ulkus
yang tidak sembuh dengan terapi medis standar. Sindrom ini diidentifikasi melalui
temuan berikut : hipersekresi getah lambung, ulkus duodenal, dan gastrinoma(tumor
sel istel) dalam pancreas. 90% tumor ditemukan dalam gastric triangle yang
mengenai kista dan duktus koledokus, bagian kedua dan tiga dari duodenum, dan
leher korpus pancreas. Kira-kira ⅓ dari gastrinoma adalah ganas(maligna).

Diare dan stiatore(lemak yang tidak diserap dalam feces)dapat ditemui. Pasien
ini dapat mengalami adenoma paratiroid koeksisten atau hyperplasia, dan karenanya
dapat menunjukkan tanda hiperkalsemia. Keluhan pasien paling utama adalah nyeri
epigastrik. Ulkus stress adalah istilah yang diberikan pada ulserasi mukosa akut dari
duodenal atau area lambung yang terjadi setelah kejadian penuh stress secara
fisiologis. Kondisi stress seperti luka bakar, syok, sepsis berat, dan trauma dengan
organ multiple dapat menimbulkan ulkus stress. Endoskopi fiberoptik dalam 24 jam
setelah cedera menunjukkan erosi dangkal pada lambung, setelah 72 jam, erosi
lambung multiple terlihat. Bila kondisi stress berlanjut ulkus meluas. Bila pasien
sembuh, lesi sebaliknya. Pola ini khas pada ulserasi stress.
Pendapat lain yang berbeda adalah penyebab lain dari ulserasi mukosa.
Biasanya ulserasi mukosa dengan syok ini menimbulkan penurunan aliran darah
mukosa lambung. Selain itu jumlah besar pepsin dilepaskan. Kombinasi iskemia,
asam dan pepsin menciptakan suasana ideal untuk menghasilkan ulserasi. Ulkus
stress harus dibedakan dari ulkus cushing dan ulkus curling, yaitu dua tipe lain dari
ulkus lambung. Ulkus cushing umum terjadi pada pasien dengan trauma otak. Ulkus
ini dapat terjadi pada esophagus, lambung, atau duodenum, dan biasanya lebih dalam
dan lebih penetrasi daripada ulkus stress. Ulkus curling sering terlihat kira-kira 72
jam setelah luka bakar luas.
7. Faktor resiko dan etiologi dari ulkus peptikum ?Faktor resiko :
1. Faktor resiko independen: usia lebih dari 60 tahun, riwayat ulkus peptikum sebelumnya, riwayat pendarahan saluran gastrointestinal atas, sedang menjalani terapi kortikosteroid, penggunaan beberapa

AINS dalam dosis tinggi, penggunaan antikoagulan atau koagulopati, kerusakan organ kronis (misalnya; gagal jantung atau gagal ginjal)
2. Faktor resiko pendukung: penggunaan AINS yang berhubungan dengan dispepsia, durasi penggunaan AINS, infeksi HP, reumatoid arthritis.
3. Faktor resiko lain yang masih diragukan kebenarannya: kebiasaan merokok dan atau konsumsi alkohol.
Kombinasi beberapa faktor resiko pada diri seseorang akan semakin meningkatkan resiko parahnya kondisi ulkus peptikum
A. EtiologiPada umumnya ulkus peptikum terjadi karena kehadiran asam, HP atau faktor-faktor lain yang mengacaukan pertahanan mukosa dan proses penyembuhan normal. Hipersekresi asam adalah mekanisme pathogenik utama yang menyebabkan terjadinya hipersekresi ZES. Lokasi terjadinya ulkus (luka) sangat dipengaruhi oleh faktor-faktor etiologinya. Ulkus lambung jinak dapat terjadi dimana pun pada bagian perut, namun bagian yang paling sering adalah kurvatura minor. Ulkus duodenum lebih sering terjadi di bagian pertama duodenum. Infeksi Helicobacter pyloriPada semua individu, infeksi Helicobacter pylori (HP) menyebabkan gastritis kronis yang lebih lanjut dapat menyebabkan penyakit ulkus peptikum, kanker lambung, dan limpoma jaringan mukosa yang berhubungan dangan limfoid (MALT). Sekitar 20 pasien gastritis kronis akibat infeksi HP akan berkembang menjadi ulkus peptikum.
8. Manifestasi klinis dari scenario ?9. Pemeriksaan penunjang dari scenario ?10. Bagaimana proses sekresi asam lambung ?
Lambung akan mensekresikan asam klorida (HCl) atau asam lambung dan enzim untuk
mencerna makanan. Lambung memiliki motilitas khusus untuk gerakan pencampuran
makanan yang dicerna dan cairan lambung, untuk membentuk cairan padat yang dinamakan
kimus kemudian dikosongkan ke duodenum. Sel-sel lambung setiap hari mensekresikan
sekitar 2500 ml cairan lambung yang mengandung berbagai zat, diantaranya adalah HCl dan
pepsinogen. HCl membunuh sebagian besar bakteri yang masuk, membantu pencernaan
protein, menghasilkan pH yang diperlukan pepsin untuk mencerna protein, serta merangsang
empedu dan cairan pankreas. Asam lambung cukup pekat untuk menyebabkan kerusakan
jaringan, tetapi pada orang normal mukosa lambung tidak mengalami iritasi atau tercerna

karena sebagian cairan lambung mengandung mukus, yang merupakan faktor perlindungan
lambung (Ganong, 2001).
Sekresi asam lambung dipengaruhi oleh kerja saraf dan hormon. Sistem saraf yang
bekerja yatu saraf pusat dan saraf otonom, yakni saraf simpatis dan parasimpatis. Adapun
hormon yang bekerja antara lain adalah hormon gastrin, asetilkolin, dan histamin.
Ganong, William F. 2001. Buku Ajar Fisiologi Kedokteran. Jakarta: EGC
11. Bagaimana proses pertahanan esofagus dan asam lambung ?
12. Jelaskan dispepsia menurut konsensus terbaru ?13. Jelaskan mekanisme dispensif dan agresif gaster ?
Faktor defensif meliputi produksi mukus yang didalamnya terdapat prostaglandin
yang memiliki peran penting baik dalam mempertahankan maupun menjaga integritas
mukosa lambung, kemudian sel-sel epitel yang bekerja mentransport ion untuk
memelihara pH intraseluler dan produksi asam bikarbonat serta sistem mikrovaskuler yang
ada dilapisan subepitelial sebagai komponen utama yang menyediakan ion HCO3- sebagai
penetral asam lambung dan memberikan suplai mikronutrien dan oksigenasi yang adekuat
saat menghilangkan efek toksik metabolik yang merusak mukosa lambung. Gastritis
terjadi sebagai akibat dari mekanisme pelindung ini hilang atau rusak, sehingga dinding
lambung tidak memiliki pelindung terhadap asam lambung (Prince, 2005)
Mekanisme dispensif
Mekanisme pertahanan dan perbaikan mukosa melindungi mukosa gastroduodenum dari
pengaruh bahan eksogen maupun endogen. Mekanisme pertahanan mukosa meliputi: sekresi
lendir dan bikarbonat, pertahanan sel epitel intrinsik, dan aliran darah mukosa.
Kekentalan dan PH netral dari barier lendir-bikarbonat melindungi isi perut dari
pengaruh asam dalam lumen perut. Perbaikan mukosa setelah cedera/luka berhubungan
dengan restitusi, pertumbuhan, dan regenerasi sel epitel.
Pemeliharaan mukosa dimediasi oleh pembentukan prostaglandin, hal ini sering disebut
dengan istilah sitoproteksi. Hiperemia lambung dan peningkatan sekresi prostaglandin
menunjukan adanya sitoproteksi adaptif, suatu bentuk adaptasi jangka pendek sel mukosa
terhadap iritasi lokal yang terjadi.
14. Apa diagnosis dan di agnosis banding dari skenario ?

Gastritis
Definisi
gastritis adalah suatu kondisi yang memiliki banyak penyebab. Umum bagi semua orang
dengan gastritis adalah nyeri atau ketidaknyamanan di bagian atas perut (abdomen), juga
disebut dispepsia.
Klasfikasi
a. Gastritis Akut
Gastritis akut merupakan penyakit yang sering ditemukan, biasanya bersifat jinak
dan sembuh sempurna (Prince, 2005: 422). Gastritis akut terjadi akibat respons mukosa
lambung terhadap berbagai iritan lokal. Inflamasi akut mukosa lambung pada sebagian
besar kasus merupakan penyakit yang ringan.
Bentuk terberat dari gastritis akut disebabkan oleh mencerna asam atau alkali kuat,
yang dapat menyebabkan mukosa menjadi ganggren atau perforasi. Pembentukan
jaringan parut dapat terjadi yang mengakibatkan obstruksi pylorus (Brunner, 2000).
Salah satu bentuk gastritis akut yang manifestasi klinisnya dapat berbentuk
penyakit yang berat adalah gastritis erosif atau gastritis hemoragik. Disebut gastritis
hemoragik karena pada penyakit ini akan dijumpai perdarahan mukosa lambung dalam
berbagai derajat dan terjadi drosi yang berarti hilangnya kontinuitas mukosa lambung
pada beberapa tempat, menyertai inflamasi pada mukosa lambung
tersebut (Suyono, 2001: 127).
Gastritis Akut Erosif
Menurut Hirlan dalam Suyono (2001: 127), gastritis akut erosif adalah suatu
peradangan permukaan mukosa lambung yang akut dengan kerusakan-
kerusakan erosi. Disebut erosi apabila kerusakan yang terjadi tidak lebih dalam
dari pada mukosa muskularis. Penyakit ini dijumpai di klinik, sebagai akibat efek
samping dari pemakaian obat, sebagai penyulit penyakit-penyakit lain atau karena
sebab yang tidak diketahui.
Perjalanan penyakitnya biasanya ringan, walaupun demikian kadang-kadang
dapat menyebabkan kedaruratan medis, yakni perdarahan saluran cerna bagian atas.
Penderita gastritis akut erosif yang tidak mengalami pendarahan sering diagnosisnya
tidak tercapai (Suyono, 2001).

Untuk menegakkan diagnosis tersebut diperlukan pemerisaan khusus yang
sering dirasakan tidak sesuai dengan keluhan penderita yang ringan saja. Diagnosis
gastritis akut erosif, ditegakkan dengan pemeriksaan endoskopi dan dilanjutkan
dengan pemeriksaan histopatologi biopsi mukosa lambung (Suyono, 2001).
2.1.1.2 Gastritis Akut Hemoragik
Ada dua penyebab utama gastritis akut hemoragik; Pertama diperkirakan karena
minum alkohol atau obat lain yang menimbulkan iritasi pada mukosa gastrik secara
berlebihan (aspirin atau NSAID lainnya). Meskipun pendarahan mungkin cukup berat,
tapi pendarahan pada kebanyakan pasien akan berhenti sendiri secara spontan dan
mortalitas cukup rendah. Kedua adalah stressgastritis yang dialami pasien di Rumah
Sakit, stress gastritis dialami pasien yang mengalami trauma berat berkepanjangan,
sepsis terus menerus atau penyakit berat lainnya (Suyono, 2001).
Erosi stress merupakan lesi hemoragika pungtata majemuk pada lambung
proksimal yang timbul dalam keadaan stress fisiologi parah dan tak berkurang.
Berbeda dengan ulserasi menahun yang lebih biasa pada traktus gastrointestinalis atas,
ia jarang menembus profunda ke dalam mukosa dan tak disertai dengan infiltrasi sel
radang menahun. Tanpa profilaksis efektif, erosi stress akan berlanjut dan bersatu
dalam 20% kasus untuk membentuk beberapa ulserasi yang menyebabkan perdarahan
gastrointestinalis atas dari keparahan yang mengancam nyawa. Keadaan ini dikenal
sebagai gastritis hemoragika akuta (Sabiston, 1995: 525).
b. Gastritis Kronik
Disebut gastritis kronik apabila infiltrasi sel-sel radang yang terjadi pada lamina
propria dan daerah intra epitelial terutama terdiri atas sel-sel radang kronik, yaitu limfosit
dan sel plasma. Gastritis kronis didefenisikan secara histologis sebagai peningkatan
jumlah limfosit dan sel plasma pada mukosa lambung. Derajat paling ringan gastritis
kronis adalah gastritis superfisial kronis, yang mengenai bagian sub epitel di sekitar
cekungan lambung. Kasus yang lebih parah juga mengenai kelenjar-kelenjar pada mukosa
yang lebih dalam, hal ini biasanya berhubungan dengan atrofi kelenjar (gastritis atrofi
kronis) dan metaplasia intestinal(Chandrasoma, 2005 : 522).
Sebagian besar kasus gastritis kronis merupakan salah satu dari dua tipe, yaitu tipe A
yang merupakan gastritis autoimun yang terutama mengenai tubuh dan berkaitan dengan
anemia pernisiosa; dan tipe B yang terutama meliputi antrum dan berkaitan dengan

infeksi Helicobacter pylori. Terdapat beberapa kasus gastritis kronis yang tidak tergolong
dalam kedua tipe tersebut dan penyebabnya tidak diketahui (Chandrasoma, 2005 : 522).
Gastritis kronik dapat dibagi dalam berbagai bentuk tergantung pada kelainan
histologi, topografi, dan etiologi yang menjadi dasar pikiran pembagian tersebut (Suyono,
2001).
Menurut Hirlan dalam Suyono (2001: 128), klasifikasi histologi yang sering
digunakan membagi gastritis kronik menjadi :
Gastritis kronik superficial
Apabila dijumpai sebukan sel-sel radang kronik terbatas pada lamina propria
mukosa superfisialis dan edema yang memisahkan kelenjar-kelenjar mukosa,
sedangkan sel-sel kelenjar tetap utuh. Sering dikatakan gastritis kronik superfisialis
merupakan permulaan gastritis kronik.
Gastritis kronik atrofik
Sebukan sel-sel radang kronik menyebar lebih dalam disertai dengan distorsi
dan destruksi sel kelenjar mukosa lebih nyata. Gastritis atrofik dianggap sebagai
kelanjutan gastritis kronik superfisialis.
Atrofi lambung
Atrofi lambung dianggap merupakan stadium akhir gastritis kronik. Pada saat
itu struktur kelenjar menghilang dan terpisah satu sama lain secara nyata dengan
jaringan ikat, sedangkan sebukan sel-sel radang juga menurun. Mukosa menjadi
sangat tipis sehingga dapat menerangkan mengapa pembuluh darah menjadi terlihat
saat pemeriksaan endoskopi.
Metaplasia intestinal
Suatu perubahan histologis kelenjar-kelenjar mukosa lambung menjadi
kelenjar-kelenjar mukosa usus halus yang mengandung sel goblet. Perubahan-
perubahan tersebut dapat terjadi secara menyeluruh pada hampir seluruh segmen
lambung, tetapi dapat pula hanya merupakan bercak-bercak pada beberapa bagian
lambung.
Menurut Hirlan dalam Suyono (2001: 129), distribusi anatomis pada gastritis kronik
dapat dibagi menjadi tifa bagian, yaitu :
a. Gastritis Kronis Tipe A
Gastritis kronis tipe A merupakan suatu penyakit autoimun yang disebabkan oleh
adanya autoantibodi terhadap sel parietal kelenjar lambung dan faktor intrinsik, dan

berkaitan dengan tidak adanya sel parietal dan chief cell, yang menurunkan sekresi asam
dan menyebabkan tingginya kadar gastrin. Dalam keadaan sangat berat, tidak terjadi
produksi faktor intrinsik. Anemia pernisiosa seringkali dijumpai pada pasien karena tidak
tersedianya faktor intrinsik untuk mempermudah absorpsi vitamin B12 dalam
ileum(Prince, 2005: 423).
Jadi, anemia pernisiosa itu disebabkan oleh kegagalan absorpsi vitamin B12 karena
kekurangan faktor intrinsik akibat gastritis kronis autoimun. Autoimunitas secara langsung
menyerang sel parietal pada korpus dan fundus lambung yang menyekresikan faktor
intrinsik dan asam(Chandrasoma, 2005 : 522).
Reaksi autoimun bermanifestasi sebagai sebukan limfo-plasmasitik pada mukosa
sekitar sel parietal, yang secara progresif berkurang jumlahnya. Netrofil jarang dijumpai
dan tidak didapati Helicobacter pylori. Mukosa fundus dan korpus menipis dan kelenjar-
kelenjar dikelilingi oleh sel mukus yang mendominasi. Mukosa sering memperlihatkan
metaplasia intestinal yang ditandai dengan adanya sel goblet dan sel paneth. Pada stadium
akhir, mukosa menjadi atrofi dan sel parietal menghilang (gastritis kronis tipe
A) (Chandrasoma, 2005 : 522).
b. Gastritis Kronis Tipe B
Gastritis kronis tipe B disebut juga sebagai gastritis antral karena umumnya
mengenai daerah antrum lambung dan lebih sering terjadi dibandingkan dengan gastritis
kronis tipe A. Gastritis kronis tipe B lebih sering terjadi pada penderita yang berusia tua.
Bentuk gastritis ini memiliki sekresi asam yang normal dan tidak berkaitan dengan
anemia pernisiosa. Kadar gastrin yang rendah sering terjadi. Penyebab utama gastritis
kronis tipe B adalah infeksi kronis oleh Helicobacter pylori. Faktor etiologi gastritis
kronis lainnya adalah asupan alkohol yang berlebihan, merokok, dan refluks empedu
kronis dengan kofaktor Helicobacter pylori (Prince, 2005: 423).
Gastritis kronis tipe B secara maksimal melibatkan bagian antrum, yang
merupakan tempat predileksi Helicobacter pylori. Kasus-kasus dini memperlihatkan
sebukan limfoplasmasitik pada mukosa lambung superfisial. Infeksi aktif Helicobacter
pylori hampir selalu berhubungan dengan munculnya nertrofil, baik pada lamina propria
ataupun pada kelenjar mukus antrum. Pada saat lesi berkembang, peradangan meluas
yang meliputi mukosa dalam dan korpus lambung. Keterlibatan mukosa bagian dalam
menyebabkan destruksi kelenjar mukus antrum dan metaplasia intestinal (gastritis atrofik
kronis tipe B) (Chandrasoma, 2005 : 523).

Pada 60-70% pasien, didapatkan Helicobacter pylori pada pemeriksaan histologis
atau kultur biopsi. Pada banyak pasien yang tidak didapati organisme ini, pemeriksaan
serologisnya memperlihatkan antibodi terhadap Helicobacter pylori, yang menunjukkan
sudah ada infeksiHelicobacter pylori sebelumnya (Suyono, 2001).
Helicobacter pylori adalah organisme yang kecil dan melengkung, seperti vibrio,
yang muncul pada lapisan mukus permukaan yang menutupi permukaan epitel dan
lumen kelenjar. Bakteri ini merupakan bakteri gram negatif yang menyerang sel
permukaan, menyebabkan deskuamari sel yang dipercepat dan menimbulkan respon sel
radang kronis pada mukosalambung. Helicobacter pylori ditemukan lebih dari 90% dari
hasil biopsi yangmenunjukkan gastritis kronis. Organisme ini dapat dilihat pada irisan
rutin, tetapi lebih jelas dengan pewarnaan perak Steiner atau Giemsa.
KeberadaanHelicobacter pylori berkaitan erat dengan peradangan aktif dengan netrofil.
Organisme dapat tidak ditemukan pada pasien gastritis akut inaktif, terutama bila terjadi
metaplasia intestinal (Chandrasoma, 2005 : 524).
c. Gastritis kronis tipe AB
Gastritis kronis tipe AB merupakan gastritis kronik yang distribusi anatominya
menyebar keseluruh gaster. Penyebaran ke arah korpus tersebut cendrung meningkat
dengan bertambahnya usia (Suyono, 2001: 130).
Etiologi
Gastritis dikaitkan dengan berbagai obat, kondisi medis dan bedah, tekanan fisik,
kebiasaan sosial, bahan kimia, dan infeksi. Beberapa penyebab yang lebih umum dari
gastritis yang tercantum di sini.
Obat-obatan (hanya obat yang paling umum tercantum)
Aspirin (lebih dari 300 produk obat mengandung beberapa bentuk aspirin)
Nonsteroidal anti-inflammatory drugs (NSAIDs, seperti ibuprofen atau naproxen)
Resep steroid (misalnya, prednisone)
kalium suplemen
besi tablet
obat Kemoterapi kanker
Menelan bahan kimia atau benda

Korosif (asam atau alkali)
Tertelan asing badan (klip kertas atau pin)
Kedokteran dan bedah kondisi
Orang yang sakit kritis atau cedera mengembangkan gastritis.
Setelah prosedur medis (seperti endoskopi, di mana spesialis melihat ke perut dengan
berlampu tabung kecil)
Setelah operasi untuk menghapus bagian perut
Setelah pengobatan radiasi untuk kanker
penyakit autoimun
anemia pernisiosa
kronis muntah
infeksi
Infeksi bakteri: infeksi H pylori adalah yang paling umum. Banyak bakteri-bahkan
mereka yang biasanya menyebabkan infeksi pneumonia atau kandung kemih bisa
menyebabkan gastritis.
viral infeksi
Jamur (ragi) infeksi
Parasit dan cacing
Penyebab lainnya

Stress
konsumsi alkohol
merokok
Gejalah
Bersendawa: Bersendawa biasanya baik tidak mengurangi rasa sakit atau mengurangi
itu hanya sebentar.
Mual dan muntah: muntah tersebut mungkin jelas, hijau atau kuning, darah-melesat,
atau benar-benar berdarah, tergantung pada tingkat keparahan dari peradangan
lambung.
Kembung
Merasa penuh atau terbakar di bagian atas perut
Dalam gastritis yang lebih berat, perdarahan bisa terjadi di dalam perut. Salah satu
gejala berikut dapat dilihat maupun yang telah disebutkan.
Pucat, berkeringat, dan cepat (atau "balap") detak jantung.
Merasa pingsan atau sesak napas
Nyeri dada atau nyeri perut yang parah
Muntah dalam jumlah besar darah
Buang air besar berdarah atau gelap, lengket, sangat berbau busuk buang air besar
Salah satu atau semua gejala ini dapat terjadi tiba-tiba. Hal ini terutama berlaku pada
orang dewasa yang lebih tua dari 65 tahun.
Chandrasoma, Parakrama. 2005. Ringkasan Patologi Anatomi Edisi 2. Jakarta: EGC
Prince, Sylvia A., Lorraine McCarty Wilson. 2005. Patofisiologi : Konsep Klinis Proses-
Proses Penyakit. Jakarta: EGC
ULKUS PEPTIKUM
B. Definisi
Ulkus peptikum adalah ekskavasasi (area berlubang) yang terbentuk dalam dinding
mukosal lambung, pilorus, duodenum atau esofagus. Ulkus peptikum disbut juga sebagai
ulkus lambung, duodenal atau esofageal, tergantung pada lokasinya. (Bruner and Suddart,
2001).

Ulkus peptikum merupakan putusnya kontinuitas mukosa lambung yang meluas
sampai di bawah epitel. Kerusakan mukosa yang tidak meluas sampai ke bawah epitel disebut
sebagai erosi, walaupun sering dianggap sebagai ”ulkus” (misalnya ulkus karena stres).
Menurut definisi, ulkus peptikum dapat terletak pada setiap bagian saluran cerna yang
terkena getah asam lambung, yaitu esofagus, lambung, duodenum, dan setelah
gastroenterostomi, juga jejenum.(Sylvia A. Price, 2006).
Ulkus peptikum atau tukak peptic adalah ulkus yang terjadi pada mulkosa,
submukosa dan kadang-kadang sampai lapisan muskularis dari traktus gastrointestinalis yang
selalu berhubungan dengan asam lambung yang cukup mengandung HCL. Termasuk ini ialah
ulkus (tukak) yang terdapat pada bagian bawah dari oesofagus, lambung dan duodenum
bagian atas (first portion of the duodeum). Mungkin juga dijumpai tukak di yeyenum, yaitu
penderita yang mengalami gastroyeyenostomy. (Sujono Hadi, 1999: 204).
C. Etiologi
Pada umumnya ulkus peptikum terjadi karena kehadiran asam, HP atau faktor-
faktor lain yang mengacaukan pertahanan mukosa dan proses penyembuhan normal.
Hipersekresi asam adalah mekanisme pathogenik utama yang menyebabkan terjadinya
hipersekresi ZES. Lokasi terjadinya ulkus (luka) sangat dipengaruhi oleh faktor-faktor
etiologinya. Ulkus lambung jinak dapat terjadi dimana pun pada bagian perut, namun
bagian yang paling sering adalah kurvatura minor. Ulkus duodenum lebih sering terjadi
di bagian pertama duodenum.
Infeksi Helicobacter pylori
Pada semua individu, infeksi Helicobacter pylori (HP) menyebabkan gastritis
kronis yang lebih lanjut dapat menyebabkan penyakit ulkus peptikum, kanker lambung,
dan limpoma jaringan mukosa yang berhubungan dangan limfoid (MALT). Sekitar 20
pasien gastritis kronis akibat infeksi HP akan berkembang menjadi ulkus peptikum.
Obat Antiinflamasi nonsteroid (AINS)
AINS merupakan golongan obat yang paling sering diresepkan terutama pada
pasien lanjut usia. Terdapat banyak bukti yang menunjukan penggunaan AINS kronis
berhubungan dengan terbentuknya berbagai luka/ulkus pada saluran pencernaan.
Pendarahan lambung subepitel terjadi sekitar 15-30 menit setelah menelan obat ini.
Ulkus peptikum akibat induksi AINS akan semakin parah dan memungkinkan terjadinya

berbagai komplikasi bila terdapat faktor-faktor resiko berikut:
4. Faktor resiko independen: usia lebih dari 60 tahun, riwayat ulkus peptikum
sebelumnya, riwayat pendarahan saluran gastrointestinal atas, sedang menjalani terapi
kortikosteroid, penggunaan beberapa AINS dalam dosis tinggi, penggunaan
antikoagulan atau koagulopati, kerusakan organ kronis (misalnya; gagal jantung atau
gagal ginjal)
5. Faktor resiko pendukung: penggunaan AINS yang berhubungan dengan dispepsia,
durasi penggunaan AINS, infeksi HP, reumatoid arthritis.
6. Faktor resiko lain yang masih diragukan kebenarannya: kebiasaan merokok dan atau
konsumsi alkohol.
Kombinasi beberapa faktor resiko pada diri seseorang akan semakin
meningkatkan resiko parahnya kondisi ulkus peptikum.
Pentingnya tidaknya pengaruh faktor psikologis seseorang (stres) terhadap
kondisi ulkus peptikum masih kontroversial. Pengamatan klinis menunjukan adanya
hubungan berbanding lurus antara kondisi ulkus dan kondisi stres psikologis seorang
pasien, namun studi terkontrol memberikan hasil yang bertentangan dan gagal untuk
mendokumentasikan hubungan sebab akibatnya. Ada kemungkinan bahwa stres akan
memicu seseorang untuk melakukan hal-hal yang mencetuskan faktor resiko ulkus
seperti merokok atau konsumsi alkohol dan kemungkinan meningkatkan penggunaan
AINS.
D. Patofisiologi Terjadinya Penyakit
Ulkus peptikum terjadi pada mukosa gastroduodenal karena jaringan ini tidak
dapat menahan kerja asam lambung pencernaan (asam hidrochlorida dan pepsin). Erosi
yang terjadi berkaitan dengan peningkatan konsentrasi dan kerja asam peptin, atau
berkenaan dengan penurunan pertahanan normal dari mukosa.
3. Peningkatan Konsentrasi atau Sekresi Lambung dan Kerja Asam Peptin
Sekresi lambung terjadi pada 3 fase yang serupa :
g. Sefalik
Fase pertama ini dimulai dengan rangsangan seperti pandangan, bau atau
rasa makanan yang bekerja pada reseptor kortikal serebral yang pada gilirannya
merangsang saraf vagal. Intinya, makanan yang tidak menimbulkan nafsu makan

menimbulkan sedikit efek pada sekresi lambung. Inilah yang menyebabkan
makanan sering secara konvensional diberikan pada pasien dengan ulkus
peptikum. Saat ini banyak ahli gastroenterology menyetujui bahwa diet saring
mempunyai efek signifikan pada keasaman lambung atau penyembuhan ulkus.
Namun, aktivitas vagal berlebihan selama malam hari saat lambung kosong
adalah iritan yang signifikan.
h. Fase lambung
Pada fase ini asam lambung dilepaskan sebagai akibat dari rangsangan
kimiawi dan mekanis terhadap reseptor dibanding lambung. Refleks vagal
menyebabkan sekresi asam sebagai respon terhadap distensi lambung oleh
makanan.
i. Fase usus
Makanan dalam usus halus menyebabkan pelepasan hormon (dianggap
menjadi gastrin) yang pada waktunya akan merangsang sekresi asam lambung.
Pada manusia, sekresi lambung adalah campuran mukokolisakarida dan
mukoprotein yang disekresikan secara kontinyu melalui kelenjar mukosa. Mucus
ini mengabsorpsi pepsin dan melindungi mukosa terhadap asam. Asam
hidroklorida disekresikan secara kontinyu, tetapi sekresi meningkat karena
mekanisme neurogenik dan hormonal yang dimulai dari rangsangan lambung dan
usus. Bila asam hidroklorida tidak dibuffer dan tidak dinetralisasi dan bila lapisan
luar mukosa tidak memberikan perlindungan asam hidroklorida bersama dengan
pepsin akan merusak lambung. Asam hidroklorida kontak hanya dengan sebagian
kecil permukaan lambung. Kemudian menyebar ke dalamnya dengan lambat.
Mukosa yang tidak dapat dimasuki disebut barier mukosa lambung. Barier ini
adalah pertahanan untama lambung terhadap pencernaan yang dilakukan oleh
sekresi lambung itu sendiri. Factor lain yang mempengaruhi pertahanan adalah
suplai darah, keseimbangan asam basa, integritas sel mukosa, dan regenerasi
epitel. Oleh karena itu, seseorang mungkin mengalami ulkus peptikum karena
satu dari dua factor ini : 1. hipersekresi asam pepsin
4. Kelemahan Barier Mukosa Lambung
Apapun yang menurunkan yang mukosa lambung atau yang merusak mukosa
lambung adalah ulserogenik, salisilat dan obat antiinflamasi non steroid lain, alcohol,
dan obat antiinflamasi masuk dalam kategori ini.Sindrom Zollinger-Ellison

(gastrinoma) dicurigai bila pasien datang dengan ulkus peptikum berat atau ulkus
yang tidak sembuh dengan terapi medis standar. Sindrom ini diidentifikasi melalui
temuan berikut : hipersekresi getah lambung, ulkus duodenal, dan gastrinoma(tumor
sel istel) dalam pancreas. 90% tumor ditemukan dalam gastric triangle yang
mengenai kista dan duktus koledokus, bagian kedua dan tiga dari duodenum, dan
leher korpus pancreas. Kira-kira ⅓ dari gastrinoma adalah ganas(maligna).
Diare dan stiatore(lemak yang tidak diserap dalam feces)dapat ditemui. Pasien
ini dapat mengalami adenoma paratiroid koeksisten atau hyperplasia, dan karenanya
dapat menunjukkan tanda hiperkalsemia. Keluhan pasien paling utama adalah nyeri
epigastrik. Ulkus stress adalah istilah yang diberikan pada ulserasi mukosa akut dari
duodenal atau area lambung yang terjadi setelah kejadian penuh stress secara
fisiologis. Kondisi stress seperti luka bakar, syok, sepsis berat, dan trauma dengan
organ multiple dapat menimbulkan ulkus stress. Endoskopi fiberoptik dalam 24 jam
setelah cedera menunjukkan erosi dangkal pada lambung, setelah 72 jam, erosi
lambung multiple terlihat. Bila kondisi stress berlanjut ulkus meluas. Bila pasien
sembuh, lesi sebaliknya. Pola ini khas pada ulserasi stress.
Pendapat lain yang berbeda adalah penyebab lain dari ulserasi mukosa.
Biasanya ulserasi mukosa dengan syok ini menimbulkan penurunan aliran darah
mukosa lambung. Selain itu jumlah besar pepsin dilepaskan. Kombinasi iskemia,
asam dan pepsin menciptakan suasana ideal untuk menghasilkan ulserasi. Ulkus
stress harus dibedakan dari ulkus cushing dan ulkus curling, yaitu dua tipe lain dari
ulkus lambung. Ulkus cushing umum terjadi pada pasien dengan trauma otak. Ulkus
ini dapat terjadi pada esophagus, lambung, atau duodenum, dan biasanya lebih dalam

dan lebih penetrasi daripada ulkus stress. Ulkus curling sering terlihat kira-kira 72
jam setelah luka bakar luas.
E. Patogenesis dan Pathways
Obat-obatan golongan NSAID (aspirin), alcohol, garam empedu, dan obat-obatan
lain yang merusak mukosa lambung, mengubah permeabilitas sawar epitel,
memungkinkan difusi balik asam klorida dengan akibat kerusakan jaringan (mukosa) dan
khususnya pembuluh darah. Hai ini mengakibatkan pengeluaran histamin. Histamine
akan merangsang sekresi asam dan meningkatkan pepsin dari pepsinogen. Histamine ini
akan mengakibatkan juga peningkatan vasodilatasi kapilerm sehingga membrane kapiler
menjadi permeable terhadap protein, akibatnya sejumlah protein hilang dan mukosa
menjadi adema.
Peningkatan asam akan merangsang syaraf kolinergik dan syaraf simpatik.
Perangsangan terhadap kolinergik akan berakibat terjadinya peningkatan motilitas
sehingga menimbulkan rasa nyeri (MK I), sedangkan rangsangan terhadap syaraf
simpatik dapat mengakibatkan reflek spasme esophageal sehingga timbul regurgitasi
asam Hcl yang menjadi pencetus timbulnya rasa nyeri berupa rasa panas seperti terbakar
yang mengandung diagnosa (keperawatan I). Selain itu, rangsangan terhadap syaraf
sympatik juga dapat mengakibatkan terjadinya pilorospasme yang berlanjut menjadi
pilorustenosis yang berakibat lanjut makanan dari lambung tidak bisa masuk ke saluran
berikutnya. Oleh karena itu pada penderita ulkus peptikum setelah makan mengalami

mual, anoreksia, kembung dan kadang vomitus. Resiko terjadinya kekurangan nutrisi
bisa terjadi sebagai manifestasi dari gejala-gejala tersebut.
Pada penderita tukak lambung mengalami peningkatan pepsin yang berasal dari
pepsinogen. Pepsin menyebabkan degradasi mucus yang merupakansalah satu factor
lambung. Oleh karena itu terjadilah penurunan fungsi sawar sehingga mengakibatkan
penghancuran kapiler dan vena kecil. Bila hal ini terus berlanjut akan dapat
memunculkan komplikasi berupa pendarahan.
Perdarahan pada ulkus peptikum bisa terjadi disetiap tempat, namun yang
tersering adalah dinding bulbus duodenum bagian posterior, karena dekat dengan
arterigastroduodenalis atau arteri pankreatikoduodenalis. Kehilangan darah ringan dan
kronik dapat mengakibatkan anemi defisiensi besi. Disamping itu perdarahan juga dapat
memunculkan gejala hemateneses dan melena. Pada pendarahan akut akibat ulkus
peptikum dapat mengakibatkan terjadinya kekurangan volume cairan (MK III).
Proses ulkus peptikum yang terus berlanjut, selain berakibat pendarahan dapat pula
berakibat terjadinya perforasi.perforasi yang berlanjut dapat menembus organ sekitarnya,
termasuk peritoneum. Bila ulkus telah sampai diperitonium dapat terjadi peritonitis
akibat infasi kuman. Obstruksi merupakan salah satu komplikasi dariulkus peptikum.
Obstruksi biasanya dijumpai di daerah pylorus, yang disebabkan oleh peradangan,
edema, adanya pilorusplasme dan jaringan parut yang terjadi pada proses penyembuhan
ulkus. Akibat adanya obstruksi bisa timbul gejala anoreksia, mual, kembung dan vomitus
setelah makan.
Klasifikasi
Klasifikasi ulkus berdasarkan lokasi:
Ulkus duodenal Ulkus Lambung
Insiden
Usia 30-60 tahun
Pria: wanita3:1
Terjadi lebih sering daripada ulkus lambung
Insiden
Biasanya 50 tahun lebih
Pria:wanita 2:1
Tanda dan gejala
Hipersekresi asam lambung
Dapat mengalami penambahan berat badan
Nyeri terjadi 2-3 jam setelah makan; sering
terbangun dari tidur antara jam 1 dan 2 pagi.
Tanda dan gejala
Normal sampai hiposekresi asam lambung
Penurunan berat badan dapat terjadi
Nyeri terjadi ½ sampai 1 jam setelah makan;
jarang terbangun pada malam hari; dapat

Makan makanan menghilangkan nyeri
Muntah tidak umum
Hemoragi jarang terjadi dibandingkan ulkus
lambung tetapi bila ada milena lebih umum
daripada hematemesis.
Lebih mungkin terjadi perforasi daripada
ulkus lambung.
hilang dengan muntah.
Makan makanan tidak membantu dan kadang
meningkatkan nyeri.
Muntah umum terjadi
Hemoragi lebih umum terjadi daripada ulkus
duodenal, hematemesis lebih umum terjadi
daripada melena.
Kemungkinan Malignansi
Jarang
Kemungkinan malignansi
Kadang-kadang
Faktor Risiko
Golongan darah O, PPOM, gagal ginjal
kronis, alkohol, merokok, sirosis, stress.
Faktor Risiko
Gastritis, alkohol, merokok, NSAID, stres
F. Gejala Klinis
Gejala-gejala ulkus dapat hilang selama beberapa hari, minggu, atau beberapa
bulan dan bahkan dapat hilang hanya sampai terlihat kembali, sering tanpa penyebab
yang dapat diidentifikasi. Banyak individu mengalami gejala ulkus, dan 20-30%
mengalami perforasi atau hemoragi yang tanpa adanya manifestasi yang mendahului.
1. Nyeri : biasanya pasien dengan ulkus mengeluh nyeri tumpul, seperti tertusuk atau
sensasi terbakar di epigastrium tengah atau di punggung. Hal ini diyakini bahwa nyeri
terjadi bila kandungan asam lambung dan duodenum meningkat menimbulkan erosi
dan merangsang ujung saraf yang terpajan. Teori lain menunjukkan bahwa kontak lesi
dengan asam merangsang mekanisme refleks local yang mamulai kontraksi otot halus
sekitarnya. Nyeri biasanya hilang dengan makan, karena makan menetralisasi asam
atau dengan menggunakan alkali, namun bila lambung telah kosong atau alkali tidak
digunakan nyeri kembali timbul. Nyeri tekan lokal yang tajam dapat dihilangkan
dengan memberikan tekanan lembut pada epigastrium atau sedikit di sebelah kanan
garis tengah. Beberapa gejala menurun dengan memberikan tekanan local pada
epigastrium.
2. Pirosis (nyeri uluhati) : beberapa pasien mengalami sensasi luka bakar pada
esophagus dan lambung, yang naik ke mulut, kadang-kadang disertai eruktasi asam.
Eruktasi atau sendawa umum terjadi bila lambung pasien kosong.

3. Muntah : meskipun jarang pada ulkus duodenal tak terkomplikasi, muntah dapat
menjadi gejala ulkus peptikum. Hal ini dihubungkan dengan pembentukan jaringan
parut atau pembengkakan akut dari membran mukosa yang mengalami inflamasi di
sekitarnya pada ulkus akut. Muntah dapat terjadi atau tanpa didahului oleh mual,
biasanya setelah nyeri berat yang dihilangkan dengan ejeksi kandungan asam
lambung.
4. Konstipasi dan perdarahan : konstipasi dapat terjadi pada pasien ulkus, kemungkinan
sebagai akibat dari diet dan obat-obatan. Pasien dapat juga datang dengan perdarahan
gastrointestinal sebagian kecil pasien yang mengalami akibat ulkus akut sebelumnya
tidak mengalami keluhan, tetapi mereka menunjukkan gejala setelahnya.
Diagnosis
Anamnesis
Gejala:
1. Nyeri abdomen yang sering terasa seperti rasa terbakar, kembung, perasaan perut
penuh
2. Nyeri nokturnal atau rasa nyeri pada malam hari umumnya antara pukul 12 malam
hingga 3 pagi
3. Tingkat keparahan nyeri akibat ulkus bervariasi pada beberapa pasien, dan mungkin
bersifat musiman terutama pada penderita yang tinggal dinegara empat musim. Episode nyeri
dapat berlangsung dalam beberapa minggu yang diikuti dengan periode bebas nyeri dalam
kurun waktu mingguan hingga tahunan.
4. Adanya perubahan karakter nyeri dapat menunjukan adanya komplikasi
5. Mulas, bersendawa, dan kembung yang sering disertai rasa nyeri
6. Mual, muntah dan anoreksia lebih sering terjadi pada pasien ulkus lambung dibanding
ulkus duodenum
Pemeriksaan Fisik
1. Pemeriksaan fisik dapat menunjukkan adanya nyeri, nyeri tekan epigastrik atau
distensi abdominal.
2. Bising usus mungkin tidak ada.
3. Penurunan berat badan sebagai konsekuensi dari gejala mual, muntah dan anoreksia
4. Ditemukannya komplikasi seperti pendarahan, perforasi, penetrasi dan obstruksi

Dalam penentuan diagnosa ulkus peptikum, maka perlu dilakukan sejumlah pemeriksaan,
diantaranya:
1. Data pengujian asam lambung Pemeriksaan sekretori lambung merupakan nilai yang
menentukan dalam mendiagnosis aklorhidria(tidak terdapat asam hdroklorida dalam
getah lambung) dan sindrom zollinger-ellison. Nyeri yang hilang dengan makanan
atau antasida, dan tidak adanya nyeri yang timbul juga mengidentifikasikan adanya
ulkus.
2. Pengujian konsentrasi gastrin lambung puasa, bila pasien tidak responsif terhadap
terapi yang telah diberikan, atau pada pasien yang diduga mengalami hipersekresi
gastrin
3. Pasien ulkus peptikum akan menunjukan hasil pengujian hematokrit dan hemoglobin
yang rendah bila disertai dengan pendarahan, dan hasil tes hemmocult terhadap tinja
positif
4. Feces dapat diambil setiap hari sampai laporan laboratorium adalah negatif terhadap
darah samar.
5. Uji Helicobacter pylori dapat ditentukan dengan biopsy dan histology melalui
kultur, meskipun hal ini merupakan tes laboratorium khusus. serta tes serologis
terhadap antibody pada antigen H. Pylori.
6. Serat optik diatas endoskopi (eshophagogastroduodenoscopy), pemeriksaan ini dapat
mendeteksi lebih dari 90% pasien ulkus peptikum dan memungkinkan untuk
inspeksi, biopsi, visualisasi erosi superfisial, situs pendarahan aktif secara langsung.
7. Radiografi dengan kontras barium tunggal rutin dapat mendeteksi 30% ulkus
peptikum dan dengan kontras ganda dapat mendeteksi 60-80% ulkus peptikum

15. Jelaskan proses healign pada ulkus peptikum ?Perdarahan pada ulkus peptikum bisa terjadi disetiap tempat, namun yang tersering adalah dinding bulbus duodenum bagian posterior, karena dekat dengan arterigastroduodenalis atau arteri pankreatikoduodenalis. Kehilangan darah ringan dan kronik dapat mengakibatkan anemi defisiensi besi. Disamping itu perdarahan juga dapat memunculkan gejala hemateneses dan melena. Pada pendarahan akut akibat ulkus peptikum dapat mengakibatkan terjadinya kekurangan volume cairan (MK III).Proses ulkus peptikum yang terus berlanjut, selain berakibat pendarahan dapat pula berakibat terjadinya perforasi.perforasi yang berlanjut dapat menembus organ sekitarnya, termasuk peritoneum. Bila ulkus telah sampai diperitonium dapat terjadi peritonitis akibat infasi kuman. Obstruksi merupakan salah satu komplikasi dariulkus peptikum. Obstruksi biasanya dijumpai di daerah pylorus, yang disebabkan oleh peradangan, edema, adanya pilorusplasme dan jaringan parut yang terjadi pada proses penyembuhan ulkus.
Prince, Sylvia A., Lorraine McCarty Wilson. 2006. Patofisiologi : Konsep Klinis Proses-
Proses Penyakit. Jakarta: EGC

16. Komplikasi dari scenario ?
Komplikasi Potensial1. Hemoragi-gastrointestinal atas, gastritis dan hemoragi akibat ulkus
peptikum adalah dua penyebab paling umum perdarahan saluran GI.
2. Perforasi, merupakan erosi ulkus melalui mukosa lambung yang menembus ke dalam rongga peritoneal tanpa disertai tanda.
3. Penetrasi atau Obstruksi, penetrasi adalah erosi ulkus melalui serosa lambung ke dalam struktur sekitarnya seperti pankreas, saluran bilieratau omentum hepatik.
4. Obstruksi pilorik terjadi bila areal distal pada sfingter pilorik menjadi jaringan parut dan mengeras karena spasme atau edema atau karena jaringan parut yang terbentuk bila ulkus sembuh atau rusak.
Sumber : Prince, Sylvia A., Lorraine McCarty Wilson. 2006. Patofisiologi : Konsep Klinis Proses-Proses Penyakit. Jakarta: EGCBrunner dan Suddart. 2001. Keperawatan Medikal Bedah. Jakarta: EGC
17. Penatalaksanaan dari skenario ?
Terapi
Hasil yang Diharapkan dalam Terapi Ulkus Peptikum
Perawatan dan terapi ulkus peptikum kronis bervariasi pada tiap individu tergantung pada
etiologinya, apakah disebabkan infeksi HP atau sebagai induksi AINS atau mungkin karena
adanya faktor lain. Disamping harus juga memperhitungkan komplikasi penyertanya. Secara
umum terapi ulkus peptikum bertujuan utuk:
1. Menghilangkan/mengurangi rasa sakit
2. Menyembuhkan ulkus
3. Mencegah kekambuhan
4. Mencegah/mengurangi timbulnya komplikasi
Sedangkan pada pasien dengan ulkus peptikum aktif yang positif terinfeksi HP, tujuan
terapinya adalah:
1. Membasmi kuman HP
2. Menyembuhkan ulkus

Dan pada pasien ulkus peptikum akibat induksi AINS tujuan terapinya adalah untuk
menyembuhkan ulkus secepat mungkin. Pasien yang beresiko tinggi mengalami ulkus
peptikum harus beralih dari AINS nonselektif ke AINS yang selektif pada COX-2, atau harus
diberi terapi pendukung obat profilaksis untuk mengurangi resiko ulkus dan komplikasinya.
Pendekatan Umum Terapi Ulkus Peptikum
Terapi penyakit ulkus peptikum pada dasarnya adalah dengan membasmi pertumbuhan HP
dan mengurangi resiko ulkus akibat AINS. Obat-obatan yang berupa antibiotika
(klaritromisin, metronidazole, amoksisilin dan garam-garam bismut) dan antisekretori seperti
pompa proton inhibitor (PPIs) dan H2 Reseptor antagonist (H2RAs) digunakan untuk
meringankan dan menyembuhkan ulkus serta membasmi bakteri HP.
PPIs dan H2RAs serta sukralfat digunakan untuk terapi ulkus akibat induksi AINS dan
terbukti negatif infeksi HP, namun pasien dengan terapi ini beresiko tinggi mengalami
kekambuhan ulkus jika penggunaan AINS terus berlanjut. Terapi pendukung untuk
profilaksis ulkus pada pasien pengguna AINS dapat berupa PPIs atau misoprostol. Mengganti
jenis AINS nonselektif dengan AINS yang selektif COX-2 juga terbukti efektif dalam
mengurangi dan mencegah ulkus akibat induksi AINS.
Modifikasi diet bagi orang-orang yang kurang mampu mentoleransi makanan tertentu juga
perlu dilakukan disamping perlunya melakukan modifikasi gaya hidup seperti mengurangi
stres, mengurangi/menghilangkan kebiasaan merokok.
Terapi Nonfarmakologi
1. Mengurangi/menghilangkan stres psikologis, kebiasaan merokok dan penggunaan
AINS
2. Menghindari makanan/minuman tertentu yang dapat merangsang ulkus seperti
makanan pedas, kafein dan alkohol
3. Mengganti penggunaan AINS nonselektif dengan asetaminofen, salisilat
takterasetilasi (misal salsalat) atau AINS selektif COX-2 untuk mengatasi timbulnya rasa
nyeri
4. Dalam kondisi tertentu, ulkus peptikum memerlukan tindakan pembedahan
Terapi Farmakologi

Terapi ulkus peptikum positif terinfeksi HP
Terapi ini harus diberikan pada kondisi pasien berikut:
1. Ulkus lambung dan duodenum (aktif ataupun tak aktif), termasuk pada kondisi ulkus
yang parah dan berkomplikasi, dan sebagai tindak lanjut dari tindakan operasi ulkus
peptikum
2. Lymphoma jaringan limfoid yang berhubungan dengan mukosa (MALT)
3. Perubahan mukosa atrofik lambung (gastritis atrofik)
4. Pasca reseksi kanker lambung
5. Pasien terinfeksi atau beresiko terinfeksi HP
6. Pengguna AINS
7. Dispepsia nonulkus
8. Pasien dengan penyakit refluks gastroeshophageal yang menerima terapi PPIs jangka
panjang
Terapi untuk membasmi HP dapat dilihat dalam tabel ini .
Terapi untuk Menyembuhkan/menjaga Penyembuhan Ulkus
1. PPIs dapat dipilih diantara alternatif berikut Omeprazole 20-40 mg/hari, atau
lanzoprazole 15-30 mg/hari, atau pantoprazole 40 mg/hari, atau esomeprazole 20-40 mg/hari.

2. Antagonis reseptor H2 (H2RAs) dapat berupa simetidin 4x300 mg/hari atau 2x400
mg/hari atau 800 mg/hari sebelum tidur, dosis maintenance 800 mg sebelum tidur.
Atau Ranitidin 2x150 mg atau 1x300 mg sebelum tidur, dengan dosis maintenance 150-300
mg sebelum tidur. Atau famotidin 2x20 mg atau 1x40 mg sebelum tidur, dengan dosis
maintenance 20-40 mg sebelum tidur.
3. Sukralfat 4x1 mg atau 2x2 mg dengan dosis maintenance 2x1-2 mg/hari.
Komplikasi Potensial
5. Hemoragi-gastrointestinal atas, gastritis dan hemoragi akibat ulkus peptikum adalah
dua penyebab paling umum perdarahan saluran GI.
6. Perforasi, merupakan erosi ulkus melalui mukosa lambung yang menembus ke dalam
rongga peritoneal tanpa disertai tanda.
7. Penetrasi atau Obstruksi, penetrasi adalah erosi ulkus melalui serosa lambung ke
dalam struktur sekitarnya seperti pankreas, saluran bilieratau omentum hepatik.
8. Obstruksi pilorik terjadi bila areal distal pada sfingter pilorik menjadi jaringan parut
dan mengeras karena spasme atau edema atau karena jaringan parut yang terbentuk
bila ulkus sembuh atau rusak.
Sumber :
Prince, Sylvia A., Lorraine McCarty Wilson. 2006. Patofisiologi : Konsep Klinis Proses-
Proses Penyakit. Jakarta: EGC
Brunner dan Suddart. 2001. Keperawatan Medikal Bedah. Jakarta: EGC