Ukuran Panggul, His, Persalinan Normal
description
Transcript of Ukuran Panggul, His, Persalinan Normal

1
TINJAUAN PUSTAKA
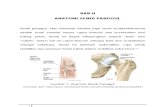
A. Anatomi Panggul
1. Ukuran-Ukuran Dalam Panggul
Pada tiap persalinan harus diperhatikan 3 faktor penting (1) jalan
lahir; (2) janin; dan (3) kekuatan yang ada pada ibu. Jalan lahir dibagi atas
(a) bagian tulang, terdiri dari tulang-tulang panggul dengan persendiannya
(artikulasio); dan (b) bagian lunak, terdiri atas otot-otot, jaringan-jaringan
dan ligamen-ligamen (Winkjosastro H, 2010; Rachimhadhi T, 2010).
Tulang-tulang panggul terdiri atas 3 buah tulang yaitu (1) os koksa
(disebut juga tulang innominata) 2 buah kiri dan kanan; (2) os sakrum, dan
(3) os koksigis. Os koksa merupakan fusi dari os ilium, os iskhium, dan os
pubis (Winkjosastro H, 2010; Rachimhadhi T, 2010).
Tulang-tulang ini satu dengan lainnya berhubungan dengan suatu
persendian panggul. Di depan terdapat hubungan antara kedua os pubis
kanan dan kiri, disebut simfisis. Simfisis terdiri atas jaringan fibrokartilago
dan ligamentum pubikum superior di bagian atas serta ligamentum
pubikum inferior di bagian bawah. Kedua ligamentum ini sering disebut
sebagai ligamentum arkuatum. Di belakang terdapat artikulasio sakro-
iliaka yang menghubungkan os sakrum dengan os ilium. Diluar kehamilan
artikulasio ini hanya memungkinkan pergeseran sedikit, tetapi pada
kehamilan persendian ini mengalami relaksasi akibat perubahan hormonal,
sehingga pada waktu persalinan dapat bergeser lebih jauh dan lebih
longgar, misalnya ujung os koksigis dapat bergerak ke belakang sampai

2
sejauh lebih kurang 2,5 cm. Hal ini dapat dilakukan bila ujung os koksigis
menonjol ke depan. Pada partus dan pada pengeluaran kepala janin dengan
cunam ujung os koksigis itu dapat ditekan ke belakang. Selain itu, akibat
relaksasi persendian ini, maka pada posisi dorso litotomi memungkinkan
penambahan diameter pintu bawah panggul sebesar 1,5 sampai 2 cm. Hal
ini yang menjadi dasar pertimbangan untuk menempatkan perempuan
bersalin dalam posisi dorso litotomi. Penambahan diameter pintu bawah
panggul hanya dimungkinkan apabila os sakrum dimungkinkan untuk
bergerak bergerak ke belakang yaitu dengan mengurangi tekanan alas
tempat tidur terhadap os sakrum. Hal inilah yang menjadi dasar tindakan
maneuver McRoberts pada distosia bahu (Winkjosastro H, 2010;
Rachimhadhi T, 2010).
Secara fungsional panggul terdiri dari 2 bagian yang disebut pelvis
mayor dan pelvis minor. Pelvis mayor adalah bagian pelvis yang terletak di
atas linea terminalis, disebut pula false pelvis. Bagian yang terletak di
bawah linea terminalis disebut pelvis minor atau true pelvis. Bagian akhir
ini adalah bagian yang mempunyai peranan penting dalam obstetri dan
harus dapat dikenal dan dinilai sebaik-baiknya untuk dapat meramalkan
dapat-tidaknya bayi melewatinya (Winkjosastro H, 2010; Rachimhadhi T,
2010).
Bentuk pelvis minor ini menyerupai suatu saluran yang mempunyai
sumbu melengkung ke depan (sumbu Carus). Sumbu ini secara klasik
adalah garis yang menghubungkan titik persekutuan antara diameter
transversa dan konjugata vera pada pintu atas panggul dengan titik-titik

3
sejenis di Hodge II, III dan IV. Sampai dekat Hodge III sumbu itu lurus,
sejajar dengan sakrum untuk selanjutnya melengkung ke depan, sesuai
dengan lengkungan sakrum. Hal ini penting untuk diketahui bila kelak
mengakhiri persalinan dengan cunam agar arah penarikan cunam itu
disesuaikan dengan arah sumbu jalan lahir tersebut (Winkjosastro H, 2010;
Rachimhadhi T, 2010).
(Winkjosastro H, 2010; Rachimhadhi T, 2010).
Gambar 1Pelvis mayor dan pelvis minor
Bidang atas saluran ini berupa suatu bidang datar, normal
berbentuk hampir bulat, disebut pintu atas panggul (pelvic inlet). Bidang
bawah saluran ini tidak merupakan suatu bidang seperti pintu atas panggul,
akan tetapi terdiri atas dua bidang, disebut pintu bawah panggul (pelvic
outlet). Di antara kedua pintu ini terdapat ruang panggul (pelvic cavity).
Ukuran ruang panggul dari atas ke bawah tidak sama. Ruang panggul
mempunyai ukuran yang paling luas dibawah pintu atas panggul, akan
tetapi menyempit di panggul tengah, untuk kemudian menjadi luas lagi
sedikit. Penyempitan di panggul tengah ini setinggi spina iskiadika yang

4
jarak antara kedua spina iskiadika (distansia interspinarum) normal ±10,5
cm (Winkjosastro H, 2010; Rachimhadhi T, 2010).
(Winkjosastro H, 2010; Rachimhadhi T, 2010).
Gambar 2Sumbu panggul
a. Pintu Atas Panggul
Pintu atas panggul merupakan suatu bidang yang dibentuk oleh
promontorium korpus vertebra sakral 1, linea innominata (terminalis), dan
pinggir atas simfisis. Terdapat 4 diameter pada pintu atas panggul, yaitu
diameter anteroposterior, diameter transversa, dan 2 diameter oblikua
(Winkjosastro H, 2010; Rachimhadhi T, 2010).
Panjang jarak dari pinggir atas simfisis ke promontorium lebih
kurang 11 cm disebut konjugata vera. Jarak terjauh garis melintang pada
pintu atas panggul lebih kurang 12,5-13 cm, disebut diameter transversa.
Bila ditarik garis dari artikulasio sakroiliaka ke titik persekutuan antara
diameter transversa dan konjugata vera dan diteruskan ke linea innominata,
ditemukan diameter yang disebut diameter oblikua sepanjang lebih kurang
13 cm (Winkjosastro H, 2010; Rachimhadhi T, 2010).

5
Cara mengukur konjugata vera ialah dengan jari tengah dan
telunjuk dimasukkan ke dalam vagina untuk meraba promontorium. Jarak
bagian bawah simfisis sampai ke promontorium dikenal sebagai konjugata
diagonalis. Secara statistik diketahui bahwa konjugata vera sama dengan
konjugata diagonalis dipotong dengan 1,5 cm. Apabila promontorium
dapat diraba, maka konjugata diagonalis dapat diukur, yaitu sepanjang
jarak antara ujung jari kita yang meraba sampai ke batas pinggir bawah
simfisis. Kalau promontorium tidak teraba, berarti ukuran konjugata
diagonalis lebih panjang dari jarak antara ujung jari kita sampai ke batas
pinggir bawah simfisis. Kalau jarak antara ujung jari tangan kita sampai ke
batas pinggir bawah simfisis adalah 13 cm, maka berarti konjugata vera
lebih dari 11,5 cm (13 cm di kurangi 1,5 cm). Selain kedua konjugata ini
dikenal juga konjugata obstetrika, jarak dari bagian dalam tengah simfisis
ke promontorium. Sebenarnya konjugata obstetrika ini yang paling
penting, walaupun perbedaannya dengan konjugata vera sedikit sekali
(Winkjosastro H, 2010; Rachimhadhi T, 2010).

6
(Winkjosastro H, 2010; Rachimhadhi T, 2010).
Gambar 3Bidang pintu atas panggul
(Winkjosastro H, 2010; Rachimhadhi T, 2010).
Gambar 4Pintu atas panggul dengan konjugata vera, diameter tranversa, dan diameter oblikua

7
(Winkjosastro H, 2010; Rachimhadhi T, 2010).
Gambar 5Ruang panggul
Bidang Hodge untuk menentukan sampai manakah di bagian terendah
janin turun dalam panggul dalam persalinan.
1. Bidang Hodge I: bidang datar yang melalui bagian atas simfisis dan
promontorium. Bidang ini dibentuk pada lingkaran atas pintu panggul
2. Bidang Hodge II: bidang datar yang sejajar dengan Bidang Hodge I
terletak setinggi bagian bawah simfisis
3. Bidang Hodge III: bidang datar yang sejajar dengan Bidang Hodge I dan II
terletak setinggi spina iskiadika kanan dan kiri
4. Bidang Hodge IV: bidang datar yang sejajar dengan Bidang Hodge II dan
III terletak setinggi os koksigis (Winkjosastro H, 2010; Rachimhadhi T,
2010).
Dalam obstetri dikenal 4 jenis panggul (pembagian Cadwell dan Molloy
1933) yang mempunyai ciri-ciri pintu atas panggul sebagai berikut :

8
1. Jenis gynaecoid
Panggul paling baik untuk wanita, bentuk pintu atas panggul hampir
mirip lingkaran. Diameter anteroposterior kira-kira sama dengan diameter
transversa. Jenis ini ditemukan pada 45% wanita. Merupakan jenis panggul
tipikal wanita (female type).
2. Jenis anthropoid
Bentuk pintu atas panggul seperti ellips membujur anteroposterior.
Diameter anteroposterior lebih besar dari diameter transversa. Jenis ini
ditemukan pada 35% wanita.
3. Jenis android
Bentuk pintu atas panggul hampir segitiga. Diameter transversal
terbesar terletak di posterior dekat sakrum. Dinding samping panggul
membentuk sudut yang makin sempit ke arah bawah. Jenis ini ditemukan
pada 15% wanita. Merupakan jenis panggul tipikal pria (male type).
4. Jenis platipelloid
Jenis ginekoid yang menyempit pada arah muka belakang. Ukuran
melintang jauh lebih besar daripada ukuran muka belakang (Winkjosastro
H, 2010; Rachimhadhi T, 2010).
b. Pintu Tengah Panggul
Midpelvis merupakan bidang sejajar spina iskiadika merupakan
bidang dimensi pelvik terkecil yang menjadi bagian yang penting pada
proses engagement kepala janin. Diameter interspina ± 10 cm atau lebih,
dan merupakan diameter terkecil dari pelvis. Diameter anteroposterior

9
melalui level spina iskiadika normalnya berukuran sekurang-kurangnya
11.5 cm. Komponen posteriornya antara titik tengah diameter
interspinarum dengan sakrum disebut diameter sagitalis posterior yang
sekurang-kurangnya berukuran 4.5 cm. Memperkirakan kapasitas
midpelvik secara klinis (periksa dalam) dengan cara pengukuran langsung
adalah tidak mungkin. Bila spina iskiadika begitu menonjol, dinding pelvis
terasa cembung dan sakrum terasa datar (tidak cekung), maka kesempitan
panggul tengah bisa dicurigai (Cuningham FG, 2001).
c. Pintu Bawah Panggul
Pintu bawah panggul tersusun atas 2 bidang datar berbentuk
segitiga, yaitu bidang yang dibentuk oleh garis antara kedua buah tuber os
iskii dengan ujung os sakrum dan bagian bawah simfisis. Pinggir bawah
simfisis berbentuk lengkung ke bawah dan merupakan sudut disebut arkus
pubis. Dalam keadaan normal besarnya sudut ini ± 90° atau lebih sedikit.
Bila kurang sekali (lebih kecil) dari 90°, maka kepala janin akan lebih sulit
dilahirkan karena memerlukan tempat lebih banyak ke arah dorsal (kearah
anus). Dalam hal ini perlu diperhatikan apakah ujung os sakrum/os
koksigis tidak menonjol ke depan, sehingga kepala janin tidak dapat
dilahirkan. Jarak antara kedua tuber os iskii (distansia tuberum) juga
merupakan ukuran pintu bawah panggul yang penting. Distansia tuberum-
diambil dari bagian dalamnya-adalah ±10,5 cm. Bila lebih kecil, jarak
antara tengah-tengah distansia tuberum ke ujung sakrum (diameter

10
sagitalis posterior) harus cukup panjang agar bayi normal dapat dilahirkan
(Winkjosastro H, 2010; Rachimhadhi T, 2010).
(Winkjosastro H, 2010; Rachimhadhi T, 2010).
Gambar 6Pintu bawah panggul
2. Ukuran-Ukuran Luar Panggul
Ukuran-ukuran luar panggul ini dapat digunakan bila pelvimetri
radiologik tidak dapat dilakukan. Dengan cara ini dapat ditentukan secara
garis jenis, bentuk, dan ukuran-ukuran apabila dikombinasikan dengan
pemeriksaan dalam, Alat-alat yang dipakai antara lain jangka-jangka
panggul Martin, Oseander, Collin, dan Boudeloque (Winkjosastro H, 2010;
Rachimhadhi T, 2010).
Yang diukur sebagai berikut:
a. Distansia spinarum (± 24-26 cm): jarak antara kedua spina iliaka
anterior superior sinistra dan dekstra
b. Distansia kristarum (± 28-30 cm): jarak yang terpanjang antara dua
tempat yang simetris pada krista iliaka sinistra dan dekstra. Bila ukuran

11
ini lebih kecil 2-3 cm dari nilai normal, dapat dicurigai panggul ini
patologik
c. Distansi oblikua eksterna (ukuran miring luar): jarak antara spina iliaka
posterior sinistra dan spina iliaka anterior superior dekstra dan dari
spina iliaka posterior dekstra ke spina iliaka anterior superior sinistra.
Kedua ukuran ini bersilang. Jika panggul normal, maka kedua ukuran
ini tidak banyak berbeda. Akan tetapi, jika panggul itu asimetrik
(miring), kedua ukuran itu jelas berbeda sekali
d. Distansia intertrokanterika: jarak antara kedua trokanter mayor
e. Konjugata eksterna (Boudeloque) ± 18 cm: jarak antara bagian atas
simfisis ke prosesus spinosus lumbal 5
f. Distansia tuberum (± 10,5 cm): jarak antar tuber iskii sinistra dan
dekstra. Untuk mengukurnya dipakai jangka Oseander. Angka yang
ditunjuk jangka harus ditambah 1,5 cm karena adanya jaringan
subkutis antara tulang dan ujung jangka, yang menghalangi
pengukuran secara tepat. Bila jarak ini kurang dari normal, dengan
sendirinya arkus pubis lebih dari 90° (Winkjosastro H, 2010;
Rachimhadhi T, 2010).
B. Panggul Sempit
Setiap penyempitan pada diameter panggul yang mengurangi kapasitas
panggul dapat menyebakan distosia saat persalinan. Panggul disebut sempit
apabila ukurannya 2 cm kurang dari ukuran normal. Kesempitan panggul bisa

12
pada pintu atas panggul, ruang tengah panggul, pintu bawah panggul atau
kombinasi ketiganya (Mochtar R, 2003).
1. Kesempitan Pintu Atas Panggul
Pintu atas panggul biasanya dianggap menyempit apabila diameter
anteroposterior terpendek kurang dari 10,0 cm atau apabila diameter
transversa kurang dari 11,5 cm atau apabila diameter konjugata obstetrik
kurang dari 12 cm. Dengan menggunakan pelvimetri klinis dan kadang-
kadang pelvimetri radiologis dapat mengidentifikasi diameter
anteroposterior paling pendek yang harus dilewati kepala janin. Sebelum
persalinan terlah terbukti diameter biparietal janin rata-rata berukuran 9,5
cm sampai 9,8 cm. Dengan demikian sebagian janin mungkin sangat sulit
atau mustahil melewati pintu atas dengan diameter anteroposterior yang
kurang dari 10 cm (Cuningham FG, 2001; Mochtar R, 2003).
Pada nulipara normal aterm, bagian terbawah janin sering sudah
turun ke dalam rongga panggul sebelum persalinan dimulai. Namun,
apabila pintu atas mengalami penyempitan yang cukup berarti , penurunan
belum terjadi sampai timbul tanda-tanda inpartu (Cuningham FG, 2001).
Tingkatan kesempitan panggul berdasarkan ukuran konjugata vera:
Tingkat I : CV = 9-10 cm = borderline
Tingkat II : CV = 8-9 cm = relatif
Tingkat III : CV = 6-8 cm = ekstrim
Tingkat IV : CV = 6 cm = mutlak

13
2. Kesempitan Pintu Tengah Panggul
Kesempitan pintu tengah panggul ini lebih sering ditemukan
daripada kesempitan pada pintu aats panggul. Kesempitan pada pintu
tengah panggul ini sering menyebabkan terhentinya kepala janin pada
bidang transversa (Cuningham FG, 2001).
Rata-rata ukuran diameter tengah panggul adalah sebagai berikut :
Distansia interspinarum (DI) ± 10.5 cm. Diameter anterior posterior (AP) ±
11.5 cm,diameter sagitalis posterior 5 cm. Dikatakan sempit bila diameter
interspinarum <10 cm atau <9,5 cm atau ≤9 cm atau bila diameter
interspinarum ditambahkan dengan diameter sagitalis posterior kurang dari
13,5 cm (Cuningham FG, 2001).
3. Kesempitan Pintu Bawah Panggul
Kesempitan pintu bawah panggul didefinisikan sebagai
pemendekan diameter intertuberosum hingga 8 cm atau kurang. Pintu
bawah panggul secara kasar dapat dianggap sebagai dua segitiga dengan
diameter intertuberosum sebagai dasar keduanya. Sisi-sisi segitiga anterior
dibentuk oleh kedua ramus pubis dan puncaknya adalah permukaan
posterior inferior simfisis pubis (Cuningham FG, 2001).
Menyempitnya diameter intertuberosum yang menyebabkan
penyempitan segitiga anterior akan mendorong kepala janin ke posterior.
Dengan demikian penenntuan apakan janin bisa lahir atau tidak sebagian
tergantung pada ukuran segitiga posterior atau secara spesifik tergantung
pada diameter intertuberosum dan diameter sagitalis posterior pintu bawah

14
panggul. Pintu bawah yang sempit dapat menyebabkan distosia bukan
sebagai penyebab tunggal karena sebagian besar disertai penyempitan
pintu tengah panggul. Penyempitan pintu bawah panggul tanpa disertai
penyempitan pintu tengah panggul jarang terjadi (Cuningham FG, 2001).
4. Komplikasi Panggul Sempit
Apabila persalinan dengan panggul sempit dibiarkan berlangsung
sendiri tanpa pengambilan tindakan yang tepat, timbul bahaya pada ibu
dan janin. Bahaya pada ibu dapat berupa partus lama yang dapat
menimbulkan dehidrasi serta asidosis, dan infeksi intrapartum, ruptur uteri
mengancam serta resiko terjadinya fistula vesikoservikalis, atau fistula
vesikovaginalis, atau fistula rektovaginalis karena tekanan yang lama
antara kepala janin dengan tulang panggul. Sedangkan bahaya pada janin
dapat berupa meningkatkan kematian perinatal, dan perlukaan pada
jaringan di atas tulang kepala janin bahkan bisa menimbulkan fraktur pada
os parietalis (Cuningham FG, 2001).
5. Penanganan Panggul Sempit
Dewasa ini 2 cara merupakan tindakan utama untuk menangani
persalinan pada panggul sempit, yakni seksio sesaria dan partus percobaan.
a) Seksio sesaria
Seksio dapat dilakukan secara elektif atau primer, yakni sebelum
persalinan mulai atau pada awal persalinan, dan secara sekunder, yakni

15
sesudah persalinan berlangsung selama beberapa waktu (Saifudin AB,
2002).
Berdasarkan perhitungan konjugata vera pada pintu atas panggul
dapat diambil tindakan yaitu:
panjang CV 8-10 cm → partus percobaan
panjang CV 6-8 cm → SC primer
panjang CV < 6 cm → SC absolut (Saifudin AB,
2002).
b) Partus Percobaan
Partus percobaan adalah suatu partus fisiologis yang dilakukan
pada kehamilan aterm, anak presentasi belakang kepala dengan suspek
disproporsi sefalopelvik (CPD). Tindakan partus percobaan adalah
memastikan ada tidaknya CPD. Dimulai saat penderita dinyatakan in
partu, dengan penilaian kemajuan persalinan dimulai setelah persalinan
masuk fase aktif. Penilaian terhadap kemajuan persalinan, turunnya
kepala dan putar paksi dalam dilakukan setiap 2 jam. Bila pada setiap
penilaian per 2 jam tersebut terdapat perubahan yang bermakna
komponen yang dinilai itu, maka partus percobaan dikatakan ada
kemajuan dan diteruskan. Bila dari 3 komponen tersebut tidak ada
kemajuan yang bermakna, maka partus percobaan dikatakan gagal,
dipastikan ada CPD dan persalinan diakhiri dengan seksio sesaria
(Saifudin AB, 2002; Mochtar R, 2003).

16
C. Persalinan Normal
1. Pengertian
Persalinan adalah proses dimana bayi, plasenta dan selaput ketuban
keluar dari uterus ibu (JNPK-KR, 2008). Persalinan adalah proses
membuka dan menipisnya serviks dan janin turun kedalam jalan lahir.
Kelahiran adalah proses dimana janin dan ketuban di dorong keluar
melalui jalan lahir (Saifuddin AB, 2002).
Persalinan adalah proses pengeluaran hasil konsepsi yang dapat
hidup dari dalam uterus melalui vagina ke dunia luar (Prawirohardjo,
2002)
2. Faktor-Faktor Penting dalam Persalinan
Persalinan yang normal (eutasia) menunjukkan bahwa ketiga faktor
penting yaitu power (P), passage (P), dan passenger (P) sama dengan baik
sehingga persalinan berlangsung spontan, aterm, dan hidup. Selain itu,
terdapat faktor lainnya, seperti faktor kejiwaan wanita dan penolong tetapi
kedua faktor tambahan tersebut tidak banyak berfungsi dalam menentukan
jalannya persalinan (Manuaba, 2010).
Dengan faktor 3P, kemungkinan besar terdapat kelainan yang
memengaruhi jalannya persalinan, sehingga memerlukan intervensi
persalinan untuk mencapai well health baby dan well health mother.
Persalinan yang memerlukan bantuan dari luar karena terjadi
penyimpangan 3P disebut persalinan distosia (Manuaba, 2010).

17
Menurut Mochtar (2003), faktor yang mempengaruhi persalinan
diantaranya:
a. Passage (Jalan Lahir)
Merupakan jalan lahir yang harus dilewati oleh janin terdiri dari
rongga panggul, dasar panggul, serviks dan vagina. Syarat agar janin
dan plasenta dapat melalui jalan lahir tanpa ada rintangan, maka jalan
lahir tersebut harus normal.
b. Power
Power adalah kekuatan atau tenaga untuk melahirkan yang terdiri
dari his atau kontraksi uterus dan tenaga meneran dari ibu. Power
merupakan tenaga primer atau kekuatan utama yang dihasilkan oleh
adanya kontraksi dan retraksi otot-otot rahim.
Tenaga utama pada persalinan adalah tenaga atau kekuatan yang
dihasilkan oleh kontraksi dan retraksi otot-otot rahim.
1. Kontraksi
Kontraksi adalah gerakan memendek dan menebal otot-otot
rahim yang terjadi untuk sementara waktu. Kontraksi ini terjadi
diluar kesadaran di bawah pengendalian sistem saraf simpatik dan
secara tidak langsung dipengaruhi oleh sistem endokrin. Kontraksi
uterus yang kuat seperti pada bagian akhir kala I persalinan
memberikan tekanan intra uteri sebesar 45 mmHg.
2. Retraksi

18
Retraksi adalah pemendekan otot-otot rahim yang menetap
setelah terjadinya kontraksi, serabut otot tidak mengadakan
relaksasi penuh pada akhir kontraksi tetapi akan mempertahankan
sebagian gerakan memendek dan menebal tersebut. Retraksi
merupakan sifat istimewa yang dimiliki oleh otot rahim.
3. Tenaga sekunder – Mengejan
Tenaga kedua yang meliputi otot perut dan diafragma
digunakan dalam kala II persalinan. Tenaga ini dapat dipakai untuk
mendorong bayi keluar dan merupakan kekuatan ekspulsi yang
dihasilkan otot-otot volunter.
Mengejan memberikan kekuatan yang sangat membantu
dalam mengatasi resistensi otot-otot dasar panggul. Meskipun
mengejan melibatkan otot volunter gerakan ini menjadi involunter
kalau tekanan kepala janin pada dasar panggul mejadi sangat kuat.
Kadang-kadang pada saat mengejan dikendalikan dan digantikan
bernapas terengah-engah (mulut dan glotis terbuka sementara otot
abdomen dibiarkan lemas).
Kekuatan yang mendorong janin keluar (power) terdiri dari :
a) His (kontraksi otot uterus)
His adalah kontraksi uterus karena otot-otot polos rahim
bekerja dengan baik dan sempurna. Pada waktu kontraksi
otototot rahim menguncup sehingga menjadi tebal dan lebih
pendek. Kavum uteri menjadi lebih kecil serta mendorong janin
dan kantung amnion ke arah segmen bawah rahim dan serviks.

19
b) Kontraksi otot-otot dinding perut
c) Kontraksi diafragma pelvis atau kekuatan mengejan
d) Ketegangan dan ligmentous action terutama ligamentum
rotundum.
c. Passanger
a) Janin
Bagian yang paling besar dan keras dari janin adalah kepala
janin. Posisi dan besar kepala dapat mempengaruhi jalan
persalinan.
b) Sikap (habitus)
Menunjukkan hubungan bagian-bagian janin dengan sumbu
janin, biasanya terhadap tulang punggungnya. Janin umumnya
dalam sikap fleksi, di mana kepala, tulang punggung, dan kaki
dalam keadaan fleksi, serta lengan bersilang di dada.
c) Letak janin
Letak janin adalah bagaimana sumbu panjang janin berada
terhadap sumbu ibu, misalnya letak lintang di mana sumbu janin
sejajar dengan dengan sumbu panjang ibu; ini bisa letak kepala,
atau letak sungsang.
d) Presentasi
Presentasi digunakan untuk menentukan bagian janin yang ada
di bagian bawah rahim yang dapat dijumpai pada palpasi atau
pemeriksaan dalam. Misalnya presentasi kepala, presentasi bokong,
presentasi bahu, dan lain-lain.

20
e) Posisi
Posisi merupakan indikator untuk menetapkan arah bagian
terbawah janin apakah sebelah kanan, kiri, depan atau belakang
terhadap sumbu ibu (maternal pelvis). Misalnya pada letak
belakang kepala (LBK) ubun-ubun kecil (UUK) kiri depan, UUK
kanan belakang.
f) Plasenta
Plasenta juga harus melalui jalan lahir, ia juga dianggap sebagai
penumpang atau passenger yang menyertai janin namun plasenta
jarang menghambat pada persalinan normal.
d. Psikis (psikologis)
Perasaan positif berupa kelegaan hati, seolah-olah pada saat itulah
benar-benar terjadi realitas kewanitaan sejati yaitu munculnya rasa
bangga bisa melahirkan atau memproduksi anaknya. Mereka seolah-
olah mendapatkan kepastian bahwa kehamilan yang semula dianggap
sebagai suatu keadaan yang belum pasti sekarang menjadi hal yang
nyata.
e. Penolong
Peran dari penolong persalinan dalam hal ini dokter atau bidan
adalah mengantisipasi dan menangani komplikasi yang mungkin
terjadi pada ibu dan janin. Proses tergantung dari kemampuan skill dan
kesiapan penolong dalam menghadapi proses persalinan.

21
3. Etiologi
Sebab terjadinya persalinan merupakan teori-teori yang kompleks.
Faktor-faktor humoral, pengaruh prostaglandin, struktur uterus, sirkulasi
uterus, pengaruh saraf dan nutrisi. Perubahan – perubahan dalam biokimia
dan biofisika telah banyak mengungkapkan mulai dan berlangsungnya
persalinan yaitu :
a. Penurunan kadar hormon estrogen dan progesteron yang dapat
mengakibatkan peregangan dari otot-otot uterus
b. Meningkatnya kadar prostaglandin
c. Keadaan uterus yang terus membesar dan menjadi tegang
mengakibatkan iskemika otot-otot uterus
d. Berkurangnya nutrisi pada janin berkurang maka hasil konsepsi akan
segera dikeluarkan
e. Tekanan pada ganglion servikale yang terletak di belakang serviks
yang tertekan yang merupakan penyebab peningkatan kontraksi uterus
(Prawirohardjo, 2002).
4. Perubahan Psikologi Pada Ibu Bersalinan
Perubahan psikologi pada ibu bersalinan menurut Varney (2006):
a. Pengalaman sebelumnya
Fokus wanita adalah pada dirinya sendiri dan fokus pada dirinya
sendiri ini timbul ambivalensi mengenai kehamilan seiring usahanya

22
menghadapi pengalaman yang buruk yang pernah ia alami sebelumnya,
efek kehamilan terhadap kehidupannya kelak, tanggung jawab, yang
baru atau tambahan yang akan di tanggungnya, kecemasan yang
berhubungan dengan kemampuannya untuk menjadi seorang ibu.
b. Kesiapan emosi
Tingkat emosi pada ibu bersalin cenderung kurang bisa terkendali
yang di akibatkan oleh perubahan-perubahan yang terjadi pada dirinya
sendiri serta pengaruh dari orang-orang terdekatnya, ibu bersalin
biasanya lebih sensitif terhadap semua hal. Untuk dapat lebih tenang
dan terkendali biasanya lebih sering bersosialisasi dengan sesama ibu-
ibu hamil lainnya untuk saling tukar pengalaman dan pendapat.
c. Persiapan menghadapi persalinan (fisik, mental, materi dsb)
Biasanya ibu bersalin cenderung mengalami kekhawatiran
menghadapi persalinan, antara lain dari segi materi apakah sudah siap
untuk menghadapi kebutuhan dan penambahan tanggung jawab yang
baru dengan adanya calon bayi yang akan lahir. Dari segi fisik dan
mental yang berhubungan dengan risiko keselamatan ibu itu sendiri
maupun bayi yang di kandungnya.
d. Support system
Peran serta orang-orang terdekat dan dicintai sangat besar
pengaruhnya terhadap psikologi ibu bersalin biasanya sangat akan
membutuhkan dorongan dan kasih sayang yang le bih dari seseorang
yang dicintai untuk membantu kelancaran dan jiwa ibu itu sendiri.

23
5. Langkah Asuhan Persalinan Normal
58 langkah asuhan persalinan normal diambil dari penuntun belajar
APN yang terdapat pada panduan pelatihan klinik APN "Asuhan Esensial,
Pencegahan dan Penanggulangan Segera Komplikasi Persalinan dan Bayi
Baru Lahir" yang diterbitkan oleh Jaringan Nasional Pelatihan Klinik -
Kesehatan Reproduksi (JNPK-KR) Departemen Kesehatan RI tahun 2008.
58 langkah APN terdiri dari:
I. Mengenali Gejala dan Tanda Kala II
1. Mengenali dan melihat adanya tanda persalinan kala II. Yang
dilakukan adalah: tingkat kesadaran penderita, pemeriksaan tanda-
tanda:
a. Ibu mempunyai keinginan untuk meneran
b. Ibu merasakan tekanan yang semakin meningkat pada rektum
dan vaginanya
c. Perineum menonjol
d. Vulva vagina dan sfingter ani membuka.
II. Menyiapkan Pertolongan Persalinan
2. Memastikan perlengkapan peralatan, bahan dan obat-obatan
esensial untuk menolong persalinan dan menatalaksana komplikasi ibu
dan bayi baru lahir. Untuk resusitasi → tempat datar, rata, bersih,
kering dan hangat, 3 handuk atau kain bersih dan kering, alat

24
penghisap lendir, lampu sorot 60 watt dengan jarak 60 cm diatas tubuh
bayi.
a. Menggelar kain diatas perut ibu. Dan tempat resusitasi serta
ganjal bahu bayi
b. Menyiapkan oksitosin 10 unit dan alat suntik steril sekali
pakai di dalam partus set
3. Pakai celemek plastik yang bersih
4. Melepaskan dan menyimpan semua periasan yang dipakai, mencuci
kedua tangan dengan sabun dan air bersih yang mengalir dan
mengeringkan tangan dengan handuk pribadi yang kering dan
bersih
5. Memakai sarung tangan disinfeksi tingkat tinggi atau steril untuk
pemeriksaan dalam
6. Masukan oksitosin 10 unit kedalam tabung suntik (gunakan tangan
yang memakai sarung tangan disinfeksi tinggkat tinggi atau steril.
III.Memastikan Pembukaan Lengkap Dan keadaan Janin Bayi
7. Membersihkan vulva dan perineum, menyekanya dengan hati-hati
dari depan ke belakang dengan menggunakan kapas atau kasa yang
sudah di basahi air disinfeksi tingkat tinggi
a. Jika introitus vagina, perineum, atau anus terkontaminasi tinja,
bersihkan dengan kasa dari arah depan ke belakang.
b. Buang kapas atau kasa pembersih (terkontaminasi) dalam
wadah yang tersedia

25
c. Ganti sarung tangan jika terkontaminasi (dekontaminasi,
lepaskan dan rendam dalam larutan klorin 0,5 % → langkah 9
8. Lakukan periksa dalam untuk memastikan pembukaan lengkap
Bila selaput ketuban belum pecah dan pembukaan sudah
lengkap maka lakukan amniotomi.
9. Dekontaminasi sarung tangan dengan cara mencelupkan tangan
yang masih memakai sarung tangan kotor ke dalam larutan korin
0,5% dan kemudian melepaskannya dalam keadaan terbalik serta
merendamnya selama 10 menit. Cuci kedua tangan setelah sarung
tangan dilepaskan.
10. Memeriksa denyut jantung janin setelah kontraksi berakhir untuk
memastikan bahwa DJJ dalam batas normal.
IV. Menyiapkan Ibu Dan Keluarga Untuk Membantu Proses Pimpinan
Meneran
11. Memberi tahu ibu pembukaan sudah lengkap dan keadaan janin
baik, membantu ibu dalam posisi yang nyaman sesuai
keinginannya.
12. Meminta bantuan keluarga untuk menyiapkan posisi ibu untuk
meneran. (pada saat adanya his, bantu ibu dalam posisi setengah
duduk dan pastikan dia merasa nyaman).
13. Melakukan pimpinan meneran saat ibu mempunyai dorongan
yang kuat untuk meneran.

26
14. Ajarkan ibu untuk berjalan, berjongkok atau mengambil posisi
yang nyaman, jika ibu belum merasa ada dorongan untuk
meneran dalam 60 menit.
V. Persiapan Pertolongan Kelahiran Bayi
15. Jika kepala bayi telah membuka vulva dengan diameter 5-6 cm
meletakan handuk bersih diatas perut ibu untuk mengeringkan
bayi.
16. Meletakan kain yang bersih di lipat 1/3 bagian di bawah bokong
ibu.
17. Membuka tutup partus set dan perhatikan kembali kelengkapan
alat dan bahan.
18. Memakai sarung tangan DTT pada kedua tangan.
VI. Persiapan Pertolongan Kelahiran Bayi
a. Lahirnya kepala
19. Saat kepala bayi membuka vulva dengan diameter 5-6 cm,
lindungi perineum dengan satu tangan yang dilapisi kain tadi,
letakan tangan yang lain di kepala bayi untuk menahan posisi
defleksi dan membantu lahirnya kepala, menganjurkan ibu untuk
meneran perlahan-lahan saat kepala lahir.
20. Memeriksa lilitan tali pusat dan mengambil tindakan yang sesuai
jika terjadi lilitan tali pusat.

27
Jika tali pusat melilit leher secara longgar, lepaskan lewat
bagian atas kepala bayi.
Jika tali pusat melilit leher secara kuat, klem tali pusat didua
tempat dan potong diantara kedua klem tersebut.
21. Menunggu hingga kepala bayi melakukan putaran paksi luar
secara spontan.
b. Lahirnya Bahu
22. Setelah kepala melakukan putaran paksi luar, tepatkan ke dua
tangan di masing-masing sisi muka bayi. Menganjurkan ibu
untuk meneran saat kontraksi berikutnya, dengan lembut
menariknya kearah bawah dan kearah luar sehingga bahu anterior
muncul di bawah arkus pubis dan kemudian dengan lembut
menarik ke arah atas dan kearah luar untuk melahirkan bahu
posterior. Lahirnya badan dan tungkai
23. Setelah kedua bahu di lahirkan, menelusurkan tangan mulai
kepala bayi yang berada di bagian bawah ke arah perineum,
membiarkan bahu dan lengan posterior lahir ketangan tersebut.
Mengendalikan kelahiran siku dan tangan bayi saat melewati
perineum, gunakan tangan bagian bawah saat menyangga tubuh
bayi saat dilahirkan.Menggunakan tangan anterior (bagian atas)
untuk mengendalikan siku dan tangan anterior saat bayi keduanya
lahir.
24. Setelah tubuh dan lengan lahir, menelusurkan tangan yang ada di
atas (anterior) dari punggung kearah kaki bayi untuk menyangga

28
saat punggung dan kaki lahir memegang kedua mata kaki bayi
dan dengan hati – hati membantu kelahiran kaki.
VII. Penanganan Bayi Baru Lahir.
25. Menilai bayi dengan cepat, kemudian meletakan bayi diatas perut
ibu di posisi kepala bayi sedikit lebih rendah dari tubuhnya (bila
tali pusat terlalu pendek, meletakan bayi di tempat yang
memungkinkan).
26. Segera mengeringkan bayi mulai dari muka, kepala, dan bagian
tubuh lainnya kecuali tangan tanpa membersihkan verniks. Ganti
handuk basah dengan handuk/kain yang kering. Biarkan bayi
diatas perut ibu.
27. Periksa kembali uterus untuk memastikan tidak ada lagi bayi
dalam uterus (hamil tunggal).
28. Beritahu ibu bahwa ia akan disuntik oksitosin agar uterus
berkontraksi baik.
29. Dalam waktu 1 menit setelah bayi lahir, suntukan oksitosin 10
unit IM (Intara muskuler) 1/3 paha atas bagian distal lateral
(lakukan aspirasi sebelum menyuntikan oksitosin).
30. Setelah 2 menit pasca persalinan, jepit tali pusat dengan klem
kira-kira 3 cm dari pusat bayi. Melakukan urutan pada tali pusat
mulai dari klem dari arah bayi dan memasang klem ke dua 2 cm
dari klem pertama ke arah ibu.
31. Pemotongan dan pengikatan tali pusat

29
Dengan satu tangan, pegang tali pusat yang telah dijepit
(lindungi perut bayi), dan lakukan penguntungan tali pusat
diantara dua klem tersebut.
Ikat tali pusat dengan benang DTT atau steril pada satu sisi
kemudian melingkarkan kembali benang tersebut dan
mengikatnya dengan simpul kunci pada sisi lainnya.
Lepaskan klem dan masukan dalam wadah yang telah
disediakan.
32. Letakkan bayi agar ada kontak kulit ibu ke kulit bayi. Letakkan
bayi tengkurap didada ibu. Luruskan bahu bayi sehingga bayi
menempel di dada/perut ibu. Usahan kepala bayi berada diantara
payudara ibu dengan posisi lebih rendah dari puting payudara
ibu.
33. Selimuti ibu dan bayi dengan kain hangat dan pasang topi
dikepala bayi.
VIII. Penatalaksanaan Aktif Persalinan Kala III
a. Oksitosin
34. Memindahkan klem pada tali pusat sekitar 5-10 cm dari vulva.
35. Meletakan satu tangan diatas kain yang ada di perut ibu, tepat
diatas tulang pubis, dan menggunakan tangan ini untuk
melakukan palpasi kontraksi dan menstabilkan uterus, memegang
tali pusat dan klem dengan tangan yang lain.
36. Setelah uterus berkontraksi, tegangkan tali pusat ke arah bawah
sambil tangan yang lain mendorong uterus ke arah belakang –

30
atas ( dorso – kranial) secara hati-hati (untuk mencegah inversio
uteri). Jika plasenta tidak lahir setelah 30-40 detik, hentikan
penegangan tali pusat dan tunggu hingga timbul kontraksi
berikutnya dan ulangi prosedur diatas.
Jika uterus tidak segera berkontraksi, minta ibu, suami atau
anggota keluarga untuk melakukan stimulasi puting susu.
b. Mengeluarkan plasenta
37. Lakukan penegangnan dan dorongan dorso-kranial hingga
plasenta terlepas, minta ibu meneran sambil penolong menarik
tali pusat dengan arah sejajar lantai dan kemudian kearah atas,
mengikuti poros jalan lahir, (tetap lakukan tekanan dorso-kranial)
Jika tali pusat bertambah panjang, pindahkan klem hingga
berjarak sekitar 5-10 cm dari vulva dan lahirkan plasenta.
Jika plasenta tidak lepas setelah 15 menit menegangkan tali
pusat:
Beri dosis ulangan oksitosin 10 unit IM
Lakukan kateterisasi (aseptik) jika kandung kemih penuh.
Minta keluarga untuk menyiapkan rujukan.
Ulangi penegangna tali pusat 15 menit berikutnya.
Jika plasenta tidak lahir dalam 30 menit setelah bayi lahir
atau bila terjadi perdarahan, segera lakukan plasenta
manual.
38. Saat plasenta terlihat di introitus vagina, lahirkan plasenta dengan
menggunakan ke dua tangan, pegang dan putar plasenta hingga

31
selaput ketuban terpilih kemudian lahirkan dan tempatkan
plasenta pada wadah yang telah disediakan.
Jika selaput ketuban robek, pakia sarung tangan DTT atau
steril untuk melakukan eksplorasi sisa selaput kemudian
gunakan jari-jari tangan atau klem DTT atau steril untuk
mengeluarkan bagian selaput yang tertinggal.
Rangsangan taktil (masase) uterus.
39. Segera setelah plasenta dan selaput ketuban lahir, melakukan
Masase uterus, meletakan telapak tangan di fundus dan
melakukan masase dengan gerakan melingkar dengan lembut
hingga uterus berkontraksi (fundus menjadi keras).
Lakukan tindakan yang diperlukan jika uterus tidak
berkontraksi setelah 15 detik masase.
IX. Menilai Perdarahan
40. Memeriksa kedua sisi plasenta baik bagian ibu maupun bayi dan
pastikan selaput ketuban lengkap dan utuh. Masukan plesenta
kedalam kantung plastik atau tempat khusus.
41. Mengevaluasi adanya laserasi pada vagina dan perineum dan
segera menjahit laserasi yang mengalami perdarahan aktif. Bila
ada robekan yang menimbulkan perdarahan aktif segera lakukan
penjahitan.
X. Melakukan Prosedur Paska Persalinan
42. Pastikan uterus berkontraksi dengan baik dan tidak terjadi
perdarahan pervaginam.

32
43. Biarkan bayi tetap melakukan kontak kulit ke kulit di dada ibu
paling sedikit 1 jam.
a. Sebagian besar bayi akan berhasil melakukan inisiasi
menyusu dini dalam waktu 30-60 menit. Menyusu pertama
biasanya berlangsung sekitar 10-15 menit bayi cukup
menyusu dari satu payudara.
b. Biarkan bayi berada didada ibu selama 1 jam walaupun bayi
sudah berhasil menyusu.
44. Setelah 1 jam, lakukan pemeriksaan fisik bayi baru lahir, beri
antibiotika salep mata pencegahan, dan vit K 1 mg IM di paha
kiri anterolateral.
45. Setelah 1 jam pemberian vit K berikan suntikan imunisasi
hepatitis B di paha kanan anterolateral. Letakan bayi didalam
jangkawan ibu agar sewaktu-waktu bisa disusukan. Letakan
kembali bayi pada dada ibu bila bayi belum berhasil menyusu 1
jam pertama dan biarkan sampai bayi berhasil menyusu.
XI. Evaluasi
46. Lakukan pemantauan kontraksi dan mencegah perdarahan
pervaginam.
2-3 kali dalam 15 menit pertama pasca persalinan.
Setiap 15 menit pada 1 jam pertama paska persalinan.
Setiap 20-30 menit pada jam kedua paska persalinan
Jika uterus tidak berkontraksi dengan baik, melakukan asuhan
yang sesuai untuk menatalaksanaan atonia uteri.

33
47. Ajarkan ibu/keluarga cara melakukan masase uterus dan menilai
kontraksi.
48. Evaluasi dan estimasi jumlah kehilangan darah.
49. Memeriksakan nadi ibu dan keadaan kandung kemih setiap 15
menit selama 1 jam pertama paska persalinan dan setiap 30 menit
selama 1 jam kedua paska persalinan.
Memeriksa temperatur tubuh ibu sekali setiap jam selama 2
jam pertama paska persalinan
Melakukan tindakan yang sesuai untuk temuan yang tidak
normal.
50. Periksa kembali bayi dan pantau setiap 15 menit untuk pastikan
bahwa bayi bernapas dengan baik (40-60 kali/menit) serta suhu
tubuh normal (36,5-37,5 0C).
Jika bayi sulit bernapas, merintih atau retraksi, diresusitasi
dan segera merujuk kerumah sakit.
Jika bayi napas terlalu cepat, segera dirujuk.
Jika kaki teraba dingin, pastikan ruangan hangat. Kembalikan
bayi kulit kekulit dengan ibunya dan selimuti ibu dan bayi
dengan satu selimut.
XII. Kebersihan dan Keamanan
51. Tempatkan semua peralatan dalam larutan klorin 0,5% untuk
dekontaminasi (10 menit), mencuci dan membilas peralatan
setelah didekontaminasi.

34
52. Buang bahan-bahan yang terkontaminasi ke dalam tempat
sampah yang sesuai.
53. Bersihkan ibu dengan menggunakan air disinfeksi tingkat tinggi.
Bersihkan sisa cairan ketuban, lendir dan darah. Bantu ibu untuk
memakai pakaian yang bersih dan kering.
54. Pastikan bahwa ibu nyaman, membantu ibu memberikan ASI,
menganjurkan keluarga untuk memberikan ibu minuman dan
makanan yang diinginkan.
55. Dekontaminasi tempat bersalin dengan klorin 0,5% .
56. Mencelupkan sarung tangan kotor kedalam larutan klorin 0,5%
membalikan bagian sarung tangan dalam ke luar dan
merendamnya dalam larutan klorin 0,5% selama 10 menit.
57. Mencuci kedua tangan dengan sabun dan air yang mengalir.
XIII. Pendokumentasian
58. Lengkapi patograf (Halaman depan dan belakang, periksa tanda
vital dan asuhan kala IV).