Skenario a Blok 16 Fix
-
Upload
fellaniella -
Category
Documents
-
view
27 -
download
12
description
Transcript of Skenario a Blok 16 Fix

LAPORAN TUTORIAL
SKENARIO A BLOK 16
DISUSUN OLEH : KELOMPOK 5
TUTOR : dr. Rahmat Achmad
dr. Joni Anwar, SpP
Ajeng Mutia 04011181320007
Elisabeth Gerda Sitompul 04011181320011
Fitri Aulia Dina 04011181320025
Fellani 04011181320061
Patima Sitompul 04011181320069
Nurul Rizki Syafarina 04011181320105
Reinecke Ribka Halim 04011281320031
Mia Esta Poetri 04011281320033
M. Auzan Ridho 04011381320025
Yuventius Odi 04011381320055
Nina Mariana 04011381320059
Anusha G. Perkas 04011381320081
FAKULTAS KEDOKTERAN UNIVERSITAS SRIWIJAYA
PENDIDIKAN DOKTER
TAHUN 20151

KATA PENGANTAR
Alhamdulillah, puji syukur kehadirat Illahi Robbi, karena berkat limpahan rahmat dan
hidayah-Nya lah penyusun bisa menyelesaikan tugas laporan tutorial ini dengan baik tanpa
aral yang memberatkan.
Laporan ini disusun sebagai bentuk dari pemenuhan tugas laporan tutorial skenario A
yang merupakan bagian dari sistem pembelajaran KBK (Kurikulum Berbasis Kompetensi) di
Fakultas Kedokteran Universitas Sriwijaya, khususnya pada Blok Respirasi.
Terima kasih tak lupa pula kami sampaikan kepada dr. Rahmat Achmad dan dr. Joni
Anwar, SpP yang telah membimbing dalam proses tutorial ini, beserta pihak-pihak lain yang
terlibat, baik dalam memberikan saran, arahan, dan dukungan materil maupun inmateril
dalam penyusunan tugas laporan ini.
Penyusun menyadari bahwa laporan ini jauh dari kata sempurna. Oleh karena itu,
kritik yang membangun sangat kami harapkan sebagai bahan pembelajaran yang baru bagi
penyusun dan perbaikan di masa yang akan datang.
Palembang, 4 Maret 2015
Penyusun
Kelompok Tutorial V
2

DAFTAR ISI
KATA PENGANTAR…........................................................................................ ... 2
DAFTAR ISI…………............................................................................................. . 3
BAB I PENDAHULUAN......................................................................................... 4
BAB II PEMBAHASAN........................................................................................... 5
SKENARIO A................………............................................................................... 5
I. Klarifikasi Istilah................................................................................................ 6
II. Identifikasi Masalah............................................................................................. 6
III. Analisis Masalah............................................................................................... .. 7
IV. Kerangka Konsep............................................................................................... 26
V. Learning Issue................………………………………………......…………... 27
V.1. TB Paru................................................................................................... 27
V.2. HIV......................................................................................................... 38
V.3. Anatomi dan Fisiologi Sistem Pernafasan.............................................. 47
V.4. Pemeriksaan Penunjang TB.................................................................... 55
V.5 Immunologi Sistem Pernafasan.............................................................. 58
VI. KESIMPULAN………………………………………………………............ 64
DAFTAR PUSTAKA………………………………………………………............ 65
3

BAB I
PENDAHULUAN
A. Latar Belakang
Blok Respirasi adalah blok enam belas semester IV dari Kurikulum Berbasis
Kompetensi Pendidikan Dokter Fakultas Kedokteran Universitas Sriwijaya Palembang.
Pada kesempatan ini dilaksanakan tutorial studi kasus sebagai bahan pembelajaran untuk
menghadapi kasus yang sebenarnya pada waktu yang akan datang.
B. Maksud dan Tujuan
Adapun maksud dan tujuan dari laporan tutorial studi kasus ini, yaitu:
1. Sebagai laporan tugas kelompok tutorial yang merupakan bagian dari sistem
pembelajaran KBK di Fakultas Kedokteran Universitas Sriwijaya Palembang.
2. Dapat menyelesaikan kasus yang diberikan pada skenario dengan metode analisis
pembelajaran diskusi kelompok.
3. Tercapainya tujuan dari metode pembelajaran tutorial.
4

BAB II
PEMBAHASAN
SKENARIO A
Mr. Y, a 40-year old, sailor, was admitted to hospital with hemoptoe. He complained
that 6 hours ago he had a severe bout of coughing with fresh blood of about 2 glasses. He also
said that in the previous month he had productive cough with a lot of phlegm, mild fever, loss
of appetite, rapid loss of body weight, and shortness of breath. Since a week ago, he felt his
symptoms were worsening.
Physical examination:
General appearance: he looked severely sick and pale. Body height: 175 cm, body weight: 55
kg BP: 100/70 mmHg, HR: 112 x/minute, RR: 36x/minute, temp 37.6˚C.
There was a tattoo on the chest and lymphadenopathy of the right neck and stomatitis.
In chest auscultation there was an increase of vesicular sound at the right upper lung with
moderate rales.
Additional information:
Laboratory:
Hb 8,5 g%, WBC: 6.000/µL, ESR 65 mm/hr, Diff count: 0/3/2/75/15/5. Acid Fast Bacili: (-),
HIV test: (+), CD4 120/µL
Radiology:
Chest radiograph showed infiltrate at right lower lung.
5

I. KLARIFIKASI ISTILAH
No. Istilah Definisi
1. Hemoptoe Meludah darah atau sputum bercampur darah
2. Productive cough Batuk yang disertai dengan bahan-bahan dari bronchus
3. PhlegmMucus kental yang diekskresikan dari saluran pernafasan dalam
jumlah yang abnormal
4 Mild fever Peningkatan suhu tubuh <37.5-38.5˚C
5. Loss of appetite Kehilangan nafsu makan
6. LymphadenopathyPenyakit pada kelenjar limfe biasanya ditandai dengan
pembengkakan
7. Stomatitis Infeksi yang menyerang membrane mukosa mulut dan bibir
8. Moderate rales Suara pernafasan abnormal yang terdengar pada saat auskultasi
9. InfiltrateDifus atau penimbunan substansi yang secara normal tidak
terdapat pada sel atau jaringan dalam jumlah yang berlebihan
II. IDENTIFIKASI MASALAH
No. Identifikasi Masalah Problem Concern
1. Mr. Y, a 40-year old, sailor, was admitted to hospital with
hemoptoe. He complained that 6 hours ago he had a severe
bout of coughing with fresh blood of about 2 glasses. √
***
2. He also said that in the previous month he had productive
cough with a lot of phlegm, mild fever, loss of appetite, rapid
loss of body weight, and shortness of breath. Since a week
ago, he felt his symptoms were worsening.
√ **
3. Physical examination:
General appearance: he looked severely sick and pale. Body
height: 175 cm, body weight: 55 kg BP: 100/70 mmHg, HR:
112 x/minute, RR: 36x/minute, temp 37.6˚C.There was a
tattoo on the chest and lymphadenopathy of the right neck and
stomatitis. In chest auscultation there was an increase of
vesicular sound at the right upper lung with moderate rales.
√ *
4. Additional information:
Laboratory: Hb 8,5 g%, WBC: 6.000/µL, ESR 65 mm/hr, Diff
√ *
6

count: 0/3/2/75/15/5. Acid Fast Bacili: (-), HIV test: (+), CD4
120/µL. Radiology: Chest radiograph showed infiltrate at
right lower lung.
III. ANALISIS MASALAH
1. Mr. Y, a 40-year old sailor, was admitted to hospital with hemoptoe. He complained that
6 hours ago he had a severe bout a coughing with fresh blood of about 2 glasses.
a. Apa penyebab hemoptoe secara umum?
Penyebab dari batuk darah (hemoptoe) dapat dibagi atas:
- Infeksi, terutama tuberkulosis, abses paru, pneumonia, dan kaverne oleh karena
jamur dan sebagainya.
- Kardiovaskuler, stenosis mitralis dan aneurisma aorta.
- Neoplasma, terutama karsinoma bronkogenik dan poliposis bronkus.
- Gangguan pada pembekuan darah (sistemik).
- Benda asing di saluran pernapasan.
- Faktor-faktor ekstrahepatik dan abses amuba.
b. Apa penyebab dan mekanisme hemoptoe pada kasus?
Hempotisis masif (bila darah yang dikeluarkan adalah 100-160 cc dalam 24 jam)
sumber perdarahan umumnya berasal dari sirkulasi bronkial ( 95 % ).Sirkulasi
bronkial memperdarahi trakea, bronkus utama sampai bronkiolus dan jaringan
penunjang paru, esofagus, mediastinum posterior dan vasa vasorum arteri pulmoner.
Sirkulasi bronkial ini terdiri dari arteri bronkialis dan vena bronkialis. Hemoptisis
pada TB paru terjadi dapat akibat robekan atau ruptur aneurisma arteri pulmoner
(dinding kaviti “aneurisma Rassmussen”) atau akibat pecahnya anastomosis
bronkopulmoner atau proses erosif pada arteri bronkialis. Infeksi basil M. Tb pada
paru membangkitkan respon lokal dari sistem pembuluh darah sekitar yang
memperdarahi area infeksi-kavitas, respon tersebut salah satunya adalah pelebaran
arteri brokialis, apabila berlangsung kronis arteri bronkialis dapat menjadi hypertropy
dan rentan untuk menjadi ruptur, ketika terjadi ruptur maka akan terjadi ekstravasasi
darah ke jaringan interstitial, mengiritasi reseptor batuk pada trakea atau bronkus,
impuls diteruskan ke pusat batuk-medulla oblongata, nukleus tractus solitarius),
sehingga terjadi batuk yang mengandung darah (hemoptoe). Selain itu infeksi Tb ini
juga dapat membentuk pseudo aneuriysm pada arteri pulmonalis dimana terjadi
7

pelemahan dinding arteri secara fokal akibat infiltrat akibat proses inflamasi, kita tahu
kalau aneurysm mudah sekali ruptur dan mekanisme selanjutnya sama seperti yang
telah dijelaskan tadi.
c. Bagaimana hubungan jenis kelamin, usia dan pekerjaan dengan keluhan utama pada
kasus?
Riskesda (2008:105) prevalensi TB paru cenderung meningkat sesuai bertambahnya
usia dan prevalensi tertinggi pada usia lebih dari 65 tahun. 75% di usia produktif (20-
49 tahun) Prevalensi TB Paru 20% lebih tinggi pada laki-laki dibanding perempuan
dan tiga kali lebih di pedesaan dibandingkan perkotaan dan empat kali lebih tinggi
pada pendidikan rendah dibandingkan di pendidikan tinggi.
d. Apa dampak batuk berdarah sampai 2 gelas?
Batuk berdarah sampai 2 gelas (500 ml) akan berdampak pada kurangnya volume
darah pada tubuh dan akan mengakibatkan anemia pada penderita.
e. Bagaimana penatalaksanaan awal dari batuk darah?
Penalaksanaan hemoptisis masif memerlukan penanganan khusus agar tidak berakibat
fatal dengan angka mortaliti hemoptisis masif 75 % disebabkan oleh asfiksia. Pasien
dengan hemoptisis masif seharusnya dirawat di unit perawatan intensif untuk
memonitor status hemodinamik dan penilaian jumlah darah yang hilang.
Penatalaksanaan dilakukan melalui tiga tahap yaitu:
- Tahap 1, proteksi jalan napas dan stabilisasi pasien yaitu mempertahankan jalan
napas yang adekuat, pemberian suplementasi oksigen, koreksi koagulapati,
resusitasi cairan, dan berusah melokalisir sumber perdarahan.
- Tahap 2, lokalisasi sumber perdarahan dan penyebab perdarahan, setelah pasien
dalam keaadan stabil perlu dilakukan pemeriksaan lebih lanjut mencari sumber
perdarahan dan penyebab perdarahan. Pemeriksaan yang dapat dilakukan antara
lain foto toraks, CT scann toraks, angiografi, bronkoskopi (BSOL atau
bronkoskop kaku).
- Tahap 3, terapi spesifik menghentikan perdarahan dan mencegah perdarahan
berulang. Terapi ini dibagi 2 yaitu dengan bronkoskop antara lain melakukan
bilasan garam fisiologis, epinefrin, pemberian trombin fibrinogen, tamponade
8

dengan balon atau tanpa bronkoskop antara lain pemberian obat dan
antifibrinolitik pengobatan penyakit primernya.
f. Bagaimana klasifikasi batuk darah?
Pursel:
Derajat 1 : Bloodstreak
Derajat 2 : 1-30 ml/24 jam
Derajat 3 : 30-150 ml/24 jam
Derajat 4 : 150-500 ml/24 jam
Massive : >500ml/24 jam
Jhonson:
Single hemoptosys : < 7 hari
Repeated hemoptosys : > 7 hari
Frank hemoptosys : darah saja
Interpretasi hemoptoe pada kasus adalah 2 gelas (1 gelas : 250cc) derajat 4
2. He also said that in the previous month he had had productive cough with a lot of phlegm,
mild fever, loss of appetite, rapid loss of body weight (previous weight: 70 kg), and
shortness of breath. Since a week ago, he felt his symptoms were worsening.
a. Apa penyebab dan mekanisme:
- Batuk produktif. Ada banyak penyebab batuk produktif, seperti virus, infeksi,
penyakit paru kronis, refluks asam lambung yang masuk ke kerongkongan (GERD),
nasal discharge (postnasal drip) pengeringan di bagian belakang tenggorokan dan
merokok. Invasi M. Tuberculosis → iritasi bronkus → batuk kering → bakteri
mencapai alveolus terjadi reaksi antigen antibody → muncul reaksi radang → bakteri
ini akan mengalami perkembangbiakan dalam tuberkel → tuberkel bertambah
banyak → Tuberkel yang banyak ini membentuk sebuah ruang di dalam paru-paru
yang nantinya menjadi sumber produksi sputum (dahak) → akumulasi sekret di jalan
nafas → bersihan jalan nafas tidak efektif → respon batuk → batuk produktif dengan
banyak dahak.
- Demam ringan. Suhu meningkat akibat terjadinya proses inflamasi. Infeksi akan
mengakibatkan dihasilkannya prostaglandin yang menaikan thermostat suhu di
hipotalamus sehingga suhu badan menjadi naik. Keadaan demam ini sangat
9

dipengaruhi oleh daya tahan tubuh pasien dan berat ringannya infeksi kuman
tuberculosis yang masuk.
- Hilang nafsu makan dan penurunan berat badan dengan cepat. Penurunan nafsu
makan diakibatkan oleh prostaglandin yang menekan cerebral cortex oleh karena
invasi Mycobacterium tuberculosis. Invasi M. Tuberculosis → aktivasi makrofag
oleh IFN gamma produksi pirogen endogen IL-1, IL-4, IL-6, TNF alfa → pirogen
endogen bersirkulasi sistemik menembus masuk hematoenchepalis barrier bereaks
iterhadap hipotalamus → efek sitokinpirogen endogen pada hipotalamus
menyebabkan produksi prostaglandin → prostaglandin menekan cerebral cortex
(respon behavioral) → nafsu makan turun dan leptin meningkat menyebakan
stimulasi dari hipotalamus → nafsu makan disupresi TNF alfa, IL 1, dan IL-6
menambah jumlah serotonin di hipotalamus → merangsang sistem melanocortin →
anoreksia → nafsu makan turun (anorexia) → penurunan berat badan
- Nafas pendek. Penyebab nafas pendek adalah karena kebutuhan oksigen di dalam
tubuh tidak terpenuhi, bisa karena suplai oksigennya yang menurun atau kebutuhan
oksigennya meningkat. Penyakit yang menyebabkan nafas pendek misalnya PPOK
(COPD), Asma, Fibrosis pulmonal, tromboembolisme pu1monal, pneumotoraks,
penyakit neuromuskular, gagal jantung kongestif. Mekanisme sesak nafas: Individu
terinfeksi HIV immunocompromised terinfeksi mycobacterium tuberkulosa
masuk ke jalan nafas tinggal di alveoli terjadi inflamasi pengaktifan sel
PMN (leukosit dan makrofag) penumpukan eksudat menekan saluran nafas
sesak nafas. Hemoptoe masif penurunan kadar Hb penurunan kadar oksigen di
sel dan jaringan sesak nafas. Infeksi basil M. Tb pada paru membangkitkan respon
lokal dari sistem pembuluh darah sekitar yang memperdarahi area infeksi-kavitas,
respon tersebut salah satunya adalah pelebaran arteri brokialis, apabila berlangsung
kronis arteri bronkialis dapat menjadi hypertropy dan rentan untuk menjadi ruptur,
ketika terjadi ruptur maka akan terjadi ekstravasasi darah ke jaringan interstitial,
mengiritasi reseptor batuk pada trakea atau bronkus, impuls diteruskan ke pusat
batuk-medulla oblongata, nukleus tractus solitarius), sehingga terjadi batuk yang
mengandung darah (hemoptoe). Selain itu infeksi Tb ini juga dapat membentuk
pseudo aneuriysm pada arteri pulmonalis dimana terjadi pelemahan dinding arteri
10

secara fokal akibat infiltrat akibat proses inflamasi, kita tahu kalau aneurysm mudah
sekali ruptur dan mekanisme selanjutnya sama seperti yang telah dijelaskan tadi.
b. Bagaimana keterkaitan antar keluhan?
Hubungan antara batuk bedarah dengan gejala yang timbul merupakan gejala yang
ditimbulkan TB paru sekunder. Seperti yang kita tahu gejala dari TB paru itu sendiri
adalah demam, batuk berdarah, sesak nafas, malaise (penyakit tuberkolosis yang
bersifat radang yang menahun dan memiliki gejala seperti anorexia, badan semakin
kurus, berat badan menurun). Demam merupakan keadaan sangat yang dipengaruhi
oleh daya tahan tubuh dam berat ringannya infeksi Mycobacterium tuberculosis yang
masuk. Batuk terjadi karena adanya iritasi pada bronkus, yang mengakibatkan
diperlukannya batuk untuk membuang produk produk radang keluar. Awalnya di
mulai dari batuk kering (non produktif) kemudian setelah timbul peradangan menjadi
produktif (menghasilkan sputum). Keadaan selanjutnya adalah berupa batuk darah
karena terdapat pembuluh darah yang pecah. Sedangkan sesak nafas merupakan tanda
dari infiltrasi yang sudah meliputi setengah paru-paru.
c. Mengapa gejala memburuk sejak seminggu yang lalu?
Keluhan bertambah berat menunjukkan penyakit yang bertambah kronis. TBC
ataupun HIV dapat bertambah parah bila tidak ditatalaksana dengan benar. Pada kasus
ini juga, HIV dapat memperparah TBC dan TBC juga dapat mempengaruhi
perkembangan HIV.
d. Apa saja klasifikasi sputum?
Sputum yang dikeluarkan oleh seorang pasien hendaknya dapat dievaluasi sumber,
warna, volume, dan konsistensinya, karena kondisi sputum biasanya memperlihatkan
secara spesifik proses kejadian patologik pada pembentukan sputum itu sendiri.
Klasifikasi bentukan sputum dan kemungkinan penyebabnya:
- Sputum yang dihasilkan sewaktu membersihkan tenggorokan, kemungkinan berasal
dari sinus, atau saluran hidung, bukan berasal dari saluran napas bagian bawah
- Sputum banyak sekali & purulen → proses supuratif seperti abses paru
- Sputum yg terbentuk perlahan&terus meningkat → tanda bronkhitis/ bronkhiektasis
- Sputum kekuning-kuningan → proses infeksi
11

- Sputum hijau → proses penimbunan nanah. Warna hijau ini dikarenakan adanya
verdoperoksidase yg dihasikan oleh PMN dlm sputum. Sputum hijau ini sering
ditemukan pada penderita bronkhiektasis karena penimbunan sputum dalam bronkus
yang melebar dan terinfeksi
- Sputum merah muda dan berbusa → tanda edema paru akut
- Sputum berlendir, lekat, abu-abu/putih → tanda bronkitis kronik
- Sputum berbau busuk → tanda abses paru/bronkhiektasis
3. Physical examination:
General appearance: he looked severely sick and pale. Body height: 175 cm, body weight:
55 kg BP: 100/70 mmHg, HR: 112 x/minute, RR: 36x/minute, temp 37.6˚C. There was a
tattoo on the chest and lymphadenopathy of the right neck and stomatitis. In chest
auscultation there was an increase of vesicular sound at the right upper lung with
moderate rales.
a. Bagaimana interpretasi dan mekanisme abnormal dari pemeriksaan fisik?
General
AppearanceMekanisme
Severly Sick and
Pale
Sakit Berat – Hal ini terjadi karena anemia yang diderita akibat
batuk darah, kompensasi tubuh terhadap berkurangnya darah,
sistem imun yang menurun akibat HIV dan infeksi kuman TB.
Pucat – Batuk darah (2 gelas) berkurangnya volume darah
anemia pucat
Height: 175 cm,
Weight: 55 kg
BMI: 17.95, berdasarkan klasifikasi IMT berdasarkan Depkes
RI (1994), masuk kategori kurus (kekurangan berat badan
tingkat ringan), hal ini disebabkan oleh penurunan nafsu makan
pada Mr. Y sehingga berat badan berkurang.
BP: 100/70 mmHg Hipotensi
Batuk darah 2 gelas volume darah berkurang jumlah
darah yang dipompa menurun penurunan SV Hipotensi
HR: 112 x/minute Takikardia
Takikardia pada kasus merupakan kompensasi dari penurunan
tekanan darah sehingga cardiac output yang dihasilkan
12

mencukupi kebutuhan tubuh.
RR: 36 x/minute Takipneu
- Reaksi peradangan terhadap M. Tuberculosis
akumulasi makrofag alveolar di alveolus konsolidasi
di alveolar pertukaran O2 dan CO2 terganggu
hipoksia sel peningkatan frekuensi nafas sebagai
mekanisme tubuh untuk mengatasi hipoksia.
- Batuk darah (2 gelas) (darah yang keluar berlebihan)
volume darah berkurang SV menurun oksigen ke
jaringan perifer menurun mengaktifasi baroreseptor
untuk meningkatkan pernapasan (takipneu)
Temperature:
37,6˚C
Sub febris
Respon inflamasi terhadap M.Tuberculosis produksi sitokin
(Il-1, IL-6 dan TNF-alfa) pembentukan asam arakhidonat
pembentukan PGE2 peningkatan set point di hipotalamus
demam
Lymphadenopathy
of the right neck
Banyaknya mikroba yang menginfeksi paru-paru kelenjar
limfe terdekat daerah yang terinvasi mensekresi limfosit,
monosit, dan histosit jumlah sel – sel radang bertambah
pembesaran kelenjar limfe di sebelah kanan leher
Stomatitis Adanya infeksi HIV immunodefisiensi infeksi
pathogen lain seperti bakteri, virus jamur pada mukosa yang
melapisi struktur pada oral cavity peradangan mukosa mulut
stomatitis
An incerase of
vesicular sound at
the right upper lung
with moderate rales
Konsolidasi pada alveolar paru (adanya infiltrat cair produk
dari kuman TB) jalan keluar masuk udara menyempit
saat inspirasi, udara melewati alveoli paru yang mengalami
konsolidasi terdengar vesicular sound yang meningkat
diserati rales karena produk berupa cairan.
13

b. Adakah hubungan pembuatan tattoo dan penyakit yang diderita oleh Mr. Y? Jika ada
jelaskan!
Jarum tattoo merupakan salah satu media penularan HIV. Tattoo yang ada pada dada
pasien mengindikasikan adanya penularan HIV melalu jarum tattoo yang tidak steril
atau bekas pakai penderita HIV lainnya. TB sendiri adalah infeksi oportunistik
tersering pada penderita HIV dan dapat menyebabkan kematian pada penderita HIV
positif. HIV dapat merusak sistem imun sehingga mudah terkena infeksi kuman TB.
4. Additional information:
Laboratory:
Hb 8,5 g%, WBC: 6.000/µL, ESR 65 mm/hr, Diff count: 0/3/2/75/15/5. Acid Fast Bacili:
(-), HIV test: (+), CD4 120/µL
Radiology:
Chest radiograph showed infiltrate at right lower lung.
a. Bagaimana interpretasi dan mekanisme abnormal dari pemeriksaan penunjang?
No. Pemeriksaan Hasil Normal Interpretasi
1. Hemoglobin 8,5 g% 14-16 % Anemia
2. WBC 6000 /µL 5000-10000 /µL Normal
3. ESR 65 mm/jam 0-10 mm/jam (Pria) Meningkat
4. Diff Count 0/3/2/75/15/5
Basofil : 0-1
Eosinofil : 1-3
Netrofil Batang : 2-7
Netrofil Segmen : 50-70
Limfosit : 20-40
Monosit : 2-6
Netrofil Segmen: 75 (↑)
Limfosit: 15 (↓)
5. BTA -
- Normal tapi tidak
menyingkirkan
kemungkinan negatif
palsu
14

6. HIV + - HIV +
7. CD4 120/µL 800-1000 /µL ↓
8. Radiologi
Infiltrasi pada
bagian paru
kanan atas
- Abnormal
- Anemia. Anemia pada tuberkulosis dapat dikarenakan terjadinya gangguan pada
proses eritropoesis oleh mediator inflamasi, Respon imun yang muncul karena reaksi
infeksi dan inflamasi menyebabkan dilepasnya protein yang disebut sitokin. Protein
ini membantu dalam proses penyembuhan dan melawan infeksi, tetapi juga dapat
mempengaruhi fungsi tubuh yang normal. Pada anemia penyakit kronik, sitokin
mengganggu kemampuan tubuh dalam mengabsorbsi dan menggunakan Fe.
Interferon-γ, lipopolisakarida, dan TNF-α meningkatkan regulasi DMT1, dan terjadi
kenaikan pemasukan Fe dalam makrofag. Rangsangan proinflammatory ini
menyebabkan retensi Fe pada makrofag dengan menurunkan reaksi ferropotin,
sehingga mengurangi pelepasan Fe dari sel ini. Feroportin adalah suatu pengirim Fe
transmembran, yang berperan dalam absorbsi Fe dari duodenum menuju sirkulasi.
Sitokin anti inflamasi seperti IL-10 juga menyebabkan anemia melalui stimulasi
pengambil alihan Fe oleh makrofag dan stimulasi translasi dari produksi ferritin. IL-6
dan lipopolisakarida menstimulasi produksi hepcidin fase akut, yang menurunkan
absorbsi Fe dari duodenum. Sitokin IL-10 meningkatkan ekspresi reseptor transferrin
dan meningkatkan pemasukan transferin ke dalam monosit. Dengan demikian
terganggunya homeostasis dan terbatasnya kapasitas Fe untuk sel progenitor eritroid
menyebabkan terganggunya proses biosintesis heme. Pemendekan masa hidup
eritrosit, gangguan metabolism besi, adanya malabsorbsi dan ketidakcukupan zat
gizi. Pada kasus ini, anemia juga disebabkan karena ekspektorasi darah berlebihan.
- White blood cells. Tidak terjadi peningkatan WBC, dikarenakan penderita telah
mengalami penurunan sistem imun dari AIDS yang diderita. Akibatnya mekanisme
pertahanan tubuh terhadap infeksi TB yang harusnya meningkat tajam, pada saat
pemeriksaan terlihat normal.Atau mungkin saja telah terjadi peningkatan WBC dari
nilai WBC Mr. X sebelum menderita TB. Artinya peningkatan tidak terlau signifikan.
15

Pada DC terjadi peningkatan netrofil segmen. Hal ini disebabkan reaksi imunologis
akan merangsang sumsul tulang untuk memproduksi netrofil termasuk pula limfosit.
Namun karena HIV menyerang sel limfosit tersebut akibatnya banyak sel T yg mati.
Neutrofilia pada umumnya berhubungan dengan penyebaran lokal akut seperti pada
meningitis tuberkulosis, pecahnya fokus perkejuan pada bronkhus atau rongga
pleura.Pada infeksi tuberkulosis yang berat atau tuberkulosis milier, dapat ditemukan
peningkatan jumlah neutrofil dengan pergeseran ke kiri (shift to the left) dan granula
toksik (reaksi leukomoid). Sedangkan limfosit yang menurun disebabkan karena
telah terjadi HIVAIDS pada fase infeksi berat sehingga kadar Limfosit T terutama
CD4 kan menurun.
- ESR ↑ karena meningkatnya mediator inflamasi akibat reaksi peradangan. Darah
menjadi lebih kental dan ESR pun meningkat.
- BTA Negative. Pada kasus ini terjadi false-negative yang disebabkan oleh adanya
interaksi infeksi HIV pada patogenesis TB tipikal. Normalnya, granuloma yang
terbentuk sebagai respon pertahanan terhadap kuman TB akan mengalami liquefaksi.
Hasil dari liquefaksi ini akan berusaha dikeluarkan dari tubuh dengan gerak
mukosilier pada mukosa saluran pernapasan ataupun dengan reflex batuk. Ini
merupakan sumber BTA pada sputum pasien TB. Namun, seperti yang telah
dijelaskan, pada penderita TB yang disertai infeksi HIV akan ada defek pada kaskade
imun sehingga granuloma tidak akan terbentuk dengan sempurna. Seiring dengan
bertambah parahnya infeksi HIV, kemungkinan BTA negatif pada sputum akan
semakin tinggi.
- HIV +. Menunjukkan adanya infeksi HIV ke dalam tubuh Mr. Y yang menyerang sel
limfosit T CD4+ sehingga saat dilakukan HIV test hasilnya +
- CD4 ↓. Hal ini disebabkan karena HIV menyerang CD4 yang berakibat pada
penurunan jumlah sel T helper.
- Infiltrate at right lower lung. Terdapat infiltrasi pada bagian bawah paru kanan,
menunjukkan adanya lesi aktif akibat bakteri M. tuberculosis. Secara anatomi, bronkhus
16

segmentalis ke lobus kanan paru lebih banyak daripada lobus kiri maka lobus kanan akan
lebih rentan terinfeksi.
b. Bagaimana cara melakukan pemeriksaan HIV?
- Pemeriksaan sedini mungkin untuk mengetahui infeksi HIV sangat membantu dalam
pencegahan dan pengobatan yang lebih lanjut. Tes HIV untuk yang beresiko dilakukan setiap
6 bulan, selain itu pencegahan dapat mengurangi faktor resiko. Apabila sudah terdiagnosis
infeksi HIV dilakukan dengan dua cara pemeriksaan antibodi yaitu ELISA dan Western blot.
Tes Western blot dilakukan di negara-negara maju, sedangkan untuk negara berkembang
dianjurkan oleh WHO pemeriksaan menggunakan tes ELISA yang dilakukan 2-3 kali.
- Tes Air Liur dan Air Kencing – Keuntungan: prosedur pengumpulan lebih sederhana; cocok
untuk orang yang menolak memberikan darah; menurunkan resiko kerja; lebih aman (karena
mengandung sedikit virus). Kelemahan: harus mengikuti prosedur testing yang spesifik dan
hati-hati; berpotensi untuk testing mandatory; mendorong timbulnya mitos penularan HIV
lewat ciuman; belum banyak dievaluasi di lapangan.
- Antigen Virus - Keuntungan: mengetahui infeksi dini HIV; skrinning darah; mendiagnosis
infeksi bayi baru lahir; memonitor pengobatan dengan ARV. Kelemahan: kurang sensitif
untuk tes darah.
- VCT (Voluntary Counseling And Testing) - Kelemahan: perlu pelayanan konseling yang
efektif; konselor perlu disupervisi; konselor terkadang perlu konseling.
c. Bagaimana cara pemeriksaan BTA?
- Prinsip. Sputum dibuat sediaan pada objek. Sediaan yang sudah kering difiksasi dan
dilakukan pengecatan Ziehl Neelsen. Pewarnaan Ziehl Neelsen akan menampakkan
bakteri tahan asam yang berwarna merah dengan latar berwarna biru. Hasil yang
didapat adalah terdapatnya bakteri tahan asam (Kurniawati, 2005).
- Alat – alat seperti ose, kaca preparat, bunsen, pipet tetes dan mikroskop.
- Bahan-bahan meliputi sputum sewaktu-pagi-sewaktu, larutan basic fuchsin, asam
alkohol, methylen blue, oil imersi.
- Cara kerja yaitu (1) sputum di ambil dengan ose dan dibuat sediaan dengan bentuk
sesuai pola dengan ukuran 2 x 3 (2) buat kuil kuil kecil mengelilingi olesan agar
dahak menyebar secara merata (3) preparat dikeringkan (4) letakkan di atas rak
pewarnaan (5) genangi seluruh permukaan sediaan dengan carbol fuschin (6) panasi
sediaan dengan api bunsen di setiap sediaan sampai keluar uap jangan sampai
17

mendidih (7) diamkan 5 menit (8) bilas sediaan dengan hati-hati menggunakan air
mengalir (9) genangi dengan asam alkohol sampai tidak tampak warna merah carbol
fuchsin (10) genangi permukaan sediaan dengan methylen blue selama 20-30 detik
(11) bilas sediaan dengan air mengalir (12) Keringkan sediaan di udara (13)
Nyalakan mikroskop (14) beri oil imersi pada sediaan (15) baca hasil dengan lensa
objektif 100x.
- Interprestasi hasil
Tidak ditemukan BTA dalam 100 lapang pandang, disebut negatif.
Ditemukan 1-9 BTA dalam 100 lapang pandang, ditulis jumlah kuman yang
ditemukan.
Ditemukan 10-99 BTA dalam 100 lapang pandang, disebut + atau (1+).
Ditemukan 1-20 BTA dalam 1 lapang pandang, disebut ++ atau (2+), minimal
dibaca 50 lapang pandang.
Ditemukan >10 BTA BTA dalam 1 lapang pandang, disebut +++ atau (3+),
minimal dibaca 20 lapang pandang.
d. Mengapa infiltrate nya ada di right lower lung?
Terdapat infiltrasi pada bagian bawah paru kanan, menunjukkan adanya lesi aktif akibat
bakteri M. tuberculosis. Secara anatomi, bronkhus segmentalis ke lobus kanan paru lebih
banyak daripada lobus kiri maka lobus kanan akan lebih rentan terinfeksi.
Hipotesis:
Mr. Y 40 th menderita TBC paru dengan BTA (-) dan HIV (+)
Pertanyaan diagnosis:
18

a. Bagaimana cara menegakkan diagnosis?
b. Apa saja diagnosis banding?
Indikator Kasus TB paruPneumonia
(typical)Bronkiektasis
Karsinoma
bronkogenik
Hemoptisis + + + + +
Demam Ringan
(subfebris)
Ringan
(subfebris)Tinggi
Tinggi,
berulang
Ringan
Sesak napas + + + + +
BB ↓ dan anoreksia + + + + +
Productive cough + + + + +
Pembesaran
kelenjar limfe+ + + - +
WBC - - + + -
Gambaran
Radiologi
Infiltrat
pada lobus
kanan atas
paru
Infiltrat
biasanya
pada apeks
paru
Konsolidasi
biasanya pada
basis paru
Kista-kista kecil
seperti
gambaran
sarang tawon,
Nodul soliter
sirkum kripta
atau coin lesion
19

bronchovascula
r marking
c. Apa saja pemeriksaan penunjang untuk menegakkan diagnosis?
Menurut Soeparman (1994), ada beberapa pemeriksaan penunjang yang dapat dilakukan
pada pemeriksaan TB Paru, sebagai berikut:
- Radiologi. Pada hasil foto toraks posterior anterior (PA), lateral terlihat gambaran
infiltrat atau nodular terutama pada lapangan atas paru, terlihat kavitas, serta
tuberkuloma atau tampak seperti bayangan atau coin lesion. Pada TB primer
tampak gambaran radiologi berupa infiltrat pada paru-paru unilateral yang disertai
pembesaran kelenjar limfe di bagian infiltrat berada.
- Mikrobiologi. Pemeriksaan sputum sebanyak 3 kali setiap hari, berdasarkan
pemeriksaan pada basil tahan asam (BTA) guna memastikan hasil diagnosis. Akan
tetapi hanya 30% – 70% saja yang dapat didiagnosis dengan pemeriksaan ini
karena diduga tidak terlalu sensitif.
- Biopsi jaringan dilakukan terutama pada penderita TB kelenjar leher dan bagian
lainnya, dimana dari hasil terdapat gambaran perkejuan dengan sel langerhan akan
tetapi bukanlah merupakan diagnosis positif dari tuberkulosis oleh karena dasar
dari diagnosis yang positif adalah ditemukannya kuman mycobacterium
tuberkulosa.
- Bronkoskopi. Hasil dari biopsi pleura dapat memperlihatkan suatu gambaran dan
dapat digunakan untuk bahan pemeriksaan Basil Tahan Asam (BTA).
- Tes tuberculosis. Tes mantouk diberikan dengan menyuntikan 0,1 cc Derivat
Protein Murni (PPD) secara intra muskuler (IM), kemudian dapat terlihat dalam
48 – 72 jam setelah dites, dikatakan positif bila diameter durasi lebih besar dari 10
mm. Gambar berikut ini merupakan gambaran pemeriksaan tes mantouk.
- Tes Peroksida Anti Peroksidase (PAP) merupakan uji serologi
imunoperoksidase mengunakan alat histogen imunoperoksidase skrining untuk
menentukan IgG sepesifik terhadap basil tuberkulosis paru.
- ELISA ( Enzyme-Linked Immunosorbent Assay) terhadap serum, bila positive
lebih aman diulangi untuk dikonfirmasi. Bila tes kedua negative, lakukan tes dua kali
lagi utuk memastikan bahwa hasil positive bukan merupakan kesalahan. Di Negara
miskin hanya dapat dilakukan satu kali tes dan langsung ditentukan hasilnya.
20

d. Apa diagnosis kerja?
TB paru dengan HIV.
e. Apa etiologi?
Tuberkulosis disebabkan oleh Mycobacterium tuberculosis, sejenis kuman yang
berbentuk batang dengan ukuran panjang 1 – 4 µm dan tebal 0,3 – 0,6 µm dan
digolongkan dalam basil tahan asam (BTA). Bakteri Mycobacterium tuberculosis seperti
halnya bakteri lain pada umumnya, akan tumbuh dengan subur pada lingkungan dengan
kelembaban yang tinggi. Air membentuk lebih dari 80% volume sel bakteri dan
merupakan hal essensial untuk pertumbuhan dan kelangsungan hidup sel bakteri (Gibson,
2000).
f. Bagaimana epidemiologi?
WHO menyatakan bahwa dari sekitar 1,9 milyar manusia, sepertiga penduduk dunia ini
telah terinfeksi oleh kuman tuberkulosis. Pada tahun 1993 WHO juga menyatakan bahwa
TB sebagai reemerging disease. Angka penderita TB paru di negara berkembang cukup
tinggi, di Asia jumlah penderita TB paru berkisar 110 orang penderita baru per 100.000
penduduk.9,11,15 Hasil survey prevalensi TB di Indonesia tahun 2004 menunjukkan
bahwa angka prevalensi TB BTA positif secara nasional 110 per 100.000 penduduk.
Secara regional prevalensi TB BTA positif di Indonesia dikelompokkan dalam 3 wilayah,
yaitu: 1. wilayah Sumatera angka prevalensi TB adalah 160 per 100.000 penduduk, 2.
wilayah Jawa dan Bali angka prevalensi TB adalah 110 per 100.000 penduduk, 3. wilayah
Indonesia Timur angka prevalensi TB adalah 210 per 100.000 penduduk. Khusus untuk
propinsi DIY dan Bali angka prevalensi TB adalah 68 per 100.000 penduduk. Berdasar
pada hasil survey prevalensi tahun 2004, diperkirakan penurunan insiden TB BTA positif
secara Nasional 3-4 % setiap tahunnya.
g. Bagaimana patofisiologi?
HIV sistem imun tubuh menurun inhalasi kuman Tbc infeksi tbc
h. Bagaimana pathogenesis?
21

Infeksi primer . Inhalasi M.Tb masuk dan menempel pada jalan napas fagositosis
oleh netrofil, makrofag massa jar.fibrosa nekrosis kaseosa kalsifikasi Bakteri
dalam fase dorman
Infeksi sekunder. Sistem imun menurun (HIV) massa jar.fibrosa mengalami ulserasi di
dalam bronkus:
jaringan parut di paru respon peradangan infiltrasi ke paru-paru sesak nafas
Demam
iritasi bronkus batuk batuk produktif
i. Bagaimana manifestasi klinis?
- HIV
Kekebalan tubuh menghilang
Infeksi oportunistik berat-fatal
Keganasan
Limfadenopati
- TBC
Gejala sistemik
Demam lama pada malam
Keringat malam
Badan lemah
Hilang nafsu makan
Berat badan turun
Gejala respiratorik
Batuk
22

Dyspnea
Nyeri dada
Suara napas bronchial, ronki basah yg kasar dan nyaring
Takipnea
j. Bagaimana komplikasi?
Komplikasi kasus ini apabila tidak diobati akan menyebabkan perkembangan TB
menjadi TB Extraparu. Penurunan kadar CD4 <50 akan menyebabkan Sarcoma
Kaposi, kandidiasis bronki/trakea/paru, kandidiasis esophagus, herpes simplex,
ensefalopati yang berhubungan dengan HIV dan limfoma primer di otak serta dapat
menyebabkan kematian.
k. Bagaimana penatalaksanaan?
Berikut dilampirkan tabel acuan penatalaksanaan TB-HIV:
23

Pada pasien ini tidak ada tanda-tanda lain dari HIV stadium 3 atau 4 (lihat pembagian
stadiumnya di atas), serta nilai CD4 nya di bawah 200. Makan rencana pengobatan
pada pasien ini adalah langsung mulai terapi TB, lalu terapi HIV harus dimulai
sesegera mungkin setelah terapi TB yang diberikan sekiranya sudah dapat ditoleransi
(antara 2 minggu sampai 2 bulan).
Bagan berikut menggambarkan rencana terapi pada pasien ini. Kotrimoksazol
diberikan dengan dosis 960 mg (800 mg Sulfometoksazol + 160 mg Trimetophrim)
untuk memcegah infeksi bakteri sekunder yang biasa terjadi pada pasien HIV, seperti
infeksi Pneumonia jerovicii.
Pemilihan regimen pengobatan HIV saja tentu berbeda dengan TB-HIV. Obat TB,
yaitu Rifampisin, memiliki sifat enzyme-inducers terhadap enzim CYP3A4. Hampir
semua jenis obat HIV golongan NNRTI (Non-nucleoside Reverse Transcriptase
Inhibitors, seperti Efavirenz, Nevirapine) dan PI (Protease inhibitors, seperti
Saquinavir) dimetabolisme oleh CYP3A4. Karena itu, pemberian Rifampicin
bersamaan dengan obat-obat di atas dapat
mengurangi efikasi dan ketersediaan obat tersebut, sehingga mengurangi efek
terapinya. Sebagai pengganti rifampicin, dapat digunakan Rifabutin, yang memiliki
efek inducers jauh lebih lemah. Oh ya, lupa, hampir tidak ada interaksi antara
golongan rifampicin dengan golongan obat NRTI (Nucleoside Reverse Transciptase
Inhibitors, seperti Zidovudine).
24

l. Bagaimana upaya preventif?
- Mengurangi kontak dengan penderita penyakit TBC aktif.
- Menjaga standar hidup yang baik, dengan makanan bergizi, lingkungan yang sehat,
dan berolahraga.
- Pemberian vaksin BCG (untuk mencegah kasus TBC yang lebih berat). Vaksin ini
secara rutin diberikan pada semua balita.
m. Bagaimana prognosis?
Pasien yang tidak diobati, setelah 5 tahun akan (Depkes, 2005):
- 50% meninggal.
- 25% akan sembuh sendiri dengan daya tahan tubuh yang tinggi.
- 25% menjadi kasus kronis yang menular.
Makin dini penyakit ini di diagnosis dan di obati, makin besar kemungkinan pasien
sembuh tanpa kerusakan serius yang menetap. Makin baik kesadaran pasien ketika
pengobatan dimulai, makin baik prognosisnya. Bila pasien dalam keadaan koma,
prognasis untuk sembuh sempurna sangat buruk. Sayangnya pada 10%-30% pasien yang
dapat bertahan hidup terdapat beberapa kerusakan menetap. Oleh karena akibat dari
penyakit ini sangat fatal bila tidak terdiagnosis. (Hasanah, 2010).
n. Bagaimana SKDI?
3A. Lulusan dokter mampu membuat diagnosis klinik dan memberikan terapi
pendahuluan pada keadaan yang bukan gawat darurat. Lulusan dokter mampu
menentukan rujukan yang paling tepat bagi penanganan pasien selanjutnya. Lulusan
dokter juga mampu menindaklanjuti sesudah kembali dari rujukan.
25

IV. KERANGKA KONSEP
26

V. LEARNING ISSUE
V.1 TB Paru
a. Definisi dan Klasifikasi Tuberkulosis Paru
Tuberkulosis adalah suatu penyakit infeksi menular yang disebabkan oleh basil
Mycobacterium tuberculosis dengan gejala klinik yang sangat bervariasi dan menyerang
pada bagian atau organ tubuh tertentu misalnya paru-paru, kelenjar getah bening, selaput
otak, tulang, ginjal, kulit dan lain-lain. Tuberkulosis paru merupakan salah satu penyakit
saluran pernapasan bagian bawah dan termasuk penyakit infeksi terpenting setelah
penyakit malaria (Mukty, 2005). Tuberkulosis paru mencakup 80% dari keseluruhan
kejadian penyakit tuberkulosis, sedangkan 20% selebihnya merupakan tuberkulosis
ektrapulmonar (Djojodibroto, 2009) Perhimpunan Dokter Paru Indonesia (PDPI) (2006),
mengklasifikasikan tuberkulosis paru berdasarkan 2 hal yaitu berdasarkan hasil
pemeriksaan dahak atau basil tahan asam (BTA) dan berdasarkan golongan pasien.
Berdasarkan hasil pemeriksaan dahak (BTA) TB paru dibagi atas:
- Tuberkulosis paru BTA (+) adalah sekurang-kurangnya 2 dari 3 spesimen dahak
menunjukkan hasil BTA positif, hasil pemeriksaan satu spesimen dahak
menunjukkan BTA positif dan kelainan radiologi menunjukkan gambaran
tuberkulosis aktif, hasil pemeriksaan satu spesimen dahak menunjukkan BTA positif
dan biakan juga positif.
- Tuberkulosis paru BTA (-) adalah hasil pemeriksaan dahak 3 kali menunjukkan BTA
negatif, gambaran klinis dan kelainan radiologi menunjukkan tuberkulosis aktif, hasil
pemeriksaan dahak 3 kali menunjukkan BTA negatif dan biakan Mikobakterium
tuberkulosis.
Berdasarkan golongan pasien. Tipe pasien ditentukan berdasarkan riwayat pengobatan
sebelumnya. Ada beberapa tipe pasien yaitu:
- Kasus baru adalah pasien yang belum pernah mendapat pengobatan dengan OAT
atau sudah pernah menelan OAT kurang dari satu bulan.
- Kasus kambuh (relaps) adalah pasien tuberkulosis yang sebelumnya pernah
mendapat pengobatan tuberkulosis dan telah dinyatakan sembuh atau pengobatan
lengkap, kemudian kembali lagi berobat dengan hasil pemeriksaan dahak BTA (+)
27

atau biakan positif. Bila BTA negatif atau biakan negatif tetapi gambaran radiologi
dicurigai lesi aktif / perburukan dan terdapat gejala klinis maka harus dipikirkan
beberapa kemungkinan : - Lesi nontuberkulosis (pneumonia, bronkiektasis, jamur,
keganasan dll). - TB paru kambuh yang ditentukan oleh dokter spesialis yang
berkompeten menangani kasus tuberkulosis.
- Kasus defaulted atau drop out (lalai) adalah pasien yang telah menjalani pengobatan
> 1 bulan dan tidak mengambil obat 2 bulan berturut-turut atau lebih sebelum masa
pengobatannya selesai.
- Kasus gagal adalah pasien BTA positif yang masih tetap positif atau kembali
menjadi positif pada akhir bulan ke-5 (satu bulan sebelum akhir pengobatan) atau
akhir pengobatan. e. Kasus kronik Adalah pasien dengan hasil pemeriksaan BTA
masih positif setelah selesai pengobatan ulang dengan pengobatan kategori 2 dengan
pengawasan yang baik.
- Kasus Bekas TB Hasil pemeriksaan BTA negatif (biakan juga negatif bila ada) dan
gambaran radiologi paru menunjukkan lesi TB yang tidak aktif, atau foto serial
menunjukkan gambaran yang menetap. Riwayat pengobatan OAT adekuat akan lebih
mendukung. Pada kasus dengan gambaran radiologi meragukan dan telah mendapat
pengobatan OAT selama 2 bulan serta pada foto toraks ulang tidak ada perubahan
gambaran radiologi.
Pembagian Tuberkulosis menurut WHO didasarkan pada terapi yang terbagi
menjadi 4 kategori yaitu:
- Kategori I, ditujukan terhadap kasus baru dengan dahak positif atau kasus baru
dengan bentuk TB berat
- Kategori II, ditujukan terhadap kasus kambuh, kasus gagal dengan dahak BTA positif
- Kategori III, ditujukan terhadap kasus BTA negatif dengan kelainan paru yang tidak
luas
b. Morfologi dan Biomolekuler Mycobacterium tuberculosis
Mycobacterium tuberculosis ditemukan oleh Robert Koch (1882) yaitu kuman
yang berbentuk batang lurus atau sedikit melengkung, tidak berspora dan tidak
28

berkapsul. Bakteri ini berukuran lebar 0,3 – 0,6 mm dan panjang 1 – 4 mm. Kuman akan
tumbuh optimal pada suhu sekitar 37° C dengan tingkat pH optimal pada 6,4 sampai 7,0.
Untuk membelah diri dari satu sampai dua kuman membutuhkan waktu 14-20 jam
(Aditama, 2006). Dinding Mycobacterium tuberculosis sangat kompleks, terdiri dari
lapisan lemak cukup tinggi (60%). Penyusun utama dinding selnya ialah asam mikolat,
lilin kompleks (complex-waxes), trehalosa dimikolat yang disebut cord factor, dan
mycobacterial sulfolipids yang berperan dalam virulensi. Asam mikolat merupakan asam
lemak berantai panjang (C60 – C90) yang dihubungkan dengan arabinogalaktan oleh
ikatan glikolipid dan dengan peptidoglikan oleh jembatan fosfodiester. Unsur lain yang
terdapat pada dinding sel bakteri tersebut adalah polisakarida seperti arabinogalaktan dan
arabinomanan. Struktur dinding sel yang kompleks tersebut menyebabkan bakteri
Mycobacterium tuberculosis bersifat tahan asam, yaitu apabila sekali diwarnai akan tetap
tahan terhadap upaya penghilangan zat warna tersebut dengan larutan asam alkohol.
Karakteristik antigen Mycobacterium tuberculosis dapat diidentifikasi dengan
menggunakan antibodi monoklonal . Saat ini telah dikenal purified antigens dengan berat
molekul 14 kDa (kiloDalton), 19 kDa, 38 kDa, 65 kDa yang memberikan sensitivitas dan
spesifisitas yang bervariasi dalam mendiagnosis TB. Ada juga yang menggolongkan
antigen Mycobacterium tuberculosis dalam kelompok antigen yang disekresi dan yang
tidak disekresi (somatik). Di lapisan luar dinding sel ditemukan suatu lipid yang
terbentuk dari asam mikolat berantai panjang. Asam mikolat ini mengalami esterifikasi
sehingga terdapat tiga elemen dinding basil TB, yaitu lipid yang berasal dari asam
mikolat, arabinogalaktan, serta muramil dipeptida (Djojodibroto, 2009).
Genom Mycobacterium Tuberculosis mempunyai ukuran 4,4 Mb (mega base)
dengan kandungan guanin (G) dan sitosin (C) terbanyak. Dari hasil pemetaan gen, telah
diketahui lebih dari 165 gen dan penanda genetik yang dibagi dalam 3 kelompok.
Kelompok 1 gen yang merupakan sikuen DNA mikobakteria yang selalu ada (conserved)
sebagai DNA target, kelompok II merupakan sikuen DNA yang menyandi antigen
protein, sedangkan kelompok III adalah sikuen DNA ulangan seperti elemen sisipan.
c. Patogenesis Tuberkulosis Paru
Penyakit tuberkulosis ditularkan melalui udara secara langsung dari penderita
TB kepada orang lain. Dengan demikian, penularan penyakit TB terjadi melalui
hubungan dekat antara penderita dan orang yang tertular (terinfeksi), misalnya berada di
29

dalam ruangan tidur atau ruang kerja yang sama. Penderita penyakit TB sering tidak tahu
bahwa ia menderita sakit tuberkulosis (Djojodibraoto, 2009). Sumber penularan adalah
pasien dengan TB BTA (+) yang pada saat batuk atau bersin, pasien menyebarkan kuman
ke udara dalam bentuk dahak (droplet nuclei). Sekali batuk pasien tersebut dapat
menghasilkan sekitar 3000 percikan dahak. Umumnya penularan terjadi dalam ruangan
dimana percikan / partikel dahak berada dalam waktu yang lama. Ventilasi dapat
mengurangi jumlah percikan, sementara sinar matahari dapat langsung membunuh
kuman. Daya penularan seorang pasien ditentukan oleh banyaknya kuman yang
dikeluarkan dari parunya. Makin tinggi derajat kepositifan hasil pemeriksaan dahak,
makin menular pasien tersebut. Faktor yang memungkinkan seseorang terpajan kuman
TB ditentukan oleh konsentrasi percikan dalam udara dan lamanya menghirup udara
tersebut (Gerdunas-TB, 2007).
Jika droplet tadi terhirup oleh orang lain yang sehat, droplet akan terdampar
pada dinding saluran pernapasan. Droplet besar akan terdampar pada saluran pernapasan
bagian atas, droplet kecil akan masuk ke dalam alveoli di lobus mana pun; tidak ada
prediksi lokasi terdamparnya droplet kecil. Pada tempat terdamparnya, basil tuberkulosis
akan membentuk suatu focus infeksi primer berupa tempat pembiakan basil tuberkulosis
tersebut dan tubuh penderita akan memberikan reaksi inflamasi. Basil TB yang masuk
tadi akan mendapatkan perlawanan dari tubuh, jenis perlawanan tubuh tergantung kepada
pengalaman tubuh, yaitu pernah mengenal basil TB atau tidak pernah sama sekali
(Djojodibroto, 2009).
Tuberkulosis Primer
Individu yang terinfeksi basil TB untuk pertama kalinya hanya memberikan
reaksi seperti jika terdapat benda asing di saluran pernapasan. Selama tiga minggu, tubuh
hanya membatasi fokus infeksi primer melalui mekanisme peradangan, tetapi kemudian
tubuh juga mengupayakan pertahanan imunitas selular (delayed hypersensitivity).
Setelah 3 minggu terinfeksi basil TB, tubuh baru mengenal seluk-beluk basil TB. Setelah
3-10 minggu, basil TB akan mendapat perlawanan yang berarti dari mekanisme sistem
pertahanan tubuh ditandai dnegan timbulnya reaktivitas dan peradangan spesifik. Proses
pembentukan pertahanan imunitas selular akan lengkap setelah 10 minggu. Kuman
tuberkulosis yang masuk melalui saluran napas akan bersarang di jaringan paru sehingga
akan terbentuk suatu sarang pneumoni, yang disebut sarang primer atau afek primer.
30

Sarang primer ini mungkin timbul di bagian mana saja di dalam paru, berbeda dengan
sarang reaktivasi. Dari sarang primer akan kelihatan peradangan saluran getah bening
menuju hilus (limfangitis lokal). Peradangan tersebut diikuti oleh pembesaran kelenjar
getah bening di hilus (limfadenitis regional). Sarang primer limfangitis lokal bersama-
sama dengan limfangitis regional dikenal sebagai kompleks primer (Sudoyo, 2007).
Kompleks primer ini selanjutnya dapat menjadi beberapa pilihan sebagai berikut : 1.
Sembuh dengan tidak meninggalkan cacat sama sekali (restitution ad integrum). Ini yang
paling banyak terjadi. 2. Sembuh dengan meninggalkan sedikit bekas berupa garis – garis
fibrotik, kalsifikasi di hilus, keadaan ini terdapat pada lesi pneumonia yang luasnya > 5
mm dan ± 10% di antaranya dapat terjadi reaktivasi lagi karena kuman yang dormant. 3.
Menyebar dengan cara:
- Perkontinuitatum, menyebar ke sekitarnya. Salah satu contoh adalah epituberkulosis,
yaitu suatu kejadian penekanan bronkus, biasanya bronkus lobus medius oleh
kelenjar hilus yang membesar sehingga menimbulkan obstruksi pada saluran napas
bersangkutan, dengan akibat atelektasis.
- Penyebaran secara bronkogen, penyebaran pada paru yang bersangkutan maupun ke
paru di sebelahnya. Kuman dapat juga tertelan bersama dahak dan ludah sehingaa
menyebar ke usus.
- Penyebaran secara hematogen dan limfogen. Penyebaran ini berkaitan dengan daya
tahan tubuh, jumlah dan virulensi kuman Penyebaran ini dapat menimbulkan
tuberkulosis pada alat tubuh lainnya, misalnya tulang, ginjal, anak ginjal, genitalia
dan sebagainya. Komplikasi dan penyebaran ini mungkin berakhir dengan : - Sembuh
dengan meninggalkan sekuele (misalnya pertumbuhan terbelakang pada anak setelah
mendapat ensefalomeningitis, tuberkuloma ) atau - Meninggal. Sebagian besar orang
yang terkena infeksi basil tuberkulosis dapat berhasil mengatasinya, hanya beberapa
orang saja (3-4% dari yang terinfeksi) yang tidak berhasil menanggulanginya
keganasan basil TB (Djojodibroto, 2009).
Tuberkulosis Post-Primer (Tuberkulosis Sekunder)
TB post-primer akan muncul bertahun-tahun kemudian sebagai infeksi endogen
setelah TB primer, biasanya terjadi pada usia 15-40 tahun. TB post-primer mempunyai
nama yang bermacam-macam yaitu TB bentuk dewasa, localized tuberculosis, TB
31

menahun, dan sebagainya. Bentuk TB inilah yang terutama menjadi masalah kesehatan
masyarakat karena dapat menjadi sumber penularan. TB sekunder terjadi karena imunitas
menurun seperti malnutrisi, alkohol, penyakit malignan, diabetes, AIDS, gagal ginjal. TB
post-primer dimulai dengan sarang dini, yang umumnya terletak di segmen apikal
pesterior lobus superior maupun lobus inferior. Invasinya adalah ke daerah parenkim
paru-paru dan tidak ke nodus hiler paru (Sudoyo, 2007). Sarang dini ini awalnya
berbentuk suatu sarang pneumoni kecil. Sarang pneumoni ini akan mengikuti salah satu
jalan sebagai berikut : 1. Dihisap/reabsorbsi kembali dan sembuh tanpa meninggalkan
cacat. 2. Sarang tersebut akan meluas dan segera terjadi proses penyembuhan dengan
penyebukan jaringan fibrosis. Selanjutnya akan terjadi pengapuran dan akan sembuh
dalam bentuk perkapuran. Sarang tersebut dapat menjadi aktif kembali dengan
membentuk jaringan keju dan menimbulkan kaviti bila jaringan keju dibatukkan keluar.
3. Sarang pneumoni meluas, membentuk jaringan keju (jaringan kaseosa). Kaviti akan
muncul dengan dibatukkannya jaringan keju keluar. Kaviti awalnya berdinding tipis,
kemudian dindingnya akan menjadi tebal (kaviti sklerotik).
d. Manifestasi Klinis & Penegakan Diagnosis Tuberkulosis Paru
Keluhan yang dirasakan pasien TB dapat bermacam-macam atau malah banyak
pasien ditemukan TB paru tanpa keluhan sama sekali dalam pemeriksaan kesehatan.
Gejala respiratorik berupa batuk kering ataupun batuk produktif merupakan gejala yang
paling sering terjadi dan merupakan indikator yang sensitif untuk penyakit ini. Bila
bronkus belum terlibat dalam proses penyakit, maka pasien mungkin tidak ada gejala
batuk. Batuk yang pertama terjadi karena iritasi bronkus, dan selanjutnya batuk
diperlukan untuk membuang dahak ke luar. Gejala sesak napas timbul jika terjadi
pembesaran nodus limfa pada hilus yang menekan bronkus, atau terjadi efusi pleura,
ekstensi radang parenkim atau miliar. Nyeri dada biasanya bersifat nyeri pleuritik karena
terlibatnya pleura dalam proses penyakit. Demam dapat terjadi menetap dan naik turun
sehingga pasien merasa tidak pernah terbebas dari serangan demam ini. Keadaan ini
sangat dipengaruhi oleh daya tahan tubuh pasien dan berat ringannya infeksi kuman TB
yang masuk. Gejala malaise sering ditemukan berupa anoreksia tidak nafsu makan,
badan makin kurus (berat badan turun), sakit kepala, ,meriang, nyeri otot, keringat
malam dan lain-lain. Gejala malaise ini makin lama makin berat dan terjadi hilang timbul
secara tidak teratur (Sudoyo, 2007).
32

Manifestasi Klinik Tanda dan gejala tuberculosis menurut Perhimpunan Dokter
Penyakit Dalam (2006) dapat bermacam-macam antara lain:
- Demam. Umumnya subfebris, kadang-kadang 40-41˚C, keadaan ini sangat
dipengaruhi oleh daya tahan tubuh pasien dan berat ringannya infeksi kuman
tuberculosis yang masuk.
- Batuk. Terjadi karena adanya iritasi pada bronkus. Batuk ini diperlukan untuk
membuang produk radang. Sifat batuk dimulai dari batuk kering (non produktif).
Keadaan setelah timbul peradangan menjadi produktif(menghasilkan sputum atau
dahak). Keadaan yang lanjut berupa batuk darah haematoemesis karena terdapat
pembuluh darah yang cepat. Kebanyakan batuk darah pada TBC terjadi pada dinding
bronkus.
- Sesak nafas. Pada gejala awal atau penyakit ringan belum dirasakan sesak nafas.
Sesak nafas akan ditemukan pada penyakit yang sudah lanjut dimana infiltrasinya
sudah setengah bagian paru-paru.
- Nyeri dada. Gejala ini dapat ditemukan bila infiltrasi radang sudah sampai pada
pleura, sehingga menimbulkan pleuritis, akan tetapi, gejala ini akan jarang
ditemukan.
- Malaise. Penyakit TBC paru bersifat radang yang menahun. Gejala malaise sering
ditemukan anoreksia, berat badan makin menurun, sakit kepala, meriang, nyeri otot
dan keringat malam. Gejala semakin lama semakin berat dan hilang timbul secara
tidak teratur.
e. Diagnosis Tuberkulosis Paru
Proses penegakan diagnosis diawali dengan anamnesis tentang gejala – gejala
yang ada kemudian dilanjutkan dengan pemeriksaan fisik. Setelah itu akan dilakukan
pemeriksaan dahak untuk mencari ada tidaknya kuman TB dalam bentuk basil tahan
asam (BTA) (CDC, 2010). Untuk mendapatkan hasil yang akurat diperlukan rangkaian
kegiatan yang baik, mulai dari cara batuk untuk mengumpulkan dahak, pemilihan bahan
dahak yang akan diperiksa, teknik pewarnaan dan pengolahan sediaan serta kemampuan
membaca sediaan di bawah mikroskop. Harus diketahui bahwa untuk mendapatkan BTA
(+) di bawah mikroskop diperlukan jumlah kuman yang tertentu, yaitu sekitar 5.000
kuman/ml dahak (Aditama, 2006). Pemeriksaan dahak berfungsi untuk menegakkan
33

diagnosis, menilai keberhasilan pengobatan dan menentukan potensi penularan.
Pemeriksaan dahak untuk menegakkan diagnosis dengan mengumpulkan 3 bahan dahak
yang dikumpulkan dalam dua hari kunjungan yang berurutan yang dikenal dengan
konsep Sewaktu-Pagi-Sewaktu (SPS). Sewaktu : dahak dikumpulkan pada saat pasien
yang diduga TB dating berkunjung pertama kali. Saat pulang suspek membawa pot
penampung dahak.. Pagi : dahak dikumpulkan di rumah pada pagi hari kedua, segera
setelah bangun tidur. Pot penampung dibawa sendiri kembali. Sewaktu : dahak
dikumpulkan pada hari kedia, saat pasien menyerahkan dahak pagi hari. Pemeriksaan
dahak BTA lazimnya dilakukan 3 X berturut-turut untuk menghundari faktor kebetulan.
Bila hasil pemeriksaan dahak minimal 2 X positif, maka pasien sudah dapat dipastikan
sakit TB paru (Hudoyo, 2008). Untuk interpretasi pemeriksaan mikroskopis dahak pasien
dapat dibaca dengan skala IUATLD (rekomendasi WHO). Skala IUATLD (International
Union Against Tuberculosis and Lung Disease) yaitu : - Tidak ditemukan BTA dalam
100 lapang pandang, disebut negatif - Ditemukan 1-9 BTA dalam 100 lapang pandang,
ditulis jumlah kuman yang ditemukan - Ditemukan 10-99 BTA dalam 100 lapang
pandang disebut + (1+) - Ditemukan 1-10 BTA dalam 1 lapang pandang, disebut ++
(2+). - Ditemukan >10 BTA dalam 1 lapang pandang, disebut +++ (3+) Pada
pemeriksaan foto toraks, TB dapat memberi gambaran bermacam-macam bentuk
(multiform). Gambaran radiologi yang dicurigai sebagai lesi TB aktif: - Bayangan
berawan di segmen apikal dan posterior lobus atas paru dan segmen superior lobus
bawah. - Kaviti, terutama lebih dari satu, dikelilingi oleh bayangan opak berawan /
nodular. - Bayangan bercak milier. - Efusi pleura unilateral (umumnya) atau bilateral
(jarang). Pada sebagian besar TB paru, diagnosis terutama ditegakkan dengan
pemeriksaan dahak secara mikroskopis dan tidak memerlukan foto toraks karena
pemeriksaan mikroskopis sangat spesifik (98%) untuk TB paru (WHO, 2002) . Namun
pada kondisi tertentu pemeriksaan foto toraks sangat perlu dilakukan sesuai dengan
indikasi (Gambar 2.1) sebagai berikut: • Hanya 1 dari 3 spesimen dahak SPS hasilnya
BTA positif. Harus dilakukan pemeriksaan foto toraks dada untuk mendukung diagnosis
TB paru BTA (+) • Ketiga spesimen dahak hasilnya tetap negatif setelah 3 spesimen
dahak SPS pada pemeriksaan sebelumnya hasilnya BTA negatif dan tidak ada perbaikan
setelah diberi pengobatan dengan antibiotik non-OAT. •Pasien tersebut diduga
mengalami komplikasi sesak nafas berat yang memerlukan penanganan khusus (seperti:
pneumotorak, pleuritis eksudativa, efusi perikarditis atau efusi pleural) dan pasien yang
mengalami hemoptisis berat.
34

f. Penatalaksanaan
Tuberkulosis Paru Pengobatan TB menggunakan obat anti tuberkulosis (OAT)
harus adekuat dan minimal 6 bulan. Setiap Negara harus mempunyai pedoman dalam
pengobatan TB yang disebut National Tuberculosis Programme (Program Pemberantasan
TB). Prinsip pengobatan TB adalah menggunakan multidrugs regimen. Hal ini bertujuan
untuk mencegah terjadinya resistensi basil TB terhadap obat. OAT dibagi dalam dua
golongan besar, yaitu obat lini pertama dan obat lini kedua (PDPI, 2006). Obat lini
pertama (utama) adalah isonoazid (H), etambutol (E), pirazinamid (Z), rifampisin (R),
sedangkan yang termasuk obat lini kedua adalah etionamide, sikloserin, amikasin,
kanamisin kapreomisin, klofazimin dan lain-lain yang hanya dipakai pada pasien HIV
yang terinfeksi dan mengalami multidrug resistant (MDR). Dosis yang dianjurkan oleh
International Union Against Tuberculosis (IUAT) adalah dosis pemberian setiap hari dan
dosis pemeberian intermitten. Perlu diingat bahwa dosis pemberian setiap hari berbeda
dengan dosis intermitten yang lebih lama berkisar 3 hari 1 X [Tabel 2.1]. Setiap obat
memiliki efek samping tertentu begitu juga dengan OAT, maka harus diperhatiakn cara
penanganannya [Tabel 2.2].
35

Pengembangan pengobatan TB paru yang efektif merupakan hal yang penting
untuk menyembuhkan pasien dan menghindari MDR TB. International Union Against
Tuberculosis and Lung Disease (IUALTD) dan WHO menyarankan untuk mengganti
paduan obat tunggal dengan kombinasi dosis tetap yang terdiri dari fase intensif dengan
fase lanjutan [Tabel 2.3] dalam pengobatan TB primer pada tahun 1998. Keuntungan
kombinasi dosis tetap antara lain: 1. Penatalaksanaan sederhana dengan kesalahan
pembuatan resep minimal 2. Peningkatan kepatuhan dan penerimaan pasien dengan
penurunan kesalahan pengobatan yang tidak disengaja. 3. Peningkatan kepatuhan tenaga
kesehatan terhadap penatalaksanaan yang benar dan standar. 4. Perbaikan manajemen
obat karena jenis obat lebih sedikit. 5. Menurunkan risiko penyalahgunaan obat tunggal
dan MDR akibat penurunan penggunaan monoterapi.
36

Penentuan dosis terapi kombinasi dosis tetap 4 obat berdasarkan rentang dosis
yang telah ditentukan oleh WHO merupakan dosis yang efektif atau masih termasuk
dalam batas dosis terapi dan non toksik. Pada kasus yang mendapat obat kombinasi dosis
tetap tersebut, bila mengalami efek samping serius harus dirujuk ke rumah sakit atau
dokter spesialis paru ataupun fasiliti yang mampu menanganinya. Paduan obat anti TB
menurut program pemberantasan TB paru yang dipergunakan di Indonesia sesuai dengan
rekomendasi WHO ada tiga: Kategori 1: 2HRZE/ 4H3R3 Pada pasien baru TB paru (+),
pasien TB paru BTA(-) foto toraks (+) Kategori 2: 2HRZES/HRZE/5H3R3E3 Pada
pasien kambuh, gagal dan pada pasien dengan pengobatan terputus. Kategori 3:
2HRZ/4H3R3
g. Evaluasi Pengobatan Tuberkulosis Paru
Evaluasi pasien meliputi evaluasi klinis, bakteriologi, radiologi, dan efek
samping obat, serta evaluasi keteraturan berobat (PDPI, 2006). Evaluasi klinik - Pasien
dievaluasi setiap 2 minggu pada 1 bulan pertama pengobatan selanjutnya setiap 1 bulan. -
Evaluasi : respons pengobatan dan ada tidaknya efek samping obat serta ada tidaknya
komplikasi penyakit. - Evaluasi klinis meliputi keluhan , berat badan, pemeriksaan fisis.
Evaluasi bakteriologik (0 - 2 - 6 /9 bulan pengobatan) · Tujuan untuk mendeteksi ada
tidaknya konversi dahak · Pemeriksaan & evaluasi pemeriksaan mikroskopik harus
selalu dilakukan yaitu : - Sebelum pengobatan dimulai - Setelah 2 bulan pengobatan
(setelah fase intensif) - Pada akhir pengobatan · Bila ada fasiliti biakan : dilakukan
pemeriksaan biakan dan uji resistensi Evaluasi radiologik (0 - 2 – 6/9 bulan pengobatan)
Pemeriksaan dan evaluasi foto toraks dilakukan pada: · Sebelum pengobatan · Setelah 2
bulan pengobatan (kecuali pada kasus yang juga dipikirkan kemungkinan keganasan
dapat dilakukan 1 bulan pengobatan) · Pada akhir pengobatan Evalusi keteraturan
berobat · Yang tidak kalah pentingnya adalah evaluasi keteraturan berobat dan minum
obat tersebut. Dalam hal ini maka sangat penting penyuluhan atau pendidikan mengenai
penyakit dan keteraturan berobat. Penyuluhan atau pendidikan dapat diberikan kepada
pasien, keluarga dan lingkungannya. · Ketidakteraturan berobat akan menyebabkan
timbulnya masalah resistensi. Kriteria Sembuh - BTA mikroskopis negatif dua kali (pada
akhir fase intensif dan akhir pengobatan) dan telah mendapatkan pengobatan yang
adekuat. - Pada foto toraks, gambaran radiologi serial tetap sama/ perbaikan. - Adanya
perbaikan klinis berupa hilangnya batuk, penambahn berat badan dan lain-lain - Bila ada
fasiliti biakan, maka kriteria ditambah biakan negatif.
37

h. Pencegahan
- Pemeriksaan kontak, yaitu pemeriksaan terhadap individu yang bergaul erat dengan
penderita tuberculosis paru BTA positif.
- Mass chest X-ray, yaitu pemeriksaan missal terhadap kelompok – kelompok populasi
tertentu misalnya karyawan rumah sakit, siswa – siswi pesantren.
- Vaksinasi BCG
- Kemofolaksis dengan menggunakan INH 5 mg/kgBB selama 6 – 12 bulan dengan
tujuan menghancurkan atau mengurangi populasi bakteri yang masih sedikit.
- Komunikasi, informasi, dan edukasi tentang penyakit tuberculosis kepada
masyarakat. (Muttaqin, 2008).
i. Komplikasi
Menurut Suriadi (2006) kompliki dari TB Paru antara lain : 1. Meningitisas 2.
Spondilitis 3. Pleuritis 4. Bronkopneumoni 5. Atelektasis
V.2 HIV
a. Definisi
HIV, yang merupakan singkatan dari Human Immunodeficiency Virus adalah
Virus penyebab AIDS. HIV terdapat di dalam cairan tubuh seseorang yang telah
terinfeksi seperti di dalam darah, air mani atau cairan vagina. Sebelum HIV berubah
menjadi AIDS, penderitanya akan tampak sehat dalam waktu kira-kira 5 sampai 10
tahun. Walaupun tampak sehat, mereka dapat menularkan HIV pada orang lain melalui
hubungan seks yang tidak aman, tranfusi darah atau pemakaian jarum suntik secara
bergantian. HIV dapat ditularkan melalui 3 cara, yaitu:
- Hubungan seks (anal, oral, vaginal) yang tidak terlindungi dengan orang yang
telah terinfeksi HIV.
- Transfusi darat atau penggunaan jarum suntik secara bergantian.
- Melalui Alat Suntik.
38

HIV tidak ditularkan melalui jabatan tangan, sentuhan, ciuman, pelukan,
menggunakan peralatan makan/minum yang sama, gigitan nyamuk, memakai jamban
yang sama atau tinggal serumah.
b. Etiologi
Penyebab penyakit HIV/AIDS adalah Human Immunodeficiency Virus, yaitu
virus yang menyebabkan penurunan daya kekebalan tubuh. HIV termasuk genus
retrovirus dan tergolong ke dalam family lentivirus. Infeksi dari family lentivirus ini
khas ditandai dengan sifat latennya yang lama, masa inkubasi yang lama, replikasi virus
yang persisten dan keterlibatan dari susunan saraf pusat (SSP). Sedangkan ciri khas
untuk jenis retrovirus yaitu dikelilingi oleh membran lipid, mempunyai kemampuan
variasi genetik yang tinggi, mempunyai cara yang unik untuk replikasi serta dapat
menginfeksi seluruh jenis vertebra.
c. Struktur HIV
Envelope berisi:
- Lipid yang berasal dari membran sel host.
- Mempunyai 72 semacam paku yang dibuat dari gp 120 dan gp 41, setiap paku
disebut trimer dimana terdiri dari 3 copy dari gp 120, gp 41.
- Protein yang sebelumnya terdapat pada membran sel yang terinfeksi.
- gp 120 yaitu glikoprotein yang merupakan bagian dari envelope (sampul) yang
tertutup oleh molekul gula untuk melindungi dari pengenalan antibodi, yang
berfungsi mengenali secara spesifik reseptor dari permukaan target sel dan secara
tidak langsung berhubungan dengan membran virus lewat membran glikoprotein.
39

- gp 41 yaitu transmembran glikoprotein yang berfungsi melakukan trans
membran virus, mempercepat fusion (peleburan) dari host dan membran virus dan
membawa HIV masuk ke sel host.
- RNA dimer dibentuk dari 2 single strand dari RNA.
- Matrix protein : garis dari bagian dalam membran virus dan bisa memfasilitasi
perjalanan dari HIV DNA masuk ke inti host.
- Nukleocapsid untuk mengikat RNA genome.
- Capsid protein yaitu inti dari virus HIV yang berisikan 2 kopi dari RNA
genom dan 3 macam enzim (reverse transcriptase, protease dan integrase).
d. Siklus Replikasi Virus
Virus hanya dapat bereplikasi dengan menggunakan atau memanfaatkan sel
hostnya. Siklus replikasi dari awal virus masuk ke sel tubuh sampai menyebar ke organ
tubuh yang lain melalui 7 tahapan, yaitu:
- Sel - sel target mengenali dan mengikat HIV. HIV berfusi (melebur) dan memasuki
sel target → gp 41 membran HIV merupakan mediator proses fusi → RNA virus
masuk kedalam sitoplasma → proses dimulai saat gp 120 HIV berinteraksi dengan
CD4 dan ko-reseptor.
- RNA HIV mengalami transkripsi terbalik menjadi DNA dengan bantuan enzim
reverse transcriptase
- Penetrasi HIV DNA ke dalam membran inti sel target
- Integrasi DNA virus ke dalam genom sel target dengan bantuan enzim integrase
- Ekspresi gen-gen virus
- Pembentukan partikel-partikel virus pada membran plasma dengan bantuan enzim
protease
- Virus-virus yang infeksius dilepas dari sel, yang disebut virion
40

e. Transmisi HIV
HIV terdapat dalam cairan tubuh ODHA, dan dapat dikeluarkan melalui cairan
tubuh tersebut. Seseorang dapat terinfeksi HIV bila kontak dengan cairan tersebut.
Meskipun berdasarkan penelitian,virus terdapat dalam saliva, air mata, cairan
serebrospinal dan urin, tetapi cairan tersebut tidak terbukti berisiko menularkan infeksi
karena kadarnya sangat rendah dan tidak ada mekanisme yang memfasilitasi untuk masuk
ke dalam darah orang lain, kecuali kalau ada luka.
Cara penularan yang lazim adalah melalui hubungan seks yang tidak aman
(tidak menggunakan kondom) dengan mitra seksual terinfeksi HIV, kontak dengan darah
yang terinfeksi (tusukan jarum suntik, pemakaian jarum suntik secara bersama, dan produk
darah yang terkontaminasi) dan penularan dari ibu ke bayi (selama kehamilan, persalinan
dan sewaktu menyusui). Cara lain yang lebih jarang seperti, tato, transplantasi organ dan
jaringan, inseminasi buatan, tindakan medis semi invasif.
Cara penularan yang tersering di dunia adalah secara seksual melalui mukosa
genital dengan angka kejadian sampai 85%. Risiko penularan tersebut dipengaruhi oleh
banyak faktor, misalnya adanya ulkus genital atau infeksi menular seksual (IMS) dan
faktor genetik. Tidak ada risiko penularan pada hubungan sosial, kontak non-seksual
seperti, berciuman, pemakaian bersama alat makan (misalnya gelas), tubuh yang
bersentuhan, atau penggunaan toilet umum. HIV tidak disebarkan oleh nyamuk atau
serangga lainnya.
f. Perjalanan Penyakit HIV/AIDS
Perjalanan infeksi HIV ditandai dalam tiga tahap: penyakit primer akut,
penyakit kronis asimtomatis dan penyakit kronis simtomatis.
41

- Infeksi Primer (sindrom retroviral akut)
Setelah terjadi infeksi HIV mula-mula bereplikasi dalam kelenjar limfe regional.
Hal tersebut mengakibatkan terjadinya peningkatan jumlah virus secara cepat di dalam
plasma, biasanya lebih dari 1 juta copy/μl. Tahap ini disertai dengan penyebaran HIV ke
organ limfoid, saluran cerna dan saluran genital. Setelah mencapai puncak viremia, jumlah
virus atau viral load menurun bersamaan dengan berkembangnya respon imunitas seluler.
Puncak viral load dan perkembangan respon imunitas seluler berhubungan dengan kondisi
penyakit yang simptomatik pada 60 hingga 90% pasien.
Penyakit ini muncul dalam kurun waktu 3 bulan setelah infeksi. Penyakit ini
menyerupai ‘glandular fever’ like illness dengan ruam, demam, nyeri kepala, malaise dan
limfadenopati luas. Sementara itu tingginya puncak viral load selama infeksi primer tidak
menggambarkan perkembangan penyakit tapi terkait dengan beratnya keluhan yang
menandakan prognosis yang jelek. Fase ini mereda secara spontan dalam 14 hari.
- Infeksi HIV Asimptomatis/dini
Dengan menurunnya penyakit primer, pada kebanyakan pasien diikuti dengan
masa asimtomatis yang lama, namun selama masa tersebut replikasi HIV terus berlanjut,
dan terjadi kerusakan sistem imun. Beberapa pasien mengalami limfadenopati generalisata
persisten sejak terjadinya serokonversi (perubahan tes antibodi HIV yang semula negatif
menjadi positif) perubahan akut (dikenal dengan limfadenopati pada dua lokasi non-
contiguous dengan sering melibatkan rangkaian kelenjar ketiak, servikal, dan inguinal).
Komplikasi kelainan kulit dapat terjadi seperti dermatitis seboroik terutama pada garis
rambut atau lipatan nasolabial, dan munculnya atau memburuknya psoriasis. Kondisi yang
berhubungan dengan aktivasi imunitas, seperti purpura trombositopeni idiopatik,
polimiositis, sindrom Guillain-Barre dan Bell’s palsy dapat juga muncul pada stadium ini.
- Infeksi Simptomatik
Komplikasi kelainan kulit, selaput lendir mulut dan gejala konstitusional lebih
sering terjadi pada tahap ini. Meskipun dalam perjalanannya jarang berat atau serius,
komplikasi ini dapat menyulitkan pasien. Penyakit kulit seperti herpes zoster, folikulitis
bakterial, folikulitis eosinofilik, moluskum kontagiosum, dermatitis seboroik, psoriasis
dan ruam yang tidak diketahui sebabnya, sering dan mungkin resisten terhadap
pengobatan standar. Kutil sering muncul baik pada kulit maupun pada daerah anogenital
dan mungkin resisten terhadap terapi. Sariawan sering juga muncul pada stadium ini.
42

Seperti juga halnya kandidiasis oral, oral hairy leukoplakia, dan eritema ginggivalis (gusi)
linier. Gingivitis ulesartif nekrotik akut, merupakan komplikasi oral yang sulit diobati.
Gejala konstitusional yang mungkin berkembang seperti demam, berkurangnya
berat badan, kelelahan, nyeri otot, nyeri sendi dan nyeri kepala. Diare berulang dapat
terjadi dan dapat menjadi masalah. Sinusitis bakterial merupakan manifestasi yang sering
terjadi. Nefropati (kelainan ginjal) HIV dapat juga terjadi pada stadium ini.
- Stadium Lanjut
Penyakit stadium lanjut ditandai oleh suatu penyakit yang berhubungan dengan
penurunan imunitas yang serius. Keadaan tersebut disebut sebagai infeksi oportunistik.
g. Kecepatan Perkembangan Infeksi HIV
Kecepatan perkembangan penyakit bervariasi antar individu, berkisar antara 6
bulan hingga lebih 20 tahun. Waktu yang diperlukan untuk berkembang menjadi AIDS
adalah sekitar 10 tahun, bila tanpa terapi antiretroviral. Dalam 5 tahun, sekitar 30%
ODHA dewasa akan berkembang menjadi AIDS kecuali bila diobati dengan ARV.
h. Petanda perkembangan HIV
- Jumlah CD4. Kecepatan penurunan CD4 (baik jumlah absolut maupun persentase
CD4) telah terbukti dapat dipakai sebagai petunjuk perkembangan penyakit AIDS.
Jumlah CD4 menurun secara bertahap selama perjalanan penyakit. Kecepatan
penurunannya dari waktu ke waktu rata-rata 100 sel/tahun. Jumlah CD4 lebih
menggambarkan progresifitas AIDS dibandingkan dengan tingkat viral load, meskipun
nilai prediktif dari viral load akan meningkat seiring dengan lama infeksi.
- Viral Load Plasma. Kecepatan peningkatan Viral load (bukan jumlah absolut virus)
dapat dipakai untuk memperkirakan perkembangan infeksi HIV. Viral load meningkat
secara bertahap dari waktu ke waktu. Pada 3 tahun pertama setelah terjadi
serokonversi, viral load berubah seolah hanya pada pasien yang berkembang ke arah
AIDS pada masa tersebut. Setelah masa tersebut, perubahan viral load dapat dideteksi,
baik akselerasinya maupun jumlah absolutnya, baru keduanya dapat dipakai sebagai
petanda progresivitas penyakit.
i. Testing HIV
Diagnosis infeksi HIV biasanya dilakukan secara tidak langsung, yaitu dengan
menunjukkan adanya antibodi spesifik. Berbeda dengan virus lain, antibodi tersebut tidak
43

mempunyai efek perlindungan. Pemeriksaan secara langsung juga dapat dilakukan, yaitu
antara lain dengan melakukan biakan virus, antigen virus (p24), asam nukleat virus.
Pemeriksaan adanya antibodi spesifik dapat dilakukan dengan Rapid Test, Enzime Linked
Sorbent Assay (ELISA) dan Western Blot. Sesuai dengan pedoman nasional, diagnosis
HIV dapat ditegakkan dengan 3 jenis pemeriksaan Rapid Test yang berbeda atau 2 jenis
pemeriksaan Rapid Test yang berbeda dan 1 pemeriksaan ELISA. Setelah mendapat
infeksi HIV, biasanya antibodi baru terdeteksi setelah 3 – 12 minggu, dan masa sebelum
terdeteksinya antibodi tersebut dikenal sebagai “periode jendela”. Tes penyaring (antibodi)
yang digunakan saat ini dapat mengenal infeksi HIV 6 minggu setelah infeksi primer pada
sekitar 80% kasus, dan setelah 12 minggu pada hampir 100% kasus. Sehingga untuk
mendiagnosis HIV pada periode jendela dapat dilakukan dengan pemeriksaan antigen p24
maupun Polymerase Chain Reaction (PCR).
j. Stadium Klinis Hiv/Aids
WHO telah menetapkan Stadium Klinis HIV/AIDS untuk dewasa maupun
anak yang sedang direvisi. Untuk dewasa maupun anak, stadium klinis HIV/AIDS masing-
masing terdiri dari 4 stadium. Jika dilihat dari gejala yang terjadi pembagian stadium
klinis HIV/AIDS adalah sebagai berikut:
Stadium Klinis HIV/AIDS Untuk Dewasa dan Remaja adalah sebagai berikut:
- Infeksi primer HIV
Asimptomatik
Sindroma retroviral akut
- Stadium Klinis 1
Asimptomatik
Limfadenopati meluas persisten
- Stadium Klinis 2
Berat badan menurun yang sebabnya tidak dapat dijelaskan
Infeksi saluran napas berulang (sinusitis, tonsilitis, bronkitis, otitis media, faringitis)
44

Herpes zoster, Cheilits angularis, Ulkus mulut berulang, Pruritic papular eruption
(PPE), Dermatitis seboroika, Infeksi jamur kuku
- Stadium Klinis 3
Berat badan menurun yang tidak dapat dijelaskan sebabnya ( > 10%)
Diare kronis yang tidak dapat dijelaskan sebabnya lebih dari 1 bulan
Demam yang tidak diketahui sebabnya (intermiten maupun tetap selama lebih dari 1
bulan)
Kandidiasis oral persisten, Oral hairy leukoplakia, Tuberkulosis (TB) paru, Infeksi
bakteri yang berat (empiema, piomiositis, infeksi tulang atau sendi, meningitis,
bakteriemi selain pneumonia), stomatitis, gingivitis atau periodontitis ulseratif
nekrotikans yang akut, anemia (Hb < 8 g/dL), netropeni (< 500/mm3), dan/atau
trombositopeni kronis
k. Diagnosa dan Penatalaksanaan
Untuk kasus Tuberculosis:
- Kausatif. Terapi kausatif dari tuberculosis adalah eradikasi kuman Mycoplasma
tuberculosis. Ada 5 obat anti tuberculosis (OAT), yaitu Isoniazid, Rifampisin,
Etambutol, Pyrazinamide, dan Streptomycin. Tiap penderita tuberculosis terinfeksi
kuman Mycoplasma tuberculosis yang memiliki tingkat resistensi yang berbeda-
beda. Untuk itu tatalaksana ini sangat bergantung dari hasil kultur dan hasil tes
resistensi. Sejak 1970 sampai sekarang, WHO merekomendasikan pemakaian OAT
jangka pendek yaitu pengobatan yang diberikan dalam jangka waktu 6 sampai 9
bulan dengan paduan OAT yang mengandung rifampisin. Pengobatan TB paru
bertujuan untuk meningkatkan angka kesembuhan, menurunkan kematian, mencegah
komplikasi, mencegah kekambuhan, mencegah resistensi serta memutuskan rantai
penularan. Untuk mencapai tujuan tersebut ada beberapa prinsip yang harus
diperhatikan. Pengobatan sekurang-kurangnya menggunakan 2 macam OAT efektif
Pengobatan dibagi atas 2 fase, yaitu fase awal (pemberian bakterisidal kuat selama 1-
3 bulan) dan fase lanjutan (memusnahkan kuman semi-dorman dengan pemberian 2
OAT selama 4-11 bulan). Paduan yang diberikan sebaiknya paduan jangka pendek.
Lakukan uji resistensi pada kasus gagal dan kambuh. Pemberian dosis berdasarkan
berat badan. Setelah pengobatan perlu diadakan evaluasi yang meliputi evaluasi
klinik, evaluasi bakteriologik, evaluasi radiologik, dan evaluasi efek samping obat.
HIV pada Tn.Y juga harus diperhatikan. Seperti yang kita ketahui, belum ada obat
45

untuk penyembuhan total HIV walaupun merupakan infeksi. Tatalaksana untuk HIV
adalah mencegah progress kearah AIDS dengan pemberian antiretrovirus yang
menghambat perkembangbiakan virus.
- Suportif. Tatalaksana suportif dari TBC adalah terapi nutrisi. Tujuannya adalah
mencegah katabolisme berlebih akibat infeksi dan mengembalikan berat badan ideal
setelah penurunan berat badan drastis akibat TB. Karena ada sesak nafas, asupan O2
berkurang. Oleh karena itu, kurangi karbohidrat karena metabolismenya
menggunakan banyak O2 dan ganti dengan lemak. Pada fase akut, kebutuhan
kalorinya 25-35 kkal/kgBB/hari, sedangkan pada fase pemulihan meningkat 35-50
kkal/kgBB/hari.
l. Terapi TBC dengan HIV
Terapi TBC pada HIV adalah dengan INH 300 mg, rifampisin 600 mg dan
Pirazinamide 25-30 mg/kgBB setiap hari selama 2 bulan. Setelah itu dilanjutkan dengan
INH 300 mg dan Rifampisin 600 mg setiap hari selama 6 atau 7 bulan. TB paru dengan
CD4 50-200 sel/mm3 terapinya dimulai dengan OAT dulu, terapi ARV dilanjutkan setelah
2 bulan terapi OAT. Obat anti retroviral yang banyak dipakai sampai saat ini ialah
protease inhibitors seperti saquinavir, indiavir, ritonavir dan nelfinafir dan dari jenis non-
nucleoside reverse transcriptase inhibuitors (NNRTIs) seperti neviravine, delavirdine dan
efavirenz. Telah diketahui protease inhibitors dan NNRTIs berinteraksi dengan rifamycin
seperti rifampin, rifabutin dan rifapentine yang biasanya dipakai sebagai
tuberkulostatika.Interaksi ini disebabkan oleh karena terjadi perubahan metabolisme dari
anti retroviral dan rifamycin karena yang dikenal sebagai CYP450. Rifamycin akan
meningatkan CYP450 sehingga obat-obatan yang metabolismenya dilakukan oleh
CYP450 akan menurun kadarnya dalam plasma darah. Dan anti retroviral golongan
protease inhibitor termasuk yang dimetabolisme oleh CYP450, akibatnya kadar anti
retroviral ini akan menurun dalam plasma, sehingga aktivitasnya sebagai anti retroviral
akan berkurang. Golongan anti retroviral lainnya yang disebut nucleoside reverse
transcriptase inhibitors (NRTIs) seperti zidovudine, didanosine, zalcitabine, stavudine dan
lamivudine dimetabolisme tidak melalui sistem CYP450, karena itu golongan NRTIs ini
46

dapat diberikan bersama dengan rifamycin.2 Tuberkulostatika lainnya seperti INH,
pyrazinamide, ethambutol, streptomycin dimetabolisme juga tidak melalui sistem
CYP450, karena itu dapat diberikan bersamaan dengan obat anti retoviral.
Penggunaan rifampin untuk pengobatan standard TB tidak dianjurkan pada
penderita yang terinfeksi HIV dan sedang dalam pengobatan dengan anti retroviral
golongan protease inhibitors dan atau NNRTIs. Sebagai gantinya untuk penderita tersebut
dapat dipakai ributin atau tuberkulostatika yang tanpa rifamycin. Rifampin dapat
digunakan pada penderita menggunakan anti retroviral yang tidak memakai golongan
protease inhibitors maupun NNRTIs, yaitu memakai NRTIs saja
V.3 Anatomi dan Fisiologi Sistem Pernafasan
a. Definisi
Pengertian pernafasan atau respirasi adalah suatu proses mulai dari
pengambilan oksigen, pengeluaran karbohidrat hingga penggunaan energi di dalam
tubuh. Menusia dalam bernapas menghirup oksigen dalam udara bebas dan membuang
karbondioksida ke lingkungan.
Respirasi dapat dibedakan atas dua jenis, yaitu :
- Respirasi Luar yang merupakan pertukaran antara O2 dan CO2 antara darah dan
udara.
- Respirasi Dalam yang merupakan pertukaran O2 dan CO2 dari aliran darah ke sel-sel
tubuh.
47

Dalam mengambil nafas ke dalam tubuh dan membuang napas ke udara
dilakukan dengan dua cara pernapasan, yaitu:
- Respirasi/Pernapasan Dada
Otot antar tulang rusuk luar berkontraksi atau mengerut
Tulang rusuk terangkat ke atas
Rongga dada membesar yang mengakibatkan tekanan udara dalam dada kecil
sehingga udara masuk ke dalam badan.
- Respirasi/Pernapasan Perut
Otot difragma pada perut mengalami kontraksi
Diafragma datar
Volume rongga dada menjadi besar yang mengakibatkan tekanan udara pada
dada mengecil sehingga udara pasuk ke paru-paru.
Normalnya manusia butuh kurang lebih 300 liter oksigen perhari. Dalam
keadaan tubuh bekerja berat maka oksigen atau O2 yang diperlukan pun menjadi berlipat-
lipat kali dan bisa sampai 10 hingga 15 kali lipat. Ketika oksigen tembus selaput
alveolus, hemoglobin akan mengikat oksigen yang banyaknya akan disesuaikan dengan
besar kecil tekanan udara. Pada pembuluh darah arteri, tekanan oksigen dapat mencapat
100 mmHg dengan 19 cc oksigen. Sedangkan pada pembuluh darah vena tekanannya
hanya 40 milimeter air raksa dengan 12 cc oksigen. Oksigen yang kita hasilkan dalam
tubuh kurang lebih sebanyak 200 cc di mana setiap liter darah mampu melarutkan 4,3 cc
karbondioksida/CO2. CO2 yang dihasilkan akan keluar dari jaringan menuju paruparu
dengan bantuan darah. Proses Kimiawi Respirasi Pada Tubuh Manusia:
- Pembuangan CO2 dari paru-paru : H + HCO3 ---> H2CO3 ---> H2 + CO2
- Pengikatan oksigen oleh hemoglobin : Hb + O2 ---> HbO2
- Pemisahan oksigen dari hemoglobin ke cairan sel : HbO2 ---> Hb + O2
- Pengangkutan karbondioksida di dalam tubuh : CO2 + H2O ---> H2 + CO2
Alat-alat pernapasan berfungsi memasukkan udara yang mengandung oksigen
dan mengeluarkan udara yang mengandung karbon dioksida dan uap air. Tujuan proses
pernapasan yaitu untuk memperoleh energi. Pada peristiwa bernapas terjadi pelepasan
energi. Sistem Pernapasan pada Manusia terdiri atas hidung, faring, trakea, bronkus,
bronkiouls dan paru-paru.
b. Alat – alat Pernapasan pada Manusia
48

Rongga Hidung (Cavum Nasalis). Udara dari luar akan masuk lewat rongga
hidung (cavum nasalis). Rongga hidung berlapis selaput lendir, di dalamnya terdapat
kelenjar minyak (kelenjar sebasea) dan kelenjar keringat (kelenjar sudorifera). Selaput
lendir berfungsi menangkap benda asing yang masuk lewat saluran pernapasan. Selain
itu, terdapat juga rambut pendek dan tebal yang berfungsi menyaring partikel kotoran
yang masuk bersama udara. Juga terdapat konka yang mempunyai banyak kapiler darah
yang berfungsi menghangatkan udara yang masuk.Di sebelah belakang rongga hidung
terhubung dengan nasofaring melalui dua lubang yang disebut choanae.
Pada permukaan rongga hidung terdapat rambut-rambut halus dan selaput
lendir yang berfungsi untuk menyaring udara yang masuk ke dalam rongga hidung.
Faring (Tenggorokan). Udara dari rongga hidung masuk ke faring. Faring
merupakan percabangan 2 saluran, yaitu saluran pernapasan (nasofarings) pada bagian
depan dan saluran pencernaan (orofarings) pada bagian belakang. Pada bagian belakang
faring (posterior) terdapat laring (tekak) tempat terletaknya pita suara (pita vocalis).
Masuknya udara melalui faring akan menyebabkan pita suara bergetar dan terdengar
sebagai suara. Makan sambil berbicara dapat mengakibatkan makanan masuk ke saluran
pernapasan karena saluran pernapasan pada saat tersebut sedang terbuka. Walaupun
demikian, saraf kita akan mengatur agar peristiwa menelan, bernapas, dan berbicara tidak
terjadi bersamaan sehingga mengakibatkan gangguan kesehatan. Fungsi utama faring
adalah menyediakan saluran bagi udara yang keluar masuk dan juga sebagi jalan
makanan dan minuman yang ditelan, faring juga menyediakan ruang dengung(resonansi)
untuk suara percakapan.
49

Batang Tenggorokan (Trakea). Tenggorokan berupa pipa yang panjangnya ±
10 cm, terletak sebagian di leher dan sebagian di rongga dada (torak). Dinding
tenggorokan tipis dan kaku, dikelilingi oleh cincin tulang rawan, dan pada bagian dalam
rongga bersilia. Silia-silia ini berfungsi menyaring benda-benda asing yang masuk ke
saluran pernapasan. Batang tenggorok (trakea) terletak di sebelah depan kerongkongan.
Di dalam rongga dada, batang tenggorok bercabang menjadi dua cabang tenggorok
(bronkus). Di dalam paru-paru, cabang tenggorok bercabang-cabang lagi menjadi saluran
yang sangat kecil disebut bronkiolus. Ujung bronkiolus berupa gelembung kecil yang
disebut gelembung paru-paru (alveolus).
Pangkal Tenggorokan (laring). Laring merupakan suatu saluran yang
dikelilingi oleh tulang rawan. Laring berada di antara orofaring dan trakea, didepan
lariofaring. Salah satu tulang rawan pada laring disebut epiglotis. Epiglotis terletak di
ujung bagian pangkal laring. Laring diselaputi oleh membrane mukosa yang terdiri dari
epitel berlapis pipih yang cukup tebal sehingga kuat untuk menahan getaran-getaran
suara pada laring. Fungsi utama laring adalah menghasilkan suara dan juga sebagai
tempat keluar masuknya udara. Pangkal tenggorok disusun oleh beberapa tulang rawan
yang membentuk jakun. Pangkal tenggorok dapat ditutup oleh katup pangkal tenggorok
(epiglotis). Pada waktu menelan makanan, katup tersebut menutup pangkal tenggorok
dan pada waktu bernapas katu membuka. Pada pangkal tenggorok terdapat selaput suara
yang akan bergetar bila ada udara dari paru-paru, misalnya pada waktu kita bicara.
Cabang Batang Tenggorokan (Bronkus). Tenggorokan (trakea) bercabang
menjadi dua bagian, yaitu bronkus kanan dan bronkus kiri. Struktur lapisan mukosa
bronkus sama dengan trakea, hanya tulang rawan bronkus bentuknya tidak teratur dan
pada bagian bronkus yang lebih besar cincin tulang rawannya melingkari lumen dengan
sempurna. Bronkus bercabang-cabang lagi menjadi bronkiolus. Batang tenggorokan
bercabang menjadi dua bronkus, yaitu bronkus sebelah kiri dan sebelah kanan. Kedua
bronkus menuju paru-paru, bronkus bercabang lagi menjadi bronkiolus. Bronkus sebelah
kanan(bronkus primer) bercabang menjadi tiga bronkus lobaris (bronkus sekunder),
sedangkan bronkus sebelah kiri bercabang menjadi dua bronkiolus. Cabang-cabang yang
paling kecil masuk ke dalam gelembung paru-paru atau alveolus. Dinding alveolus
mengandung kapiler darah, melalui kapiler-kapiler darah dalam alveolus inilah oksigen
dan udara berdifusi ke dalam darah. Fungsi utama bronkus adalah menyediakan jalan
bagi udara yang masuk dan keluar paru-paru.
50

Paru-paru (Pulmo). Paru-paru terletak di dalam rongga dada bagian atas, di
bagian samping dibatasi oleh otot dan rusuk dan di bagian bawah dibatasi oleh diafragma
yang berotot kuat. Paru-paru ada dua bagian yaitu paru-paru kanan (pulmo dekster) yang
terdiri atas 3 lobus dan paru-paru kiri (pulmo sinister) yang terdiri atas 2 lobus.
Paru-paru dibungkus oleh dua selaput yang tipis, disebut pleura. Selaput
bagian dalam yang langsung menyelaputi paru-paru disebut pleura dalam (pleura
visceralis) dan selaput yang menyelaputi rongga dada yang bersebelahan dengan tulang
rusuk disebut pleura luar (pleura parietalis). Paru-paru tersusun oleh bronkiolus,
alveolus, jaringan elastik, dan pembuluh darah. Bronkiolus tidak mempunyai tulang
rawan,tetapi ronga bronkus masih bersilia dan dibagian ujungnya mempunyai epitelium
berbentuk kubus bersilia. Setiap bronkiolus terminalis bercabang-cabang lagi menjadi
bronkiolus respirasi, kemudian menjadi duktus alveolaris.Pada dinding duktus alveolaris
mangandung gelembung-gelembung yang disebut alveolus.
c. Pertukaran Gas dalam Alveolus
Oksigen yang diperlukan untuk oksidasi diambil dari udara yang kita hirup
pada waktu kita bernapas. Pada waktu bernapas udara masuk melalu saluran pernapasan
dan akhirnyan masuk ke dalam alveolus. Oksigen yang terdapat dalam alveolus berdifusi
51

menembus dinding sel alveolus. Akhirnya masuk ke dalam pembuluh darah dan diikat
oleh hemoglobin yang terdapat dalam darah menjadi oksihemoglobin. Selanjutnya
diedarkan oleh darah ke seluruh tubuh.
Oksigennya dilepaskan ke dalam sel-sel tubuh sehingga oksihemoglobin
kembali menjadi hemoglobin. Karbondioksida yang dihasilkan dari pernapasan diangkut
oleh darah melalui pembuluh darah yang akhirnya sampai pada alveolus Dari alveolus
karbon dioksida dikeluarkan melalui saluran pernapasan pada waktu kita mengeluarkan
napas.
Dengan demikian dalam alveolus terjadi pertukaran gas yaitu oksigen masuk
dan karnbondioksida keluar.
d. Fisiologi sistem respirasi
Respirasi dibagi menjadi 2 bagian, yaitu respirasi eksternal dimana proses
pertukaran O2 & CO2 ke dan dari paru ke dalam O2 masuk ke dalam darah dan CO2 +
H2O masuk ke paru paru darah. kemudian dikeluarkan dari tubuh dan respirasi
internal/respirasi sel dimana proses pertukaran O2 & peristiwaCO2 di tingkat sel
biokimiawi untuk proses kehidupan.
Proses pernafasan adalah sebagai berikut:
- Ventilasi pulmonal yaitu masuk dan keluarnya aliran udara antara atmosfir dan
alveoli paru yang terjadi melalui proses bernafas (inspirasi dan ekspirasi) sehingga
terjadi disfusi gas (oksigen dan karbondioksida) antara alveoli dan kapiler pulmonal
serta ransport O2 & CO2 melalui darah ke dan dari sel jaringan.
- Mekanik pernafasan. Masuk dan keluarnya udara dari atmosfir ke dalam paru-paru
dimungkinkan olen peristiwa mekanik pernafasan yaitu inspirasi dan ekspirasi.
52

Inspirasi (inhalasi) adalah masuknya O2 dari atmosfir & CO2 ke dlm jalan nafas.
Dalam inspirasi pernafasan perut, otot difragma akan berkontraksi dan kubah
difragma turun (posisi diafragma datar), selanjutnya ruang otot intercostalis externa
menarik dinding dada agak keluar, sehingga volume paru-paru membesar, tekanan
dalam paru-paru akan menurun dan lebih rendah dari lingkungan luar sehingga udara
dari luar akan masuk ke dalam paru-paru. Ekspirasi (exhalasi) adalah keluarnya CO2
dari paru ke atmosfir melalui jalan nafas. Apabila terjadi pernafasan perut, otot
difragma naik kembali ke posisi semula ( melengkung ) dan muskulus intercotalis
interna relaksasi. Akibatnya tekanan dan ruang didalam dada mengecil sehingga
dinding dada masuk ke dalam udara keluar dari paru-paru karena tekanan paru-paru
meningkat.
e. Transportasi gas pernafasan
Ventilasi. Selama inspirasi udara mengalir dari atmosfir ke alveoli.Selama
ekspirasi sebaliknya yaitu udara keluar dari paru-paru.Udara yg masuk ke dalam alveoli
mempunyai suhu dan kelembaban atmosfir. Udara yg dihembuskan jenuh dengan uap air
dan mempunyai suhu sama dengan tubuh.
Difusi. Difusi dalam respirasi merupakan proses pertukaran gas antara alveoli
dengan darah pada kapiler paru. Proses difusi terjadi karena perbedaan tekanan, gas
berdifusi dari tekanan tinggi ke tekanan rendah. Salah satu ukuran difusi adalah tekanan
parsial.
Difusi terjadi melalui membran respirasi yang merupakan dinding alveolus
yang sangat tipis dengan ketebalan rata-rata 0,5 mikron. Di dalamnya terdapat jalinan
kapiler yang sangat banyak dengan diameter 8 angstrom.Dalam paru2 terdapat sekitar
300 juta alveoli dan bila dibentangkan dindingnya maka luasnya mencapai 70 m2 pada
orang dewasa normal. Saat difusi terjadi pertukaran gas antara oksigen dan
karbondioksida secara simultan. Saat inspirasi maka oksigen akan masuk ke dalam
53

kapiler paru dan saat ekspirasi karbondioksida akan dilepaskan kapiler paru ke alveoli
untuk dibuang ke atmosfer. Proses pertukaran gas tersebut terjadi karena perbedaan
tekanan parsial oksigen dan karbondioksida antara alveoli dan kapiler paru.
Volume gas yang berdifusi melalui membran respirasi per menit untuk setiap
perbedaan tekanan sebesar 1 mmHg disebut dengan kapasitas difusi. Kapasitas difusi
oksigen dalam keadaan istirahat sekitar 230 ml/menit.Saat aktivitas meningkat maka
kapasitas difusi ini juga meningkat karena jumlah kapiler aktif meningkat disertai dilatasi
kapiler yang menyebabkan luas permukaan membran difusi meningkat.Kapasitas difusi
karbondioksida saat istirahat adalah 400-450 ml/menit. Saat bekerja meningkat menjadi
1200-1500 ml/menit. Difusi dipengaruhi oleh ketebalan membran respirasi, koefisien
difusi, luas permukaan membran respirasi dan perbedaan tekanan parsial.
Perfusi pulmonal. Merupakan aliran darah aktual melalui sirkulasi pulmonal
dimana O2 diangkut dalam darah membentuk ikatan (oksi Hb)/Oksihaemoglobin
(98,5%) sedangkan dalam eritrosit bergabung dgn Hb dalam plasma sbg O2 yg larut dlm
plasma (1,5%). CO2 dalam darah ditrasportasikan sebagai bikarbonat, alam eritosit
sebagai natrium bikarbonat, dalam plasma sebagai kalium bikarbonat , dalam larutan
bergabung dengan Hb dan protein plasma. C02 larut dalam plasma sebesar 5 – 7 % ,
HbNHCO3 Carbamoni Hb (carbamate) sebesar 15 – 20 % , Hb + CO2 HbC0 bikarbonat
sebesar 60 – 80%.
f. Pengukuran Volume Paru
Fungsi paru, yg mencerminkan mekanisme ventilasi disebut volume paru dan
kapasitas paru.
- Volume tidal (TV) yaitu volume udara yang dihirup dan dihembuskan setiap kali
bernafas.
- Volume cadangan inspirasi (IRV), yaitu volume udara maksimal yg dapat dihirup
setelah inhalasi normal.
54

- Volume Cadangan Ekspirasi (ERV), volume udara maksimal yang dapat
dihembuskan dengan kuat setelah exhalasi normal.
- Volume residual (RV) volume udara yg tersisa dalam paru-paru setelah ekhalasi
maksimal.
- Kapasitas vital (VC), volume udara maksimal dari poin inspirasi maksimal.
- Kapasitas inspirasi (IC) Volume udara maksimal yg dihirup setelah ekspirasi normal.
- Kapasitas residual fungsiunal (FRC), volume udara yang tersisa dalam paru-paru
setelah ekspirasi normal.
- Kapasitas total paru (TLC) volume udara dalam paru setelah inspirasi maksimal.
g. Pengaturan Pernafasan
Sistem kendali memiliki 2 mekanismne saraf yang terpisah yang mengatur
pernafasan. Satu system berperan mengatur pernafasan volunter dan system yang lain
berperan mengatur pernafasan otomatis. Pengendalian oleh saraf pusat ritminitas di
medula oblongata langsung mengatur otot otot pernafasan. Aktivitas medulla
dipengaruhi pusat apneuistik dan pnemotaksis. Kesadaran bernafas dikontrol oleh
korteks serebri. Pusat Respirasi terdapat pada Medullary Rhythmicity Area yaitu area
inspirasi & ekspirasi, mengatur ritme dasar respirasi , Pneumotaxic Area terletak di
bagian atas pons dan berfungsi untuk membantu koordinasi transisi antara inspirasi &
ekspirasi, mengirim impuls inhibisi ke area inspirasi paru-paru terlalu mengembang, dan
Apneustic Area yang berfungsi membantu koordinasi transisi antara inspirasi & ekspirasi
dan mengirim impuls ekshibisi ke area inspirasi. Pengendalian secara kimia pernafasan
dipengaruhi oleh PaO2, pH, dan PaCO2. Pusat khemoreseptor yaitu medula, bersepon
terhadap perubahan kimia pada CSF akibat perubahan kimia dalam darah. Kemoreseptor
perifer yaitu pada arkus aortik dan arteri karotis
V.4 Pemeriksaan Penunjang TB
a. Pemeriksaan Bakteriologis
Pemeriksaan bakteriologis untuk menemukan kuman TB mempunyai arti yang
sangat penting dalam menegakkan diagnosis. Bahan untuk pemeriksaan bakteriologis ini
dapat berasal dari dahak, cairan pleura, bilasan bronkus, liquor cerebrospinal, bilasan
lambung, kurasan bronkoalveolar, urin, faeces, dan jaringan biopsi.
b. Pengecatan dan Pembacaan Sediaan
- Pewarnaan sediaan dengan metode Ziehl – Nielsen
55

Bahan – bahan yang diperlukan: botol gelas berwarna coklat berisi larutan Carbol
Fuchsin 0,3%, botol gelas berwarna coklat berisi akohol (HCl-Alcohol 3%), botol
coklat berisi larutan Merhylen Blue 0,3%, rak untuk pengecatan slide, baskom
untuk ditempatkan di bawah rak, corong dengan kertas filter, pipet, pengukur
waktu (timer), api spiritus, air yang mengalir berupa air ledeng atau botol berpipet
berisi air, beberapa rak cadangan. Perwarnaan sediaan yang telah difiksasi,
maksimum 12 slide. Antar sediaan harus ada jarak untuk mencegah terjadinya
kontaminasi antar sediaan.
- Cara Pewarnaan
1. Letakkan sediaan dahak yang telah difiksasi pada rak dengan hapusan dahak
menghadap ke atas.
2. Teteskan larutan Carbol Fuchsin 0,3% pada hapusan dahak sampai menutupi
seluruh permukaan sediaan dahak.
3. Panaskan dengan nyala api spiritus sampai keluar uap selama 3 – 5 menit. Zat
warna tidak boleh mendidih atau kering. Apabila mendidih atau kering maka
Carbol Fuchsin akan terbentuk kristal (partikel kecil) yang dapat terlihat
seperti kuman TB
4. Singkirkan api spiritus, diamkan sediaan selama 5 menit.
5. Bilas sediaan dengan air mengalir pelan sampai zat warna yang bebas
terbuang.
6. Teteskan sediaan dengan asam alkohol (HCl Alcohol 3%) sampai warna merah
Fuchsin hilang
7. Bilas dengan air mengalir pelan
8. Teteskan larutan Methylen Blue 0,3% pada sediaan sampai menutupi seluruh
permukaan
9. Diamkan 10 – 20 detik
10. Bilas dengan air mengalir pelan
11. Keringkan sediaan di atas rak pengering di udara terbuka (jangan dibawah
sinar matahari langsung) 10
- Pembacaan BTA
Hasil pemeriksaan mikroskopis dibaca dengan skala IUATLD (Internasional
Union Against Tuberculosis) sesuai rekomendasi WHO.
56

HASILHASIL Jumlah BTA per Lap. Pandang Jumlah BTA per Lap. Pandang
Negatif Negatif
Ragu – Ragu –
ragu ragu
++
++++
++++++
BTA (-) per 100 lap.pandang BTA (-) per 100 lap.pandang
BTA 1 – 9 per 100 lap.pandang BTA 1 – 9 per 100 lap.pandang
BTA 10 –99 per 100 lap.pandang BTA 10 –99 per 100 lap.pandang
BTA 1 – 10 per 1 lap.pandang BTA 1 – 10 per 1 lap.pandang
BTA > 10 per 1 lap.pandang BTA > 10 per 1 lap.pandang
- Pemeriksaan Radiologis
Pemeriksaan rutin adalah foto toraks PA. Pemeriksaan atas indikasi seperti foto
apikolordotik, oblik, CT Scan. Tuberkulosis memberikan gambaran bermacam-
macam pada foto toraks. Gambaran radiologis yang ditemukan dapat berupa
bayangan lesi di lapangan atas paru atau segmen apikal lobus bawah, bayangan
berawan atau berbercak, adanya kavitas tunggal atau ganda, bayangan bercak milier,
bayangan efusi pleura, umumnya unilateral, destroyed lobe sampai destroyed lung,
kalsifikasi, schwarte (penebalan pleura). Menurut Perhimpunan Dokter Paru
Indonesia luasnya proses yang tampak pada foto toraks dapat dibagi sebagai berikut:
Lesi minimal (Minimal Lesion): Bila proses tuberkulosis paru mengenai
sebagian kecil dari satu atau dua paru dengan luas tidak lebih dengan volume
paru yang terletak diatas chondrosternal junction dari iga kedua dan prosesus
spinosus dari vertebra torakalis IV atau korpus vertebra torakalis V dan tidak
dijumpai kavitas.
Lesi luas (FarAdvanced): Kelainan lebih luas dari lesi minimal
- Pemeriksaan Khusus
Dalam perkembangan kini ada beberapa teknik baru yang dapat mendeteksi kuman
TB seperti:
BACTEC: dengan metode radiometrik , dimana CO2 yang dihasilkan dari
metabolisme asam lemak M.tuberculosis dideteksi growth indexnya.
Polymerase chain reaction (PCR) dengan cara mendeteksi DNA dari
M.tuberculosis, hanya saja masalah teknik dalam pemeriksaan ini adalah
kemungkinan kontaminasi.
57

- Pemeriksaan serologi seperti ELISA, ICT dan Mycodot
- Pemeriksaan Penunjang Lain
Seperti analisa cairan pleura dan histopatologi jaringan, pemeriksaan darah dimana
LED biasanya meningkat, tetapi tidak dapat digunakan sebagai indikator yang
spesifik pada TB. Di Indonesia dengan prevalensi yang tinggi, uji tuberkulin sebagai
alat bantu diagnosis penyakit kurang berarti pada orang dewasa. Uji ini mempunyai
makna bila didapatkan konversi, bula atau kepositifan yang didapat besar sekali.
V.5 Immunologi Sistem Pernafasan
a. Imunitas Mukosa
Permukaan mukosa terdiri atas saluran pernapasan, saluran gastrointestinal,
dan saluran urogenital, mewakili pintu masuk utama dari patogen, terutama bakteri
dan virus. Patogen bereplikasi dan menyebabkan penyakit pada daerah awal mukosa
atau menginvasi jaringan tetangga dan aliran darah, menginduksi penyakit sistemik
lokal (Kaul and Ogra, 1998).
Selama respirasi, aliran udara terekspose terus-menerus oleh mikroorganisme
airborne dan antigen dari lingkungan. Oleh karena itu, permukaan mukosa harus
memiliki sistem pertahanan non spesifik yang sama kuatnya dengan mekanisme
pertahanan spesifik untuk melindungi saluran pernapasan dari infeksi.
b. Imunitas Bawaan
Pertahanan bawaan terdiri dari beberapa komponen fisik, seluler, dan
antimikroba. Mekanisme pertahanan mencegah partikel-partikel antigen dan
mikroorganisme memasuki paru – paru. Mekanisme ini dimulai dari hidung, yang
fungsinya sebaagai penyaring dengan menangkap partikel besar oleh fimbrae atau
rambut hidung. Partikel yang lebih kecil melewati saringan ini, lalu terhirup dan
tersimpan di pernapasan bawah, dimana musin yang melapisi permukaan saluran
pernapasan menangkap dan menghilangkannya melalui gerakan silia (Rastogi et al.,
2001). Partikel – partikel atau mikroorganisme yang melewati sistem pertahanan ini
berkontak dengan mediator yang ada di mukus, seperti lisozim, laktoferin, collectin, dan
defensin, yang dihasilkan oleh sel – sel pada saluran pernapasan. Produksi dari molekul –
molekul ini dapat melisiskan patogen atau menghancurkannya melalui opsonisasi atau
dengan mengerahkan sel – sel inflamasi (Boyton and Openshaw, 2002). Sebagai
tambahan, mekanisme pertahanan lain yang penting adalah pencernaan mikroorganisme
58

oleh sel – sel fagosit seperti makrofag dan sel dendrit. Aktivitas dari sel – sel fagosit dan
mikrobicidal penting untuk menjaga paru – paru dalam kondisi bersih dan steril.
c. Imunitas Adaptif
Sistem imun di saluran pernapasan atas dan bawah terdiri dari (Davis, 2001):
- Epitel yang mengandung sel – sel epitel dan jaringan ikat di bawahnya yang
mengandung sel – sel imunokompeten.
- MALT (Mucosal Associated Lymphoid Tissue) yang termasuk juga NALT (Nose
Associated Lymphoid Tissue), LALT (Larynx Associated Lymphoid Tissue), dan
BALT (Bronchus Associated Lymphoid Tissue).
- Limfonodus yang mendrainase saluran pernapasan.
Sistem imun mukosa dapat dibagi menjadi daerah induktif, yang merupakan
MALT dan antigen – antigen dari permukaan mukosa menggambarkan limfosit B dan T,
dengan demikoan meninisiasi respon imun; dan daerah efektor, terutama limfosit setelah
ekstravasasi dan diferensiasi yang mendekas fungsinya (Brandtzaeg and Pabst, 2004;
Kiyono and Fukuyama, 2004). Inisiasi respon imun antigen spesifik terjadi melalui pintu
khusus yang terdiri dari sel M yan terletak di epitel diatas folikel MALT. Folikel –
folikel ini mengandung semua sel imunokompeten, seperti sel B, sel T, dan APC yang
dibutuhkan untuk generasi respon imun (Brandtzaeg and Pabst, 2004).
Sel M terspesialisasi untuk pengambilan luminal dan transpor antigen. Dari
transpor antigen dari daerah luminal, kehadiran antigen dibutuhkan untuk aktivasi sel T.
APC pada paru – paru digambarkan oleh submukosa dan sel dendritik intersititial, dan
makrofag alveolar. Makrofag alveolar 85% terdapat di sel – sel alveoli, dimana jumlah
sel – sel densrit tidak sampai 1% dalam ruang paru – paru. Pada orang normal, makrofag
alveolar dilaporkan memiliki APC yang lebih rendah dibandingkan dengan sel dendrit.
Karena makrofag alveolar merupakan sel yang paling banyak pada alveoli, maka
makrofag ini akan melindungi saluran pernapasan dari inflamasi pada keadaan dibawah
normal.
Meskipun demikian, ketika masuknya partikel asing atau mikroorganisme,
makrofag alveolar akan berpengaruh pada derajat aktivitas atau maturasi dari sel dendrit
dengan melepaskan sitokin (Nicod et al., 2000). Sel dendrit terletak pada batas epitel
dipercaya sebagai APC yang poten, mendorong perkembangan sel T dan berhubungan
erat dengan inisiasi dan potensasi respon imun(Ogra, 2003). Sel dendrit menangkap
antigen, migrasi pada drainase organ limfoid lokal dan setelah proses maturasi, memilih
59

antigen –limfosit spesifik dimana mereka menyajikan antigen yang telah diproses,
dengan demikian menginisiasi respon imun adaptif (Banchereau and Steinman, 1998;
Banchereau et al., 2000).
Setelah menjadi sel efektor-memori, sel limfosit B dan T bermigrasi dari
MALT dan limfonodus regional ke darah perifer untuk ekstravasasi berikutnya pada
daerah efektor mukosa. Proses ini diarahkan oleh profil lokal molekul adhesi vaskular
dan chamokines, terutama the mucosal addressin cell adhesion molecule-1 (MAdCAM-
1) (Brandtzaeg and Pabst, 2004).
Diantara sel T yang berpatisipasi dalam respon imun adalah CD4+, CD8+ dan
sel γδ+ T. Sel T spesifik-antigen adalah efektor dari fungsi imun, melalui lisis dari sel
yang terinfeksi atau melalui sekresi sel sitokin T1 helper atau Th2. Perbedaan
perbandingan atau polarisasi dari sitokin ini memiliki kemampuan untuk memodulasi
respon imun terhadap infeksi. Sebagai tambahan, sel T CD4+ membantu sel B untuk
berkembang menuju sel plasma imunoglobulin (Ig) A (McGhee and Kiyono, 1999).
d. IgA pada Imunitas Mukosa
IgA merupakan isotop primer Ig diinduksi pada daerah mukosa (Aittoniemi et
al. 1999; Brandtzaeg, 1989dan diperkirakan memediasi fungsi pertahanan pada daerah
tersebut (Lamm, 1997; Mazanec et al., 1993).Polimer IgA (PigA) mengandung terutama
60

2 atau 4 monomer IgA yang terpolimerisasi melalui rantai J, yang ditambahkan pada
molekul Ig tepat sebelum sekresi oleh sel plasma (Johansen et al., 2000).
Setelah sekresi oleh sel plasma, IgA mukosa ditransportasikan dari lapisan
epitel baso-lateral ke apikal (luminal). Transpor IgA ke dalam lumen dimediasi oleh
reseprot polimer Ig (pIgR), ang diekspresikan pada daerah baso-lateral dari sel epitel
yang melapisi permukaan mukosa(Mostov, 1994). Selama transpor, pIgR terbelah secara
proteolitik dan porsi molekul ekstraselular, komponen sekretori, dilepaskan dalam
hubungan dengan pIgA, membentuk secara bersama – sama secretory IgA(sIgA)
(Norderhaug et al., 1999).
e. Fungsi IgA
IgA memilipi peran penting dalam imunitas mukosa, mencegah
mikroorganisme dan protein asing dari penetrasi permukaan mukosa (Mestecky et al.,
1999). IgA juga menetralisasi toksin dan organisme infeksi. sIgA telah dimaksudkan
untuk bekerja pada level anatomi yang berbeda dalam hubungannya dengan epitelium
mukosa. Pada daerah luminal, pIgA mengadapi antigen dengan jaringan utama
menghasilkan kompleks imun, yang diproses bersama jalur eksretori dan disekresikan
secretions (Kaetzel et al., 1991; Stokes et al., 1975). Selama transpor melalui sel epitel
pelapis, setelah pIgR-mediated endocytosis, IgA dapat berinteraksi dengan patogen
intraselular, seperti virus, memblok replikasi mereka (Burns et al., 1996; Mazanec et al.,
1992; Mazanec et al., 1995).
61

Identifikasi dan karakterisasi dari reseptor leukosit – Fc untuk IgA (FcαR,
CD89) pada neutrofil, eosinofil, dan monosit manisa telas jelas mendemonstrasikan
peran aktif IgA pada imunitas mukosa.
f. Respon Imun Bawaan terhadap TB
Penelitian imunologi dan genetik menyimpulkan bahwa imunitas bawaan
relevan dengan pertahanan melawan M.tuberculosis. Pengambilan M.tuberculosis oleh
makrofag alveolar menunjukkan langkah pertama pertahanan bawaan melawan TB.
Interaksi ini dimediasi oleh reseptor selular seperti reseptor komplemen, reseptor
manosa, reseptor surfaktan, dan reseptor scavenger (Chan et al., 1992; Downing et al.,
1995; Flesch and Kaufmann, 1988; Gaynor et al., 1995; Schlesinger et al., 1993). Baru –
baru ini, perhatian difokuskan pada peran dari toll-like receptor (TLR) dalam memidiasi
pengambilan mycobakteria oleh makrofa. Secara spesifik, peran dari TLR2 dan TLR4
dalam mengenali mycobacteria dan mendorong respon antimikroba.
Immune response to TB. Aktivasi TLR oleh dinding sel M.tuberculosis dengan
kandungan lipoprotein menginduksi produksi dari IL-12, sitokin penting yang merespon
dalam melawan TB(Brightbill et al., 1999). TLR yang memediasi produksi IL-12 juga
menghasilkan peningkatan produksi nitrit oksida sintetase dan NO, yang penting untuk
membunuh mycobacteria intracellular.
Selain itu, TLR berkontribusi dengan mendeteksi mycobacteria berkaitan
dengan pola molekul dan memiasi sekresi molekul efektor antimycobacterial. Meskipun
begitu, TLR juga mempengaruhi imunitas spesifik dengan meningkatkan regulasi
molekul immunomodulatory yang mendukung perkembangan respon pro-inflamasi
(Schluger, 2001).
g. Respon Imun Spesifik terhadap TB
Respon Imun spesifik terhadap M.tuberculosis pada paru kompleks dan
melibatkan mekanisme multipel. Sel T dipercaya penting dalam respon imun protektif
melawan TB, dan interkasi sel T-makrofag kritis sebagai kontrol terhadap infeksi.
Produksi dari sitokin inflamasi dan chemokines, diinduksi oleh pencernaan
M.tuberculosis oleh makrofag alveolar (Means et al., 1999), membawa pada migrasi
monosit derivat makrofag dan sel dendritik ke daerah yang terinfeksi. Sel dendrtik yang
menelan mycobacteria, deasa dan bermigrasi ke limfonodus regional(Bodnar et al., 2001;
Henderson et al., 1997; Hertz et al., 2001), dimana sel T diutamakan untuk melawasn
62

antigen mycobacterial. Sel T utama meluas dan bermigrasi ke daerah terinfeksi pada paru
– paru. Migrasi dari makrofag dan sel T membentuk granuloma, yang terdiri dari sel –
sel seperti sel B, sel dendritik, sel endotelial, fibroblas, dan mungkin sel stroma
(Gonzalez-Juarrero et al., 2001).
Fungsi granuloma adalah sebagai imunitas yang memfasilitasi interaksi antara
sel T dan makrofag, menyediakan rangka pada sel, granuloma menutup mycobacteria
dari penyebaran ke daerah paru lainnya, membatasi penyebaran infeksi. Walaupun
begitu, berdasarkan komposisi sel dan profil sekresi sitokin dan kemokin, granuloma
juga dihubungkan dengan patologi atau kurang adekuatnya multiplikasi basil (Saunders
and Cooper, 2000).
Sel T CD4+
Sel T CD4+ memainkan peran utama dalam respon imun melawan M.
tuberculosis. Peptida antigen dari mycobacteria, berdegradasi dalam phagolysosomal dan
kompleks dengan molekul MHC kelas II dikenali oleh sel T CD4+ yang akan
mengaktivasi sel T CD4+ (Davis and Bjorkman, 1988). Fungsi utama sel T CD4+ dalam
imunitas TB diperkirakan dengan memproduksi sitokin, khususnya IFN-γ, yang akut
untuk aktivasi makrofag dan induksi selanjutnya dari mekanisme mikrobisidal (Flesch
and Kaufmann, 1990). Peran akut dari IFN-γ dalam mengontrol infeksi mycobacterial
telah didemonstrasikan pada model hewan. Tikus dengan defisiensi IFN-γ or in IL-12,
sitokin yang menginduksi produksi IFN-γ secara akut, lebih rentan terhadap M.
tuberculosis (Cooper et al., 1993; Cooper et al., 1997). Penelitian terhadap manusia
menunjukkan, pasien dengan defisiensi reseptor IFN-γ menunjukkan penyebaran infeksi
M.bovis BCG dan/atau mycobacteri dari lingkungan, yang berujung pada kematian
sekitar setengah dari pasien dan memerlukan pengobatan antimycobacteria yang
berkelanjutan untuk bertahan.
Sel T CD4+ juga berkontibusi dalam mengontrol infeksi infeksi
mycobacterium melalui mekanisme independent IFN-γ. Bukti yang lebih jauh,
pentingnya sel T CD4+ dalam mengontrol TB pada manusia, yaitu studi yang
dihubungkan dengan HIV, deplesi sel T CD4+ pada infeksi meningkatkan kerentanan
pada TB primer dan reaktivasi TB secara dramatis(Havlir and Barnes, 1999; Jones et al.,
1993).
63

Sel T CD8+
Sel T CD8+ juga berpartisipasi dalam respon mun antimycobacterium.
Berkebalikan dari epitop peptida yang ditunjukkan oleh molekul MHC, molekul CD1
menunjukkan lipid atau glikolipid pada sel T(Porcelli and Modlin, 1999). Sel T CD8+
memiliki dua fungsi utama dalam imunitas TB, melisiskan sel yang terinfeksi dan
memproduksi sitokin, terutama IFN-γ dengan waktu produksi yang lebih lambat dan
terbatas.
Makrofag
Makrofag dilaporkan memiliki peran yang sangat penting dalam respon imun
adaptif dalam melawan mycobacterium dengan memproduksi sitokin seperti TNF-α dan
IL-1β. TNF-α dan IL-1β bersama dengan IFN-γ, diproduksi oleh sel T menstimulasi
produksi NO dalam makrofag. Produksi NO dan reaktif nitrogen oleh makrofag
diperkirakan sebuah mekanisme perlawanan efektif terhadap patogen mikroba
intraselular seperti mycobacterium (Chan et al., 1992; Denis, 1991).
Sel B
Peran sel B dan antibodi lebih kurang dimengerti. Penelitian menujukkan
bahwa peran sel B adalah sebagai APC dan formasi granuloma, atau peran dala regulasi
kemokin dan adesi molekul yang mengerahkan neutofil, makrofag, dan CD8+ selama
infeksi awal M.tuberculosis.
VI. KESIMPULAN
Mr. Y 40 tahun seorang pelaut menderita TB HIV.
64

DAFTAR PUSTAKA
Price, Sylvia Anderson.2005. Patofisologi Konsep Klinis Proses-Proses Penyakit. Jakarta:
EGC.
Sherwood. 2003. Fisiologi Manusia. Jakarta: ECG.
Prof. dr. Hood Alsagaff. Dasar – Dasar Ilmu Penyakit Paru. Airlangga University Press:
Surabaya.
Aru W. Sudoyo, dkk., Buku Ajar Ilmu Penyakit Dalam Jilid II Edisi IV. Jakarta: Pusat
Penerbitan Ilmu Penyakit Dalam Fakultas Kedokteran Universitas Indonesia 2006.
Yusuf I. Soeparman. Waspadji. Manifestasi Klinis Penyakit Paru dalam Ilmu Penyakit
Dalam. BP-FKUI Jakarta. 1987. p. 688.
Price SA.Wilson LM. Patofisiologi Konsep Klinik Proses-proses Penyakit (Pathophysiology
Clinical Consepts of Diseases Processes) alih bahasa Adji Dharma. EGC. Jakarta.
1984. p. 531.
Maartens G, Wilkinson RJ. Tuberculosis. Lancet. 2007 Dec 15;370(9604):2030-43
Robbins, dkk., 2007. Buku Ajar Patologi Volume 2 Edisi 7. Jakarta: Penerbit buku
Kedokteran EGC.
Pradmapriyadarsini C, Narendan G. Diagnosis & Treatment of Tuberculosis in HIV co-
infected patients. Indian J Med Res 134. 2011 Dec; pp 850-865
Katzung BG, Masters SB, Trevor AJ. Basic and Clinical Pharmacology. 11th ed. New York:
McGraw-Hill;2009.
Estunimgtyas A., Arif A. Obat lokal. In: Gunawan, SG., Setiabudy R., Nafrialdy, Elysabeth.
Farmakologi dan terapi. 5th ed. Jakarta: Departemen Farmakologi dan Terapi FK UI.
2007.
Munoz, Ariane Rodriguez (2005). Doctoral Thesis from the Department of Immunology:
Mucosal Immunity in The Respiratory Tract: The Role of IgA in Protection Against
Intracellular Pathogens. Stockholm University : Stockholm.
Harrison. Principles of Internal Medicine 18th ed Ch165, Ch168, dan Ch189.
Werdhani, R.A (n/n). Patofisiologi, Diagnosis, dan Klasifikasi Tuberkulosis. Departemen
Ilmu Kedokteran Komunitas, Okupasi, dan Keluarga: FKUI.
65









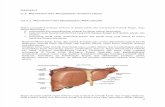


![[B3] Skenario C Blok 19 Laporan Fix](https://static.fdokumen.com/doc/165x107/55cf9448550346f57ba0e9ae/b3-skenario-c-blok-19-laporan-fix.jpg)








