laporan kasus orthopedi
-
Upload
cumi-cumi-cinta -
Category
Documents
-
view
172 -
download
8
description
Transcript of laporan kasus orthopedi

BAB I
PENDAHULUAN
1.1. Latar Belakang
Trauma merupakan suatu keadaan dimana seseorang mengalami cedera
oleh salah satu sebab. Penyebab utama trauma adalah kecelakaan lalu lintas,
industri, olahraga, dan rumah tangga. Setiap tahun 60 juta penduduk di Amerika
Serikat mengalami trauma dan 50% memerlukan tindakan medis, 3,6 juta (12%)
membutuhkan perawatan di rumah sakit dan menghabiskan biaya besar.
Didapatkan 300 ribu orang diantaranya menderita kecacatan yang bersifat
menetap (1%) dan 8,7 juta orang menderita kecacatan sementara (30%). Keadaan
ini dapat menyebabkan kematian sebanyak 145 ribu orang per tahun (0,5%).1
Di Indonesia kematian akibat kecelakaan lalu lintas ± 12.000 orang per
tahun, sehingga dapat disimpulkan bahwa trauma dapat menyebabkan pembiayaan
yang besar, kematian yang sangat tinggi, hilangnya waktu kerja yang banyak, dan
kecacatan sementara dan permanen.1
Untuk itu pertolongan penderita trauma perlu dimasyarakatkan dan para
dokter pelayanan primer perlu mengetahui dasar-dasar penanggulangan trauma
untuk melakukan penanggulangan pertama dan rujukan ke rumah sakit terdekat.
1.2. Rumusan Masalah
1. Bagaimana anatomi tulang?
2. Apakah definisi fraktur?
3. Bagaimana proses terjadinya suatu fraktur?
4. Bagaimana klasifikasi fraktur?
5. Bagaimana gambaran klinis fraktur?
6. Bagaimana cara mendiagnosis fraktur?
7. Bagaimana prinsip pengobatan fraktur?
8. Bagaimana terjadinya proses penyembuhan suatu fraktur?
9. Bagaimana terjadinya komplikasi kompartemen sindrom pada fraktur?
1

1.3. Tujuan
1. Mengetahui anatomi tulang.
2. Mengetahui definisi fraktur.
3. Mengetahui proses terjadinya suatu fraktur.
4. Mengetahui klasifikasi fraktur.
5. Mengetahui gambaran klinis fraktur.
6. Mengetahui cara mendiagnosis fraktur.
7. Mengetahui prinsip pengobatan fraktur.
8. Mengetahui terjadinya proses penyembuhan suatu fraktur.
9. Mengetahui terjadinya komplikasi kompartemen sindrom pada fraktur.
1.4. Manfaat
Teoritis
Makalah ini diharapkan mampu memberikan tambahan pengetahuan dan
landasan teori mengenai fraktur dan prinsip penanganannya.
Praktis
Makalah ini diharapkan mampu memberikan landasan ilmiah bagi para
dokter pelayanan primer sebagai dasar penanggulangan trauma untuk melakukan
penanggulangan pertama dan rujukan ke rumah sakit terdekat.
2

BAB II
STATUS PASIEN
2.1. IDENTITAS
Nama : Ny. Yasmi
Usia : 53 th
Pekerjaan : IRT
Pendidikan : SD
Alamat : Sanan wetan-Blitar
Tgl MRS : 14 Mei 2012
Tgl Periksa : 21 Mei 2012
2.2. ANAMNESIS
Keluhan Utama : Nyeri pada tungkai kaki kanan
R. Penyakit Sekarang :
Nyeri pada tungkai kaki kanan sejak 7 hari yang lalu setelah ditabrak
sepeda motor. Nyeri dirasa terus menerus, terutama saat tungkai
digerakkan. Nyeri sedikit menurun setelah minum obat anti nyeri.
Tungkai kaki kanan juga terasa berat, bengkak, kesemutan, dan susah
digerakkan. Saat ini pasien tidak dapat berjalan dan hanya berbaring
di tempat tidur. Selain itu pasien juga merasa kepalanya pusing seperti
berputar.
Tujuh hari yang lalu pasien ditabrak sepeda motor saat menyebrang di
jalan raya. Pasien ditabrak dari arah kanan, kemudian pasien terjatuh
ke arah kiri dengan kepala bagian belakang membentur aspal. Sesaat
setelah kecelakaan pasien sadar, tidak mual, tidak muntah, dan kepala
terasa pusing. Pasien kemudian digotong dan dibawa ke IGD RSD
Mardi Waluyo.
R. Alergi Obat : disangakal
2.3. PRIMARY SURVEY
3

Airway :
Obstruksi jalan nafas (-), fraktur mandibula (-), fraktur maksila (-),
fraktur laring atau trakea (-).
Breathing :
Nafas spontan, frekuensi 16 x/menit, suara nafas vesikuler.
Hard tissue : fraktur costae (-).
Soft tissue : pneumothorax (-), hematothorax (-).
Circulation :
Nadi : frekuensi 100x/menit, reguler, kuat angkat, isi cukup.
Tekanan darah : 120/80 mmHg.
CRT : 1 detik
Disability :
Kesadaran composmentis, GCS 456.
Pupil isokor 2 mm/2 mm, reflek cahaya +/+.
Exposure :
Ekstremitas inferior dextra :
Regio cruris : deformitas (+), vulnus appertum (+) dengan Ø : ± 10
cm, bullae (+), edema (+), abrasio (+).
Regio gulteus dekstra : abrasio (+)
2.4. SECONDARY SURVEY
Keadaan Umum : Cukup, kesadaran composmentis, GCS 456
Vital Sign :
TD : 120/80
Nadi : 100 x/menit
RR : 16 x/menit
Suhu : 36,8⁰C
Review of System (Head to Toe)
Kepala & leher : anemis (-/-), ikterik (-/-), sianosis (-), dyspneu (-)
Thorax : Cor : S1/S2 tunggal, reguler, murmur (-), gallop (-).
Pulmo : suara nafas vesikuler, rhonki (-), wheezing (-)
Abdomen : Soefl, flat, BU (+) Normal, meteorismus (-).
4

Ekstremitas :
Motorik
Sensorik
Akral Dingin
Regio gluteus dekstra : abrasio (+)
Regio cruris dekstra : abnormalitas (+)
Status Lokalis Ekstremitas Inferior Regio Cruris Dextra :
Look :
Warna kulit : normal
Edema : (+)
Bullae : (+)
Abrasio : (+)
Vulnus appertum : (+) Ø 10 cm, sudah di hecting
Deformitas : (+)
Feel :
Suhu kulit : normal
Nyeri tekan : (+)
Krepitasi : sulit dievaluasi
Pulsasi arteri dorsalis pedis : (+)
True leg legth dekstra/sinistra : 81 cm/83 cm
Apparent leg length dekstra/sinistra : 82 cm/85 cm
Move :
Aktif :
Ekstensi : (+)
Fleksi : (-)
Endorotasi : (+) minimal
5
5 5
2 5
N N
N N
- -
- -
Keterangan : ekstremitas inferior dekstra motorik 2/5 karena tungkai kanan nyeri.

Eksorotasi : (+) minimal
Pasif :
Ekstensi : (+)
Fleksi : (+) minimal
Endorotasi : (+) minimal
Eksorotasi : (+) minimal
Neurovascular Distal (NVD) :
Neurologis :
Reflek fisiologis : sulit dievaluasi
Reflek patologis : (-)
Motorik : 2/5 (karena tungkai kanan nyeri)
Sensorik : raba (+), nyeri (+), suhu (+)
Vaskular : CRT : 1 detik
2.5. WORKING DIAGNOSIS
Suspect close fracture tibia & fibula dekstra with impending compartment
syndrome
2.6. PLANNING DIAGNOSIS
Foto rontgen regio cruris dekstra AP dan Lateral
Foto rontgen toraks AP
Pemeriksaan laboratorium DL, PTT, APTT, RFT, LFT, HIV, HbsAg
Pemeriksaan EKG
2.7. RESUME
Seorang wanita usia 53 tahun, datang ke IGD RSD Mardi Waluyo 7
hari yang lalu dengan keluhan nyeri pada tungkai kaki kanan setelah ditabrak
sepeda motor. Nyeri dirasa terus menerus, terutama saat tungkai digerakkan.
Tungkai kaki kanan juga terasa berat, bengkak, kesemutan, dan susah
digerakkan. Saat ini pasien tidak dapat berjalan dan hanya berbaring di
tempat tidur. Selain itu pasien juga merasa kepalanya pusing seperti berputar.
Tujuh hari yang lalu pasien ditabrak sepeda motor saat menyebrang di jalan
6

raya. Pasien ditabrak dari arah kanan, kemudian pasien terjatuh ke arah kiri
dengan kepala bagian belakang membentur aspal. Sesaat setelah kecelakaan
pasien sadar, tidak mual, tidak muntah, dan kepala terasa pusing seperti
berputar.
Dari hasil pemeriksaan fisik didapatkan abnormalitas pada regio cruris
dekstra. Pemeriksaan status lokalis pada tungkai kaki bawah tampak adanya
edema, bullae, abrasio, deformitas, dan vulnus appertum dengan diameter 10
cm yang sudah di hecting. Saat dipalpasi terdapat nyeri tekan, adanya pulsasi
arteri dorsalis pedis, perbedaan true leg legth dekstra dan sinistra 81 cm/83
cm, dan perbedaan apparent leg length dekstra dan sinistra 82 cm/85 cm.
Pada pergerakan aktif pasien mampu melakukan ekstensi, endorotasi
minimal, eksorotasi minimal, namun tidak mampu melakukan fleksi.
Sedangkan pada pergerakan pasif, pasien mampu melakukan ekstensi, fleksi
minimal, endorotasi minimal, dan eksorotasi minimal. Pada pemeriksaan
neurovascular distal (NVD) tidak didapatkan adanya reflek patologis,
pemeriksaan motorik sebesar 2/5 (karena tungkai kanan dalam kondisi
nyeri), tidak ada gangguan sensorik, dan CRT 1 detik.
Dari hasil foto rontgen regio cruris dekstra AP dan lateral didapatkan
adanya fraktur tibia distal dekstra komunitif intra-artikuler & fraktur fibula
dekstra segmental.
2.8. DIAGNOSIS
Close fracture tibia distal dekstra communitif intra-articuler & fracture
fibula dekstra segmental with impending compartment syndrome
2.9. PLANNING THERAPY
Medikamentosa
IVFD RL 20 tpm
Analgetik antiinflamasi : Ketorolac 3 x 30 mg IV
Antibiotik : Ceftriakson 1 x 2 gr IV
H2 reseptor antagonis : Ranitidine 2 x 1 ampul IV
Non-Medikamentosa :
7

Konservatif :
Close reduction long leg casting
Elevasi tungkai setinggi dada
Evaluasi NVD
KIE keluarga : setelah dilakukan pemasangan casting,
sebaiknya melakukan mobilisasi untuk mempercepat proses
penyembuhan fraktur.
Operatif :
Segera konsul dokter spesialis ortopedi.
Dapat dilakukan ORIF atau OREF
BAB III
8

TINJAUAN PUSTAKA
3.1. Anatomi Tulang
Tulang adalah suatu jaringan dan organ yang terstruktur dengan baik.
Tulang terdiri atas daerah yang kompak pada bagian luar yang disebut dengan
korteks dan bagian dalam yang bersifat spongiosa berbentuk trabekula dan
dilapisi oleh periosteum pada bagian luarnya sedangkan yang membatasi tulang
dari cavitas medullaris adalah endosteum(1). Tulang tersusun atas:
a) Komponen sel : osteosit, osteoblast dan osteoklas.
b) Komponen matrix ossea : serabut-serabut kolagen tipe 1 dan substantia
fundamentalis.
Arsitektur jaringan tulang dikenal dengan 2 jenis yaitu:
a) Jaringan tulang dengan arsitektur serupa jala.
b) Jaringan tulang yang menunjukkan gambaran lembaran-lembaran (lamella
ossea). Masing-masing memiliki deretan lacuna ossea yang pada keadaan
segar ditempati oleh osteosit. Tiap lacuna mempunyai lanjutan-
lanjutan dinamakan canalliculi ossea. Matriks juga ditembus oleh canalis
perforans (volkmann) yang arahnya tegak lurus dengan permukaan tulang.
Kedua jenis saluran tersebut dalam keadaan segar terutama berisi
pembuluh darah yang membawa sari mkanan dan saling berhubungan (1).
Tulang secara garis besar dibagi atas (1):
a. Tulang panjang.
Yang termasuk tulang panjang misalnya femur, tibia, fibula, ulna dan
humerus, dimana daerah batas disebut diafisis dan daerah yang berdekatan
dengan garis epifisis disebut metafisis. Daerah ini merupakan suatu daerah
yang sering ditemukan adanya kelainan atau penyakit, oleh karena daerah
ini merupakan daerah metabolik yang aktif dan banyak mengandung
pembuluh darah. Kerusakan atau kelainan perkembangan pada daerah
lempeng epifisis akan menyebabkan kelainan pertumbuhan tulang.
b. Tulang pendek.
Contoh tulang pendek adalah tulang vertebra dan tulang-tulang karpal.
c. Tulang pipih.
9

Yang termasuk tulang pipih antara lain tulang iga, tulang skapula dan
tulang pelvis.
Gambar 3.1. Anatomi dan Histologi Tulang Panjang(2)
Struktur tulang berubah sangat lambat terutama setelah periode
pertumbuhan tulang berakhir. Komposisi tulang terdiri atas substansi organik
(35%) meliputi sel-sel tulang serta matriks kolagen dan sisanya adalah asam
hialuronat dan kondroitin asam sulfur; substansi inorganik (45%) meliputi
kalsium (99% dari seluruh kalsium tubuh) dan fosfor (90% dari seluruh fosfor
tubuh) serta sisanya adalah magnesium, sodium, hidroksil, karbonat dan
fluorida; air (20%). Sementara enzim tulang adalh alkali fosfatase yang
diprouksi oleh osteoblas yang kemungkinan besar mempunyai peranan yang
penting dalam produksi organik matriks sebelum tejadi kalsifikasi(1).
3.2. Definisi Fraktur
10

Fraktur adalah hilangnya kontinuitas tulang, tulang rawan sendi, tulang
rawan epifisis, baik yang bersifat total maupun parsial (1).
3.3. Proses Terjadinya Fraktur
Untuk mengetahui mengapa dan bagaimana tulang mengalami kepatahan,
kita harus mengetahui keadaan fisik tulang dan keadaan trauma yang dapat
menyebabkan tulang patah. Kebanyakan fraktur terjadi karena kegagalan tulang
menahan tekanan terutama tekanan membengkok, memutar dan tarikan(1). Trauma
bisa bersifat :
a. Trauma langsung
Trauma langsung menyebabkan tekanan langsung pada tulang dan terjadi
fraktur pada daerah tekanan. Fraktur yang terjadi biasanya bersifat
komunitif dan jaringan lunak ikut mengalami kerusakan.
b. Trauma tidak langsung
Trauma tidak langsung terjadi apabila trauma dihantarkan ke daerah yang
lebih jauh dari daerah fraktur. Pada keadaan ini biasanya jaringan lunak
tetap utuh.
Tekanan pada tulang dapat bersifat(1) :
a. Tekanan berputar yang menyebabkan fraktur bersifat oblik atau spiral.
b. Tekanan membengkok yang menyebabkan fraktur transversal.
c. Tekanan sepanjang aksis tulang yang dapat menyebabkan fraktur impaksi,
dislokasi, atau fraktur dislokasi.
d. Kompresi vertikal dapat menyebabkan fraktur komunitif atau memecah.
e. Trauma langsung disertai dengan resistensi pada satu jarak tertentu akan
menyebabkan fraktur oblik atau fraktur Z.
f. Fraktur oleh karena remuk.
g. Trauma karena tarikan pada ligamen atau tendo akan menarik sebagian
tulang.
3.4. Klasifikasi Fraktur
11

1. Klasifikasi etiologi(1)
Fraktur traumatik, terjadi karena trauma tiba-tiba
Fraktur patologis, terjadi karena keleahan tulang sebelumnya akibat
proses patologis didalam tulang
Fraktur stres, terjadi akibat trauma yang terus menerus pada suatu
tempat tertentu.
2. Klasifikasi klinis(1)
Fraktur tertutup (simple fracture) adalah suatu fraktur yang
tidak mempunyai hubungan dengan dunia luar.
Fraktur terbuka (compound fracture) adalah fraktur yang
mempunyai hubungan dengan dunia luar melalui luka pada kulit
dan jaringan lunak, dapat berbentuk from within (dari dalam) atau
from without (dari luar).
Fraktur dengan komplikasi adalah fraktur yang disertai dengan
komplikasi misalnya malunion, delayed union, non union, infeksi
tulang.
3. Klasifikasi Radiologi(1)
a. Lokalisasi
Diafisial
Metafisial
Intra-artikuler
Fraktur dengan dislokasi
b. Konfigurasi
Fraktur transversal
Fraktur oblik
Fraktur spiral
Fraktur kupu-kupu
Fraktur komunitif
Fraktur segmental
Fraktur depresi
Fraktur impaksi
Fraktur avulsi
12

Fraktur pecah (burst)
Fraktur Z
Gambar 3.2. Klasifikasi Fraktur Berdasarkan Konfigurasi Garis Fraktur(1)
c. Menurut ekstensi
Fraktur total
Fraktur tidak total
Frakur buckle atau torus
Fraktur garis rambut
Frakur green stick
d. Menurut hubungan antara fragmen satu dengan yang lainnya
Tidak bergeser (undisplaced)
Bergeser (displaced) : bersampingan, angulasi, rotasi, distraksi,
over-riding, impaksi.
Gambar 3.3. Klasifikasi Fraktur berdasarkan Hubungan antar Fragmen(1)
3.5. Gambaran Klinis Fraktur
a) Anamnesis
13

Biasanya penderita datang dengan suatu trauma (traumatik fraktur), baik
yang hebat maupun trauma ringan dan diikuti dengan ketidakmampuan
untuk menggunakan anggota gerak. Anamnesis harus dilakukan dengan
cermat, karena fraktur tidak selamanya terjadi di daerah trauma, mungkin
fraktur terjadi di daerah lain. Trauma dapat terjadi akibat kecelakaan lalu
lintas, jatuh dari ketinggian atau jatuh di kamar mandi pada orang tua,
penganiayaan, tertimpa benda berat, kecelakaan pada pekerja, atau karena
trauma pada olahraga. Penderita biasanya datang karena keluhan nyeri,
pembengkakan, gangguan fungsi anggota gerak, deformitas, kelainan
gerak, krepitasi, atau datang dengan gejala yang lain(1).
b) Pemeriksaan Fisik(1)
Pada pemeriksaan awal penderita, perlu diperhatikan adanya:
Syok, anemia atau perdarahan.
Kerusakan pada organ lain, misalnya otak, sumsum tulang belakang,
atau organ dalam rongga toraks, panggul, dan abdomen.
Faktor predisposisi , misalnya fraktur patologis.
c) Pemeriksaan Lokal(1)
Inspeksi (Look)
Keadaan umum.
Ekspresi wajah karena nyeri.
Bandingkan dengan bagian yang sehat.
Perhatikan posisi anggota gerak.
Adanya luka pada kulit atau jaringan lunak.
Perhatikan adanya deformitas anggota gerak.
Keadaan vaskularisasi.
Keadaan mental penderita.
Palpasi (Feel)
Temperatur setempat yang meningkat.
Adanya nyeri tekan.
Adanya krepitasi.
Pemeriksaan vaskuler pada daerah distal trauma, berupa pulsasi
arteri radialis, arteri dorsalis pedis, arteri tibialis posterior, dan
14

pengisian kapiler pada kuku.
Lakukan pengukuran panjang tungkai terutama tungkai bawah.
Pergerakan (Move)
Pergerakan dengan mengajak penderita untuk menggerakkan secara
aktif dan pasif sendi proksimal dan distal dari daerah yang mengalami
trauma.
d) Pemeriksaan Neurologis(1)
Saraf sensoris
Saraf motoris.
Catat gradasi kerusakan saraf.
e) Pemeriksaan Radiologis(1)
Tujuan:
Mempelajari gambaran normal tulang dan sendi.
Konfirmasi adanya fraktur.
Melihat sejauh mana pergeseran dan konfigurasi fragmen.
Menentukan teknik pengobatan.
Melihat apakah fraktur tersebut baru atau lama.
Menentukan apakah fraktur melibatkan persendian.
Melihat keadaan patologis lain dari tulang.
Melihat adanya benda asing.
Pemeriksaan radiologis dilakukan dengan beberapa prinsip dua, yaitu :
Dua posisi proyeksi, sekurang-kurangnya proyeksi AP dan lateral.
Dua sendi, di proksimal dan di distal fraktur .
Dua anggota gerak, utamanya pada anak.
Dua trauma.
Dua kali dilakukan foto.
f) Pemeriksaan Radiologis yang Lain
Tomografi
CT – Scan
MRI
Radioisotop scanning
15

3.6. Diagnosis Fraktur
Untuk menentukan diagnosis dari suatu fraktur, digunakan beberapa
pertanyaan yang mewakili terjadinya fraktur, yaitu(2) :
1) Tulang apa yang terkena?
2) Bagian segmen apa dari tulang yang terkena?
3) Bagaimana tipe frakturnya?
Pada tulang panjang, seperti femur, tibia, fibula, radius, ulna, dan humerus
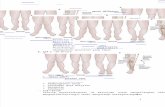
terbagi menjadi beberapa segmen, yaitu : proksimal, 1/3 proksimal, 1/3 medial,
1/3 distal, dan distal. Penentuan bagian proksimal dan distal pada tulang panjang
dilakukan dengan membentuk suatu bujur sangkar yang panjangnya sama dengan
bagian terlebar dari epifisis. Sedangkan pada bagian tengah atau diafisis dibagi
menjadi tiga bagian, yakni : 1/3 proksimal, 1/3 medial, dan 1/3 distal(2).
Gambar 3.4. Penentuan Segmen Proksimal pada Tulang Panjang(2)
Gambar 3.5. Penentuan Segmen Diafisis pada Tulang Panjang(2)
16

Gambar 3.6. Penentuan Segmen Distal pada Tulang Panjang(2)
3.7. Pengobatan Fraktur
1) Penatalaksanaan Awal(1)
a) Pertolongan pertama
Membersihkan jalan napas, menutup luka dan imobilisasi fraktur
sebelum diangkut dengan ambulans.
b) Penilaian klinis
Lakukan penilaian adakah luka tembus tulang, trauma pembuluh
darah/saraf ataukah ada trauma alat-alat dalam yang lain.
c) Resusitasi
Kebanyakan penderita dengan fraktur multipel tiba di rumah sakit
dengan syok, sehingga diperlukan resusitasi berupa pemberian
transfusi darah dan cairan lainnya serta obat-obat anti nyeri.
2) Prinsip Umum Pengobatan Fraktur(1)
Jangan membuat keadaan lebih jelek.
Pengobatan berdasarkan atas diagnosis dan prognosis yang akurat.
Seleksi pengobatan dengan tujuan khusus, yakni :
Menghilangkan nyeri.
Memperoleh posisi yang baik dari fragmen.
Mengusahakan terjadinya penyambungan tulang.
Mengembalikan fungsi secara optimal.
Seleksi pengobatan sesuai dengan penderita secara individual.
Perlu penilaian faktor umur, jenis fraktur, komplikasi yang terjadi
dan perlu pula dipertimbangkan keadaan sosial ekonomi penderita
secara individual.
3) Prinsip Pengobatan Fraktur (1)
Recognition
Diagnosis dan penilaian fraktur, lokalisasi fraktur, bentuk fraktur,
17

menentukan teknik yang sesuai untuk pengobatan, komplikasi yang
mungkin terjadi selama dan sesudah pengobatan
Reduction
Reduksi fraktur jika perlu. Restorasi fragmen fraktur sehingga didapat
posisi yang dapat diterima. Posisi yang baik adalah : alignment yang
sempurna dan aposisi yang sempurna.
Retention
Imobilisasi fraktur.
Rehabilitation
Mengembalikan aktifitas fungsional semaksimal mungkin.
4) Metode Pengobatan Fraktur(1)
A. Fraktur tertutup
1. Konservatif
a) Proteksi semata-mata (tanpa reduksi atau imobilisasi).
Proteksi fraktur terutama untuk mencegah trauma lebih lanjut
dengan cara memberikan slim (mitela) pada anggota gerak
atas atau tongkat pada anggota gerak bawah.
Indikasi : terutama untuk fraktur yang tidak bergeser, fraktur
iga yang stabil, falang dan metakarpal atau fraktur klavikula
pada anak, fraktur kompresi tulang belakang, impaksi fraktur
pada humerus proksimal serta fraktur yang sudah
mengalamiunion secara klinis, tetapi belum mencapai
konsolidasi radiologik.
b) Imobilisasi dengan bidai eksterna (tanpa reduksi).
Biasanya hanya memberikan sedikit imobilisasi
menggunakan plaster of Paris (gips) atau dengan bermacam-
macam bidai dari plastik atau metal.
Indikasi : digunakan pada fraktur yang perlu dipertahankan
posisinya dalam proses penyembuhan.
c) Reduksi tertutup dengan manipulasi dan imobilisasi eksterna,
mempergunakan gips.
Reduksi tertutup yang diartikan manipulasi, dilakukan baik
18

dengan pembiusan umum atau lokal. Reposisi yang dilakukan
melawan kekuatan terjadinya fraktur. Penggunaan gips
merupakan alat utama pada teknik ini.
Indikasi : sebagai bidai pada fraktur untuk pertologan
pertama, imobilisasi sebagai pengobatan definitif pada
fraktur, diperlukan manipulasi pada fraktur yang bergeser,
imobilisasi untuk mencegah fraktur patologis, sebagai alat
bantu tambahan pada fiksasi interna yang kurang kuat.
d) Reduksi tertutup dengan traksi berlanjut diikuti dengan
imobilisasi.
Reduksi tertutup pada fraktur yang diikuti dengan traksi
berlanjut dapat dilakukan dengan beberapa cara, yaitu traksi
kulit dan traksi tulang.
e) Reduksi tertutup dengan traksi kontinyu dan counter traksi.
Dengan mempergunakan alat-alat mekanik seperti bidai
Thomas, bidai Brown Bohler, bidai Thomas dengan Pearson
knee flexion attachment. Tindakan ini bertujuan untuk
reduksi yang bertahap dan imobilisasi. Terdapat empat
metode traksi kontinyu : traksi kulit, traksi menetap, traksi
tulang, traksi berimbang dan traksi sliding.
Indikasi :
Bilamana reduksi tertutup dengan manipulasi dan
imobilisasi tidak memungkinkan serta untuk mencegah
tindakan operatif.
Bilaman terdapat otot yang kuat mengelilingi fraktur
pada tulang tungkai bawah yang menarik fragmen dan
menyebabkan angulasi, over-riding, dan rotasi yang
dapat menimbulkan mal-union, non-union, atau delayed
union.
Bilamana terdapat fraktur yang tidak stabil, oblik, fraktur
spiral, atau kominutif pada tulang panjang.
Fraktur vertebra servikalis yang tidak stabil.
19

Fraktur femur pada anak-anak.
Fraktur dengan pembengkakan yang sangat hebat disertai
dengan pergeseran yang hebat serta tidak stabil, misalnya
pada fraktur suprakondiler humerus.
2. Reduksi tertutup dengan fiksasi eksterna atau fiksasi perkutaneus
dengan K-Wire.
Setelah dilakukan reduksi tertutup pada fraktur yang bersifat tidak
stabil, maka reduksi dapat dipertahankan dengan memasang K-
Wire perkutaneus.
3. Reduksi terbuka dan fiksasi interna atau fiksasi eksterna tulang
a) Reduksi terbuka dengan fiksasi interna
Indikasi :
Fraktur intra-artikuler.
Reduksi tertutup yang mengalami kegagalan.
Bila terdapat interposisi jaringan diantara kedua fragmen.
Bila diperlukan fiksasi rigid.
Bila terjadi fraktur dislokasi yang tidak dapat direduksi
secara baik dengan reduksi tertutup.
Pada fraktur terbuka.
Bila terdapat kontraindikasi pada imobilisasi eksterna
sedangkan diperlukan mobilisasi yang cepat.
Eksisi fragmen yang kecil.
Eksisi fragmen tulang yang kemungkinan mengalami
nekrosis avaskuler.
Fraktur avulsi misalnya pada kondilus humeri.
Fraktur epifisis tertentu pada grade III dan IV pada anak
Fraktur multiple.
Untuk mempermudah perawatan penderita.
b) Reduksi terbuka dengan fiksasi eksterna
Indikasi :
Fraktur terbuka grade II dan III.
20

Fraktur terbuka disertai hilangnya jaringan atau tulang
yang hebat.
Fraktur dengan infeksi atau infeksi pseudoartrosis.
Fraktur yang miskin jaringan ikat.
Kadang pada fraktur tungkai bawah paenderita DM.
Komplikasi reduksi terbuka :
Infeksi (osteomielitis).
Kerusakan pembuluh darah dan saraf.
Kekaukan sendi bagian proksimal dan distal.
Kerusakan periosteum yang hebat sehingga terjadi
delayed union atau non union.
Emboli lemak.
4. Eksisi fragmen tulang dan penggantian dengan protesis
B. Fraktur terbuka
a) Prinsip dasar pengelolaan fraktur terbuka
Mengobati fraktur terbuka sebagai suatu kegawatan
Evaluasi awal dan diagnosis adanya kelainan yang
menyebabkan kematian.
Berikan antibiotik dalam ruang IGD, OK, dan setelah operasi
Segera lakukan debrideman dan irigasi yang baik.
Ulangi debrideman 24-72 jam berikutnya.
Stabilisasi fraktur.
Biarka luka terbuka antara 5-7 hari.
Lakukan bone graft autogenous secepatnya.
Rehabilitasi anggota gerak yang terkena.
b) Tahap-tahap pengobatan fraktur terbuka
Pembersihan luka
Eksisi jaringan yang mati dan tersangka mati (debrideman)
Pengobatan fraktur itu sendiri
Penutupan kulit
Pemberian antibiotik
Pencegahan tetanus
21

3.8. Penyembuhan Fraktur
Proses penyembuhan fraktur (tulang kortikal pada tulang panjang) terdiri
atas lima fase, yaitu(1) :
1. Fase hematoma (dalam waktu 24 jam timbul perdarahan)
Apabila terjadi fraktur maka pembuluh darah kecil yang melewati
kanalikuli dalam sistem harvesian mengalami robekan pada daerah fraktur
dan akan membentuk hematoma diantara kedua sisi fraktur. Hematoma
yang besar diliputi oleh periosteum. Periosteum akan terdorong dan
dapat mengalami robekan akibat tekanan hematoma yang terjadi sehingga
dapat terjadi ekstravasasi darah kedalam jaringan lunak. Osteosit dengan
lakunanya yang terletak eberapa milimeter daridaerah fraktur akan
kehilangan darah dan mati, yang akan menimbulkan suatu daerah cicin
avaskuler tulang yang mati pada sisi-sisi fraktur segera setelah trauma.
2. Fase proliferasi/inflamasi (Terjadi 1 – 5 hari setelah trauma)
Terjadi reaksi jaringan lunak sekitar fraktur sebagai suatu reaksi
penyembuhan. Penyembuhan terjadi karena adanya sel-sel osteogenik yang
berproliferasi dari perosteum untuk membentuk kalus eksterna serta
pada daerah endosteum membentuk kalus interna sebagai aktivitas seluler
dalam canalis medullaris. Apabila terjadi robekan hebat pada periosteum
maka penyembuhan sel berasal dari sel-sel mesenkimal yang tidak
berdiferensiasi kedalam jaringan lunak. Pada tahap awal penyembuhan
fraktur terjadi penambahan jumlah sel-sel osteogenik yang memberikan
pertumbuhan yang cepat melebihi sifat tumor ganas. Jaringan seluler tidak
terbentuk dari organisasi pembekuan hematoma suatu daerah fraktur.
Setelah beberapa minggu kalus dari fraktur akan membentuk satu massa
yang meliputi jaringan osteogenik. Pada pemeriksaan radiologi kalus belum
mengandung tulang sehingga masih merupakan suatu daerah radiolusen.
3. Fase pembentukan kalus (terjadi 6 – 10 hari setelah trauma)
Setelah pembentukan jaringan seluler yang bertumbuh dari setiap fragmen
se dasar yang berasal dari osteoblas dan kemudian pada kondroblas
membentuk tulang rawan. Tempat osteoblas diduduki oleh matriks
22

interseluler kolagen dan perlekatan polisakarida oleh garam-garam kalsium
membentuk tulang- tulang yang imatur. Bentuk tulang ini disebut
“woven bone” (merupakan indikasi radiologi pertama penyembuhan
fraktur).
4. Fase konsolidasi (2 – 3 minggu setelah fraktur sampai dengan sembuh)
Woven bone akan membentuk kalus primer dan secara perlahan-lahan
diubah menjadi tulang yang lebih matang oleh aktivitas osteoblas yang
menjadi struktur lamelar dan kelebihan kalus dapat diresorpsi secara
bertahap.
5. Fase remodeling (waktu lebih 10 minggu)
Perlahan - perlahan terjadi resorbsi secara osteoklastik dan tetap terjadi
proses osteoblastik pada kalus eksterna secara perlahan-lahan
menghilang. Kalus intermediet berubah menjadi tulang yang kompak dan
berisi sistem haversian dan kalus bagian dalam akan mengalami
peronggaan untuk membentuk ruang sum-sum.
Gambar 3.7. Proses Penyembuhan Fraktur pada Tulang Kortikal(1)
Faktor-faktor yang yang mempengaruhi penyembuhan fraktur(1) :
1. Umur penderita
2. Lokalisasi dan konfigurasi fraktur
3. Pergeseran awal fraktur
23

4. Vaskularisasi pada kedua fragmen
5. Reduksi serta imobilisasi
6. Waktu imobilisasi
7. Ruangan diantara kedua fragmen serta interposisi oleh jaringan lunak
8. Faktor adanya infeksi
9. Cairan sinovial
10. Gerakan aktif dan pasif anggota gerak
Penyembuhan fraktur berkisar antara 3 minggu sampai 4 bulan.
Waktu penyembuhan pada anak secara kasar ½ waktu penyembuhan pada
dewasa.
Tabel 3.1. Perkiraan Penyembuhan Fraktur pada Orang Dewasa(1)
Lokalisasi Waktu penyembuhan
Falang/metakarpal/metatarsal/kosta 3-6 minggu
Distal radius 6 minggu
Diafisis ulna dan radius 12 minggu
Humerus 10-12 minggu
Klavikula 6 minggu
Panggul 10-12 minggu
Femur 12-16 minggu
Kondilus femur atau tibia 8-10 minggu
Tibia/Fibula 12-16 minggu
Vertebra 12 minggu
3.9. Komplikasi Fraktur : Sindrom Kompertemen
3.9.1 Definisi
Sindrom kompartemen merupakan suatu kondisi dimana terjadi peningkatan
tekanan dalam suatu kompartemen sehingga mengakibatkan penekanan terhadap
saraf, pembuluh darah dan otot di dalam kompartemen osteofasial yang tertutup.
Hal ini mengawali terjadinya peningkatan tekanan interstisial, kurangnya oksigen
dari penekanan pembuluh darah, dan diikuti dengan kematian jaringan(3).
3.9.2. Anatomi
24

Kompartemen merupakan daerah tertutup yang dibatasi oleh tulang,
interosseus membran, dan fascia, yang melibatkan jaringan otot, saraf dan
pembuluh darah. Otot mempunyai perlindungan khusus yaitu fascia, dimana
fascia ini melindungi semua serabut otot dalam satu kelompok(4).
Secara anatomik, sebagian besar kompartemen terletak di anggota gerak
yaitu terletak di lengan atas (kompartemen anterior dan posterior), di lengan
bawah (yaitu kompartemen anterior, lateral, dan posterior). Di anggota gerak
bawah, terdapat tiga kompartemen di tungkai atas (kompartemen anterior, medial,
dan kompartemen posterior), empat kompartemen di tungkai bawah
(kompartemen anterior, lateral, posterior superfisial, posterior profundus).
Sindrom kompartemen yang paling sering terjadi di daerah tungkai bawah dan
lengan atas(4).
Setiap kompartemen pada tungkai bawah memiliki satu nervus mayor.
Kompartemen anterior memiliki nervus peroneus profundus, kompartemen lateral
memiliki nervus peroneus superfisial, kompartemen posterior profunda memiliki
nervus tibialis posterior dan kompartemen posterior superfisial memiliki nervus
suralis. Ketika tekanan kompartemen meningkat, suplai vaskuler ke nervus akan
terpengaruh menyebabkan timbulnya parestesia(4).
Gambar 3.8. Anatomi Kompartemen pada Tungkai Bawah(4)
Tabel 3.2. Letak dan Isi Kompartemen(4)
Letak Kompartemen IsiLengan Atas Anterior M. Biceps brachii, M. Coracobrachialis, M. Brachialis;
A. Brachialis;N. MusculocutaneusStruktur yang Menembus Kompartemen : N.
25

Musculocutaneus, N. Medius, M. Ulnaris, A. Brachialis, V. Basilica
Posterior M. Triceps brachii;A. Profunda brachii, A. Collateralis ulnaris;N. Radialis Struktur yang Menembus Kompartemen : N. Radialis dan N. Ulnaris
Lengan Bawah
Anterior M. Pronator teres, M. Flexor carpi radialis, M. Palmaris longus, M. Flexor carpi ulnaris, M. Flexor digitorum superficialis, M. Flexor pollicis longus, M. Flexor digitorum profundus, M. Pronator quadratus;A. Ulnaris, A. Radialis;N. Medianus
Lateral M. Brachioradialis, m. Flexor carpi radialis longus;A. Radialis, a. Brachialis;N. Radialis
Posterior M. Extensor carpi radialis brevis, M. Extensor digitorum, M. Extensor digiti minimi, M. Extensor carpi ulnaris, M. Anconeus, M. Supinator, M. Abductor pollicis longus, M. Extensor pollicis brevis, M. Extensor pollicis longus, M. Extensor indicis;Arteriae interoseus anterior dan posterior; Ramus profundus nervi radialis
Tungkai Atas
Anterior M. Sartorius, M. Iliacus, M. Psoas, M. Pectineus, M. Quadriceps femoris;A. Femoralis;N. femoralis
Medial M. Gracilis, M. Adductor longus, M. Adductor brevis, M. Adductor magnus, M. Obturatorius externus; A. profunda femoris, A. Obturatoria;N. obturatorius
Posterior M. Biceps femoris, M. Semitendinosus, M. Semimembranosus, M. Adductor magnus;Cabang-cabang a. Profunda femoris
Tungkai Bawah
Anterior M. Tibialis anterior, M. Extensor digitorum longus, M. Peroneus tertius, M. Extensor hallucis longus, M. Extensor digitorum brevis;A. Tibialis anterior;N. Peroneus profundus
Lateral M. Peroneus longus, M. Peroneus brevis;Cabang-cabang dari a. Peronea;N. peroneus superficialis
Posterior Superfisial
M. Gastrocnemius, M. Plantaris, M. Soleus;A. Tibialis posterior;N. Tibialis
Posterior Profundus M. Popliteus, M. Flexor digitorum longus, M. Flexor hallucis longus, M. Tibialis posterior;A. Tibialis posterior;N. Tibialis
26

3.9.3 Patofisiologi
Patofisiologi sindrom kompartemen melibatkan hemostasis jaringan lokal
normal yang menyebabkan peningkatan tekanan jaringan, penurunan aliran darah
kapiler, dan nekrosis jaringan lokal yang disebabkan hipoksia(3).
Tanpa memperhatikan penyebabnya, peningkatan tekanan jaringan
menyebabkan obstruksi vena dalam ruang yang tertutup. Peningkatan tekanan
terus meningkat hingga tekanan arteriolar intramuskuler bawah meninggi. Pada
titik ini, tidak ada lagi darah yang akan masuk ke kapiler, menyebabkan
kebocoran ke dalam kompartemen, sehingga tekanan dalam kompartemen
semakin meningkat. Penekanan saraf perifer disekitarnya akan menimbulkan nyeri
hebat(3).
Bila terjadi peningkatan intrakompartemen, tekanan vena meningkat.
Setelah itu, aliran darah melalui kapiler akan berhenti. Dalam keadaan ini
penghantaran oksigen juga akan terhenti, Sehingga terjadi hipoksia jaringan
(pale). Jika hal ini terus berlanjut, maka terjadi iskemia otot dan nervus, yang
akan menyebabkan kerusakan ireversibel komponen tersebut(3).
Gambar 9. Lingkaran Setan Iskemia Volkmann(3)
Ada 3 teori tentang penyebab iskemia, yaitu:
1. Spasme arteri akibat peningkatan tekanan kompartemen
2. “Theori of critical closing pressure.” Akibat diameter yang kecil dan
tekanan mural arteriol yang tinggi, tekanan transmural secara signifikan
berbeda (tekanan arteriol-tekanan jaringan) ini dibutuhkan untuk
27

memelihara patensi. Bila tekanan jaringan meningkat atau tekanan arteriol
menurun perbedaan tidak ada, yaitu critical closing pressure dicapai,
arteriol akan menutup.
3. Karena dinding vena yang tipis, vena akan kolaps bila tekanan jaringan
melebihi tekanan vena. Bila darah mengalir secara kontinyu dari kapiler,
tekanan vena secara kontinyu akan meningkat pula sampai melebihi tekanan
jaringan dan drainase vena dibentuk kembali(4).
Sedangkan respon otot terhadap iskemia yaitu dilepaskannya histamine like
substances mengakibatkan dilatasi kapiler dan peningkatan permeabilitas endotel.
Ini berperan penting pada transudasi plasma dengan endapan sel darah merah ke
intramuskular dan menurunkan mikrosirkulasi(4).
Alasan yang mendasari untuk peningkatan tekanan pada sindrom
kompartemen yaitu peningkatan isi cairan atau berkurangnya ukuran
kompartemen(4).
1. Peningkatan isi cairan dapat disebabkan sebagai berikut :
a. Penggunaan otot yang terus-menerus (antara lain : tetanus, kejang)
b. Aktivitas sehari-hari (bersepeda, menunggang kuda)
c. Terbakar
d. Injeksi intraarterial (paling sering karena iatrogenik)
e. Osmolaritas serum menurun
f. Perdarahan (terutama dari cedera pembuluh darah yang besar)
2. Penurunan volume kompartemen dapat disebabkan sebagai berikut :
a. Military Antishock Trousers (MAST)
b. Terbakar
c. Penutupan defek fascia
d. Traksi internal berlebihan pada fraktur ekstremitas
3.9.4. Manifestasi klinik
Secara klasik ada 5 P yang terkumpul dalam sindrom kompartemen, yaitu
Pain, Paresthesia, Pallor, Paralysis, Pulseness(3).
1. Pain (Nyeri ) :
28

Nyeri yang hebat saat peregangan pasif pada otot-otot yang terkena,
ketika ada trauma langsung. Nyeri merupakan gejala dini yang paling
penting, terutama jika munculnya nyeri tak sebanding dengan keadaan
klnik (pada anak-anak tampak semakin gelisah atau memerlukan
analgesia lebih banyak dari biasanya). Otot yang tegang pada
kompartemen merupakan gejala yang spesifik dan sering. Gambarannya
biasa berat, konstan dan nyeri terlokalisasi.
2. Parestesia : Rasa kesemutan
3. Pallor (pucat) : diakibatkan oleh menurunnya perfusi ke daerah tersebut
4. Pulseness : berkurangnya atau hilangnya denyut nadi.
5. Paralysis : merupakan tanda lambat akibat menurunnya sensasi saraf
yang berlanjut dengan hilangnya fungsi bagian yang terkena sindrom
kompartemen.. Pemeriksaan dengan uji sensasi raba dengan jarum dan
peniti ) pada saraf kulit.
3.9.5. Diagnosis
Dalam mendiagnosis suatu kasus sindrom kompartemen, sama seperti kasus
lainnya, dengan anamnesis yang teliti, pemeriksaan fisik menyeluruh dan dengan
bantuan pemeriksaan penunjang. Pada pemeriksaan carilah tanda-tanda khas dari
sindrom kompartemen yang ada pada pasien, karena dapat membantu penegakkan
diagnosis(4).
Pada anamnesis biasanya pasien datang dengan keluhan nyeri hebat setelah
kecelakaan atau patah tulang, ada dua yang dapat dijadikan dasar untuk
mendiagnosis kompartemen sindrom yaitu nyeri dan parestesia (namun parestesia
gejala klinis yang datangnya belakangan) (3).
Pada pemeriksaan fisik kita harus mencari tanda-tanda fisik tertentu yang
terkait dengan sindrom kompartemen, diawali dengan rasa nyeri dan rasa terbakar,
penurunan kekuatan dan akhirnya kelumpuhan ekstremitas. Pada bagian distal
didapatkan pallor (pucat) dan pulseness (denyut nadi melemah) akibat
menurunnya perfusi ke jaringan tersebut. Menindak lanjuti pemeriksaan fisik
penting untuk mengetahui perkembangan gejala yang terjadi, antara lain nyeri
pada saat istirahat atau saat bergerak dan nyeri saat bergerak ke arah tertentu,
29

terutama saat peregangan otot pasif dapat meningkatkan kecurigaan kita dan
merupakan awal indikator klinis dari sindrom kompartemen. Nyeri tersebut
biasanya tidak dapat teratasi dengan pemberian analgesik termasuk morfin.
Kemudian bandingkan daerah yang terkena dan daerah yang tidak terkena(3).
Nyeri yang dikeluhkan pasien, harus kita pantau dan pertimbangkan ada
saraf yang terkena(4).
a. Saraf sensoris mulai hilang kemampuannya, diikuti oleh saraf motorik.
b. Beberapa saraf dapat mengakibatkan efek meningkatkan tekanan.
c.Sebagai contoh, dalam kompartemen tungkai bawah bagian depan, saraf
peroneal cepat terpengaruh, dan sensasi di anatara jari-jari kaki bisa
hilang.
3.9.6. Diagnosis Banding
Diagnosis yang paling sering membingungkan dan sangat sulit dibedakan
dengan sindrom kompartemen adalah oklusi arteri dan kerusakan saraf primer,
dengan beberapa ciri yang sama yang ditemukan pada masing-masingnya(4).
Pada sindrom kompartemen kronik didapatkan nyeri yang hilang timbul,
dimana nyeri muncul pada saat berolahraga dan berkurang pada saat beristirahat.
Sindrom kompartemen kronik dibedakan dengan claudikasio intermitten yang
merupakan nyeri otot atau kelemahan otot pada tungkai bawah karena latihan dan
berkurang dengan istirahat, biasanya nyeri berhenti 2-5 menit setelah beraktivitas.
Hal ini disebabkan oleh adanya oklusi atau obstruksi pada arteri bagian proksimal,
tidak ada peningkatan tekanan kompartemen dalam hal ini. Sedangkan sindrom
kompartemen kronik adanya kontraksi otot berulang-ulang yang dapat
meningkatkan tekanan intramuskuler sehingga menyebabkan iskemia kemudian
menurunkan aliran darah dan otot menjadi kram(4).
Diagnosis banding dari sindrom kompartemen antara lain :
1. Selulitis
2. Coelenterate dan Jellyfish Envenomations
3. Deep Vein Trombosis dan Thrombophlebitis
30

4. Gas Ganggrene
5. Necrotizing Fasciitis
6. Peripheral Vascular Injuries
7. Rhabdomyolis
3.9.7. Pemeriksaan Penunjang
Pada kasus-kasus dengan sindrom kompartemen dapat dilakukan
pemeriksaan penunjang, antara lain :
1. Laboratorium(4)
Hasil laboratorium biasanya normal dan tidak dibutuhkan untuk
mendiagnosis kompartemen sindrom, tetapi dapat menyingkirkan diagnosis
banding lainnya.
a. Complete Metabolic Profile (CMP)
b. Hitung sel darah lengkap
c. Kreatinin fosfokinase dan urin myoglobin
d. Serum myoglobin
e. Toksikologi urin : dapat membantu menentukan penyebab, tetapi tidak
membantu dalam menentukan terapi pasiennya.
f. Urin awal : bila ditemukan myoglobin pada urin, hal ini dapat mengarah
ke diagnosis rhabdomyolisis.
g. Protrombin time (PT) dan activated partial thromboplastin time (aPTTT)
2. Imaging(4)
a. Rontgen : pada ekstremitas yang terkena.
b. USG
USG membantu untuk mengevaluasi aliran arteri dalam memvisualisasi
Deep Vein Thrombosis (DVT)
3. Pemeriksaan Lainnya(3)
a. Pengukuran tekanan kompartemen
31

Gambar 3.10. Alat Pengukur Tekanan Kompartemen
b. Pulse oximetry
Sangat membantu dalam mengidentifikasi hipoperfusi ekstremitas, namun
tidak cukup sensitif.
3.9.8. Penatalaksanaan
Tujuan dari terapi sindrom kompartemen adalah mengurangi defisit fungsi
neurologis dengan lebih dulu mengembalikan aliran darah lokal, biasanya dengan
bedah dekompresi. Tindakan non-operatif tertentu mungkin bisa berhasil, seperti
menghilangkan selubung eksternal. Jika hal tersebut tidak berhasil maka tindakan
operasi dekompresi perlu dipertimbangkan. Indikasi mutlak untuk operasi
dekompresi sulit untuk ditentukan, tiap pasien dan tiap sindrom kompartemen
memiliki individualitas yang berpengaruh pada cara untuk menindaklanjutinya(3).
Berbeda dengan kompleksitas diagnosis, terapi kompartemen sindrom
sederhana yaitu fasciotomi kompartemen yang terlibat. Walaupun fasciotomi
disepakati sebagai terapi yang terbaik, namun beberapa hal, seperti timing, masih
diperdebatkan. Semua ahli bedah setuju bahwa adanya disfungsi neuromuskular
adalah indikasi mutlak untuk melakukan fasciotomi(3).
Penanganan sindrom kompartemen meliputi :
1. Terapi medikamentosa/non operatif
Pemilihan terapi secara medikamentosa digunakan apabila masih menduga
suatu sindrom kompartemen, yaitu :
a. Menempatkan ekstremitas yang terkena setinggi jantung, untuk
mempertahankan ketinggian kompartemen yang minimal, elevasi dihindari
karena dapat menurunkan aliran darah dan akan lebih memperberat iskemia.
b. Pada kasus penurunan ukuran kompartemen, gips harus di buka dan pembalut
konstriksi dilepas.
32

c. Pada kasus gigitan ular berbisa, pemberian anti racun dapat menghambat
perkembangan sindrom kompartemen.
d. Mengoreksi hipoperfusi dengan cairan kristaloid dan produk darah.
e. Pada peningkatan isi kompartemen, diuretik dan pemakaian manitol dapat
mengurangi tekanan kompartemen. Manitol mereduksi edema seluler, dengan
memproduksi kembali energi seluler yang normal dan mereduksi sel otot
yang nekrosis melalui kemampuan dari radikal bebas.
2. Terapi pembedahan / operatif
Terapi operatif untuk sindrom kompartemen apabila tekanan
intrakompartemen lebih dari 30 mmHg memerlukan tindakan yang cepat dan
segera dilakukan fasciotomi. Tujuannya untuk menurunkan tekanan dengan
memperbaiki perfusi otot. Apabila tekanannya kurang dari 30 mmHg, tungkai
dapat diobservasi dengan cermat dan diperiksa lagi pada jam-jam berikutnya,
kalau keadaan tungkai itu membaik, evaluasi klinik yang berulang-ulang
dilanjutkan hingga bahaya telah terlewati. Kalau tidak ada perbaikan, atau
kalau tekanan kompartemen meningkat, fasiotomi harus segera dilakukan.
Keberhasilan dekompresi untuk perbaikan perfusi adalah 6 jam. Ada dua teknik
dalam fasciotomi yaitu teknik insisi tunggal dan insisi ganda. Tidak ada
keuntungan yang utama dari kedua teknik ini. Insisi ganda pada tungkai bawah
paling sering digunakan karena lebih aman dan lebih efektif, sedangkan insisi
tunggal membutuhkan diseksi yang lebih luas dan resiko kerusakan arteri dan
vena peroneal. Pada tungkai bawah, fasiotomi dapat berarti membuka ke empat
kompartemen, kalau perlu dengan mengeksisi satu segmen fibula. Luka harus
dibiarkan terbuka, kalau terdapat nekrosis otot, dapat dilakukan debridemen,
kalau jaringan sehat, luka dapat di jahit (tanpa regangan), atau dilakukan
pencangkokan kulit(4).
Terapi untuk sindrom kompartemen biasanya adalah operasi. Insisi
panjang dibuat pada fascia untuk menghilangkan tekanan yang meningkat di
dalamnya. Luka tersebut dibiarkan terbuka (ditutup dengan pembalut steril) dan
ditutup pada operasi kedua, biasanya 5 hari kemudian. kalau terdapat nekrosis
otot, dapat dilakukan debridemen, kalau jaringan sehat, luka dapat di jahit
(tanpa regangan), atau skin graft mungkin diperlukan untuk menutup luka ini(4).
33

Indikasi untuk melakukan operasi dekompresi antara lain:
Adanya tanda-tanda sindrom kompartemen seperti nyeri hebat dan gambaran
klinik yang meragukan dengan resiko tinggi (pasien koma, pasien dengan
masalah psikiatrik, dan dibawah pengaruh narkotik) dengan tekanan jaringan
lebih dari 30 mmHg pada pasien yang diharapkan memiliki tekanan jaringan
yang normal(3).
Bila ada indikasi, operasi dekompresi harus segera dilakukan karena
penundaan akan meningkatkan kemungkinan kerusakan jaringan
intrakompartemen.
Waktu adalah inti dari diagnosis dan terapi sindrom kompartemen.
Kerusakan nervus permanen mulai setelah 6 jam terjadinya hipertensi
intrakompartemen. Jika dicurigai adanya sindrom kompartemen, pengukuran
tekanan dan konsultasi yang diperlukan harus segera dilakukan secepatnya(3).
Beberapa teknik telah diterapkan untuk operasi dekompresi untuk semua
sindrom kompartemen akut. Prosedur ini dilakukan tanpa torniket untuk
mencegah terjadinya periode iskemia yang berkepanjangan dan operator juga
dapat memperkirakan derajat dari sirkulasi lokal yang akan didekompresi.
Setiap yang berpotensi membatasi ruang, termasuk kulit, dibuka di sepanjang
daerah kompartemen, semua kelompok otot harus lunak pada palpasi setelah
prosedur selesai. Debridemant otot harus seminimal mungkin selama operasi
dekompresi kecuali terdapat otot yang telah nekrosis(4).
3.9.9. Komplikasi
Tekanan yang tidak dapat teratasi dapat mengakibatkan terjadinya nekrosis
jaringan, saat perfusi kapiler mengalami gangguan terjadi hipoksia pada jaringan.
Hal ini dapat meningkatkan Volkman contracture. Bila semakin parah tidak
teratasi maka akan terjadi rhabdomyolis dan kidney failure(4).
Sindrom kompartemen dapat mengalami komplikasi antara lain :
1. Kerusakan saraf yang permanen
2. Infeksi
a.Sepsis
b. Acute Respiratory Distress Syndrome (ARDS)
34

3. Deformitas kosmetik akibat fasciotomi
4. Kehilangan anggota tubuh
5. Kematian
3.9.10. Prognosis
Prognosis pada kasus sindrom kompartemen bisa menjadi baik atau
bertambah buruk, tergantung seberapa cepat penanganan kompartemen sindrom
dilaksanakan dan pada ada tidaknya komplikasi.
BAB IV
PEMBAHASAN
Diagnosis adanya fraktur tertutup pada regio cruris dekstra pada pasien ini
ditegakkan dari hasil anamnesis yang menyebutkan bahwa pasien mengeluh nyeri
pada tungkai kaki kanan setelah ditabrak sepeda motor. Nyeri dirasa terus
35

menerus, terutama saat tungkai digerakkan. Tungkai kaki kanan juga terasa berat,
bengkak, kesemutan, dan susah digerakkan. Tujuh hari yang lalu pasien ditabrak
sepeda motor saat menyebrang di jalan raya. Pasien ditabrak dari arah kanan,
kemudian pasien terjatuh ke arah kiri dengan kepala bagian belakang membentur
aspal. Sesaat setelah kecelakaan pasien sadar, tidak mual, tidak muntah, dan
kepala terasa pusing seperti berputar.
Dari hasil pemeriksaan fisik didapatkan abnormalitas pada regio cruris
dekstra. Pemeriksaan status lokalis pada tungkai kaki bawah tampak adanya
edema, bullae, abrasio, deformitas, dan vulnus appertum dengan diameter 10 cm
yang sudah di hecting. Saat dipalpasi terdapat nyeri tekan, adanya pulsasi arteri
dorsalis pedis, perbedaan true leg legth dekstra dan sinistra 81 cm/83 cm, dan
perbedaan apparent leg length dekstra dan sinistra 82 cm/85 cm. Pada pergerakan
aktif pasien mampu melakukan ekstensi, endorotasi minimal, eksorotasi minimal,
namun tidak mampu melakukan fleksi. Sedangkan pada pergerakan pasif, pasien
mampu melakukan ekstensi, fleksi minimal, endorotasi minimal, dan eksorotasi
minimal. Pada pemeriksaan neurovascular distal (NVD) tidak didapatkan adanya
reflek patologis, pemeriksaan motorik sebesar 2/5 (karena tungkai kanan nyeri),
tidak ada gangguan sensorik, dan CRT 1 detik.
Diagnosis pasti adanya fraktur pada regio cruris dekstra ditegakkan
berdasarkan hasil foto rontgen regio cruris dekstra AP dan lateral yang
menunjukkan adanya fraktur tibia distal dekstra komunitif intra-artikuler &
fraktur fibula dekstra segmental.
Sedangkan diagnosis adanya komplikasi yang mengarah pada impending
compartment syndrome ditegakkan berdasarkan hasil anamnesis yang
menunjukkan adanya nyeri (pain) dan kesemutan (parasthesia). Hal ini
menandakan munculnya 2 dari 5 tanda dan gejala klasik sindroma kompartemen.
Dari hasil pemeriksaan fisik didapatkan adanya bullae pada regio cruris dekstra.
Bullae tersebut menunjukkan adanya jaringan yang mati pada daerah superfisial
epidermis yang disebabkan oleh pembuluh darah yang terkompresi pada daerah
tungkai bawah sehingga terjadi penurunan oksigenasi pada daerah epidermis dan
otot.
36

Pemeriksaan rontgen toraks AP, pemeriksaan laboratorium DL, PTT,
APTT, RFT, LFT, HIV, HbsAg, dan pemeriksaan EKG bertujuan sebagai
persiapan jika dilakukan tindakan operatif pada pasien ini.
Penatalaksanaan medikamentosa pada kasus adalah : IVFD RL 20 tpm,
analgetik antiinflamasi : ketorolac 3 x 30 mg IV, antibiotik : ceftriaxon 1 x 2 gr
IV, H2 reseptor antagonis : ranitidine 2 x 1 ampul IV. Ketorolac digunakan
sebagai analgesik untuk mengurangi nyeri yang dirasakan oleh pasien. Ceftriaxon
diberikan sebagai antibiotik untuk mencegah terjadinya infeksi pada pasien ini
dan diberikan ranitidine untuk mencegah stress ulcer.
Terapi non medikamentosa terdiri atas terapi konservatif dan operatif.
Terapi konservatif : melakukan imobilisasi sebagai pertolongan pertama dengan
close reduction long leg casting, elevasi tungkai setinggi dada untuk mencegah
terjadinya komplikasi compartment syndrome, evaluasi NVD untuk memonitoring
adanya rasa nyeri dan terjadinya komplikasi fraktur, dan KIE keluarga, yaitu :
setelah dilakukan pemasangan casting, sebaiknya melakukan mobilisasi untuk
mempercepat proses penyembuhan fraktur dan mencegah komplikasi fraktur.
Pada terapi operatif dapat dilakukan open reduction internal fixation (ORIF)
karena pada kasus ini terjadi fraktur intra-artikuler pada tulang tibia distal. Selain
itu dapat pula dilakukan bone graft untuk mengisi defek tulang karena terjadi
fraktur komunitif pada tulang tibia distal. Karena pada kasus ini usia pasien tua
dengan kulit yang tipis, vaskularisasi yang tidak adekuat, tulang yang sudah
mengalami osteoporosis, dan impending compartment syndrome sehingga
dikhawatirkan terjadi komplikasi infeksi, maka sebaiknya dilakukan tindakan
operatif berupa open reduction external fixation (OREF).
BAB V
PENUTUP
5.1. Kesimpulan
37

Fraktur adalah hilangnya kontinuitas tulang, tulang rawan sendi, tulang
rawan epifisis, baik bersifat total maupun parsial. Umumnya fraktur terjadi karena
kegagalan tulang menahan tekanan, terutama tekanan membengkok, memutar dan
tarikan. Klasifikasi fraktur dibagi menjadi, klasifikasi etiologis, klasifikasi klinis,
dan klasifikasi radiologis. Diagnosis fraktur ditegakkan berdasarkan anamnesis,
pemeriksaan fisik, dan pemeriksaan lokal berupa inspeksi, palpasi, pergerakan ,
pemeriksaan neurologis, pemeriksaan vaskuler, dan pemeriksaan radiologis.
Prinsip pengobatan fraktur adalah recognition, reduction, retention, dan
rehabilitation. Pengobatan ini nantinya dibagi berdasarkan fraktur tertutup dan
fraktur terbuka. Pada fraktur tertutup pengobatan dibagi menjadi pengobatan
konservatif dan operatif. Proses penyembuhan pada fraktur terdiri dari 5 fase,
yaitu fase hematoma, fase proliferasi seluler subperiosteal dan endosteal, fase
pembentukan kalus, fase konsolidasi, dan fase remodeling.
Sindrom kompartemen adalah salah satu komplikasi dari fraktur yang
terjadi akibat peningkatan tekanan dalam suatu kompartemen sehingga
mengakibatkan penekanan terhadap saraf, pembuluh darah dan otot di dalam
kompartemen osteofasial yang tertutup. Tanda dan gejala sindrom kompartemen
disebut 5P, yaitu pain, pallor, parasthesia, paralysis, pulseness. Penatalaksanaan
pada sindrom kompartemen meliputi medikamentosa dan operatif berupa
fasciotomi. Tujuan dari terapi sindrom kompartemen adalah mengurangi defisit
fungsi neurologis dengan lebih dulu mengembalikan aliran darah lokal, biasanya
dengan bedah dekompresi.
5.2. Saran
Perlu perhatian khusus bagi para dokter pelayanan primer untuk
mengetahui dasar-dasar tentang trauma dan fraktur sebagai dasar penanggulangan
trauma untuk melakukan penanggulangan pertama dan rujukan ke rumah sakit
terdekat.
DAFTAR PUSTAKA
1. Rasjad, Chairuddin. 2000. Pengantar Ilmu Bedah Ortopedi. Makasar :
Universitas Hasanudin
38

2. Ruedi, Thomas P dan Murphy. William M, 2000. AO Principles of
Fracture Management. New York : Thieme Stuttgart
3. Apley, A Grahm dan Solomon, Louis. 1995. Buku Ajar Ortopedi dan
Fraktur Sistem Apley. Edisi ketujuh. Jakarta : Widya Medika.
4. Tiwari, A., Haq, A, I., Hamilton, G,. 2002. Acute Compartment
Syndromes, British Journal of Surgery 89 : 397-412
39