LAPORAN CASE -Pneumo Aspirasi
-
Upload
laluviskas -
Category
Documents
-
view
38 -
download
2
description
Transcript of LAPORAN CASE -Pneumo Aspirasi

LAPORAN KASUS
PNEUMONIA ASPIRASI
Disusun Oleh :Lalu Viska Suhendra (030.11.162)
Pembimbing :dr. Sukaenah Shebubakar, Sp.P
RUMAH SAKIT UMUM DAERAH BUDHI ASIHKEPANITRAAN KLINIK ILMU PENYAKIT DALAM
PERIODE 19 OKTOBER - 26 DESEMBER 2015

KATA PENGANTAR
Puji dan syukur penulis panjatkan kehadirat Tuhan yang Maha Esa, yang telah
melimpahkan rahmat-Nya sehingga penulis dapat menyelesaikan penyusunan laporan kasus
dengan judul “Pneumonia Aspirasi”. Laporan kasus ini diajukan dalam rangka melaksanakan
tugas Kepaniteraan Klinik Ilmu Penyakit Dalam Rumah Sakit Umum Daerah Budhi Asih periode
Oktober 2015 – Desember 2015. Dalam kesempatan ini penulis ingin menyampaikan ucapan
terima kasih atas bantuan dan kerja sama yang telah diberikan selama penyusunan laporan kasus
ini, kepada dr. Sukaenah Shebubakar, Sp.P selaku pembimbing Kepaniteraan Klinik Ilmu
Penyakit Paru Rumah Sakit Umum Daerah Budhi Asih.
Penulis menyadari laporan kasus ini masih jauh dari sempurna, sehingga penulis
mengharapkan saran dan kritik yang dapat membangun dari semua pihak agar laporan kasus ini
dapat menjadi lebih baik dan berguna bagi semua pihak yang membacanya. Penulis memohon
maaf sebesar-besarnya apabila masih banyak kesalahan maupun kekurangan dalam laporan
kasus ini.
Jakarta, November 2015
Penulis

BAB II
LAPORAN KASUS
IDENTITAS PASIEN
Nama : Tn. I Jenis Kelamin : laki-laki
Umur : 59 tahun No RM : 69-99-18
Status perkawinan : Menikah Agama : Islam
Pekejaan : Pensiunan Pendidikan : -
Alamat : Rawa Bunga Tanggal Masuk RS : 4 November 2015
A. ANAMNESIS
Diambil secara autoanamnesis tanggal 14 November 2015 jam 12.30 WIB di Lantai 7 Barat
ruang 706.
Keluhan Utama
OS diantar oleh keluarga dengan keluhan tidak sadarkan diri sejak tadi pagi jam 06.00
SMRS.
Riwayat Penyakit Sekarang
OS adalah pasien konsulan dari spesialis penyakit dalam dan Spesialis Neuro dengan
kecurigaan adanya pneumonia. Dimana OS telah di rawat di lantai 7 mulai dari tanggal 4
November dengan keluhan utama tidak sadarkan diri sejak tadi pagi jam 06.00 SMRS, dengan
diagnosa sekarang yaitu metabolik ensefalopati suspek stroke like syndrome dd CVD, DM tipe 2
dan HT.

Awalanya, OS diantar oleh keluarga ke IGD RSUD Budhi Asih dengan keluhan tidak
sadarkan diri sejak tadi pagi jam 06.00 SMRS. Os mulai mengalami penurunan kesadaran ketika
keluarga memberikan makan kepada os dimana sebelumnya os mengeluh demam (+) dan mual
(+). Lalu setelah itu OS dibawa ke IGD dan sempat muntah di IGD dengan warna kuning.
Setelah itu OS dirawat di lantai 7 dan sekitar 2 hari dirawat, kesadaran mulai baik dan os dapat
di ajak berkomunikasi. Saat itu Os mengeluh pusing (+), perut sakit (+). Namun 3 hari setelah
itu. OS gelisah, sesak nafas dan susah di ajak berkomunikasi. Saat itu juga, mulai timbul batuk-
batuk, berdahak (+), dan berwarna putih kekuning-kuningan ditambah demam tinggi dan sempat
mencapai 39-40 oC. Dari anamnesis dari keluarga bahwa ketika OS sedikit mulai mengalami
penurunan kesadaran, keluarga pernah memberikan air putih ke os karena os haus dan os
tersedak.
Selain itu, sehari-hari OS mengeluh sering bangun malam karena ingin buang air kecil
(+), banyak makan (+), dan mudah lapar (+). BAK sering anyang-anyangan dan BAB tidak ada
keluhan (normal).
Riwayat penyakit Dahulu
OS menderita Hipertensi ±3 tahun yang lalu. Dan pernah menderita stoke iskemik sekitar
1 tahun yang lalu dan sempat di rawat di RS hanya sehari dan setelah itu dipulangkan. OS tidak
mengetahui bahwa OS menderita DM.
Riwayat Penyakit Keluarga
Tidak ada keluarga yang memiliki keluhan yang sama seperti OS. Namun kakak kandung
OS menderita DM (+) dan HT disangkal.
Riwayat Kehidupan Pribadi, Sosial, dan Kebiasaan
Sehari-hari OS jarang berolah raga. Suka makanan bersantan dan jeroan. Setiap makan
OS sering terburu-buru dan sering tersedak saat makan.
Riwayat Pengobatan dan alergi
OS mengkonsumsi obat HT yaitu Norvask 1x1 tab dan pasien tidak alergi obat atau
makanan tertentu.

Anamnesis menurut sistem :
Umum : Pasien tidak sadar, tampak sakit berat.
Kulit : Tidak ada keluhan
Kepala : Pusing (+)
Mata : Tidak ada keluhan.
THT : Tidak ada keluhan.
Leher : Tidak ada keluhan.
Thoraks : Batuk berdahak, warna putih kuning
Abdomen : mual, muntah
Saluran kemih : BAK sering anyang-anyangan.
Genital : Tidak ada keluhan.
Ekstremitas : Tidak ada keluhan.
II. PEMERIKSAAN FISIK
Keadaan Umum
- Kesadaran : Compos mentis
- Kesan sakit : Tampak sakit sedang
- Kesan gizi : Tampak gizi cukup
Tanda-tanda Vital :
- TD : 140/90 mmHg
- N : 98 x/menit (sama kuat kanan dan kiri, isi cukup, reguler)
- RR : 38 x/menit (pernapasan abdominothorakal)
- S : 40,4oC (suhu axillaris)
Status Generalis :
KULIT
Warna kulit sawo matang, pucat (-), sianosis (-), ikterik (-), turgor kulit baik, efloresensi
bermakna (-).

KEPALA
Normochepali, deformitas (-), rambut : hitam, distribusi merata, tidak mudah dicabut.
Mata : Conjungtiva anemis (-/-), sklera ikterik (-/-), pupil isokor, reflex cahaya
langsung dan tidak langsung (+/+), ptosis (-), palpebra oedem (-).
Telinga : Normotia, nyeri tarik/ nyeri tekan (-/-), liang telinga lapang (+/+), serumen (-/-)
Hidung : Deformitas (-), krepitasi (-), nyeri tekan (-).
Mulut : Sianosis (-), bibir dan mukosa mulut tidak kering, tampak kebersihan gigi yang
kurang baik.
LEHER
Inspeksi : KGB dan kelenjar tiroid tidak tampak membesar
Palpasi : Kelenjar getah bening tidak teraba membesar, kelenjar tiroid tidak teraba
membesar.
JVP : 5+2 cm H2O
THORAKS
Inspeksi : Tidak tampak efloresensi yang bermakna, gerak pernafasan tertinggal pada dada
kanan, retraksi otot-otot bantu pernapasan (+)
Palpasi : Ictus cordis teraba setinggi ICS 5 ± 2 cm dari garis midclavicula kiri, vocal
fremitus meningkat di sebelah dada kanan.
Perkusi : Didapatkan perkusi redup pada kanan
- Batas paru dengan hepar : setinggi ICS 5 linea midclavicula kanan dengan suara
redup.
- Batas paru dengan jantung kanan : setinggi ICS 3 hingga 5 linea sternalis kanan
dengan suara redup.
- Batas paru dengan jantung kiri : setinggi ICS 5, 3 cm linea midclavicula kiri dengan
suara redup.
- Batas atas jantung : setinggi ICS 3 linea parasternal kiri dengan suara redup.
Auskultasi :
- Jantung : Bunyi jantung I & II regular, murmur (-) gallop (-).
- Paru : Suara napas bronkial (+), wheezing (-/-), Ronki basah halus (+/-)

ABDOMEN
Inspeksi : Tidak tampak efloresensi bermakna
Auskultasi : BU (+) 7x/menit.
Perkusi : Timpani
Palpasi : Supel, Nyeri tekan (-).
EKSTREMITAS
Inspeksi : Simetris, tidak ada deformitas.
Palpasi : Akral teraba hangat, oedem (-), CRT < 2 detik.
I. PEMERIKSAAN PENUNJANG (04/11/2015)
JENIS
PEMERIKSAAN
HASIL SATUAN NILAI
NORMAL
CATATAN
HEMATOLOGI
Leukosit (WBC)
Eritrosit (RBC)
Hemoglobin (HGB)
Hematokrit (HCT)
Trombosit (PLT)
MCV
MCH
MCHC
RDW
3,9
4,0*
13,6
37*
115*
94,0
34,0
36,3*
14,3*
Ribu/uL
Juta/uL
g/dL
%
Ribu/uL
Fl
Pg
g/dL
%
3,8 – 10,6
4,4 – 5,9
13,2 – 17,3
40 – 52
150 – 440
80 – 100
26 – 34
32 – 36
<14
METABOLISME
KARBOHIDRAT
GDS 294* mg/dL < 110
GINJAL
Ureum
Kreatinin
32
1,50*
Mg/dL
Mg/dL
17 – 49
< 1,2
ELEKTROLIT
Natrium (N) 137 Mmol/L 135 – 155

Kalium (K)
Klorida (Cl)
3,6
108
Mmol/L
Mmol/L
3,5 – 5,5
98 – 109
KIMIA KLINIK
ANALISA GAS
DARAH
pH
pCO2
PO2
Bikarbonat
Total CO2
Saturasi O2
Kelebihan Basa
7,49*
26*
49*
20*
20*
88*
-1,8
mmHg
mmHg
mmHg
mmHg
%
Keton darah 0,1 < 0,6
Pemeriksaan penunjang :
I. Rontgen :- Thoraks
Kesan : o Cardiomegali suspek LVH

o Pneumonia aspirasi
- Foto polos
Kesan : normal.
II. CT-Scan kepala
Kesan : CT-Scan kepala tanpa kontras tak ada kelainan.
III. EKG :

Kesan : o Suspek left ventrikel hipertropi
IV. USG
Kesan :
o Nefrolithiasis et. Hidronefrosis serta simple cyst dextra.
o Fatty liver moderate
RINGKASAN

Pasien atas nama Tn. I, usia 60 tahun, diantar oleh keluarga dengan keluhan tidak
sadarkan diri sejak tadi pagi jam 06.00 SMRS. Pasien adalah pasien konsulan dari spesialis
penyakit dalam dan Spesialis Neuro dengan kecurigaan adanya pneumonia dengan diagnosa
sebelumnya yaitu metabolik ensefalopati suspek sepsis, DM tipe 2 dan HT. Penurunan kesadaran
(+), demam (+) dan mual (+), di IGD muntah (+) dengan warna kuning. sekitar 2 hari dirawat,
kesadaran mulai baik dan dapat berkomunikasi. Saat itu mengeluh pusing (+), perut sakit (+).
Namun 3 hari setelah itu, OS gelisah, sesak nafas (+) dan susah di ajak berkomunikasi, batuk (+),
berdahak (+), dan berwarna hijau kekuningan (+), demam tinggi (+),sempat mencapai 39-40 oC,
menggigil (+). Saat pasien mengalami penurunan kesadaran, keluarga pernah memberikan air
putih ke pasien dan tersedak. Pasien sering bangun malam karena ingin buang air kecil (+),
banyak makan (+), dan mudah lapar (+). BAK sering anyang-anyangan dan BAB tidak ada
keluhan (normal). Riwayat Hipertensi (+) ±3 tahun yang lalu. Pasien tidak mengetahui bahwa
OS menderita DM. DM pada keluarga (+), jarang berolah raga, suka makanan bersantan dan
jeroan. Setiap makan OS sering terburu-buru dan sering tersedak saat makan, pasien
mengkonsumsi obat HT yaitu Norvask 1x1 tab. Pemeriksaan fisik didapatkan TD : 140/90
mmHg, RR : 38 x/menit,suhu 40,4oC. Retraksi otot-otot bantu pernapasan (+), suara napas
bronchial (+), ronkhi (+/-), perkusi redup (+) dada kanan, iktus kordis teraba pada ICS 5, ±3 cm
dari garis midclavikula kiri, perkusi redup setinggi ICS 5, 3 cm linea midclavicula kiri.
Pemeriksaan laboratorium erit:4,0 juta/uL, HT : 37, Trombo : 115 ribu/uL, GDS : 294 mg/dL,
Kreatinin : 1,50 mg/dL, PH : 7,49, pCO2 : 26 mmHg, pO2 : 49 mmHg, HCO3 : 20 mmol/L, total
CO2 : 20 mmol/L, saturasiO2:88%. EKG gambaran LVH, rontgen paru adanya cardiomegali
dengan apeks tertanam, bronkopneumonia, pneumonia aspirasi, dan USG terdapat gambaran
Hidronefrosis et. Nefrolithiasis serta Simple Cyst Dextra serta fatty liver.
DAFTAR MASALAH
1. Pneumonia Aspirasi
2. Metabolik Ensefalopati
3. DM Tipe 2
4. LVH ec. Hipertensi
5. Hidronefrosis et. Nefrolithiasis serta Simple Cyst Dextra

6. Fatty Liver
ANALISA MASALAH
1. PNEUMONIA ASPIRASI
Masalah ini ditegakkan berdasarkan anamnesis yakni sesak, demam tinggi, menggigil,
batuk berdahak warna hijau, mengigil. Faktor resikonya bahwa sebelumnya, os
mengalami penurunan kesadaran, keluarga pernah memberikan minum kepada os ketika
mengalami penurunan kesadaran dan akhirnya tersedak. Selain itu riwayat kebiasaan
bahwa pasien jika makan pasti sering terburu-buru yang menyebabkan sering tersedak.
Dari pemeriksaan fisik di dapatkan suhu 40,4oC, RR 38 x/menit, retraksi otot-otot bantu
pernapasan (+), suara napas bronchial (+), ronkhi (+/-). Dari hasil laboratorium
didapatkan adanya leukositosis, aspirasi respiratorik dan pada pemeriksaan rontgen
adanya gambaran pneumonia aspirasi.
Rencana diagnostik :
- PSI score
o Pada pasien ini didapatkan PSI skornya yakni :
Pneumonia severity index
Kriteria Nilai pada pasien Hasil
usia (laki-laki) 59 tahun + 59
Penyakit liver Fatty liver + 20
Cerebrovaskular disease Ensefalopati metabolik + 10
Penurunan kesadara Penurunan kesadaran + 20
RR ≥30x/menit RR 38 x/menit + 20
Suhu ≥40oC Suhu 40,4oC + 15
Gula darah ≥250 mg/dl GD 294 mg/dl + 10
pO2 <60mmHg pO2 49 + 10
TOTAL 164

- Cek AGD
- Pemeriksaan Prokalsitonin
Rencana terapi :
- Non medikamentosa
o Pasang NGT jika pasien mengalami penurunan kesadaran
o Jika pasien sadar edukasi cara makan dan minum yang benar
- Medikamentosa
o PCT drip k/p
o Azitromisin 1x500
o BK III 3x1
o Ambroxol 3x2
o Inhalasi combivent + pulmicort 4x/hari
2. Metabolik Ensefalopati
Masalah ini ditegakkan berdasarkan anamnesis yaitu adanya penurunan kesadaran.
Rencana diagnostic :
- Pemeriksaan SGOT/SGPT

Rencana terapi :
- Non medikamentosa
o Pasang NGT
- Medikamentosa
o Assering : aminofluid (2:1) /8 jam
o Amlodipine 1x5mg
o PCT 3x1
o Citicolin 2 x 50mg (i.v)
3. DM TIPE 2
Dari anamnesis didapatkan bahwa pasien sering merasa cepat haus, cepat lapar, pada
malam hari sering terbangun karena ingin pipis. Selain itu pada pemeriksaan gula darah
didapatkan GDS 294 mg/dL.
Rencana diagnostic :
- Pemeriksaan HbA1C
Rencana terapi :
- Non medikamentosa
o Sleeding scale/ 6 jam
o Diet DM
- Medikamentosa :
o Metformin 3x500
o Glikuidon 2x30 mg
4. LVH ec. HIPERTENSI
Didapatkan dari anamnesis bahwa OS menderita Hipertensi ±3 tahun, dan minum obat
HT yaitu norvask 1x1 tab. Dan dari pemeriksaan fisik didaptkan HT 140/90 mmHg, iktus
kordis teraba pada ICS 5, ±3 cm dari garis midclavikula kiri, perkusi redup.setinggi ICS
5, 3 cm linea midclavicula kiri. Dan pada pemeriksaan penunjang EKG adanya LVH dan

rontgen didapatkan cardiomegali dengan apeks tertanam sehingga lebih mengarah pada
LVH.
Rencana terapi :
- Non medikamentosa
o Diet garam
- Medikamentosa :
o Amlodipine 1x10 mg
5. HIDRONEFROSIS et. Nefrolithiasis serta simple cyst dextra
Ditegakkan berdasarkan pemeriksaan penunjang berupa USG dengan adanya gambaran
system pelviocalises ectasis, lesi hiperechoik dengan posterior acoustic shadow ukuran
1,59 cm. Tampak lesi anechoic dengan posterior enchancment ukuran 0,92 cm.
Rencana diagnostic :
o BNO IVP
Rencana terapi :
- Konsul urologi
6. Fatty liver
Ditegakan berdasarkan pemeriksaan USG yakni adanya gambaran echostruktur
parenchim homogency menigkat.
Rencana diagnostic :
- Cek profil lipid
- Cek SGOT / SGPT
Rencana terapi
- Non medikamentosa
o Hindari alkohol
o Edukasi contohnya menurunkan BB
o Diit sehat seimbang

- Medikamentosa
o Fenofibrat 1x300
PROGNOSIS
Ad vitam : dubia ad bonam
Ad fungsionam : dubia ad malam
Ad sanationam : dubia ad malam

FOLLOW UP HARIAN
TANGGAL SUBJEKTIF OBJEKTIF ASESMENT PLANING
6
November
2015
Lemas, sesak,
mual, demam,
NGT hitam,
BAK seperti air
teh, belum BAB
8 hari.
- Kes : CM/TSS
- TD : 150/100mmHg, suhu : 39,4oC, Nadi :
110x/menit, RR : 32x/menit.
- Kepala : Ca -/-, Si -/-
- Thorax : S1S2 reg, M(-), G (-)
SNV +/+, rh -/-, Wh -/-
- Abdomen : BU (+), supel, NT (-)
- Extr : AH (+), odem (-), CRT <2detik
- Laboratorium :
- AGD : pH : 7,47 / PCO2 : 36 / PO2:103/ HCO3 :
27 / total CO2 : 28 / Sat. O2 : 98 /BE : 3,8
- DM tipe 2
- HT
- Ensefalopati
metabolic dd
stroke like
syndrome.
- Cek profil lipid,
AGD, foto thorax,
CT-Scan non
kontras.
- Sleeding scale/6jam
- NGT spooling
- Aminofluid:as/8jam
- Ceftriaxone 2x1 gr
- O2 kanul
- Pantoprazole 1x1
- Amlodipine 1x5mg
- Sucralfat 3x1 cth
- Citicolin 2x1 gr
9
November
2015
Demam(+),
lemas (+), mual
(-), muntah (-)
- Kes : CM/TSS
- TD : 160/100 mmHg, suhu : 37,8oC, Nadi :
79x/menit, RR : 20x/menit.
- Kepala : Ca -/-, Si -/-
- Thorax : S1S2 reg, M(-), G (-)
SNV +/+, rh -/-, Wh -/-
- Abdomen : BU (+), supel, NT (-)
- DM tipe 2
- HT
- Sleeding scale/6jam
- Diit cair/NGT
- Cek H2TL
- Aminofluid:as/8jam
- Ceftriaxone 2x1 gr
- O2 kanul
- Pantoprazole 1x1

- Extr : AH (+), odem (-), CRT <2detik
- Laboratorium :
Leuko : 12,8 / erit : 4,4 / Hb : 13,2 / HT :42 /
trombo:150. GDS : 254 mg/dL
- Amlodipine 1x5mg
- Sucralfat 3x1 cth
10
November
2015
Lemas (+), batuk
berdahak (+),
warna putih,
demam (+) naik
turun
- Kes : CM/TSS
- TD : 150/90 mmHg, suhu : 39,3oC, Nadi :
100x/menit, RR : 28x/menit.
- Kepala : Ca -/-, Si -/-
- Thorax : S1S2 reg, M(-), G (-)
SNV +/+, rh -/-, Wh -/-
- Abdomen : BU (+), supel, NT (-)
- Extr : AH (+), odem (-), CRT <2detik
- Rontgen : cardiomegali dan bronkopneumonia
- Laboratorium :
Leuko : 12,8 / trombosit : 150
GD : 201
- DM tipe 2
- HT
- Observasi febris
- Sleeding scale/6jam
- O2: Nasal kanul 2-3
Liter
- Diit cair/NGT
- Cek H2TL
- Aminofluid:as/8jam
- Pelastin 2x1 gr
- Metformin 3x500mg
- Glikuidon 2x30 mg
- Pantoprazole 1x1
- Amlodipine 1x5mg
- Sucralfat 3x1 cth
- Fenofibrat 1x300
11
Novemeber
2015
Hasil konsul dari Spesialis penyakit Paru yakni : penemuan yang di dapatkan sesuai dengan CVD, pneumonia (CAP),
Hipertensi dan DM. penyebab pneumonia yaitu karena aspirasi.
Sehingga terapi yang diberikan yaitu
- Azitromicin 1x500

- BK III 3x1
- Inhalasi combivent + pulmicort 4x/hari
- Ambroxol syr 3x1C, dan
- Cek AGD, elektrolit.
12
November
2015
Demam hari ke -
9, lemas, pusing,
dan nyeri ulu hati
KU = TSS/CM
TD: 150/90 mm/Hg ; suhu :
39,0oC; nadi : 78 x/menit;
RR:32 x/menit.
Generalis :
- Mata : Ca -/-, Si -/-
- Cor : BJ I, II, reg, M(-), G (-)
- Pul : SNV +/+, rh +/+, Wh -/-
- Abd : BU (+), NT (+) epi,
- Extr : AH (+), odem (-)
Laboratorium :
- AGD:
- pH = 7,55 *;
- pCO2 = 27*
- pO2 = 133*
- bikarbonat = 24
- PT : K/P = 14,5/15,5
- APTT : K/P =
33,5/30,3
- Ur/kreat = 49/1,41*
- GD – (18.00) = 277
(06.00) = 262
(00.00) = 200
- Pneumonia
Aspirasi
- Hipertensi
- DM tipe 2
- Inj. Citicolin 2x500
- Inj. Pantoprazole
2x1
- Paracetamol drip
3x1gr
- Amlodipin 1x10mg
- Sucralfat 3x10cc
- THP 2x2mg
- Episan syr 2x1
- Mikrolac supp k/p
13
November
2015
Demam tinggi,
tampak gelisah,
terlihat sesak.
KU = TSS/CM
TD: 150/90 mm/Hg ; suhu :
40oC; nadi : 78 x/menit; RR:32
x/menit.
Laboratorium :
- Albumin = 3,2g/dL
- Kalsium : 8,2
mg/dl
- Pneumonia
Aspirasi
- Hipertensi
- DM tipe 2
Medikamentosa :
- Asering : aminofluid
(2:1)/8 jam
- PCT drip

Generalis :
- Mata : Ca -/-, Si -/-
- Cor : BJ I, II, reg, M(-), G (-)
- Pul : SNV-/-, suara napas
bronchial (+), rh +/+, Wh -/-
- Abd : BU (+), NT (-)
Extr : AH (+), odem (-)
- GD : (00.00) : 313
(12.00) : 239
- Pantoprazole 1x1
- Microlac supp
- Amlodipin 1x10
- Sucralfat 3x1
- Fenofibrat 1x300
- Metformin 3x500mg
- Glikuidon 2x30 mg
- Azitromicyn 1x500
- Ambroxol syr 3x1C
- BK III 3x1
- Inh. Combivent +
fulmicort 4x/hari.
14
November
2015
Batuk seperti
dahak tidak bisa
keluar, sesak (+),
sulit di ajak
bicara
KU = TSS/CM
TD: 140/90 mm/Hg ; suhu :
40,4oC; nadi : 98 x/menit;
RR:38 x/menit.
Generalis :
- Mata : Ca -/-, Si -/-
- Cor : BJ I, II, reg, M(-), G (-)
- Pul : SNV-/-, suara napas
bronchial (+), rh +/+, Wh -/-
- Abd : BU (+), NT(-)
Laboratorium :
- Leuko : 14,3*//
erit:3,7*//Hb:11,1*
// HT : 36*.
- Jam (13.14)
leuko:13,6*//
erit:3,5*//Hb:11* //
HT:33*
- GD – (11.00) : 188
(06.00) : 247
- Pneumonia
Aspirasi
- Hipertensi
- DM tipe 2
- Resiko
ringan
menjadi
sepsis berat.
Medikamentosa :
- Asering : lasal
2cc/12jam
- Renxamin /24 jam
- PCT drip
- Pantoprazole 1x1
- Microlac supp
- Meropenem 3x1gr
- Amlodipin 1x10
- Sukralfat 3x1

- Extr : AH (+), odem (-) - Imunoserologi :
Procalsitonin:1,87
mg/mL
- Fenofibrat 1x300
- Metformin 3x500mg
- Glikuidon 2x30mg
- Azitromicyn 1x500
- Ambroxol syr 3x1C
- BK III 3x1
Inh. Combivent +
fulmicort 4x/hari.
Pasien PLUS.
Dugaan sementara akibat sepsis yang terjadi pada pasien yang
mengakibatkan gagal organ salah satunya jantung dan paru. Dimana kondisi
ini di perberat oleh adanya penyakit paru berupa bronkopneumonia dan
pneumonia aspirasi.

TINJAUAN PUSTAKA
PNEUMONIA ASPIRASI
Definisi
Pneumonia aspirasi didefinisikan sebagai inhalasi isi orofaring atau lambung ke
dalam larynx dan saluran pernafasan bawah. Beberapa sindrom pernafasan mungkin terjadi
setelah aspirasi, tergantung pada jumlah dan jenis material aspirasi, frekuensi aspirasi dan
respon host terhadap material aspirasi. Pneumonitis aspirasi (Mendelson’s syndrome) adalah
jejas kimia yang disebabkan oleh inhalasi isi lambung.2
Nama lain:
Anaerobic pneumonia, aspirasi vomitus, pneumonia necrotizing, pneumonitis
aspirasi, pneumonitis kimia.
Etiologi
Terdapat 3 macam penyebab sindroma pneumonia aspirasi, yaitu aspirasi asam
lambung yang menyebabkan pneumonia kimiawi, aspirasi bakteri dari oral dan oropharingeal
menyebabkan pneumonia bakterial, Aspirasi minyak, seperti mineral oil atau vegetable oil
dapat menyebabkan exogenous lipoid pneumonia. Apirasi benda asing merupakan
kegawatdaruratan paru dan pada beberapa kasus merupakan faktor predisposisi pneumonia
bakterial.1,3
Kondisi yang mempengaruhi pneumonia aspirasi antara lain:
Kesadaran yang berkurang, merupakan hasil ayang berbahaya dari reflex batuk dan
penutupan glottis.
Disfagia dari gangguan syaraf
Gangguan pada system gastrointestinal, seperti penyakit esophageal, pembedahan yang
melibatkan saluran atas atau esophagus, dan aliran lambung.
Mekanisme gangguan penutupan glottis atau sfingter jantung karena trakeotomi,
endotracheal intubations (ET), bronkoskopi, endoskopi atas dan nasogastric feeding
(NGT)
Anestesi faringeal dan kondisi yang bermacam-macam seperti muntahan yang
diperpanjang, volume saluran cerna yang lebar, gastrostomi dan posisi terlentang.

Lain-lain: fistula trakeo-esofageal, pneumonia yang berhubungan dengan ventilator,
penyakit periodontal dan trakeotomi.
Kondisi-kondisi ini kesemuanya berbagi dalam seringnya dan banyaknya volume
aspirasi, yang meningkatkan kemungkinan pengembangan pneumonitis aspirasi.
Pasien dengan stroke atau penyaki kritis yang membutuhkan perawatan biasanya
mempunyai beberapa factor resiko dan memperbaiki kasus yang mempunyai proporsi yang
besar. Kurangnya kebersihan gigi khususnya pada orang tua atau pasien yang kondisinya
lemah, menyebabkan koloni dalam mulut dengan organism patogenik yang secara potensial
bisa menyebabkan bertambahnya jumlah bakteri. Peningkatan resiko infeksi dapat
menyebabkan aspirasi.
Daya tahan traktus respiratorius
Mekanisme daya tahan traktus respiratorius bagian bawah sangat efisien untuk
mencegah infeksi dan terdiri dari:3
1. Susunan anatomis rongga hidung
2. Jaringan limfoid di nasoorofaring
3. Bulu getar yang meliputi sebagian besar epitel traktus respiratorius dan sekret yang
dikeluarkan oleh set epitel tersebut.
4. Refleks batuk
5. Refleks epiglotis yang mencegah terjadinya aspirasi sekret yang terinfeksi.
6. Drainase sistem limfatik dan fungsi menyaring kelenjar limfe regional.
7. Fagositosis, aksi enzimatik dan respons imuno-humoral terutama dari imunoglobulin A
(IgA).5

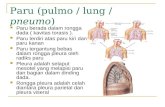
Gambar 1: Sistem respirasi Manusia7
Gambar 2: Sistem respirasi Manusia7
Patofisiologi
Aspirasi merupakan hal yang dapat terjadi pada setiap orang. Di sini terdapat
perananan aksi mukosilier dan makrofag alveoler dalam pembersihan material yang
teraspirasi. Terdapat 3 faktor determinan yang berperan dalam pneumonia aspirasi, yaitu
sifat material yang teraspirasi, volume aspirasi, serta faktor defensif host.2

Perubahan patologis pada saluran napas pada umumnya tidak dapat dibedakan antara
berbagai penyebab pneumonia, hampir semua kasus gangguan terjadi pada parenkim disertai
bronkiolitis dan gangguan interstisial. Perubahan patologis meliputi kerusakan epitel,
pembentukan mukus dan akhirnya terjadi penyumbatan bronkus. Selanjutnya terjadi
infiltrasi sel radang peribronkial (peribronkiolitis) dan terjadi infeksi baik pada jaringan
interstisial, duktus alveolaris maupun dinding alveolus, dapat pula disertai pembentukan
membran hialin dan perdarahan intra alveolar. Gangguan paru dapat berupa restriksi, difusi
dan perfusi.2
Pneumonia aspirasi mengarah kepada konsekuensi patologis akibat secret
orofaringeal, nanah, atau isi lambung yang masuk ke saluran napas bagian bawah. Penyakit
ini terjadi pada orang dengan level kesadaran yang berubah karena serangan
cerebrovascular accident (CVA), CNS lesion mass, keracunan obat atau overdosis dan
cidera kepala. Kebanyakan individu mengaspirasi sedikit secret orofaringeal selama tidur,
dan secret tersebut akan dibersihkan secara normal.3
Faktor predisposisi terjadinya aspirasi berulangkali adalah:1
1. Penurunan kesadaran yang mengganggu proses penutupan glottis, reflex batuk
(kejang, stroke, pembiusan, cedera kepala, tumor otak)
2. Disfagia sekunder akibat penyakit esophagus atau saraf (kanker nasofaring,
scleroderma)
3. Kerusakan sfingter esophagus oleh selang nasogastrik. Juga peran jumlah bahan
aspirasi, hygiene gigi yang tidak baik, dan gangguan mekanisme klirens saluran
napas.
Predisposisi terjadinya pneumonia aspirasiPerubahan tingkat kesadaran Stroke Kejang Intoksikasi (alkohol dan obat lainnya) Trauma kepala AnastesiMekanisme Nasogastric tube Intubasi endotrakeal Tracheostomy upper gastrointestinal endoscopy bronchoscopy

Penyakit neuromuskuler multiple sclerosis parkinson’s disease myasthenia gravis bulbar atau pseudobulbar palsyGangguan gastro-oesophageal inkompetensi sfingter cardiac striktur oesophageal neoplasma obstruksi gaster protracted vomitingLainnya posisi recumbent general debility
Tabel 1: predisposisi terjadinya pneumonia aspirasi1
Aspirasi mikroorganisme patologik yang berkoloni pada orofaring adalah cara
infeksi saluran pernapasan bagian bawah yang paling sering dan menyebabkan pneumonia
bakteri. Pneumonia anaerobik disebabkan oleh aspirasi sekret orofaringeal yang terdiri dari
mikroorganisme anaerob seperti Bacteroides, Fusobacterium, Peptococcus, dan
Peptostreptococcus yang merupakan spesies yang paling sering ditemukan diantara pasien-
pasien dengan kebersihan gigi yang buruk. Awitan gejala biasanya terjadi secara perlahan-
lahan selama 1 hingga 2 minggu, dengan demam, penurunan berat badan, anemia,
leukositosis, dispnea, dan batuk disertai produksi sputum berbau busuk. Abses-abses paru
yang terbentuk pada parenkim paru dapat rusak, dan empiema dapat timbul seperti mikroba-
mikroba yang berjalan ke permukaan pleura. Kebanyakan abses-abses tersebut terbentuk
pada paru kanan bagian posterior dan segmen basilar bronkopulmonal akibat gaya
gravitasi karena banyak cabang yang langsung menuju cabang bronkus utama kanan.2
Resiko dari aspirasi secara langsung terkait dengan level kesadaran pasien (contoh:
penurunan Glascow Coma Scale [GCS] yang dihubungkan dengan resiko aspirasi yang
meningkat). Luasnya dan sulitnya penyakit ini secara langsung terkait dengan volume dan
kadar asam cairan yang dihirup. Aspirasi isi lambung dalam jumlah besar juga dikenal
dengan Mendelson syndrome, yang bisa menyebabkan pernafasan akut dalam waktu 1 jam.
Kadar asam dan isi lambung menghasilkan pembakaran kimia pada cabang
tracheobronchial yang terlibat dalam aspirasi.

Sebuah penelitian pada tikus menunjukkan bahwa terdapat dua fase mekanisme
kerusakan paru setelah aspirasi asam. Puncak fase pertama terjadi pada satu hingga dua jam
setelah aspirasi dan menghasilkan efek langsung yang diakibatkan pH yang rendah saat
aspirasi pada sel-sel alveolar-permukaan kapiler. Fase kedua, puncak pada empat hingga
enam jam, berhubungan dengan infiltrasi neutrofil ke dalam alveoli dan intestinum paru,
dengan karakteristik gambaran histologist inflamasi akut. Mekanisme jejas pada paru setelah
aspirasi lambung melibatkan mediator-mediator inflamasi, sel-sel inflamasi, adesi molekuler,
dan enzim, terdiri dari Tumor Necrosis Factor a,, interleukin-8, cyclooxygenase dan produk
lipoxygenase dan Reactive Oxygen Species (ROS). Meskipun neutrofil dan komplemen
berperan dalam perkembangan jejas, penelitian pada hewan, neutropenia, inhibitor fungsi
neutrofil, menginaktivasi interleukin-8 (chemoatraktan poten neutrofil), dan inaktivasi
komplemen melemahkan jejas akut pada paru yang diinduksi aspirasi asam.2
Karena asam lambung mencegah pertumbuhan bakteri, isi lambung tetap steril
dibawah kondisi normal. kesterilan isi lambung yang relatif normal, bakteri tidak
menjalankan peran dalam tahap awal penyakit. Ini tidak sepenuhnya baik bagi pasien dengan
gastroparesis atau sembelit atau bagi mereka yang menggunakan antasida (Proton Pump
Inhibitor [PPI],H2 receptor antagonist). Dengan tanpa melihat jumlah bakteri inokulum,
infeksi bakteri yang parah bisa saja terjadi setelah cidera kimia awal. Aspirasi isi lambung
secara bersama dengan adanya partikel, menyebabkan terjadi fokus peradangan dan reaksi
tubuh terhadap benda asing dengan kerusakan jaringan secara menyeluruh akibat asam.
Partikel dan asam lambung bekerja sama secara sinergis menyebabkan kebocoran kapiler
alveolar. Isi lambung tidak steril sehingga aspirasi yang terjadi dapat disertai bakteri. Enam
puluh sampai 100% terdiri dari kuman anaerob. Gabungan kuman aerob dan anaerob sering
dijumpai pada aspirasi yang terjadi di Rumah sakit.2,5
Ada dua persyaratan untuk menghasilkan pneumonia aspirasi:
1. Membahayakan bagi pertahanan biasa yang melindungi saluran bawah, termasuk
penutupan glottis, reflek batuk, dan mekanisme pembukaan.
2. Sebuah inolukrum mengganggu saluran bawah dengan sifat toksiknya langsung,
stimulasi proses peradangan dari bakteri inolukrum yang cukup atau penghambatan
karena volume zat atau zat partikelnya yang cukup.

Gambar 3: paru-paru yang mengalami infeksi1
Sindrom aspirasi lain berkaitan dengan bahan yang diaspirasi (biasanya makanan)
atau cairan bukan asam (misalnya karena hampir tenggelam atau saat pemberian makanan)
yang menyebabkan obstruksi mekanik. Bila cairan teraspirasi, trakea harus segera diisap
untuk menghilangkan obstruksinya. Bila yang diaspirasi adalah bahan padat, maka gejala
yang terlihat akan bergantung pada ukuran bahan tersebut dan lokasinya dalam saluran
pernapasan. Jika bahan tersebut tersangkut dalam bagian atas trakea, akan menyebabkan
obstruksi total, apnea, aphonia, dan dapat terjadi kematian cepat. Jika bahan tersangkut pada
bagian saluran pernapasan yang kecil, tanda dan gejala yang timbul dapat berupa batuk
kronik dan infeksi berulang.2

Gambar 4: Alveoli yang terisi oleh aspirasi makanan1
Klasifikasi
Aspirasi bisa terjadi pada individu yang sehat tanpa gejala perkembangan infeksi
tergantung pada faktor-faktor lain seperti ukuran inolukrum, besarnya efek yang dihasilkan
oleh organisme dan pertahanan bagian yang ditempatinya seperti penutupan glottis, reflek
batuk, dan status imunologis. Pneumonia bisa muncul mengikuti aspirasi mikroorganisme
yang virulen. Dan istilah pneumonia digunakan untuk kemunculan pneumonia ketika ukuran
inolukrum cukup luas dan/atau gagalnya pertahanan bagian yang ditempatinya.
Aspirasi bisa dibagi menjadi dua kategori. Ini mempunyai penilaian penting, yang
akan menyebabkan bakteri pneumonia dengan organism mulut mendominasi. Aspirasi isi
lambung akan menyebabkan sebuah pneumonitis kimia (contoh: Mendelson’s syndrome)
karena isi lambung biasanya steril, tapi kadar asamnya menghasilkan perkembangan radang
yang cepat pada paru-paru. Terdapat tumpang tindih antara pneumonia dan pneumonitis,
tetapi memungkinkan untuk membuat perbedaan dan menyesuaikan perawatan yang sesuai.
Sindrom-sindrom aspirasi yang lain termasuk penghambatan saluran karena benda
asing dan pneumonia lipoid eksogen.

Aspirasi meliputi beberapa sindrom aspirasi:
1. Pneumonitis kimia: aspirasi agen toksik seperti asam lambung, cidera instanteneus
ditandai dengan hipoksemia. Pengobatan membutuhkan dukungan ventilator
bertekanan positif.
2. Reflek penutupan saluran nafas: aspirasi cairan (air, garam, makanan nasogastrik)
dapat menyebabkan laringospasme pada saluran pernafasan dan edema pulmo yang
menghasilkan hipoksemia. Pengobatan termasuk pernafasan dengan tekanan positif
yang tidak teratur dengan 100% oksigen dan isoproterenol.
3. Obstruksi mekanik: aspirasi cairan atau zat partikel (saluran pernafasan makanan
secara parsial, hot dog, kacang) bisa menghasilkan penghambatan mekanis yang
sederhana. Terjadinya batuk, desahan dab dispnea dengan atelektasis yang terlihat
pada X-ray di dada. Pengobatan memerlukan penyedotan trakeobronkial dan
menghilangkan zat partikel dengan serat optic bronkoskopi.
4. Pneumonia aspirasi: aspirasi bakteri dari orofaring. Pasien mengalami batuk, demam,
batuk berdahak dan hasil radiografi menunjukkan infiltrasi. Pengobatan
membutuhkan antibiotik.
Gejala Klinis
Gejala klinis dapat berupa bronkopneumonia, pneumonia lobar, pneumonia
nekrotikans, atau abses paru dan dapat diikuti terjadinya empiema. Pasien mendadak batuk
dan sesak napas sesudah makan atau minum. Awitan umumnya insidious, walaupun pada
infeksi anaerob bisa memberikan gambaran akut seperti pneumonia pneumokokus berupa
sesak napas pada saat istirahat, sianosis. Umumnya pasien datang 1-2 minggu sesudah
aspirasi, dengan keluhan demam mengigil, nyeri pleuritik, batuk, dan dahak purulen berbau
( pada 50% kasus). Kemudian bisa ditemukan nyeri perut, anoreksia, dan penurunan berat
badan, bersuara saat napas (mengi), takikardi, merasa pusing atau kebingungan, merasa
marah atau cemas.1,2,5
Diagnosis
Untuk mendiagnosis pneumonia aspirasi, harus melihat gejala pasien dan temuan dari
pemeriksaan fisik. Keterangan dari foto polos dada, pemeriksaan darah dan kultur sputum

yang juga bermanfaat. Foto torak biasanya digunakan untuk mendiagnosis pasien di rumah
sakit dan beberapa klinik yang ada fasilitas foto polosnya. Namun, pada masyarakat (praktek
umum), pneumonia biasanya didiagnosis berdasarkan gejala dan pemeriksaan fisik saja.
Mendiagnosis pneumonia bisa menjadi sulit pada beberapa orang, khususnya mereka dengan
penyakit penyerta lainnya. Adakalanya CT scan dada atau pemeriksaan lain diperlukan untuk
membedakan pneumonia dari penyakit lain.1,5
Orang dengan gejala pneumonia memerlukan evaluasi medis. Pemeriksaan fisik oleh
tenaga kesehatan menunjukkan adanya peningkatan suhu tubuh, peningkatan laju pernapasan
(tachypnea), penurunan tekanan darah (hipotensi) , denyut jantung yang cepat (takikardi) dan
rendahnya saturasi oksigen, yang merupakan jumlah oksigen di dalam darah yang
indikasikan oleh oksimetri atau analisis gas darah. Orang dengan kesulitan bernapas, yang
bingung, atau memiliki sianosis memerlukan perhatian segera.2,5
Pemeriksaan fisik tergantung pada luas lesi di paru. Pada pemeriksaan terlihat bagian
yang sakit tertinggal waktu bernapas, fremitus raba meningkat disisi yang sakit. Pada perkusi
ditemukan redup, pernapasan bronkial, ronki basah halus, egofoni, bronkofoni, “whispered
pectoriloquy”. Kadang- kadang terdengar bising gesek pleura (pleural friction rub). Distensi
abdomen terutama pada konsolidasi pada lobus bawah paru, yang perlu dibedakan dengan
kolesistitis dan peritonitis akut akibat perforasi.2
Pemeriksaan penunjang
1. Gambaran Radiologis
Pemeriksaan yang penting untuk pneumonia pada keadaan yang tidak jelas
adalah foto polos dada. Foto thoraks (PA/lateral) merupakan pemeriksaan penunjang
utama untuk menegakkan diagnosis. Gambaran radiologis dapat berupa infiltrat
sampai konsolidasi dengan “air bronchogram”, penyebaran bronkogenik dan
interstitial dengan atau tanpa disertai gambaran kaviti pada segmen paru yang
terinfeksi. Gambaran lusen disertai dengan infiltrat menunjukkan nekrotik
pneumonia. Air fluid level mengindikasikan abses paru atau fistula
bronkopleura.Sudut costofrenicus yang blunting dan meniscus yang positif
menunjukkan para pneumonic pleural effusion.4
2. Pemeriksaan Laboratorium

Pemeriksaan darah lengkap menunjukkan jumlah leukosit yang meningkat
(lebih dari 10.000/mm3, kadang- kadang mencapai 30.000/mm3), yang
mengindikasikan adanya infeksi atau inflamasi. Tapi pada 20% penderita tidak
terdapat leukositosis. Hitung jenis leukosit “shift to the left”. LED selalu naik.
Billirubin direct atau indirect dapat meningkat, oleh karena pemecahan dari sel darah
merah yang terkumpul dalam alveoli dan disfungsi dari hepar oleh karena hipoksia.
Untuk menentukan diagnosa etiologi diperlukan pemeriksaan dahak, kultur darah dan
serologi. Analisis gas darah menunjukan hipoksemia dan hipokarbia, pada stadium
lanjut dapat terjadi asidosis respiratorik.3
Lokasi infiltrate:
Bagian tengah dan bawah lobus kanan paru paling sering terjadi inflamasi dengan
ukuran lebih besar
Pasien yang mengalami aspirasi pada keadaan berdiri, infiltrat akan terbentuk
pada lobus kanan dan kiri bagian bawah.
Pasien yang mengalami aspirasi pada pada keadaan berbaring posisi dekubitus
lateral kiri, infiltrate akan terbentuk pada sisi kiri.
Pada pasien pecandu alkohol yang mengalami aspirasi pada posisi prone,
kosolidasi yang terbentuk lebih sering pada lobus atas paru-paru kanan.
Gambar 5: rontgen thorax pasien dengan pneumonia aspirasi paru-paru kiri5

Gambar 6: rontgen thorax pasien dengan aspirasi masif pada paru-paru kanan.5
Gambar 7: CT-Scan dada pada Pneumonia aspirasi10

Ya Tidak
Rontgen Thorax Rontgen Thorax
Negatif NegatifPositif Positif
Peristiwa aspirasi Pneumonia asprasi Bronkitis Pneumonia
Durasi gejala > 24 jam
Tidak diterapi antibiotik,
tindakan suportif
Terapi antibiotik, tindakan suportif
Tidak Ya
Tidak diterapi antibiotik,
tindakan suportif
Terapi antibiotik, tindakan suportif
Tanda dan gejala infeksi tractus respiratorius inferior
Riwayat aspirasi isi lambung (pasti atau suspect supect)
Tabel 2. Skema diagnosis pneumonia aspirasi2
Setelah mengetahui bahwa pasien menderita pneumonia maka, perlu kita menentukan
skor PSI (Pneumonia Severity Index ) atau skor CURB-65. Dimana tujuannya adalah untuk
menentukan tatalaksana lebih lanjut.
Penatalaksanaan
Pasien dibaringkan setengah duduk. Pada pasien dengan disfagi dan atau gangguan
reflex menelan perlu dipasang selang nasogastrik. Bila cairan teraspirasi, trakea harus segera
diisap untuk menghilangkan obstruksinya. Lakukan maneuver Heimlich untuk mengeluarkan

aspirasi bahan padat, bila bahan yang teraspirasi tidak dapat dikeluarkan segera lakukan
trakeotomi (krikotirotomi). Pengeluaran bahan yang tersangkut, biasanya dilakukan dengan
bronkoskopi. Berikan oksigen nasal atau masker bila ada tanda gagal napas berikan bantuan
ventilasi mekanik. Lakukan postural drainage untuk membantu pengeluaran mukus dari
paru-paru 1,2,5
Pada PAK terapi empirik haruslah mencakup patogen anaerob, sedangkan pada PAN
harus pula mencakup pathogen Gram negatif dan S. aureus sampai hasil kultur sputum
memberikan hasil untuk penentuan terapi antibiotika.1
Pneumonia aspirasi (PA) dengan tipe yang didapat di masyarakat diberikan penisilin
atau sefalosporin generasi ke 3, ataupun klindamisin 600 mg iv/ 8 jam bila penisilin tidak
mempan atau alergi terhadap penisilin. Bila PA didapatkan di rumah sakit diberikan
antibiotika spectrum luas terhadap kuman aerob dan anaerob, misalnya aminoglikosida
dikombinasikan dengan sefalosporin generasi ke 3 atau 4, atau klindamisin. Perlu
dipertimbangkan pola dan resistensi kuman di rumah sakit bersangkutan. Dilakukan evaluasi
hasil terapi dan resolusi terhadap terapi berdasarkan gambaran klinis bakteriologis untuk
memutuskan penggantian atau penyesuaian antibiotik (AB).1
Tidak ada patokan pasti lamanya terapi. Antibiotik perlu diteruskan hingga kondisi
pasien baik, gambaran radiologis bersih atau stabil selama 2 minggu. Biasanya diperlukan
terapi 3-6 minggu. 1
Follow up
Pasien dengan keadaan hemodinamik berat atau dengan distress respiratory di rawat
di ICU.
Pasien dengan respiratori yang stabil di rawat di bangsal perawatan umum.

Gambar 8: Bronchoscopy9





Komplikasi
1. Gagal nafas dan sirkulasi
Efek pneumonia terhadap paru-paru pada orang yang menderita pneumonia sering
kesulitan bernafas,dan itu tidak mungkin bagi mereka untuk tetap cukup bernafas tanpa
bantuan agar tetap hidup. Bantuan pernapasan non-invasiv yang dapat membantu seperti
mesin untuk jalan nafas dengan bilevel tekanan positif,dalam kasus lain pemasangan
endotracheal tube kalau perlu dan ventilator dapat digunakan untuk membantu
pernafasan. Pneumonia dapat menyebabkan gagal nafas oleh pencetus akut respiratory
distress syndrome(ARDS). Hasil dari gabungan infeksi dan respon inflamasi dalam paru-
paru segera diisi cairan dan menjadi sangat kental, kekentalan ini menyatu dengan keras
menyebabkan kesulitan penyaringan udara untuk cairan alveoli,harus membuat ventilasi
mekanik yang dibutuhkan.2
2. Syok sepsis dan septic
Merupakan komplikasi potensial dari pneumonia. Sepsis terjadi karena
mikroorganisme masuk ke aliran darah dan respon sistem imun melalui sekresi sitokin.
Sepsis seringkali terjadi pada pneumonia karena bakteri; streptoccocus pneumonia
merupakan salah satu penyebabnya. Individu dengan sepsis atau septik membutuhkan
unit perawatan intensif di rumah sakit. Mereka membutuhkan cairan infus dan obat-
obatan untuk membantu mempertahankan tekanan darah agar tidak turun sampai rendah.
Sepsis dapat menyebabkan kerusakan hati,ginjal,dan jantung diantara masalah lain dan
sering menyebabkan kematian.2
3. Effusi pleura,empyema dan abces
Ada kalanya,infeksi mikroorganisme pada paru-paru akan menyebabkan
bertambahnya (effusi pleura) cairan dalam ruang yang mengelilingi paru (cavum pleura).
Jika mikroorganisme itu sendiri ada di rongga pleura, kumpulan cairan ini disebut
empyema. Bila cairan pleura ada pada orang dengan pneumonia, cairan ini sering diambil
dengan jarum (toracentesis) dan diperiksa, tergantung dari hasil pemeriksaan ini. Pada
kasus empyema berat perlu tindakan pembedahan. Jika cairan tidak dapat
dikeluarkan,mungkin infeksi berlangsung lama, karena antibiotik tiak menembus dengan

baik ke dalam rongga pleura. Abses pada paru biasanya dapat dilihat dengan foto thorax
dengan sinar x atau CT scan. Abses-abses khas terjadi pada pneumonia aspirasi dan
sering mengandung beberapa tipe bakteri. Biasanya antibiotik cukup untuk pengobatan
abses pada paru,tetapi kadang abses harus dikeluarkan oleh ahli bedah atau ahli
radiologi.2
Prognosis
Angka mortalitas PAK adalah sebesar 5% yang meningkat menjadi 20% pada PAN.
Angka mortalitas pneumonia aspirasi yang tidak disertai komplikasi adalah sebesar 5%,
sedangkan pada aspirsai masif dengan atau tanpa disertai sindrom Mendelson mencapai 70%.
Angka mortalitas aspirasi pneumonia disertai empyema sebesar 20%.1,3
Pencegahan
Pada pasien yang memiliki disfungsi menelan untuk menghindari aspirasi asam
lambung, diperlukan teknik kompensasi untuk mengurangi aspirasi dengan diet lunak
dan takaran yang lebih sedikit
Posisikan kepala 45º dari bed tempat tidur pada pasien beresiko untuk terjadinya
aspirasi.
Pasang NGT pada pasien yang beresiko, contoh disfagia.
Puasa 6-8 jam sebelum operasi elektif agar perut kosong sebelum operasi
berlangsung.

DAFTAR PUSTAKA
1. Marik. E.P, 2001. Aspiration Pneumonitis and Aspiration Pneumonia. N Engl J Med, Vol 334, No. 9. Texas tech University Health Science Center: Massacussetts
2. Marlisa. 2011. Pneumonia Aspirasi. UPN Veteran. (http://www.scribe.com/, 8 Maret 2012)3. Chamberlain, NR. Clinical Syndromes of Pneumonia. 2002.
(http://www.kcom.edu/faculty/chamberlain/Website/lectures/syllabi3.htm, 8 Maret 2012)4. Bartlett, JG, Sexton, DJ, Thorner, AR, Aspiration Pneumonia In Adult. UpToDate For
Patients 2009 (http://www.uptodate.com/, 8 Maret 2012)5. O,connor, S. Aspiration pneumonia and pneumonitis. Australian Prescriber 2003.
(http://www.australianprescriber.com/, 8 Maret 2012)6. Swaminathan, A. Naderi S. Pneumonia aspiration. eMedicine 2008.
(http://www.patient.co.uk/, 9 Maret 2011)7. Swaminathan, A. Aspiration Pneumonia. eMedicine 2009.
(http://emedicine.medscape.com/article/, 8 Maret 2011)8. Dugdale, DC, Vyas, JM, Zieve D. Aspiration pneumonia. Medline Plus 2009.
(http://medlineplus.gov/, 8 Maret 2009)