Fix Css Copd+Asma Qq+Amz+Rafi
-
Upload
naia-renita -
Category
Documents
-
view
80 -
download
0
Transcript of Fix Css Copd+Asma Qq+Amz+Rafi

BAB I
PENYAKIT PARU OBSTRUKTIF KRONIS
1.1. Definisi
Penyakit paru obstruktif kronis (PPOK) adalah penyakit yang
dikarakteristikan dengan adanya Obstruksi aliran udara yang dikenal sebagai
Chronic Bronchitis atau Emphysema. Obstruksi aliran udara biasanya progresif
dan mungkin disertai dengan Hyperreactivity akiran udara dan digambarkan
sebagai Partially Reversible. ( American Thoracic Society ).
PPOK adalah penyakit yang dikarakteristikan sebagai keterbatasan
Airflow yang tidak sepenuhnya reversible. Keterebatasan aliran udara ini biasanya
progressive dan dihubungkan dengan respon inflamasi yang abnormal paru – paru
terhadap partikel berbahaya atau gas. ( Global Initiative for Chronic Obstructive
Lung Disease ).
1.2. Epidemiologi
- Paling sering/ paling utama terjadi pada perokok.
- Non-perokok:
o Wanita yang terlalu lama terpapar oleh polusi indoor sewaktu
memasak.
o Para pekerja yang dihubungkan dengan kadar tinggi partikel yang
dihirup.
- ± 14 juta orang di US:

o 12,5 juta memiliki bronchitis kronis.
o 1,65 juta partikel yang dihirup.
- Penyebab kematian ke-4 di US sebagian besar wanita.
- Persentase perokok pada populasi dewasa di US lebih dari 50% dropped,
kira-kira 25%nya meninggal pada usia 30 tahun.
- Survei th 2001: Di US, kira-kira 12.1 jt pasien menderita PPOK, 9juta
menderita bronkitis kronis, dan sisanya menderita emphysema, atau
kombinasi keduanya.
- The Asia Pacific CPOD Roundtable Group memperkirakan, jumlah
penderita PPOK sedang hingga berat di negara-negara Asia Pasifik
mencapai 56, 6 juta penderita dengan angka prevalensi 6,3 persen.
- Sementara itu, di Indonesia diperkirakan terdapat 4,8 juta penderita
dengan prevalensi 5,6 persen. Kejadian meningkat dengan makin
banyaknya jumlah perokok (90% penderita PPOK adalah smoker atau ex-
smoker)
1.3. Etiologi
1. Rokok : yang paling utama
2. Environmental Pollution
3. Genetic faktor.
4. Infection
Definisi MikroorganismeGroup A Mid exacerbation:
No risk factors for poor outcome
H. influenzaS. pneumoniaeM. catarrhalis

Chlamydia pneumoniaeViruses
Group B Moderate exacerbationwith risk factor(s) forpoor outcome
Group A plus, presence ofresistant organisms (β-lactamase producing, penicillin-resistant S.pneumoniae), Enterobacteriaceaae(K.pneumoniae, E.coli, Proteus, Enterobacter, etc)
Group C Severe exacerbation with risk factors forP.aeruginosa infection
Group B plus:P.aeruginosa
1.4. Faktor Resiko
1) Genetik
PPOK adalah polygenic disease dan contoh klasik interaksi antara gene-
environment. Terjadi deficiency alpha-1 antitrypsin. Gen yang mudah
terpengaruh PPOK meliputi chromosome 2q. Genetik yang berhubungan
dengan pathogenesis PPOK meliputi transforming growth factor beta 1 (TGF-
β1), microsomal epoxide hydrolase 1 (mEPHX1), dan tumor necrosis factor
alpha (TNFα).
2) Paparan partikel
o Tobacco smoke
Perokok aktif mempunyai prevalence abnormalitas symptom
respiratory dan fungsi paru, meningkatkan mortality rate PPOK
dibandingkan perokok pasif. Resiko untuk PPOK berhubungan
dengan usia saat mulai merokok, banyaknya merokok, dan seringnya
merokok. Perokok pasif juga dapat berhubungan dengan gejala

respiratory dan PPOK karena peningkatan total partikel dan gas yang
dihirup. Merokok selama kehamilan juga dapat beresiko terhadap
fetus, mempengaruhi pertumbuhan dan perkembangan paru in utero
dan juga system imun.
o Occupational dusts, organic, and inorganic
Exposure meliputi organic dan inorganic dust dan agen kimia dan
asap.
o Indoor air pollution from heating and cooking
kayu, kotoran hewan, sisa tanaman, dan batubara, biasanya dibakar
dalam api terbuka atau kurang berfungsinya kompor, berperan
terhadap tingginya level indoor air pollution. Tanda indoor air
pollution dari biomass cooking dan heating pada tempat tinggal yang
berventilasi buruk adalah factor resiko penting untuk PPOK.
o Outdoor air polution
Polusi udara yang tinggi dapat membahayakan individu untuk terkena
penyakit jantung atau paru-paru.
3) Pertumbuhan dan perkembangan paru-paru
Pertumbuhan paru berhubungan dengan proses yang terjadi selama
kehamilan, kelahiran dan exposure selama childhood.
4) Oxidative stress
Paru-paru secara terus menerus terexpose terhadap oxidant baik secara
endogen dari phagocyte dan type cell lain atau secara exogen dari polusi

udara atau cigarette smoke. Ketika terjadi ketidakseimbangan antara
oxidant dan antioxidant terjadi oxidative stress.
5) Gender
Gender dalam perkembangan PPOK unclear. Dahulu, dalam penelitian
memperlihatkan prevalence dan mortality PPOK lebih tinggi pada pria
dibanding wanita, namun seiring perkembangan prevalence antara pria dan
wanita sama. Pada beberapa penelitian menyatakan prevalence pada
wanita lebih tinggi dibanding pria.
6) Usia
7) Respiratory infections
Infeksi virus dan bakteri mungkin berkontribusi terhadap pathogenesis dan
progresi PPOK, dan koloni bakteri berhubungan dengan airflow limitation,
dan juga berperan terhadap exacerbation.
8) Socioeconomic status
Bukti resiko berkembangnya PPOK yang berhubungan dengan status
sosioekonomi masih unclear, walaupun berhubungan terhadap paparan
terhadap indoor dan outdoor air pollutants , keramaian, nutrisi yang buruk
atau factor lain yang berhubungan dengan status ekonomi yang rendah.
9) Nutrisi
Malnutrisi dapat mengurangi kemampuan otot respirasi ketika ekspirasi
dan inspirasi.

1.5. Klasifikasi
Spiometric Classification of COPD Severity Based of Post-Bronchodilator FEV1
StageStage I: Mild FEV1/FVC <0.70
FEV1 80 % predictedStage II: Moderate FEV1/FVC <0.70
50% FEV1 80% predictedStage III: Severe FEV1/FVC <0.70
30% FEV1 50% predictedStage IV: Very Severe FEV1/FVC <0.70
FEV1 < 30% predicted or FEV1 < 50% predicted plus chronic respiratory failure
- “ At risk for COPD” dahulu dikenal sebagai stage 0 (tahun 2001), yaitu
orang-orang dengan baruk kronik dan produktif, namun bukti yang ada belum
lengkap untuk mendiagnosisnya.
- Stage I: Gejala batuk kronik dan produktif mungkin ada tapi tidak selalu.
Pada stage ini, pasien mungkin belum sadar bahwa fungsi paru-parunya telah
menurun.
- Stage II: shortness of breath yang khas berkembang pada saat exertion dan
batuk dengan sputum juga kadang-kadang ada. Pada stage ini, pasien akan
mencari pertolongan medis karena gejala respirasi yang kronik atau
eksaserbasi penyakitnya. (stage pada kasus ini)
- Stage III: greater shortness of breath, penurunan kapasitas exercise, fatigue,
dan eksaserbasi berulang yang hampir selalu berefek pada quality of life dari
pasien.
- Stage IV: Respiratory failure didefinisikan sebagai penurunan tekanan
parsial arteri O2 (PaO2) yang kurang dari 8.0 kPa (60 mmhg), dengan atau

tanpa tekanan pasial arterial CO2 (PaCO2) yang lebih besar dari 6.7 kPa (50
mmhg) ketika bernapas pada sea level. Kegagalan respirasi ini mungkin juga
berefek pada jantung, seperti cor pulmonal (gagal jatung kanan) yang
memiliki gejala peningkatan JVP, dan pitting ankle edema. Pasien dengan
stage ini, memungkinkan untuk terdapatnya komplikasi, quality of life nya
pun sangat terganggu dan eksaserbasi mungkin mengancam kehidupannya.
1.6. Gambaran Klinis
1) Anamnesis
o Riwayat merokok atau bekas perokok dengan atau tanpa gejala
pernapasan
o Riwayat terpajan zat iritan yang bermakna di tempat kerja
o Riwayat penyakit emfisema pada keluarga
o Terdapat faktor predisposisi pada masa bayi/anak, mis berat badan lahir
rendah (BBLR), infeksi saluran napas berulang, lingkungan asap rokok
dan polusi udara
o Batuk berulang dengan atau tanpa dahak
o Sesak dengan atau tanpa bunyi mengi
2) Pemeriksaan fisis
PPOK dini umumnya tidak ada kelainan
- Inspeksi
o Pursed - lips breathing (mulut setengah terkatup mencucu)

o Barrel chest (diameter antero - posterior dan transversal
sebanding)
o Penggunaan otot bantu napas
o Hipertropi otot bantu napas
o Pelebaran sela iga
o Bila telah terjadi gagal jantung kanan terlihat denyut vena
jugularis di leher dan edema tungkai
o Penampilan pink puffer atau blue bloater
- Palpasi
Pada emfisema fremitus melemah, sela iga melebar
- Perkusi
Pada emfisema hipersonor dan batas jantung mengecil, letak diafragma
rendah, hepar terdorong ke bawah
- Auskultasi
* suara napas vesikuler normal, atau melemah
* terdapat ronki dan atau mengi pada waktu bernapas biasa atau pada
ekspirasi paks
* ekspirasi memanjang
* bunyi jantung terdengar jauh
Pursed - lips breathing
Adalah sikap seseorang yang bernapas dengan mulut mencucu dan ekspirasi
yang memanjang. Sikap ini terjadi sebagai mekanisme tubuh untuk

mengeluarkan retensi CO2 yang terjadi sebagai mekanisme tubuh untuk
mengeluarkan retensi CO2 yang terjadi pada gagal napas kronik
1.7. Tipe PPOK
1.7.1 Chronic Bronchitis
1.7.1.1 Definisi
Merupakan inflamasi yang terjadi pada bronkus dan ditandai dengan
hipersekresi mucus dan batuk kronis yang produktif selama 3 bulan atau lebih
pertahun.
1.7.1.2 Etiologi
1) Faktor lingkungan
- Merokok
- Pekerjaan

- Polusi udara
- Infeksi
2) Faktor host
- usia
- jenis kelamin
- penyakit paru yang sudah ada
1.7.1.3 Manifestasi klinis
- Mengik
- Nafas pendek
- Obstruksi saluran nafas.
1.7.1.4 Patogenesis

1.7.2 Emphysema
1.7.2.1 Definisi
Kondisi paru-paru yang dikarakteristikan dengan pembesaran abnormal
yang permanent dari acini (gas exchange airway) disertai dengan distruksi dinding
alveolar.

1.7.2.2 Insidensi
Penyebab ke 4 morbidity dan mortality di US
50% dari semua case kombinasi panacinar dan centriacinar emphysema
Terdapat hubungan antara cigarreta smoking dan emphysema, type severe
terjadi pada laki-laki dan perokok.
1.7.2.3 Etiologi
o Smoking
o Polusi udara
o Defisiensi α1-antitripsin (factor genetik)
1.7.2.4 Manifestasi klinis
Sesak saat aktivitas, batuk dengan sedikit sputum, pasien biasanya kurus,
hiperresonant pada saat perkusi.
1.7.2.5 Klasifikasi
Pembagian emphysema berdasarkan anatomis distribution:
1. Centriacinar (centrilobular)emphysema
Menyebabkan obstruction airflow yang significant
>95%dari kasus
yang terkena adalah bagian sentral atau proksimal acini, yang dibentuk
oleh respiratory bronhioles rusak , tapi distal alveoli tidak rusak.

Emphysematous dan normal airspaces berada di dalam acinus dan
lobule yang sama.
Lesi umumnya terdapat dan lebih parah pada upper lobes, terutama
apical segment
Emphysematous spaces mengandung sejumlah besar black pigment
Umumnya terdapat inflamasi disekitar brochi dan bronchioles
Terdapat banyak pada heavy smokers, sering berhubungan denagn
chronic bhronchitis.
2. Panacinar (panlobular) emphysema
Acini umumnya membesar dari respiratory bhronchioles sampai
alveoli.
Biasanya pada lower zone dan pada bagian batas anterior dari paru-par,
lebih parah pada bases
Tipe ini berhubungan dengan defisiensi alfa 1 antitripsin
3. Distal Acinar (paraseptal) emphysema
Bagian proximal dari acinus normal, tapi bagian distal lebih sering
terlibat.
Dikarakteristikan: multiple, continuos, pembesaran diameter airspaces
dari<5cm hingga>2 cm, terkadang berbentuk seperti cyst

4. Airspaces enlargement with fibrosis (irregular)
Acinus irregular
Biasanya terdapat scarring
Asimptomatik dan tanda-tanda yang significant
1.7.2.6 Patogenesis

Perbedaan emphysema dan chronic bronchitis
PredominantBronchitis
PredominantEmphysema
Age (yr) 40-45 50-75Dyspnea Mild ; late Severe; earlyCough Early ; copious sputum Late; scanty sputumInfection Common OccasionalRespiratory insufficiency Repeated TerminalCor pulmonale Common Rare; terminalAirway resistance Increased Normal or slightly
increasedElastic recoil Normal LowChest radiograph Prominent vessels ; large
heartHyperinflation; small heart
Appearance Blue bloater Pink puffer
Pink puffer : Gambaran yang khas pada emfisema, penderita kurus, kulit
kemerahan dan pernapasan pursed – lips breathin. Pasien yang over ventilasi dan
oksigenasi yang tetap baik.
Blue bloater : Gambaran khas pada bronkitis kronik, penderita gemuk sianosis,
terdapat edema tungkai dan ronki basah di basal paru, sianosis sentral dan perifer.
Pasien dengan chronic bronchitis lebih sering mempunyai riwayat recurrent
infection, jumlah purulen sputum banyak, hypercapnia, dan severe hypoxemia.

1.8. Diagnosis Banding
(Sumber: Pauwels, R et al. Global Strategy For The Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease (GOLD). Updated 2007)
1.9. Diagnosis
Sesak nafas/dyspnea,
Batuk kronis atau produksi sputum, dan/atau
Riwayat paparan terhadap faktor resiko terutama rokok.
Diagnosis dikonfirmasi dengan spirometri

(Sumber: Pauwels, R et al. Global Strategy For The Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease (GOLD). Updated 2007)
1) Inspeksi
Sianosis sentral
Keabnormalitasan dinding dada, seperti barrel chest shaped, relatively
horizontal ribs, dan protruding abdomen.
Hemi-diafragma mendatar
Peningkatan kecepatan respirasi dan menjadi lebih dangkal.
Pursed-lip breathing
Retraksi otot-otot pernafasan.
Edema pada tungkai bawah

2) Palpasi dan Perkusi
Seringkali kurang membantu dalam COPD
Deteksi apeks jantung akan sulit karena adanya hiperinflasi.
Penurunan letak liver.
3) Auskultasi
Penurunan suara pernafasan
Mengi
Crackles
Suara jantung paling terdengar pada xiphoid area.
4) Spirometri:
Forced Vital Capacity (FVC)
Forced Expiratory Volume dalam 1 detik (FEV1)
Hitung rasio FEV1 /FVC
5) Investigasi Tambahan
Chest X-ray
Tanda-tanda hyperinflation (diapragm yang mendatar pada lateral
chest film, dan peningkatan volume retrosternal air space),
hyperlucency of the lung.
Alpha-1 antitrypsin deficiency screening
Pada pasien Caucasian muda yang berkembang COPD (<45 tahun)
atau yang mempunyai riwayat keluarga COPD, dapat diperiksa
coexisting Alpha-1 antitrypsin deficiency.

1.10. Derajat Keparahan COPD
Tingkat Nilai FEV1 dan gejala0
berisikoMemiliki satu atau lebih gejala batuk kronis, produksi sputum, dan dispnea.Ada paparan terhadap faktor resiko (rokok, polusi), spirometri normal
Iringan
FEV1/FVC < 70%, FEV1 ≥ 80%, umumnya ada gejala batuk kronis dan produksi sputum, tapi tidak selalu. Pada tahap ini, pasien biasanya bahkan belum merasa bahwa paru-parunya bermasalah
IIsedang
FEV1/FVC < 70%; 50% < FEV1 < 80%, gejala biasanya mulai
progresif/memburuk, dengan nafas pendek-pendek.III
beratFEV1/FVC < 70%; 30% < FEV1 < 50%. Terjadi eksaserbasi berulang yang mulai mempengaruhi kualitas hidup pasien. Pada tahap ini pasien mulai mencari pengobatan karena mulai dirasakan sesak nafas atau serangan penyakit.
IVsangat berat
FEV1/FVC < 70%; FEV1 < 30% atau < 50% plus kegagalan respirasi kronis. Pasien bisa digolongkan masuk tahap IV jika walaupun FEV1 > 30%, tapi pasien mengalami kegagalan pernafasan atau gagal jantung kanan/cor pulmonale. Pada tahap ini, kualitas hidup sangat terganggu dan serangan mungkin mengancam jiwa.
1.11. Komplikasi
Bronkitis akut
Pneumonia
Pulmonary thromboembolism
Heart failure
Hipertensi pulmonal
Cor pulmonale

Gagal nafas kronis
Pneumotoraks spontan
1.12. Penatalaksanaan
1.12.1 Non Farmakologis
Menghentikan kebiasaan merokok
Rehabilitasi paru-paru secara komprehensif dengan OR dan latihan
pernafasan
Perbaikan nutrisi
1.12.2 Farmakologis
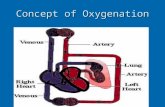
Terapi oksigen à pemberian > 15 jam/hari untuk pasien gagal nafas
kronis
Antikolinergik inhalasi à first line therapy, dosis harus cukup tinggi : 2
puff 4 – 6x/day; jika sulit, gunakan nebulizer 0.5 mg setiap 4-6 jam prn,
exp: ipratropium atau oxytropium bromide,
Simpatomimetik à second line therapy : terbutalin (400-500 μg, 4-6 jam),
salbutamol (100-200μg, 4-6 jam)
Kombinasi antikolinergik dan simpatomimetik à untuk meningkatkan
efektifitas (aminofilin IV 240 mg atau teofilin)
Corticosteroid:
Oral à Prednisone 0,5 mg/kg/hari selama 14 – 21 hari)
Inhalasi à 6 – 12 minggu

Antibiotik, indikasi:
Eksaserbasi akut
Bronkitis akut
Mencegah eksaserbasi akut dari bronkitis kronis (profilaktik)
trimetroprim-sulfametoksazol (160/800 mg setiap 12 jam),
amoxicillin/amoxicillin-clavulanate (500 mg setiap 8 jam), atau
doxycycline (100 mg setiap 12 jam) diberikan selama 7 – 10 hari.
α1 antitrypsin IV (60 mg/kgBB 1 x seminggu)
Operasi
Lung transplantation
Lung volume reduction surgery
Bullectomy
1.13. Pencegahan
Smoking cessation
Untuk high-risk patient à Vaksin influenza (tiap tahun) dan infeksi
pneumokokal (5-10 tahun)
1.14. Prognosis
Indikator: umur dan keparahan
Jika ada hipoksia dan cor pulmonale prognosis jelek
Dyspnea, obstruksi berat saluran nafas, FEV1 < 0.75 L (20%) angka
kematian meningkat, 50% Pasien berisiko meninggal dalam waktu 5 tahun

BAB II
EKSASERBASI PENYAKIT PARU OBSTRUKTIF KRONIS
2.1. Definisi
Suatu penyakit yang dikarakteristikkan dengan perubahan dyspnea, batuk,
dan atau sputum, kondisi memburuk dari keadaan normal dari hari ke hari
bervariasi, onset akut dan memerlukan pengobatan tambahan.
2.2. Etiologi
- Infeksi dari virus dan bakteri (60%-70%)
- Polusi udara
- Mikroorganisme penyebab:
Mild/moderate exacerbation : Streptococcus pneumonia,
Haemophilus influenza, clamydia pneumoniae, virus.
Severe exacerbation : Pseudomonas sp. , other gram-negative
(enteric bacilli)
2.3. Manifestasi Klinis
- Meningkatnya breathlessness (dengan atau tanpa batuk)
- Perubahan warna dan penebalan sputum
- Wheezing
- Chest tightness
- fever

2.4. Diagnosa dan penilaian keparahan
2.4.1 Medical history
- Main : meningkatnya breathlessness, wheezing, chest tightness,
peningkatan sputum dan batuk, perubahan warna sputum dan demam.
- Non specific : tachycardia, tacypnea, malaise, insomnia, sleepness,
fatigue, depression, dan confusion.
2.4.2 Assessment of severity
- Spirometry
- Pulse oximetry dan atrial blood gas measurement
- Laborator test : CBC polycythemia (Hct > 55%), Sputum culture

BAB III
ASMA BRONKIAL
3.1. Definisi
Asma adalah suatu keadaan yang ditandai dengan adanya penyempitan
saluran pernapasan, berhubungan dengan adanya kontraksi dari otot polos dari
dinding saluran napas.
3.2. Epidemiologi
Angka kejadian asma di dunia mencapai 300 juta orang . Di Indonesia
penderita asma melonjak dari sebesar 4,2% menjadi 5,4% setelah dilakukan
penelitian pada tahun 2005 pada anak sekolah usia 13-14 tahun. Bahkan selama
20 tahun terakhir, angka kematian asma ini cenderung meningkat , diperkirakan
akan meningkat sebesar 20 persen hingga 10 tahun mendatang.
3.3. Etiologi dan Faktor resiko
Penyebab dari asma adalah karena terjadinya hiperresponsif pada saluran
pernapasan. Adapun faktor yang mempengaruhi resiko asma adalah adanya faktor
yang menyebabkan perkembangan asma, faktor yang menjadi trigger gejala asma
ataupun kedua faktor tersebut.
Faktor resiko asma adalah sebagai berikut :
a. Host factor
- genetik

- obesitas
- jenis kelamin
b. Enviromental factor
- Allergen
- Infeksi
- Occupational sensitizers
- Asap rokok
- Polusi udara
- Diet
3.4. Klasifikasi
Berdasarkan seringnya gejala asma, gejala malam, serta nilai fungsi paru,
beratnya asma dibagi menjadi empat tingkat mulai dari yang paling ringan sampai
yang paling berat, seperti digambarkan pada tabel berikut :
Intermittent
- gejala muncul kurang dari 1 kali dalam seminggu
- eksaserbasi hanya sebentar
- nocturnal symptoms tidak lebih dari 2 kali dalam satu bulan
- FEV1 atau PEF ≥ 80% prediksi
- Variabilitas PEF atau FEV1 < 20%
Mild persistent
- Gejala muncul lebih dari 1 kali dalam seminggu, tetapi kurang dari 1 kali
perhari

- eksaserbasi dapat mengganggu aktifitas dan tidur
- nocturnal symptoms lebih dari dua kali sebulan
- FEV1 atau PEF ≥ 80% prediksi
- Variabilitas PEF atau FEV1 < 20-30%
Moderate persistent
- gejala muncul setiap hari
- eksaserbasi mengganggu aktifitas dan tidur
- nocturnal symptoms lebih dari satu kali dalam seminggu
- FEV1 atau PEF 60-80% prediksi
- Variabilitas PEF atau FEV1 >30%
Severe persistent
- gejala muncul setiap hari
- eksaserbasi lebih sering
- nocturnal symptoms sering
- aktifitas fisik terbatas
- FEV1 atau PEF ≤60% prediksi
- Variabilitas PEF atau FEV1 >30%
3.5. Patogenesis
Asma merupakan gangguan inflamasi pada saluran pernafasan yang
melibatkan beberapa sel-sel inflamasi dan berbagai mediator yang menyebabkan
perubahan-perubahan karakteristik patofisiologi. Pola inflamasinya berkaitan erat
dengan hiperesponsif saluran udara dan gejala-gejala asma.

3.6. Diagnosis Banding
Pada anak-anak usia 5 tahun dan di bawahnya
Older children and adults
Elderly
- COPD
- Asma kardiale

3.7. Diagnosis klinis
Asthma dapat didiagnosis dengan mengetahui symptoms dan medical
history pasien. Kita harus mencurigai asma jika terdapat tanda dan gejala sebagai
berikut :
a. frekuensi terjadinya wheezing – lebih dari satu kali dalam sebulan
b. aktifitas yang memicu terjadinya batuk atau wheezing
c. batuk pada malam hari tanpa adanya infeksi virus
d. gejala menetap setelah usia 3 tahun
e. gejala muncul atau memburuk saat:
- binatang berbulu
- aerosol chemicals
- perubahan temperature
- tungau debu rumah
- obat (aspirin, beta blockers)
- olahraga atau aktifitas
- serbuk sari
- infeksi pernapasan karena virus
- asap
- emosi yang berlebihan
f. gejala membaik saat diberikan obat asma

3.8. Penatalaksanaan
3.8.1 Step 1 Mild Intermittent
Long-Term Control à tidak membutuhkan obat harian
Quick Relief: Short acting bronchodilator: inhaled β2 agonists (ex: salbutamol tab
3-4 X 0,05-0,1 mg/kg BB, adrenalin 0,2-0,5 cc dalam larutan 1 : 1.000 injeksi
subcutan) à untuk menghilangkan gejala
Edukasi:
Tentang asma
Tentang penggunaan inhaler
Tentang pola pengobatan
3.8.2 Step 2 Mild Persistent
Long-Term Control:
Anti-inflamasi à inhaled corticosteroid/ cromolyn/ nedocromil
Alternatif à theophyline (16-20 mg/kg BB/hari oral atau IV)
Quick relief: Step 1 action plus: short-acting inhaled β2 agonists dalam sehari
Educationà Step 1 action plus:
Teach self-monitoring
Group education
Review & update self-management plan

3.8.3 Step 3 Moderate Persistent
Long-Term Control:
Pengobatan harian:
Inhaled corticosteroid (medium dose); atau
Inhaled corticosteroid (low-medium dose) & long-acting
bronchodilator
Jika dibutuhkan:
Inhaled corticosteroid (medium – high dose) dan long acting
bronchodilator
Quick Relief & education: sama dengan step 2
3.8.4 Step 4 Severe Persistent
Long-Term Control:
Daily medication:
Inhaled corticosteroid (high dose); dan
Long acting bronchodilator; dan
Corticosteroid tablet/syrup (1-2 mg/kg/hari, umumnya tidak > 60
mg/hari
Quick Relief & education: sama dengan step 2

BAB IV
PERBEDAAN PENYAKIT PARU OBSTRUKTIF KRONIS DENGAN ASMA BRONKIAL
4.1. Perbedaan PPOK dan ASMA
PPOK ASMA
Umur mulai penyakit
Dekade ke 6 paling cepat awal 40 variasi
Peran merokok
Sangat berperan Kurang berperan, dapat memperberat.
Reversibiliti obstruksi
Obstruksi kronik dan menetap Obstruksi episodik
Perjalanan penyakit
Progresif lambat Episodik
Riwayat alergi Jarang Sering
Kapasti difusi menurun normal
Hipoksemia Kronis Jarang Spirometri Dapat membaik dengan bronchodilator Perbaikan nyata dengan
bronchodilator
4.2. Perbedaan patogenesis asma dan PPOK