tb paru
-
Upload
timi-mustika -
Category
Documents
-
view
213 -
download
1
Transcript of tb paru

BAB 1
PENDAHULUAN
1.1 Latar Belakang
Penyakit tuberkulosis (TB) paru masih merupakan masalah utama kesehatan
yang dapat menimbulkan kesakitan (morbiditas) dan kematian (mortalitas)
(Aditama & Chairil, 2002). Diperkirakan sekitar sepertiga penduduk dunia telah
terinfeksi oleh Mycobacterium tuberculosis. Pada tahun 1995, diperkirakan ada
9 juta pasien TB baru dan 3 juta kematian akibat TB di seluruh dunia (Depkes
RI, 2006).
Angka kejadian TB di Indonesia menempati urutan ketiga terbanyak di
dunia setelah India dan Cina. Diperkirakan setiap tahun terdapat 528.000 kasus
TB baru dengan kematian sekitar 91.000 orang. Prevalensi TB di Indonesia
pada tahun 2009 adalah 100 per 100.000 penduduk dan TB terjadi pada lebih
dari 70% usia produktif (15-50 tahun) (WHO, 2010).
Strategi penanganan TB berdasarkan World Health Organization (WHO)
tahun 1990 dan International Union Against Tuberkulosa and Lung Diseases
(IUATLD) yang dikenal sebagai strategi Directly observed Treatment Short-
course (DOTS) secara ekonomis paling efektif (cost-efective), strategi ini juga
berlaku di Indonesia. Pengobatan TB paru menurut strategi DOTS diberikan
selama 6-8 bulan dengan menggunakan paduan beberapa obat atau diberikan
dalam bentuk kombinasi dengan jumlah yang tepat dan teratur, supaya semua
kuman dapat dibunuh. Obat-obat yang dipergunakan sebagai obat anti
tuberkulosis (OAT) yaitu : Isoniazid (INH), Rifampisin (R), Pirazinamid (Z),
1

2
Streptomisin (S) dan Etambutol (E). Efek samping OAT yang dapat timbul
antara lain tidak ada nafsu makan, mual, sakit perut, nyeri sendi, kesemutan
sampai rasa terbakar di kaki, gatal dan kemerahan kulit, ikterus, tuli hingga
gangguan fungsi hati (hepatotoksik) dari yang ringan sampai berat berupa
nekrosis jaringan hati. Obat anti tuberkulosis yang sering hepatotoksik adalah
INH, Rifampisin dan Pirazinamid. Hepatotoksitas mengakibatkan peningkatan
kadar transaminase darah (SGPT/SGOT) sampai pada hepatitis fulminan, akibat
pemakaian INH dan/ Rifampisin (Depkes RI, 2006; Arsyad, 1996; Sudoyo,
2007).
Pembahasan lebih lanjut mengenai TB paru akan dibahas pada referat ini.
1.2 Tujuan
Tujuan dari penulisan referat ini adalah untuk mengetahui definisi, etiologi,
patofisiologi, manifestasi klinik, diagnosis, dan penatalaksanaan TB paru.

3
BAB 2
TINJAUAN PUSTAKA
2.1 Definisi
Penyakit tuberkulosis adalah penyakit menular yang disebabkan oleh
Mycobacterium tuberculosis. Sebagian besar kuman Mycobacterium
tuberculosis menyerang paru, tetapi dapat juga menyerang organ tubuh lainnya.
Penyakit ini merupakan infeksi bakteri kronik yang ditandai oleh pembentukan
granuloma pada jaringan yang terinfeksi dan reaksi hipersensitivitas yang
diperantarai sel (cell mediated hypersensitivity). Penyakit tuberkulosis yang
aktif bisa menjadi kronis dan berakhir dengan kematian apabila tidak dilakukan
pengobatan yang efektif (Daniel, 1999).
Klasifikasi penyakit tuberkulosis berdasarkan organ tubuh yang diserang
kuman Mycobacterium tuberculosis terdiri dari tuberkulosis paru dan
tuberkulosis ekstra paru. Tuberkulosis paru adalah tuberkulosis yang
menyerang jaringan paru, tidak termasuk pleura (selaput paru). Sedangkan
tuberkulosis ekstra paru adalah tuberkulosis yang menyerang organ tubuh lain
selain paru misalnya, pleura, selaput otak, selaput jantung (perikardium),
kelenjar limfe, tulang, persendian, kulit, usus, ginjal, saluran kencing, alat
kelamin, dan lain-lain (Depkes RI, 2006).
2.2 Kuman tuberkulosis
Mycobacterium tuberculosis adalah bakteri batang tipis lurus berukuran
sekitar 0,4 x 3 µm (Brooks,et al 2004).

4
(Daniel, 1999)Gambar 2.1
Mycobacterium tuberculosis pada pewarnaan tahan asam
Gambar di atas adalah Mycobacterium tuberculosis yang dilihat dengan
pewarnaan tahan asam dan berwarna merah. Sebagian besar bakteri ini terdiri
atas asam lemak (lipid), peptidoglikan dan arabinoman. Lipid inilah yang
menyebabkan kuman mempunyai sifat khusus yaitu tahan terhadap asam pada
pewarnaan sehingga disebut pula sebagai Bakteri Tahan Asam (BTA) (Daniel,
1999).
Di dalam jaringan Mycobacterium tuberculosis hidup sebagai parasit
intraseluler yakni dalam sitoplasma makrofag. Sifat lain bakteri ini adalah
aerob, sehingga bagian apikal merupakan tempat predileksi penyakit
tuberkulosis (Bahar, 2007).
2.3 Cara penularan
Sumber penularan adalah melalui pasien tuberkulosis paru BTA (+).
Pada waktu batuk atau bersin, pasien menyebarkan kuman ke udara dalam
bentuk droplet (percikan dahak). Kuman yang berada di dalam droplet dapat
bertahan di udara pada suhu kamar selama beberapa jam dan dapat menginfeksi
individu lain bila terhirup ke dalam saluran nafas. Kuman tuberkulosis yang
masuk ke dalam tubuh manusia melalui pernafasan dapat menyebar dari paru

5
ke bagian tubuh lainnya melalui sistem peredaran darah, sistem saluran limfe,
saluran pernafasan, atau penyebaran langsung ke bagian-bagian tubuh lainnya
(Depkes RI, 2006).
2.4 Risiko penularan
Risiko penularan tiap tahun (Annual Risk of Tuberculosis Infection =
ARTI) di Indonesia dianggap cukup tinggi dan bervariasi antara 1-3 %. Pada
daerah dengan ARTI sebesar 1% mempunyai arti bahwa pada tiap tahunnya
diantara 1000 penduduk, 10 orang akan terinfeksi. Sebagian besar orang yang
terinfeksi tidak akan menderita tuberkulosis, hanya sekitar 10% dari yang
terinfeksi yang akan menjadi penderita tuberkulosis (Depkes RI, 2006).
2.5 Patogenesis tuberkulosis
2.5.1 Infeksi primer
Infeksi primer terjadi saat seseorang terpapar pertama kali dengan kuman
tuberkulosis. Droplet yang terhirup sangat kecil ukurannya, sehingga dapat
melewati sistem pertahanan mukosilier bronkus dan terus berjalan sampai ke
alveolus dan menetap di sana. Infeksi dimulai saat kuman tuberkulosis berhasil
berkembang biak dengan cara membelah diri di paru yang mengakibatkan
radang dalam paru. Saluran limfe akan membawa kuman ke kelenjar limfe di
sekitar hilus paru, dan ini disebut kompleks primer. Waktu terjadinya infeksi
sampai pembentukan kompleks primer adalah 4-6 minggu. Adanya infeksi
dapat dibuktikan dengan terjadi perubahan reaksi tuberkulin dari negatif
menjadi positif. Kelanjutan setelah infeksi primer tergantung kuman yang
masuk dan besarnya respon daya tahan tubuh (imunitas seluler). Pada
umumnya respon daya tahan tubuh tersebut dapat menghentikan perkembangan

6
kuman tuberkulosis. Meskipun demikian, ada beberapa kuman menetap
sebagai kuman persisten atau dormant (tidur). Kadang-kadang daya tahan
tubuh tidak mampu menghentikan perkembangan kuman. Akibatnya dalam
beberapa bulan yang bersangkutan akan menjadi pasien tuberkulosis. Masa
inkubasi mulai dari seseorang terinfeksi sampai menjadi sakit, membutuhkan
waktu sekitar 6 bulan (Depkes RI, 2006).
2.5.2 Tuberkulosis pasca primer (post primary tuberculosis)
Tuberkulosis pasca primer biasanya terjadi setelah beberapa bulan atau
tahun sesudah infeksi primer, misalnya karena daya tahan tubuh menurun
akibat terinfeksi HIV atau status gizi yang buruk. Ciri khas dari tuberkulosis
pasca primer adalah kerusakan paru yang luas dengan terjadinya kavitas
atau efusi pleura (Depkes RI, 2006).
2.6 Diagnosis tuberkulosis
Diagnosis TB paru ditegakkan berdasarkan diagnosis klinis, dilanjutkan
dengan pemeriksaan fisik, pemeriksaan laboratorium dan pemeriksaan
radiologis.
2.6.1 Diagnosis klinis
Diagnosis klinis adalah diagnosis yang ditegakkan berdasarkan ada atau
tidaknya gejala pada pasien. Pada pasien TB paru gejala klinis utama adalah
batuk terus menerus dan berdahak selama 3 minggu atau lebih. Gejala
tambahan yang mungkin menyertai adalah batuk darah, sesak nafas dan rasa
nyeri dada, badan lemah, nafsu makan menurun, berat badan turun, rasa
kurang enak badan (malaise), berkeringat malam walaupun tanpa kegiatan dan
demam/meriang lebih dari sebulan (Depkes RI, 2006).

7
2.6.2 Pemeriksaan fisik
Pemeriksaan pertama pada keadaan umum pasien mungkin ditemukan
konjungtiva mata atau kulit yang pucat karena anemia, suhu demam
(subfebris), badan kurus atau berat badan menurun. Pada pemeriksaan fisik
pasien sering tidak menunjukkan suatu kelainan terutama pada kasus-kasus dini
atau yang sudah terinfiltrasi secara asimtomatik. Pada TB paru lanjut dengan
fibrosis yang luas sering ditemukan atrofi dan retraksi otot-otot interkostal. Bila
TB mengenai pleura, sering terbentuk efusi pleura sehingga paru yang sakit
akan terlihat tertinggal dalam pernapasan, perkusi memberikan suara pekak,
auskultasi memberikan suara yang lemah sampai tidak terdengar sama sekali.
Dalam penampilan klinis TB sering asimtomatik dan penyakit baru dicurigai
dengan didapatkannya kelainan radiologis dada pada pemeriksaan rutin atau uji
tuberkulin yang positif (Bahar, 2007).
2.6.3 Pemeriksaan radiologis
Pada saat ini pemeriksaan radiologis dada merupakan cara yang praktis
untuk menemukan lesi TB. Dalam beberapa hal pemeriksaan ini lebih
memberikan keuntungan, seperti pada kasus TB anak-anak dan TB milier yang
pada pemeriksaan sputumnya hampir selalu negatif. Lokasi lesi TB umumnya
di daerah apex paru tetapi dapat juga mengenai lobus bawah atau daerah hilus
menyerupai tumor paru. Pada awal penyakit saat lesi masih menyerupai sarang-
sarang pneumonia, gambaran radiologinya berupa bercak-bercak seperti awan
dan dengan batas-batas yang tidak tegas. Bila lesi sudah diliputi jaringan ikat
maka bayangan terlihat berupa bulatan dengan batas yang tegas dan disebut
tuberkuloma (Depkes RI, 2006).

8
Pada kalsifikasi bayangannya tampak sebagai bercak-bercak padat
dengan densitas tinggi. Pada atelektasis terlihat seperti fibrosis yang luas
dengan penciutan yang dapat terjadi pada sebagian atau satu lobus maupun
pada satu bagian paru. Gambaran tuberkulosa milier terlihat berupa bercak-
bercak halus yang umumnya tersebar merata pada seluruh lapangan paru.
Pada TB yang sudah lanjut, foto dada sering didapatkan bermacam-macam
bayangan sekaligus seperti infiltrat, garis-garis fibrotik, kalsifikasi, kavitas
maupun atelektasis dan emfisema (Bahar, 2007).
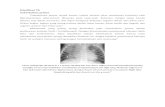
Sebagaimana gambar TB paru yang sudah lanjut pada foto
rontgen dada di bawah ini :
(Bahar, 2007)Gambar 2.2
Tuberkulosis Yang Sudah Lanjut Pada Foto Rontgen Dada
2.6.4 Pemeriksaan bakteriologis
a. Sputum
Tuberkulosis paru pada orang dewasa dapat ditegakkan dengan
ditemukannya BTA positif pada pemeriksaan dahak secara mikroskopis. Hasil
pemeriksaan dinyatakan positif apabila sedikitnya dua dari tiga pemeriksaan
dahak SPS (Sewaktu-Pagi-Sewaktu) BTA hasilnya positif (Depkes RI, 2006).
Hasil BTA + + + + + -

9
Bila hanya 1 spesimen yang positif perlu diadakan pemeriksaan lebih lanjut
yaitu foto rontgen dada atau pemeriksaan spesimen SPS diulang. 1). Kalau
hasil rontgen mendukung tuberkulosis, maka penderita didiagnosis sebagai
penderita TB BTA positif. 2). Kalau hasil rontgen tidak mendukung TB, maka
pemeriksaan dahak SPS diulangi.
Bila ketiga spesimen dahak negatif, diberikan antibiotik spektrum luas
(misalnya, Kotrimoksasol atau Amoksisilin) selama 1-2 minggu. Bila tidak ada
perubahan, namun gejala klinis mencurigakan TB, ulangi pemeriksaan dahak
SPS. 1). Kalau hasil SPS positif, didiagnosis sebagai penderita tuberkulosis
BTA positif. 2). Kalau hasil SPS tetap negatif, lakukan pemeriksaan foto
rontgen dada, untuk mendukung diagnosis TB.
a. Bila hasil rontgen mendukung TB, didiagnosis sebagai penderita TB BTA
negatif rontgen positif
b. Bila hasil rontgen tidak mendukung TB, penderita tersebut bukan TB.
Diagnosis TB paru sesuai alur yang dibuat oleh Depkes RI (2006),
sebagaimana bisa dilihat di bawah ini :
Tersangka Penderita TB (suspek TB)
Hasil BTA + + + + + -

10
Hasil BTA+ + ++ + -
Hasil BTA+ - -
Hasil BTA- - -
Periksa Rontgen Dada
Beri Antibiotik Spektrum Luas
Hasil Mendukung
TB
Hasil Tidak Mendukung
TB
Tidak Ada Perbaikan
Ada Perbaikan
Ulangi Periksa Dahak SPS
Hasil BTA + + + + + -
Hasil BTA- - -
Periksa Rontgen Dada
Hasil Mendukun
g TB
Hasil Rontgen Negatif
Bukan TBC,
Penyakit Lain
TB BTA Negatif Rontgen Positif
Penderita Tuberkulosis BTA Positif
Gambar 2.3Alur Diagnosis TB paru
Periksa Dahak Sewaktu, Pagi,
Sewaktu (SPS)

11
Berdasarkan diagnosis di atas WHO pada tahun 1991 memberikan kriteria
pada pasien TB paru menjadi : a). Pasien dengan sputum BTA positif adalah
pasien yang pada pemeriksaan sputumnya secara mikroskopis ditemukan BTA,
sekurang kurangnya pada 2 kali pemeriksaan/1 sediaan sputumnya positif
disertai kelainan radiologis yang sesuai dengan gambaran TB aktif /1 sediaan
sputumnya positif disertai biakan yang positif. b). Pasien dengan sputum BTA
negatif adalah pasien yang pada pemeriksaan sputumnya secara mikroskopis
tidak ditemukan BTA sama sekali, tetapi pada biakannya positif (Bahar, 2007).
b. Darah
Pada saat TB baru mulai (aktif) akan didapatkan jumlah leukosit yang
sedikit meninggi dengan pergeseran hitung jenis ke kiri. Jumlah limfosit masih
di bawah normal. Laju endap darah (LED) mulai meningkat. Bila penyakit
mulai sembuh, jumlah leukosit kembali ke normal dan jumlah limfosit masih
tinggi, LED mulai turun ke arah normal lagi. Hasil pemeriksaan darah lain juga
didapatkan: anemia ringan dengan gambaran normokrom normositer, gama
globulin meningkat, dan kadar natrium darah menurun (Depkes RI, 2006).
c. Tes Tuberkulin
Pemeriksaan ini masih banyak dipakai untuk membantu menegakkan
diagnosis TB terutama pada anak-anak (balita). Sedangkan pada dewasa tes
tuberkulin hanya untuk menyatakan apakah seorang individu sedang atau
pernah mengalami infeksi Mycobacterium tuberculosis atau Mycobacterium
patogen lainnya (Depkes RI, 2006).
Tes tuberkulin dilakukan dengan cara menyuntikkan 0,1 cc tuberkulin P.P.D
(Purified Protein Derivative) secara intrakutan. Dasar tes tuberkulin ini adalah

12
reaksi alergi tipe lambat. Setelah 48-72 jam tuberkulin disuntikkan, akan timbul
reaksi berupa indurasi kemerahan yang terdiri dari infiltrat limfosit yakni reaksi
persenyawaan antara antibodi seluler dan antigen tuberkulin. Cara penyuntikan
tes tuberkulin dapat dilihat pada gambar di bawah ini (Bahar, 2007):
(Bahar, 2007)Gambar 2.4
Penyuntikan Tes Tuberkulin
Berdasarkan indurasinya maka hasil tes mantoux dibagi dalam (Bahar,
2007): a). Indurasi 0-5 mm (diameternya) : Mantoux negatif = golongan no
sensitivity. Di sini peran antibodi humoral paling menonjol. b). Indurasi 6-9
mm : Hasil meragukan = golongan normal sensitivity. Di sini peran antibodi
humoral masih menonjol. c). Indurasi 10-15 mm : Mantoux positif = golongan
low grade sensitivity. Di sini peran kedua antibodi seimbang. d). Indurasi > 15
mm : Mantoux positif kuat = golongan hypersensitivity. Di sini peran antibodi
seluler paling menonjol.
Biasanya hampir seluruh penderita TB paru memberikan reaksi mantoux
yang positif (99,8%). Kelemahan tes ini adalah adanya positif palsu yakni pada
pemberian BCG atau terinfeksi dengan Mycobacterium lain, negatif palsu pada
pasien yang baru 2-10 minggu terpajan tuberkulosis, anergi, penyakit sistemik
serta (Sarkoidosis, LE), penyakit eksantematous dengan panas yang akut
(morbili, cacar air, poliomielitis), reaksi hipersensitivitas menurun pada

13
penyakit hodgkin, pemberian obat imunosupresi, usia tua, malnutrisi, uremia,
dan penyakit keganasan. Untuk pasien dengan HIV positif, tes mantoux ± 5
mm, dinilai positif (Bahar, 2007).
2.7 Komplikasi tuberkulosis
Tuberkulosis paru bila tidak ditangani dengan benar akan menimbulkan
komplikasi. Komplikasi dini antara lain dapat timbul pleuritis, efusi pleura,
empiema, laringitis, usus Poncet’s arthropathy. Sedangkan komplikasi lanjut
dapat menyebabkan obstruksi jalan nafas, kerusakan parenkim paru, kor
pulmonal, amiloidosis, karsinoma paru, dan sindrom gagal napas (sering terjadi
pada TB milier dan kavitas TB) (Bahar, 2007).
2.8 Tipe penderita tuberkulosis
Tipe penderita tuberkulosis berdasarkan riwayat pengobatan sebelumnya,
yaitu :
a. Kasus baru
Kasus baru adalah pasien yang belum pernah diobati dengan OAT atau
sudah pernah mengkonsumsi OAT kurang dari satu bulan (30 dosis harian).
b. Kambuh (relaps)
Kambuh (relaps) adalah pasien tuberkulosis yang sebelumnya pernah
mendapat pengobatan tuberkulosa dan telah dinyatakan sembuh, kemudian
kembali lagi berobat dengan pemeriksaan dahak BTA positif.
c. Pindahan (transfer in)
Pindahan (transfer in) adalah pasien yang sedang mendapat pengobatan di
suatu kabupaten lain dan kemudian pindah berobat ke kabupaten ini. Penderita
pindahan tersebut harus membawa surat rujukan / pindah (form TB. 09).

14
d. Setelah lalai (pengobatan setelah default / drop out)
Setelah lalai (pengobatan setelah default / drop out) adalah pasien yang
sudah berobat paling kurang 1 bulan, dan berhenti 2 bulan atau lebih, kemudian
datang kembali berobat. Umumnya penderita tersebut kembali dengan hasil
pemeriksaan dahak BTA positif.
e. Gagal
Gagal adalah pasien BTA positif yang masih tetap positif atau kembali
menjadi positif pada akhir bulan kelima (satu bulan sebelum akhir pengobatan)
atau pada akhir pengobatan. Atau penderita dengan hasil BTA negatif rontgen
positif pada akhir bulan kedua pengobatan.
f. Kasus kronis
Kasus kronis adalah pasien dengan hasil pemeriksaan masih BTA positif
setelah selesai pengobatan ulang kategori II dengan pengawasan yang baik.
g. Tuberkulosis resistensi ganda
Tuberkulosis resistensi ganda adalah tuberkulosis yang menunjukkan
resistensi terhadap Rifampisin dan INH dengan/tanpa OAT lainnya (Depkes
RI, 2006).
2.9 Pengobatan Tuberkulosis Paru
2.9.1 Prinsip pengobatan
Terdapat 2 macam aktifitas/sifat obat terhadap TB yaitu aktivitas
bakterisid di mana obat bersifat membunuh kuman–kuman yang sedang tumbuh
(metabolismenya masih aktif) dan aktivitas sterilisasi, obat bersifat membunuh
kuman-kuman yang pertumbuhannya lambat (metabolismenya kurang aktif).
Aktivitas bakterisid biasanya diukur dari kecepatan obat tersebut

15
membunuh/melenyapkan kuman sehingga pada pembiakan akan didapatkan
hasil yang negatif (2 bulan dari permulaan pengobatan). Aktivitas sterilisasi
diukur dari angka kekambuhan setelah pengobatan dihentikan. Hampir semua
OAT mempunyai sifat bakterisid kecuali Etambutol dan Tiasetazon yang hanya
bersifat bakteriostatik dan masih berperan untuk mencegah resistensi kuman
terhadap obat. Rifampisin dan Pirazinamid mempunyai aktivitas sterilisasi yang
baik, sedangkan INH dan Streptomisin menempati urutan lebih bawah (Bahar &
Amin, 2007).
2.9.2 Kemoterapi TB
Program nasional pemberantasan TB di Indonesia sudah dilaksanakan
sejak tahun 1950-an. Ada 6 macam obat esensial yang telah dipakai yaitu
Isoniazid (H), Para Amino Salisilik Asid (PAS), Streptomisin (S), Etambutol
(E), Rifampisin (R) dan Pirazinamid (Z). Sejak tahun 1994 program pengobatan
TB di Indonesia telah mengacu pada program Directly observed Treatment
Short-course (DOTS) yang didasarkan pada rekomendasi WHO, strategi ini
memasukkan pendidikan kesehatan, penyediaan OAT gratis dan pencarian
secara aktif kasus TB. Pengobatan ini memiliki 2 prinsip dasar : Pertama, terapi
yang berhasil memerlukan minimal 2 macam obat yang basilnya peka terhadap
obat tersebut dan salah satu daripadanya harus bakterisidik. Obat anti
tuberkulosis mempunyai kemampuan yang berbeda dalam mencegah terjadinya
resistensi terhadap obat lainnya. Obat H dan R merupakan obat yang paling
efektif, E dan S dengan kemampuan mencegah, sedangkan Z mempunyai
efektifitas terkecil. Kedua, penyembuhan penyakit membutuhkan pengobatan

16
yang baik setelah perbaikan gejala klinisnya, perpanjangan lama pengobatan
diperlukan untuk mengeleminasi basil yang persisten (Bahar & Amin, 2007).
Regimen pada pengobatan sekitar tahun 1950-1960 memerlukan waktu 18-
24 bulan untuk jaminan menjadi sembuh. Dengan metode DOTS pengobatan
TB diberikan dalam bentuk kombinasi dari berbagai jenis OAT, dalam jumlah
yang cukup dan dosis tepat selama 6-8 bulan, supaya semua kuman dapat
dibunuh. Pengobatan diberikan dalam 2 tahap, tahap intensif dan tahap lanjutan.
Pada tahap intensif penderita mendapat obat baru setiap hari dan diawasi
langsung untuk mencegah terjadinya kekebalan terhadap semua jenis OAT
terutama Rifampisin. Bila pengobatan tahap intensif tersebut diberikan secara
tepat, biasanya penderita menular menjadi tidak menular dalam kurun waktu 2
minggu. Sebagian besar penderita tuberkulosis BTA positif menjadi BTA
negatif pada akhir pengobatan intensif. Pengawasan ketat dalam tahap ini sangat
penting untuk mencegah terjadinya kekebalan obat. Pada tahap lanjutan
penderita mendapat jenis obat lebih sedikit tetapi dalam jangka waktu yang
lebih lama. Tahap ini bertujuan untuk membunuh kuman persisten (dormant)
sehingga dapat mencegah terjadinya kekambuhan (Bahar & Amin, 2007;
Depkes RI, 2006).
2.9.3 Obat Anti Tuberkulosis (OAT)
Obat-obat TB dapat diklasifikasikan menjadi 2 jenis regimen, yaitu obat
lapis pertama dan obat lapis kedua. Kedua lapisan obat ini diarahkan ke
penghentian pertumbuhan basil, pengurangan basil dormant dan pencegahan
resistensi. Obat-obatan lapis pertama terdiri dari Isoniazid, Rifampisin,
Pirazinamid, Etambutol dan Streptomisin. Obat-obatan lapis dua mencakup

17
Rifabutin, Ethionamid, Cycloserine, Para-Amino Salicylic acid, Clofazimine,
Aminoglycosides di luar Streptomycin dan Quinolones. Obat lapis kedua ini
dicadangkan untuk pengobatan kasus-kasus multi drug resistance. Obat
tuberkulosis yang aman diberikan pada perempuan hamil adalah Isoniazid,
Rifampisin, dan Etambutol (Bahar & Amin, 2007).
Jenis OAT lapis pertama dan sifatnya dapat dilihat pada tabel di bawah ini:
Tabel 2.1 Jenis dan Sifat OATJenis OAT Sifat KeteranganIsoniazid
(H)Bakterisid
terkuatObat ini sangat efektif terhadap kuman dalam keadaan metabolik aktif, yaitu kuman yang sedang berkembang. Mekanisme kerjanya adalah menghambat cell-wall biosynthesis pathway
Rifampisin (R)
bakterisid Rifampisin dapat membunuh kuman semi-dormant (persistent) yang tidak dapat dibunuh oleh Isoniazid. Mekanisme kerjanya adalah menghambat polimerase DNA-dependent ribonucleic acid (RNA) M. Tuberculosis
Pirazinamid (Z)
bakterisid Pirazinamid dapat membunuh kuman yang berada dalam sel dengan suasana asam. Obat ini hanya diberikan dalam 2 bulan pertama pengobatan.
Streptomisin (S)
bakterisid obat ini adalah suatu antibiotik golongan aminoglikosida dan bekerja mencegah pertumbuhan organisme ekstraselular.
Etambutol (E)
bakteriostatik -
(Depkes RI, 2006; Bahar & Amin, 2007).
2.9.4 Regimen pengobatan (metode DOTS)
Pengobatan TB memerlukan waktu sekurang-kurangnya 6 bulan agar
dapat mencegah perkembangan resistensi obat, oleh karena itu WHO telah
menerapkan strategi DOTS dimana petugas kesehatan tambahan yang berfungsi
secara ketat mengawasi pasien minum obat untuk memastikan kepatuhannya.
Oleh karena itu WHO juga telah menetapkan regimen pengobatan standar yang

18
membagi pasien menjadi 4 kategori berbeda menurut definisi kasus tersebut,
seperti bisa dilihat pada tabel di bawah ini (Bahar & Amin, 2007) :
Tabel 2.2 Berbagai Paduan Alternatif Untuk Setiap Kategori PengobatanKategori
pengobatan TB
Pasien TBPaduan pengobatan TB alternatif
Fase awal(setiap hari / 3 x
seminggu)
Fase lanjutan
I Kasus baru TB paru dahak positif; kasus baru TB paru dahak negatif dengan kelainan luas di paru; kasus baru TB ekstra-pulmonal berat
2 EHRZ (SHRZ)2 EHRZ (SHRZ)2 EHRZ (SHRZ)
6 HE4 HR
4 H3 R3
II Kambuh, dahak positif; pengobatan gagal; pengobatan setelah terputus
2 SHRZE / 1 HRZE
2 SHRZE / 1 HRZE
5 H3R3E3
5 HRE
III Kasus baru TB paru dahak negatif (selain dari kategori I); kasus baru TB ekstra-pulmonal yang tidak berat
2 HRZ atau 2H3R3Z3
2 HRZ atau 2H3R3Z3
2 HRZ atau 2H3R3Z3
6 HE
2 HR/4H
2 H3R3/4H
IV Kasus kronis (dahak masih positif setelah menjalankan pengobatan ulang)
TIDAK DIPERGUNAKAN(merujuk ke penuntun WHO
guna pemakaian obat lini kedua yang diawasi pada pusat-pusat
spesialis)(Crofton, 2002; Bahar & Amin, 2007)
Sesuai tabel di atas, maka paduan OAT yang digunakan untuk program
penanggulangan tuberkulosis di Indonesia adalah (Bahar & Amin, 2007):
Kategori I : 2HRZE (S) / 6HE.
Pengobatan fase inisial regimennya terdiri dari 2HRZE (S) setiap hari
selama 2 bulan obat H, R, Z, E atau S. Sputum BTA awal yang positif setelah 2
bulan diharapkan menjadi negatif, dan kemudian dilanjutkan ke fase lanjutan
4HR atau 4 H3 R3 atau 6 HE. Apabila sputum BTA masih positif setelah 2

19
bulan, fase intensif diperpanjang dengan 4 minggu lagi tanpa melihat apakah
sputum sudah negatif atau tidak.
Kategori II : 2HRZES/1HRZE/5H3R3E3
Pengobatan fase inisial terdiri dari 2HRZES/1HRZE yaitu R dengan H, Z,
E, setiap hari selama 3 bulan, ditambah dengan S selama 2 bulan pertama.
Apabila sputum BTA menjadi negatif fase lanjutan bisa segera dimulai.
Apabila sputum BTA masih positif pada minggu ke-12, fase inisial dengan 4
obat dilanjutkan 1 bulan lagi. Bila akhir bulan ke-2 sputum BTA masih positif,
semua obat dihentikan selama 2-3 hari dan dilakukan kultur sputum untuk uji
kepekaan, obat dilanjutkan memakai fase lanjutan, yaitu 5H3R3E3 atau 5 HRE.
Kategori III : 2HRZ/2H3R3
Pengobatan fase inisial terdiri dari 2HRZ atau 2 H3R3, yang dilanjutkan
dengan fase lanjutan 2HR atau 2 H3R3.
Kategori IV : Rujuk ke ahli paru atau menggunakan INH seumur hidup
Pada pasien kategori ini mungkin mengalami resistensi ganda, sputumnya
harus dikultur dan dilakukan uji kepekaan obat. Seumur hidup diberikan H saja
sesuai rekomendasi WHO atau menggunakan pengobatan TB resistensi ganda
(MDR-TB).
Selain 4 kategori di atas, disediakan juga paduan obat sisipan (HRZE).
Obat sisipan akan diberikan bila pasien tuberkulosis kategori I dan
kategori II pada tahap akhir intensif pengobatan (setelah melakukan
pengobatan selama 2 minggu), hasil pemeriksaan dahak/sputum masih BTA
positif (Depkes RI, 2006).
2.9.5 Dosis obat

20
Tabel di bawah ini menunjukkan dosis obat yang dipakai di Indonesia secara
harian maupun berkala dan disesuaikan dengan berat badan pasien (Bahar &
Amin, 2007):
Tabel 2.3 Dosis Obat yang Dipakai di IndonesiaJenis Dosis
Isoniazid (H) • harian : 5mg/kg BB
• intermiten : 10 mg/kg BB 3x seminggu Rifampisin (R) harian = intermiten : 10 mg/kgBB
Pirazinamid (Z) • harian : 25mg/kg BB
• intermiten : 35 mg/kg BB 3x seminggu Streptomisin (S) • harian = intermiten : 15 mg/kgBB
• usia sampai 60 th : 0,75 gr/hari
• usia > 60 th : 0,50 gr/hari Etambutol (E) • harian : 15mg/kg BB
• intermiten : 30 mg/kg BB 3x seminggu (Depkes RI, 2006; Bahar & Amin, 2007)
2.9.6 Kombinasi obat
Pada tahun 1998 WHO dan IUATLD merekomendasikan pemakaian obat
kombinasi dosis tetap 4 obat sebagai dosis yang efektif dalam terapi TB untuk
menggantikan paduan obat tunggal sebagai bagian dari strategi DOTS. Paduan
OAT ini disediakan dalam bentuk paket dengan tujuan memudahkan
pemberian obat dan menjamin kelangsungan pengobatan sampai selesai.
Tersedia obat Kombinasi Dosis Tetap (OAT-KDT) untuk paduan OAT
kategori I dan II. Tablet OAT-KDT ini adalah kombinasi 2 atau 4 jenis obat
dalam 1 tablet. Dosisnya (jumlah tablet yang diminum) disesuaikan dengan
berat badan pasien, paduan ini dikemas dalam 1 paket untuk 1 pasien dalam 1
masa pengobatan. Dosis paduan OAT-KDT untuk kategori I, II dan sisipan
dapat dilihat pada tabel di bawah ini (Depkes RI, 2006) :

21
Tabel 2.4 Dosis Paduan OAT KDT Kategori I : 2(RHZE)/4(RH)3
Berat badan Tahap Intensif tiap hari selama 56 hariRHZE (150/75/400/275)
Tahap Lanjutan 3x seminggu selama 16 mingguRH (150/150)
30 – 37 kg 2 tablet 4KDT 2 tablet 4KDT38 – 54 kg 3 tablet 4KDT 3 tablet 4KDT55 – 70 kg 4 tablet 4KDT 4 tablet 4KDT
> 71 kg 5 tablet 4KDT 5 tablet 4KDT (Depkes RI, 2006)
Tabel 2.5 Dosis Paduan OAT KDT Kategori II: 2(RHZE)S/(RHZE)/5(HR)3E3Berat badan
Tahap Intensif tiap hari RHZE (150/75/400/275)
+ S
Tahap Lanjutan3x semingguRH (150/150) + E (400)
Selama 58 hari Selama 28 hari Selama 2 Minggu30 – 37 kg 2 tab 4KDT + 500mg
Streptomisin inj2 tab 4KDT 2 tab 2KDT + 2 tab
Etambutol38 – 54 kg 3 tab 4KDT + 750mg
Streptomisin inj3 tab 4KDT 3 tab 2KDT + 3 tab
Etambutol55 – 70 kg 4 tab 4KDT + 1000mg
Streptomisin inj4 tab 4KDT 4 tab 2KDT + 4 tab
Etambutol> 71 kg 5 tab 4KDT + 1000mg
Streptomisin inj5 tab 4KDT 5 tab 2KDT + 5 tab
Etambutol(Depkes RI, 2006)
Tabel 2.6 Dosis OAT untuk SisipanBerat Badan Tahap Intensif tiap hari selama 28 hari
RHZE (150/75/400/275)30 – 37 kg 2 tablet 4KDT38 – 54 kg 3 tablet 4KDT55 – 70 kg 4 tablet 4KDT≥ 71 kg 5 tablet 4KDT
(Depkes RI, 2006)
2.9.7 Efek samping pengobatan
Dalam pemakaian OAT sering ditemukan efek samping yang
mempersulit sasaran pengobatan. Bila efek samping ini ditemukan, mungkin
OAT masih dapat diberikan dalam dosis terapeutik yang kecil, tapi bila efek
samping ini sangat mengganggu OAT yang bersangkutan harus dihentikan dan
pengobatan dapat diteruskan dengan OAT yang lain (Bahar & Amin 2007).

22
Efek samping yang dapat ditimbulkan OAT berbeda-beda pada tiap
pasien, lebih jelasnya dapat dilihat pada tabel di bawah ini :
Tabel 2.7 Efek Samping Pengobatan dengan OATJenis Obat Ringan Berat
Isoniazid (H) tanda-tanda keracunan pada syaraf tepi, kesemutan, nyeri otot dan gangguan kesadaran. Kelainan yang lain menyerupai defisiensi piridoksin (pellagra) dan kelainan kulit yang bervariasi antara lain gatal-gatal.
Hepatitis, ikhterus
Rifampisin (R) gatal-gatal kemerahan kulit, sindrom flu, sindrom perut.
Hepatitis, sindrom respirasi yang ditandai dengan sesak nafas, kadang disertai dengan kolaps atau renjatan (syok), purpura, anemia hemolitik yang akut, gagal ginjal
Pirazinamid (Z) Reaksi hipersensitifitas : demam, mual dan kemerahan
Hepatitis, nyeri sendi, serangan arthritis gout
Streptomisin (S) Reaksi hipersensitifitas : demam, sakit kepala, muntah dan eritema pada kulit
Kerusakan saraf VIII yang berkaitan dengan keseimbangan dan pendengaran
Etambutol (E) Gangguan penglihatan berupa berkurangnya ketajaman penglihatan
Buta warna untuk warna merah dan hijau
(Depkes RI, 2006; Bahar & Amin, 2007)
Untuk mencegah terjadinya efek samping OAT perlu dilakukan
pemeriksaan kontrol, seperti (Bahar & Amin, 2007):
a. Tes warna untuk mata, bagi pasien yang memakai Etambutol
b. Tes audiometri bagi pasien yang memakai Streptomisin

23
c. Pemeriksaan darah terhadap enzim hepar, bilirubin, ureum/kreatinin,
darah perifer dan asam urat (untuk pasien yang menggunakan
Pirazinamid)
2.10 Hasil pengobatan tuberkulosis
World Health Organization (1993) menjelaskan bahwa hasil pengobatan
penderita tuberkulosis paru dibedakan menjadi :
a. Sembuh: bila pasien tuberkulosis kategori I dan II yang BTA nya
negatif 2 kali atau lebih secara berurutan pada sebulan sebelum akhir
pengobatannya.
b. Pengobatan lengkap: pasien yang telah melakukan pengobatan
sesuai jadwal yaitu selama 6 bulan tanpa ada follow up laboratorium atau
hanya 1 kali follow up dengan hasil BTA negatif pada 2 bulan terakhir
pengobatan.
c. Gagal: pasien tuberkulosis yang BTA-nya masih positif pada 2
bulan dan seterusnya sebelum akhir pengobatan atau BTAnya masih
positif pada akhir pengobatan.
Pasien putus berobat lebih dari 2 bulan sebelum bulan ke-5 dan BTA
terkhir masih positif.
Pasien tuberkulosis kategori II yang BTA menjadi positif pada bulan ke-2
dari pengobatan.
d. Putus berobat/defaulter: pasien TB yang tidak kembali berobat lebih
dari 2 bulan sebelum bulan ke-5 dimana BTA terakhir telah negatif.
e. Meninggal: penderita TB yang meninggal selama pengobatan tanpa
melihat sebab kematiannya.

24
2.11 Evaluasi pengobatan
Bayupurnama (2007) menjelaskan bahwa terdapat beberapa metode yang
bisa digunakan untuk evaluasai pengobatan TB paru :
a. Klinis: biasanya pasien dikontrol dalam 1 minggu pertama, selanjutnya 2
minggu selama tahap intensif dan seterusnya sekali sebulan sampai akhir
pengobatan. Secara klinis hendaknya terdapat perbaikan keluhan-keluhan
pasien seperti batuk berkurang, batuk darah hilang, nafsu makan
bertambah, berat badan meningkat dll.
b. Bakteriologis: biasanya setelah 2-3 minggu pengobatan sputum BTA mulai
menjadi negatif. Pemeriksaan kontrol sputum BTA dilakukan sekali
sebulan. WHO (1991) menganjurkan kontrol sputum BTA langsung
dilakukan pada akhir bulan ke-2, 4 dan 6. Pemeriksaan resistensi
dilakukan pada pasien baru yang BTA-nya masih positif setelah tahap
intensif dan pada awal terapi bagi pasien yang mendapatkan pengobatan
ulang (retreatment). Bila sudah negatif, sputum BTA tetap diperiksakan
sedikitnya sampai 3 kali berturut-turut. Bila BTA positif pada 3 kali
pemeriksaan biakan (3 bulan), maka pasien yang sebelumnya telah
sembuh mulai kambuh lagi.
c. Radiologis: bila fasilitas memungkinkan foto kontrol dapat dibuat pada
akhir pengobatan sebagai dokumentasi untuk perbandingan bila nanti
timbul kasus kambuh. Jika keluhan pasien tidak berkurang (misalnya
tetap batuk-batuk), dengan pemeriksaan radiologis dapat dilihat keadaan
TB parunya atau adakah penyakit lain yang menyertainya. Karena

25
perubahan gambar radiologis tidak secepat perubahan bakteriologis,
evaluasi foto dada dilakukan setiap 3 bulan sekali (Bayupurnama, 2007).

BAB 3
KESIMPULAN
1. Tuberkulosis adalah penyakit infeksi bakteri kronis yang menular, sebagian
besar menyerang paru tetapi juga dapat menyerang organ tubuh lainnya.
2. Tuberkulosis paru disebabkan oleh infeksi bakteri Mycobacterium tuberculosis.
3. Sumber penularan adalah pasien TB paru BTA (+) saat batuk/bersin, bakteri
menyebar ke udara dalam bentuk droplet.
4. Patogenesis TB paru adalah saat droplet terhirup melewati sistem pertahanan
mukosilier bronkus dan terus berjalan sampai ke alveolus dan menetap di sana.
Kelanjutan dari proses ini bergantung dari daya tahan tubuh masing-masing
individu.
5. Diagnosis ditegakan berdasarkan anamnesis, pemeriksaan fisik dan pemeriksaan
penunjang.
6. Gejala klinis utama TB apru adalah batuk terus menerus dan berdahak selama 3
minggu atau lebih. Gejala tambahan yang mungkin menyertai adalah batuk
darah, sesak nafas dan rasa nyeri dada, badan lemah, nafsu makan menurun,
berat badan turun, rasa kurang enak badan (malaise), berkeringat malam
walaupun tanpa kegiatan dan demam/meriang lebih dari sebulan
7. Komplikasi TB paru antara lain dapat timbul pleuritis, efusi pleura, empiema,
laringitis, usus Poncet’s arthropathy. Sedangkan komplikasi lanjut dapat
menyebabkan obstruksi jalan nafas, kerusakan parenkim paru, kor pulmonal,
amiloidosis, karsinoma paru, dan sindrom gagal napas (sering terjadi pada TB
milier dan kavitas TB)
8. Tipe pasien TB paru berdasarkan riwayat pengobatan dibagi menjadi: kasus
baru, relaps, drop out, gagal, pindahan, kasus kroinis dan tuberkulosis resistensi
ganda.
9. Pengobatan TB paru menurut strategi DOTS diberikan selama 6-8 bulan dengan
menggunakan paduan beberapa obat atau diberikan dalam bentuk kombinasi
dengan jumlah yang tepat dan teratur, supaya semua kuman dapat dibunuh.
Obat-obat yang dipergunakan sebagai obat anti tuberkulosis (OAT) yaitu :
26

27
Isoniazid (INH), Rifampisin (R), Pirazinamid (Z), Streptomisin (S) dan
Etambutol (E)
10. Hasil pengobatan TB paru dbedakan menjadi: sembuh, pengobatan lengkap,
gagal, putus berobat, dan meninggal.
11. Evaluasi pengobatan dapat mengguanakn metode klinis, bakteriologis, dan
radiologis.

28
DAFTAR PUSTAKA
Aditama, TY,. Chairil, AS,. 2002. Jurnal Tuberkulosis Indonesia. Jakarta :
Perkumpulan Pemberantasan Tuberkulosis Indonesia.
Amirudin, Rifai. 2007. Fisiologi dan Biokimia Hati. Dalam : Buku Ajar Ilmu
Penyakit Dalam Edisi 4 Jilid 1. Jakarta : Pusat Penerbitan Ilmu Penyakit
Dalam Fakultas Kedokteran Universitas Indonesia. pp : 415-419
Arsyad, Zulkarnain. 1996. Evaluasi FaaI Hati pada Penderita Tuberkulosis Paru
yang Mendapat Terapi Obat Anti Tuberkulosis dalam Cermin Dunia
Kedokteran No. 110, 1996 15.
Bahar, A., 2007. Tuberkulosis Paru dalam Buku Ajar Ilmu Penyakit Dalam Jilid II,
Edisi IV. Jakarta : BPFKUI; 988-994.
Bahar, A., Zulkifli Amin. 2007. Pengobatan Tuberkulosis Mutakhir dalam Buku
Ajar Ilmu Penyakit Dalam Jilid II, Edisi IV. Jakarta : BPFKUI; 995-
1000.
Bayupurnama, Putut. 2007. Hepatoksisitas karena Obat dalam Buku Ajar Ilmu
Penyakit Dalam Jilid I, Edisi IV. Jakarta : BPFKUI;471-474.
Brooks, G.F., Butel, J. S. and Morse, S. A., 2004. “Jawetz, Melnick &
Adelbergh’s: Mikrobiologi Kedokteran”. Buku I, Edisi I, Alih bahasa:
Bagian Mikrobiologi FKU Unair, Jakarta : Salemba Medika.
Crofton, John. 2002. Tuberkulosis Klinis Edisi 2. Jakarta : Widya Medika.
Daniel, M. Thomas. 1999. Harrison : Prinsip-Prinsip Ilmu penyakit dalam Edisi 13
Volume 2. Jakarta : EGC : 799-808
Departemen Kesehatan Republik Indonesia. 2006. Pedoman Nasional
Penanggulangan Tuberkulosis Edisi 2 Cetakan Pertama. Jakarta.
Price, Sylvia A., Wilson, Lorraine M. 2005. Patofisiologi Konsep Klinis Proses-
Proses Penyakit Edisi 6 Volume 1. Alih Bahasa: Brahm U. Pendit,
Huriawati Hartanto, Pita Wulansari, Dewi Asih Mahanani. Jakarta: EGC.
Thomson, A.D dan Cotton, R.E. 1997. Catatan Kuliah Patologi. Penerbit Buku
Kedokteran EGC. Jakarta.
Widmann. 1995. Tinjauan Klinis Atas Pemeriksaan Laboratorium. Jakarta :
penerbit Buku Kedokteran EGC.

29
World Health Organization. 1993. Treatment of Tuberculosis : Guidelines for
National programmes. Geneva : 3-15
World Health Organization. 2010. Epidemiologi tuberkulosis di Indonesia diakses
pada 23 Maret 2010 pukul 14:39 WIB
<http://www.tbindonesia.or.id/tbnew/epidemiologi-tb-di-
indonesia/article/55/000100150017/2>