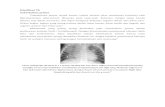
TB paru
-
Upload
dian-septiana-andriani -
Category
Documents
-
view
113 -
download
6
Transcript of TB paru

LAPORAN PENDAHULUAN
ASUHAN KEPERAWATAN PASIEN DENGAN PENYAKIT
TUBERCULOSIS PARU (TBC)
OLEH :
NI KOMANG YULIANI
(0902105076)
PROGRAM STUDI ILMU KEPERAWATAN
FAKULTAS KEDOKTERAN
UNIVERSITAS UDAYANA
2012

LAPORAN PENDAHULUAN
ASUHAN KEPERAWATAN PASIEN DENGAN PENYAKIT
TUBERCULOSIS PARU (TBC)
A. Konsep Dasar Penyakit
1. Definisi
Tuberculosis paru (TBC) adalah penyakit infeksi yang disebabkan oleh
bakteri berbentuk batang (basil) yang bernama Mycobacterium
tuberculosis. Mycobacterium tuberculosis kebanyakan mengenai struktur
alveolar paru. Presentasi klinis penyakit ini bervariasi berkisar
asimtomatik dengan hanya menunujukkan tes kulit positif sampai meliputi
pemeriksaan laboratorium atau diagnostik.
2. Epidemiologi / Insiden Kasus
Tuberculosis merupakan penyakit yang menjadi penyebab utama
kematian di negara-negara yang erat kaitannya dengan kemiskinan,
malnutrisi, tempat kumuh, perumahan di bawah standar, dan
perawatan kesehatan tidak adekuat.
Diperkirakan bahwa di seluruh dunia, 1,7 milyar orang sudah
terinfeksi penyakit tuberculosis, dengan 8 hingga 10 juta kasus baru
dan 3 juta kematian per tahun. World Health Organization (WHO)
memperkirakan tuberculosis menyebabkan 6% dari semua kematian di
seluruh dunia, yang menyebabkannya menjadi penyebab tersering
kematian akibat infeksi tunggal.
Di dunia barat, kematian akibat tuberculosis memuncak pada tahun
1800 dan secara terus-menerus turun sepanjang tahun 1800-an dan
1900-an. Namun, pada tahun 1984, penurunan pada kasus baru
berhenti mendadak, suatu perubahan yang terjadi akibat peningkatan
insiden tuberculosis pada pengidap infeksi virus imunnodefisiensi
manusia (HIV). Setelah surveilans intensif dan profilaksis tuberculosis
diantara individu dengan penekanan kekebalan, insiden tuberculosis

pada orang yang lahir di Amerika Serikat (AS) telah berkurang sejak
tahun 1992. Saat ini diperkirakan sekitar 25.000 kasus baru dengan
tuberculosis aktif terjadi di setiap tahun dan hampir 40% terjadi pada
imigran dari negara yang prevalensi tuberculosis-nya tinggi.
Di Indonesia pada tahun 1995, hasil Survey Kesehatan Rumah Tangga
(SKRT) menunjukkan bahwa penyakit tuberkulosis merupakan
penyebab kematian nomor tiga setelah penyakit jantung dan penyakit
infeksi saluran pernapasan pada semua kelompok usia, dan nomor satu
dari golongan penyakit infeksi sehingga tidak heran jika Indonesia
menempati urutan ketiga setelah India dan Cina diantara 22 negara
dengan masalah Tuberculosis terbesar di dunia.
3. Penyebab / Faktor Predisposisi
Tuberkulosis paru adalah penyakit infeksi yang disebabkan oleh
bakteri berbentuk batang (basil) yang bernama Mycobacterium
tuberculosis. Sebagian besar struktur organisme ini terdiri atas asam
lemak (lipid) yang membuat mikobakterium lebih tahan terhadap asam
dan lebih tahan terhadap gangguan kimia dan fisik. M. tuberculosis
hominis merupakan penyebab sebagian besar kasus tuberculosis.
Mikobakterium ini tahan hidup pada udara kering maupun dalam
keadaan dingin (dapat tahan bertahun-tahun dalam lemari es). Hal ini
terjadi karena kuman berada dalam sifat dormant. Dari sifat dormant
ini kuman dapat bangkit kembali dan menjadikan tuberkulosis aktif
kembali. Sifat lain kuman adalah aerob. Sifat ini menunjukkan bahwa
kuman lebih menyenangi jaringan yang tinggi kandungan oksigennya.
Dalam hal ini tekanan bagian apikal paru-paru lebih tinggi dari pada
bagian lainnya, sehingga bagian apikal ini merupakan tempat
predileksi penyakit tuberkulosis.
4. Patofisiologi Penyakit
Individu rentan yang menghirup bakteri basil tuberculosis akan
menjadi terinfeksi. Bakteri ini dipindahkan melalui jalan nafas ke alveoli

(tempat berkumpulnya bakteri dan memperbanyak diri), ada juga yang
dipindahkan melalui sistem limfe dan aliran darah ke bagian tubuh
lainnya (ginjal, tulang, korteks serebri), dan area paru lainnya (lobus
atas).
Sistem imun tubuh berespon dengan melakukan reaksi inflamasi.
Fagosit (neutrofil dan makrofag) menelan banyak bakteri; limfosit
spesifik tuberculosis melisis basil dan jaringan normal. Reaksi ini
mengakibatkan penumpukan eksudat dalam alveoli dan menyebabkan
bronkopneumonia (infeksi awal biasanya terjadi 2 sampai 10 minggu
setelah pemajanan) dan terbentuknya massa jaringan baru yang disebut
granulomas (gumpalan basil yang masih hidup dan sudah mati,
dikelilingi makrofag yang membentuk didnding protektif). Granulomas
ini diubah menjadi masssa jaringan fibrosa dan bagian sentral dari massa
fibrosa ini disebut tuberkel ghon.
Dalam kasus ini, tuberkel ghon memecah, melepaskan bahan
seperti keju ke dalam bronkhi (proses pengkejuan). Selanjutnya terjadi
kalsifikasi dan membentuk skar kolagenosa. Dan jika terjadi pajanan
infeksi ulang dan respon imun yang inadekuat maka timbullah TBC.
5. Klasifikasi
Klasifikasi I (berdasarkan bagian tubuh yang terinfeksi)
a) Tuberculosis paru
Merupakan bentuk yang paling sering dijumpai yaitu sekitar 80%
dari semua penderita. Tuberculosis yang menyerang parenkim paru
ini merupakan satu-satunya bentuk tuberculosis yang paling mudah
menular.
b) Tuberculosis ekstra paru
Merupakan bentuk Tubeculosis yang menyerang organ lain selain
paru, seperti pleura, kelenjar limfe, persendian tulang belakang,
saluran kencing, susunan saraf pusat, dan perut. Pada dasarnya
penyakit Tuberculosis ini tidak pandang bulu karena kuman ini
menyerang semua organ tubuh.

Klasifikasi II ( Menurut American Thoracic Society, 2000)
Class 0 Tidak ada jangkitan atau terinfeksi, riwayat terpapar,
reaksi test tuberculin (PPD) tidak bermakna.
Class 1 Terpapar TBC, tidak ada bukti infeksi, reaksi kulit tak
bermakna
Class 2 Ada infeksi TBC, reaksi kulit bermakna, pemeriksaan
bakteri (-), tidak ada bukti.
Class 3 Sedang sakit, BTA (+), test mantoux bermakna,
Rontgent Thorax (+). Lokasi tempat : Paru-paru,
Pleura, Limfatik, tulang/sendi, meninges, peritoneum,
dsb.
Class 4 Sedang sakit, ada riwayat mendapat pengobatan,
Rontgent Thorax (+), test mantoux bermakna.
Class 5 dicurigai TBC, sedang dalam pengobatan
Klasifikasi III
a) Tuberculosis Primer
Tuberculosis primer adalah bentuk penyakit yang terjadi pada
orang yang belum pernah terpajan (orang yang belum pernah
mengalami TB) atau peradangan terjadi sebelum tubuh
mempunyai kekebalan spesifik terhadap basil mikobakterium.
Dampak utama dari tuberculosis primer adalah
1. penyakit ini memicu timbulnya hipersensitivitas dan
resistensi.
2. fokus jaringan parut mungkin mengandung basil hidup
selama bertahun-tahun bahkan seumur hidup
3. penyakit ini (meskipun jarang) dapat menjadi tuberculosis
primer progresif. Hal ini terjadi ada orang yang mengalami
gangguan akibat suatu penyakit (terutama penyakit yang
menyerang sistem kekebalan tubuh, seperti AIDS dan

biasanya terjadi pada pada anak yan mengalami malnutrisi
atau usia lanjut).
b) Tuberculosis Sekunder (Tuberculosis Post Primer)
Merupakan penyakit yang terjadi pada seseorang yang telah
terpajan penyakit tuberculosis atau peradangan jaringan paru
oleh karena terjadi penularan ulang di mana di dalam tubuh
terbentuk kekebalan spesifik terhadap basil mikobakterium
tersebut. Penyakit ini mungkin terjadi segera setelah
tuberculosis primer, tetapi umumnya muncul karena reaktivasi
lesi primer dorman beberapa dekade setelah infeksi awal,
terutama jika sistem pertahanan penjamu (seseorang yang
pernah terkena TB sebelumnya) melemah.
6. Gejala Klinis
Penyakit tuberculosis sering dijuluki “the great imitator” yaitu suatu
penyakit yang mempunyai banyak kemiripan dengan penyakit lain
yang juga memberikan gejala umum seperti lemah dan demam. Pada
sejumlah penderita gejala yang timbul tidak jelas sehingga diabaikan
bahkan kadang-kadang asimtomatik.
Gambaran klinik TB paru dapat dibagi menjadi 2 golongan, gejala
respiratorik dan gejala sistemik.
1. Gejala Respiratorik
a) Batuk
Gejala batuk timbul paling dini dan merupakan gangguan yang
paling sering dikeluhkan. Mula-mula bersifat non produktif
kemudian berdahak bahkan bercampur darah bila sudah ada
kerusakan jaringan.
b) Batuk darah
Darah yang dikeluarkan dalam dahak bervariasi, mungkin
tampak berupa garis atau bercak-bercak darak, gumpalan darah
atau darah segar dalam jumlah sangat banyak. Batuk darak
terjadi karena pecahnya pembuluh darah. Berat ringannya

batuk darah tergantung dari besar kecilnya pembuluh darah
yang pecah.
c) Sesak nafas
Gejala ini ditemukan bila kerusakan parenkim paru sudah luas
atau karena ada hal-hal yang menyertai seperti efusi pleura,
pneumothorax, anemia dan lain-lain.
d) Nyeri dada
Nyeri dada pada Tuberculosis paru termasuk nyeri pleuritik
yang ringan. Gejala ini timbul apabila sistem persarafan di
pleura terkena.
2. Gejala Sistemik
a) Demam
Merupakan gejala yang sering dijumpai biasanya timbul pada
sore dan malam hari mirip demam influenza, hilang timbul dan
makin lama makin panjang serangannya.
b) Gejala sistemik lain
Gejala sistemik lain ialah berkeringat pada malam hari, sakit
kepala, anoreksia, penurunan berat badan, keletihan, dan
malaise. Timbulnya gejala biasanya gradual dalam beberapa
minggu-bulan.
7. Pemeriksaan Fisik
Pada tahap dini sulit diketahui.
Adanya timpani / hipersonor bila terdapat kavitas yang cukup dan pada
auskultasi memberikan suara umforik
Pada keadaan lanjut terdapat atropi dada, retraksi interkostal, dan
fibrosis
Bila mengenai pleura terjadi efusi pleura (perkusi menimbulkan suara
pekak).
8. Pemeriksaan Diagnostik / Penunjang

a) Pemeriksaan Laboratorium
1) Pemeriksaan sputum : positif untuk bakteri Mycobacterium
tuberculosis pada stadium aktif (dalam 2 sampai 3 minggu)
2) Ziehl Neelsen (Acid-fast Staind applied to smear of body fluid) :
positif untuk BTA (Basil Tahan Asam)
3) Skin Test (PPD, Mantoux, Tine, Vollmer Patch) : reaksi positif
(area indurasi 10 mm atau lebih, timbul 48 – 72 jam setelah injeksi
antigen intradermal) mengindikasikan infeksi lama dan adanya
antibodi tetapi tidak mengindikasikan penyakit sedang aktif.
4) Histologi atau Culture jaringan (termasuk kumbah lambung, urine
dan CSF, biopsi kulit) : positif untuk Mycobacterium tuberculosis
5) Needle Biopsi of Lung Tissue : positif untuk granuloma TB,
adanya sel-sel besar yang mengindikasikan nekrosis.
6) Elektrolit : mungkin abnormal tergantung dari lokasi dan beratnya
infeksi; misalnya hiponatremia mengakibatkan retensi air, mungkin
ditemukan pada TB paru kronik lanjut. ABGs : mungkin abnormal,
tergantung lokasi, berat dan sisa kerusakan paru.
7) Darah : leukositosis, LED meningkat
b) Pemeriksaan Radiologi
1) Chest X-Ray : dapat memperlihatkan infiltrasi kecil pada lesi
awal di bagian paru-paru bagian atas, deposit kalsium pada lesi
primer yang membaik atau cairan pada effusi. Perubahan
mengindikasikan TB yang lebih berat dapat mencakup area
berlubang dan fibrous.
2) Bronchografi : merupakan pemeriksaan khusus untuk melihat
kerusakan bronchus atau kerusakan paru karena TB.
9. Diagnosis / Kriteria Diagnosis
Penegakan diagnosis pada penyakit Tuberculosis paru dapat
dilakukan dengan mengumpulkan riwayat kesehatan, pemeriksaan fisik,
rontgent dada, pemeriksaan bakteri Basil Tahan Asam (BTA), kultur

sputum dan test diagnostik tuberkulin. Rontgent dada biasanya
menunjukkan lesi pada lobus atas. Sputum di pagi hari dikmpulkan untuk
kultur BTA, pemeriksaan BTA akan menunjukkan apakah terdapat
Mycobacterium tubercuolosis, yang menandakan diagnosis dari penyakit
tuberculosis.
10. Therapy / Tindakan Penanganan
Tuberculosis Paru secara umum dapat ditangani dengan beberapa cara,
yaitu :
Tuberculosis paru diobati terutama denagn agens kemoterapi (agens
antituberculosis) selama periode 6-12 bulan. Ada 2 jenis obat
antituberculosis, yaitu :
Obat-obat primer
a) Isoniazid (INH)
b) Ethambutol
c) Rifampin
d) Treptomycin
e) Pirasinamid
Obat-obat sekunder
a) Kapreomisin
b) Kanamisin
c) Etionamid
d) Natrium para-aminosalisilat
e) Amikasin
f) Siklisin
Sarankan pasien TB untuk menjalani diet tinggi protein dan tinggi
karbohidrat (TKTP) (Menjaga asupan nutrisi yang adekuat).
Jaga kondisi lingkungan : bersih, kering, terang dan tenang.
Bimbing klien untuk melakukan latihan nafas dalam dan batuk efektif
(demonstrasikan pada klien dan beri kesempatan kepada klien untuk
melakukan demonstrasi yang telah dicontohkan)

B. Konsep Dasar Asuhan Keperawatan
1. Pengkajian
a) Aktivitas / Istirahat
Gejala : - adanya kelelahan dan kelemahan
- nafas pendek karena beraktivitas
- kesulitan tidur pada malam atau demam pada malam
hari, menggigil dan atau berkeringat
- mimpi buruk
Tanda : - takikardia, takipnea / dispnea saat beraktivitas
- kelelahan otot, nyeri dan sesak (tahap lanjut)
b) Integritas ego
Gejala : - adanya faktor stres dalam waktu yang lama
- adanya perasaan tak berdaya / tak ada harapan
Tanda : - menyangkal (khususnya selama tahap dini)
- ansietas, takut
c) Makanan / Cairan
Gejala : - adanya anoreksia (kehilangan nafsu makan)
- adanya penurunan berat badan
Tanda : - turgor kulit buruk, kering / bersisik
- massa otot berkurang / lemak subkutan berkurang
d) Nyeri / Kenyamanan
Gejala : - nyeri dada meningkat karena batuk berulang
Tanda : - berhati-hati pada area yang sakit
- perillaku distraksi, gelisah
e) Pernafasan
Gejala : - batuk produktif atau non produktif
- nafas pendek

- riwayat tuberkulosis / terpajan pada individu yang
terinfeksi
Tanda : - peningkatan frekuensi pernafasan (fibrosis pleura)
- penegembangan pernafasan tak simetri (efusi pleural
- perkusi pekak dan penurunan fremitus (penebalan
cairan pleural). Bunyi nafas menurun / tak ada secara
bilateral atau unilateral (efusi pleural / pneumothorax).
Bunyi nafas tubuler dan atau bisikan pektoral di atas
lesi luas. Krekels tercatat di atas apeks paru selama
inspirasi cepat setelah batuk pendek (krekels
posttussics)
- karakteristik sputum : hijau / purulen, mukoid / kuning
atau bercak darah
- deviasi trakeal (penyebaran bronkogenik)
f) Keamanan
Gejala : - adanya kondisi penurunan kekebalan tubuh (seperti
AIDS, kanker)
- Test HIV menyatakan positif
Tanda : - demam ringan atau sakit panas akut
g) Interaksi Sosial
Gejala : - adanya perasaan rendah diri karena mengidap penyakit
menular
- adanya perubahan kapasitas fisik pada untuk
melaksanakan peran
h) Penyuluhan / Pembelajaran
Gejala : - riwayat keluarga Tuberculosis
- status kesehatan buruk
- gagal untu membaik / kambuhnya Tuberculosis
- tidak berpartisipasi dalam therapy

2. Diagnosa Keperawatan yang Mungkin Muncul
a) Pathway TBC
Bakteri Tuberkolosis
Masuk ke Saluran Nafas, Limpe, Aliran Darah & Bagi Tubuh Lainnya & Area Paru Lainnya (Lobus Atas)
Reaksi Imun Meningkat
Inflamasi
Fagosit Menelan Banyak Arteri
Eksudat Meningkat Dalam Alveoli
Granulomas
Limfosit Spesifik TB Melisis Basil Dan Jaringan
Tuberkel Ghon
Proses Pengkejuan
Kalsifikasi Membentuk Skor Kolagenosa
Bakteri Dorman
Bakteri Mati dengan Sendirinya
Pajanan Infeksi Ulang & Respon Imun Inadekuat
Penyakit Tuberculosis
Kerusakan membrane alveolar
Difusi O2 tidak Adekuat
Kerusakan pertukaran gasCO2 meningkat
Metabolisme terganggu
ATP berkurang
Kelelahan Intoleransi Aktivitas

b) Diagnosa Keperawatan yang Mungkin Muncul
1) Risiko tinggi infeksi berhubungan dengan imunitas tidak adekuat
dan tambahan infeksi.
2) Nutrisi kurang dari kebutuhan tubuh berhubungan dengan tidak
mampu dalam memasukkan, mencerna, dan mengabsorbsi
makanan karena faktor biologis yang ditandai dengan anoreksia.
3) Bersihan jalan nafas tidak efektif berhubungan dengan sekresi di
bronkus yang tertahan dan mukus yang banyak yang ditandai
dengan produksi sputum, perubahan ritme, dan frekuensi
pernafasan.
4) Kurang pengetahuan tentang pengobatan, cara penularan dan
pencegahan TBC berhubungan dengan keterbatasan paparan
informasi yang ditandai dengan mengungkapkan adanya masalah
dan mengikuti instruksi yang tidak akurat.
5) Kerusakan pertukaran gas berhubungan dengan kerusakan
membran alveolar ditandai dengan adanya sesak nafas (dispnea),
kelelahan, dan takikardia.
6) Intoleransi aktivitas berhubungan dengan menurunnya suplai
oksigen ditandai dengan kelelahan, kelemahan, dispnea, dan pucat.
Penyakit Tuberkolosis
Demam Tingkat Rendah
Kurang Pengetahuan
Anoreksia Batuk Menetap
Terpapar Infeksi Yang Berulang
Asupan Makan Menurun
Produksi Sputum Meningkat
Resiko Tinggi Infeksi
Nutrisi Kurang Dari Kebutuhan
Tubuh
Bersihan Jalan Nafas Tidak
Efektif

3. Rencana Tindakan
a) Prioritas Masalah
1) Bersihan jalan nafas tidak efektif berhubungan dengan sekresi di
bronkus yang tertahan dan mukus yang banyak yang ditandai
dengan produksi sputum, perubahan ritme, dan frekuensi
pernafasan.
2) Kerusakan pertukaran gas berhubungan dengan kerusakan
membran alveolar ditandai dengan adanya sesak nafas (dispnea),
kelelahan, dan takikardia.
3) Risiko tinggi infeksi berhubungan dengan imunitas tidak adekuat
dan tambahan infeksi.
4) Perubahan nutrisi kurang dari kebutuhan tubuh berhubungan
dengan tidak mampu dalam memasukkan, mencerna, dan
mengabsorbsi makanan karena faktor biologis yang ditandai
dengan anoreksia.
5) Intoleransi aktivitas berhubungan dengan menurunnya suplai
oksigen ditandai dengan kelelahan, kelemahan, dispnea, dan pucat.
6) Kurang pengetahuan tentang pengobatan, cara penularan dan
pencegahan TBC berhubungan dengan keterbatasan paparan
informasi yang ditandai dengan mengungkapakan adanya masalah
dan mengikuti instruksi yang tidak akurat.
b) Perencanaan Perawatan
No. DX Keperawatan Tujuan Intervensi Rasional
1. Bersihan jalan nafas
tidak efektif
berhubungan dengan
sekresi di bronkus
yang tertahan dan
mukus yang banyak
yang ditandai dengan
produksi sputum,
Setelah diberikan
asuhan
keperawatan
selama 3 x 24 jam
diharapkan
bersihan jalan
napas klien efektif
dengan outcome
Mandiri :
- kaji fungsi
pernafasan (bunyi
nafas, kecepatan
nafas, dan
kedalaman)
penurunan bunyi nafas
dapat menimbulkan
atelektasis. Ronki,
mengi menunjukkan
akumulasi sekret /
ketidakmampuan
membersihkan jalan

perubahan ritme, dan
frekuensi pernafasan.
- klien mampu
mengeluarkan
sekret tanpa
bantuan
- bunyi nafas
normal, tidak
ada ronchi,
mengi dan
stridor
- tidak ada
dipsnea
- catat kemampuan
untuk
mengeluarkan
mukosa / batuk
efektif (catat
karakter, jumlah
sputum, adanya
hemoptisis)
- berikan pasien
posisi semi fowler
dan bantu pasien
untuk bayuk dan
latihan nafas
dalam
- bersihkan sekret
dari mulut dan
trakea
(penghisapan
sesuai keperluan)
nafas yang dapat
menimbulkan
peningkatan kerja
pernafasan.
Pengeluaran sulit bila
sekret sangat tebal.
Sputum berdarah
kental / darah cerah
diakibatkan oleh
kerusakan paru atau
luka bronkial.
Posisi membantu
memaksimalkan
ekspansi paru dan
menurunkan upaya
pernafasan. Latihan
nafas dalam membuka
area atelektasis dan
meningkatkan gerakan
sekret ke dalam jalan
nafas besar untuk
dikeluarkan.
Mencegah aspirasi /
obstruksi. Penghisapan
dilakukan jika pasien
tidak mampu
mengeluarkan sekret

Kolaborasi :
- lembabkan udara /
oksigen inspirasi
- beri obat-obatan
sesuai indikasi
- mukolitik
(contoh
asetilsistein)
- bronkodilator
(contoh
okstrifilin)
- kortikosteroid
(prednison)
Mencegah
pengeringan mukosa
dan membantu
pengenceran sekret.
Mukolitik
menurunkan
kekentalan sekret /
sputum sehingga
mudah untuk
dikeluarkan.
Bronkodilator
meningkatkan ukuran
lumen percabangan
trakeobronkial
sehingga menurunkan
tahanan terhadap
aliran udara.
Berguna pada saat
respon inflamasi
mengancam hidup.

2. Kerusakan pertukaran
gas berhubungan
dengan kerusakan
membran alveolar
ditandai dengan
adanya sesak nafas
(dispnea), kelelahan,
dan takikardia.
Setelah diberikan
asuhan
keperawatan
selama 3 x 24 jam
diharapkan
kerusakan
membran alveolar
klien dapat teratasi
dengan outcome :
- klien tidak
mengalami
sesak nafas
- kilen tidak
mengalami
kelelahan
- klien tidak
mengalami
takikardia
-
-
Mandiri
- kaji dispnea,
takipnea, tak
normal /
menurunnya bunyi
nafas, peningkatan
upaya pernafasan,
terbatasnya
ekspansi dinding
dada, dan
kelelahan
- evaluasi perubahan
pada tingkat
kesadaran. Catat
sianosis dan atau
perubahan pada
warna kulit,
termasuk membran
mukos dan kuku.
- tingkatkan tirah
baring / batasi
aktivitas dan bantu
aktivitas perawatan
diri sesuai
keperluan.
TB paru menyebabkan
efek luas pada paru
dari bagian kecil
bronkopneumonia
sampai inflamasi
difusi luas, nekrosis,
effusi pleural, dan
fibrosis luas. Efek
pernafasan dapat dari
ringan sampai dispnea
berat dan bisa juga
sampai distres
pernafasan.
Akumulasi sekret /
pengaruh jalan nafas
dapat mengganggu
oksigenasi organ vital
dan jaringan.
Menurunkan konsumsi
oksigen atau
kebutuhan selama
periode penurunan
pernafasan dapat
menurunkan beratnya
gejala.

Kolaborasi
- Monitor GDA
- berikan oksigen
tambahan yang
sesuai
Menurunnya saturasi
oksigen (PaO2) atau
meningkatnya PaC02
menunjukkan perlunya
penanganan yang
lebih. adekuat atau
perubahan terapi.
Membantu
mengoreksi
hipoksemia yang
terjadi sekunder
hipoventilasi dan
penurunan permukaan
alveolar paru.
3. Risiko tinggi infeksi
berhubungan dengan
imunitas tidak
adekuat dan tambahan
infeksi.
Setelah diberikan
asuhan
keperawatan
selama 2 x 24 jam
diharapkan risiko
tinggi infeksi tidak
terjadi dengan
outcome:
- klien
menunjukkan
perubahan pola
hidup untuk
meningkatkan
lingkungan
yang aman /
Mandiri :
- kaji patologi
penyakit dan
potensial
penyebaran infeksi
melalui droplet
udara selam batuk,
bersin, meludah,
berbicara, tertawa,
dan menyanyi.
- Identifikasi orang
lain yang berisiko.
Membantu pasien agar
menyadari/menerima
perlunya mematuhi
program pengobatan
untuk mencegah
komplikasi.
Orang-orang yang
berisiko perlu program
terapi obat untuk
mencegah terjadinya

mencegah
terjadi
eksaserbasi - Anjurkan pasien
untuk batuk /
bersin dan
mengeluarkan
pada tisu dan
menghindari
meludah. Kaji
pembuangan tisu
sekali pakai dan
teknik mencuci
tangan yang tepat.
- Awasi suhu sesuai
indikasi.
- Identifikasi faktor
risiko individu
terhadap
pengaktifan
berulang
tuberculosis.
- Dorong memilih /
mencerna
makanan
seimbang. Berikan
pola makan yang
infeksi.
Perilaku yang
diperlukan untuk
mencegah terjadinya
infeksi.
Reaksi demam
merupakan indikator
adanaya infeksi
lanjutan.
Pengetahuan tentang
faktor ini membantu
klien untuk mengubah
pola hidup dan
menghindari /
menurunkan insiden
eksaserbasi.
Adanya anoreksia dan
malnutrisi
sebelumnya, dapt
merendahkan tahanan
terhadap proses infeksi

sedikit tapi sering.
Kolaborasi :
- Berikan agen
antiinfeksi sesuai
indikasi (obat
uatama : Isoniazid
(INH), etambutal
(myambutol),
rifampin
(RMP/Rifadin))
- Berikan
Parazinamida,
para-amino salisik,
sikloserin,
streptomisin.
- Monitor sputum
BTA
dan mengganggu
proses penyembuhan.
INH biasanya obat
pilihan untuk pasien
infeksi dan pada risiko
terjadinya TB dan
biasanya
dikominasikan dengan
refampin (selama 9
bulan) dan etambutal
(selama 2 bulan
pertama).
Merupakan obat
sekunder dan
diberikan apabila
infeksi resisten
terhadap obat primer.
Untuk mengawasi
keefektifan obat dan
efeknya serta respon
pasien terhadap terapi.
4. Perubahan nutrisi
kurang dari kebutuhan
tubuh berhubungan
dengan tidak mampu
dalam memasukkan,
mencerna, dan
mengabsorbsi
Setelah diberikan
asuhan
keperawatan
selama 3 x 24 jam
diharapkan
kekurangan nutrisi
dari kebutuhan
Mandiri :
- catat status nutrisi
pasien, catat turgor
kulit, berat badan
dan derajat
kekurangan berat
badan, kemampuan
Berguna dalam
mendefinisikan derajat
/ luasnya masalh dan
pilihan intervensi yang
tepat.

makanan karena
faktor biologis yang
ditandai dengan
anoreksia dan berat
badan di bawah 10 %
- 20 % dari berat
badan ideal.
tubuh tidak terjadi
dengan outcome:
- tidak ada
anoreksia
- porsi makan
normal 3 x 1 porsi
penuh
- Berat badan
menunjukkan
peningkatan
sampai berat
badan ideal.
/ ketidakmampuan
menelan, riwayat
mual muntah.
- Awasi masukan /
pengeluaran nutrisi
dan berat badan
secara periodik.
- Selidiki anoreksia,
mual, muntah, dan
catat kemungkinan
hubungan dengan
obat. Awasi
volume, frekuensi,
dan konsistensi
feses.
- Dorong dan
berikan periode
istirahat sering.
- Berikan perawatan
mulut sebelum dan
sesudah tindakan
pernafasan.
- Dorong makan
Berguna dalam
mendukung keaktifan
nutrisi dan dukungan
cairan.
Dapat mempengaruhi
pilihan diet dan
mengidentifikas area
pemecahan masalah
untuk menigkatkan
pemasukan /
pengeluaran nutrien.
Membantu
menghemat energi
khususnya bila
kebutuhan metabolik
meningkat saat
demam.
Menurunkan rasa tak
enak karena sisa
sputum / obat untuk
pengobatan respirasi
yang merangsang
pusat muntah.
Memaksimalkan

sedikit dan sering
dengan makanan
tinggi protein dan
karbohidrat.
Kolaborasi
- Rujuk ke ahli diet
untuk menentukan
komposisi diet.
- Konsul dengan
terapi pernafasan
untuk jadwal
pengobatan 1-2 jam
sebelum / setelah
makan.
- Awasi pemeriksaan
laboratorium
(protein serum,
albumin).
-
masukan nutrisi dan
menurunkan iritasi
gaster.
Memberikan bantuan
dalam perencanaan
diet dengan nutrisi
adekuat untuk
kebutuhan metabolik
dan diet.
Dapat membantu
menurunkan insiden
mual dan muntah
sehubungan dengan
efek pengobatan
pernafasan pada perut
yang penuh.
Nilai rendah
menunjukkan
malnutrisi dan
menunjukkan
intervensi / perubahan
program terapi.
5. Intoleransi aktivitas
berhubungan dengan
menurunnya suplai
oksigen ditandai
dengan kelelahan,
Setelah diberikan
asuhan
keperawatan
selama 2 x 24 jam
diharapkan klien
Mandiri :
- evaluasi respons
klien terhadap
aktivitas. Catat
adanya dispnea,
Menetapkan
kemampuan /
kebutuhan klien dan
memudahkan pilihan

kelemahan, dispnea,
dan pucat.
dapat
menunjukkan
peningkatan
aktivitas dengan
outcome:
- pasien tidak
mengalami
kelelahan
- tanda- tanda
vital dalam
rentang normal
- tidak terjadi
dispnea
- wajah klien
tidak pucat
-
peningkatan
kelelahan dan
perubahan tanda-
tanda vital sebelum
dan sesudah
beraktivitas.
- Jelaskan
pentingnya
istirahat dalam
rencana
pengobatan dan
perlunya
keseimbangan
aktivitas dan
istirahat.
- Bantu klien untuk
memilih posisi
yang nyaman
untuk beristirahat
dan atau tidur.
- Bantu aktivitas
perawatan diri
yang diperlukan.
Berikan kemajuan
peningkatan
aktivitas selama
fase penyembuhan.
intervensi
Istirahat dapat
menurunkan
kebutuhan metabolik
dan menghemat
energi. Pembatasan
aktivitas ditentukan
dengan respons
individual klien
terhadap aktivitas dan
perbaikan kegagalan
pernafasan.
Setiap klien memliki
cara yang berbeda-
beda untuk berada di
posisi yang nyaman
saat beristirahat.
Meminimalkan
kelelahan dan
membantu
keseimbangan suplai
dan kebutuhan oksigen

6. Kurang pengetahuan
tentang
pengobatan,cara
penularan dan
pencegahan TBC
berhubungan dengan
keterbatasan paparan
informasi yang
ditandai dengan
mengungkapkan
adanya masalah dan
mengikuti instruksi
yang tidak akurat.
Setelah diberikan
askep selama 1 x
30 menit
diharapkan kurang
pengetahuan dapat
teratasi dengan
outcome :
- klien
menyatakan
pemahaman
tentang proses
penyakit dan
kebutuhan
pengobatan
- melakukan
perubahan pola
hidup untuk
memperbaiki
kesehatan umum
dan menurunkan
risiko pengaktifan
ulang TB
- klien memahami
rencana untuk
memenerima
perawatan
kesehatan yang
adekuat
-
-
-
Mandiri :
- kaji kemampuan
klien untuk belajar
(tingkat takut,
masalah,
kelemahan, tingkat
paretisipasi,
lingkungan terbaik
di mana pasien
dapat belajar,
siapa yang
terlibat).
- Identifikasi gejala
yang harus
dilaporkan kepada
perawat (contoh
hemoptisis, nyeri
dada, demam,
kesulitan bernafas,
vertigo)
- Tekankan
mempertahankan
makanan yang
tinggi protein dan
karbohidrat serta
pemasukan cairan
yang adekuat.
- Berikan instruksi
Belajar tergantung
pada emosi dan
kesiapan fisik yang
juga akan berpengaruh
pada tingkat
pemahaman klien.
Dapat menunjukkan
kemajuan atau
pengaktifan ulang
penyakit / efek obat
yang memerlukan
evaluasi lanjut.
Memenuhi kebutuhan
metabolik membantu
meminimalkan
kelemahan dan
meningkatkan
penyembuhan. Cairan
dapat mengencerkan /
mengeluarkan sekret.
Informasi tertulis

-
-
dan informasi
tertulis khusus
pada pasien untuk
rujukan.
- Jelaskan dosis
obat, frekuensi
pemberian, efek
kerja obat, alasan
pengobatan.
- Kaji potensial efek
samping
pengobatan
(contoh, mulut
kering, konstipasi,
gangguan
penglihatan, sakit
kepala)
- Tekankan untuk
tidak minum
alkohol selama
minum INH.
- Dorong pasien /
orang terdekat
untuk menyatakan
masalah
menurunkan hambatan
klien untuk mengingat
banyaknya informasi.
Meningkatkan
kerjasama dalam
program pengobatan
dan mencegah
penghentiaan obat
sesuai pebaikan
kondisi pasien.
Mencegah /
menurunkan
ketidaknyamanan
sehubungan dengan
terapi dan
meningkatkan
kerjasama dalam
program perawatan
dan pengobatan.
Kombinasi INH dan
alkohol akan
meningkatkan
insidensi hepatitis.
Menurunkan
kecemasan.
Penyangkalan dapat
memperburuk

(kecemasan).
- Dorong pasien
untuk tidak
merokok
- Kaji bagaimana
TB menular.
mekanisme koping.
Meskipun merokok
tidak merangsang
berulangnya TB tetapi
memicu timbulnya
bronkitis / disfungsi
pernafasan
Pengetahuan dapat
menurunkan risiko
penularan. Komplikasi
sehubungan dengan
reaktivasi, yaitu
pembentukan abses,
emfisema destruktif,
hemoptisis, luka di
saluran
gastrointestinal.
4. Evaluasi
No.Diagnosa
KeperawatanEvaluasi
1. Bersihan jalan nafas tidak efektif
berhubungan dengan sekresi di
bronkus yang tertahan dan mukus
yang banyak yang ditandai dengan
produksi sputum, perubahan
ritme, dan frekuensi pernafasan.
klien mampu mengeluarkan sekret tanpa
bantuan
bunyi nafas normal, tidak ada ronchi,
mengi dan stridor
tidak ada dipsnea

2. Kerusakan pertukaran gas
berhubungan dengan kerusakan
membran alveolar ditandai dengan
adanya sesak nafas (dispnea),
kelelahan, dan takikardia.
klien tidak mengalami sesak nafas
kilen tidak mengalami kelelahan
klien tidak mengalami takikardia
3. Risiko tinggi infeksi berhubungan
dengan imunitas tidak adekuat dan
tambahan infeksi.
klien menunjukkan perubahan pola
hidup untuk meningkatkan lingkungan
yang aman / mencegah terjadi
eksaserbasi
4. Perubahan nutrisi kurang dari
kebutuhan tubuh berhubungan
dengan tidak mampu dalam
memasukkan, mencerna, dan
mengabsorbsi makanan karena
faktor biologis yang ditandai
dengan anoreksia.
tidak ada anoreksia
porsi makan normal 3 x 1 porsi penuh
Berat badan menunjukkan peningkatan
sampai berat badan ideal.
5. Intoleransi aktivitas berhubungan
dengan menurunnya suplai
oksigen ditandai dengan
kelelahan, kelemahan, dispnea,
dan pucat.
klien tidak mengalami kelelahan
tanda- tanda vital dalam rentang normal
klien tidak mengalami dispnea
wajah klien tidak pucat
6. Kurang pengetahuan berhubungan
dengan keterbatasan kognisi,
mudah lupa, dan keterbatasan
paparan yang ditandai dengan
mengungkapakan adanya masalah
dan mengikuti instruksi yang tidak
akurat.
klien menyatakan pemahaman tentang
proses penyakit dan kebutuhan
pengobatan
melakukan perubahan pola hidup untuk
memperbaiki kesehatan umum dan
menurunkan risiko pengaktifan ulang
TB

klien memahami rencana untuk
memenerima perawatan kesehatan yang
adekuat

DAFTAR PUSTAKA
Tucker, Susan Martin ; dkk. 1998. Standar Perawatan Pasien. Penerbit Buku
Kedokteran EGC : Jakarta.
Brunner dan Suddarth. 2002. Keperawatan Medikal Bedah. Penerbit Buku
Kedokteran EGC : Jakarta.
Doenges, Marilynn E., Moorhouse, Mary Frances dan Geissler, Alice C. 2000.
Edisi 3. Rencana Asuhan Keperawatan. Jakarta : EGC.
Nanda. 2005 – 2006. Panduan Diagnosa Keperawatan. Jakarta : Prima Medika.