Stroke Hemorhagik
description
Transcript of Stroke Hemorhagik

STROKE HEMORHAGIK
Definisi
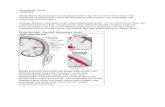
Stroke hemoragik adalah stroke yang diakibatkan oleh perdarahan arteri otak didalam
jaringan otak (intracerebral hemorrhage) dan/atau perdarahan arteri diantara lapisan
pembungkus otak, piamater dan arachnoidea.
Etiologi
Perdarahan intraserebral dapat disebabkan oleh:
1. Hipertensi
Pecahnya arteriola kecil dikarenakan oleh perubahan degeneratif akibat hipertensi
yang tidak terkontrol; resiko tahunan perdarahan rekuren adalah 2%, dapat dikurangi
dengan pengobatan hipertensi; diagnosis berdasarkan riwayat klinis.
2. Amyloid Angiopathy
Pecahnya arteri ukuran kecil dan menengah, dengan deposisi protein β-amyloid; dapat
berupa perdarahan lobar pada orang berusia diatas 70 tahun; risiko tahunan
perdarahan rekuren adalah 10,5%; diagnosis berdasarkan riwayat klinis dan juga
imaging seperti CT Scan, MRI, dan juga Angiography.
3. Arteriovenous Malformation
Pecahnya pembuluh darah abnormal yang menghubungkan arteri dan ena; resiko
tahunan perdarahan rekuren adalah 18%; dapat dikurangi dengan eksisi bedah,
embolisasi, dan radiosurgery; diagnosis berdasarkan imaging seperti MRI dan
angiografi konvensional.
4. Aneurisma intracranial
Pecahnya pelebaran sakular dari arteri ukuran medium, biasanya berhubungan dengan
perdarahan subarachnoid; Resiko perdarahan rekuren adalah 50% dalam 6 bulan
pertama, dimana berkurang 3% tiap tahunnya, surgical clipping atau pemasangan
endovascular coils dapat secara signifikan mengurangi resiko perdarahan rekuren;
diagnosis berdasarkan imaging sperti MRI dan angiografi.
5. Angioma Kavernosum
Pecahnya pembuluh darah kapiler abnormal yang dikelilingi oleh jaringan ikat; resiko
perdarahan rekuren adalah 4,5%, dapat dikurangi dengan eksisi bedah atau
radiosurgery; diagnosis berdasarkan gambaran MRI.

6. Venous Angioma
Pecahnya pelebaran venula abnormal; resiko perdarahan ulangan sangat kecil
(0,15%); diagnosis berdasarkan gambaran MRI dan angiografi konvensional.
7. Dural venous sinus thrombosis
Perdarahan diakibatkan oleh infark venosus hemorhagik; antikoagulan dan agen
trombolitik transvenosus dapat memperbaiki outcome; resiko perdarahan rekuren
adalah 10% dalam 12 bulan pertama dan kurang dari 1% setelahnya; diagnosis
berdasarkan gambaran MRI dan angiografi.
8. Neoplasma intracranial
Akibat nekrosis dan perdarahan oleh jaringan neoplasma yang hipervaskular; outcome
jangka panjang ditentukan oleh karakterisitik dari neoplasma tersebut; diagnosis
berdasrkan gambaran MRI.
9. Koagulopathy
Paling banyak disebabkan oleh penggunaan antikoagulan dan agen trombolitik;
koreksi cepat abnormalitas bersangkutan penting untuk menghentikan perdarahan;
diagnosis berdasarkan riwayat klinis.
10. Penggunaan kokain dan alcohol
Perdarahan terjadi jika memang sudah terdapat abnormalitas vascular yang
mendasari; diagnosis berdasarkan riwayat klinis.
Manifestasi Klinis
Beberapa gejala khas terjadinya perdarahan intraserebral yaitu:
Hipertensi reaktif akut
Tekanan darah tinggi yang jauh melampaui level hipertensi kronik yang dialami
pasien, merupakan suatu sangkaan kuat terjadinya pendarahan.
Muntah
Muntah pada saat onset pendarahan intraserebral jauh lebih sering terjadi
dibandingkan pada infark serebral.
Nyeri kepala
Nyeri kepala hebat secara umum terjadi pada perdarahan serebral akibat peninggian
tekanan intrakranial, namun pada 50% kasus sakit kepala absen ataupun ringan.
Kaku kuduk
Kaku kuduk juga sering ditemukan pada perdarahan intraserebral, namun hal ini pun
sering absen ataupun ringan, terutama jika terjadi penurunan kesadaran yang dalam.

Kejang
Kejang yang terjadi biasanya fokal, terjadi pada beberapa hari pertama dari 10%
kasus perdarahan supratentorial. Kejang sering terjadi belakangan, beberapa bulan
bahkan tahun setelah kejadian
Adapun sindroma utama yang menyertai stroke hemorhagik dapat dibagi menurut tempat
perdarahannya yaitu:
1. Putaminal Hemorrhages
Putamen merupakan tempat yang paling sering terjadi perdarahan, juga dapat meluas
ke kapsula interna. Hemiparesis kontralateral merupakan gejala utama yang terjadi.
Pada perdarahan yang ringan, gejala diawali dengan paresis wajah ke satu sisi, bicara
jadi melantur, dan diikutii melemahnya lengan dan tungkai serta terjadi
penyimpangan bola mata. Pada perdarahan berat dapat terjadi penurunan kesadaran ke
stupor ataupun koma akibat kompresi batang otak.
2. Thalamic Hemorrhages
Gejala utama di sini adalah terjadi kehilangan sensorik berat pada seluruh sisi
kontralateral tubuh. Hemiplegia atau hemiparesis juga dapat terjadi pada perdarahan
yang sedang sampai berat akibat kompresi ataupun dekstruksi dari kapsula interna di
dekatnya. Afasia dapat terjadi pada lesi hemisfer dominan, dan neglect kontralateral
pada lesi hemisfer non-dominan. Hemianopia homonim juga dapat terjadi tetapi
hanya sementara.
3. Pontine Hemorrhages
Koma dalam dengan kuadriplegia biasanya dapat terjadi dalam hitungan menit. Sering
juga terjadi rigiditas deserebrasi serta pupil "pin-point" (1 mm). Terdapat kelainan
refleks gerakan mata horizontal pada manuver okulosefalik (doll's head) ataupun tes
kalorik. Kematian juga sering terjadi dalam beberapa jam.
4. Cerebellar Hemorrhages
Perdarahan serebellar biasanya ditandai dengan gejala-gejala seperti sakit kepala
oksipital, muntah berulang, serta ataksia gait. Dapat juga terjadi paresis gerakan mata
lateral ke arah lesi, serta paresis saraf kranialis VII. Seiring dengan berjalannya waktu
pasien dapat menjadi stupor ataupun koma akibat kompresi batang otak.
5. Lobar Hemorrhages
Sebagian besar perdarahan lobar adalah kecil dan gejala yang terjadi terbatas
menyerupai gejala-gejala pada stroke iskemik.

Diagnosis dan Pemeriksaan Tambahan
Sebelum dikenal adanya CT scan, pemeriksaan CSF merupakan metode yang paling
sering dipakai untuk menegakkan diagnosis dari stroke hemorhagik. Adanya darah atau CSF
yang xanthokromik mengindikasikan adanya komunikasi adantara hematom dengan rongga
ventrikular namun jarang pada hematoma lobar atau yang kecil. Secara umum, pungsi lumbal
tidak direkomendasikan, karena hal ini dapat menyebabkan atau memperparah terjadinya
herniasi. Selain itu dapat terjadi kenaikan leukosit serta LED pada beberapa pasien.
Computerized tomography (CT) serta kemudian magnetic resonance imaging (MRI)
memberikan visualisasi langsung dari darah serta produknya di ekstravaskuler. Komponen
protein dari hemoglobin bertanggung jawab lebih dari 90% hiperdensitas gambaran CT pada
kasus perdarahan, sedangkan paramagnetic properties dari hemoglobin bertanggung jawab
atas perubahan sinyal pada MRI. CT scan dapat mendiagnosa secara akurat suatu perdarahan
akut. Lesi menjadi hipodens dalam 3 minnggu dan kemudian membentuk suatu
posthemorrhagic pseudocyst. Perbedaan antara posthemorrhagic pseudocyst dari kontusio
lama, lesi iskemik atau bahkan astrositoma mungkin dapat menjadi sulit. MRI dapat
membedaakan 5 stage dari perdarahan berdasarkan waktunya yaitu: hiperakut, akut, subakut
stage I, subakut stage II, dan kronik.
Penggunaan angiography pada diagnosis dari PIS menurun setelah adanya CT dan MRI.
Peranan utama dari angiografi adalah sebagai alat diagnosis etiologi dari PIS non-hipertensif
seperti AVM, aneurysm, tumor dll, PIS multipel, dan juga PIS pada tempat-tempat atipikal
(hemispheric white matter, head of caudate nucleus). Walaupun demikian penggunaannya
tetap terbatas oleh karena perkembangan imaging otak yang non-invasif.