Kasus DKA Kulit
-
Upload
anugerah-ikhlas-riansyah-paputungan -
Category
Documents
-
view
102 -
download
8
description
Transcript of Kasus DKA Kulit

BAB II
DASAR TEORI
1. Definisi
Dermatitis kontak alergi adalah suatu dermatitis (peradangan kulit) yang
timbul setelah kontak dengan alergen melalui proses sensitisasi (Siregar, 2004).
2. Etiologi dan Predisposisi
Etiologi
Penyebab dermatitis kontak alergik adalah alergen, paling
sering berupa bahan kimia dengan berat molekul kurang dari 500-1000
Da, yang juga disebut bahan kimia sederhana. Dermatitis yang timbul
dipengaruhi oleh potensi sensitisasi alergen, derajat pajanan, dan
luasnya penetrasi di kulit (Djuanda, 2005).
Penyebab utama kontak alergen di Amerika Serikat yaitu dari
tumbuh-tumbuhan. Sembilan puluh persen dari populasi mengalami
sensitisasi terhadap tanaman dari genus Toxicodendron, misalnya
poison ivy, poison oak dan poison sumac. Toxicodendron mengandung
urushiol yaitu suatu campuran dari highly antigenic 3- enta decyl
cathecols. Bahan lainnya adalah nikel sulfat (bahan-bahan logam),
potassium dichromat (semen, pembersih alat -alat rumah tangga),
formaldehid, etilendiamin (cat rambut, obat-obatan),
mercaptobenzotiazol (karet), tiuram (fungisida) dan parafenilendiamin
(cat rambut, bahan kimia fotografi) (Trihapsoro, 2003).
Predisposisi
Berbagai faktor berpengaruh dalam timbulnya dermatitis kontak alergi.
Misalnya antara lain:
Faktor eksternal (Djuanda, 2011):
o Potensi sensitisasi allergen
o Dosis per unit area
1

o Luas daerah yang terkena
o Lama pajanan
o Oklusi
o Suhu dan kelembaban lingkungan
o Vehikulum
o pH
Faktor Internal/ Faktor Individu (Djuanda, 2011):
1. Keadaan kulit pada lokasi kontak
Contohnya ialah ketebalan epidermis dan keadaan stratum korneum.
2. Status imunologik
Misal orang tersebut sedang menderita sakit, atau terpajan sinar matahari.
3. Genetik
Faktor predisposisi genetic berperan kecil, meskipun misalnya
mutasi null pada kompleks gen fillagrin lebih berperan karena alergi nickel
(Thysen, 2009).
4. Status higinie dan gizi
Seluruh faktor – faktor tersebut saling berkaitan satu sama lain
yang masing – masing dapat memperberat penyakit atau memperingan.
Sebagai contoh, saat keadaan imunologik seseorang rendah, namun
apabila satus higinienya baik dan didukung status gizi yang cukup, maka
potensi sensitisasi allergen akan tereduksi dari potensi yang seharusnya.
Sehingga sistem imunitas tubuh dapat dengan lebih cepat melakukan
perbaikan bila dibandingkan dengan keadaan status higinie dan gizi
individu yang rendah. Selain hal – hal diatas, faktor predisposisi lain yang 2

menyebabkan kontak alergik adalah setiap keadaan yang menyebabkan
integritas kulit terganggu, misalnya dermatitis statis (Baratawijaya, 2006).
5. Patofisiologi
Dermatitis kontak alergi atau DKA disebabkan oleh pajanan secara
berulang oleh suatu alergen tertentu secara berulang, seperti zat kimia yang
sangat reaktif dan seringkali mempunyai struktur kimia yang sangat sederhana.
Struktur kimia tersebut bila terkena kulit dapat menembus lapisan epidermis yang
lebih dalam menembus stratum corneum dan membentuk kompleks sebagai
hapten dengan protein kulit. Konjugat yang terbentuk diperkenalkan oleh sel
dendrit ke sel-sel kelenjar getah bening yang mengalir dan limfosit-limfosit secara
khusus dapat mengenali konjugat hapten dan terbentuk bagian protein karier yang
berdekatan. Kojugasi hapten-hapten diulang pada kontak selanjutnya dan limfosit
yang sudah disensitisasikan memberikan respons, menyebabkan timbulnya
sitotoksisitas langsung dan terjadinya radang yang ditimbulkan oleh limfokin
(Price, 2005).
Sebenarnya, DKA ini memiliki 2 fase yaitu fase sensitisasi dan fase
elisitasi yang akhirnya dapat menyebabkan DKA. Pada kedua fase ini akan
melepaskan mediator-mediator inflamasi seperti IL-2, TNFα, leukotrien, IFNγ,
dan sebagainya, sebagai respon terhadap pajanan yang mengenai kulit tersebut.
Pelepasan mediator-mediator tersebut akan menimbulkan manifestasi klinis khas
khas yang hampir sama seperti dermatitis lainnya. DKA ini akan terlihat jelas
setelah terpajan oleh alergen selama beberapa waktu yang lama sekitar berbulan-
bulan bahkan beberapa tahun (Price, 2005).
Secara khas, DKA bermanifestasi klinis sebagai pruritus, kemerahan dan
penebalan kulit yang seringkali memperlihatkan adanya vesikel-vesikel yang
relatif rapuh. Edema pada daerah yang terserang mula-mula tampak nyata dan jika
mengenai wajah, genitalia atau ekstrimitas distal dapat menyerupai eksema.
Edema memisahkan sel-sel lapisan epidermis yang lebih dalam (spongiosus) dan
3

dermis yang berdekatan. Lebih sering mengenai bagian kulit yang tidak memiliki
rambut terutama kelopak mata (Price, 2005).
Skema Patogenesis DKA
4
Kontak Dengan Alergen secara Berulang
Alergen kecil dan larut dalam lemak disebut
hapten
IL-1, ICAM-1, LFA-3,B-7, MHC I dan II
Sel langerhans keluarkan sitokinMenembus lapisan
corneum
Sitokin akan memproliferasi sel T
dan menjadi lebih banyak dan memiliki
sel T memori
Difagosit oleh sel Langerhans dengan
pinositosis
Sitokin akan keluar dari getah bening
Hapten + HLA-DR
Beredar ke seluruh tubuh
Membentuk antigen
Individu tersensitisasi
Fase Sensitisasi (I)
2-3 minggu
Dikenalkan ke limfosit T melalui CD4

5
Fase Elitisasi (II)
24-48 jam
Pajanan ulang
Sel T memori
Aktivasi sitokin inflamasi lebih kompleks
Respons klinis DKA
Proliferasi dan ekspansi sel T di kulit
Faktor kemotaktik, PGE2 dan OGD2, dan leukotrien B4 (LTB4) dan eiksanoid
menarik → neutrofil, monosit ke dermis
IFN – γ → keratinosit → LFA -1, IL-1, TNF-α
Eikosanoid (dari sel mast dan keratinosit Molekul larut (komplemen
dan klinin) → ke epidermis dan dermis
Dilatasi vaskuler dan peningkatan
permeabilitas vaskuler

6. Penegakan Diagnosis
1. Anamnesa
Diagnosis DKA didasarkan atas hasil anamnesis yang cermat
dan pemeriksaan klinis yang teliti. Penderita umumnya mengeluh gatal
(Sularsito, 2010).
Pertanyaan mengenai kontaktan yang dicurigai didasarkan
kelainan kulit berukuran numular di sekitar umbilikus berupa
hiperpigmentasi, likenifikasi, dengan papul dan erosi, maka perlu
ditanyakan apakah penderita memakai kancing celana atau kepala ikat
pinggang yang terbuat dari logam (nikel). Data yang berasal dari
anamnesis juga meliputi riwayat pekerjaan, hobi, obat topikal yang
pernah digunakan, obat sistemik, kosmetika, bahan-bahan yang
diketahui menimbulkan alergi, penyakit kulit yang pernah dialami,
riwayat atopi, baik dari yang bersangkutan maupun keluarganya
(Sularsito, 2010). Penelusuran riwayat pada DKA didasarkan pada
beberapa data seperti yang tercantum dalam tabel 2.1 berikut.
Tabel 2.1 Penelusuran riwayat pada DKA (Sularsito,2010).
Demografi dan riwayat
pekerjaan
Umur, jenis kelamin, ras, suku, agama, status
pernikahan, pekerjaan, deskripsi dari pekerjaan,
paparan berulang dari alergen yang didapat saat
kerja, tempat bekerja, pekerjaan sebelumnya.
Riwayat penyakit dalam
keluarga
Faktor genetik, predisposisi
Riwayat penyakit
sebelumnya
Alergi obat, penyakit yang sedang diderita, obat-
obat yang digunakan, tindakan bedah
Riwayat dermatitis yang
spesifik
Onset, lokasi, pengobatan
6

2. Pemeriksaan Fisik
Pemeriksaan fisik sangat penting, karena dengan melihat lokasi
dan pola kelainan kulit seringkali dapat diketahui kemungkinan
penyebabnya. Berbagai lokasi terjadinya DKA dapat dilihat pada tabel
2.2. Misalnya, di ketiak oleh deodoran; di pergelangan tangan oleh jam
tangan; di kedua kaki oleh sepatu/sandal. Pemeriksaan hendaknya
dilakukan di tempat yang cukup terang, pada seluruh kulit untuk
melihat kemungkinan kelainan kulit lain karena sebab-sebab endogen
(Sularsito, 2010).
Tabel 2.2 Berbagai Lokasi Terjadinya DKA (Sularsito,2010).
Lokasi Kemungkinan Penyebab
Tangan Pekerjaan yang basah (‘Wet Work’) misalnya
memasak makanan (getah sayuran, pestisida) dan
mencuci pakaian menggunakan deterjen.
Lengan Jam tangan (nikel), sarung tangan karet, debu
semen, dan tanaman.
NamaKetiak Deodoran, anti-perspiran, formaldehid yang ada
di pakaian.
Wajah Bahan kosmetik, spons (karet), obat topikal,
alergen di udara (aero-alergen), nikel (tangkai
kacamata).
Bibir Lipstik, pasta gigi, getah buah-buahan.
Kelopak mata Maskara, eye shadow, obat tetes mata, salep
mata.
Telinga Anting yang terbuat dari nikel, tangkai kacamata,
obat topikal, gagang telepon.
Leher Kalung dari nikel, parfum, alergen di udara, zat
warna pakaian.
Badan Tekstil, zat warna, kancing logam, karet (elastis,
7

busa), plastik, deterjen, bahan pelembut atau
pewangi pakaian.
Genitalia Antiseptik, obat topikal, nilon, kondom,
pembalut wanita, alergen yang berada di tangan,
parfum, kontrasepsi.
Paha dan tungkai bawah Tekstil, kaus kaki nilon, obat topikal,
sepatu/sandal.
Pada pemeriksaan fisik dermatitis kontak alergi secara umum
dapat diamati beberapa ujud kelainan kulit antara lain edema,
papulovesikel, vesikel atau bula. Ujud kelainan kulit dapat dilihat pada
beberapa gambar berikut :
1. Dermatitis kontak alergi pada di lengan tempat tali jam tangan karena
alergi terhadap nikel menyebabkan eritema. Lesi yang timbul pada lokasi
kontak langsung dengan nikel (lesi eksematosa dan terkadang popular).
Lesi eksematosa berupa papul-papul, vesikel-vesikel yang dijumpai pada
lokasi kontak langsung.
2. Dermatitis kontak alergi akut pada bibir yang terjadi karena lipstick.
Pasien hipersensitif terhadap eosin mengakibatkan eritema pada bibir
3. Telinga. Anting atau jepit telinga terbuat dari nikel, penyebab dermatitis
kontak pada telinga. Penyebab lain misalnya obat topikal, tangkai kaca
mata, cat rambut, alat bantu dengar, gagang telepon. Alat bantu dengar
dapat mengandung akrilak, bahan plastik, serta bahan kimia lainnya.
Anting-anting yang menyebabkan dermatitis pada telinga umumnya yang
terbuat dari nikel dan jarang pada emas. Tindikan pada telinga mungkin
menjadi fase sensitisasi pada dermatitis karena nikel yang bisa mengarah
pada dermatitis kontak kronik. Dermatitis kontak alergi subakut pada
telinga dan sebagian leher. Akhirnya diketahui bahwa pasien alergi
terhadap bahan plastik
8

4. Badan. Dermatitis kontak di badandapatdisebabkanolehtekstil,
zatwarnakancinglogam, karet (elastis, busa), plastik, deterjen,
bahanpelembutataupewangipakaian. Dermatitis
kontakpadaperutkarenapasienalergipadakaretdari celananya.
Terlihatadanyaeritema yang berbatastegassesuaidengandaerah yang
terkenaalergen.
5. Genitalia.Penyebabnya data antiseptik, obattopikal, nilon, kondom,
pembalut wanita alergen yang berada di tangan, parfum, kontrasepsi,
deterjen. Dermatitis kontak yang terjadi pada daerah vulva karena alergi
pada cream yang mengandung neomisin, terlihat eritema
6. Paha dantungkaibawah. Dermatitis di tempat ini dapat disebabkan oleh
tekstil, dompet, kunci (nikel), kaos kaki nilon, obat topikal, semen,
sepatu/sandal. Pada gambar dermatitis kontakalergi yang terjadi karena
Quaternium-15,bahan pengawet pada pelembab.Kaki mengalami skuama,
krusta
9

7. Pemeriksaan Penunjang
1. Uji Tempel
Kelainan kulit DKA sering tidak menunjukkan gambaran
morfologik yang khas, dapat menyerupai dermatitis atopik,
dermatitis numularis, dermatitis seboroik, atau psoriasis. Diagnosis
banding yang utama ialah dengan Dermatitis Kontak Iritan (DKI).
Dalam keadaan ini pemeriksaan uji tempel perlu dipertimbangkan
untuk menentukan, apakah dermatitis tersebut karena kontak alergi
(Sularsito, 2010).
Tempat untuk melakukan uji tempel biasanya di punggung.
Bahan yang secara rutin dan dibiarkan menempel di kulit, misalnya
kosmetik, pelembab, bila dipakai untuk uji tempel, dapat langsung
digunakan apa adanya. Bila menggunakan bahan yang secara rutin
dipakai dengan air untuk membilasnya, misalnya sampo, pasta
gigi, harus diencerkan terlebih dahulu. Bahan yang tidak larut
dalam air diencerkan atau dilarutkan dalam vaselin atau minyak
mineral. Produk yang diketahui bersifat iritan, misalnya deterjen,
hanya boleh diuji bila diduga keras penyebab alergi. Apabila
pakaian, sepatu, atau sarung tangan yang dicurigai penyebab alergi,
maka uji tempel dilakukan dengan potongan kecil bahan tersebut
10

yang direndam dalam air garam yang tidak dibubuhi bahan
pengawet, atau air, dan ditempelkan di kulit dengan memakai Finn
chamber, dibiarkan sekurang-kurangnya 48 jam. Perlu diingat
bahwa hasil positif dengan alergen bukan standar perlu kontrol (5
sampai 10 orang) untuk menyingkirkan kemungkinan terkena
iritasi (Sularsito, 2010).
Aplikasi Patch Test (Uji Tempel) pada pasien Berbagai hal berikut
ini perlu diperhatikan dalam pelaksanaan uji tempel (Sularsito, 2010):
1. Dermatitis harus sudah tenang (sembuh). Bila masih dalam keadaan akut
atau berat dapat terjadi reaksi ‘angry back’ atau ‘excited skin’ reaksi
positif palsu, dapat juga menyebabkan penyakit yang sedang dideritanya
semakin memburuk.
2. Tes dilakukan sekurang-kurangnya satu minggu setelah pemakaian
kortikosteroid sistemik dihentikan (walaupun dikatakan bahwa uji tempel
dapat dilakukan pada pemakaian prednison kurang dari 20 mg/hari atau
dosis ekuivalen kortikosteroid lain), sebab dapat menghasilkan reaksi
negatif palsu. Sedangkan antihistamin sistemik tidak mempengaruhi hasil
tes, kecuali diduga karena urtikaria kontak.
3. Uji tempel dibuka setelah dua hari, kemudian dibaca; pembacaan kedua
dilakukan pada hari ke-3 sampai ke-7 setelah aplikasi.
4. Penderita dilarang melakukan aktivitas yang menyebabkan uji tempel
menjadi longgar (tidak menempel dengan baik), karena memberikan hasil
negatif palsu. Penderita juga dilarang mandi sekurang-kurangnya dalam 48
jam, dan menjaga agar punggung selalu kering setelah dibuka uji
tempelnya sampai pembacaan terakhir selesai.
5. Uji tempel dengan bahan standar jangan dilakukan terhadap penderita
yang mempunyai riwayat tipe urtikaria dadakan (immediate urticaria
type), karena dapat menimbulkan urtikaria generalisata bahkan reaksi
11

anafilaksis. Pada penderita semacam ini dilakukan tes dengan prosedur
khusus.
Setelah dibiarkan menempel selama 48 jam, uji tempel
dilepas. Pembacaan pertama dilakukan 15-30 menit setelah dilepas,
agar efek tekanan bahan yang diuji telah menghilang atau minimal.
Hasilnya dicatat seperti berikut (Sularsito, 2010):
1 = reaksi lemah (nonvesikular) : eritema, infiltrat, papul (+)
2 = reaksi kuat : edema atau vesikel (++)
3 = reaksi sangat kuat (ekstrim) : bula atau ulkus (+++)
4 = meragukan : hanya makula eritematosa
5 = iritasi : seperti terbakar, pustul, atau purpura (IR)
6 = reaksi negatif (-)
7 = excited skin
8 = tidak dites (NT=non tested)
Pembacaan kedua perlu dilakukan sampai satu minggu
setelah aplikasi, biasanya 72 atau 96 jam setelah aplikasi.
Pembacaan kedua ini penting untuk membantu membedakan antara
respons alergik atau iritasi, dan juga mengidentifikasi lebih banyak
lagi respons positif alergen. Hasil positif dapat bertambah setelah
96 jam aplikasi, oleh karena itu perlu dipesan kepada pasien untuk
melapor, bila hal itu terjadi sampai satu minggu setelah aplikasi
(Sularsito, 2010).
Untuk menginterpretasi hasil uji tempel tidak mudah.
Interpretasi dilakukan setelah pembacaan kedua. Respon alergik
biasanya menjadi lebih jelas antara pembacaan kesatu dan kedua,
berawal dari +/- ke + atau ++ bahkan ke +++ (reaksi tipe
crescendo), sedangkan respon iritan cenderung menurun (reaksi
tipe decrescendo) (Sularsito, 2010).
12

Pemeriksaan Histopalogi
Pemeriksaan Histopalogi dilakukan dengan cara(Sularsito, 2010).:
1. Untuk pemeriksaan ini dibutuhkan potongan jaringan yang didapat dengan
cara biopsi dengan pisau atau plong/punch.
2. Penyertaan kulit normal pada tumor kulit, penyakit infeksi, kulit normal
tidak perlu diikutsertakan.
3. Sedapat-dapatnya diusahakan agar lesi yang akan dibiopsi adalah lesi
primer yang belum mengalami garukan atau infeksi sekunder.
4. Bila ada infeksi sekunder, sebaiknya diobati lebih dahulu.
5. Pada penyakit yang mempunyai lesi yg beraneka macam/ banyak, lebih
baik biopsi lebih dari satu.
6. Potongan jaringan sebisanya berbentuk elips + diikutsertakan jaringan
subkutis.
7. Jaringan yang telah dipotong dimasukan ke dalam larutan fiksasi, misanya
formalin 10% atau formalin buffer, supaya menjadi keras dan sel-selnya
mati.
8. Lalu dikirim ke laboratorium
9. Pewarnaan rutin yang biasa digunakan dalah Hematoksilin-Eosin(HE).
Ada pula yang menggunakanperwarnaan oersein dan Giemsa.
10. Volume cairan fiksasi sebaiknya tidak kurang dari 20 X volume jaringan
11. Agar cairan fiksasi dapat dengan baik masuk ke jaringan hendaknya tebal
jaringan kira-kira 1/2 cm, kalau terlalu tebal dibelah dahulu sebelum
dimasukkan ke dalam cairan fiksasi
Gold Standard Diagnosis
Gold standard pada diagnosis dermatitis kontak alergika yaitu
dilakukan uji tempel. Tempat untuk melakukan uji tempel biasanya di
punggung. Untuk melakukan uji tempel diperukan antigen standar buatan
pabrik, misalnya Finn Chamber System Kit dan T.R.U.E Test. Adakalanya
tes dilakukan dengan antigen bukan standar, dapat berupa bahan kimia
murni, atau lebih sering bahan campuran yang berasal dari rumah,
13

lingkungan kerja atau tempat rekreasi. Mungkin ada sebagian bahan ini
yang bersifat sangat toksik terhadap kulit, atau walaupun jarang dapat
memberikan efek toksik secara sistemik. Oleh karena itu, bila
menggunakan bahan tidak standar, apalagi dengan bahan industri, harus
berhati-hati sekali. Jangan melakukan uji tempel dengan bahan yang tidak
diketahui (Sularsito, 2010).
8. Penatalaksanaan
Non medikamentosa
1. Memotong kuku – kuku jari tangan dan jaga tetap bersih dan pendek serta
tidak menggaruk lesi karena akan menimbulkan infeksi (Morgan, dkk,
2009)
2. Memberi edukasi mengenai kegiatan yang berisiko untuk terkena
dermatitis kontak alergi
3. Gunakan perlengkapan/pakaian pelindung saat melakukan aktivitas yang
bersentuhan dengan alergen (Sumantri, dkk, 2005)
4. Memberi edukasi kepada pasien untuk tidak mengenakan perhiasan,
aksesoris, pakaian atau sandal yang merupakan penyebab alergi
Medikamentosa
Simptomatis
Diberi antihistamin yaitu Chlorpheniramine Maleat (CTM) sebanyak 3-
4 mg/dosis, sehari 2-3 kali untuk dewasa dan 0,09 mg/dosis, sehari 3 kali
untuk anak – anak untuk menghilangkan rasa gatal
Sistemik
1. Kortikosteroid yaitu prednison sebanyak 5 mg, sehari 3 kali
2. Cetirizine tablet 1x10mg/hari
3. Bila terdapat infeksi sekunder diberikan antibiotika (amoksisilin
atau eritromisin) dengan dosis 3x500mg/hari, selama 5 hingga 7
hari
Topikal
14

1. Krim desoksimetason 0,25%, 2 kali sehari
9. Pencegahan
Pencegahan DKA dapat dilakukan dengan cara sebagai berikut (Sumantri,
dkk, 2005). :
1. Memberi edukasi mengenai kegiatan yang berisiko untuk terkena
dermatitis kontak alergi
2. Menghindari substansi allergen
3. Mengganti semua pakaian yang terkena allergen
4. Mencuci bagian yang terpapar secepat mungkin dengan sabun, jika tidak
ada sabun bilas dengan air
5. Menghindari air bekas cucian/bilasan kulit yang terpapar allergen
6. Bersihkan pakaian yang terkena alergen secara terpisah dengan pakaian
lain
7. Bersihkan hewan peliharaan yang diketahui terpapar allergen
8. Gunakan perlengkapan/pakaian pelindung saat melakukan aktivitas yang
berisiko terhadap paparan allergen
10. Prognosis
Prognosis dermatitis kontak alergi umumnya baik, sejauh bahan kontaknya
dapat disingkirkan. Prognosis kurang baik dan menjadi kronis bila bersamaan
dengan dermatitis yang disebabkan oleh faktor endogen (dermatitis atopik,
dermatitis numularisatau psoriasia) (Vorvick, 2011; Sularsito, 2007). Faktor lain
yang membuat prognosis kurang baik adalah pajanan alergen yang tidak mungkin
dihindari misalnya berhubungan dengan pekerjaan tertentu atau yang terdapat di
lingkungan penderita(Djuanda, 2005).
15

11. Komplikasi
Komplikasi yang dapat terjadi adalah infeksi kulit sekunder oleh bakteri
terutama Staphylococcus aureus, jamur, atau oleh virus misalnya herpes simpleks.
Rasa gatal yang berkepanjangan serta perilaku menggaruk dapat dapat mendorong
kelembaban pada lesi kulit sehingga menciptakan lingkungan yang ramah bagi
bakteri atau jamur. Selain itu dapat pula menyebabkan eritema multiforme (lecet)
dan menyebabkan kulit berubah warna, tebal dan kasar atau disebut
neurodermatitis (lichen simplex chronicus) (Bourke, et al., 2009).
16

BAB III
KESIMPULAN
1. Dermatitis kontak alergi adalah suatu dermatitis (peradangan kulit) yang
timbul setelah kontak dengan alergen melalui proses sensitisasi.
2. Penyebab dermatitis kontak alergik adalah alergen, paling sering berupa
bahan kimia dengan berat molekul kurang dari 500-1000 Da, yang juga
disebut bahan kimia sederhana. Dermatitis yang timbul dipengaruhi oleh
potensi sensitisasi alergen, derajat pajanan, dan luasnya penetrasi di kulit.
3. Gejala klinis DKA, pasien umumnya mengeluh gatal. Pada yang akut
dimulai dengan bercak eritematosa yang berbatas jelas kemudian diikuti
edema, papulovesikel, vesikel atau bula. Pada yang kronis terlihat kulit
kering, berskuama, papul, likenifikasi, dan mungkin fisur, batasnya tidak
jelas.
4. Gold standar pada DKA adalah dengan menggunakan uji tempel. Uji
tempel (patch test) dengan bahan yang dicurigai dan didapatkan hasil
positif.
5. Penatalaksanaan dari DKA dapat secara medikamentosa serta
nonmedikamentosa. Tujuan utama terapi medikamentosa adalah untuk
mengurangi reaktivitas sistim imun dengan terapi kortikosteroid,
mencegah infeksi sekunder dengan antiseptik dan terutama untuk
mengurangi rasa gatal dengan terapi antihistamin. Sedangkan untuk
nonmedikamentosa adalah dengan menghindari alergen.
17

DAFTAR PUSTAKA
Baratawijaya, Karnen Garna. 2006. Imunologi Dasar. Jakarta: Balai Penerbit
FKUI
Bourke, et al. 2009. Guidelines For The Management of Contact Dermatitis: an
update. Tersedia dalam :
http://www.bad.org.uk/portals/_bad/guidelines/clinical%20guidelines/
contact%20dermatitis%20bjd%20guidelines%20may%202009.pdf.
Diakses pada tanggal 22 November 2012
Djuanda, Suria dan Sularsito, Sri. 2005. Ilmu Penyakit Kulit dan Kelamin Edisi 4.
Jakarta: FK UI
Morgan, Geri, Hamilton, Carole. 2009. Obstetri & Ginekologi: Panduan Praktik
Edisi 2. Jakarta : EGC
Price, Sylvia Anderson. 2005. Patofisiologi Konsep Klinis Proses- Proses
Penyakit. Jakarta : EGC.
Siregar, R.S,. 2004. Atlas Berwarna Saripati Penyakit Kulit Edisi 2. Jakarta: EGC
Sularsito dan Djuanda. 2007. Dermatitis dalam Ilmu Penyakit Kulit dan Kelamin.
Edisi ke 5. Jakarta : FKUI
Sularsito, Sri Adi dan Suria Djuanda. 2010. Dermatitis dalam Ilmu Penyakit Kulit
dan Kelamin Edisi 6. Jakarta : FKUI
Sularsito, Sri Adi, Suria Djuanda. 2011. Dermatitis dalam Ilmu Penyakit Kulit
dan Kelamin. Jakarta : FKUI.
Sumantri, M.A., Febriani, H.T., Musa, S.T. 2005. Dermatitis Kontak.
Yogyakarta : Fakultas Farmasi UGM
Thyssen, Jacob Pontoppidan. 2009. The Prevalence and Risk Factors of Contact
Allergy in the Adult General Population. Denmark : National Allergy
Research Centre, Departement of Dermato-Allergology, Genofte Hospital,
University of Copenhagen .
18

BAB IV
LAPORAN KASUS
I. Identitas
Nama : Ny. S
Umur : 45 tahun
Jenis kelamin : Perempuan
Alamat : Duwet RT 04, Sine, Ngawi
Pekerjaan : Ibu Rumah Tangga
II. Keluhan Utama
Gatal di pergelangan tangan kiri
III. Riwayat Penyakit Sekarang
Pasien mengeluh gatal di pergelangan tangan kiri sejak 3 jam setelah
masuk rumah sakit. Saat itu pasien baru saja dipasang infus dan diplester di
pergelangan tangan kiri. Setelah diplester, beberapa jam kemudian pasien merasa
gatal di pergelangan tangan kiri. Pasien kemudian menghubungi perawat dan
meminta plester dilepas karena tidak tahan dengan rasa gatal. Saat plester dibuka,
di pergelangan tangan pasien muncul plenting-plenting kecil dan kemerahan di
kulit bekas plester. Dalam hitungan beberapa jam, plenting menjadi semakin besar
dan kemerahan di kulit berbentuk persegi (seperti plester) semakin menebal.
Pasien juga merasa gatal terus bertambah dan merasa perih.
IV. Riwayat Penyakit Dahulu dan Riwayat Penyakit Keluarga
Pasien belum pernah merasakan sakit serupa. Pasien mengaku dalam
pekerjaan sehari-hari tidak memiliki kontak dengan bahan-bahan karet/lateks.
Riwayat asma, riwayat biduran, dan riwayat sering pilek sebelumnya disangkal.
Pasien dirawat di RS dengan Diabetes Mellitus dan dalam pengobatan dokter
spesialis penyakit dalam.
19

V. Pemeriksaan Fisik
Keadaan Umum : Compos Mentis
Tekanan Darah : 140/90
Nadi : 82 x/menit
Napas : 20 x/menit
Status Dermatologis:
Ujud Kelainan Kulit: Di pergelangan tangan kiri terdapat plak eritem, vesikel, dan
bula mulitipel, berbatas tegas, tersusun berkelompok (konfluen) dimana sebagian
telah mengalami erosi.
VI. Pemeriksaan Penunjang
Darah rutin
Hemoglobin : 13,0 mg/dl
Hematokrit : 34,7 mg/dl
Angka Leukosit : 5,3 x 10³
Angka Trombosit : 190.000
GDS : 264 mg/dl
SGOT : 17
SGPT : 14
Ureum : 14,3
Kreatinin : 0,84
Usulan Pemeriksaan Penunjang:
1. Patch TestDigunakan Uji Tempel atau Patch Test untuk memastikan penyebab peradangan adalah kontak dengan alergen
2. Pemeriksaan Histopatologis
20

VII. Diagnosis Banding
Dermatitis Kontak Alergika Lateks Dermatitis Kontak Iritan Akut Lateks
VIII. Diagnosis Kerja
Dermatitis Kontak Alergika Lateks
IX. Penatalaksanaan
Non medikamentosa
1. Memotong kuku – kuku jari tangan dan jaga tetap bersih dan pendek serta
tidak menggaruk lesi karena akan menimbulkan infeksi (Morgan, dkk,
2009)
2. Memberi edukasi mengenai kegiatan yang berisiko untuk terkena
dermatitis kontak alergi
3. Gunakan perlengkapan/pakaian pelindung saat melakukan aktivitas yang
bersentuhan dengan alergen (Sumantri, dkk, 2005)
4. Memberi edukasi kepada pasien untuk tidak mengenakan perhiasan,
aksesoris, pakaian atau sandal yang merupakan penyebab alergi
Medikamentosa
Simptomatis
Diberi antihistamin yaitu Chlorpheniramine Maleat (CTM) sebanyak 3-
4 mg/dosis, sehari 2-3 kali untuk dewasa dan 0,09 mg/dosis, sehari 3 kali
untuk anak – anak untuk menghilangkan rasa gatal
Sistemik
1. Kortikosteroid yaitu prednison sebanyak 5 mg, sehari 3 kali
2. Cetirizine tablet 1x10mg/hari
3. Bila terdapat infeksi sekunder diberikan antibiotika (amoksisilin
atau eritromisin) dengan dosis 3x500mg/hari, selama 5 hingga 7
hari
21

Topikal
6. Krim desoksimetason 0,25%, 2 kali sehari
X. Pencegahan
Pencegahan DKA dapat dilakukan dengan cara sebagai berikut (Sumantri,
dkk, 2005). :
1. Memberi edukasi mengenai kegiatan yang berisiko untuk terkena
dermatitis kontak alergi
2. Menghindari substansi alergen
3. Mengganti semua pakaian yang terkena alergen
4. Mencuci bagian yang terpapar secepat mungkin dengan sabun, jika tidak
ada sabun bilas dengan air
5. Menghindari air bekas cucian/bilasan kulit yang terpapar alergen
6. Bersihkan pakaian yang terkena alergen secara terpisah dengan pakaian
lain
7. Bersihkan hewan peliharaan yang diketahui terpapar alergen
8. Gunakan perlengkapan/pakaian pelindung saat melakukan aktivitas yang
berisiko terhadap paparan allergen
22

BAB V
PEMBAHASAN
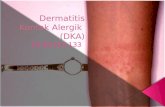
Pada kasus ini, pasien adalah seorang wanita, 45 tahun, pekerjaan ibu
rumah tangga dengan keluhan gatal di pergelangan tangan kiri. Pasien mengalami
keluhan sejak 3 jam setelah masuk rumah sakit setelah kontak dengan plester.
Saat plester dibukan, di pergel pergelangan tangan pasien muncul plenting-
plenting kecil dan kemerahan di kulit bekas plester. Dalam hitungan beberapa
jam, plenting menjadi semakin besar dan kemerahan di kulit berbentuk persegi
(seperti plester) semakin menebal. Pasien juga merasa gatal terus bertambah dan
merasa perih. Riwayat mengalami alergi saat kontak dengan lateks disangkal oleh
pasien.
Dari hasil pemeriksaan Ujud Kelainan Kulit (UKK) ditemukan di
pergelangan tangan kiri terdapat plak eritem, vesikel, dan bula multipel berbatas
tegas, tersusun berkelompok dimana sebagian telah mengalami erosi. Adapun
keadaan umum dan vital sign pada pasien ini dalam keadaan baik. Sedangkan dari
pemeriksaan penunjang sebagian besar dalam keadaan normal terkecuali gula
darah sewaktu pasien yang meningkat, karena pasien dirawat dengan diagnosis
Diabetes Mellitus oleh dokter spesialis penyakit dalam.
Di dalam kasus ini cukup sulit untuk menegakkan diagnosis apakah pasien
ini merupakan pasien dermatitis kontak alergika atau dermatitis kontak iritan. Hal
ini karena gejala yang timbul termasuk gejala akut yang segera timbul setelah
paparan. Akan tetapi, kontak dengan lateks, umumnya merupakan kontak yang
bersifat imunologis dimana melibatkan fase sensitisasi dan elisitasi. Perlu
pemeriksaan penunjang seperti tes tempel atau patch test unutk menegakkan
diagnosis dermatitis kontak alergika secara pasti.
23