FP Atresia & Hisprung Fix-1
-
Upload
yodha-pranata -
Category
Documents
-
view
356 -
download
15
description
Transcript of FP Atresia & Hisprung Fix-1

FUNDAMENTAL OF PATHOFISIOLOGY
ATRESIA ANI DAN HISPRUNG
I. ATRESIA ANI
A. DEFINISI
Istilah atresia ani berasal dari bahasa Yunani yaitu “ a “ yang artinya tidak
ada dan trepsis yang berarti makanan dan nutrisi. Dalam istilah kedokteran,
atresia ani adalah suatu keadaan tidak adanya atau tertutupnya lubang yang
normal.
Atresia ani adalah kelainan kongenital yang dikenal sebagai anus
imperforata meliputi anus, rektum, atau batas di antara keduanya (Betz,
2002).Atresia ani merupakan kelainan bawaan (kongenital), tidak adanya lubang
atau saluran anus (Donna, 2003).Atresia ani adalah tidak lengkapnya
perkembangan embrionik pada distal anus atau tertutupnya anus secara
abnormal (Suradi, 2001).Atresia ani atau anus imperforata adalah tidak terjadinya
perforasi membran yang memisahkan bagian endoterm mengakibatkan
pembentukan lubang anus yang tidak sempurna.Anus tampak rata atau sedikit
cekung ke dalam atau kadang berbentuk anus namun tidak berhubungan
langsung dengan rektum (Purwanto, 2001).
Dapat disimpulkan bahwa, atresia ani adalah kelainan kongenital dimana
anus tidak mempunyai lubang untuk mengeluarkan feses karena terjadi gangguan
pemisahan kloaka yang terjadi saat kehamilan.
B. KLASIFIKASI
1. Secara Fungsional
Secara fungsional, pasien atresia ani dapat dibagi menjadi 2 kelompok besar
yaitu :
a. Tanpa anus tetapi dengan dekompresi adekuat traktus gastrointestinalis
dicapai melalui saluran fistula eksterna. Kelompok ini terutama melibatkan
bayi perempuan dengan fistula recto-vagina atau recto-fourchette yang

relatif besar, dimana fistula ini sering dengan bantuan dilatasi, maka bisa
didapatkan dekompresi usus yang adekuat sementara waktu.
b. Tanpa anus dan tanpa fistula traktus yang tidak adekuat untuk jalan keluar
tinja. Pada kelompok ini tidak ada mekanisme apapun untuk menghasilkan
dekompresi spontan kolon, memerlukan beberapa bentuk intervensi bedah
segera.
2. Berdasarkan Letak
Pasien bisa diklasifikasikan lebih lanjut menjadi 3 sub kelompok anatomi yaitu :
a. Anomali rendah (infralevator)
Rektum mempunyai jalur desenden normal melalui otot puborektalis,
terdapat sfingter internal dan eksternal yang berkembang baik dengan
fungsi normal dan tidak terdapat hubungan dengan saluran genitourinarius.
b. Anomali intermediet
Rektum berada pada atau di bawah tingkat otot puborektalis; lesung anal
dan sfingter eksternal berada pada posisi yang normal.
c. Anomali tinggi (supralevator)
Ujung rektum di atas otot puborektalis dan sfingter internal tidak ada. Hal
ini biasanya berhubungan dengan fistuls genitourinarius-retrouretral (pria)
atau rectovagina (perempuan). Jarak antara ujung buntu rektum sampai
kulit perineum lebih dari 1 cm.

3. Klasifikasi Wingspread
Sedangkan menurut klasifikasi Wingspread (1984), atresia ani dibagi 2
golongan yang dikelompokkan menurut jenis kelamin.
a. Jenis Kelamin Laki-laki
Golongan I
1) Kelainan fistel urin
Jika ada fistel urin, tampak mekonium keluar dari orifisium eksternum
uretra, mungkin terdapat fistel ke uretra maupun ke vesika urinaria.
Cara praktis menentukan letak fistel adalah dengan memasang kateter
urin. Bila kateter terpasang dan urin jernih, berarti fistel terletak uretra
karena fistel tertutup kateter. Bila dengan kateter urin mengandung
mekonuim maka fistel ke vesikaurinaria. Bila evakuasi feses tidak
lancar, penderita memerlukan kolostomi segera.
2) Atresia rektum
Pada atresia rektum tindakannya sama pada perempuan. Pada atresia
rektum, anus tampak normal tetapi pada pemerikasaan colok dubur jari
tidak dapat masuk lebih dari 1 – 2 cm. Tidak ada evakuasi mekonium
sehingga perlu segera dilakukan kolostomi.
3) Perineum datar
Tidak ada keterangan lebih lanjut.
4) Fistel tidak ada
Jika fistel tidak ada dan udara > 1 cm dari kulit pada invertogram, maka
perlu segera dilakukan kolostomi.
Golongan II

1) Kelainan fistel perineum
Fistel perineum sama dengan pada perempuan, lubangnya terletak
lebih anterior dari letak anus normal, tetapi tanda timah anus yang
buntu menimbulkan obstipasi.
2) Membran anal
Pada membran anal biasanya tampak bayangan mekonium di bawah
selaput. Bila evakuasi feses tidak ada sebaiknya dilakukan terapi definit
secepat mungkin.
3) Stenosis anus
Pada stenosis anus, sama dengan perempuan. Pada stenosis anus,
lubang anus terletak di tempat yang seharusnya, tetapi sangat sempit.
Evakuasi feses tidak lancar sehingga biasanya harus segera dilakukan
terapi definitif.
4) Fistel tidak ada
Jika fistel tidak ada dan udara > 1 cm dari kulit pada invertogram, maka
perlu segera dilakukan kolostomi.
b. Jenis Kelamin Perempuan
Golongan I
1) Kelainan kloaka
Bila terdapat kloaka maka tidak ada pemisahan antara traktus urinarius,
traktus genetalis dan jalan cerna. Evakuasi feses umumnya tidak
sempurna sehingga perlu cepat dilakukan kolostomi.
2) Fistel vagina
Pada fistel vagina, mekonium tampak keluar dari vagina. Evakuasi
feces menjadi tidak lancar sehingga sebaiknya dilakukan kolostomi.
3) Fistel rektovestibular
Pada fistel vestibulum, muara fistel terdapat di vulva. Umumnya
evakuasi feses lancar selama penderita hanya minum susu. Evakuasi
mulai terhambat saat penderita mulai makan makanan padat. Kolostomi
dapat direncanakan bila penderita dalam keadaan optimal.
4) Atresia rektum

Pada atresia rektum, anus tampak normal tetapi pada pemerikasaan
colok dubur jari tidak dapat masuk lebih dari 1–2 cm. Tidak ada
evakuasi mekonium sehingga perlu segera dilakukan kolostomi.
5) Fistel tidak ada
Jika fistel tidak ada dan udara > 1 cm dari kulit pada invertogram, maka
perlu segera dilakukan kolostomi.
Golongan II
1) Kelainan fistel perineum
Lubang fistel perineum biasanya terdapat diantara vulva dan tempat
letak anus normal, tetapi tanda timah anus yang buntu menimbulkan
obstipasi.
2) Stenosis anus
Pada stenosis anus, lubang anus terletak di tempat yang
seharusnya, tetapi sangat sempit. Evakuasi feses tidak lancar sehingga
biasanya harus segera dilakukan terapi definitif.
3) Fistel tidak ada
Jika fistel tidak ada dan udara > 1 cm dari kulit pada invertogram, maka
perlu segera dilakukan kolostomi.
4. Atresia ani dapat dikelompokkan menjadi beberapa tipe :
1) Tipe Pertama (1)
Saluran anus atau rectum bagian bawah mengalami stenosis dalam
berbagai derajat.
2) Tipe Kedua (2)
Terdapat suatu membrane tipis yang menutupi anus karena menetapnya
membran anus.
3) Tipe Ketiga (3)
Anus tidak terbentuk dan rectum berakhir sebagai suatu kantung yang
buntu terletak pada jarak tertentu dari kulit di daerah anus yang seharusnya
terbentuk (lekukan anus).
4) Tipe Keempat (4)

Saluran anus dan rectum bagian bawah membentuk suatu kantung buntu
yang terpisah, pada jarak tertentu dari ujung rectum yang berakhir sebagai
kantung buntu.
C. EPIDEMIOLOGI
Angka kejadian rata-rata malformasi anorektal di seluruh dunia adalah 1
dalam 5000 kelahiran. Secara umum, malformasi anorektal lebih banyak
ditemukan pada laki-laki daripada perempuan. Fistula rektpuretra merupakan
kelainan yang paling banyak ditemui pada bayi laki-laki, diikuti oleh fistula
perineal. Sedangkan bayi perempuan, jenis malfromasi anorektal yang paling
banyak ditemui adalah anus imperforata diikuti fistula retovestibular dan fistula
perineal. Hasil penelitian Boocock dan Donna di Manchester menunjukkan bahwa
malformasi anorektal letak rendah lebih banyak ditemukan dibandingkan
malformasi anorektal letak tinggi.
1. Anus imperforata terjadi pada 1 dari setiap 4000 sampai 5000 kelahiran hidup.
2. 20%-75% bayi penderita anus imperforata juga menderita kelainan lain,
dengan malformasi saluran genitourinaria yang ditemukan paling sering (20%-
54%) dan fistula trakeoesofagus yang terjadi pada 10% bayi.
3. Anus imperforate sama banyaknya baik pada laki-laki maupun perempuan,
dan biasanya tidak ada riwayat keluarga dalam ketidakabnormalan ini.
4. Adanya kelainan yang berhubungan biasanya sebagai penyebab kematian
D. PATOFISIOLOGI
Secara embriologi, saluran pencernaan berasal dari foregut, midgut dan
hindgut. Foregut akan membentuk faring, sistem pernafasan bagian bawah,
esofagus, lambung sebagian duodenum, hati dan sistem bilier serta pankreas.
Midgut membentuk usus halus, sebagian duodenum, sekum, appendik, kolon
asenden sampai pertengahan kolon transversum. Hindgut meluas dari midgut
hingga ke membrana kloaka, membrana ini tersusun dari endoderm kloaka, dan
ektoderm dari protoderm/analpit . Usus terbentuk mulai minggu keempat disebut
sebagai primitif gut.

Anus imperforata (atresia ani) merupakan suatu kelainan malformasi
congenital dimana terjadi ketidaklengkapan perkembangan embrionik pada
bagian anus atau tertutupnya anus secara abnormal atau dengan kata lain tidak
ada lubang secara tetap pada daerah anus. Lokasi terjadinya anus imperforate ini
meliputi bagian anus, rectum, atau bagian di antara keduanya.
Kelainan ini terjadi karena kegagalan pembentukan septum urorektal
secara komplit karena gangguan pertumbuhan, fusi atau pembentukan anus dari
tonjolan embrionik, sehingga anus dan rektum berkembang dari embrionik bagian
belakang. Ujung ekor dari bagian belakang berkembang menjadi kloaka yang
merupakan bakal genitourinari dan struktur anorektal. Terjadi stenosis anal karena
adanya penyempitan pada kanal anorektal. Atresia ani disebabkan karena tidak
sempurnanya migrasi dan perkembangan struktur kolon antara 7-10 minggu
selama perkembangan fetal, kegagalan migrasi tersebut juga terjadi karena
gagalnya agenesis sacral dan abnormalitas pada daerah uretra dan vagina atau
juga pada proses obstruksi. Tidak ada pembukaan usus besar yang keluar melalui
anus sehingga menyebabkan fekal tidak dapat dikeluarkan sehingga intestinal
mengalami obstruksi. Putusnya saluran pencernaan dari atas dengan daerah
dubur, sehingga bayi baru lahir tanpa lubang anus.
Kegagalan perkembangan yang lengkap dari septum urorektalis
menghasilkan anomali letak tinggi atau supra levator. Sedangkan anomali letak
rendah atau infra levator berasal dari defek perkembangan proktoderm dan
lipatan genital. Pada anomali letak tinggi, otot levator ani perkembangannya tidak
normal. Sedangkan otot sfingter eksternus dan internus dapat tidak ada atau
rudimenter.
E. FAKTOR RISIKO
1. Faktor penyebab
a. Putusnya saluran pencernaan dari atas dgn daerah dubur shg bayi lahir
tanpa lubang dubur.
b. Kegagalan pertumbuhan saat bayi dalam kandungan berusia 12 minggu
atau 3 bulan.

c. Adanya gangguan atau berhentinya perkembangan embriologik di daerah
usus, rektum bagian distal serta traktus urogenitalis, yg terjadi antara
minggu ke-4 hingga ke-6 usia kehamilan.
d. Berkaitan dgn Sindrom Down.
e. Kelainan bawaan.
Kelainan bawaan, anus umumnya tidak ada kelainan rektum, sfingter, dan
otot dasar panggul.Namum demikian pada agenesis anus, sfingter internal
mungkin tidak memadai. Menurut penelitian beberapa ahli masih jarang ter-
jadi bahwa gen autosomal resesif yang menjadi penyebab atresia ani.
Orang tua tidak diketahui apakah mempunyai gen carier penyakit ini. Janin
yang diturunkan dari kedua orang tua yang menjadi carier saat kehamilan
mempunyai peluang sekitar 25 % - 30 % dari bayi yang mempunyaisindrom
genetik, abnormalitas kromosom, atau kelainan kongenital lain juga bere-
siko untuk menderita atresia ani.
f. Kegagalan pembentukan septum urorektal scr komplit karena gangguan
pertumbuhan, fusi atau pembentukan anus dari tonjolan embrionik (Pur-
wanto, 2001).
2. Faktor predisposisi
a. Sindrom vactrel (sindrom dimana terjadi abnormalitas pada vertebral, anal,
jantung, trachea, esofagus, ginjal, dan kelenjar limfe).
b. Kelainan sistem pencernaan.
c. Kelainan sistem pekemihan.
d. Kelainan tulang belakang.
e. Kurang nutrisi saat masa kehamilan
f. Pembentukan organ tubuh yang tidak sempurna saat kehamilan
F. MANIFESTASI KLINIS
Bayi muntah-muntah pada 24-48 jam setelah lahir dan tidak terdapat
defekasi mekonium.Gejala ini terdapat pada penyumbatan yang lebih tinggi. Pada
golongan 3 hampir selalu disertai fistula.Pada bayi wanita sering ditemukan fistula
rektovaginal (dengan gejala bila bayi buang air besar feses keluar dari (vagina)

dan jarang rektoperineal, tidak pernah rektourinarius.Sedang pada bayi laki-laki
dapat terjadi fistula rektourinarius dan berakhir di kandung kemih atau uretra dan
jarang rektoperineal.
Gejala yang akan timbul :
1. Mekonium tidak keluar dalam 24 jam pertama setelah kelahiran.
2. Tidak dapat dilakukan pengukuran suhu rektal pada bayi.
3. mekonium keluar melalui sebuah fistula atau anus yang letaknya salah
4. bayi muntah-muntah pada umur 24-48 jam
5. perut kembung
(Ngastiyah, 2005)
G. PEMERIKSAAN DIAGNOSTIK
1) Pemeriksaan fisik rektum
Pemeriksaan colok dubur dan inspeksi visual adalah pemeriksaan diagnostik
yang umum dilakukan pada gangguan ini. Kepatenan rektal dapat dilakukan
colok dubur dengan menggunakan selang atau jari.
2) Pemeriksaan radiologi
Dilakukan untuk menentukan kejelasan keseluruhan bowel dan untuk
mengetahui jarak pemanjangan kantung rektum dari sfingternya. Pemeriksaan
sinyal X lateral infeksi (teknik Wangensteen-Rice) dapat menunjukkan adanya
kumpulan udara dalam ujung rektum yang buntu. Juga bisa digunakan untuk
mengkonfirmasi adanya fistula yang berhubungan dengan traktus urinarius.
Pada pemeriksaan radiologis dapat ditemukan:
a. Udara dalam usus berhenti tiba–tiba yang menandakan obstruksi di daerah
tersebut.
b. Tidak ada bayangan udara dalam rongga pelvis pada bayi baru lahir dan
gambaran ini harus dipikirkan kemungkinan atresia ani / anus imperforata.
Udara berhenti tiba-tiba di daerah sigmoid, kolon / rektum.
c. Dibuat foto anter-posterior (AP) dan lateral. Bayi diangkat dengan kepala
dibawah dan kaki diatas pada anus benda bang radio–opak, sehingga

pada foto daerah antara benda radio-opak dengan bayangan udara
tertinggi dapat diukur.
3. USG abdomen
Digunakan untuk melihat fungsi organ internal terutama dalam system
pencernaan dan mencari adanya faktor reversibel seperti obstruksi oleh
karena massa tumor. USG dapat digunakan untuk menentukan letak kantong
rektal.
4. CT scan
Digunakan untuk menentukan lesi.
5. Aspirasi jarum
Aspirasi jarum untuk mendeteksi kantong rektal dengan menusukan jarum
tersebut sampai melakukan aspirasi, jika mekonium tidak keluar pada saat
jarum sudah masuk 1,5 cm, defek tersebut dianggap defek tingkat tinggi.
6. Pieolgrafi intravena
Digunakan untuk menilai pelviokalises dan ureter.
7. Pemeriksaan urine
Jika ada fistula, urin dapat diperiksa untuk memeriksa adanya sel-sel epitel
mekonium.
8. Rontgenogram Abdomen dan Pelvis
Juga bisa digunakan untuk mengkonfirmasi adanya fistula yang berhubungan
dengan traktus urinarius.
H. PENATALAKSANAAN MEDIS
Penatalaksanaan atresia ani tergantung klasifikasinya.Pada atresia ani
letak tinggi, harus dilakukan kolostomi terlebih dahulu.Pada beberapa waktu lalu
penanganan atresia ani menggunakan prosedur abdominoperineal pullthrough,
tapi metode ini banyak menimbulkan inkontinen feses dan prolaps mukosa usus
yang lebih tinggi. Pena dan Defries pada tahun 1982 memperkenalkan metode
operasi dengan pendekatan postero sagital anorektoplasti, yaitu dengan cara
membelah muskulus sfingter eksternus dan muskulus levator ani untuk
memudahkan mobilisasi kantong rektum dan pemotongan fistel.

Keberhasilan penatalaksanaan atresia ani dinilai dari fungsinya secara
jangka panjang,meliputi anatomisnya, fungsi fisiologisnya, bentuk kosmetik serta
antisipasi trauma psikis. Untuk menangani secara tepat, harus ditentukankan
ketinggian akhiran rektum yang dapat ditentukan dengan berbagai cara antara
lain dengan pemeriksaan fisik, radiologis dan USG. Komplikasi yang terjadi pasca
operasi banyak disebabkan oleh karena kegagalan menentukan letak kolostomi,
persiapan operasi yang tidak adekuat, keterbatasan pengetahuan anatomi, serta
ketrampilan operator yang kurang serta perawatan post operasi yang buruk.Dari
berbagai klasifikasi penatalaksanaannya berbeda tergantung pada letak
ketinggian akhiran rektum dan ada tidaknya fistula.
Leape (1987) menganjurkan pada :
a. Atresia letak tinggi dan intermediet dilakukan sigmoid kolostomi atau TCD
dahulu, setelah 6 –12 bulan baru dikerjakan tindakan definitif (PSARP).
b. Atresia letak rendah dilakukan perineal anoplasti, dimana sebelumnya
dilakukan tesprovokasi dengan stimulator otot untuk identifikasi batas otot
sfingter ani ekternus.
c. Bila terdapat fistula dilakukan cut back incicion.
d. Pada stenosis ani cukup dilakukan dilatasi rutin, berbeda dengan Pena dimana
dikerjakan minimal PSARP tanpa kolostomi.
Pena secara tegas menjelaskan bahwa pada atresia ani letak tinggi dan
intermediet dilakukan kolostomi terlebih dahulu untuk dekompresi dan
diversi.Operasi definitif setelah 4 – 8 minggu. Saat ini teknik yang paling banyak
dipakai adalah posterosagital anorektoplasti, baik minimal, limited atau full postero
sagital anorektoplasti.
Teknik Operasi
a. Dilakukan dengan general anestesi, dengan intubasi endotrakeal, dengan
posisi pasien tengkurap dan pelvis ditinggikan.
b. Stimulasi perineum dengan alat Pena Muscle Stimulator untuk identifikasi
anal dimple.

c. Insisi bagian tengah sakrum kearah bawah melewati pusat spingter dan
berhenti 2 cm didepannya.
d. Dibelah jaringan subkutis, lemak, parasagital fiber dan muscle complex.
e. Os koksigeus dibelah sampai tampak muskulus levator, dan muskulus
levator dibelahtampak dinding belakang rektum.
f. Rektum dibebas dari jaringan sekitarnya.
g. Rektum ditarik melewati levator, muscle complex dan parasagital fiber.
h. Dilakukan anoplasti dan dijaga jangan sampai tension.

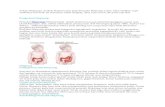
Penatalaksanaan malformasi anorektal

Gambar 1. Algoritma penatalaksanaan malformasi anorektal pada neonatus laki-
laki. Dengan inspeksi perineum dapat ditentukan adanya malformasi anorektal
pada 95% kasus malformasi anorektal pada bayi perempuan. Prinsip
penatalaksanaan malformasi anorektal pada bayi perempuan hampir sama
dengan bayi laki-laki.
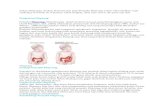
Penatalaksanaan malformasi anorektal pada bayi perempuan
Gambar 2. Algoritma penatalaksanaan malformasi anorektal pada neonatus
perempuan
Anoplasty
PSARP adalah metode yang ideal dalam penatalaksanaan kelainan anorektal.
Jika bayitumbuh dengan baik, operasi definitif dapat dilakukan pada usia 3
bulan. Kontrindikasi dari PSARP adalah tidak adanya kolon.Pada kasus fistula
rektovesikal, selain PSARP, laparotomi atau laparoskopi diperlukan untuk

menemukan memobilisasi rektum bagian distal.Demikian juga pada pasien
kloaka persisten dengan saluran kloaka lebih dari 3 cm.
Penatalaksanaan Post-operatif
Perawatan Pasca Operasi PSARP
a. Antibiotik intra vena diberikan selama 3 hari ,salep antibiotik diberikan
selama 8- 10 hari.
b. 2 minggu pasca operasi dilakukan anal dilatasi dengan heger dilatation, 2
kali sehari dan tiap minggu dilakukan anal dilatasi dengan anal dilator yang
dinaikan sampai mencapai ukuran yang sesuai dengan umurnya. Businasi
dihentikan bila busi nomor 13-14 mudah masuk.
Kalibrasi anus tercapai dan orang tua mengatakan mudah mengejakan
serta tidak ada rasa nyeri bila dilakukan 2 kali sehari selama 3-4 minggu
merupakan indikasi tutup kolostomi, secara bertahap frekuensi diturunkan.
Pada kasus fistula rektouretral, kateter foley dipasang hingga 5-7
hari.Sedangkan padakasus kloaka persisten, kateter foley dipasang hingga 10-14
hari. Drainase suprapubikdiindikasikan pada pasien persisten kloaka dengan
saluran lebih dari 3 cm. Antibiotik intravena diberikan selama 2-3 hari, dan
antibiotik topikal berupa salep dapat digunakan pada luka.
Dilatasi anus dimulai 2 minggu setelah operasi.Untuk pertama kali
dilakukan oleh ahlibedah, kemudian dilatasi dua kali sehari dilakukan oleh
petugas kesehatan ataupun keluarga.Setiap minggu lebar dilator ditambah 1 mm
tercapai ukuran yang diinginkan.Dilatasi harusdilanjutkan dua kali sehari sampai
dilator dapat lewat dengan mudah.Kemudian dilatasidilakukan sekali sehari
selama sebulan diikuti dengan dua kali seminggu pada bulan berikutnya,sekali
seminggu dalam 1 bulan kemudian dan terakhir sekali sebulan selama tiga
bulan.Setelah ukuran yang diinginkan tercapai, dilakukan penutupan kolostomi.
Setelah dilakukan penutupan kolostomi, eritema popok sering terjadi
karena kulitperineum bayi tidak pernah kontak dengan feses sebelumnya.Salep

tipikal yang mengandung vitamin A, D, aloe, neomycin dan desitin dapat
digunakan untuk mengobati eritema popok ini.
II. HISPRUNG
A. DEFINISI
Hisprung adalah kelainan bawaan penyebab gangguan pasase usus (Ariff
Mansjoer, dkk. 2000). Penyakit ini pertama kali ditemukan oleh Herald
Hirschsprung tahun 1886, namun patofisiologi terjadinya penyakit ini tidak
diketahui secara jelas hingga tahun 1938, dimana Robertson dan Kernohan
menyatakan bahwa megakolon yang dijumpai pada kelainan ini disebabkan oleh
gangguan peristaltik dibagian distal usus akibat defisiensi ganglion (Kartono,
1993; Fonkalsrud, 1997; Lister, 1996.
Penyakit hisprung disebut juga congenital aganglionik megakolon.
Penyakit ini merupakan keadaan usus besar (kolon) yang tidak mempunyai
persarafan (aganglionik). Jadi, karena ada bagian dari usus besar (mulai dari
anus kearah atas) yang tidak mempunyai persarafan (ganglion), maka terjadi
“kelumpuhan” usus besar yang terkena benda-benda untuk setiap individu.
Hirschsprung atau Mega Colon adalah penyakit yang tidak adanya sel –
sel ganglion dalam rectum atau bagian rektosigmoid Colon. Dan ketidakadaan ini
menimbulkan keabnormalan atau tidak adanya peristaltik serta tidak adanya
evakuasi usus spontan. Penyakit Hirschsprung atau Mega Kolon adalah kelainan
bawaan penyebab gangguan pasase usus tersering pada neonatus, dan
kebanyakan terjadi 3 Kg, lebih banyak laki – laki daripada bayi aterm dengan
berat lahir dari pada perempuan.
Penyakit hisprung atau megakolon aganglionik bawaan disebabkan oleh
kelainan inervesi usus, dimulai dari sfingter ani interna dan meluas ke proximal,
melibatkan panjang usus yang bervariasi.

Ada beberapa pengertian mengenai Mega Colon, namun pada intinya
sama yaitu penyakit yang disebabkan oleh obstruksi mekanis yang disebabkan
oleh tidak adekuatnya motilitas pada usus sehingga tidak ada evakuasi usus
spontan dan tidak mampunya spinkter rectum berelaksasi.
B. KLASIFIKASI
Klasifikasi penyakit Hirschsprung adalah sebagai berikut:
1. Hirschsprung segmen pendek
Pada morbus hirschsprung segmen pendek daerah aganglionik meliputi
rektum sampai sigmoid, ini disebut penyakit hirschsprung klasik. Penyakit ini
terbanyak (80%) ditemukan pada anak laki-laki, yaitu lima kali lebih banyak
daripada perempuan.
2. Hirschsprung segmen panjang
Pada hirschsprung segmen panjang ini daerah aganglionik meluas lebih tinggi
dari sigmoid.
3. Hirschsprung kolon aganglionik total
Dikatakan Hirschsprung kolon aganglionik total bila daerah aganglionik
mengenai seluruh kolon.
4. Hirschsprung kolon aganglionik universal
Dikatakan Hirschsprung aganglionosis universal bila daerah aganglionik
meliputi seluruh kolon dan hampir seluruh usus halus.
C. EPIDEMIOLOGI
Insidensi penyakit Hirschsprung tidak diketahui secara pasti, tetapi
berkisar 1 di antara 5000 kelahiran hidup. Dengan jumlah penduduk Indonesia
200 juta dan tingkat kelahiran 35 permil, maka diprediksikan setiap tahun akan
lahir 1400 bayi dengan penyakit Hirschsprung. Menurut catatan Swenson, 81,1%
dari 880 kasus yang diteliti adalah laki laki. Sedangkan Richardson dan Brown
menemukan tendensi faktor keturunan pada penyakit ini (ditemukan 57 kasus
dalam 24 keluarga). Beberapa kelainan kongenital dapat ditemukan bersamaan
dengan penyakit Hirschsprung, namun hanya 2 kelainan yang memiliki angka

yang cukup signifikan yakni Down Syndrome (5-10%) dan kelainan urologi
(3%).Hanya saja dengan adanya fekaloma, maka dijumpai gangguan urologi
seperti refluks vesikoureter, hydronephrosis dan gangguan vesica urinaria
(mencapai 1/3 kasus) (Swenson dkk, 1990).
Penyakit Hirschsprung terjadi pada sekitar 1 dari per 5400 – 7200 kelahiran.
Tidak diketahui frekuensi yang tepat untuk seluruh dunia, walaupun beberapa
penelitian internasional melaporkan angka kejadian sekitar 1 kasus dari 1500
hingga 7000 kelahiran
Sekitar 20% bayi akan memiliki abnormalitas yang melibatkan sistem
neurologis, kardiovaskuler, urologis, atau gastrointestinal.
Megacolon aganglionik yang tidak diatasi pada masa bayi akan menyebabkan
peningkatan mortalitas sebesar 80%.
Mortalitas operative pada prosedur intervensi sangat rendah. Terjadi pada 1
dari 5.000 kelahiran hidup (Askarpour & Samimi, 2008 & Pasumarthy& Srour,
2008).
Perbandingan penderita laki-laki dan perempuan adalah 4:1 (Pasumarthy &
Srour,2008).
Jumlah penderita hirschsprung laki-laki mencapai 70 – 80% dari kejadian
(Askarpour & Samimi, 2008)
D. PATOFISIOLOGI
Istilah congenital aganglionic Mega Colon menggambarkan adanya
kerusakan primer dengan tidak adanya sel ganglion pada dinding sub mukosa
kolon distal. Segmen aganglionic hampir selalu ada dalam rectum dan bagian
proksimal pada usus besar. Ketidakadaan ini menimbulkan keabnormalan atau
tidak adanya gerakan tenaga pendorong ( peristaltik ) dan tidak adanya evakuasi
usus spontan serta spinkter rectum tidak dapat berelaksasi sehingga mencegah
keluarnya feses secara normal yang menyebabkan adanya akumulasi pada usus
dan distensi pada saluran cerna. Bagian proksimal sampai pada bagian yang
rusak pada Mega Colon ( Betz, Cecily & Sowden, 2002:197).

Semua ganglion pada intramural plexus dalam usus berguna untuk
kontrol kontraksi dan relaksasi peristaltik secara normal. Isi usus mendorong ke
segmen aganglionik dan feses terkumpul didaerah tersebut, menyebabkan
terdilatasinya bagian usus yang proksimal terhadap daerah itu karena terjadi
obstruksi dan menyebabkan dibagian Colon tersebut melebar (Price, S & Wilson,
1995 : 141).
Penyakit Hirschsprung adalah akibat tidak adanya sel ganglion pada
dinding usus, meluas ke proksimal dan berlanjut mulai dari anus sampai panjang
yang bervariasi. Tidak adanya inervasi saraf adalah akibat dari kegagalan
perpindahan neuroblast dari usus proksimal ke distal. Segmen yang agangloinik
terbatas pada rektosigmoid pada 75 % penderita, 10% seluruh kolonnya tanpa
sel-sel ganglion. Bertambah banyaknya ujung-ujung saraf pada usus yang
aganglionik menyebabkan kadar asetilkolinesterase tinggi.
Secara histologi, tidak di dapatkan pleksus Meissner dan Auerbach dan
ditemukan berkas-berkas saraf yang hipertrofi dengan konsentrasi
asetikolinesterase yang tinggi di antara lapisan-lapisan otot dan pada submukosa.
Pada penyakit ini, bagian kolon dari yang paling distal sampai pada
bagian usus yang berbeda ukuran penampangnya, tidak mempunyai ganglion
parasimpatik intramural.Bagian kolon aganglionik itu tidak dapat mengembang
sehingga tetap sempit dan defekasi terganggu. Akibat gangguan defekasi ini
kolon proksimal yang normal akan melebar oleh tinja yang tertimbun, membentuk
megakolon. Pada Morbus Hirschsprung segemen pendek, daerah aganglionik
meliputi rectum sampai sigmoid, ini disebut penyakit Hirschsprung klasik.Penyakit
ini terbanyak (80%) ditemukan pada anak laki-laki, yaitu 5 kali lebih sering
daripada anak perempuan.Bila daerah aganglionik meluas lebih tinggi dari
sigmoid disebut Hirschsprung segmen panjang.Bila aganglionosis mengenai
seluruh kolon disebut kolon aganglionik total, dan bila mengenai kolon dan
hamper seluruh usus halus, disebut aganglionosis universal.

Spinkter rectum tidak dapat berelaksasi
Absensi ganglion messner( tidak adanya sel ganglion pada dinding sub mukosa kolon distal )
Usus pastis dan daya dorong tidak ada( tidak adanya evakuasi usus spontan )
Isi usus mendorong ke segmen ganglionik
obstruksi
Feses tidak bisa keluar
Akumulasi pada ususDistensi abdomen
Obstipasi tidak ada mekonium
Konstipasi
Gangguan rasa nyaman :nyeri Muntah
Nutrisi kurang dari kebutuhan
Kekurangan volume cairan
Perubahan status kesehatan anak
Pathway

E. FAKTOR RISIKO
Penyakit ini disebabkan aganglionosis Meissner dan Aurbach dalam
lapisan dinding usus, mulai dari spingter ani internus ke arah proksimal, 70 %
terbatas di daerah rektosigmoid, 10 % sampai seluruh kolon dan sekitarnya 5 %
dapat mengenai seluruh usus sampai pilorus. Diduga terjadi karena faktor genetik
sering terjadi pada anak dengan Down Syndrom, kegagalan sel neural pada masa
embrio dalam dinding usus, gagal eksistensi, kranio kaudal pada myentrik dan
sub mukosa dinding plexus (Budi, 2010).
F. MANIFESTASI KLINIS
Menurut Betz, Cecily. L (2002) manifestasi klinis Hisprung dibagi menjadi 2 (dua)
yaitu:
a. Masa Veo Natal
1) Gagal mengeluarkan mekonium dalam 48 jam setelah lahir.
2) Muntah berisi empedu
3) Enggan minum.
4) Distensi abdomen.
b. Masa Bayi dan Kanak-kanak
1) Konstipasi
2) Diare berulang
3) Tinja seperti pita, berbau busuk

4) Distensi abdomen
5) Gagal tumbuh
Gambaran klinis penyakit Hirschsprung dapat dibedakan berdasarkan usia gejala
klinis mulai terlihat :
1. Periode Neonatal
Ada trias gejala klinis yang sering dijumpai, yaitu pengeluaran mekonium yang
terlambat, muntah hijau dan distensi abdomen.Pengeluaran mekonium yang
terlambat (lebih dari 24 jam pertama) merupakan tanda klinis yang signifikan.
Swenson (1973) mencatat angka 94% dari pengamatan terhadap 501 kasus,
sedangkan Kartono mencatat angka 93,5% untuk waktu 24 jam dan 72,4%
untuk waktu 48 jam setelah lahir. Muntah hijau dan distensi abdomen biasanya
dapat berkurang manakala mekonium dapat dikeluarkan segera. Sedangkan
enterokolitis merupakan ancaman komplikasi yang serius bagi penderita
penyakit Hirschsprung ini, yang dapat menyerang pada usia kapan saja,
namun paling tinggi saat usia 2-4 minggu, meskipun sudah dapat dijumpai
pada usia 1 minggu. Gejalanya berupa diarrhea, distensi abdomen, feces
berbau busuk dan disertai demam.Swenson mencatat hampir 1/3 kasus
Hirschsprung datang dengan manifestasi klinis enterokolitis, bahkan dapat
pula terjadi meski telah dilakukan kolostomi.
2. Anak
Pada anak yang lebih besar, gejala klinis yang menonjol adalah konstipasi
kronis dan gizi buruk (failure to thrive).Dapat pula terlihat gerakan peristaltik
usus di dinding abdomen.Jika dilakukan pemeriksaan colok dubur, maka feces
biasanya keluar menyemprot, konsistensi semi-liquid dan berbau tidak
sedap.Penderita biasanya buang air besar tidak teratur, sekali dalam beberapa
hari dan biasanya sulit untuk defekasi. Kasus yang lebih ringan mungkin baru
akan terdiagnosis di kemudian hari.
Pada masa pertumbuhan (usia 1 – 3 tahun):
a) Tidak dapat meningkatkan berat badan
b) Konstipasi (sembelit)

c) Pembesaran perut (perut menjadi buncit)
d) Diare cair yang keluar seperti disemprot
e) Demam dan kelelahan adalah tanda-tanda dari radang usus halus dan
dianggap sebagai keadaan yang serius dan dapat mengancam jiwa.
Pada anak diatas 3 tahun, gejala bersifat kronis :
a) Konstipasi (sembelit)
b) Kotoran berbentuk pita
c) Berbau busuk
d) Pembesaran perut
e) Pergerakan usus yang dapat terlihat oleh mata (seperti gelombang)
f) Menunjukkan gejala kekurangan gizi dan anemia Gejala Hisprung.
Gejala-gejala yang terjadi pada pasien mega kolon/penyakit hisprung antara lain:
1. Pada bayi yang baru lahir tidak dapat mengeluarkan mekonium (tinja pertama
pada bayi baru lahir).
2. Tidak dapat buang air besar dalam waktu 24-48 jam setelah lahir, perut
menggembung, muntah.
3. Diare encer (pada bayi baru lahir).
4. Berat badan tidak bertambah.
5. Malabsorpsi

G. PEMERIKSAAN DIAGNOSTIK
1. Radiologi
Pemeriksaan radiologi merupakan pemeriksaan yang penting pada penyakit
Hirschsprung.Pada foto polos abdomen dapat dijumpai gambaran obstruksi
usus letak rendah, meski pada bayi sulit untuk membedakan usus halus dan
usus besar.Pemeriksaan yang merupakan standard dalam menegakkan
diagnosa Hirschsprung adalah barium enema, dimana akan dijumpai 3 tanda
khas:
a. Tampak daerah penyempitan di bagian rektum ke proksimal yang
panjangnya bervariasi.
b. Terdapat daerah transisi, terlihat di proksimal daerah penyempitan ke arah
daerah dilatasi.
c. Terdapat daerah pelebaran lumen di proksimal daerah transisi.

Terlihat gambar barium enema penderitaHirschsprung. Tampak rektum yang
mengalami penyempitan,dilatasi sigmoid dan daerah transisi yang melebar.
Apabila dari foto barium enema tidak terlihat tanda-tanda khas penyakit
Hirschsprung, maka dapat dilanjutkan dengan foto retensi barium, yakni foto
setelah 24-48 jam barium dibiarkan membaur dengan feces. Gambaran
khasnya adalah terlihatnya barium yang membaur dengan feces kearah
proksimal kolon.Sedangkan pada penderita yang bukan Hirschsprung namun
disertai dengan obstipasi kronis, maka barium terlihat menggumpal di daerah
rektum dan sigmoid.
2. Biopsy Rectal
Metode definitif untuk mengambil jaringan yang akan diperiksa adalah
dengan biopsy rectal full-thickness.
Spesimen yang harus diambil minimal berjarak 1,5 cm diatas garis dentata
karena aganglionosis biasanya ditemukan pada tingkat tersebut.
Kekurangan pemeriksaan ini yaitu kemungkinan terjadinya perdarahan dan
pembentukan jaringan parut dan penggunaan anastesia umum selama
prosedur ini dilakukan.

3. Simple Suction Rectal Biopsy
Lebih terkini, simple suction rectal biopsy telah digunakan sebagai teknik
mengambil jaringan untuk pemeriksaan histologist
Mukosa dan submukosa rektal disedot melalui mesin dan suatu pisau
silinder khusus memotong jaringan yang diinginkan.
4. Manometri Anorektal
Manometri anorektal mendeteksi refleks relaksasi dari internal sphincter
setelah distensi lumen rektal. Refleks inhibitorik normal ini diperkirakan
tidak ditemukan pada pasien penyakit Hirschsprung.
Swenson pertama kai menggunakan pemeriksaan ini. Pada tahun 1960,
dilakukan perbaikan akan tetapi kurang disukai karena memiliki banyak
keterbatasan. Status fisiologik normal dibutuhkan dan sedasi seringkali
penting. Hasil positif palsu yang telah dilaporkan mencapai 62% kasus, dan
negatif palsu dilaporkan sebanyak 24% dari kasus.
Karena keterbatasan ini dan reliabilitas yang dipertanyakan, manometri
anorektal jarang digunakan di Amerika Serikat
Keunggulan pemeriksaan ini adalah dapat dengan mudah dilakukan diatas
tempat tidur pasien.
Akan tetapi, menegakkan diagnosis penyakit Hirschsprung secara
patologis dari sampel yang diambil dengan simple suction rectal biopsy
lebih sulit dibandingkan pada jaringan yang diambil dengan teknik full-
thickness biopsy
Kemudahan mendiagnosis telah diperbaharui dengan penggunaan
pewarnaan asetilkolinesterase, yang secara cepat mewarnai serat saraf
yang hipertropi sepanjang lamina propria dan muskularis propria pada
jaringan.
H. PENATALAKSANAAN MEDIS
Pengobatan penyakit Hirschsprung terdiri atas pengobatan non bedah
dan pengobatan bedah. Pengobatan non bedah dimaksudkan untuk mengobati
komplikasi-komplikasi yang mungkin terjadi atau untuk memperbaiki keadaan

umum penderita sampai pada saat operasi definitif dapat dikerjakan. Pengobatan
non bedah diarahkan pada stabilisasi cairan, elektrolit, asam basa dan mencegah
terjadinya overdistensi sehingga akan menghindari terjadinya perforasi usus serta
mencegah terjadinya sepsis. Tindakan-tindakan nonbedah yang dapat dikerjakan
adalah pemasangan infus, pemasangan pipa nasogastrik, pemasangan pipa
rektum, pemberian antibiotik, lavase kolon dengan irigasi cairan, koreksi elektrolit
serta penjagaan nutrisi. (Kartono, 2004)
1. Konservatif
Intervensi agresif pada fase awal terdiri atas resusitasi cairan dan elektrolit,
dekompresi usus, administrasi analgesia dan antimuntah sesuai klinis,
antibiotic spectrum luas, serta konsultasi bedah awal.
2. Pembedahan
Pilihan operasi bervariasi tergantung usia pasien, status mental, kemampuan
untuk melakukan aktivitas hidup sehari-hari, panjang segmen aganglionik,
derajat dilatasi kolon, irigasi rectal diikuti oleh reseksi usus dan prosedur
kolostomi(Dasgupta,2004 dalam Arif Muttaqin & Kumalasari,2011). Ada dua
tahap pembedahan pertama dengan kolostomi loop atau double barrel di
mana diharapkan tonus dan ukuran usus yang dilatasi dan hipertropi dapat
kembali menjadi normal dalam waktu 3 – 4 bulan. Terdapat tiga prosedur
dalam pembedahan di antaranya sebagai berikut:
a) Prosedur Duhamel dengan cara penarikan kolon normal ke arah bawah
dan menganastomosiskannya di belakang usus aganglionik. Selanjutnya
dibuat dinding ganda, yaitu selubung aganglionik dan bagian posterior
kolon normal yang telah ditarik
b) Prosedur Swenson, yaitu membuang bagian aganglionik kemudian
menganastomosiskan end to end pada kolon yang berganglion dengan
saluran anal yang mengalami dilatasai dan pemotongan sfingter di lakukan
pada bagian posterior.
c) Prosedur Soave, dengan cara membiarkan dinding otot dari segmen
rectum tetap utuh kemudian kolon yang bersaraf normal di tarik sampai ke

anus tempat di lakukannya anastomosis antara kolon normal dan jaringan
otot rektosimoid yang tersisa(Hidayat,2008).
Pembedahan yang saat ini umum di lakukan adalah pembedahan
yang memanfaatkan laparoskopi abdominal dan mobilisasi pelvis pada rectum
dan prosedur transanal soave, yang tidak termasuk diseksi
intraabdominal.Selain itu juga terdapat laparotomy atau yang di kombinasikan
dengan laparoscopy dan transanal dissection yang telah di advokasikan pada
bayi baru lahir.Pembedahan ini memiliki beberapa keuntungan yaitu waktu
rawat inap yang pendek, dan pemenuhan makanan yang
adekuat(Guandalini,2005).
Selain itu didalam buku lain di jelaskan tentang penatalaksanaan
prapembedahan dan pascapembedahan:
1) Penatalaksanaan prapembedahan
(a) Memantau fungsi usus dan karakteristik feses
(b) Memberikan spooling dengan air garam fisiologis bila tidak ada
kontraindikasi lain.
(c) Pantau status hidrasi dengan cara mengukur intake dan output cairan
tubuh
(d) Observasi membrane mukosa, turgor kulit, produksi urine, dan status
cairan.
(e) Pantau perubahan status nutrisi, antar lain turgor kulit dan asupan
nutrisi.
(f) Melakukan pemberian nutrisi parenteral jika secara oral tidak
memungkinkan.
(g) Lakukan pemberian nutrisi dengan tinggi kalori, tinggi protein.
2) Penatalaksanaan pascapembedahan
(a) Lakukan observasi atau pantau tanda nyeri
(b) Lakukan teknik pengurangan nyeri, seperti teknik back rub (pijat
punggung), sentuhan.
(c) Pertahankan posisi yang nyaman bagi pasien
(d) Berikan anlagesik jika memungkinkan.

(e) Pantau tempat insisi, mengganti popok dengan sering untuk
menghindari kontaminasi feses.
(f) Lakukan perawatan pada kolostomiatau perianal
(g) Kolaborasi pemberian antibiotic untuk pengobatan mikroorganisme.
(h) Pantau tanda andanya komplikasi seperti obstruksi usus karena
perlenketan, volvulus, kebocoran pada anastomosis, sepsis, fistula,
enterokolitis, frekuensi defekasi, konstipasi, perdarahan, dll.
(i) Memantau peristaltic usus
(j) Pantau tanda-tanda vital dan adanya distensi abdomen untuk
mempertahankan kepatenan pemasangan nasogastrik.
Cara Melakukan perawatan kolostomi dengan cara sebagai berikut:
1. Persiapan alat
2. Cuci tangan
3. Jelaskan prosedur pada klien
4. Lepaskan kantong kolostomi dan lakukan pembersihan daerah kolostomi.
5. Periksa adanya kemerahan dan iritasi
6. Pasang kantong kolostomi di daerah stoma
7. Tutup atau fiksasi dengan plester
8. Cuci tangan(Hidayat,2008).
DAFTAR PUSTAKA
Betz, Cecily, L. Dan Linda A. Sowden. 2002. Buku Saku Keperawatan Pediatrik.
Edisi ke-3.Jakarta : EGC.
Brunner and Suddarth. 1996. Text Book of Medical-Surgical Nursing. Jakarta:
EGC.
Carpenito.LJ. 2001. Buku Saku Diagnosa Keperawatan, Edisi 8. Alih bahasa
Monica Ester.Jakarta : EGC.

Corwin, Elizabeth. 2009. Buku Saku Patofisiologi. Edisi ke-3.Jakarta : EGC.
Faradilla, Nova. 2009. Anestesi Pada Tindakan Posterosagital Anorektoplasti
Pada Kasus Malformasi Anorektal. Riau: Faculty of Medicine University of
Riau.
Grosfeld J, O’Neill J, Coran A, Fonkalsrud E. 2006. Pediatric Surgery 6 th Edition.
Philadelphia: Mosby Elseivier: 1566-99.
Guandalini, Stefano.2005. Textbook of Pediatric Gastroenterology and
Nutrition.London:Taylor&Francis Group.
Hidayat.A.A.Alimul. 2008. Pengantar Ilmu Kesehatan Anak untuk Pendidikan
Kebidanan. Jakarta:Salemba Medika.
Irwan, Budi, 2003. Pengamatan fungsi anorektal pada penderita penyakit
Hirschsprung pasca operasi pull-through.Available From: Usu digital library
(Akses 26 Febuari 2012).
Muttaqin,Arif & Kumalasari. 2011 .Gangguan Gastrointestinal Aplikasi asuhan
Keperawatan Medikal Bedah. Jakarta:Salemba Medika.
Ngastiyah. 1997. Perawatan Anak Sakit. Jakarta: EGC.
Kartono, Darmawan. 2004. Penyakit Hirschsprung. Jakarta: Sagung Seto.
Latief SA, Suntoro A. 1989. Anestesi Peditrik dalam: Anestesiologi. Muhiman M,
Thaib M, Sunatrio S, Dahlan M (eds). Jakarta: Bagian Anestesi dan Terapi
Intensif FKUI.
Levitt M, Pena A. Anorectal Malformation. Orphanet Journal of Rare Diseases
2007.
Oldham K, Colombani P, Foglia R, Skinner M. 2005. Principles and Practice of
Pediatric Surgery Vol.2. Philadelphia: Lippincott Williams & Wilkins.
Wong, D.L. 2003. Pedoman Klinis Keperawatan Pediatrik. Edisi ke-4.
Diterjemahkan oleh Sri Kurnianianingsih, dkk. Jakarta: EGC.
Wyllie, Robert, 2000. Megakolon Aganglionik Bawaan (Penyakit Hirschsprung).
Behrmann, Kliegman, Arvin. Dalam : Ilmu Kesehatan Anak Nelson. Edisi
15, Jilid II. Jakarta: EGC, 1316-1319.