Draft OSCE Respi
description
Transcript of Draft OSCE Respi
WEEK 1HEIMLICH MANEUVER
PersiapanSapa pasien dengan baik, perkenalkan diri, lalu terangkan apa yang akan dilakukan dan tujuannya. Setelah itu, minta kerjasamanya.Heimlich maneuver1. Berdiri di belakang pasien, letakkan kedua lengan di pinggangnya2. Letakkan genggaman di tengah abdomennya, garis tengah antara umbilicus dan xiphoid process. Salah satu sisi ibu jari ditempatkan di epigastrium, lalu genggam dengan tangan yang lain3. Secara cepat tekan genggaman tersebut ke dalam dan ke luar empat kali4. Ulangi proses ini hingga sumbatan dapat keluar
NEEDLE THORACOSTOMY
Persiapan1. Persiapkan alat-alat berupa needle no.16 (vein catheter), syringe 3 cc, sarung tangan, cotton swab, povidon iodine, normal saline, com, kidney basin, gelas pengukuran (measuring glass) dengan water tube, tape2. Sapa pasien dengan baik, perkenalkan diri, lalu terangkan apa yang akan dilakukan dan tujuannya. Setelah itu, minta kerjasamanya.Needle thoracostomy1. Cuci tangan, keringkan, lalu pakai sarung tangan2. Bersihkan kulit di sekitar ICS 2 midclavicular line memakai larutan povidon iodine secara memutar (circular) dari tengah ke luar3. Isi syringe dengan 2 cc normal saline yang steril4. Ganti syringe needle dengan 16G atau catheter ber-needle yang lebih besar. Masukkan needle segera di bagian superior dari tulang iga hingga jaringan yang menutupi pleural cavity5. Ketika udara diaspirasi, tusukkan seluruhnya dan tarik syringe. Hubungkan catheter tersebut dengan tubing segera dan letakkan ujung lain tubing pada measuring glass yang telah diisi air6. Tinggalkan needle pada tempatnya hingga chest tube dapat dimasukkan
WEEK 2OXYGEN THERAPY FOR ADULTSTERAPI OKSIGEN UNTUK DEWASA
Indikasi: hipoksemia terdokumentasi (ada data objektif, misalnya BGA), suspek AMI, severe trauma, short-term post-operative therapy
PersiapanSapa pasien dengan baik, perkenalkan diri, lalu terangkan apa yang akan dilakukan dan tujuannya. Pastikan mereka bertanya jika ada hal-hal yang belum jelas. Setelah itu, minta kerjasamanya.Prosedur dasar1. Cuci tangan (sebelum dan sesudah) untuk mencegah infeksi nosokomial2. Nyalakan oxygen cylinder. Cek cylinder gauge (penutup) untuk memastikan suplai oksigen cukup3. Isi botol humidifier atau reservoir dengan air terdistilasi yang steril (aquades atau air mendidih yang sudah didinginkan)4. Hubungkan botol humidifier pada tubing dan flowmeter. Set flowmeter sesuai yang ditentukan, pastikan bola berada pada garis yang mengindikasikan takaran liter/menit yang sesuai5. Mulai berikan oksigenNasal cannula (6 L/menit)1. Inspeksi setiap nostril dengan menggunakan senter (flashlight). Periksa patensinya, juga periksa apakah ada polyp, edema, septum yang terdeviasi, atau sumbatan lainnya. Jika keduanya tersumbat, berikan oksigen melalui mask.2. Periksa apakah nasal prongs-nya lurus, halus, atau melengkung. Jika melengkung, letakkan prongs yang lekukannya menghadap lantai hidung. Hal ini membantu mencegah sumbatan cannula lumen oleh mukosa hidung yang dapat menurunkan aliran oksigen3. Pasangkan cannula tubing di belakang telinga pasien dan di bawah dagunya, lalu sesuaikan agar cannula dapat terfiksasi. Jika menggunakan elastic strap, posisikan strap tersebut di sekeliling kepala, di atas telinga.Oxygen mask1. Pilih ukuran mask yang paling sesuai dan paling nyaman bagi pasien2. Hubungkan tubing, mask, dan humidification pada flowmeter. Sesuaikan flowmeter dengan konsentrasi oksigen yang akan diberikan3. Simple mask 5 10 L/menit4. Partial rebreathing mask 6 10 L/menit; nonrebreathing mask 6 maks. 15 L/menit5. Periksa reservoir bag saat awal mengembang (inflasi). Pastikan juga one-way flaps bekerja dengan baik jika menggunakan nonrebreathing mask6. Ketika pasien bernafas, periksa reservoir bag. Seharusnya ia sedikit mengempis (deflasi) ketika inspirasi.
OXYGEN THERAPY FOR PEDIATRIC PATIENTSTERAPI OKSIGEN UNTUK PASIEN ANAK
Persiapan1. Indikasi: central cyanosis, susah/tdk mampu minum ASI, RR 70 bpm, mengerang (grunting), gelisah (restless), severe chest in drawing2. Sapa pasien dengan baik, perkenalkan diri, lalu terangkan apa yang akan dilakukan dan tujuannya. Setelah itu, minta kerjasamanya.3. Periksa bahwa pada silinder tertulis oxygen, bukan tabung gas lain seperti nitrogen dsb4. Persiapkan alat-alat untuk pemberian oksigen:a. Silinder oksigenb. Regulator dengan gauge. Silinder oksigen yang penuh memiliki tekanan sekitar 2000 p.s.i., jika kosong tekanannya kurang dari 120 p.s.i.c. Flow control device harus ada di bawah regulator (untuk pasien anak flow-meternya 0,5 2 L/menit, bahkan terkadang sampai 5 L/menit)d. Humidifier diisi dengan air bersih (dibersihkan secara periodik)e. Plastic tube untuk pemberian oksigen dengan panjang 2 meterf. Prongs atau cannula (bisa diganti dengan nasogastric tube)Pemberian oksigen (Menggunakan nasal prongs)1. Cuci tangan, keringkan, lalu pakai sarung tangan2. Secara lembut keluarkan semua mukus dari hidung dan pharynx anak3. Buka flow-meter dan periksa keefektifan aliran. Berikan 0,5 L/menit pada anak kurang dari 2 bulan, jika lebih dari 2 bulan berikan 1 L/menit (30 35% oksigen akan didapat jika hidung anak tidak tersumbat dan ia tidak bernafas lewat mulut)4. Masukkan prongs lewat nostrilnya5. Lepas sarung tangan6. Rekatkan prongs Perhatian1. Oksigen dapat menyebabkan kebakaran dan menjalar cepat2. Pastikan tidak ada orang yang merokok3. Jauhkan dari benda-benda yang dapat mengeluarkan api (korek api, parfum, gas, dll)4. Jika terjadi kebakaran, matikan aliran oksigen secepatnya
WEEK 3ANTERIOR NASAL PACKING
Persiapan1. Sapa pasien dengan baik, perkenalkan diri, lalu terangkan apa yang akan dilakukan dan tujuannya. Pastikan mereka bertanya jika ada hal-hal yang belum jelas. Setelah itu, minta kerjasamanya.2. Periksa peralatan:a. Masker, sarung tangan, lampu kepala (headlamp)b. Kapas/cotton swab dengan 1% lidocaine dan/tanpa 1 2 tetes epinefrin, tampon anterior dengan vaselin dan antibiotik, kassa, plesterc. Folley catheter, syringe 10 cc, gunting kassa, kidney basin, wash basin3. Pakai masker dan lampu kepala terlebih dahulu4. Cuci tangan dengan sabun antiseptik, keringkan5. Minta pasien untuk duduk tenangProsedur1. Pegang nasal speculum dengan satu tangan, lalu lihat nostril bagian kiri maupun yang kanan ( bagian)2. Tahan tungkai dengan ibu jari, telunjuk di hidung pasien, jari lainnya dapat dengan bebas mengatur pembukaan spekulum3. Spekulum hanya boleh dibuka ke atas, jika ke bawah akan mengiritasi lantai hidung. Pandangan hidung secara anterior dapat dengan baik dilihat dengan menekan tip/bagian menonjol dari hidung. Jangan menutup spekulum ketika tip/ujungnya ada di rongga hidung4. Periksa sumber pendarahan di kedua nostril dan oropharynx. Tentukan lokasi pendarahan (kiri atau kanan)5. Berikan topical anesthesia. Cotton swab dengan 1% lidocaine dan/tanpa 1 2 tetes epinefrin 1:1000 ditempatkan pada rongga hidung selama 3 5 menit.6. Setelah itu, keluarkan cotton swab dan kembali periksa pendarahan7. Lalu berikan anterior pack petrolatum gauze secara berlapis (layering fashion) ke dalam rongga hidung menuju posterior choana, mulai dari lantai hidung hingga middle turbinate.8. Perhatikan: ujung dari packing tidak boleh terlihat di bagian oropharynx di belakang soft palate karena dapat menyebabkan iritasi dan juga berbahaya karena dapat mengganggu saluran aerodigestif dan mengarah pada komplikasi9. Jika ada gauze yang sampai di oropharynx, ulangi proses packing10. Fiksasikan packing dengan tape/selotip di depan rongga hidung11. Buang semua peralatan pada larutan antiseptik12. Lepaskan sarung tangan, masker, dan headlamp13. Setelah diberikan dengan baik, edukasi 5 hal penting (jangan sampai tidak disebutkan): a. Packing akan dibiarkan selama 36 48 jam, nanti akan dilepas lagib. Karena packing akan dibiarkan lama, pasien diberikan antibiotik broad-spectrumc. Jika diperlukan, pasien akan dirawat dan dilakukan observasid. Jika diperlukan, akan diberikan oksigen yang terhumidifikasie. Jika diperlukan, akan diambil darahnya (untuk )14. Setelah 36 48 jam, lepas packing dengan metode memutar/sirkular dan periksa jika masih ada pendarahan dari hidung dan oropharynx
Catatan: untuk posterior nasal packing, tampon dibiarkan selama 3 5 hari. Namun untunglah, bagian posterior ini tidak akan diujikan di OSCE
WEEK 4TUBERCULIN/MANTOUX/PPD TEST
PersiapanSapa pasien dengan baik, perkenalkan diri, lalu terangkan apa yang akan dilakukan dan tujuannya. Pastikan mereka bertanya jika ada hal-hal yang belum jelas. Setelah itu, minta kerjasamanya.Prosedur1. Cuci tangan, keringkan2. Aspirasi 0,1 mL PPD RT-23 2 TU solution atau PPD-S 5 TU ke disposable tuberculin syringe3. Berikan antiseptic solution (alkohol 70%) atau alcohol swab pada area injeksi (5 10 cm di bawah elbow joint)4. Regangkan kulit tangan pasien5. Masukkan needle perlahan secara intracutaneous pada permukaan volar dengan bevel of syringe-nya menghadap ke atas dan sudut 5 150. Bevel harus terlihat ada benar-benar di bawah permukaan kulit6. Periksa tempat injeksi: jika benar, terdapat wheal 6 10 mm. Jika tidak, ulangi injeksi 5 cm jauhnya dari tempat semula7. Lepaskan syringe. Masukkan needle bekas ke needle disposal box. Syringe dibuang ke tempat terpisah8. Cuci tangan kembali9. Edukasi pasien bahwa prosedur ini harus dievaluasi 48 72 jam kemudianMembaca hasil1. Palpasi batas indurasi (tonjolan) dengan menyentuhnya dan menandai batas lateral dengan pulpen atau ballpoint pen Sokal method: menarik garis hingga batas indurasi2. Hitung panjang indurasi secara transversal menggunakan penggaris transparan (dalam milimeter)3. Catat hasilnya pada medical record. Jika tidak ada indurasi, tulis 0 mm
WEEK 5HISTORY TAKING OF BREATHING DIFFICULTY IN CHILDRENANAMNESIS SESAK NAFAS PADA PASIEN ANAK
Persiapan1. Sapa pasien dengan baik, perkenalkan diri, lalu terangkan apa yang akan dilakukan dan tujuannya. Setelah itu, minta kerjasamanya.2. Konfirmasi identitas pasien dan ibunya (nama, usia dan tanggal lahir, alamat)Anamnesis1. Tanyakan awal mula penyakit, sejak kapan?2. Hilang-timbul atau terus-menerus?3. Tiba-tiba atau setelah kejadian tertentu?4. Kejadian pertama kali atau pernah seperti ini (rekurensi)?5. Hal-hal yang berhubungan dengan gejala (tanyakan minimal 6 untuk mendapatkan skor 2/3):a. Dyspnea on exertion atau restb. Obat-obatanc. Alergid. Riwayat tersedake. Demamf. Batuk-batukg. Suara pernafasan yang tidak biasah. Mengi (obstruksi central airways)i. Stridor (suara yang dihasilkan karena obstruksi laring dan trachea)j. Kebiruan/cyanosisk. Kondisi lingkungan6. Riwayat:a. Melahirkan (prematur, berat lahir, caesar)b. Imunisasi (lengkap?)c. Medis (penyakit sebelumnya, riwayat hospitalisasi, atau operasi)7. Riwayat keluarga (adakah penyakit pernafasan di keluarga)8. Riwayat pengobatan sekarang (nama obat, respons)9. Adakah penyakit lain yang signifikan? (apakah sedang dalam terapi tertentu, adakah penyakit jantung bawaan)10. Kondisi rumah (ventilasi, dapur masih memakai tungku/tidak)
WEEK 6HISTORY TAKING OF BREATHING DIFFICULTY IN ADULTSANAMNESIS SESAK NAFAS PADA PASIEN DEWASA
Persiapan1. Sapa pasien dengan baik, perkenalkan diri, lalu terangkan apa yang akan dilakukan dan tujuannya. Setelah itu, minta kerjasamanya.2. Konfirmasi identitas pasien (nama, usia dan tanggal lahir, alamat)Anamnesis1. Tanyakan keluhan utama: dyspnea, demam, batuk-batuk, nyeri dada2. Tanyakan pertanyaan-pertanyaan anamnesis seperti biasa (gali informasi keluhan utama):a. Sejak kapanb. Tiba-tiba atau setelah kejadian tertentuc. Hilang-timbul atau terus-menerusd. Progresif/semakin parah atau biasa sajae. Sebelumnya pernah terjadi seperti ini (rekurensi) atau pertama kali terjadif. Lokasig. Keparahanh. Setting/latar kejadiani. Yang memperparah, memperingan, atau mencetuskanj. Gejala-gejala yang berkaitan3. Riwayat medis secara umum:a. Riwayat penyakit sebelumnyab. Riwayat keluarga (asthma atau penyakit atopic lainnya)c. Riwayat pekerjaand. Kontak langsung dengan penderita TBe. Riwayat merokokDYSPNEA1. Gaya anamnesis seperti biasa (di bagian anamnesis)2. Tanyakan hal-hal yang berkaitan dengan dyspneaa. Semakin parah dengan posisi berbaring seperti biasa/supine, berbaring ke kanan/kiri; semakin parah ketika beraktivitas (exertion) atau juga saat beristirahat; semakin parah dengan allergen, iritan, infeksi saluran pernafasan, emosib. Semakin lega dengan posisi istirahat atau duduk, setelah batuk, dllc. Gejala yang menyertai: batuk, orthopnea (saat berdiri), paroxysmal nocturnal dyspnea (terbangun di tengah malam karena sesak) batuk kronis, infeksi saluran pernafasan, mengi nyeri dada yang pleuritik, demam batuk berdarah palpitasid. Setting: Riwayat penyakit jantung Riwayat merokok, polutan, infeksi saluran pernafasan (rekurensi) Kondisi lingkungan/emosi, dalam periode postpartum, postoperative, prolonged bed rest, CHF, COPD, anxiety (rasa gelisah, tidak tenang)NYERI DADA1. Gaya anamnesis seperti biasa (di bagian anamnesis)2. Tanyakan hal-hal yang berkaitan dengan nyeri dada:a. Lokasi: retrosternal, precordial, dada bagian kiri/kanan/keduanya, beradiasikah ke leher/punggung/dllb. Nyerinya seperti apa: cekit-cekit, disilet-silet, tajam, disayat pisau, ditekan barang besarc. Semakin parah ketika bernafas dalam atau batukd. Semakin lega ketika beristirahat, duduk, berbaring ke bagian yang terkena: kanan/kiriBATUK1. Gaya anamnesis seperti biasa (di bagian anamnesis)2. Tanyakan hal-hal yang berkaitan dengan batuk:a. Kualitas: batuk berdahak/keringb. Karakteristik sputum: volume (sebanyak apa), hilang-timbul, persisten, warna, bau, kekentalanc. Gejala barud. Kronis (lebih dari 2 minggu)e. Lebih parah di pagi hari/malam hari
WEEK 7RESPIRATORY PHYSICAL EXAM OF ADULT PATIENTSPEMERIKSAAN FISIK RESPIRASI PADA PASIEN
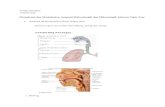
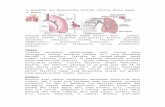
Persiapan 1. Sapa pasien dengan baik, perkenalkan diri, lalu terangkan apa yang akan dilakukan dan tujuannya. Setelah itu, minta kerjasamanya.2. Persilakan pasien untuk duduk di meja pemeriksaan3. Cuci tangan dengan sabun, lalu keringkan 4. Pemeriksa berada di sebelah kanan pasienTeknik Pemeriksaan Bagian leherTrachea1. Inspeksi trachea apakah terdapat deviasi2. Letakkan jari di salah satu sisi trachea, perhatikan ruang antara trachea dengan sternocleidomastoid. Lalu bandingkan dengan sisi yang lain. Normalnya, ruang tersebut simetris.Cervical lymph nodes1. Pastikan pasien tetap nyaman dan relaks2. Tengadahkan kepala sedikit ke depan menghadap pemeriksa3. Palpasi menggunakan jari telunjuk dan jari tengah4. Susuri bagian-bagian berikut:Preauricular, posterior auricular, occipital, tonsilar, submandibular, submental, superficial cervical, posterior cervical, deep cervical chain, hingga supraclavicular5. Jika terdapat pembesaran, jelaskan lokasi, kuantitas (single/multiple), ukuran (diameter), konsistensi, dapat digerakkan/tidak, terdapat package/tidakBagian thoraxAnterior1. Tentukan posisi anatomisMinta pasien untuk berbaring (posisi supine) terlebih dahulu!Identifikasi suprasternal notch, lalu temukan sternal angle (yg menghubungkan manubrium dengan corpus sterni) 5 cm di bawahnya. Susuri secara lateral untuk mengidentifikasi 2nd rib dan costal cartilage-nya, lalu temukan ICS 2 di bawahnya.Tentukan garis khayal berupa midsternal, parasternal, midclavicular, anterior axillary, hingga midaxillary lines.2. Inspeksia. Pemeriksa berada di depan pasien, tepat di garis tengahnyab. Lihat bentuk dada baik saat inhalasi maupun ekshalasi. Tentukan apabila ada temuan klinis berupa deformitas/asimetris, retraksi abnormal di ICS saat inspirasi, kelemahan pergerakan respirasi di salah satu/kedua sisi, atau unilateral lag (gerakan yang tertunda di salah satu sisi)3. PalpasiRespiratory expansiona. Letakkan kedua ibu jari di sekitar 10th ribs, bagian tangan yang lain meraba lateral rib cageb. Tekankan sedikit ke medial agar terbentuk lipatan kecil kulitc. Minta pasien untuk menarik nafas dalam-dalamd. Perhatikan perbedaannya. Tentukan jika terdapat asimetri saat dada mengembangVocal/tactile fremitusa. Gunakan bagian tulang/yang menonjol pada telapak tangan sebagai alas di kedua bagian dada secara simetrisb. Minta pasien mengatakan tujuh-tujuh pada setiap perpindahan tanganc. Ulangi di tiga tempat berbeda
4. Perkusia. Hiperekstensikan jari tengah tangan kirib. Tekan bagian distal interphalangeal joint dengan kuat dan cepat menggunakan jari tengah tangan kanan. Pergelangan tangan tetap relaksc. Hindari kontak dengan bagian tangan yang laind. Identifikasi catatan perkusi yang dapat dibedakan berdasarkan intensitas, pitch, dan durasi5. AuskultasiBreathing sounda. Instruksikan pasien untuk bernafas dalam-dalam dengan mulut terbukab. Dengarkan breathing sound menggunakan diafragma stetoskopc. Tentukan pola breathing sound berdasarkan intensitas, pitch, dan durasi fase inspirasi maupun ekspirasid. Pindahkan stetoskop dari sisi yang satu ke sisi yang laine. Breathing sound yang normal: vesicular, bronchovesicular, bronchial. Jika ada bronchovesicular/bronchial breath sound yang terdengar di lokasi yang tidak seharusnya, periksa transmisi suaranya.f. Dengarkan apakah ada abnormal breathing sounds: crackles/rales, wheezes, dan rhonchi. Jika ada crackles, tentukan kekuatan/pitch/durasi (fine/coarse crackles), sedikit/banyak, fase inspirasi:ekspirasi, lokasinya, persistensi polanya, perubahan setelah batuk/berubah posisi. Jika ada wheeze/rhonchi, tentukan waktu, lokasinya, dan perubahan saat bernafas dalam/batukVocal resonancea. Minta pasien mengatakan tujuh-tujuh pada setiap perpindahan stetoskopb. Normalnya, transmisi suara itu muffled (teredam) dan indistinct (kabur). Jika jelas dan nyaring terdengar, itu adalah egophony.
Posterior1. Tentukan posisi anatomisMinta pasien untuk duduk dan membelakangi pemeriksa, lalu tundukkan kepalanya. Identifikasi tulang yang paling menonjol (ini adalah C7 vertebra, di bawahnya adalah T1). Tentukan juga bagian inferior scapula yang merupakan ICS 7.Tentukan garis khayal berupa midvertebral, paravertebral, midscapular, posterior axillary, hingga midaxillary lines.2. PalpasiVocal/tactile fremitusSama seperti untuk bagian thorax anterior, hanya bertambah tempat pemeriksaannya
3. Perkusi & auskultasiSama seperti untuk bagian thorax anterior, hanya bertambah tempat pemeriksaannya
WEEK 8ACID FAST STAINING
Persiapan peralatanMaterial Sputum specimen Sputum container Bunsen burner Korek api/lighter Cotton soak dengan 95% alkohol Glass slides Pencil glass/bolpoin penanda Sputum smear preparation positive AFB (not stained) Inoculating loop Filter/tissue paper Pasir dengan 70% alkohol Methanol 96% (spiritus) Tusuk gigi Slide holder/box Mikroskop Iron stick dengan cottonReagen Carbol fuchsin (pewarna utama) Decolorizer HCl 3% + alkohol 95% Methylene blue (counterstain) Air (dalam squirt bottle)/air keran Oil emersionPersiapan smear1. Cuci glass slide: mengelapnya dengan wet cotton ball 95% alkohol dan/atau api secara langsung 2 3 kali supaya slide bebas lemak2. Tandai area oval pada target sekitar 2 x 3 cm di bawah glass slide dengan bolpoin penanda/pencil glass3. Bakar bacteriological loop untuk bisa menjadi merah-panas dan steril. Biarkan mendingin pada suhu kamar tanpa menyentuh apapun4. Buka sputum container secara hati-hati, tempatkan lid menghadap ke atas pada permukaan kerja5. Benamkan loop pada sputum sample, pilih porsi terbaik sputum (paling purulent/yang tebal atau yang berdarah jika ada)6. Tempatkan loop yang penuh sampel di tengah-tengah area target7. Tutup kembali sputum container dengan rapat8. Benamkan loop pada botol yang berisi pasir dengan 70% alkohol, pindahkan ke atas dan ke bawah, putarkan pasir. Bakar kembali loop dan biarkan dingin, lalu masukkan ke rak9. Dengan tusuk gigi, apus spesimen menggunakan metode cooling. Ratakan secara vertikal dan horizontal, apus secara memutar hingga berukuran 2 x 3 cm10. Buang applicator stick ke discard container yang mengandung pasir dan disinfektan (alkohol 70%)11. Biarkan smear untuk kering pada suhu kamar12. Fiksasi: panaskan bagian bawah slide pada Bunsen burner 3 4 kali, namun jangan sampai terbakar. Smear pun siap dilakukan staining. Proses ini untuk membunuh bakteri dan memfiksasinya pada slide sehingga tidak tersapu ketika dicuci atau distainingProsedur Ziehl-Neelsen staining1. Tempatkan slide pada staining rack, bagian yang dismear menghadap ke atas2. Baluri seluruh slide dengan Carbol Fuchsin. Pastikan pewarnaan cukup supaya slides terlapisi selama prosedur3. Panaskan menggunakan Bunsen burner atau iron stick dengan cotton secara perlahan hingga steamed. Pertahankan steaming sampai 5 menit dengan panas yang kecil atau panas-kecil supaya tidak terebus. Biarkan dingin selama 30 60 detik. Terlalu banyak panas/api menyebabkan slide hancur4. Basuh dengan air keran untuk mengurangi pewarna carbol fuchsin yang berlebihan. Smear akan terlihat merah5. Dekolorisasi dengan membenamkannya pada 3% chloric acid-95% alkohol beberapa saat sampai slides bebas dari pewarna yang dapat terlihat oleh mata. Bagian yang kanan adalah contoh yang diberikan cukup acid-alcohol6. Basuh dengan air, drainase segala yang berlebih dari slides7. Baluri dengan counterstain: methylene blue. Biarkan 1 menit8. Basuh kembali dengan air9. Biarkan kering pada suhu kamar atau dengan menggunakan filter/tissue paper, namun jangan digosokInterpretasiKarakteristik morfologi AFB berukuran panjang 1 10 m dan lebar 0,2 0,6 m Umumnya tipis, berbentuk batang, tapi bisa melengkung Bakteri individual bisa terlihat terwarnai berat yang disebut beads, atau area alternating stain yang menghasilkan banded appearance Beberapa mycobacteria selain M. tuberculosis bisa terlihat pleomorphic, mulai dari batang tipis panjang hingga bulat, dengan banyak distribusi property staining yang seragamMetode pemeriksaanSmear harus diberikan 100x oil immersion objective.Periksa secara zigzag dari kiri ke kanan atau atas ke bawah
Mikroskop Nyalakan lampu mikroskop Buka diafragma hingga maksimal Atur condenser ke atas hingga maksimal Letakkan slide di atas stage Berikan 1 tetes emersion oil Gunakan 100x objective lens hingga menyentuh slide Putar coarse adjustment knob hingga terlihat lapang pandang Putar fine adjustment knob untuk mengeset focus Mulai hitung bakteriMelaporkan hasilRekomendasi IUATLD (International Union against TB and Lung Disease) ketika diobservasi dalam pembesaran 1000x:1. AFB tidak ditemukan dalam 100 HPF: negative2. 1 9 AFB/100 HPF: laporkan berapa bakterinya3. 10 99 AFB/100 HPF: + atau +14. 1 10 AFB/1 HPF: ++ atau +25. > 10 AFB/1 HPF: +++ atau +3Catatan: jika 1 3 AFB/100 HPF, ulangi pemeriksaan dengan spesimen baru. Jika tetap 1 3, laporkan sebagai negatif. Jika terdapat 4 9, laporkan sebagai positif.