CASE BPH Gita
description
Transcript of CASE BPH Gita

BAB I
STATUS PASIEN
A. IDENTITAS
Nama Pasien : Tn. M
Umur : 54 Tahun
Jenis kelamin : Laki-laki
Alamat : Siman
Pekerjaan : Petani
Agama : Islam
Suku : Jawa
Tanggal masuk RS : 4 Februari 2013
Tanggal pemeriksaan : 4 Februari 2013
No. RM : 279xxx
B. ANAMNESIS
Anamnesis dilakukan pada tanggal 4 Februari 2013 pukul 11.00 WIB
secara autoanamnesis.
1. Keluhan Utama
Tidak dapat kencing
2. Riwayat Penyakit Sekarang
Pasien datang ke RSUD Dr. Harjono Ponorogo dengan keluhan tidak
dapat kencing sejak pagi sebelum periksa ke poli bedah. Pasien sudah
berusaha sekuat tenaga untuk mengeluarkan kencingnya tapi tetap tidak dapat
keluar, sehingga pasien merasa tidak nyaman dan perut bagian bawah terasa
penuh. Pasien mengeluh sulit kencing sejak tujuh hari yang lalu. Pasien
sering merasa ingin kencing, tetapi sulit untuk mengeluarkan dan butuh waktu
yang lama untuk memulai kencingnya. Jika air kencing dapat keluar, itu pun
hanya menetes sedikit demi sedikit, terputus- putus, sehingga selesai kencing
pasien merasa tidak puas karena merasa masih banyak air kencing yang
belum keluar. Selain itu, kadang pasien merasa nyeri saat kencing. Nyeri
1

dirasakan saat pasien berusaha mengeluarkan air kencing. Air kencing yang
keluar berwarna kekuningan dan tidak disertai darah. Sejak empat hari yang
lalu, pasien sudah berobat tetapi keluhan tidak berkurang. Pasien mengatakan
bahwa dua tahun yang lalu pernah mengalami sulit kencing dan dipasang
kateter tapi kemudian pulih kembali.
3. Riwayat Penyakit Dahulu
- Riwayat Hipertensi : disangkal
- Riwayat sulit kencing : diakui
- Riwayat DM : disangkal
- Alergi obat dan makanan : disangkal
- Riwayat jantung : disangkal
- Riwayat bronchitis : diakui
- Riwayat penyakit ginjal : disangkal
- Riwayat trauma : disangkal
4. Riwayat Pribadi
- Merokok : diakui
- Konsumsi NSAID : disangkal
- Riwayat minum jamu : diakui
5. Riwayat Keluarga
- Riwayat sakit serupa : disangkal
- Riwayat asma : disangkal
- Riwayat alergi : disangkal
- Riwayat hipertensi : disangkal
- Riwayat DM : disangkal.
2

C. PEMERIKSAAN FISIK
Pemeriksaan dilakukan pada tanggal 4 Februari 2013
1. Keadaan Umum
KU : Tampak sakit sedang
Kesadaran: Compos mentis, GCS E4V5M6
2. Vital Sign
Tekanan darah : 110/ 60 mmHg, berbaring, lengan kanan
Nadi : 80x/ menit, reguler, kuat, isi cukup
Pernafasan : 20x/ menit
Suhu : 36,6 oC
3. Pemeriksaan Fisik Status Generalis
a. Kepala
Konjungtiva anemis (-/-)
Sklera ikterik tidak ditemukan
Pupil isokor
Nafas cuping hidung tidak ditemukan.
Sianosis tidak ditemukan
Lidah kotor (-)
b. Leher
Retraksi supra sternal tidak ditemukan
Deviasi trakea tidak ditemukan
Peningkatan JVP tidak ditemukan
Pembesaran kelenjar limfe (-)
c. Toraks
Pulmo :
- Inspeksi : simetris, gerak dada kanan dan kiri sama, retraksi intercostal
(-/-)
- Palpasi
3

Simetris kanan-kiri
Ketinggalan gerak : tidak ada
- Perkusi :
- Auskultasi : Suara Dasar vesikuler
Wheezing : -/- Rhonki: -/-
Jantung :
- Inspeksi:
Ictus cordis tak tampak
Pulsasi jantung tak tampak
- Palpasi:
Iktus cordis tidak kuat angkat
Pulsasi jantung tak teraba
- Perkusi:
Batas jantung
Batas kanan atas : SIC II parasternal dextra
Batas kanan bawah : SIC IV parasternal dextra
Batas kiri atas : SIC II parasternal sinistra
Batas kiri bawah : SIC V midclavicula sinistra
- Auskultasi
Bunyi jantung I-II iregular,
Bising jantung tidak ditemukan.
4
Sonor Sonor
Sonor Sonor
Sonor Sonor
+ +
+ +
+ +

d. Abdomen
- Inspeksi
Bentuk abdomen simetris, ukuran lebih rendah dari dinding dada, tidak
ada darm contour, tidak ada darm steifung, tidak ada bekas luka operasi,
tampak daerah supra pubik lebih menonjol
- Auskultasi
Peristaltik usus normal
- Palpasi
Supel, nyeri tekan (-), hepar, lien, dan ginjal tidak teraba, palpasi pada
regio supra pubik teraba penuh dan menimbulkan rangsangan ingin
kencing saat ditekan
- Perkusi
Timpani
e. Genitalia eksterna
- Scrotum: ukuran simetris kanan dan kiri, tidak tampak pembesaran, tidak
tampak tanda radang
- Penis: tidak tampak adanya pembesaran, tidak ada tanda radang, meatus
eksternus tidak sempit, tidak teraba jaringan parut pada bagian ventral
penis
f. Ekstremitas : akral hangat, clubbing finger tidak ditemukan, tidak
ditemukan edema pada daerah ekstremitas, petekie (-)
4. Status Lokalis
Pada Pemeriksaan Rectal Toucher: teraba massa prostat pada arah jam
12, ukuran sekitar 6x4x3 cm, permukaan halus, konsistensi kenyal padat,
lobus kanan dan kiri sama, sulcus medianus teraba, batas tegas, nyeri tekan
(-), darah (-).
5

5. Pemeriksaan Penunjang
a. Pemeriksaan darah lengkap ( 4 Februari 2013)
N
oParameter
Hasil Nilai Normal
1. WBC 17,5x
10^3/UL
4,0-10,0
2. Lymph 1,3x 10^3/UL 0,8-4,0
3. Mid # 2,8x 10^3/UL 0,1-0,9
4. Gran # 13,4x
10^3/UL
2,0-7,0
5. Lymph % 7,5 % 20,0-40,0
6. Mid % 16,2% 3,0-9,0
7. Gran % 76,3 % 50,0-70,0
8. HGB 13,2 g/dl 11,0-16,0
9. RBC 5,05x
10^6/UL
3,50-5,50
10
.
HCT 40,0 % 37,0-50,0
11
.
MCV 79,4 fL 82,0-95,0
12
.
MCH 26,1 pg 27,0-31,0
13
.
MCHC 33,0 g/dl 32,0-36,0
14
.
RDW-CV 13,4 % 11,5-14,5
15
.
RDW-SD 38,5fL 35,0-56,0
16
.
PLT 259 x
10^3/UL
100-300
17
.
MPV 6,2 fL 7,0-11,0
18 PDW 15,3 15,0-17,0
6

.
19
.
PCT 0, 160 % 0,108-0,282
b. Pemeriksaan Kimia Darah
Parameter Hasil Nilai normal
Glucose 137 mg/dl 60-115
SGOT 31 u/l 0-38
SGPT 41,8 u/l 0-40
TP 7,4 g/dl 6,6-8,3
ALB 3,1 g/dl 3,5-5,5
Glob 4,3 g/dl 2-3,9
UREA 26,93 mg/dl 10-50
CREAT 1,02mg/dl 0,7-1,4
c. Sistografi : BPH
D. DIAGNOSIS
Benign Prostatic Hyperplasia (BPH)
E. DIAGNOSIS BANDING
- Prostatitis
- Striktura uretra
- Batu uretra posterior
F. POMR
Problem Assessment P. Diagnosis P. Terapi P. Monitoring
1. Tidak dapat
kencing
2. Sejak 7 hari
yang lalu:
Sulit
Retensio urine
et causa BPH
-Pemeriksaan darah
lengkap
-Pemeriksaan urin
lengkap
-Pemeriksaan faal
ginjal
-Pemasangan
kateter
-Prostatektomi
terbuka
-Klinis
-Urine
7

kencing
Sangat
ingin kencing
tapi sulit
memulai dan
mengeluarkan
kencing
Kencing
hanya
menetes dan
terputus-putus
Tidak puas
setelah
kencing
Nyeri saat
kencing
-Rontgen abdomen
-USG
8

BAB II
TINJAUAN PUSTAKA
A. Anatomi Fisiologi Kelenjar Prostat
Kelenjar prostat merupakan organ kelenjar fibromuskular yang
mengelilingi uretra pars prostatika. Kelenjar prostat mempunyai panjang
kurang lebih 1 ¼ inci (3 cm) dan terletak di antara collum vesicae di atas dan
diaphragma urogenitale di bawah (Snell, 2006). Bentuk prostat seperti buah
kemiri dengan ukuran 4x3x2,5 cm dan beratnya kurang lebih 20 gram
(Purnomo, 2003). Kelenjar ini terdiri atas jaringan fibromuskular dan
glandular yang terbagi dalam beberapa daerah atau zona, yaitu zona perifer,
zona sentral, zona transisional, zona preprostatik sfingter, dan zona anterior.
Secara histopatologik kelenjar prostat terdiri atas komponen kelenjar dan
stroma. Komponen stroma ini terdiri atas otot polos, fibroblas, pembuluh
darah, saraf, dan jaringan penyangga lain.
Prostat menghasilkan suatu cairan yang merupakan salah satu
komponen dari cairan ejakulat. Cairan ini tipis seperti susu dan mengandung
asaam sitrat serta fosfatase asam yang akan dialirkan melalui duktus
sekretorius dan bermuara di uretra posterior untuk kemudian dikeluarkan
bersama cairan semen yang lain pada saat ejakulasi (Snell, 2006; Purnomo,
2003). Volume cairan prostat kurang lebih sekitar 25% dari seluruh volume
ejakulat.
Prostat mendapatkan inervasi otonomik simpatik dan parasimpatik
dari pleksus prostatikus. Pleksus prostatikus (pleksus pelvikus) menerima
masukan serabut parasimpatik dari korda spinalis S2-4 dan simpatik dari
nervus hipogastrikus (T10-L2). Stimulasi parasimpatik meningkatkan sekresi
kelenjar pada epitel prostat, sedangkan rangsangan simpatik menyebabkan
pengeluaran cairan prostat ke dalam uretra posterior, seperti pada saat
ejakulasi. Sistem simpatik memberikan inervasi pada otot polos prostat,
kapsula prostat, dan leher buli-buli. Di tempat-tempat itu banyak terdapat
reseptor adrenergik . Rangsangan simpatik menyebabkan dipertahankannya
9

tonus otot polos tersebut. Jika kelenjar ini mengalami hiperplasia jinak atau
berubah menjadi kanker ganas dapat menyumbat uretra posterior dan
mengakibatkan terjadinya obstruksi saluran kemih (Purnomo, 2003).
B. Definisi
Benign Prostatic Hyperplasia (BPH) adalah pembesaran jinak kelenjar
prostat yang dosebabkan oleh karena hiperplasia beberapa atau semua
komponen prostat, yang meliputi jaringan kelenjar maupun jaringan
fibromuskuler yang menyebabkan penyumbatan uretra pars prostatika
(Panitia Medik Farmasi dan Terapi RSUD Dr. Soetomo, 1994)
C. Etiologi
Etiologi dari BPH hingga sekarang ini masih belum diketahui secara
pasti, tetapi ada beberapa hipotesis yang mendasari, yaitu:
1. Teori Dihidrotestosteron
Dihidrotestosteron (DHT) adalah metabolit androgen yang sangat
penting pada pertumbuhan sel-sel kelenjar prostat. Dibentuk dari
testosteron di dalam sel prostat oleh enzim 5- reduktase dengan bantuan
koenzim NADPH. DHT yang terbentuk berikatan dengan reseptor
androgen (RA) membentuk kompleks DHT-RA pada inti sel dan
selanjutnya terjadi sintesis protein growth factor yang menstimulasi
pertumbuhan prostat. Pada BPH, aktivitas enzim 5- reduktase dan jumlah
reseptor androgen lebih banyak. Hal ini menyebabkan sel-sel prostat pada
BPH lebih sensitif terhadap DHT sehingga replikasi sel lebih banyak
terjadi dibandingkan dengan prostat normal.
2. Ketidakseimbangan antara esterogen-testosteron
Pada usia yang semakin tua, kadar testosteron menurun, sedangkan
kadar estrogen relatif tetap sehingga perbandingan antara estrogen:
testosteron relatif meningkat. Estrogen di dalam prostat berperan dalam
terjadinya proliferasi sel-sel kelenjar prostat dengan cara meningkatkan
10

sensitifitas sel-sel prostat terhadap rangsangan hormon androgen,
meningkatkan jumlah reseptor androgen, dan menurunkan jumlah
kematian sel-sel prostat (apoptosis). Hasil akhir dari semua keadaan ini
adalah, meskipun rangsangan terbentuknya sel-sel baru akibat rangsangan
testosteron menurun, tetapi sel-sel prostat yang telah ada mempunyai umur
yang lebih panjang sehingga massa prostat jadi lebih besar
3. Interaksi stroma-epitel
Diferensiasi dan pertumbuhan sel epitel prostat secara tidak langsung
dikontrol oleh sel-sel stroma melalui suatu mediator (growth factor)
tertentu. Setelah sel-sel stroma mendapatkan stimulasi dari DHT dan
estradiol, sel-sel stroma mensintesis suatu growth factor yang selanjutnya
mempengaruhi sel-sel stroma itu sendiri secara intrakrin dan autokrin,
serta mempengaruhi sel-sel epitel secara parakrin. Stimulasi itu
menyebabkan terjadinya proliferasi sel-sel epitel maupun sel stroma.
4. Berkurangnya kematian sel prostat
Program kematian sel (apoptosis) pada sel prostat adalah mekanisme
fisiologik untuk mempertahankan homeostasis kelenjar prostat. Pada
jaringan normal, terdapat keseimbangan antara laju proliferasi sel dengan
kematian sel. Pada saat terjadi pertumbuhan prostat sampai pada prostat
dewasa, penambahan jumlah sel-sel prostat baru dengan yang mati dalam
keadaan seimbang. Berkurangnya jumlah sel-sel prostat yang mengalami
apoptosis menyebabkan jumlah sel-sel prostat secara keseluruhan menjadi
meningkat sehingga menyebabkan pertambahan massa prostat. Diduga
hormon androgen berperan dalam menghambat proses kematian sel,
estrogen diduga mampu memperpanjang usia sel-sel prostat, sedangkan
faktor pertumbuhan TGF-β berperan dalam proses apoptosis.
11

5. Teori Sel Stem
Untuk mengganti sel-sel yang telah mengalami apoptosis, selalu
dibentuk sel-sel baru. Di dalam kelenjar prostat dikenal suatu sel stem,
yaitu sel yang mempunyai kemampuan berproliferasi sangat ekstensif.
Kehidupan sel ini sangat tergantung pada keberadaan hormon androgen,
sehingga jika hormon ini kadarnya menurun seperti yang terjadi pada
kastrasi, menyebabkan terjadinya apoptosis. Terjadinya proliferasi pada
BPH dipostulasikan sebagai ketidaktepatan aktivitas sel stem sehingga
terjadi produksi yang berlebihan sel stroma maupun sel epitel.
D. Faktor Risiko
Faktor risiko yang mempengaruhi terjadinya BPH adalah (Amalia, 2007):
1. Kadar Hormon
Kadar hormon testosteron yang tinggi berhubungan dengan
peningkatan risiko BPH. Testosteron akan diubah menjadi androgen yang
lebih poten yaitu dihidrotestosteron (DHT) oleh enzim 5α-reductase,
yang memegang peran penting dalam proses pertumbuhan sel-sel prostat.
2. Usia
Pada usia tua terjadi kelemahan umum termasuk kelemahan pada buli
(otot detrusor) dan penurunan fungsi persarafan. Perubahan karena
pengaruh usia tua menurunkan kemampuan buli-buli dalam
mempertahankan aliran urin pada proses adaptasi oleh adanya obstruksi
karena pembesaran prostat, sehingga menimbulkan gejala. Selain itu,
sesuai dengan pertambahan usia, kadar testosteron mulai menurun secara
perlahan pada usia 30 tahun dan turun lebih cepat pada usia 60 tahun
keatas. Penurunan kadar testosteron tersebut akan menciptakan kondisi
ketidakseimbangan estreogen-progesteron yang akan memicu terjadinya
BPH.
3. Ras
Orang dari ras kulit hitam memiliki risiko 2 kali lebih besar untuk
terjadi BPH dibanding ras lain. Orang-orang asia memiliki insidensi BPH
12

paling rendah.
4. Riwayat keluarga
Riwayat keluarga pada penderita BPH dapat meningkatkan risiko
terjadinya kondisi yang sama pada anggota keluarga yang lain. Semakin
banyak anggota keluarga yang mengidap penyakit ini, semakin besar
risiko anggota keluarga yang lain untuk dapat terkena BPH. Bila satu
anggota keluarga mengidap penyakit ini, maka risiko meningkat 2 kali
bagi yang lain. Bila 2 anggota keluarga, maka risiko meningkat menjadi 2-
5 kali.
5. Obesitas
Pada obesitas, terjadi peningkatan kadar estrogen yang berpengaruh
terhadap pembentukan BPH melalui peningkatan sensitisasi prostat
terhadap androgen dan menghambat proses kematian sel-sel kelenjar
prostat.
6. Pola Diet
Kekurangan mineral penting seperti seng, tembaga, selenium
berpengaruh pada fungsi reproduksi pria. Yang paling penting adalah
seng, karena defisiensi seng berat dapat menyebabkan pengecilan testis
yang selanjutnya berakibat penurunan kadar testosteron. Selain itu,
makanan tinggi lemak dan rendah serat juga membuat penurunan kadar
testosteron.
Suatu studi menemukan adanya hubungan antara penurunan risiko
BPH dengan mengkonsumsi buah dan makanan mengandung kedelai yang
kaya akan isoflavon. Kedelai sebagai estrogen lemah mampu untuk
memblokir reseptor estrogen dalam prostat terhadap estrogen. Jika
estrogen yang kuat ini sampai menstimulasi reseptor dalam prostat, dapat
menyebabkan BPH. Masukan makanan berserat berhubungan dengan
rendahnya kadar sebagian besar aktivitas hormon seksual dalam plasma,
tingginya kadar SHBG (sex hormone-binding globulin), rendahnya/bebas
dari testosteron. Mekanisme pencegahan dengan diet makanan berserat
terjadi akibat dari waktu transit makanan yang dicernakan cukup lama di
13

usus besar sehingga akan mencegah proses inisiasi atau mutasi materi
genetik di dalam inti sel. Pada sayuran juga didapatkan mekanisme yang
multifaktor dimana di dalamnya dijumpai bahan atau substansi anti
karsinogen seperti karoteniod, selenium dan tocopherol. Dengan diet
makanan berserat atau karoten diharapkan mengurangi pengaruh bahan-
bahan dari luar dan akan memberikan lingkungan yang akan menekan
berkembangnya sel-sel abnormal.
7. Aktivitas Seksual
Kelenjar prostat adalah organ yang bertanggung jawab untuk
pembentukan hormon laki-laki. BPH dihubungkan dengan kegiatan seks
berlebihan dan alasan kebersihan. Saat kegiatan seksual, kelenjar prostat
mengalami peningkatan tekanan darah sebelum terjadi ejakulasi. Jika
suplai darah ke prostat selalu tinggi, akan terjadi hambatan prostat yang
mengakibatkan kalenjar tersebut bengkak permanen. Seks yang tidak
bersih akan mengakibatkan infeksi prostat yang mengakibatkan BPH.
Aktivitas seksual yang tinggi juga berhubungan dengan meningkatnya
kadar hormon testosteron.
8. Kebiasaan merokok
Nikotin dan konitin (produk pemecahan nikotin) pada rokok
meningkatkan aktifitas enzim perusak androgen, sehingga menyebabkan
penurunan kadar testosteron.
9. Kebiasaan minum-minuman beralkohol
Konsumsi alkohol akan menghilangkan kandungan zink dan vitamin
B6 yang penting untuk prostat yang sehat. Zink sangat penting untuk
kelenjar prostat. Prostat menggunakan zink 10 kali lipat dibandingkan
dengan organ yang lain. Zink membantu mengurangi kandungan prolaktin
di dalam darah. Prolaktin meningkatkan penukaran hormon testosteron
kepada DHT.
10. Olah raga
Para pria yang tetap aktif berolahraga secara teratur, berpeluang lebih
14

sedikit mengalami gangguan prostat, termasuk BPH. Dengan aktif
olahraga, kadar dihidrotestosteron dapat diturunkan sehingga dapat
memperkecil risiko gangguan prostat.
11. Penyakit Diabetes Mellitus
Laki-laki yang mempunyai kadar glukosa dalam darah > 110
mg/dL mempunyai risiko tiga kali terjadinya BPH, sedangkan untuk laki-
laki dengan penyakit Diabetes Mellitus mempunyai risiko dua kali
terjadinya BPH dibandingkan dengan laki-laki dengan kondisi normal.
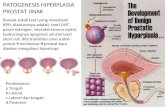
E. Patofisiologi
Pembesaran prostat menyebabkan penyempitan lumen uretra
prostatika dan menghambat aliran urine. Keadaan ini menyebabkan
peningkatan tekanan intravesikal. Untuk dapat mengeluarkan urine, buli-buli
harus berkontraksi lebih kuat guna melawan tahanan itu. Kontraksi terus
menerus ini menyebabkan perubahan anatomik buli-buli berupa hipertrofi
otot detrusor, trabekulasi, terbentuknya selula, sakula, dan divertikel buli-buli.
Perubahan struktur pada buli-buli tersebut oleh pasien dirasakan sebagai
keluhan pada saluran kemih bagian bawah atau lower urinary tract symptom
(LUTS) yang dahulu dikenal dengan gejala prostatismus (Purnomo, 2003).
Tekanan intravesikel yang tinggi diteruskan ke seluruh bagian buli-
buli tidak terkecuali pada kedua muara ureter. Tekanan pada kedua muara
ureter ini dapat menimbulkan aliran balik urine dari buli-buli ke ureter atau
terjadi refluks vesiko-ureter. Keadaan ini jika berlangsung terus akan
mengakibatkan hidroureter, hidronefrosis, bahkan akhirnya dapat jatuh ke
dalam gagal ginjal (Purnomo, 2003).
Obstruksi yang diakibatkan oleh hiperplasia prostat benigna tidak
hanya disebabkan oleh adanya massa prostat yang menyumbat uretra
posterior, tetapi juga disebabkan oleh tonus otot polos yang ada pada stroma
prostat, kapsul prostat, dan otot polos pada leher buli-buli. Otot polos itu
dipersarafi oleh serabut simpatis yang berasal dari nervus pudendus. Adanya
gangguan pada persyarafan buli-buli ini akan menimbulkan gejala iritatif.
15

(Panitia Medik Farmasi dan Terapi RSUD Dr. Soetomo, 1994). Pada suatu
saat muskulus detrusor tidak mampu lagi memompa urin (dekompensasi) dan
terjadilah retensi urin. Kadang-kadang muskulus detrusor kemampuan
kontraksinya terbatas, artinya sebelum buli-buli kosong kontraksinya sudah
berhenti. Maka dalam buli-buli akan tersisa urin (rest urine) (Purnomo,
2003).
F. Manifestasi Klinis
Obstruksi pada prostat dapat menimbulkan keluhan pada saluran
kemih maupun keluhan di luar saluran kemih, yaitu (Purnomo, 2003):
1. Keluhan pada saluran kemih bagian bawah
Keluhan pada saluran kemih bagian bawah (LUTS) terdiri atas gejala
obstruksi dan gejala iritasi, yatu sebagai berikut:
a. Gejala Obstruksi
1) Hesitansi
2) Pancaran miksi lemah
3) Intermetensi
4) Miksi tidak puas
5) Menetes setelah miksi
b. Gejala Iritasi
1) Frekuensi
2) Nokturi
3) Urgensi
4) Disuri
Untuk menilai tingkat keparahan dari keluhan pada saluran kemih
sebelah bawah, beberapa ahli/organisasi urologi membuat sistem skoring yang
secara subyektif dapat diisi dan dihitung sendiri oleh pasien. Sistem skoring
yang dianjurkan oleh organisasi kesehatan dunia (WHO) adalah Skor
Internasional Gejala Prostat atau I-PSS (International Prostatic Symptom
16

Score). Sistem skoring I-PSS terdiri atas tujuh pertanyaan yang berhubungan
dengan keluhan miksi (LUTS) dan satu pertanyaan yang berhubungan dengan
kualitas hidup pasien. Setiap pertanyaan yang berhubungan dengan keluhan
miksi diberi nilai dari 0 sampai dengan 5, sedangkan keluhan yang
menyangkut kualitas hidup pasien diberi nilai dari 1 hingga 7. Dari skor I-PSS
itu dapat dikelompokkan gejala LUTS dalam 3 derajat, yaitu (1) Ringan: skor
0-7, (2) sedang: skor 8-19, dan (3) berat: skor 20-35.
2. Gejala pada saluran kemih bagian atas
Keluhan akibat penyulit hiperplasia prostat pada saluran kemih
bagian atas berupa gejala obstruksi antara lain nyeri pinggang, benjolan di
pinggang (tanda dari hidronefrosis), atau demam yang merupakan tanda
dari infeksi atau urosepsis.
3. Gejala di luar saluran kemih
Pasien tidak jarang berobat ke dokter karena mengeluh adanya
hernia inguinalis atau hemoroid. Timbulnya kedua penyakit ini karena
seringe mengejan pada saat miksi sehingga mengakibatkan peningkatan
tekanan intraabdominal.
G. Diagnosis
Diagnosis pasien BPH ditegakkan berdasarkan pemeriksaan-
pemeriksaan yang sistematis mulai dari pemeriksaan awal yaitu pemeriksaan
yang harus dikerjakan pada semua pasien dan pemeriksaan tambahan yang
hanya dikerjakan pada pasien-pasien tertentu. Pemeriksaan awal bisa
dilakukan oleh semua petugas kesehatan dengan berbagai ragam kemampuan
dan ketersediaan sarana. Pemeriksaan ini dibedakan menjadi pemeriksaan
yang harus dikerjakan pada setiap pasien (mandatory) dan pemeriksaan yang
harus dikerjakan jika fasilitas untuk pemeriksaan itu tersedia (recommended).
Pemeriksaan tambahan yang bersifat optional dikerjakan pada kasus-kasus
17

tertentu dan terutama dikerjakan oleh spesialis urologi. Berbagai pemeriksaan
itu adalah:
1. Pemeriksaan awal
a. Harus diperiksa oleh setiap dokter/tenaga kesehatan (bersifat
mandatory) meliputi (AUA Practice Guidelines Commitee, 2003;
Lepor and Lowe, 2003):
1) Anamnesis/wawancara tentang riwayat penyakit untuk menyingkirkan
penye-bab lain dari gangguan miksi, atau untuk mengungkap
kemungkinan adanya penyakit lain yang mempengaruhi hasil terapi
yang akan diberikan.
2) Pemeriksaan fisik:
a) Inspeksi buli-buli; Ada/tidaknya penonjolan perut di daerah supra
pubik (buli-buli penuh/kosong)
b) Palpasi buli-buli: Tekanan di daerah suprapubik menimbulkan
rangsangan ingin kencing bila buli-buli berisi/penuh
c) Perkusi: buli-buli yang penuh berisi urin memberi suara redup
d) Rectal Toucher: Rectal Toucher pada BPH menunjukkan
konsistensi prostat kenyal seperti meraba ujung hidung, lobus
kanan dan kiri simetris, tidak didapatkan nodul
e) Pemeriksaan neurologis
3) Urinalisis untuk mencari kemungkinan adanya hematuria dan
leukosituria
b. Diperiksa jika fasilitas tersedia (bersifat Recommended), meliputi:
1) Prostate Spesific Antigen (PSA) guna menyingkirkan kemungkinan
adanya karsinoma prostat stadium awal. Pemeriksaan ini terutama
ditawarkan kepada pasien yang mempunyai usia harapan hidup lebih
dari 10 tahun atau usianya belum mencapai 70 tahun.
2) Test faal ginjal (kreatinin serum) untuk menilai kemungkinan adanya
penyulit BPH pada saluran kemih bagian atas. Peningkatan harga
kreatinin dalam serum merupakan indikasi untuk melakukan evaluasi
terhadap sistem urinaria bagian atas
18

3) IPSS dan QoL untuk menentukan derajat keluhan miksi dan kualitas
hidup, kecuali jika pasien yang sebelumnya sudah memakai kateterisasi
karena retensi urine.
4) Catatan harian miksi
Dari pemeriksaan awal tersebut didapatkan pasien dengan kategori:
A. Pasien yang hanya mengeluh LUTS dan dalam hal ini dapat dikelompokkan
dalam:
A.a. pasien dengan tingkat gangguan ringan (IPSS ≤ 7)
A.b. pasien dengan tingkat gangguan sedang (IPSS 8-19) dan berat (IPSS 20-35)
B. Pasien-pasien yang pada saat pemeriksaan awal diketemukan adanya:
(a) kecurigaan adanya keganasan prostat pada colok dubur, (b) PSA
abnormal, (c) hematuria, (d) nyeri pada suprasimfisis, (e) kelainan neurologis, (f)
buli-buli teraba penuh, dan (g) faal ginjal abnormal, (h) riwayat adanya infeksi
saluran kemih berulang, pernah operasi urologi, pernah menderita tumor saluran
kemih, atau pernah menderita batu saluran kemih. Pada pasien-pasien ini
diperlukan pemeriksaanpemeriksaan tambahan yang bersifat spesialistik sehingga
harus dirujuk ke spesialis urologi untuk mencari kemungkinan adanya penyakit
akibat komplikasi BPH atau penyakit lain. Penyakit-penyakit tersebut adalah:
i. Komplikasi yang terjadi akibat BPH diantaranya adalah: retensi urine,
hematuria, batu buli-buli, dan insufisiensi ginjal
ii. Penyakit lain yang memberikan keluhan mirip BPH atau yang bersamaan
dengan BPH adalah: karsinoma prostat, karsinoma buli-buli, buli-buli neurogenik,
atau striktura uretra.
2. Pemeriksaan tambahan
Pasien-pasien yang termasuk kategori Aa, tidak memerlukan pemeriksaan
tambahan dan tidak mendapatkan terapi apapun (watchful waiting), sedangkan
pada pasien-pasien yang termasuk golongan Ab, jika diperlukan informasi yang
lebih lanjut dan lebih objektif tentang keluhan yang dinyatakan pasien, mungkin
perlu mendapatkan pemeriksaan tambahan yang bersifat optional. Pemeriksaan-
19

pemeriksaan tersebut di antaranya adalah (de la Rossete et al, 2001; Lepor and
Lowe, 2002):
1) Ultrasonografi (USG) transabdominal atau transrektal. Dari USG ini dapat
diketahui ukuran maupun morfologi kelenjar prostat, batu pada buli-buli,
atau divertikel buli-buli. Besarnya prostat perlu diketahui jika dipilih terapi
inhibitor 5-α reduktase.
2) Pancaran urine dengan uroflometer
3) Volume residual urine sehabis miksi diukur secara tidak langsung dengan
memakai ultrasonografi transabdominal.
Dari hasil pemeriksaan tersebut selanjut-nya didiskusikan dengan pasien
kemungkinan terapi yang dipilihnya. Mungkin pasien tetap memilih tanpa obat,
dengan obat, atau terapi intervensi. Jika terapi intervensi sebagai pilhannya,
selanjutnya pasien dirujuk ke spesialis urologi. Namun jika pasien memilih terapi
medikamentosa, obat yang dipilih sebagai lini pertama adalah penghambat alfa
adrenergik alfa, dan pilihan kedua adalah inhibitor 5-alfa reduktase.
3. Pemeriksaan oleh spesialis urologi:
Spesialis urologi melakukan pemeriksaan pasien LUTS sama dengan yang
telah dilakukan oleh para dokter umum atau dokter spesialis non urologi pada saat
melakukan pemeriksaan awal dan sebagian pemeriksaan tambahan. Jika pasien
yang telah menjalani pemeriksaan awal atau telah dirawat ternyata membutuhkan
perawatan spesialis urologi, selanjutnya dilakukan pemeriksaan-pemeriksaan
tambahan yang lain. Pasien-pasien yang memerlukan pemeriksaan tambahan yang
bersifat optional itu adalah:
a. Pasien dengan keluhan LUTS yang mengganggu yakni derajat keluhan
sedang (IPSS 8-19) dan berat (IPSS 20-35) atau kategori A.b. yang
memilih terapi intervensi
b. Pasien dengan keluhan LUTS yang mengganggu yakni derajat keluhan
sedang (IPSS 8-19) dan berat (IPSS 20-35) atau kategori A.b. yang tidak
berhasil setelah mendapatkan terapi medikamentosa.
20

c. Pasien yang pada pemeriksaan awal diketemukan kelainan lain di-samping
LUTS atau kategori B.
Pemeriksaan yang dilakukan oleh spesialis pada pasien dengan kategori
A.b., di antaranya adalah:
a. Urodinamika (pressure flow study).
Pemeriksaan ini berguna sebelum pasien menjalani tindakan
pembedahan, yaitu untuk membedakan bahwa pancaran yang lemah pada
pemeriksaan uroflometri itu memang disebabkan karena obstruksi prostat
(BPO), dan bukan karena kelemahan kontraksi otot detrusor (non BPO).
Pada pasien non BPO dilakukan terapi sesuai dengan penyakitnya,
sedangkan pasien BPO ditawarkan beberapa terapi intervensi sesuai
dengan fasilitas yang tersedia. Urodinamika terutama ditujukan pada
pasien yang pada pemeriksaan uroflometri menunjukkan Qmax>10
ml/detik dengan volume miksi <150 mL dan terutama pada pasien tua
(AUA Practice Guidlines and Commitee, 2003; de La Rossete et al, 2001;
Roehrborn et al, 2001).
b. Uretrosistoskopi.
Pemeriksaan uretrosistoskopi pada pasien BPH tanpa komplikasi
hanya dikerjakan pada saat yang bersamaan sebelum dilakukan tindakan
pembedahan. Tujuan pemeriksaan ini adalah untuk menyingkirkan
kemungkinan terdapat kelainan lain pada saluran kemih bagian bawah
yang menyertai BPH, dan untuk menentukan bentuk maupun ukuran
(panjang obstruksi) prostat guna pemilihan metode terapi (Lepor and
Lowe, 2002; Roehrborn et al, 2001)
Pada pasien kategori B, pemeriksaan tambahan yang harus dijalani adalah:
a. Kultur urine untuk mengetahui infeksi pada saluran kemih
b. Pencitraan yang meliputi USG atau IVP.
Tentunya pemeriksaan IVP tidak diperbolehkan pada insufisiensi ginjal.
Jika diduga terdapat striktura uretra, dilakukan uretrografi retrograd.
21

c. Sitologi urine ditujukan untuk mendeteksi kemungkinan adanya karsinoma
sel transisional.
d. Uretrosistoskopi untuk mencari kemungkinan adanya kelainan lain non
BPH (karsinoma buli-buli) atau kelainan lain yang merupakan komplikasi
dari BPH.
H. Diagnosis Banding
1. Prostatitis
2. Striktura uretra
3. Batu uretra posterior
4. Keganasan prostat
( Panitia Medik Farmasi dan Terapi RSUD Dr. Soetomo, 1994).
I. Penatalaksanaan
Tujuan terapi pada pasien hiperplasia prostat adalah (1) memperbaiki
keluhan miksi, (2) meningkatkan kualitas hidup, (3) mengurangi obstruksi
infravesika, (4) mengembalikan fungsi ginjal jika terjadi gagal ginjal, (5)
mengurangi volume residu urine setelah miksi, dan (6) mencegah progresifitas
penyakit (Purnomo, 2003). Hal ini dapat dicapai dengan beberapa bentuk
penatalaksanaan berikut ini:
1. Observasi
Penatalaksanaan secara observasi pada BPH adalah dengan
watchfull waiting yang artinya pasien tidak mendapatkan terapi apapun
tetapi perkembangan penyakitnya tetap diawasi oleh dokter (De la Rossete
et al, 2001; Roehrborn et al, 2001). Pilihan tanpa terapi ini ditujukan untuk
pasien BPH dengan skor IPSS dibawah 7, yaitu keluhan ringan yang tidak
mengganggu aktivitas sehari-hari. Beberapa guidelines masih menawarkan
watchful waiting pada pasien BPH bergejala dengan skor sedang (IPSS 8-
19) (Roehrborn et al, 2001). Pasien dengan keluhan sedang hingga berat
(skor IPSS > 7), pancaran urine melemah (Qmax < 12 mL/detik), dan
22

terdapat pembesaran prostat > 30 gram tentunya tidak banyak memberikan
respon terhadap watchful waiting ( Jacobsen et al, 1999).
Pada watchful waiting ini, pasien tidak mendapatkan terapi apapun
dan hanya diberi penjelasan mengenai sesuatu hal yang mungkin dapat
memperburuk keluhannya, misalnya (1) jangan banyak minum dan
mengkonsumsi kopi atau alkohol setelah makan malam, (2) kurangi
konsumsi makanan atau minuman yang menyebabkan iritasi pada buli-buli
(kopi atau cokelat), (3) batasi penggunaan obat-obat influenza yang
mengandung fenilpropanolamin, (4) kurangi makanan pedas dan asin, dan
(5) jangan menahan kencing terlalu lama.
Setiap 6 bulan, pasien diminta untuk datang dan kontrol dengan
ditanya dan diperiksa tentang perubahan keluhan yang dirasakan, IPSS,
pemeriksaan laju pancaran urine, maupun volume residual urine (De la
Rossete et al, 2001).. Jika keluhan miksi bertambah jelek daripada
sebelumnya, mungkin perlu dipikirkan untuk memilih terapi yang lain.
2. Medikamentosa
Pasien BPH bergejala biasanya memerlukan pengobatan bila telah
mencapai tahap tertentu. Pada saat BPH mulai menyebabkan perasaan
yang mengganggu, apalagi membahayakan kesehatannya, direkomen-
dasikan pemberian medikamentosa. Dalam menentukan pengobatan perlu
diperhatikan beberapa hal, yaitu dasar pertimbangan terapi
medikamentosa, jenis obat yang digunakan, pemilihan obat, dan evaluasi
selama pemberian obat (Purnomo, 2003). Perlu dijelaskan pada pasien
bahwa harga obat-obatan yang akan dikonsumsi tidak murah dan akan
dikonsumsi dalam jangka waktu lama. Dengan memakai piranti skoring
IPSS dapatditentukan kapan seorang pasien memerlukan terapi. Sebagai
patokan jika skoring >7 berarti atau terapi lain (Purnomo, 2003).
Tujuan terapi medikamentosa adalah berusaha untuk: (1)
mengurangi resistensi otot polos prostat sebagai komponen dinamik atau
23

(2) mengurangi volume prostat sebagai kom-ponen statik (Purnomo,
2003). Jenis obat yang digunakan adalah:
a. Antagonis adrenergik
Pengobatan dengan antagonis adrenergik α bertujuan menghambat
kontraksi otot polos prostat sehingga mengurangi resistensi tonus leher
buli-buli dan uretra. Beberapa bentuk antagonis adrenergik adalah
sebagai berikut:
1) preparat non selektif: fenoksibenzamin
2) preparat selektif masa kerja pendek: prazosin, afluzosin, dan
indoramin
3) preparat selektif dengan masa kerja lama: doksazosin, terazosin,
dan tamsulosin
b. Inhibitor 5 reduktase
Finasteride adalah obat inhibitor 5-α reduktase pertama yang
dipakai untuk mengobati BPH. Obat ini bekerja dengan cara
menghambat pembentukan dihidrotestosteron (DHT) dari testosteron,
yang dikatalisis oleh enzim 5 α-redukstase di dalam sel-sel prostat.
Beberapa uji klinik menunjukkan bahwa obat ini mampu menurunkan
ukuran prostat hingga 20-30%, meningkatkan skor gejala sampai 15%
atau skor AUA hingga 3 poin, dan meningkatkan pancaran urine.
Efek maksimum finasteride dapat terlihat setelah 6 bulan13,14.
Pada penelitian yang dilakukan oleh McConnell et al (1998) tentang
efek finasteride terhadap pasien BPH bergejala, didapatkan bahwa
pemberian finasteride 5 mg per hari selama 4 tahun ternyata mampu
menurunkan volume prostat, meningkatkan pancaran urine,
menurunkan kejadian retensi urine akut, dan menekan kemungkinan
tindakan pembedahan hingga 50%.
Finasteride digunakan bila volume prostat >40 cm3. Efek samping
yang terjadi pada pemberian finasteride ini minimal, di antaranya dapat
terjadi impotensia, penurunan libido, ginekomastia, atau timbul bercak-
24

bercak kemerahan di kulit. Finasteride dapat menurunkan kadar PSA
sampai 50% dari harga yang semestinya sehingga perlu diperhitungkan
pada deteksi dini kanker prostat (AUA Practice Guidelines Commitee,
2003).
c. Fitoterapi
Beberapa ekstrak tumbuh-tumbuhan tertentu dapat dipakai untuk
memperbaiki gejala akibat obstruksi prostat, tetapi data-data
farmakologik tentang kandungan zat aktif yang mendukung mekanisme
kerja obat fitoterapi sampai saat ini belum diketahui dengan pasti.
Kemungkinan fitoterapi bekerja sebagai: anti-estrogen, antiandrogen,
menurunkan kadar sex hormon binding globulin (SHBG), inhibisi basic
fibroblast growth factor (bFGF) dan epidermal growth factor (EGF),
mengacaukan metabolisme prostaglandin, efek anti-inflam-masi,
menurunkan outflow resistance, dan memperkecil volume prostat. Di
antara fito-terapi yang banyak dipasarkan adalah: Pygeum africanum,
Serenoa repens, Hypoxis rooperi, Radix urtica dan lain-lain (Purnomo,
2003).
3. Operasi
Indikasi operasi pada BPH adalah: (1) Gejala klinis progresif (2)
pasien BPH yang tidak menunjukkan perbaikan setelah terapi
medikamentosa, (3) mengalami retensi urine, (4) infeksi saluran kemih
berulang, (5) hematuria, (6) gagal ginjal, (7) timbulnya batu saluran kemih
atau penyulit lain akibat obstruksi saluran kemih bagian bawah (Purnomo,
2003). Beberapa macam bentuk tindakan operasi pada BPH adalah sebagai
berikut:
a. Prostatektomi terbuka
Prostatektomi terbuka adalah tindakan yang paling tua yang masih
banyak dikerjakan saat ini, paling invasif, dan paling efisien sebagai
terapi BPH. Prostatektomi terbuka dapat dilakukan melalui pendekatan
suprapubik transvesikal (Freyer) atau enukleasi kelenjar prostat melalui
25

pendekatan retropubik infravesikel (Millin). Prostatektomi terbuka
dianjurkan untuk prostat yang sangat besar ( > 100 gram) (Purnomo,
2003).
b. Pembedahan Endourologi:
1) TURP (Transurethral Resection of the Prostate)
TURP merupakan reseksi kelenjar prostat secara transuretra
dengan mempergunakan cairan irigan (pembilas) agar daerah yang
akan direseksi tetap terang dan tidak tertutup oleh darah. Cairan
yang dipergunakan adalah larutan non ionic, agar agar tidak terjadi
hantaran listrik pada saat operasi. Cairan yang sering dipakai
adalah aquades (Purnomo, 2003).
Salah satu kerugian dari aquades adalah sifatnya yang
hipotonik sehingga cairan ini dapat masuk ke sirkulasi sistemik
melalui pembuluh darah vena yang terbuka pada saat reseksi. H2O
yang berlebih dapat menyebabkan terjadinya hiponatremia relatif
atau dikenal dengan sindroma TURP, yaitu ditandai dengan
gelisah, kesadaran somnolen, tekanan darah meningkat, dan
bradikardi. Jika tidak segera diatasi dapat menyebabkan edema
otak yang akhirnya jatuh dalam keadaan koma dan meninggal.
Untuk mengurangi risiko timbulnya sindroma TURP, operator
harus membatasi diri untuk tidak melakukan reseksi lebih dari 1
jam. Di samping itu, perlu pemasangan sistostomi suprapubik
sebelum reseksi agar dapat mengurangi penyerapan air ke sirkulasi
sistemik (Purnomo, 2003).
2) TUIP (Transurethral Incision of the Prostate)
TUIP atau insisi leher buli-buli (bladder neck insicion)
direkomendasikan pada prostat yang ukurannya kecil (kurang dari
30 cm3), tidak dijumpai pembesaran lobus medius, dan tidak
diketemukan adanya kecurigaan karsinoma prostat (AUA Practice
Guidelines Commitee, 2003; Roehrborn et al, 2001). Teknik ini
26

dipopulerkan oleh Orandi pada tahun 1973, dengan melakukan
mono insisi atau bilateral insisi mempergunakan pisau Colling
mulai dari muara ureter, leher buli-buli-sampai ke verumontanum.
Insisi diperdalam hingga kapsula prostat37. Waktu yang
dibutuhkan lebih cepat, dan lebih sedikit menimbulkan komplikasi
dibandingkan dengan TURP. TUIP mampu memperbaiki keluhan
akibat BPH dan meningkatkan Qmax meskipun tidak sebaik TURP
(Yang Q et al, 20001).
3) Elektrovaporisasi prostat
Cara elektrovaporisasi prostat adalah sama dengan TURP,
hanya saja teknik ini memakai roller ball yang spesifik dengan
mesin diatermi yang cukup kuat, sehingga mampu membuat
vaporisasi kelenjar prostat. Teknik ini cukup aman, tidak banyak
menimbulkan perdarahan pada saat operasi, dan masa mondok di
rumah sakit lebih singkat. Namun, teknik ini hanya diperuntukkan
pada prostat yang tidak terlalu besar (< 50 gram) dan
membutuhkan waktu operasi yang lebih lama (Purnomo, 2003).
4) Laser Prostatektomi
Laser prostatektomi dianjurkan pada pasien yang memakai
terapi antikoagulan dalam jangka waktu lama atau tidak mungkin
dilakukan tindakan TURP karena kesehatannya. Tindakan laser
prostatektomi menggunakan energi laser yaitu: Nd:YAG,
Holmium: YAG, KTP: YAG, dan diode yang dapat dipancarkan
melalui bare fibre, right angle fibre, atau interstisial fibre. Kelenjar
prostat pada suhu 60-650 C akan mengalami koagulasi dan pada
suhu yang lebih dari 1000 C akan mengalami vaporisasi (Purnomo,
2003).
Jika dibandingkan dengan pembedahan, pemakaian laser lebih
sedikit menimbulkan komplikasi, dapat dikerjakan secara polikliis,
27

penyembuhan lebih cepat, dan dengan hasil yang kurang lebih
sama. Sayangnya, terapi ini membutuhkan terapi ulang 2% setiap
tahun. Kekurangannya adalah: tidak dapat diperoleh jaringan untuk
pemeriksaan patologi (kecuali pada Ho:YAG), sering banyak
menimbulkan disuria pasca bedah yang dapat berlangsung sampai
2 bulan, tidak langsung dapat miksi spontan setelah operasi, dan
peak flow rate lebih rendah dari pada pasca TURP (Purnomo,
2003).
4. Invasif minimal
1) TUMT (Transurethral Microwave Thermotherapy)
TUMT merupakan suatu termoterapi kelenjar prostat yang
dilakukan melalui pemanasan dengan gelombang mikro pada
frekuensi 915-1296 Mhz yang dipancarkan melalui antena yang
diletakkan dalam uretra. Pemanasan yang melebihi 440 C
menyebabkan destruksi jaringan prostat. Energi yang dihasilkan
oleh TUMT berasal dari gelombang mikro yang disalurkan melalui
kateter ke dalam kelenjar prostat sehingga dapat merusak kelenjar
prostat yang diinginkan. Jaringan lain dilindungi oleh sistem
pendingin guna menghindari dari kerusakan selama proses
pemanasan berlangsung. Morbiditasnya rendah dan dapat
dikerjakan tanpa pembiusan. TUMT terdiri atas energi rendah dan
energi tinggi. TUMT energi rendah diperuntukkan bagi adenoma
yang kecil dan obstruksi ringan, sedangkan TUMT energi tinggi
untuk prostat yang besar dan obstruksi yang lebih berat. TUMT
energi tinggi menghasilkan respon terapi yang lebih baik, tetapi
menimbulkan morbiditas yang lebih besar daripada yang energi
rendah (AUA Practice Guidelines Commitee, 2003; Tubaro et al,
2000).
28

2) HIFU (High Intensity Focus Ultrasound)
Energi panas yang ditujukan untuk menimbulkan nekrosis
prostat pada HIFU berasal dari gelombang ultrasonografi dari
transduser piezokeramik yang mempunyai frekuensi 0,5-10 MHz
Energi dipancarkan melalui alat yang diletakkan transrektal dan
difokuskan ke kelenjar prostat. Teknik ini memerlukan anestesi
umum. Data klinis menunjukkan terjadi perbaikan gejala klinis 50–
60% dan Qmax rata-rata meningkat 40– 50%. Efek lebih lanjut
dari HIFU belum diketahui, dan sementara tercatat bahwa
kegagalan terapi terjadi sebanyak 10% setiap tahun (De La Rossete
el al, 2001).
3) Stent uretra
Stent prostat dipasang pada uretra prostatika untuk mengatasi
obstruksi karena pembesaran prostat. Stent dipasang intraluminal di
antara leher buli-buli dan di sebelah proksimal verumontanum
sehingga urine dapat leluasa melewati lumen uretra prostatika.
Stent dapat dipasang secara temporer atau permanen. Yang
temporer dipasang selama 6-36 bulan dan terbuat dari bahan yang
tidak diserap dan tidak mengadakan reaksi dengan jaringan. Alat
ini dipasang dan dilepas kembali secara endoskopi (Purnomo,
2003).
Pemasangan alat ini diperuntukkan bagi pasien yang tidak
mungkin menjalani operasi karena risiko pembedahan yang cukup
tinggi. Seringkali stent dapat terlepas dari insersinya di uretra
posterior atau mengalami enkrustasi. Sayangnya, setelah
pemasangan kateter ini, pasien masih merasakan keluhan miksi
berupa gejala iritatif, perdarahan uretra, atau rasa tidak enak di
daerah penis.
29

4) TUNA (Transurethral Needle Ablation of the Prostate)
Teknik TUNA memakai energi dari frekuensi radio yang
menimbulkan panas sampai mencapai 1000 C, sehingga
menyebabkan nekrosis jaringan prostat. Sistem ini terdiri atas
kateter TUNA yang dihubungkan dengan generator yang dapat
membangkitkan energi pada frekuensi radio 490 kHz. Kateter
dimasukkan ke dalam uretra melalui sistoskopi dengan pemberian
anestesi topikal xylocaine sehingga jarum yang terletak pada ujung
kateter terletak pada kelenjar prostat (AUA Practice Guidelines
Commitee, 2003). TUNA dapat memperbaiki gejala hingga 50-
60% dan meningkatkan Qmax hingga 40-50% Pasien sering kali
masih mengeluh hematuria, disuria, kadang-kadang retensi urine,
dan epididimo-orkitis (De la Rossete et al, 2001).
5. Kontrol Berkala
Setiap pasien hiperplasia prostat yang telah mendapatkan pengobatan
perlu kontrol secara teratur untuk mengetahui perkembangan penyakitnya.
Jadwal kontrol tergantung pada tindakan apa yang sudah dijalaninya
(Purnomo, 2003).
Pasien yang hanya mendapatkan pengawasan (watchfull waiting)
dianjurkan kontrol setelah 6 bulan, kemudian setiap tahun untuk
mengetahui apakah terjadi perbaikan klinis. Penilaian dilakukan dengan
pemeriksaan skor IPSS, uroflometri, dan residu urine pasca miksi
(Purnomo, 2003).
Pasien yang mendapat terapi inhibitor 5 reduktase harus dikontrol
pada minggu ke-12 dan bulan ke-6 untuk menilai respon terhadap terapi.
Kemudian, setiap tahun untuk menilai perubahan gejala miksi. Pasien
yang menjalani pengobatan inhibitor 5 reduktase harus dinilai respon
terhadap pengobatan setelah 6 minggu dengan melakukan pemeriksaan
IPSS, uroflometri, dan residu urine pasca miksi. Kalau terjadi perbaikan
gejala tanpa menunjukkan penyulit yang berarti, pengobatan dapat
30

diteruskan. Selanjutnya, dilakukan setelah 6 bulan dan kemudian setiap
tahun. Pasien setelah menerima pengobatan secara medikamentosa dan
tidak menunjukkan tanda-tanda perbaikan perlu dipikirkan tindakan
pembedahan atau terapi intervensi yang lain.
Setelah pembedahan, pasien harus menjalani kontrol paling lambat 6
minggu pasca operasi untuk mengetahui kemungkinan terjadinya penyulit.
Kontrol selanjutnya setelah 3 bulan untuk mengetahui hasil akhir operasi.
Pasien yang mendapatkan terapi invasif minimal harus menjalani
kontrol secara teratur dalam jangka waktu yang lama, yaitu setelah 6
minggu, 3 bulan, 6 bulan, dan setiap tahun. Pada pasien yang mendapatkan
terapi invasive minimal, selain dilakukan peniulaian terhadap skor miksi,
dilakukan pemeriksaan kultur urine (Purnomo, 2003).
J. Komplikasi
Komplikasi yang terjadi akibat BPH diantaranya adalahm (Purnomo,
2003):
1. Retensi urine
2. Hematuria
3. Batu buli-buli
4. Insufisiensi ginjal
31

DAFTAR PUSTAKA
Amalia, Rizki. 2007. Faktor-Faktor Risiko Terjadinya Pembesaran Prostat Jinak (Studi Kasus di RS dr.Kariadi, RS Roemani, dan RSI Sultan Agung Semarang). Tesis. Semarang: Program Studi Magister Epidemiologi UNDIP.
AUA Practice Guidelines Committee. AUA Guideline on Management of Benign Prostatic Hyperplasia .2003. Chapter 1: diagnosis and treatment recommendations. J Urol 170: 530- 547, 2003.
De la Rossette JJMH, Alivizatos G, Madersbacher S, Nording J, Emberton M, danSanz CR. EAU Guidelines on Benign Prostatic Hyperplasia (BPH). Eur Urol 40: 256-263, 2001.
Jacobsen SJ, Jacobsen DJ, Girman CJ, et al. Treatment for Benign Prostatic Hyperplasia among Community Dwelling Men: the Olmsted County study of urinary symptoms and healths status. J Urol 162: 1301-1306, 1999.
Lepor H dan Lowe FC. 2002. Evaluation and Nonsurgical Management of Benign Prostatic Hyperplasia. Dalam: Campbell’s urology, edisi ke 7. editor: Walsh PC, Retik AB, Vaughan ED, dan Wein AJ. Philadelphia: WB Saunders Co., 1337-1378, 2002.
McConnell JD, Bruskewitz R, Walsh P, Andriole G, Lieber M, Holtgrewe HL, et al. The Effect of Finasteride on the Risk of Acute Urinary Retention and the Need for Surgical Treatment among Men with Benign Prostatic Hyperplasia. N Eng J Med 338: 557-563, 1998.
Panitia Medik Farmasi dan Terapi RSUD Dr. Soetomo. 1994. Pedoman Diagnosis dan Terapi LAB/UPF Ilmu Bedah. Surabaya: RSUD Dr. Soetomo.
Purnomo, Basuki B. 2003. Dasar-dasar Urologi Edisi Kedua. Jakarta: Sagung Seto.
Roehrborn CG, Bartsch G, Kirby R et al. Guidelines for the Diagnosis and Treatmento of Benign Prostatic Hyperplasia: a Comparative, International Review. Urology 58: 642-650, 2001.
Snell, Richard S. 2006. Anatomi Klinik untuk Mahasiswa Kedokteran Edisi 6. Jakarta: EGC.
Tubaro A, Vicentini C, Renzetti R, dan Miano L. Invasive and Minimally Invasive Treatment Modalities for Lower Urinary Tract Symptoms: What are the
32

Relevant Differences in Randomised Controlled Trials?. Eur Urol 38(suppl): 7-17,2000
Yang Q, Petes TJ, Donovan JL, Wilt TJ, dan Abrams P. Transurethral Incision Compared with Transurethral Resection of the Prostate for Bladder Outlet Obstruction: A Systemic Review and Meta-Analysis of Randomised Controlled Trials. J Urol 165: 1526-1532, 2001.
33