Stroke
-
Upload
andri-t-ciakra -
Category
Documents
-
view
6 -
download
2
description
Transcript of Stroke
Problem Based Learning Blok 22
Penyakit Stroke pada Hipertensi
Elistia Tripuspita 102010173-Kelompok B7
Email : [email protected]
Fakultas Kedokteran Universitas Kristen Krida WacanaJl. Terusan Arjuna No.6 Kebon Jeruk, Jakarta Barat. Telp. 021-56942061
Pendahuluan
Definisi WHO, stroke adalah manifestasi klinik dari gangguan
fungsi serebral, baik fokal maupun menyeluruh (global), yang
berlangsung dengan cepat, selama lebih dari 24 jam atau berakhir
dengan maut, tanpa ditemukannya penyebab lain selain gangguan
vaskuler. Istilah kuno apopleksia serebri sama maknanya
dengan Cerebrovascular Accident (CAV) dan Stroke.
Isi
I. AnamnesisPada anamnesis perlu ditanyakan :
- Identitas pasien.1-3
- Keluhan utama : pada skenario, pasien dibawa ke rumah sakit
karena sudah tidak bisa dibangunkan, tidak bisa makan atau
minum.
- Keluhan tambahan :
- Riwayat penyakit sekarang :
o Waktu dan lamanya keluhan berlangsung.
o Sifat dan beratnya serangan (masih dapat ditahan atau
tidak).
o Lokasi dan penyebarannya (dapat menyebutkan tempat sakit
atau menyebar).
o Hubungan dengan waktu (kapan saja terjadinya).
o Hubungannya dengan aktivitas (keluhan dirasakan setelah
melakukan aktivitas apa saja). 1-3
o Keluhan-keluhan yang menyertai serangan
o Apakah keluhan baru pertama kali atau sudah berulang kali.
o Faktor resiko dan pencetus serangan, termasuk faktor-faktor
yang memperberat atau meringankan serangan. 1
o Apakah ada saudara sedarah, atau teman dekat yang
menderita keluhan yang sama.
o Perkembangan penyakit, kemungkinan telah terjadi
komplikasi atau gejala sisa
o Upaya yang telah dilakukan dan bagaimana hasilnya, jenis-
jenis obat yang telah diminum oleh pasien; juga tindakan
medik lain yang berhubungan dengan penyakit yang saat ini
diderita. 1
- Riwayat penyakit dahulu : bertujuan untuk mengetahui
kemungkinan-kemungkinan adanya hubungan antara penyakit
yang pernah diderita dengan penyakit sekarang.1
- Riwayat kesehatan keluarga. 1
- Riwayat penyakit menahun keluarga. 1
II. Pemeriksaan Fisik UmumPemeriksaan vital terdiri dari 4 pemeriksaan, yaitu :
Normal Pasien
Suhu Tubuh 36-37 ⁰ C -
Denyut Nadi 70-90 -
x/menit
Penapasan 18-19x/menit -
Tekanan
Darah
120/80
mmHg -
Table 1. Perbandingan pemeriksaan tanda vital
Berdasarkan hasil pemeriksaan fisik diatas, tidak dapat diketahui
kondisi pasien.
a. Kesadaran: Penderita dengan stroke hemisferik jarang mengalami
gangguan atau penurunan kesadaran, kecuali pada stroke yang
luas. Hal ini disebabkan karena struktur-struktur anatomi yang
menjadi substrat kesadaran yaitu formatio reticularis digaris
tengah dan sebagian besar terletak dalam fossa posterior karena
itu kesadaran biasanya kompos mentis, kecuali pada stroke yang
luas.1-5
b. Tekanan darah: biasanya tinggi, hipertensi merupakan faktor risiko
timbulnya stroke pada lebih kurang 70% penderita. 1-5
c. Pemeriksaan neurovaskuler : langkah pemeriksaan yang khusus
ditujukan pada keadaan pembuluh darah ekstrakranial yang
mempunyai hubungan dengan aliran darah otak yaitu:
pemeriksaan tekanan darah pada lengan kiri dan kanan, palpasi
nadi karotis pada leher kiri dan kanan, a.temporalis kiri dan kanan
dan auskultasi nadi pada bifurcatio karotis komunis dan karotis
interna di leher, dilakukan juga auskultasi nadi karotis intema pada
orbita, dalam rangka mencari kemungkinan kelainan pembuluh
ekstrakranial. 1-5
III.Pemeriksaan Neurologi
Pemeriksaan saraf otak: pada stroke hemisferik saraf otak yang
sering terkena adalah:
- Gangguan n. fasialis dan n. hipoglosus: tampak paresis n.fasialis
tipe sentral (mulut mencong) dan paresis n.hipoglosus tipe sentral
(bicara pelo) disertai deviasi lidah bila dikeluarkan dari mulut. 1-5
- Gangguan konjugat pergerakan bola mata antara lain deviatio
konyugae, gaze paresis kekiri atau kekanan dan hemianopia.
Kadang-kadang ditemukan sindroma Horner pada penyakit
pembuluh karotis. 1-5
- Gangguan lapangan pandang: tergantung kepada letak lesi dalam
jaras perjalanan visual, hemianopia kongruen atau tidak.
Terdapatnya hemianopia merupakan salah satu faktor prognostik
yang kurang baik pada penderita Stroke. 1-5
Pemeriksaan motorik: Hampir selalu terjadi kelumpuhan sebelah
anggota badan (hemiparesis). Dapat dipakai sebagai patokan bahwa
jika ada perbedaan kelumpuhan yang nyata antara lengan dan.
tungkai hampir dipastikan bahwa kelainan aliran darah otak berasal
dari hemisfer (kortikal) sedangkan jika kelumpuhan sama berat
gangguan aliran darah dapat terjadi di subkortikal atau pada daerah
vertebro-basilar. 1-5
Pemeriksilaan sensorik: dapat terjadi hemisensorik tubuh karena
bangunan anatomik yang terpisah, gangguan motorik berat dapat
disertai gangguan sensorik ringan atau gangguan sensorik berat
disertai dengan gangguan motorik ringan. 1-5
Pemeriksaan refleks fisiologis dan patologis: pada fase akut refleks
fisiologis pada sisi yang lumpuh akan menghilang. Setelah beberapa
hari refleks fisiologis akan muncul kembali didahului dengan refleks
patologis. 1-5
Kelainan fungsi luhur: manifestasi gangguan lungsi luhur pada stroke
hemisferik berupa disfungsi parietal baik sisi dominan maupun non
dominan. Kelainan yang paling sering tampak adalah disfasi
campuran (mixed-dysphasia) dimana penderita tak mampu
berbicara / mengeluarkan kata-kata dengan baik dan tidak mengerti
apa yang dibicarakan orang kepadanya. Selain itu dapat juga terjadi
agnosia, apraxia.dan sebagainya. 1-5
IV. Pemeriksaan Penunjang
Untuk memperoleh diagnosis kerja, selain hasil anamnesis dan
pemeriksaan fisik, dibutuhkan pemeriksaan penunjang. Berikut
pemeriksaan penunjang yang dapat dilakukan sesuai dengan skenario
yang diberikan.
a) Pemeriksaan Laboratorium
Analisis laboratorium standar mencakup urinanalisis, HDL, laju
endap darah, panel metabolik dasar (natrium, kalium, klorida,
bikarbonat, glukosa, nitrogen urea darah, dan kreatinin), profil
lemak serum, dan serologi untuk sifilis. Pada pasien yang dicurigai
mengalami stroke iskemik, panel laboratorium yang mengevaluasi
keadaan hiperkoagulasi termasuk dalam perawatan standar.
Pemeriksaan yang lazim dilakukan adalah protrombin dengan rasio
normalisasi internasional, waktu tromboplastin parsial, dan hitung
trombosit. Pemeriksaan lain yang mungkin dilakukan adalah
antibodi antikardiolipin, protein C dan S, antitrombin III,
plasminogen, faktor V Leiden, dan resistensi protein C aktif.6-10
b) Pemeriksaan Radiologi
Pemeriksaan sinar X toraks merupakan prosedur standar
karena pemeriksaan ini dapat mendeteksi pembesaran jantung
dan infiltrat paru yang berkaitan dengan gagal jantung kongestif. 6-
10
Pemeriksaan lumbal melibatkan pemeriksaan CSS yang sering
memberi petunjuk bermanfaat tentang kausa storke, terutama
apabila pasien datang dalam keadaan tidak sadar dan tidak dapat
memberikan anamnesis. Sebagai contoh, mungkin terdapat darah
di CSS pada stroke hemoragik, terutama pada perdarahan
subarakhnoid, informasi yang akan diperoleh harus ditimbang
terhadap resiko melakukan pungsi lumbal pada pasien koma. Yaitu
pada peningkatan TIK, penurunan mendadak tekanan CSS di
tingkat spinal bawah dapat memicu gerakan ke bawah isi kranium
disertai herniasi ke dalam batang otak dan kematian mendadak. 6-10
Ultrasonografi karotis terhadap arteria karotis merupakan
evaluasi standar untuk mendeteksi gangguan aliran darah karotis
dan kemungkinan memperbaiki kausa stroke. 6-10
Angiografi serebrum dapat memberi informasi penting dalam
mendiagnosis kausa dan lokasi stroke. Secara spesifik, angiografi
serebrum dapat mengungkapkan lesi ulseratif, stenosis, displasia
fibromuskular, fistula arteriovefna, vaskulitis, dan pembentukan
trombus di pembuluh besar. Saat ini, angiografi serebrum
dianggap merupakan cara yang paling akurat untuk
mengindentifikasi dan mengukur stenosis arteri-arteri otak;
namun, kegunaan metode ini agak terbatas oleh penyulit yang
dapat terjadi hampir pada 12% pasien yang dicurigai mengidap
stroke. Risiko utama dari pemeriksaan ini adalah robeknya aorta
atau arteria karotis dan embolisasi pada pembuluh besar ke
pembuluh intrakranium. 6-10
Doppler transkranium, yaitu ultrasonografi yang
menggabungkan citra dan suara, memungkinkan kita menilai
aliran di dalam arteri dan mengindentifikasi stenosis yang
mengancam aliran ke otak. Keunggulan prosedur ini adalah bahwa
prosedur ini dapat dilakukan di tempat tidur pasien, noninvasif,
dan relatif murah; secara serial juga dapat menilai perubahan
dalam CBF. 6-10
Ekokardiogram transesofagus (TEE) sangat sensitif dalam
mendeteksi sumber kardioembolus potensial. Ekokardiogram telah
menjadi komponen rutin dalam evaluasi stroke iskemik apabila
dicurigai kausa stroke adalah kardioembolus tetapi fibrilasi atrium
sudah disingkirkan sebagai penyebab embolus. 6-10
V. Working Diagnosis
Working diagnosis yang diambil adalah stroke. Tidak dapat
diklasifikasikan stroke apa yang terjadi pada pasien karena tidak
lengkapnya data di skenario yang diberikan. Working diagnosis ini
diambil karena pada skenario disebutkan perjalanan penyakit dari pasien
yaitu kondisi kelumpuhan dan disartria yang progresif berubah menjadi
kondisi koma, merupakan suatu kondisi gejala yang umum pada pasien
yang menderita stroke, baik iskemik ataupun hemoragik.
VI. Differential Diagnosis
Differensial diagnosis untuk stroke adalah semua penyakit yang memiliki
manifestasi menyerupai stroke adalah tumor otak, meningitis, dan abses
serebri. Mereka sama-sama dapat memberikan gejala klinis berupa sakit
kepala, nausea, vomitus, malaise, hemiplegia, disartria, dan penurunan
neurologis fokal lainnya. Akan tetapi, dapat dibedakan dari perjalanan
penyakitnya dan riwayat penyakit terdahulunya. Pada meningitis dan
abses otak, biasa didapati pasien tampak seperti sakit flu, sebelum
nantinya gejalanya bertambah menjadi nausea, vomitus, dan sakit
kepala. Dan pada meningitis, didapati tanda rangsang meningeal. Pada
abses otak, biasanya ada infeksi kronis lain yang berada disekitar
kepala, karena infeksi sekitar kepala itu lah yang menjadi jalan masuk
kuman untuk menginfeksi otak. Meskipun demikian, diagnosis banding
ini hanya dapat disingkirkan dengan hasil pemindaian dan
lamboratorium yang memadai. 6-10
VII. Epidemiologi
Insiden stroke bervariasi di berbagai negara di Eropa, diperkirakan terdapat 100-200
kasus stroke baru per 10.000 penduduk per tahun . Di Amerika diperkirakan terdapat lebih
dari 700.000 insiden stroke per tahun, yang menyebabkan lebih dari 160.000 kematian per
tahun, dengan 4.8 juta penderita stroke yang bertahan hidup. Rasio insiden pria dan wanita
adalah 1.25 pada kelompok usia 55-64 tahun, 1.50 pada kelompok usia 65-74 tahun, 1.07
pada kelompok usia 75-84 tahun dan 0.76 pada kelompok usia diatas 85 tahun.6-10
VIII. Etiologi
Berdasarkan penyebabnya, terdapat empat subtipe dasar pada stroke
iskemik yaitu lakunar, trombosis pembuluh besar dengan aliran pelan,
embolik, dan kriptogenik.
Stroke lakunar terjadi karena penyakit pembuluh halus hipertensif
dan menyebabkan sindrom stroke yang biasanya muncul dalam
beberapa jam atau bahkan lebih lama. Infark lakunar merupakan
infark yang terjadi setelah oklusi aterotrombotik atau hialin-lipid salah
satu dari cabang-cabang penetrans sirkulus Wilisi, arteri serebri
media, atau arteri vetebralis dan basilaris. Terdapat empat sindrom
lakunar yang paling sering dijumpai yaitu hemiparesis motorik murni
akibat infark pars anterior kapsula interna, hemiparesis motorik murni
akibat infark di kapsula interna, stroke sensorik murni akibat infark
talamus, dan hemiparesis ataksik serta gerakan yang canggung
akibat infark pons basal. 6-10
Stroke trombotik pembuluh besar dengan aliran lambat adalah
subtipe kedua stroke iskemik ini. Sebagian besar stroke ini terjadi
pada saat tidur, saat pasien mengalami dehidrasi dan sirkulasi relatif
menurun. Stroke ini sering berkaitan dengan lesi aterosklerotik yang
menyebabkan penyempitan atau stenosis di arteria karotis interna
atau yang lebih jarang di pangkal arteri serebri media atau di taut
arteria vetebralis dan basilaris. 6-10
Stroke embolik diklasifikasikan berdasarkan arteri yang terlibat atau
asal embolus. Asal stroke embolik dapat suatu arteri distal atau
jantung. Sumber emboli yang tersering adalah trombus mural dan
tromboemboli dari plak ateromatosa. 6-10
Stroke kriptogenik adalah klasifikasi untuk stroke yang kausanya
tidak jelas.
Sementara itu, penyebab dari stroke hemoragik terjadi karena
pendarahan intraserebrum hipertensif, ruptur aneurisma sakular,
rupturnya malformasi arteriovena, trauma, penyalahgunaan
narkotika, pendarahan akibat tumor otak, infark hemoragik, dan
penyakit pendarahan sistemik, termasuk terapi antikoagulan. 6-10
IX. Patofisiologi
Gangguan pasokan aliran darah otak dapat terjadi di mana saja di
dalam arter-arteri yang membentuk sirkulus Wilisi: aerteria karotis
interna dan sistem vetebrobasilar atau semua cabang-cabang nya.
Secara umum, apabila aliran darah ke jaringan otak terputus 15-20
menit, akan terjadi infark atau kematian jaringan. Perlu diingat bahwa
oklusi di suatu arteri tidak selalu menyebabkan infark di daerah otak
yang diperdarahi oleh arteri tersebut. Alasannya adalah bahwa mungkin
terdapat sirkulasi kolateral yang memadai ke daerah tersebut.
Patologinya dapat berupa:
1. keadaan penyakit pada pembuluh itu sendiri, seperti pada
aterosklerosis dam tombosis, robeknya dinding pembuluh, atau
peradangan6-10
2. gangguan aliran darah akibat bekuan atau embolus infeksi yang
berasal dari jantung atau pembuluh ekstra kranium
3. ruptur vaskular di dalam jaringan otak atau ruang subaraknoid.
Berdasarkan etiologinya, stroke terbagi menjadi stroke iskemik dan
stroke hemoragik.
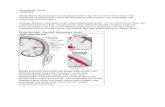
Patofisiologi Stroke Iskemik
Oklusi akut daripada pembuluh darah intrakranial menyebabkan
berkurangnya aliran darah menuju daerah otak yang diperdarahinya.
Bagian terpenting dari berkurangnya aliran ini adalah fungsi dari
perdarahan kolateral dan semua ini bergantung dari anatomi pembuluh
darah individu yang bersangkutan, lokasi oklusi, dan tekanan darah
sistemik. Penurunan aliran darah otak sampai angka nol menyebabkan
kematian jaringan otak dalam waktu 4-10 menit; berkurangnya aliran
hingga <16 -18 mL/100gr jaringan per menit menyebabkan infark dalam
waktu satu jam; dan berkurangnya aliran hingga <20mL/100 gr jaringan
per menit menyebabkan iskemi tanpa infark kecuali kondisi tersebut
terjadi selama beberapa jam atau hari. Jika penurunan aliran darah
tersebut teratasi sebelum kematian sel yang signifikan, pasien hanya
akan mengalami simptom transien, dan sindrom klinisnya disebut TIA
(Transient Ischemic Attacks). Jaringan yang mengelilingi pusat infark
yang mengalami iskemi namun dapat mengalami perbaikan disebut
penumbra iskemi. Penumbra dapat terlihat dalam pemeriksaan MRI atau
CT-scan menggunakan perfusion-diffusion imaging. Penumbra iskemi
tersebut dapat menjadi infark jika tidak ada perbaikan aliran darah dan
menyelamatkan penumbra dari infark adalah tujuan dari terapi
revaskularisasi. 6-10
Infark serebral fokal terjadi melalui dua jalur yang terpisah yaitu :
1. Neurotic pathway : kerusakan yang cepat dari sitoskeleton sel,
dikarenakan sel kekurangan energi.
2. Apoptotic pathway : sel terprogram untuk mati.
Iskemi menghasilkan nekrosis dengan membuat neuron
kekurangan glukosa dan oksigen, yang selanjutnya menyebabkan
kegagalan mitokondria untuk menghasilkan ATP. Tanpa ATP, pompa ion
membran berhenti berfungsi dan neuron mengalami depolarisasi,
menyebabkan peningkatan jumlah ion kalsium intrasel. Depolarisasi
neuron juga menyebabkan pelepasan glutamat dari sinaps terminal;
jumlah glutamat ekstrasel yang berlebih menyebabkan neurotoksisitas
dengan mengaktifkan reseptor glutamat post-sinaps yang meningkatkan
influks kalsium neuron. Radikal bebas dihasilkan dari degradasi lipid
membran dan disfungsi mitokondria. Radikal bebas menyebabkan
destruksi katalitik pada membran dan turut merusak fungsi vital lain dari
sel. Pada iskemi yang lebih ringan, seperti iskemi pada penumbra,
proses apoptosis menjadi proses yang lebih sering terjadi, yang
menyebabkan kematian sel beberapa hari atau beberapa minggu
kemudian. Demam dan hiperglikemi [glukosa >11.1 mmol/L (200
mg/dL)] memperburuk kerusakan otak yang sedang dalam kondisi
iskemik. Oleh sebab itu, penting sekali untuk mencegah terjadinya
demam dan hiperglikemi sebisa mungkin saat stroke terjadi. 6-10
Patofisologi Stroke Hemoragik
Pendarahan spontan intrakranial terbagi atas dua tipe, pendarahan
intraparenkimal dan intrakranial. Pendarahan intraparenkimal ditandai
dengan pendarahan pada otak itu sendiri, sementara pendarahan
subaraknoid ditandai dengan rupturnya pembuluh darah ke dalam cairan
serebrospinal yang mengisi ruang subarakhnoid yang mengelilingi otak.
Kedua jenis stroke hemoragik ini memiliki perbedaan pada gejala klinis,
temuan lab, patofisiologi dan etiologi serta perawatannya. 6-10
Pendarahan Intraserebrum (Intraparenkimal) Hipertensif /PAH
Pendarahan intraserebrum ke dalam jaringan otak (parenkim)
paling sering terjadi akibat cedera vaskular yang dipicu oleh hipertensi
dan ruptur salah satu dari banyak arteri kecil yang menembus jauh ke
dalam otak. Apabila pandarahan terjadi pada individu yang tidak
mengidap hipertensi, diperlukan pemeriksaan-pemeriksaan untuk
mengetahui kausa lain seperti gangguan perdarahan, malformasi
arteriovena, dan tumor yang menyebabkan erosi.
Pendarahan intraserebrum bisa terjadi dimana saja di otak.
Pendarahan otak akibat hipertensi paling sering terjadi di perdarahan
cerebelar. Pada pendarahan intraserebrum hipertensif darah berasal dari
bifurkasi arteri kecil yang menembus otak yang sudah mengalami
perlukaan dan degenerasi akibat hipertensi. Pendarahan lobaris dapat
berasal dari pembuluh darah leptomeningeal atau kortikal yang telah
menjadi rapuh karena deposisi amiloid. Asal mula terjadinya pendarahan
otak spesifik tergantung dari etiologinya masing-masing. 6-10
Pendarahan biasanya berhenti segera setelah awal serangan,
namun pada sejumlah kecil pasien hematoma yang terjadi semakin
meluas, biasanya selama satu jam setelah serangan; perluasan selama
lebih dari 24 jam sangat tidak biasa. Perluasan atau ekspansi dari
hematom ini kemungkinan besar terjadi karena hipertensi akut yang
sangat parah dan gangguan mekanis dari parenkim dan pembuluh darah
yang mengelilingi hematom. Perluasan yang terjadi terlalu cepat
memiliki prognosis yang buruk. 6-10
Sekali hematom terbentuk, edema serebral yang vasogenik
terbentuk di sekitar bekuan bersamaan dengan serum protein aktif
dilepaskan dari hematom tersebut secara osmotik. Pembentukan edema
memuncak setelah 48 jam dan biasanya mulai untuk berkurang
perlahan-lahan selama 5 hari, namun dapat bertahan lebih lama. Edema
ini berkontribusi pada kemunduran neurologis dengan menyebabkan
pergeseran jaringan, peningkatan tekanan intrakranial, dan herniasi
transtentorial. Bersamaan dengan absorbsi edema dan edema tersebut
membaik, sebuah rongga menyerupai celah terbentuk dan terisi
peninggalan hemosiderin, dengan dikelilingi atropi jaringan otak. 6-10
Perdarahan Subaraknoid (Intrakranial) / PSA
PSA memiliki dua penyebab utama yaitu ruptur suatu aneurisma
dan trauma kepala. Aneurisma adalah gangguan fokal dari dinding
pembuluh darah normal, kemungkinan muncul karena berkembangnya
suatu abnormalitas. Sebagian besar terbentuk seiring berjalannya waktu,
bukan secara kongenital. PAS biasanya merupakan hasil dari rupturnya
aneurisma sakular atau berry, yang sebagian besar terletak di sirkulus
wilisi. Jarang terjadi dilatasi arteri yang menyebabkan dindingnya
menjadi tipis dan rapuh, yang membentuk aneurisma fusiformis. 6-10
Karena pendarahan dapat masif dan ekstravasasi darah ke dalam
ruang subaraknoid lapisan meningen dapat berlangsung cepat, maka
angka kematian sangat tinggi – sekitar 50% pada bulan pertama setelah
pendarahan. Penyebab tingginya angka kematian ini adalah bahwa
empat penyulit utama dapat menyebabkan iskemia otak serta
morbiditas dan mortalitas “tipe lambat” yang dapat terjadi lama setelah
pendarahan terkendali. 6-10
Penyulit-penyulit tersebut adalah vasospasme reaktif disertai
infark, ruptur ulang, hiponatremia, dan hidrosefalus. Bagi pasien yang
bertahan hidup setelah pendarahan awal, ruptur ulang atau pendarahan
ulang adalah penyulit paling berbahaya pada masa pascapendarahan
dini. Vasospasme adalah penyulit yang terjadi 3 sampai 12 hari setelah
pendarahan awal. Seberapa luas spasme arteri menyebabka iskemia dan
infark bergantung pada keparahan dan distribusi pembuluh-pembuluh
yang terlibat.
Malformasi arteriovena (MAV) adalah jaringan kapiler yang
mengalami malformasi kongenital dan merupakan penyebab PSA yang
lebih jarang dijumpai. Dalam keadaan normal, jaringan kapiler terdiri dari
pembuluh-pembuluh darah yang garis tengahnya hanya 8/1000 mm.
karena ukurannya yang halus, arteriol-arteriol halus ini memiliki
resistensi vaskular tinggi yang memperlambat aliran darah sehingga
oksigen dan zat makanan dapat berdifusi kedalam jaringan otak. Pada
MAV, pembuluh melebar sehingga darah mengalir diantara arteri
bertekanan tinggi dan sistem vena bertekanan rendah. Akhirnya dinding
venula melemah dan darah dapat keluar dengan cepat ke jaringan otak.
Pada sebagian besar pasien, pendarahan terutama terjadi di
intraparenkim dengan perembesan ke dalam ruang subaraknoid.
Pendarahan mungkin massif, yang menyebabkan kematian, atau kecil
dengan garis tengah 1 cm. 6-10
X. Gejala Klinis
Stroke Iskemik
Pemeriksaan riwayat penyakit dan neurologis yang cermat dapat
melokalisasi disfungsi otak; jika regio tersebut merespon distribusi arteri
tertentu, penyebab yang paling mungkin dapat dipersempit. Sebagai
contoh, jika pasien menunjukkan penurunan kemampuan dalam bicara
dan homonymous hemanopia kanan, pencarian emboli pada otak
sebelah kiri tengah perlu dilakukan. Pada bagian ini, akan dijelaskan
gejala klinis yang muncul pada iskemi serebral yang berasosiasi dengan
teritorial vaskularisasi serebral tertentu. Sindrom stroke terbagi atas
stroke pembuluh darah besar di sirkulasi anterior, stroke pembuluh
darah besar di sirkulasi posterior, dan stroke di pembuluh darah kecil
diluar kedua sirkulasi utama.8-11
Stroke yang terjadi pada area sirkulasi anterior
Sirkulasi anterior otak dibentuk oleh cabang-cabang arteri karotis
interna. Pembuluh-pembuluh ini dapat teroklusi karena penyakit
pembuluh itu sendiri atau emboli dari tempat lain. Oklusi pada setiap
pembuluh darah utama intrakranial memiliki gejala klinis yang berbeda-
beda.
1. Arteri serebri media (MCA)
Oklusi pada MCA atau salah satu dari cabang utamanya paling
sering terjadi karena embolus daripada karena aterotrombosis
intrakranial. Arterosklerosis di MCA proksimal dapat menyebabkan
emboli distal di daerah otak tengah. Formasi kolateral melalui
pembuluh leptomeningeal sering mencegah stenosis MCA menjadi
simptomatis. Oklusi umumnya menghasilkan hemiparesis
kontralateral, hipestesia kontralateral, hemanopia homonim
kontralateral. Sering terjadi agnosia. Afasia resepti ataupun ekspresif
dapat terjadi jika lesi terjadi pada hemisfer yang dominan.
Pengabaian, kurangnya perhatian, dan hilangnya kepekaan atas
rangsang berulang yang simultan dapat terjadi sika lesi terjadi di
hemisfer yang non dominan. Karena MCA merupakan penyuplai darah
pada jalur motorik ekstremitas atas, kelemahan pada lengan dan
wajah biasanya lebih buruk dibandingkan dengan dengan ekstremitas
bawah. 8-11
2. Arteria serebri anterior (ASA)
Gejala utamanya adalah kebingungan. Kelumpuhan
kontralateral yang lebih besar di tungkai: lengan proksimal juga
mungkin terkena, gerakan volunter tungkai yang bersangkutan
terganggu. Defisit sensorik kontralateral, demensia dan munculnya
refleks patologis (karena disfungsi lobus frontalis). 8-11
3. Arteri koroidalis anterior
Oklusi pada arteri ini menyebabkan hemiplegia kontralateral,
hipestesia, dan hemanopia homonim. 8-11
4. Arteri karotis interna
Gejala biasanya unilateral. Lokasi tersering adalah bifurkasio
arteria karotis komunis ke dalam arteri karotis interna dan eksterna.
Cabang-cabang arteria karotis interna adalah arteria oftalmika, arteria
komunikans posterior, arteria koroidalis anterior, arteria serebri
anterior dan arteria serebri posterior. Pola tergantung dari sirkulasi
kolateral. 8-11
Dapat terjadi kebutaan satu mata (episodik dan disebut
“amaurosis fugaks”) di sisi arteria karotis yang terkena, akibat
insufisiensi arteria retinalis. Kemudian gejala sensorik dan motorik di
ekstremitas kontralateral karena insufisiensi arteria serebri media.
Lesi dapat terjadi di daerah antara arteria serebri anterior dan media
atau arteria serebri media. Gejala mula-mula timbul di ekstremitas
atas (misalnya tangan lemah, baal) dan mungkin mengenai wajah
(kelumpuhan tipe supranukleus). Apabila lesi di hemisfer dominan,
maka terjadi afasia ekspresif karena keterlibatan daerah bicara =
motorik Broca. 8-11
Stroke yang terjadi pada area sirkulasi posterior
Sirkulasi posterior terdiri atas sepasang arteri vetebralis, arteri
basiler, dan sepasang arteri serebral posterior. Arteri-arteri utama ini
memberikan cabang-cabang sirkumferensial, panjang ataupun pendek,
dan memberi cabang penetrasi yang lebih kecil yang menyuplai
serebelum, medula, pons, midbrain, subtalamus, talamus, hippokampus,
lobus temporal media dan lobus oksipital. Oklusia pada setiap pembuluh
memberi gejala klinis yang berbeda. 8-11
1. Arteri serebral posterior
Gejala klinis yang dapat muncul jika pembuluh ini mengalami
oklusi adalah palsy nervus okulomotor dengan ataksia
kontralateral atau dengan hemiplegia kontralateral. Adanya
ataksia menandakan keterlibatan traktus dentarubrothalamik dan
hemiplegi menunjukkan keterlibatan pedunkulus serebral.
Selanjutnya dapat muncul drowsiness,abulia, contralateral
hemianopia homonim dengan macula sparing, aleksia tanpa
agraphia, coma, pupil yang tidak reaktif, tanda piramidal bilateral,
dan rigiditas deserebrasi. 8-11
2. Arteri vetebralis dan arteri serebelar posterior inferior
Manifestasinya biasanya bilateral. Gejala klinis yang dapat muncul
adalah kelumpuhan di satu sampai ke empat ekstremitas,
meningkatnya refleks tendon, ataksia, tanda Babinsky bilateral,
vertigo, numbness pada wajah ipsilateral dan tungkai
kontralateral, diplopia, disartria, dan disfagia. 8-11
3. Arteri basiler
gejala klinis yang dapat muncul adalah ataksia serebelar
ipsilateral yang parah, nausea, vomitus, disartria, kehilangan
sensasi nyeri dan temperatur pada ekstremitas, batang tubuh, dan
wajah kontralateral, tuli sebagian, tremor ataksik,nistagmus, dan
tinitus. 8-11
Akan tetapi, kepastian lokasi oklusi tidak dapat diambil hanya dari
gejala klinis yang berhasil diperoleh, hal tersebut dikarenakan faktor-
faktor berikut :
1. Terdapat variasi individual pada sirkulasi kolateral dalam
kaitannya dengan sirkulus Wilisi. Sumbatan total sebuah arteri
karotis mungkin tidak menimbulkan gejala apabila arteri serebri
anterior sinistra dan arteri serebri media sinistra mendapat darah
yang adekuat dari arteria komunikans anterior. Apabila pasokan
darah ini tidak memadai, mungkin timbul gejala berupa
kebingungan, monoparesis atau hemiparesis kontralateral, dan
inkontinensia. 8-11
2. Cukup banyak terdapat anastomosis leptomeningen antara arteria
serebri anterior, media, dan posterior di korteks serebrum.
Anastomosis juga terdapat antara arteria serebri anterior kedia
hemisfer melalui korpus kalosum.
3. Setiap arteria serebri memiliki sebuah daerah sentra yang
mendapat darah darinya dan suatu daerah suplai perifer, atau
daerah perbatasan, yang mungkin mendapat darah dari arteri lain.
4. Berbagai faktor sistemik dan metabolik ikut berperan dalam
menentukan gejala yang ditimbulkan dalam proses patologik
tertentu. Sebagai contoh, pembuluh yang mengalami stenosis
mungkin tidak menimbulkan gejala asalkan tekanan darah
sistemik 190/110 mmHg; tetapi apabila tekanan tersebut
berkurang menjadi 120/70 mmHg, dapat timbul beragam gejala,
tergantung pada lokasi daerah stenotik (seperti pada kondisi
stroke trombotil pembuluh besar). Hiponatremia dan hipertermia
adalah faktor metabolik dan mendorong terjadinya defisit
neurologik apabila terdapat pembuluh yang stenotik.
Hiponatremia menyebabkan pembengkakan neuron yang
ditimbulkan oleh pergeseran osmotik cairan dari kompartemen
cairan ekstrasel ke dalam kompartemen cairan intrasel yang
relatif hipertonik. Hipertermia meningkatkan aktivitas metabolik
dan kebutuhan oksigen pada sel-sel yang mungkin mengalami
kekurangan oksigen karena menyempitnya arteri-arteri yang
memperdarahi sel-sel tersebut. 8-11
Stroke Hemoragik
Disesuaikan dengan patofisiologinya, gejala klinis pada stroke
hemoragik berbeda antara pendarahan intraparenkimal dengan
pendarahan intrakranial. Berikut pembahasannya.
I. Pendarahan intraparenkimal
Rupturnya pembuluh atau mikroaneurisma menghasilkan
pembentukan hematoma mendadak, dengan ukuran yang
bervariasi. Hematoma ini secara khas membesar perlahan,
kadangkala memakan waktu beberapa hari, mengarah ke defisit
neurologis fokal yang progresif dan kemudian menyebabkan
penurunan level kesadaran karena efek sekunder dari massa yang
terbentuk. 8-11
Tidak ada satu temuan klinis pun yang dapat membedakan
pendarahan intraparenkim dengan stroke iskemik. Pasien dengan
pendarahan intraparenkim akibat hipertensi biasanya
menunjukkan defisit neurologis fokal dalam hitungan menit dan
biasanya diikuti dengan hipertensi akut. Pendarahan akibat
hipertensi ini sangat jarang terjadi saat pasien tidur. Sakit kepala
hanya dialami setengah dari pasien dengan PAH. Nausea, vomitus,
dan penurunan kesadaran yang dini menunjukkan hasil dari
hematom yang besar. 8-11
II. Pendarahan Intrakranial (PAH)
Pasien dengan dengan PAH biasanya mengalami sakit kepala
yang tiba-tiba yang dideskripsikan pasien sebagai “sakit kepala
terburuk yang pernah dia rasakan”. Onsetnya hampir selalu
mendadak, dan pasien dapat kehilangan kesadaran secara
transien atau kolaps saat onset. Meskipun onset PAH dapat terjadi
kapan saja, sebagian besar pasien mangalami PAH saat sedang
tidur. 8-11
Beberapa hari atau minggu setelah terjadi ruptur pembuluh
darah, 10-50% pasien mengalami sentinel hemorrhage yang
memiliki ciri khas sakit kepala luar biasa yang mencapai
puncaknya dalam waktu beberapa detik. Sakit kepala yang
dirasakan biasanya amat sangat parah sampai pasien tidak dapat
melakukan kegiatan sehari-hari. Penting untuk diperhatikan,
jangan sampai sentinel hemorrhage ini diduga sebagai migrain,
tension headache, ataupun nyeri kepala lain. Sentinel hemorrhage
biasanya memiliki progress lebih cepat dari migrain dan nyerinya
bertahan lebih lama dan secara kualitatif berbeda dengan benign
headache. 8-11
Hasil pemeriksaan fisik dapat ditemui rangsang meningeal,
tetapi bervariasi pada setiap orang. Ditemukan juga pendarahan
pada fundus optikus yang mungkin disebabkan karena kongesti
vena retina akibat peningkatan tekanan intrakranial. Ditemukan
juga hemiparesis ataupun neuropati kranial. Umumnya ditemukan
penurunan kesadaran dan onset koma yang mendadak. Dari
gambaran klinis yang diperoleh, dapat diperoleh grade menurut
Hunt dan Hess.8-11
Grading Pendarahan Subaraknoid Menurut Hunt dan Hess
Grade Gambaran Klinis
1 Asimptomatik atau sakit kepala ringan dan iritasi meningeal.
2Sakit kepala sedang atau berat (sakit kepala terhebat seumur hidupnya), meningismus, defisit saraf kranial (paresis nervus abdusen sering ditemukan)
3 Mengantuk, konfusi, hemiparesis
4 Stupor
5 KomaXI. Penatalaksanaan
Kegawat daruratan stroke
Waktu adalah otak merupakan ungkapan yang menunjukkan
betapa pentingnya pengobatan stroke sedini mungkin, karena ‘jendela
terapi’ dari stroke hanya 3-6 jam. Penatalaksanaan yang cepat, tepat
dan cermat memegang peranan besar dalam menentukan hasil akhir
pengobatan. Hal yang harus dilakukan adalah:
- Stabilisasi pasien dengan tindakan ABC
- Pertimbangkan intubasi bila kesadaran stupor atau koma atau
gagal napas.
- Pasang jalur infus intravena dengan larutan salin normal 0,9%
dengan kecepatan 20 ml/jam, dengan memakai cairan hipotonis
seperti dekstrosa 5% dalam air dan salin 0,45%, karena dapat
memperhebat edema otak.
- Berikan oksigen 2-4 liter/menit melalui hidung.
- Jangan memberikan makanan atau minuman lewat mulut.
- Buat rekaman elektrokardiogram (EKG) dan larutan foto rontgen
toraks.
- Ambil sampel untuk pemeriksaan darah: pemeriksaan darah
perifer lengkap dan trombosit, kimia darah (glukosa, elektrolit,
ureum dan kreatinin), masa protrombin dan masa tromboplastin
parsial.
- Jika ada indikasi, lakukan tes-tes berikut: kadar alkohol, fungsi hati,
gas darah arteri dan screening toksikologi.
- Tegakkan diagnosis berdasarkan anamnesis dan pemeriksaan fisik.
- CT-Scan atau resonansi magnetic bila alat tersedia. Bila tidak ada,
dengan skor siriraj untuk menentukan jenis stroke. 11-12
Stroke Iskemik
Terapi umum:
Letakkan kepala pasien pada posisi 30°, kepala dan dada pada
satu bidang; ubah posisi tidur setiap 2 jam; mobilisasi dimulai bertahap
bila hemodinamik sudah stabil. 11-12
Selanjutnya, bebaskan jalan napas, beri oksigen 1-2 liter/menit
sampai didapatkan hasil analisis gas darah. Jika perlu, dilakukan intubasi.
Demam diatasi dengan kompres dan antipiretik, kemudian dicari
penyebabnya; jika kandung kemih penuh, dikosongkan (sebaiknya
dengan kateter intermiten). Pemberian nutrisi dengan cairan isotonik,
kristaloid atau koloid 1500-2000 mL dan elektrolit sesuai kebutuhan,
hindari cairan mengandung glukosa atau salin isotonik. Pemberian nutrisi
per oral hanya jika fungsi menelannya baik; jika didapatkan gangguan
menelan atau kesadaran menurun, dianjurkan melalui selang
nasogastrik. 11-12
Kadar gula darah >150 mg% harus dikoreksi sampai batas gula
darah sewaktu 150 mg% dengan insulin drip intravena kontinu selama 2-
3 hari pertama. Hipoglikemia (kadar gula darah < 60 mg% atau < 80 mg
% dengan gejala) diatasi segera dengan dekstrosa 40% iv sampai
kembali normal dan harus dicari penyebabnya. 11-12
Nyeri kepala atau mual dan muntah diatasi dengan pemberian
obat-obatan sesuai gejala. Tekanan darah tidak perlu segera diturunkan,
kecuali bila tekanan sistolik ≥220 mmHg, diastolik ≥120 mmHg, Mean
Arterial Blood Pressure (MAP) ≥ 130 mmHg (pada 2 kali pengukuran
dengan selang waktu 30 menit), atau didapatkan infark miokard akut,
gagal jantung kongestif serta gagal ginjal. Penurunan tekanan darah
maksimal adalah 20%, dan obat yang direkomendasikan: natrium nitro-
prusid, penyekat reseptor alfa-beta, penyekat ACE, atau antagonis
kalsium. 11-12
Jika terjadi hipotensi, yaitu tekanan sistolik ≤90 mm Hg, diastolik
≤70 mmHg, diberi NaCl 0,9% 250 mL selama 1 jam, dilanjutkan 500 mL
selama 4 jam dan 500 mL selama 8 jam atau sampai hipotensi dapat
diatasi. Jika belum ter- koreksi, yaitu tekanan darah sistolik masih < 90
mmHg, dapat diberi dopamin 2-20 μg/kg/menit sampai tekanan darah
sistolik ≥ 110 mmHg.
Jika kejang, diberi diazepam 5-20 mg iv pelan- pelan selama 3
menit, maksimal 100 mg per hari; dilanjutkan pemberian antikonvulsan
peroral (fenitoin, karbamazepin). Jika kejang muncul setelah 2 minggu,
diberikan antikonvulsan peroral jangka panjang.
Jika didapatkan tekanan intrakranial meningkat, diberi manitol bolus
intravena 0,25 sampai 1 g/kgBB per 30 menit, dan jika dicurigai
fenomena rebound atau keadaan umum memburuk, dilanjutkan
0,25g/kgBB per 30 menit setiap 6 jam selama 3-5 hari. Harus dilakukan
pemantauan osmolalitas (<320 mmol); sebagai alternatif, dapat
diberikan larutan hipertonik (NaCl 3%) atau furosemid. 11-12
Terapi khusus:
Ditujukan untuk reperfusi dengan pemberian antiplatelet seperti
aspirin dan anti koagulan, atau yang dianjurkan dengan trombolitik rt-PA
(recombinant tissue Plasminogen Activator). Dapat juga diberi agen
neuroproteksi, yaitu sitikolin atau pirasetam (jika didapatkan afasia). 11-12
Stroke Hemoragik
Terapi umum
Pasien stroke hemoragik harus dirawat di ICU jika volume
hematoma >30 mL, perdarahan intraventrikuler dengan hidrosefalus,
dan keadaan klinis cenderung memburuk.
Tekanan darah harus diturunkan sampai tekanan darah premorbid atau
15-20% bila tekanan sistolik >180 mmHg, diastolik >120 mmHg, MAP
>130 mmHg, dan volume hematoma bertambah. Bila terdapat gagal
jantung, tekanan darah harus segera diturunkan dengan labetalol iv 10
mg (pemberian dalam 2 menit) sampai 20 mg (pemberian dalam 10
menit) maksimum 300 mg; enalapril iv 0,625-1.25 mg per 6 jam;
kaptopril 3 kali 6,25-25 mg per oral.
Jika didapatkan tanda tekanan intrakranial meningkat, posisi
kepala dinaikkan 30°, posisi kepala dan dada di satu bidang, pemberian
manitol (lihat penanganan stroke iskemik), dan hiperventilasi (pCO2 20-
35 mmHg). Penatalaksanaan umum sama dengan pada stroke iskemik,
tukak lambung diatasi dengan antagonis H2 parenteral, sukralfat, atau
inhi- bitor pompa proton; komplikasi saluran napas dicegah dengan
fisioterapi dan diobati dengan antibiotik spektrum luas.
Terapi khusus
Neuroprotektor dapat diberikan kecuali yang bersifat vasodilator.
Tindakan bedah mempertimbangkan usia dan letak perdarahan yaitu
pada pasien yang kondisinya kian memburuk dengan perdarahan
serebelum berdiameter >3 cm3, hidrosefalus akut akibat perdarahan
intraventrikel atau serebelum, dilakukan VP-shunting, dan perdarahan
lobar >60 mL dengan tanda peningkatan tekanan intrakranial akut dan
ancaman herniasi. 11-12
Pada perdarahan subaraknoid, dapat digunakan antagonis Kalsium
(nimodipin) atau tindakan bedah (ligasi, embolisasi, ekstirpasi, maupun
gamma knife) jika penyebabnya adalah aneurisma atau malformasi
arteri-vena (arteriove- nous malformation, AVM).11-12
XI. Komplikasi
Komplikasi yang umum terjadi adalah bengkak otak (edema) yang terjadi pada 24
jam sampai 48 jam pertama setelah stroke. Berbagai komplikasi lain yang dapat terjadi
adalah sebagai berikut:
- Kejang. Kejang pada fase awal lebih sering terjadi pada stroke perdarahan. Kejadian
kejang umumnya memperberat defisit neurologik.
- Nyeri kepala: walaupun hebat, umumnya tidak menetap. Penatalaksanaan membutuhkan
analgetik dan kadang antiemetik.5
- Hiccup: penyebabnya adalah kontraksi otot-otot diafragma. Sering terjadi pada stroke
batang otak, bila menetap cari penyebab lain seperti uremia dan iritasi diafragma.
Selain itu harus diwaspadai adanya:
- Transformasi hemoragik dari infark
- Hidrosefalus obstruktif
- Peninggian tekanan darah. Sering terjadi pada awal kejadian dan turun beberapa hari
kemudian.
- Demam dan infeksi. Demam berhubungan dengan prognosa yang tidak baik. Bila ada
infeksi umumnya adalah infeksi paru dan traktus urinarius.
- Emboli pulmonal. Sering bersifat letal namun dapat tanpa gejala. Selain itu, pasien
menderita juga trombosis vena dalam (DVT).4
- Abnormalitas jantung. Disfungsi jantung dapat menjadi penyebab, timbul bersama atau
akibat stroke. Sepertiga sampai setengah penderita stroke menderita komplikasi
gangguan ritme jantung.
- Gangguan fungsi menelan, aspirasi dan pneumonia. Dengan fluoroskopi ditemukan 64%
penderita stroke menderita gangguan fungsi menelan. Penyebab terjadi pneumonia
kemungkinan tumpang tindih dengan keadaan lain seperti imobilitas, hipersekresi dll.5
- Kelainan metabolik dan nutrisi. Keadaan undernutrisi yang berlarut-larut terutama
terjadi pada pasien umur lanjut. Keadaan malnutrisi dapat menjadi penyebab
menurunnya fungsi neurologis, disfungsi kardiak dan gastrointestinal dan abnormalitas
metabolisme tulang.
- Infeksi traktus urinarius dan inkontinensia. Akibat pemasangan kateter dauer, atau
gangguan fungsi kandung kencing atau sfingter uretra eksternum akibat stroke.4
- Perdarahan gastrointestinal. Umumnya terjadi pada 3% kasus stroke. Dapat merupakan
komplikasi pemberian kortikosteroid pada pasien stroke. Dianjurkan untuk memberikan
antagonis H2 pada pasien stroke ini.6
- Dehidrasi. Penyebabnya dapat gangguan menelan, imobilitas, gangguan komunikasi dll.
- Hiponatremi. Mungkin karena kehilangan garam yang berlebihan.
- Hiperglikemia. Pada 50% penderita tidak berhubungan dengan adanya diabetes melitus
sebelumnya. Umumnya berhubungan dengan prognosa yang tidak baik.
- Hipoglikemia. Dapat karena kurangnya intake makanan dan obat-obatan.5
XII. Pencegahan
Pencegahan stroke dapat dilakukan dengan menjaga kebiasaan hidup sehat.
Kebiasaan hidup sehat itu disebut juga paradigma hidup sehat, yang berisi anjuran:
1.Hentikan merokok,
2.Hentikan kebiasaan minum alkohol,
3.Periksa kadar kolesterol,
4.Periksa dan kontrol penyakit diabetes,
5.Berolahraga secara teratur,
6.Kontrol konsumsi garam,
7.Hindari stres dan depresi,
8.Hindari obesitas.
Walaupun pasien telah mengalami stroke, kita tetap melakukan pencegahan
terjadinya stroke agar tidak berulang. Dan fokus untuk pencegahannya bukan hanya anjuran
hidup sehat melainkan juga kontrol atau pengobatan terhadap faktor risiko yang dimiliki,
seperti:
Pemberian terapi antiplatelet(Aspirin) untuk pencegahan serangan ulang pada seluruh
pasien yang sebelumnya mengalami stroke iskemik atau TIA dengan dosis 50-325mg per
hari. Selain itu diperlukan juga kontrol terhadap penyakit jantung yang dimiliki seperti
pemberian antikoagulan untuk penderita stroke akibat kardioemboli.6
Kontrol terhadap penyakit vaskular, seperti :
1. Hipertensi
Hipertensi harus diatasi untuk mencegah terjadinya serangan ulang stroke. Menurut
Canadian Hypertension Education Program (CHEP), target tekanan darah untuk pencegahan
stroke adalah <140/90mmHg (135/85mmHg untuk pengukuran di rumah).8
2. Diabetes
Pada penderita diabetes, tekanan darah tetap kita kontrol dan nilainya
<130/80mmHg. Selain itu, kontrol yang paling penting adalah kontrol terhadap kadar
glukosa dan dianjurkan mencapai nilai hampir normal untuk mengurangi komplikasi
vaskular. Menurut Canadian Diabetes Association, target untuk kadar gula darah adalah
4.0-7.0mmol/L saat puasa dan 5.0-10.0mmol/L 2 jam setelah makan.8
3. Kolesterol
Pasien dengan kadar Low Density Lipoproteins-Cholesterol (LDL-C) >2.0 mmol/L
harus dilakukan modifikasi gaya hidup, diet, dan pengobatan dengan statin. Hal ini
dilakukan sampai didapati kadar LDL-C <2.0 mmol/L.
Kontrol terhadap perilaku yang bisa diubah :
1. Merokok
Semua penderita stroke yang merokok harus dianjurkan berhenti merokok. Hal ini
dapat dilakukan dengan memberikan terapi tambahan berupa terapi pengganti nikotin dan
terapi perilaku.9
2. Alkohol
Pasien yang merupakan peminum berat seharusnya berhenti atau mengurangi
konsumsi alkohol sampai ke titik yang aman, yaitu berkisar 14 minuman dalam 1 minggu
untuk pria dan 9 minuman untuk wanita. Tetapi, titik aman tersebut tidak sama untuk semua
orang sehingga berhenti mengkonsumsi alkohol lebih baik.4
3. Obesitas
Penurunan berat badan merupakan hal yang dianjurkan sampai dicapai
BMI 18.5-24.9kg/m2 dan lingkar pinggang <88 cm untuk wanita dan <102 cm untuk pria.
Konsumsi makanan rendah lemak dan natrium, dan banyak konsumsi buah dan sayur
dianjurkan.8
4. Aktivitas fisik
Bagi penderita stroke yang mampu melakukan aktivitas fisik, latihan fisik 30-60
menit seperti berjalan, jogging, bersepeda selama 4-7 hari dalam seminggu dapat
mengurangi faktor risiko dan faktor lain yang dapat meningkatkan kejadian stroke.9
XIII. Prognosis
Prognosis setelah stroke iskemik akut sangat bervariasi,
tergantung pada tingkat keparahan stroke dan pada kondisi premorbid
pasien, usia, dan komplikasi poststroke. Beberapa pasien mengalami
transformasi hemoragik dari infark mereka. Hal ini diperkirakan terjadi
pada 5% dari stroke iskemik yang tidak rumit, dengan tidak adanya
trombolitik. Hemoragik transformasi tidak selalu dikaitkan dengan
penurunan neurologis dan berkisar dari perdarahan petekie kecil untuk
evakuasi hematoma yang membutuhkan. Dalam studi Framingham
Stroke dan Rochester, angka kematian secara keseluruhan pada 30 hari
setelah stroke adalah 28%, tingkat kematian pada 30 hari setelah stroke
iskemik adalah 19%, dan 1-tahun kelangsungan hidup tingkat untuk
pasien dengan stroke iskemik adalah 77%. 8-11
Prognosis stroke hemoragik bervariasi tergantung pada tingkat
keparahan stroke dan lokasi dan ukuran pendarahan. Turunkan nilai
Glasgow Coma Scale yang berhubungan dengan prognosis yang lebih
buruk dan tingkat kematian yang lebih tinggi. Sebuah volume darah
yang lebih besar pada presentasi dikaitkan dengan prognosis yang lebih
buruk. Pertumbuhan volume hematoma dikaitkan dengan kondisi
fungsional buruk dan angka kematian meningkat. Perimesencephalic
Nonaneurysmal memiliki perjalanan klinis kurang parah dan, pada
umumnya, prognosis yang lebih baik. 8-11
Kehadiran darah dalam ventrikel dikaitkan dengan angka kematian
lebih tinggi. Dalam satu studi, adanya darah pada presentasi
intraventrikular dikaitkan dengan peningkatan lebih dari 2 kali lipat
dalam kematian. Pasien dengan antikoagulasi terkait perdarahan
intraserebral memiliki tingkat kematian lebih tinggi dan hasil fungsional
buruk.
Daftar Pustaka
1. Burnside JW, McGlynn TJ. Diagnosis fisik. Edisi 17.
Jakarta:EGC;2003.hal. 267-83.
2. Welsby PD. Pemeriksaan fisik dan anamnesis klinis.
Jakarta:EGC;2009.hal.77-89.
3. Bickley LS, Szilagyi PG. Bates buku ajar pemeriksaan fisik dan
riwayat kesehatan.edisi 8. Jakarta:EGC;2009. Hal. 166-290.
4. Junadi,Purnawan, Kapita selekta kedokteran, Jilid ke II, Penerbit FKUI, Jakarta.
2005.h. 17-26.
5. Aliah A, Kuswara F.F, Limoa RA, Wuysang. Gangguan Peredaran Darah Otak.
Dalam: Kapita Selekta Neurologi. Gadjah Mada University Press, Yogyakarta,
2003:79-102
6. Price SA, Wilson LM . Patofisiologi: konsep klinis proses-proses
penyakit. Volume 2. Edisi 6. Jakarta: EGC; 2005. Hal.966-71.
7. Clarke C, Howard R, Rossor M, Shorvon SD. Neurology: a
queenshare textbook. USA:John Wiley and Sons;2011.Hal 125-43
8. Brust JCM. Current diagnosis and treatment in neurology. : McGraw-
Hill Companies; 2006. Hal 107-41.
9. McPhee SJ, Ganong WF. Patophysiology of disease: an introduction to clinical
medicine. Edisi 5.USA: McGraw-Hill Companies; 2005. Hal 582-4.
10. McPhee SJ, Papadakis MA. Current medical diagnosis and treatmen.
International Edition. USA: McGraw-Hill Companies; 2008. Hal 975-
80.
11. Fauci AS, et al. Harrison’s principles of internal medicine.Edisi 18.
USA: McGraw-Hill Companies; 2011. Hal. 3270-99.
12. Algoritma Kegawatdaruratan Stroke menurut American Heart
Association. Diunduh dari http://ummc-acls.org/mod/resource/view.php?
id=14. Diunduh tanggal 7 Januari 2012.