Scenario a Blok 16 Tahun 2015 Ok
-
Upload
sally-novizar -
Category
Documents
-
view
39 -
download
1
description
Transcript of Scenario a Blok 16 Tahun 2015 Ok

I. Analisis Masalah
1. Mr. Y, a 40-year old, sailor, was admitted to hospital with hemoptoe. He complained
that 6 hours ago he had a severe bout of coughing with fresh blood of about 2 glasses.
a. Bagaimana hubungan usia, jenis kelamin, pekerjaan dengan keluhan?
Mr. Y berusia produktif. Menurut penelitian, penderita TB lebih tinggi pada jenis
kelamin pria dibanding wanita. Pekerjaan sebagai seorang pelaut terkait dengan
bepergian ketempat baru, yang memungkinkan bertemu dan kontak dengan banyak
orang. Pekerjaan sebagai pelaut juga mempunyai konotasi sering “jajan”, sehingga
peluang terkena HIV lebih tinggi.
b. Bagaimana makna klinis dari batuk darah sebanyak 2 gelas ?
Definisi, ekspektorasi darah atau dahak mengandung darah dengan jumlah darah lebih
dari 600 ml/24 jam
Klasifikasi Keterangan
Bercak (streaking) Volume darah < 15-20 ml/24 jam
Biasanya terjadi karena bronchitis
Hemoptisis Volume darah 20-60ml/24 jam
Biasanya disebabkan oleh: Kanker paru,Pneumonia (necrotizing
pneumonia),TB
Hemoptisis massif Kriteria Hemoptisis Masif (Busroh, 1978) sebagai berikut:
Batuk darah sedikitnya 600 mL/24 jam
Batuk darah < 600 mL/24 jam, tapi lebih dari 250 mL/24
jam, Hb < 10 g% dan masih terus berlangsung
Batuk darah < 600 mL/24 jam, tapi lebih dari 250 mL/24
jam, Hb > 10 g% dalam 48 jam tidak berhenti,
Angka kematian 75 % karena kekurangan oksigen karena terlalu
banyak darah dalam saluran pernafasan.
Biasanya disebabkan oleh: Kanker paru,Kavitas pada TB,

Bronkiektasis
Pseudohemoptisis Batuk darah dari saluran napas atas (di atas laring),atau Dari
saluran cerna atas, Atau Perdarahan buatan seperti luka yang
sengaja dibuat di mulut, faring, dan ronga hidung
Hal tersebut menjelaskan bahwa pasien benar mengalami massive hemoptoe
dimana penderita dapat dikatakan massive hemoptoe dengan ketentuan batuk
darah 200-600 ml atau lebih dalam 24 jam.
c. Bagaimana mekanisme batuk berdarah pada kasus ini?
Hemoptosis pada kasus ini dapat disebabkan karena:
a. Pecahnya aneurisma yang terdapat pada dinding kavitas (rasmussen’s
aneurysm)
b. Pecahnya dinding tipis dari kavitas yang mengandung banyak pembuluh darah
kecil
c. Ulserasi dari jaringan parenkim paru atau bronkus/bronkiolus
d. Proses eksudasi dan kaseosa pada parenkim paru yang merusak pembuluh
darah kapiler paru
e. Fibrosis paru pada bekas tb paru yang mengenai pembuluh darah
f. Adanya kalsifikasi yang menyebabkan kerusakan dinding pembuluh darah.
2. He also said that in the previous month he had had productive cough with a lot of
phlegm, mild fever, loss of appetite, rapid loss of body weight (previous weight : 70kg),
and shortness of breath and since a week ago, he felt his symptoms were worsening.
a. Bagaimana mekanisme terjadinya batuk produktif pada kasus ini?
Peradangan pada bronkus akibat MTB -> Batuk ini diperlukan untuk membuang
produk-produk radang keluar -> Batuk kering (non produktif) -> peradangan
semakin parah-> batuk produktif (menghasilkan sputum) -> batuk darah (hemoptoe)

karena terdapat pembuluh darah yang pecah. Kebanyakan batuk darah pada
tuberculosis terjadi pada kavitas, tetapi dapat juga terjadi pada ulkus dinding
bronchus.
b. Bagaimana mekanisme terjadinya mild fever pada kasus ini?
Mild fever terjadi akibat adanya reaksi inflamasi akibat reaksi antigen antibodi
antara imunitas tubuh dan virus TB.
Respon inflamasi terhadap M.Tuberculosis produksi sitokin (Il-1, IL-6 dan
TNF-alfa) pembentukan asam arakhidonat pembentukan PGE 2
peningkatan set point di hipotalamus demam.
c. Bagaimana mekanisme terjadinya lost of appetite and loss of body weight pada kasus
ini?
Penurunan berat badan dalam kasus ini terjadi akibat pasien mengalami
anorexia. Pada infeksi M. Tbc, system imun akan menghasilkan TNF alpha dan
IL-2 yang pada akhirnya akan menyebabkan anorexia dan penurunan berat badan,
selain itu M. Tbc akan menghasilkan cachexin yang juga akan menekan nafsu
makan sehingga berat badan turun dan BMI jatuh di b awah normal.
Mr X memiliki badan yang kurus karena pada pasien dengan infeksi
kronis biasanya akan mengalami anoreksia. Hal ini disebabkan keberadaan
mediator sistemik yang diproduksi oleh T lymphocytes, monocytes, dan
macrophages yang teraktivasi. Mediator sistemik tersebut misalnya tumor
necrosis factor-alpha /TNFα (reaksi inflamasi), interleukin 1 (membantu regulasi
sistem imun dan inflamasi) dan interleukin 6 (B-cell stimulatory factor-2 /BSF-2)
dapat mempengaruhi nafsu makan secara negatif. Sitokin-sitokin ini bekerja
dengan menambah jumlah serotonin (5-hidroksitriptofan atau 5-HT) di
hipotalamus. Kadar serotonin yang meninggi ini pada gilirannya akan merangsang
sistem melanocortin dan bersama - sama menyebabkan anoreksia. Hal ini
membuat input nutrisi dan kalori berkurang.
Selain itu, dalam keadaan infeksi, tubuh akan membutuhkan lebih banyak
protein (berguna bagi sistem imun) sehingga turn over rate protein tubuh akan

meningkat. Hal ini membuat tubuh lebih banyak memecah protein (terutama dari
otot) untuk mencukupi kebutuhan asam amino.
Tubuh juga membutuhkan lebih banyak energi (output energi meningkat) dalam
keadaan terinfeksi. Kurangnya asupan nutrisi akibat tidak nafsu makan,
peningkatan katabolisme protein dan peningkatan kebutuhan energi tubuh akan
membuat tubuh kita mengalami penurunan berat badan.
Kesimpulan :
Infeksi MTB, menyebabkan metabolisme basal tubuh meningkat,
peningkatan leptin karena TNF-alfa meningkat bahkan berlebihan, dan
peningkatan panas tubuh.
Melalui infeksi MTB yang bereaksi dengan TNF-alfa, MTB mengeluarkan
sekret berupa cachexin, yang berkaitan dengan penurunan berat badan dan
kehilangan nafsu makan yang pusatnya diatur di otak.
d. Bagaimana mekanisme terjadinya shortness of breath pada kasus ini?
Reaksi peradangan terhadap M. Tuberculosis akumulasi makrofag
alveolar di alveolus konsolidasi di alveolar pertukaran O2 dan CO2
terganggu hipoksia sel mekanisme tubuh untuk mengatasi hipoksia
peningkatan frekuensi napas sesak nafas.
Infeksi Mycobacterium tuberculosis terbentuknya kavitas terjadi
perdarahan pada kavitas yang ruptur darah yang dikeluarkan >>
hipovolemi << O2 di jaringan pengaturan pernapasan di medula
oblongata sesak nafas
3. Physical examination
General appearance : he looked severely sick and pale. Body height : 175 cm, Body
weight : 55 kg BP: 100/70 mmHg, HR : 112 x / minute, RR : 36 x / minute, temp
37.6oC.
There was a tattoo on the chest and lymphadenopathy of the right neck, and stomatitis.

In chest auscultation there was an increase of vesicular sound at the right upper lung
with moderate rales.
a. Bagaimana interpretasi pemeriksaan fisik?
Pemeriksaan Fisik Normal interpretasi
he looked severely sick
and pale
Penyakit parah
Body height: 175 cm, body
weight: 55kg
18,5 – 25,0
BP: 100/70 mmHg 120/80 Hipotensi/ masi normal
HR: 112x/min 60-100 x/min Takikardi
temp: 37.6 oC 36,5 – 37,2 oC subfebris
RR 36 x/min 36x/min Takipnue
There was a tatto on the
chest and
lymphadenopathy of the
right neck, and stomatitis
Salah satu media
masuknya virus HIV
In chest auscultation there
was an increase of
vesicular sound at the right
upper lung with moderate
rale.
b. Bagaimana mekanisme abnormal dari pemeriksaan fisik?
Pemeriksaan Mekanisme
General appearance : looked severly sick and
pale
Terlihat sakit berat akibat penilaian terhadap
pasien yang datang dengan dalam keadaan
batuk berdarah massif dan sesak.
Pucat yang disebabkan oleh anemia yang
ditunjukkan oleh Hb yang rendah (Hipoksia)
RR: 36x/mnt Kompensasi tubuh dalam memenuhi
kebutuhan oksigen akibat perfusi kejaringan

yang kurang (Hb rendah).
Mukus berlebihan dalam saluran nafas
menyebabkan obstruksi/kesulita udara dalam
mencapai paru.
Temp: 37,8 C Inflamasi pada tubuh menyebabkan suhu
tubuh naik sedikit atau subfebris
Enlargment of neck lymph node Penyebaran kuman TB melalui pembuluh
limfe (limfogen) menyebabkan kelenjar limfe
leher membesar sebagai mekanisme
pertahanan.
Stomatitis Pada pasien HIV, sistem imun menurun yang
menyebabkan pasien mudah mengalami
infeksi jamur yang khas pada penderita HIV.
Penyebaran kuman TB ke saluran pencernaan
dalam hal ini mulut melalui pembuluh
limfe/darah menyebabkan faringitis spesifik
TB
Auscultation : increase of vesicular sound at
the upper lung with moderate rales
Infiltrat pada apex paru (massa padat)
menyebabkan penghantaran suara menjadi
lebih meningkat sehingga terdengar suara
vesicular yang meningkat.
Bronkus pada paru kanan memiliki posisi
yang lebih menjorok dibanding paru kiri,
sehingga menyebabkan kuman lebih mudah
masuk ke paru kanan. Selain itu
mycobacterium tuberculosis merupakan
bakteri aerob maka bakteri ini akan menuju
apical paru sebagi tempat predileksinya,
karena bagian apical paru memiliki tekanan
oksigen yang lebih tinggi dibanding bagian
paru yang lain. Hal ini lah yang

menyebabkan suara vesikuler meningkat
hanya pada lapangan atas paru kanan.
c. Apa hubungan tato di dada dengan penyakit Mr. Y ?
Proses pemasangan tato membutuhkan sebuah jarum. Alat pembuatan tato yang
digunakan bersama dan bergantian, tanpa sterilisasi yang baik dan benar, dapat menjadi
media penularan virus HIV. Salah satu kemungkinan pasien tertular HIV adalah melalui
jarum pada saat pemasangan tato.
d. Bagaimana bunyi vesicular yang meningkat?
Suara nafas vesiculer adalah suara napas utama normal dan terdengar di sebagian
paru-paru. Bunyi nafas terdengar lembut dan bernada rendah. Suara inspirasi lebih
panjang dibanding suara ekspirasi. Bunyi nafas vesikuler mungkin lebih keras dan
sedikit lebih lama jika ada ventilasi dalam cepat (misalnya pasca-latihan) atau pada anak
yang memiliki dinding dada tipis.
Vesikuler: Suara paru normal, inspirium > ekspirium serta lebih jelas
Vesikuler melemah: Pada bronchostenose, emfisema paru, pneumothorak,
eksudat, atelektase masif, infiltrat masif, tumor.
Vesikuler mengeras: Terdengar lebih keras.
Vesikuler mengeras dan memanjang: Pada radang
4. Laboratory :
Hb : 8,5 g %, WBC : 6000/uL, ESR 65 MM/HR, Diff Count : 0/3/2/75/15/5, Acid Fast
Bacilli (-), HIV test (+), CD4 120/uL,
a. Intepretasi dari pemeriksaan lab
Pemeriksaan Interpretasi Nilai normal
Hb : 8g/dl Abnormal/rendah Laki-laki : 14-18 g/dl
WBC : 7000/uL Normal 5000-10000/uL
ESR: 70 mm/hr Abnormal/meningkat ESR : 0-20 mm/hr
Diff.count : -/3/2/75/15/5 Neutrofil segmen Basofil : 0 – 1 (%)

meningkat dan Limfosit
menurun.
Eosinofil : 1 – 3 (%)
Batang : 2 – 6 (%)
Segmen : 50 – 70 (%)
Limfosit : 20 – 40 (%)
Monosit : 2 – 8 (%)
BTA Negatif Normal Tidak ada BTA
HIV test (+) Abnormal HIV test (-)
CD4+ 140/uL Abnormal/menurun 500-`1500 /uL
b. Mekanisme dari pemeriksaan lab yang abnormal
Hb:8 g% anemia ringan. (normal ♂:13-18 g/dl, ♀ :12-15 g/dl)
Anemia ini dapat terjadi karena beberapa mekanisme berikut ini :
- Penekanan (supresi) eritropoiesis pada sum – sum tulang melalui mediator
inflamasi.
- Defisiensi nutrisi (terutama bila yang mengalami defisiensi adalah zat besi,
asam folat dan vitamin B12). Defisiensi asam folat dapat terjadi karena
berkurangnya nafsu makan pada pasien dengan infeksi kronis sehingga
asupan nutrisi tidak baik atau akibat peningkatan pemakaian folat sebagai
akibat aktivitas bakteri tuberkulosis. Defisiensi vitamin B12 lebih jarang
terjadi dan dapat ditemui pada penderita TB dengan tuberkulosis ileum
dimana terjadi gangguan penyerapan vitamin B12. Defisiensi asam folat dan
vitamin B12 mengakibatkan anemia makrocyter dimana ukuran sel darah
merah menjadi lebih besar akibat pematangan yang tidak sempurna.
- Mekanisme pertahanan tubuh dimana zat besi akan diretensi di sistem RES
karena zat besi merupakan salah satu faktor pertumbuhan yang penting bagi
bakteri Mycobacterium tuberculosis. Hal terjadi karena adanya pengikatan zat
besi oleh laktoferin yang dihasilkan granulosit akibat inflamasi, kemudian
terjadi sekuestrasi zat besi di limpa.
- Sitokin yang memediasi sistem imun atau respons inflamasi, seperti tumor
necrosis factor, interleukin 1 and interferon dapat mengakibatkan
pemendekan masa hidup RBC dan insensitivitas tubuh terhadap eritropoietin

sehingga RBC cepat hancur dan produksinya berkurang. Ini mengakibatkan
jumlah RBC dalam darah berkurang.
ESR: 70 mm/hr meningkat (normal ♀ :0-20 mm/jam, ♂:0-10 mm/jam)
LED dapat meningkat karena :
• Jumlah eritrosit kurang dari normal sehingga proporsi plasma dan fibrinnogen
di dalam darah meningkat
• Ukuran eritrosit yang lebih besar dari ukuran normal, sehingga lebih
mudah/cepat membentuk rouleaux → LED ↑.
• Peningkatan jumlah leukosit (sel darah putih) → biasanya terjadi pada proses
infeksi akut maupun kronis
Diff count: -/3/2/75/15/5 ↑ neutrofil segmen, normalnya : (Basofil: 0-1 %,
Eosinofil: 1 – 3 %, Neutrofil batang: 2 – 6 %, Neutrofil segmen : 50 – 70 %,
Limfosit: 20 – 40 %, Monosit: 2 – 8 %)
Acid Fast Bacilli: (-) tidak ada BTA (Mycobacterium tuberculosis)
HIV test (+) adanya infeksi HIV
CD4 140/µL ↓ CD4 ( < 200/µL)
Sel CD4 adalah sel-T yang mempunyai protein CD4 pada permukaannya.
Protein itu bekerja sebagai ‘reseptor’ untuk HIV. HIV mengikat pada reseptor CD4
itu seperti kunci dengan gembok.
HIV umumnya menulari sel CD4. Kode genetik HIV menjadi bagian dari sel
itu. Waktu sel CD4 menggandakan diri (bereplikasi) untuk melawan infeksi apa pun,
sel tersebut juga membuat tiruan HIV.
Setelah kita terinfeksi HIV dan belum mulai terapi antiretroviral (ART),
jumlah sel CD4 kita semakin menurun. Ini tanda bahwa sistem kekebalan tubuh kita
semakin rusak. Semakin rendah jumlah CD4, semakin mungkin kita akan jatuh sakit.
c. Mengapa hasil pemeriksaan BTA (-)?
Hal ini disebabkan karena pada kasus ini pasien terkena HIV, yang
menyebabkan imunitas rendah. HIV membuat seseorang menjadi imunosupresif. Sel

T berkurang pada pasien HIV, sehingga aktivasi makrofag berkurang. Karena
imunitas rendah, maka granuloma tidak terbentuk atau sedikit terbentuk, sehingga
tidak terjadi nekrosis pada kasus ini. Sputum dibatukkan keluar, sputum membawa
jaringan granulasi atau membawa jaringan nekrosis untuk dikeluarkan. Tes BTA
menggunakan sputum, oleh karena itu maka tes sputumnya negative.
5. Radiology:
Chest radiograph showed infiltrate at right lower lung.
a. Bagaimana interpretasi pemeriksaan radiologi?
Pemeriksaan radiologi yang menunjukkan adanya infiltrat pada paru Mr.Y
menunjukkan adanya abnormalitas pada paru Mr.Y
b. Bagaimana mekanisme abnormal dari pemerisaan radiologi?
Infiltrat pada paru kanan atas berarti adanya nekrosis kaseosa akibat tuberkel
karena infeksi Tb yang dikelilingi jaringan fibroblast dan makrofag
sehinggamembentuk kapsul dan memberikan gambaran infiltrat.
Template
1. Bagaimana cara menegakkan diagnosis pada kasus ini
Pertama, melalui anamesis. Pada anamesis akan didapati pasien dengan gejala
sebagai berikut.
Gejala respiratorik
Batuk ³ 3 minggu (kering, berdahak, berdarah)
Sesak nafas
Nyeri dada
Gejala sistemik
Keringat dan demam lama pada malam hari
Badan terasa lemah
Nafsu makan dan berat badan ¯
Kedua, pada pemeriksaan fisik, dijumpain hal-hal sebagai berikut.
Inspeksi : Sakit berat, pucat, pembesaran limfa nodul di leher kanan.

Auskultasi : Ronki basah, vesikular meningkat
Ketiga, pemeriksaan lab dan pemeriksaan penunjang.
Bagan 1.1 alur diagnosis TB
2. Bagaimana DD pada kasus ini?
Indikator Kasus Tb paru Pneumonia
(typical)
Bronkietaksis Karsinoma
bronkogenik

Hemoptisis + + + + +
Demam Ringan
(subfebris)
Ringan
(subfebris
)
Tinggi Tinggi, berulang Ringan
Sesak napas + + + + +
BB ¯, anoreksia + + + + +
Productive
cough
+ + + + +
Pembesaran
kelenjar limfe
+ + + - +
WBC - - + + -
Gambaran
Radiologi
Infiltrate
pada lobus
kanan atas
paru
infiltrat
biasanya
pada
apeks
paru
Konsolidasi
biasanya pada
basis paru
Kista-kista kecil
seperti
gambaran
sarang tawon,
bronchovascular
marking
Nodul soliter
sirkumskripta
atau coin
lesion
3. Apa diagnosis pada kasus ini?
TB dengan HIV
4. Bagaimana etiologi pada kasus ini?
Penyakit TB adalah suatu penyakit infeksi yang disebabkan oleh bakteri
Mycobacterium tuberculosis. Bakteri ini berbentuk batang dan bersifat tahan asam
sehingga dikenal juga sebagai Basil Tahan Asam (BTA).
5. Bagaimana epidemiologi pada kasus ini?
Indonesia adalah negeri dengan prevalensi TB ke-3 tertinggi di dunia setelah
China dan India. Pada tahun 1998 diperkirakan TB di China, India dan Indonesia
berturut-turut 1.828.000, 1.414.000, dan 591.000 kasus. Perkiraan kejadian BTA di

sputum yang positif di Indonesia adalah 266.000 tahun 1998. Berdasarkan survei
kesehatan rumah tangga 1985 dan survey kesehatan nasional 2001, TB menempati
ranking nomor 3 sebagai penyebaba kematian tertinggi di Indonesia. Prevalensi
nasional terakhir TB paru diperkirakan 0,24%. Sampai sekarang angka kejadian TB
di Indonesia relative terlepas dari angka pandemi infeksi HIV, tapi hal ini mungkin
akan berubah dimasa datang melihat semakin meningkatnya laporan infeksi HIV dari
tahun ketahun. Suatu survey mengenai prevalensi TB yang dilaksanakan di 15
provinsi Indonesia tahun 1979-1982.
6. Bagaimana faktor resiko pada kasus ini?
Faktor yang mempengaruhi kemungkinan seseorang menjadi pasien TB adalah
daya tahan tubuh yang rendah, diantaranya infeksi HIV/AIDS dan malnutrisi (gizi
buruk).
HIV merupakan faktor risiko yang paling kuat bagi yang terinfeksi TB menjadi
sakit TB. Infeksi HIV mengakibatkan kerusakan luas sistem daya tahan tubuh seluler
(cellular immunity), sehingga jika terjadi infeksi penyerta (oportunistic), seperti
tuberkulosis, maka yang bersangkutan akan menjadi sakit parah bahkan bisa
mengakibatkan kematian. Bila jumlah orang terinfeksi HIV meningkat, maka jumlah
pasien TB akan meningkat, dengan demikian penularan TB di masyarakat akan
meningkat pula.
7. Bagaimana patofisiologi pada kasus ini?
Paru merupakan port d’entree lebih dari 98% kasus infeksi TB. Karena ukurannya
yang sangat kecil, kuman TB dalam percik renik (droplet nuclei) yang terhirup, dapat
mencapai alveolus. Masuknya kuman TB ini akan segera diatasi oleh mekanisme
imunologis non spesifik. Makrofag alveolus akan menfagosit kuman TB dan biasanya
sanggup menghancurkan sebagian besar kuman TB. Akan tetapi, pada sebagian kecil
kasus, makrofag tidak mampu menghancurkan kuman TB dan kuman akan
bereplikasi dalam makrofag. Kuman TB dalam makrofag yang terus berkembang
biak, akhirnya akan membentuk koloni di tempat tersebut. Lokasi pertama koloni
kuman TB di jaringan paru disebut Fokus Primer GOHN.

Dari focus primer, kuman TB menyebar melalui saluran limfe menuju kelenjar
limfe regional, yaitu kelenjar limfe yang mempunyai saluran limfe ke lokasi focus
primer. Penyebaran ini menyebabkan terjadinya inflamasi di saluran limfe
(limfangitis) dan di kelenjar limfe (limfadenitis) yang terkena. Jika focus primer
terletak di lobus paru bawah atau tengah, kelenjar limfe yang akan terlibat adalah
kelenjar limfe parahilus, sedangkan jika focus primer terletak di apeks paru, yang
akan terlibat adalah kelenjar paratrakeal. Kompleks primer merupakan gabungan
antara focus primer, kelenjar limfe regional yang membesar (limfadenitis) dan saluran
limfe yang meradang (limfangitis).
Waktu yang diperlukan sejak masuknya kuman TB hingga terbentuknya
kompleks primer secara lengkap disebut sebagai masa inkubasi TB. Hal ini berbeda
dengan pengertian masa inkubasi pada proses infeksi lain, yaitu waktu yang
diperlukan sejak masuknya kuman hingga timbulnya gejala penyakit. Masa inkubasi
TB biasanya berlangsung dalam waktu 4-8 minggu dengan rentang waktu antara 2-12
minggu. Dalam masa inkubasi tersebut, kuman tumbuh hingga mencapai jumlah 103-
104 , yaitu dalam jumlah yang cukup untuk merangsang respons imunitas seluler.
Selama berminggu-minggu awal proses infeksi, terjadi pertumbuhan logaritmik
kuman TB sehingga jaringan tubuh yang awalnya belum tersensitisasi terhadap
tuberculin, mengalami perkembangan sensitivitas. Pada saat terbentuknya kompleks
primer inilah, infeksi TB primer dinyatakan telah terjadi. Hal tersebut ditandai oleh
terbentuknya hipersensitivitas terhadap tuberkuloprotein, yaitu timbulnya respons
positif terhadap uji tuberculin. Selama masa inkubasi, uji tuberculin masih negatif.
Setelah kompleks primer terbentuk, imunitas seluluer tubuh terhadap TB telah
terbentuk. Pada sebagian besar individu dengan system imun yang berfungsi baik,
begitu system imun seluler berkembang, proliferasi kuman TB terhenti. Namun,
sejumlah kecil kuman TB dapat tetap hidup dalam granuloma. Bila imunitas seluler
telah terbentuk, kuman TB baru yang masuk ke dalam alveoli akan segera
dimusnahkan.
Setelah imunitas seluler terbentuk, focus primer di jaringan paru biasanya
mengalami resolusi secara sempurna membentuk fibrosis atau kalsifikasi setelah
mengalami nekrosis perkijuan dan enkapsulasi. Kelenjar limfe regional juga akan

mengalami fibrosis dan enkapsulasi, tetapi penyembuhannya biasanya tidak
sesempurna focus primer di jaringan paru. Kuman TB dapat tetap hidup dan menetap
selama bertahun-tahun dalam kelenjar ini.
Kompleks primer dapat juga mengalami komplikasi. Komplikasi yang terjadi
dapat disebabkan oleh focus paru atau di kelenjar limfe regional. Fokus primer di
paru dapat membesar dan menyebabkan pneumonitis atau pleuritis fokal. Jika terjadi
nekrosis perkijuan yang berat, bagian tengah lesi akan mencair dan keluar melalui
bronkus sehingga meninggalkan rongga di jaringan paru (kavitas). Kelenjar limfe
hilus atau paratrakea yang mulanya berukuran normal saat awal infeksi, akan
membesar karena reaksi inflamasi yang berlanjut. Bronkus dapat terganggu.
Obstruksi parsial pada bronkus akibat tekanan eksternal dapat menyebabkan
ateletaksis. Kelenjar yang mengalami inflamasi dan nekrosis perkijuan dapat merusak
dan menimbulkan erosi dinding bronkus, sehingga menyebabkan TB endobronkial
atau membentuk fistula. Massa kiju dapat menimbulkan obstruksi komplit pada
bronkus sehingga menyebabkan gabungan pneumonitis dan ateletaksis, yang sering
disebut sebagai lesi segmental kolaps-konsolidasi.
Selama masa inkubasi, sebelum terbentuknya imunitas seluler, dapat terjadi
penyebaran limfogen dan hematogen. Pada penyebaran limfogen, kuman menyebar
ke kelenjar limfe regional membentuk kompleks primer. Sedangkan pada penyebaran
hematogen, kuman TB masuk ke dalam sirkulasi darah dan menyebar ke seluruh
tubuh. Adanya penyebaran hematogen inilah yang menyebabkan TB disebut sebagai
penyakit sistemik.
Penyebaran hamatogen yang paling sering terjadi adalah dalam bentuk
penyebaran hematogenik tersamar (occult hamatogenic spread). Melalui cara ini,
kuman TB menyebar secara sporadic dan sedikit demi sedikit sehingga tidak
menimbulkan gejala klinis. Kuman TB kemudian akan mencapai berbagai organ di
seluruh tubuh. Organ yang biasanya dituju adalah organ yang mempunyai
vaskularisasi baik, misalnya otak, tulang, ginjal, dan paru sendiri, terutama apeks paru
atau lobus atas paru. Di berbagai lokasi tersebut, kuman TB akan bereplikasi dan
membentuk koloni kuman sebelum terbentuk imunitas seluler yang akan membatasi
pertumbuhannya.

Di dalam koloni yang sempat terbentuk dan kemudian dibatasi pertumbuhannya
oleh imunitas seluler, kuman tetap hidup dalam bentuk dormant. Fokus ini umumnya
tidak langsung berlanjut menjadi penyakit, tetapi berpotensi untuk menjadi focus
reaktivasi. Fokus potensial di apkes paru disebut sebagai Fokus SIMON. Bertahun-
tahun kemudian, bila daya tahan tubuh pejamu menurun, focus TB ini dapat
mengalami reaktivasi dan menjadi penyakit TB di organ terkait, misalnya meningitis,
TB tulang, dan lain-lain.
Bentuk penyebaran hamatogen yang lain adalah penyebaran hematogenik
generalisata akut (acute generalized hematogenic spread). Pada bentuk ini, sejumlah
besar kuman TB masuk dan beredar dalam darah menuju ke seluruh tubuh. Hal ini
dapat menyebabkan timbulnya manifestasi klinis penyakit TB secara akut, yang
disebut TB diseminata. TB diseminata ini timbul dalam waktu 2-6 bulan setelah
terjadi infeksi. Timbulnya penyakit bergantung pada jumlah dan virulensi kuman TB
yang beredar serta frekuensi berulangnya penyebaran. Tuberkulosis diseminata terjadi
karena tidak adekuatnya system imun pejamu (host) dalam mengatasi infeksi TB,
misalnya pada balita.
Tuberkulosis milier merupakan hasil dari acute generalized hematogenic spread
dengan jumlah kuman yang besar. Semua tuberkel yang dihasilkan melalui cara ini
akan mempunyai ukuran yang lebih kurang sama. Istilih milier berasal dari gambaran
lesi diseminata yang menyerupai butur padi-padian/jewawut (millet seed). Secara
patologi anatomik, lesi ini berupa nodul kuning berukuran 1-3 mm, yang secara
histologi merupakan granuloma.
Bentuk penyebaran hematogen yang jarang terjadi adalah protracted hematogenic
spread. Bentuk penyebaran ini terjadi bila suatu focus perkijuan menyebar ke saluran
vascular di dekatnya, sehingga sejumlah kuman TB akan masuk dan beredar di dalam
darah. Secara klinis, sakit TB akibat penyebaran tipe ini tidak dapat dibedakan
dengan acute generalized hematogenic spread. Hal ini dapat terjadi secara berulang.
8. Bagaimana manifestasi klinis pada kasus ini?
Gejala akibat TB paru adalah batuk produktif yang berkepanjangan (lebih dari 3
minggu), nyeri dada, dan hemoptisis. Gejala sistemik termasuk demam, menggigil,

keringat malam, kelemahan, hilangnya nafsu makan, dan penurunan berat badan.
Seseorang yang dicurigai menderita TB harus dianjurkan untuk menjalani
pemeriksaan fisik, tes tuberkulin Mantoux, foto thoraks, dan oemeriksaan
bakteriologi atau histologi. Tes tuberkulin harus dilakukan pada semua orang yang
dicurigai menderita TB klinis aktif, namun nilai tes tersebut dibatasi oleh reaksi
negatif palsu, khususnya pada seorang dengan imunosupresif (misal, TB dengan
infeksi HIV). Seseorang yang diperkirakan memiliki gejala TB, khususnya batuk
produktif yang lama dan hemoptosis, harus menjalani foto thoraks, walaupun reaksi
terhadap tes tuberkulin intradermalnya negatif.
Berdasarkan CDC, kasus TB diperkuat dengan kultur bakteriologi organisme M.
Tuberculosis yang positif. Sangan penting untuk menanyakan orang yang diduga
terkena TB tentang riwayat terpajan dan infeksi TB sebelumnya. Harus
dipertimbangkan juga faktor-faktor demografi (misal, negara asal, usia, kelompok
etnis atau ras) dan kondisi kesehatan (misalnya, infeksi HIV) yang mungkin
meningkatkan resiko seseorang untuk terpajan TB.
9. Bagaimana penatalaksanaan pada kasus ini?
Terapi farmakologis

Tabel 9.1 Regimen Berdasarkan Kategori (WHO/Depkes RI)
Terapi non farmakologis
DOTS (Directly observed treatment short-course).
Bertujuan untuk mengatur keteraturan berobat.
Diterapkan sejak 1993 (Indonesia 1995)
Terbukti efektif di 80 negara yang telah menerapkannya
5 Komponen DOTS
1. Komitmen terhadap penanggulangan TB
2. Penemuan kasus berdasarkan BTA
3. Pengadaan obat yang cukup dan tidak terputus
4. Pengobatan jangka pendek, diawasi oleh PMO
5. Sistem pencatatan dan pelaporan yang baku
Untuk melakuan DOTS diperlukan seorang PMO (Pengawas Menelan Obat)

• Batasan PMO : Seseorang yang mengawasi penderita TB menelan OAT
secara langsung
• Sarat PMO
Bersedia menjadi PMO
Dikenal dan disegani penderita
Sebaiknya satu rumah atau berdekatan
Mau diberikan pelatihan singkat tentang penyakit TB
10. Bagamana pencegahan pada kasus ini?
Dengan sosialisasi dan edukasi ke masyarakat secara mendalam agar masyarakat
memperbaiki pola hidup dan memperbaiki taraf hidup mereka, serta dapat
mendeteksi dini TB.
Dengan deteksi dini TB, untuk melakukan penatalaksaan dengan cepat dan
meminimalisir penularan TB
11. Bagaimana prognosis dari kasus ini?
Prognosis umumnya baik jika infeksi terbatas di paru, kecuali jika infeksi
disebabkan oleh strain resisten obat atau pasien berusia lanjut dengan debilitas atau
mengalami gangguan kekebalan yang beresiko tinggi menderita tuberkulosis milier.
Pasien TB yang tidak diobati, setelah 5 tahun, akan:
50% meninggal
25% akan sembuh sendiri dengan daya tahan tubuh yang tinggi o 25%
menjadi kasus kronis yang tetap menular
12. Bagaimana komplikasi dari kasus ini?
TB paru yang tidak ditangani dengan baik akan menimbulkan komplikasi.
Komplikasi dini : pleuritis, efusi pleura, empiema, laryngitis, poncet’s
arthropathy
Komplikasi lanjut : obstruksi jalan nafas SOFT, kerusakan parenkim berat
fibrosis paru, kor pulmonal, amiloidosis, karsinoma paru, sindrom gagal nafas
dewasa (ARDS), sering terjadi pada TB milier dan kavitas TB.

Komplikasi berikut sering terjadi pada penderita stadium lanjut :
Hemoptisis berat (pendarahan dari saluran nafas bawah) yang mengakibatkan
kematian karena syok hipovolemik atau tersumbatnya jalan nafas. Kolaps dari
lobus akibat retraksi bronkial Bronkietaksis (pelebaran bronkus setempat) dan
fibrosis (pembentukan jaringan ikat pada proses pemulihan atau reaktif) pada
paru. Pneumotorak (adanya udara didalam rongga pleura) spontan : kolaps
spontan karena kerusakan jaringan paru. Penyebaran infeksi ke organ lain
seperti otak, tulang, persendian. ginjal dan sebagainya. Insufisiensi Kardio
Pulmoner (Cardio Pulmonary Insufficiency).
13. Bagaimana SKDI pada kasus ini?
Kemampuan 4 yaitu, mampu membuat diagnosis klinik berdasarkan pemeriksaan
fisik dan pemeriksaanpemeriksaan tambahan yang diminta oleh dokter (misalnya:
pemeriksaan laboratorium sederhana atau X-ray). Dokter dapat memutuskan dan
mampu menangani problem itu secara mandiri hingga tuntas.

II. Learning issue
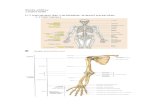
a. Anatomi Fisiologi Paru
b.
Paru erupakan sebuah alat tubuh
yang sebagian besar terdiri atas
gelembung-gelembung kecil
( alveoli ). Alveolus yaitu tempat
pertukaran gas assinus terdiri dari
bronkhiolus dan respiratorius yang
terkadang memiliki kantong udara
kecil atau alveoli pada dindingnya.
Ductus alveolaris seluruhnya
dibatasi oleh alveoilis dan sakus
alveolaris terminalis merupakan akhir paru-paru, asinus atau.kadang disebut lobolus
primer memiliki tangan kira-kira 0,5 s/d 1,0 cm. Terdapat sekitar 20 kali percabangan
mulai dari trachea sampai Sakus Alveolaris. Alveolus dipisahkan oleh dinding yang
dinamakan pori-pori kohn.
Paru-paru dibagi menjadi dua bagian, yaitu paru-paru kanan yang terdiri dari 3 lobus
( lobus pulmo dekstra superior, lobus pulmo dekstra media, lobus pulmo dekstra
inferior) dan paru-paru kiri yang terdiri dari 2 lobus ( lobus sinistra superior dan lobus
sinistra inferior).
Tiap-tiap lobus terdiri dari belahan yang lebih kecil yang bernama segmen. Paru-paru kiri
memiliki 10 segmen yaitu 5 buah segmen pada lobus superior dan lima lobus inferior.
Paru-paru kiri juga memiliki 10 segmen, yaitu 5 buah segmen pada lobus superior, 2
buah segmen pada lobus medialis, dan 3 segmen pada lobus inferior. Tiap-tiap segmen
masih terbagi lagi menjadi belahan-belahan yang bernama lobulus.
Letak paru-paru di rongga dada datarnya menghadap ke tengah rongga dada / kavum
mediastinum.. Pada bagian tengah terdapat tampuk paru-paru atau hilus. Pada
mediastinum depan terletak jantung.
Paru-paru dibungkus oleh selapus tipis yang pernama pleura . Pleura dibagi menjadi dua
yaitu pleura visceral ( selaput dada pembungkus) yaitu selaput paru yang langsung

membungkus paru-paru dan pleura parietal yaitu selaput yang melapisi rongga dada
sebelah luar. Antara kedua lapisan ini terdapat rongga kavum yang disebut kavum
pleura. Pada keadaan normal, kavum pleura ini vakum/ hampa udara.
Suplai Darah
Setiap arteria pulmonalis, membawa darah deoksigenasi dari ventrikel kanan jantung,
memecah bersama dengan setiap bronkus menjadi cabang-cabang untuk lobus, segmen
dan lobules. Cabang-cabang terminal berakhir dalam sebuah jaringan kapiler pada
permukaan setiap alveolus. Jaringan kapiler ini mengalir ke dalam vena yang secara
progresif makin besar, yang akhirnya membentuk vena pulmonalis, dua pada setiap
sisi, yang dilalui oleh darah yang teroksigenasi ke dalam atrium kiri jantung. Artheria
bronchiale yang lebih kecil dari aorta menyuplai jaringan paru dengan darah yang
teroksigenasi.
b. HIV
HIV yang merupakan singkatan dari Human Immunodeficiency Virus adalah Virus
penyebab AIDS.
HIV terdapat di dalam cairan tubuh seseorang yang telah terinfeksi seperti di
dalam darah air mani atau cairan vagina
Sebelum HIV berubah menjadi AIDS, penderitanya akan tampak sehat dalam
waktu kira-kira 5 sampai 10 tahun.
Walaupun tampak sehat, mereka dapat menularkan HIV pada orang lain melalui
hubungan seks yang tidak aman, tranfusi darah atau pemakaian jarum suntik
secara bergantian.
HIV dapat ditularkan melalui 3 cara, yaitu :
Hubungan seks (anal, oral, vaginal) yang tidak terlindungi dengan orang yang
telah terinfeksi HIV.
Transfusi darat atau penggunaan jarum suntik secara bergantian.
Melalui Alat Suntik.
HIV tidak ditularkan melalui jabatan tangan, sentuhan, ciuman, pelukan,
menggunakan peralatan makan/minum yang sama, gigitan nyamuk, memakai
jamban yang sama atau tinggal serumah.

Etiologi
Penyebab penyakit HIV/AIDS adalah Human Immunodeficiency Virus, yaitu virus yang
menyebabkan penurunan daya kekebalan tubuh. HIV termasuk genus retrovirus dan
tergolong ke dalam family lentivirus. Infeksi dari family lentivirus ini khas ditandai
dengan sifat latennya yang lama, masa inkubasi yang lama, replikasi virus yang persisten
dan keterlibatan dari susunan saraf pusat (SSP). Sedangkan ciri khas untuk jenis
retrovirus yaitu : dikelilingi oleh membran lipid, mempunyai kemampuan variasi genetik
yang tinggi, mempunyai cara yang unik untuk replikasi serta dapat menginfeksi seluruh
jenis vertebra.
Struktur HIV
Gambar 1 : Struktur HIV
Envelope berisi:
a. lipid yang berasal dari membran sel host.

b. mempunyai 72 semacam paku yang dibuat dari gp 120 dan gp 41, setiap paku
disebut trimer dimana terdiri dari 3 copy dari gp 120, gp 41.
c. Protein yang sebelumnya terdapat pada membran sel yang terinfeksi.
d. gp 120 : glikoprotein yang merupakan bagian dari envelope (sampul) yang
tertutup oleh molekul gula untuk melindungi dari pengenalan antibodi, yang
berfungsi mengenali secara spesifik reseptor dari permukaan target sel dan secara
tidak langsung berhubungan dengan membran virus lewat membran glikoprotein.
e. gp 41 : transmembran glikoprotein yang berfungsi melakukan trans membran
virus, mempercepat fusion (peleburan) dari host dan membran virus dan
membawa HIV masuk ke sel host.
f. RNA dimer dibentuk dari 2 single strand dari RNA.
g. Matrix protein : garis dari bagian dalam membran virus dan bisa memfasilitasi
perjalanan dari HIV DNA masuk ke inti host.
h. Nukleocapsid : mengikat RNA genome.
i. Capsid protein : inti dari virus HIV yang berisikan 2 kopi dari RNA genom dan 3
macam enzim (reverse transcriptase, protease dan integrase).
Siklus Replikasi Virus
Virus hanya dapat bereplikasi dengan menggunakan atau memanfaatkan sel hostnya.
Siklus replikasi dari awal virus masuk ke sel tubuh sampai menyebar ke organ tubuh
yang lain melalui 7 tahapan, yaitu:
1) Sel - sel target mengenali dan mengikat HIV
HIV berfusi (melebur) dan memasuki sel target
gp 41 membran HIV merupakan mediator proses fusi
RNA virus masuk kedalam sitoplasma
Proses dimulai saat gp 120 HIV berinteraksi dengan CD4 dan ko-reseptor
2) RNA HIV mengalami transkripsi terbalik menjadi DNA dengan bantuan enzim
reverse transcriptase
3) Penetrasi HIV DNA ke dalam membran inti sel target
4) Integrasi DNA virus ke dalam genom sel target dengan bantuan enzim integrase
5) Ekspresi gen-gen virus

6) Pembentukan partikel-partikel virus pada membran plasma dengan bantuan enzim
protease
7) Virus-virus yang infeksius dilepas dari sel, yang disebut virion
Transmisi HIV
HIV terdapat dalam cairan tubuh ODHA, dan dapat dikeluarkan melalui cairan
tubuh tersebut. Seseorang dapat terinfeksi HIV bila kontak dengan cairan tersebut.
Meskipun berdasarkan penelitian,virus terdapat dalam saliva, air mata, cairan
serebrospinal dan urin, tetapi cairan tersebut tidak terbukti berisiko menularkan infeksi
karena kadarnya sangat rendah dan tidak ada mekanisme yang memfasilitasi untuk masuk
ke dalam darah orang lain, kecuali kalau ada luka.
Cara penularan yang lazim adalah melalui hubungan seks yang tidak aman (tidak
menggunakan kondom) dengan mitra seksual terinfeksi HIV, kontak dengan darah yang
terinfeksi (tusukan jarum suntik, pemakaian jarum suntik secara bersama, dan produk
darah yang terkontaminasi) dan penularan dari ibu ke bayi (selama kehamilan, persalinan
dan sewaktu menyusui). Cara lain yang lebih jarang seperti, tato, transplantasi organ dan
jaringan, inseminasi buatan, tindakan medis semi invasif.
Cara penularan yang tersering di dunia adalah secara seksual melalui mukosa
genital dengan angka kejadian sampai 85%. Risiko penularan tersebut dipengaruhi oleh
banyak faktor, misalnya adanya ulkus genital atau infeksi menular seksual (IMS) dan
faktor genetik. Tidak ada risiko penularan pada hubungan sosial, kontak non-seksual
seperti, berciuman, pemakaian bersama alat makan (misalnya gelas), tubuh yang
bersentuhan, atau penggunaan toilet umum. HIV tidak disebarkan oleh nyamuk atau
serangga lainnya.
Perjalanan penyakit HIV/AIDS
Perjalanan infeksi HIV ditandai dalam tiga tahap: penyakit primer akut, penyakit kronis
asimtomatis dan penyakit kronis simtomatis.
Infeksi Primer (sindrom retroviral akut)

Setelah terjadi infeksi HIV mula-mula bereplikasi dalam kelenjar limfe regional.
Hal tersebut mengakibatkan terjadinya peningkatan jumlah virus secara cepat di dalam
plasma, biasanya lebih dari 1 juta copy/μl. Tahap ini disertai dengan penyebaran HIV ke
organ limfoid, saluran cerna dan saluran genital. Setelah mencapai puncak viremia,
jumlah virus atau viral load menurun bersamaan dengan berkembangnya respon imunitas
seluler. Puncak viral load dan perkembangan respon imunitas seluler berhubungan
dengan kondisi penyakit yang simptomatik pada 60 hingga 90% pasien.
Penyakit ini muncul dalam kurun waktu 3 bulan setelah infeksi. Penyakit ini
menyerupai ‘glandular fever’ like illness dengan ruam, demam, nyeri kepala, malaise dan
limfadenopati luas. Sementara itu tingginya puncak viral load selama infeksi primer tidak
menggambarkan perkembangan penyakit tapi terkait dengan beratnya keluhan yang
menandakan prognosis yang jelek. Fase ini mereda secara spontan dalam 14 hari.
Infeksi HIV Asimptomatis/ dini
Dengan menurunnya penyakit primer, pada kebanyakan pasien diikuti dengan
masa asimptomatis yang lama, namun selama masa tersebut replikasi HIV terus berlanjut,
dan terjadi kerusakan sistem imun. Beberapa pasien mengalami limfadenopati
generalisata persisten sejak terjadinya serokonversi (perubahan tes antibodi HIV yang
semula negatif menjadi positif) perubahan akut (dikenal dengan limfadenopati pada dua
lokasi non-contiguous dengan sering melibatkan rangkaian kelenjar ketiak, servikal, dan
inguinal). Komplikasi kelainan kulit dapat terjadi seperti dermatitis seboroik terutama
pada garis rambut atau lipatan nasolabial, dan munculnya atau memburuknya psoriasis.
Kondisi yang berhubungan dengan aktivasi imunitas, seperti purpura trombositopeni
idiopatik, polimiositis, sindrom Guillain-Barre dan Bell’s palsy dapat juga muncul pada
stadium ini.
Infeksi Simptomatik
Komplikasi kelainan kulit, selaput lendir mulut dan gejala konstitusional lebih
sering terjadi pada tahap ini. Meskipun dalam perjalanannya jarang berat atau serius,
komplikasi ini dapat menyulitkan pasien. Penyakit kulit seperti herpes zoster, folikulitis
bakterial, folikulitis eosinofilik, moluskum kontagiosum, dermatitis seboroik, psoriasis

dan ruam yang tidak diketahui sebabnya, sering dan mungkin resisten terhadap
pengobatan standar. Kutil sering muncul baik pada kulit maupun pada daerah anogenital
dan mungkin resisten terhadap terapi. Sariawan sering juga muncul pada stadium ini.
Seperti juga halnya kandidiasis oral, oral hairy leukoplakia, dan eritema ginggivalis
(gusi) linier. Gingivitis ulesartif nekrotik akut, merupakan komplikasi oral yang sulit
diobati.
Gejala konstitusional yang mungkin berkembang seperti demam, berkurangnya
berat badan, kelelahan, nyeri otot, nyeri sendi dan nyeri kepala. Diare berulang dapat
terjadi dan dapat menjadi masalah. Sinusitis bakterial merupakan manifestasi yang sering
terjadi. Nefropati (kelainan ginjal) HIV dapat juga terjadi pada stadium ini.
Stadium Lanjut
Penyakit stadium lanjut ditandai oleh suatu penyakit yang berhubungan dengan
penurunan imunitas yang serius. Keadaan tersebut disebut sebagai infeksi oportunistik.
Kecepatan Perkembangan Infeksi HIV
Kecepatan perkembangan penyakit bervariasi antar individu, berkisar antara 6 bulan
hingga lebih 20 tahun. Waktu yang diperlukan untuk berkembang menjadi AIDS adalah
sekitar 10 tahun, bila tanpa terapi antiretroviral. Dalam 5 tahun, sekitar 30% ODHA
dewasa akan berkembang menjadi AIDS kecuali bila diobati dengan ARV.
Pertanda perkembangan HIV
Jumlah CD4
Kecepatan penurunan CD4 (baik jumlah absolut maupun persentase CD4) telah terbukti
dapat dipakai sebagai petunjuk perkembangan penyakit AIDS. Jumlah CD4 menurun
secara bertahap selama perjalanan penyakit. Kecepatan penurunannya dari waktu ke
waktu rata-rata 100 sel/tahun. Jumlah CD4 lebih menggambarkan progresifitas AIDS
dibandingkan dengan tingkat viral load, meskipun nilai prediktif dari viral load akan
meningkat seiring dengan lama infeksi.
Viral Load Plasma

Kecepatan peningkatan Viral load (bukan jumlah absolut virus) dapat dipakai untuk
memperkirakan perkembangan infeksi HIV. Viral load meningkat secara bertahap dari
waktu ke waktu. Pada 3 tahun pertama setelah terjadi serokonversi, viral load berubah
seolah hanya pada pasien yang berkembang ke arah AIDS pada masa tersebut.
Setelah masa tersebut, perubahan viral load dapat dideteksi, baik akselerasinya maupun
jumlah absolutnya, baru keduanya dapat dipakai sebagai petanda progresivitas penyakit.
Testing HIV
Diagnosis infeksi HIV biasanya dilakukan secara tidak langsung, yaitu dengan
menunjukkan adanya antibodi spesifik. Berbeda dengan virus lain, antibodi tersebut tidak
mempunyai efek perlindungan. Pemeriksaan secara langsung juga dapat dilakukan, yaitu
antara lain dengan melakukan biakan virus, antigen virus (p24), asam nukleat virus.
Pemeriksaan adanya antibodi spesifik dapat dilakukan dengan Rapid Test, Enzime Linked
Sorbent Assay (ELISA) dan Western Blot. Sesuai dengan pedoman nasional, diagnosis
HIV dapat ditegakkan dengan 3 jenis pemeriksaan Rapid Test yang berbeda atau 2 jenis
pemeriksaan Rapid Test yang berbeda dan 1 pemeriksaan ELISA.
Setelah mendapat infeksi HIV, biasanya antibodi baru terdeteksi setelah 3 – 12 minggu,
dan masa sebelum terdeteksinya antibodi tersebut dikenal sebagai “periode jendela”. Tes
penyaring (antibodi) yang digunakan saat ini dapat mengenal infeksi HIV 6 minggu
setelah infeksi primer pada sekitar 80% kasus, dan setelah 12 minggu pada hampir 100%
kasus. Sehingga untuk mendiagnosis HIV pada periode jendela dapat dilakukan dengan
pemeriksaan antigen p24 maupun Polymerase Chain Reaction (PCR).
STADIUM KLINIS HIV/AIDS
WHO telah menetapkan Stadium Klinis HIV/AIDS untuk dewasa maupun anak yang
sedang direvisi. Untuk dewasa maupun anak, stadium klinis HIV/AIDS masing-masing
terdiri dari 4
stadium. Jika dilihat dari gejala yang terjadi pembagian stadium klinis HIV/AIDS adalah
sebagai berikut :

Tabel B. 1 Stadium Klinis HIV
Stadium Klinis HIV/AIDS Untuk Dewasa Dan Remaja
Stadium Klinis HIV/AIDS Untuk Dewasa dan Remaja adalah sebagai berikut :
1. Infeksi primer HIV
a) Asimptomatik
b) Sindroma retroviral akut
2. Stadium Klinis 1
a) Asimptomatik
b) Limfadenopati meluas persisten
3. Stadium Klinis 2
a) Berat badan menurun yang sebabnya tidak dapat dijelaskan
b) Infeksi saluran napas berulang (sinusitis, tonsilitis, bronkitis, otitis media,
a) faringitis)
b) Herpes zoster
c) Cheilits angularis
d) Ulkus mulut berulang
e) Pruritic papular eruption (PPE)
f) Dermatitis seboroika
g) Infeksi jamur kuku
4. Stadium Klinis 3
a) Berat badan menurun yang tidak dapat dijelaskan sebabnya ( > 10%)
b) Diare kronis yang tidak dapat dijelaskan sebabnya lebih dari 1 bulan

c) Demam yang tidak diketahui sebabnya (intermiten maupun tetap selama lebih dari
1 bulan)
d) Kandidiasis oral persisten
e) Oral hairy leukoplakia
f) Tuberkulosis (TB) paru
g) Infeksi bakteri yang berat (empiema, piomiositis, infeksi tulang atau sendi,
meningitis, bakteriemi selain pneumonia)
h) Stomatitis, gingivitis atau periodontitis ulseratif nekrotikans yang akut
i) Anemia (Hb < 8 g/dL), netropeni (< 500/mm3), dan/atau trombositopeni kronis (<
50.000/mm3) yang tak dapat diterangkan sebabnya
5. Stadium Klinis 4
a) HIV wasting syndrome (berat badan berkurang >10% dari BB semula, disertai
salah satu dari diare kronik tanpa penyebab yang jelas (>1 bulan) atau kelemahan
kronik dan demam berkepanjangan tanpa penyebab yang jelas).
b) Pneumonia pneumocystis
c) Pneumonia bakteri berat yang berulang
d) Infeksi herpes simpleks kronis (orolabial, anorektal atau genital lebih dari sebulan
atau viseral dimanapun)
e) Kandidiasis esofagus (atau di trakea, bronkus atau paru)
f) Tuberkulosis ekstra paru
g) Sarkoma Kaposi
h) Infeksi Cytomegalovirus (retinistis atau infeksi organ lain)
i) Toksoplasmosis susunan saraf pusat
j) Ensefalopati HIV
k) Kriptokokus ekstra paru termasuk meningitis
l) Infeksi mikobakterium non-tuberkulosis yang luas (diseminata)
m) Progressive multifocal leucoencephalopathy
n) Kriptosporidiosis kronis
o) Isosporiosis kronis
p) Mikosis diseminata (histoplasmosis, koksidioidomikosis, penisiliosis ekstra paru)

q) Septikemi berulang (termasuk salmonella non-tifoid)
r) Limfoma (otak atau non-Hodgkin sel B)
s) Karsinoma serviks invasif
t) Leishmaniasis diseminata atipikal
c. TBC
Terdapat dua macam respon imun pertahanan tubuh terhadap infeksi tuberkulosis
yaitu respon imun selular (sel T dan makrofag yang teraktivasi) bersama sejumlah
sitokin dan pertahanan secara humoral (anti bodi-mediated). Respon imun seluler lebih
banyak memegang peranan dalam pertahan tubuh terhadap infeksi tuberkulosis.
Pertahanan secara humoral tidak bersifat protektif tetapi lebih banyak digunakan untuk
membantu menegakkan diagnosis.
Untuk menimbulkan respons antibodi maka sel B dan sel T harus saling
berinteraksi. Antigen yang berada di dalam makrofag atau yang berfungsi sebagai antigen
presenting cell (APC) menyajikan antigen mikroba kepada sel Th. Aksi pengenalan itu
sel Th bersama-sama ekspresi MHC kelas II kepada sel Th, mengaktivasi sel B untuk
memproduksi antibodi spesifik terhadap antigen. Aktivasi sel T menyebabkan terjadinya
diferensiasi B menjadi sel plasma yang kemudian menghasilkan antibodi. Sel B
menerima signal dari sel T untuk berbagi dan berdiferensiasi menjadi antibodi forming
cells (APC) dan sel memori B.
Respon imun primer terjadi sewaktu antigen pertama kali masuk ke dalam tubuh,
yang ditandai dengan munculnya IgM beberapa hari setelah pemaparna. Kadar IgM
mencapai puncaknya pada hari ke-7. pada 6-7 hari setelah pemaparan, barulah bisa di
deteksi IgG pada serum, sedangkan IgM mulai berkurang sebelum kadar IgG mencapai
puncaknya yaitu 10-14 hari setelah pemaparan anti gen. Respon imun sekunder terjadi
apabila pemaparan anti gen terjadi untuk yang kedua kalinya, yang di sebut juga booster.
Puncak kadar IgM pada respon sekunder ini umumnya tidak melebihi puncaknya pada
respon primer, sebaliknya kadar IgG meningkat jauh lebih tinggi dan berlangsung lebih
lama. Perbedaan dalam respon ini di sebabkan adanya sel B dan sel T memory akibat
pemaparan yang pertama (Kardjito, 1996).

Ketika Mycobacterium tuberculosis masuk ke dalam paru – paru, proteksi utama
respon imun spesifik terhadap bakteri intaseluler berupa imunitas selular. Imunitas seluler
terdiri dari sel CD4+ yang mengaktifkan makrofag yang memproduksi IFN-γ dan CD8+
yang memacu pembunuhan mikroba serta lisis sel terinfeksi. Makrofag yang diaktifkan
sebagai respon terhadap mikroba intraseluler dapat pula membentuk granuloma dan
menimbulkan kerusakan jaringan. Bakteri intraseluler dimakan makrofag dan dapat hidup
dalam fagosom dan masuk dalam sitoplasma. CD4+ memberikan respon terhadap peptide
antigen MHC-II asal bakteri intravesikular, memproduksi IFN-γ yang mengaktifkan
makrofag untuk menghancurkan mikroba dalam fagosom. CD4+ naif dapat
berdeferensiasi menjadi sel Th1 yang mengaktifkan fagosit untuk membunuh mikroba
yang dimakan.
Beberapa jenis kuman, seperti kuman tuberkulosis (TB), lepra (morbus hansen),
listeria dan brusela dapat hidup terus serta melanjutkan pertumbuhannya di dalam
sitoplasma makrofag setelah mereka difagositosis. Induksi respons kekebalan spesifik
sekunder terhadap sejenis mikroba dapat merangsang tubuh untuk serentak memberikan
kekebalan nonspesifik pada mikroba lain yang mempunyai sifat pertumbuhan yang sama.
Bukti secara eksperimental menunjukkan bahwa pertahanan anti mikobakteri
adalah makrofag dan limfosit T. Sel fagosit mononuklear atau makrofag berperan sebagai
efektor utama sedangkan limfosit T sebagai pendukung proteksi atau kekebalan.
Menurut Andersen (1994) M. tuberculosis di inhalasi sehingga masuk ke paru-paru,
kemudian di telan oleh makrofag. Makrofag tersebut mempunyai 3 fungsi utama, yakni :
- Memproduksi enzim proteolitik dan metabolit lainnya yang memperlihatkan efek
mycobactericidal.
- Memproduksi sitokin sebagai respon terhadap M. tuberculosis yakni IL-1, IL-6, IL-
8, IL-10, TNF-a TGF-b. Sitokin mempunyai efek imunoregulator yang penting.
- Untuk memproses dan menyajikan anti gen terhadap limfosist T.
Sitokin yang dihasilkan makrofag mempunyai potensi untuk menekan efek
imunoregulator dan menyebabkan manifestasi klinis terhadap tuberkulosis.IL-1
merupakan pirogen endogen menyebabkan demam sebagai karakteristik tuberkulosis. IL-
6 akan meningkatkan produksi imunoglobulin oleh sel B yang teraktivasi, menyebabkan
hiperglobulinemia yang banyak dijumpai pada pasien tuberkulosis. TGF berfungsi sama

dengan IFN untuk meningkatkan produksi metabolit nitrit oksida dan membunuh bakteri
serta diperlukan untuk pembentukan granuloma untuk mengatasi infeksi mikobakteri.
Selain itu TNF dapat menyebabkan efek patogenesis seperti demam, menurunnya berat
badan dan nekrosis jaringan yang merupakan ciri khas tuberkulosis.
Akibat adanya akumulasi makrofag maka terjadi penimbunan pada daerah yang
terdapat antigen dan terjagi granuloma yang dapat menyebabkan kerusakan jaringan.
Lesi jaringan oleh basil TBC pada dasarnya ada dua tipe, tipe eksudatif dan tipe
produktif. Tipe eksudatif adalah suatu reaksi radang akut; terjadi udema sel leukosit
polimorfonuklear, kemudian monosit terkumpul di sekeliling basil TBC yang bersarang
di tempat itu.Lesi ini kemungkinan sembuh sempuma, nekrosis jaringan, atau
berkembang menjadi tipe produktif. Tipe produktif ditandai timbunan sel radang di
sekitar basil. Lesi ini tersusun atas banyak tuberkel yang kemudian membesar, atau
mengelompok, atau mencair dan mengalami proses kaseasi.
Pada tuberkulosis primer, perkembangan infeksi M. tuberculosis pada target
organ tergantung pada derajat aktivitas anti bakteri makrofag dari sistem imun alamiah
serta kecepatan dan kualitas perkembangan sistem imun yang di dapat. Oleh sistem imun
alamiah, basil akan di eliminasi oleh kerja sama antara alveolar makrofag dan NK sel
melalui sitokin yang dihasilkannya yakni TNF-a dan INF-g. Mekanisme pertahanan
tubuh terhadap infeksi ini terutama dilakukan oleh sel-sel pertahanan (sel T dan makrofag
yang teraktivasi) bersama sejumlah sitokin. Pada limfonodi regional, terjadi
perkembangan respon imun adaptif, yang akan mengenali basil tuberkulosis. Tipe respon
imun ini sangat tergantung pada sitokin yang dihasilkan oleh sistem imun alamiah.
Dominasi produksi sitokin oleh makrofag yang mensekresikan IL-12 akan merangsang
respon sel Th 1, sedangkan bila IL-4 yang lebih banyak disekresikan oleh sel-T maka
akan timbul respon oleh sel Th 2. Tipe respon imun ini akan menentukan kualitas aktivasi
makrofag untuk mempresentasikan anti gen kepada sel-T khususnya melalui jalur MHC
kelas-II (Ilangumaran, 1994).

Tabel C.1 Tahapan respon kekebalan terhadap Mycobacterium tuberculosis.
Selama imunitas adaptif berkembang untuk mempercepat aktivasi
makrofag/monosit, terjadilah bakteremia. Basil menggunakan makrofag sebagai sarana
untuk menyebar dan selanjutnya tumbuh dan menetap pada sel-sel fagosit di berbagai
organ tubuh. Peristiwa ini akan terjadi bila sel-T spesifik yang teraktivasi pada limfonodi
mengalami resirkulasi dan melewati lesi yang meradang yang selanjutnya akan
membentuk granuloma. Pada peristiwa ini TNF memegang peranan yang sangat vital.
Bila respon imun adaptif berkembang tidak adekuat maka akan timbul manifestasi klinis
akibat penyebaran basil yang berupa tuberkulosis milier atau tuberkulosis meningen
(Zeiss, 1984).

Tabel C.2 Reaksi Granuloma
Granuloma merupakan mekanisme pertahanan utama dengan cara membatasi
replikasi bakteri pada fokus infeksi. Granuloma terutama terdiri atas makrofag dan sel-T.
Selama interaksi antara anti gen spesifik dengan sel fagosit yang terinfeksi pada berbagai
organ, sel-T spesifik memproduki IFN-g dan mengaktifkan fungsi anti mikroba
makrofag. Dalam granuloma terjadi enkapsulasi yang di picu oleh fibrosis dan kalsifikasi
serta terjadi nekrosis yang menurunkan pasokan nutrien dan oksigen, sehingga terjadi
kematian bakteri. Akan tetapi sering terjadi keadaan di mana basil tidak seluruhnya mati
tapi sebagian masih ada yang hidup dan tetap bertahan dalam bentuk dorman. Infeksi
yang terlokalisir sering tidak menimbulkan gejala klinis dan bisa bertahan dalam waktu
yang lama (Kardjito, 1996).
Pada tuberkulosis post primer, pertahanan tubuh di dominasi oleh pembentukan
elemen nekrotik yang lebih hebat dari kasus infeksi primer. Elemen-elemen nekrotik ini
akan selalu dikelurkan sehingga akhirnya akan terbentuk kavitas. Limfadenitis regional
jarang terjadi, M. tuberculosis menetap dalam makrofag dan pertumbuhannya di kontrol
dalam fokus-fokus yang terbentuk. Pembentukan dan kelangsungan hidup granuloma di
kontrol oleh sel-T, di mana komunikasi antara sel-T dan makrofag di perantarai oleh
sitokin. IL-1b, TNF-a, GM-CSF, TGF-b, IL-6, INF-g dan TNF-b merupakan sitokin yang
mengontrol kelangsungan granuloma, sebaliknya IL-4, IL-5 dan IL-10 menghambat
pembentukan dan perkembangan granuloma (Kardjito, 1996).
Proses aktivasi makrofag oleh sitokin merupakan faktor sentral dalam imunitas

terhadap tuberkulosis. Pada sistem ini, INF-g telah di identifikasikan sebagai sitokin
utama untuk mengaktivasi makrofag, yang selanjutnya dapat menghambat pertumbuhan
patogen ini. Pembentukan granuloma dan kavitas di pengaruhi oleh berbagai macam
sitokin sebagai hasil interaksi antara sel-T spesifik, makrofag yang teraktivasi dan
berbagai macam komponen bakterial (Alfiano, 1998).
Peran Subset Sel T dan Sitokin
Proses fagositosis makrofag alveolar terhadap kuman TB terjadi melalui berbagai
reseptor antara lain karbohidrat non spesifik, imunologlobulin Fc, sistem komplemen
pada permukaan sel kuman dan sel fagositik. Mekanisme lain melalui peranan fibronectin
binding protein pada proses fagositosis oleh sel fagositik mononuklerar.
Dalam endosomal sel fagositik mononuklear kumam TB hidup bertahan hidup
dengan jalan sebagai berikut:
1. Netralisasi fagosomal pada pH yang rendah
2. Interferensi fusi fagolisomone
3. Resisten terhadap enzim lisosomal
4. Inhalasi dari gugusan aksigen reaktif intermediate
5. Sintesa heat shock protein (HSP)
6. Menghindari dari masuk ke dalam sitoplasma
Kuman TB mati dan diluncurkan melalui proses aktivasi makrofag oleh sitokin
sel T dan berbagai gugusan oksigen reaktif, nitrogen intermediate dan pengaturan level
zat besi intraseluler. Antigen dari protein kuman TB yang didegradasikan bersama
endosom diproses dan dipresentasikan kepada CD4+ sel T melalui MHC kelas II.
Sedangkan antigen protein kuman TB yang berada dalam sitoplasma di presentasikan
kepada CD8+ sel T melalui MHC kelas I. Limfosit T perifer memiliki reseptor sel T
(TCR) dipermukaan sel dan berikatan secara non kovalen dengan CD3 berguna untuk
transuksi signal antigenik ke sitoplasma. Didarah perifer dan organ limfoid 90% ekspresi
sel T sebagai a/b TCR ekspresi sel T sebagai a/b TCR dan 10%g/s TCR.Peranan a/b TCR
SC4+ cell adalah mengenal berbagai fragmen antigen yang berasal dari endosomal
bersama molekul MHC kelas II untuk menghasilkan berbagai sitokin pada respons imun.

Pada kasus tertentu CD4+ sel T memiliki efektorlisis seperti pada CD8 + sel T,
selanjutnya a/b TCR CD8+ cell berfungsi untuk mengenal fragmen antigen kuman TB
dari sitosolik bersama MHC kelas I yang besar kemungkinan berasal dari kompartemen
endosomal untuk kemudian ditransfer ke retikulum endoplasmik. Fungsi a/b TCR adalah
mengenal antigen kuman TB melalui undertermited presenting molecules pada APC dan
menghasilkan berbagai sitokin yang mirip dengan a/b TCR cell untuk tujuan efek
sitotoksik pada sel target. Setelah proses pengenalan antigen selanjutnya T cell precursor
mensekresi IL-2. sel T CD4+ terdiri dari 2 sub populasi yaitu sel CD4 + Th 1 mensekresi
IL-2 dan IFN g serta sel CD4+ Th2 mensekresikan II-4, IL-5, IL-6 dan IL-10. Kedua
subpopulasi Th 1 dan Th 2 mensekresi IL-3, GM-CSF da TNF a. Sel CD4+ Th-0
memiliki kemampuan untuk berdifrensiasi menjadi sel Th-1 atau Th-2. Sel Th-1 berperan
untuk mengaktivasi makrofag melalui IFN-g dan DTH.Sel Th-2 berperan dalam hal
produksi antibodi dan inhalasi aktivasi makrofag (IL-10).
Selanjutnya IFN-g yang dihasilkan oleh sel Th-1 menghambat profilerasi sel Th-2
sementara IL-4 yang dihasilkan Th-2 menghambat peningkatan sel Th-1. Peranan TNF-a
adalah sebagai sitokin utama dalam proses pembentukan granuloma dan banyak
ditemukan pada cairan pleura penderita pleuritis TB eksudativa. Sitokin IL-12 dihasilkan
oleh makrofag dan sel B yang berperan untuk mengaktivasi Th-1. Fungsi utama CD4+
cell effector adalah untuk aktivasi sitolitik pada infeksi M. tuberkulosis. Sedangkan
CD8+ T cell berfungsi pada mekanisme a/b TCR mediatedlysis sel terinfeksi dan
mekanisme apoptosis sel target. Sehingga CD8+ T cell berperan untuk proteksi pada fase
awal infeksi. Peranan g/s TCR cell adalah untuk memperoleh efek sitolitik monosit
bersama antigen kuman TB dengan tujuan mensekresi sitokin pembentuk granuloma.

Sumber :
Anonim. Pengertian dan Cara Penularan HIV. Diakses di http://www.g-excess.com/pengertian-
dan-cara-penularan-hivaids.html pada tanggal 5 februari 2015.
Price, Sylvia A and Wilson, Lorraine M. Patofisiologi: Konsep Klinis Proses-Proses Penyakit.
Jakarta : EGC, 2013
Werdhani, Retno Asti. Patofisiologi, Diagnosis, dan Klasifikasi TB. Jakarta : Departemen Ilmu
Kedokteran Komunitas, Okupasi, dan Keluarga FKUI.
Yuwono. 2012. Palembang : Departemen Mikrobiologi FK Unsri