PPOK - COPD
description
Transcript of PPOK - COPD

PENYAKIT PARU OBSTRUKTIF KRONIS (PPOK) EKSASERBASI AKUT
Pembimbing :dr. Putu Andrika Sp.PD
Nirosa Nandini Shunmugam(0802005209)

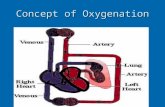
Pendahuluan
Destruksi jaringan parenkimal dan fibrosis
saluran kecil
Sesak nafas dan gejala khas PPOK
Epidemiologi
Amerika Serikat•Peringkat 6 sebagai penyebab kematian•Biaya akibat penyakit $24 milyar per tahun
Indonesia•Peringkat 6 sebagai penyebab kematian•Peringkat 1 menyumbang angka kesakitan pada penyakit tidak menular

TINJAUAN PUSTAKA

DEFINISI
• Penyakit Paru Obstruksi Kronis (PPOK) atau juga dikenali sebagai Chronic Obstructive Pulmonary Disease (COPD) merupakan obstruksi saluran pernafasan yang progresif dan ireversibel yang terjadi bersamaan dengan bronkitis kronik, emfisema atau kedua-duanya.

Faktor RisikoTabel 2. 1. Faktor Risiko COPD1
• Gen• Paparan terhadap partikel- Asap rokok- Polusi di tempat kerja (bahan kimia, zat iritasi, gas beracun- Polusi di dalam ruangan dari asap kompor, pemanas ruangan dan ventilasi rumah
yang kurang baik- Populasi di luar ruangan• Tumbuh kembang paru• Stress oksidatif• Gender• Umur• Infeksi saluran nafas• Riwayat tuberculosis dan asma• Status sosioekonomi• Nutrisi

• Faktor risiko meliputi faktor pejamu, faktor perilaku merokok, dan faktor lingkungan.
• Faktor pejamu meliputi genetik, hiperesponsif jalan napas dan pertumbuhan paru.
• Faktor genetik yang utama adalah kurangnya alfa 1 antitripsin, yaitu suatu serin protease inhibitor. Hiperesponsif jalan napas juga dapat terjadi akibat pajanan asap rokok atau polusi.
• Pertumbuhan paru dikaitan dengan masa kehamilan, berat lahir dan pajanan semasa anak-anak.
• Penurunan fungsi paru akibat gangguan pertumbuhan paru diduga berkaitan dengan risiko mendapatkan PPOK.
Faktor Risiko

Patogenesis
Keterbasan aliran udara dan air trapping• Luasnya inflamasi, fibrosis dan eksudat pada
lumen saluran nafas kecil berkorelasi dengan reduksi VEP1 dan VEP1/KVP. Selama ekspirasi udara terperangkap akibat adanya obstruksi saluran nafas perifer secara progresif sehingga mengakibatkan hiperinflasi.

Abnormalitas pertukaran gas• Peradangan merupakan elemen kunci terhadap
patogenesis PPOK. Inhalasi asap rokok atau gas berbahaya lainnya mengaktifasi makrofag dan sel epitel
Hipersekresi Mukus• Hipersekresi mucus mengakibatkan batuk kronis
yang produktif.
Patogenesis

Eksaserbasi• Eksaserbasi dapat disebabkan oleh infeksi
atau faktor – faktor lain seperti polusi udara, kelelahan atau timbulnya komplikasi dan sepertiga dari eksersebasi akut penyebabnya tidak dapat diidentifikasi.
Patogenesis


Diagnosis
• Diagnosis PPOK dimulai dari anamnesis, pemeriksaan fisik dan pemeriksaan penunjang.

Gejala Keterangan
Sesak Progresif (sesak bertambah berat seiring berjalannya waktu) Bertambah berat dengan aktivitas Persisten (menetap sepanjang hari) Pasien mengeluh berupa, “Perlu usaha bernafas, berat, sukar
bernafas, terengah-engah
Batuk Kronis Hilang timbul dan mungkin tidak berdahak
Batuk Kronis Berdahak
Setiap batuk kronik berdahak dapat mengindikasikan PPOK
Riwayat Terpajan Faktor Risiko
Asap rokok Debu Bahan kimia di tempat kerja Asap dapur
DiagnosisAnamnesis & Faktor Resiko

• Inspeksi» Pursed - lips breathing (mulut setengah terkatup mencucu)» Barrel chest (diameter antero - posterior dan transversal sebanding)» Penggunaan otot bantu napas» Hipertropi otot bantu napas» Pelebaran sela iga» Bila telah terjadi gagal jantung kanan terlihat denyut vena jugularis leher dan edema
tungkai» Penampilan pink puffer atau blue bloater
• PalpasiPada emfisema fremitus melemah, sela iga melebar
PerkusiPada emfisema hipersonor dan batas jantung mengecil, letak diafragma rendah, hepar terdorong ke bawah
• Auskultasi» Suara napas vesikuler normal, atau melemah» Terdapat ronki pada waktu bernapas biasa atau pada ekspirasi paksa ekspirasi
memanjang bunyi jantung terdengar jauh
Diagnosis

Pemeriksaan LaboratoriumDarah Lengkap• WBC dalam batas normal atas dan penurunan
jumlah sel darah merah, hemoglobin, dan hematokrit yang sangat sedikit.
Analisis Gas Darah (AGD)• Adanya hipoventilasi pada banyak alveoli dan
kerusakan dinding alveolus mengakibatkan terjadinya peningkatan kadar pCO2 dalam darah dan penurunan kadar pO2 dalam darah.
Diagnosis

Chest X-Ray• Hasil pemeriksaan radiologis dapat ditemukan
kelainan paru berupa gambaran hiperinflasi atau hiperlusen, diafragma mendatar, peningkatan corakan bronkovaskuler, jantung pendulum dan ruang retrosternal melebar.
Spirometry• Pada pasien dengan PPOK biasanya menunjukkan
penurunan nilai FEV1 dan KVP. Tingkat abnormalitas dari nilai spirometri dapat menunjukkan derajat keparahan dari PPOK
Diagnosis

Derajat Klinis Faal paru
Derajat I: PPOK Ringan
Gejala batuk kronik dan produksi sputum ada tapi tidak sering.
-VEP1/KVP < 70%-VEP1 ≥ 80% prediksi
Derajat II: PPOK Sedang
Gejala sesak mulai dirasakan saat aktivitas dan kadang ditemukan gejala batuk dan produksi sputum.
-VEP1/KVP < 70%-50 < VEP1 < 80% prediksi
Derajat III: PPOK Berat
Gejala sesak lebih berat, penurunan aktivitas, rasa lelah dan serangan eksaserbasi makin sering
- VEP1/KVP < 70%-30 < VEP1 < 50% prediksi
Derajat IV: PPOK Sangat Berat
Gejala di atas ditambah tanda-tanda gagal napas atau gagal jantung kanan dan ketergantungan oksigen.
- VEP1/KVP < 70%- VEP1<30% prediksi atau VEP1 < 50% disertai gagal napas kronik.
Klasifikasi PPOK12

Diagnosis Gambaran KlinisAsma • Onset usia dini
• Gejala bervariasi dari hari ke hari• Gejala pada waktu malam/dini hari lebih menonjol• Ditemukan riwayat alergi, rinitis, atau eczema• Ada riwayat asma dalam keluarga• Hambatan aliran udara umumnya reversibel
Gagal jantung kongestif
• Adanya riwayat hipertensi• Ditemukan ronkhi basah pada basal paru• Gambaran foto thoraks berupa pembesaran jantung dan edema paru• Pemeriksaan faal paru restriksi, bukan obstruksi
Bronkiektasis • Sputum purulen dalam jumlah yang banyak• Sering berhubungan dengan infeksi bakteri• Ronkhi basah kasar• Gambaran foto thoraks tampak honeycomb appearance dengan penebalan
dinding bronkus.
Tabel 2.3 Diagnosis Banding PPOK1,4

Diagnosis Gambaran KlinisTuberkulosis • Onset semua usia
• Gambaran foto thoraks berupa infiltrat• Ditemukan BTA pada pemeriksaan mikrobiologi
Bronkiolitis obliterasi
• Usia muda• Tidak merokok• Dapat ditemukan riwayat adanya artritis reumatoid• CT paru ekspirasi terlihat gambaran hipodens
Diffuse panbronchiolitis
• Sering pada perempuan tidak merokok• Seringkali berhubungan dengan sinusitis• Pada foto rontgen dan CT paru resolusi tinggi
memperlihatkan bayangan diffuse nodul opak sentrilobular dan hiperinflasi.
Tabel 2.3 Diagnosis Banding PPOK1,4

Eksaserbasi Akut
• Gejala eksaserbasi utama berupa peningkatan sesak, produksi sputum meningkat, dan adanya perubahan konsistensi atau warna sputum.
• Eksaserbasi akut dapat dibagi menjadi tiga tipe, yaitu Tipe I (eksaserbasi berat) apabila memiliki 3 gejala utama, Tipe II (eksaserbasi sedang) apabila hanya memiliki 2 gejala utama, Tipe III (eksaserbasi ringan) apabila memiliki 1 gejala utama ditambah adanya infeksi saluran napas atas lebih dari 5 hari, demam tanpa sebab lain, peningkatan batuk

PENATALAKSANAANBronkodilator • Bronkodilator yang lebih dipilih pada terapi
eksaserbasi PPOK adalah short-acting inhaled B2-agonists.
Kortikosteroid • Kortikosteroid oral/intravena direkomendasikan
sebagai tambahan terapi pada penanganan eksaserbasi PPOK.
• Dosis prednisolon oral sebesar 30-40 mg/hari selama 7-10 hari adalah efektif dan aman (GOLD, 2009).

Antibiotik Berdasarkan bukti terkini yang ada, antibiotik harusdiberikan kepada:a. Pasien eksaserbasi yang mempunyai tiga gejala
kardinal, yaitu peningkatan volume sputum, sputum menjadi semakin purulen, dan peningkatan sesak
b. Pasien eksaserbasi yang mempunyai dua gejala kardinal, jika peningkatan purulensi merupakan salah satu dari dua gejala tersebut
c. Pasien eksaserbasi yang memerlukan ventilasi mekanik.
PENATALAKSANAAN

Terapi Oksigen • Pada eksaserbasi akut terapi oksigen
merupakan hal yang pertama dan utama, bertujuan untuk memperbaiki hipoksemia dan mencegah keadaan yang mengancam jiwa.
Ventilasi Mekanik • Tujuan utama penggunaan ventilasi mekanik
pada PPOK eksaserbasi berat adalah mengurangi mortalitas dan morbiditas, serta memperbaiki gejala.
PENATALAKSANAAN

KOMPLIKASI

LAPORAN KASUS

IDENTITAS PASIEN
Nama : INGUmur : 62 tahunGender : LelakiSuku : Bali Agama : HinduPendidikan : Tidak Tamat SDSt.Perkawinan : Sudah MenikahPekerjaan : PedagangAlamat : JL. Pengumbungan Kauh No. 9Tgl MRS : 07 Maret 2013 Tgl Pemeriksaan: 12 Maret 2013

ANAMNESIS

ANAMNESIS

Anamnesis

Pemeriksaan FisikTanda Tanda Vital :KU : Sakit sedangKesadaran : E4V5M6 /Compos mentisGizi : BaikTD : 130/80 mmHgNadi : 16 kali/menit Respirasi : 30 kali/menit, iregular, ekspirasi
memanjangSuhu aksila : 36,7CTinggi badan: 155 cmBerat badan : 40 kgBMI : 16,6 kg/m2

Pemeriksaan FisikPemeriksaan UmumMata : Anemis -/-, ikterus -/-, reflek pupil +/+ isokor, edema palpebra -/-THT Telinga : Sekret -/-, hiperemis -/-Hidung : Sekret (-), penggunaan otot bantu nafas(+)Tenggorokan: Tonsil T1/T1, faring hiperemi (-)Lidah : Papil atrofi (-)Leher : JVP 0 cmH2O, kelenjar tiroid normal,
pembesaran kelenjar getah bening (-)

Pemeriksaan FisikThorax: Cor Inspeksi : Iktus cordis tidak tampakPalpasi: Iktus kordis tidak teraba Perkusi : Batas atas jantung ICS II
Batas kanan jantung PSL kanan Batas kiri jantung MCL kiri ICS V
Auskultasi : S1S2 tunggal, regular, murmur (-)

Pemeriksaan FisikLungs :
Insp.: simetris pada statis dan dinamis, barrel chest (+), tampak pelebaran celah iga
Palp.: tactile fremitus , pelebaran celah iga (+)
Perc.: hypersonor hypersonor hypersonor hypersonor sonor sonor
Ausc. : vesicular rh wh+
+
++ ++
↓↓↓ ↓↓ ↓
-
+
-+ ++
+
+
++ ++

Abdomen :• Inspeksi : Distensi (-)• Auskultasi : Bising usus (+) normal• Palpasi : Hepar/lien tidak teraba, nyeri tekan (-)• Perkusi : Timpani, shifting dullness (-)
Ekstremitas : Hangat Edema
++ ++ -
- --
Pemeriksaan Fisik

Pemeriksaan PenunjangDarah Lengkap (07/03/2013)
Parameter Nilai Unit Remarks Nilai NormalWBC 11,7 103/μL Tinggi 4,10-11,00#Ne 7,44 103/μL Normal 2,50 -7.50#Lym 0,70 103/μL Normal 1,00- 4,00#Mo 0,34 103/μL Normal 0,10-1,20#Eo 0,02 103/μL Normal 0,00 – 0,50#Ba 0,04 103/μL Normal 0,00 – 0,10RBC 4,389 103/μL Rendah 4,50 – 5,90 HGB 12,18 g/dl Rendah 13,50 – 17,50HCT 36,91 % Rendah 41,00 – 53,00 MCV 84,08 fl Normal 80,00 – 97,00MCH 27,76 pg Normal 27,00 – 31,20MCHC 33,01 9.79 g/dl Normal 31,80 – 35,40RDW 14,14 % Normal 11,60-14,80PLT 256,60 K/ul Normal 140,00 – 440,00MPV 9,314 fL Normal 6,80-10,00

Pemeriksaan PenunjangKimia Klinik(07/03/2013)
Parameter Nilai Remarks Nilai Normal
SGOT 32,30 Normal 11,00 – 33,00
SGPT 20,31 Normal 11,00 – 50,00
Albumin 3.44 Normal 3,40 – 4,80
BUN 12,60 Normal 8,00 – 23,00
Creatinin 0,70 Normal 0,50 – 0,90
GDS 92,85 Normal 70,00 – 140,00

Pemeriksaan PenunjangAnalisa Gas Darah
Parameter
Nilai Unit Nilai Normal
pH 7,35 - 7,35 – 7,45pCO2 53,00 mmHg 35,00 – 45,00pO2 77,00 MmHg 80,00-100,00HCO3- 27,70 mmol/L 22,00-26,00TCO2 28,50 mmol/L 24,00-30,00SO2 97 % 95,00 – 100,00Beecf 1,00 mmol/L -2,00 - 2,00Natrium 140 mmol/L 136,00-145,00Kalium 3,50 mmol/L 3,5 – 5,10

Pemeriksaan PenunjangFoto X-Ray PA (07/03/2013)
Cor : Bentuk normal, tear drop shape tampak klasifikasi aortic knob
Pulmo : Corakan bronkovaskuler normal. Tampak hyperaereted lung pada kedua lapang paru
Diafragma kanan dan kiri mendatarSinus pleural kanan dan kiri tajamTulang-tulang : tidak tampak kelainan
Kesan : Emphysematous lung

Pemeriksaan Penunjang
Elektrokardiografi (EKG)
Irama Sinus normal, HR 88 x/menit, Axis normal, gelombang P normal, QRS kompleks normal, ST change (-).

Diagnosis Kerja
Suspek PPOK (Penyakit Paru Obstruksi Kronis)Suspek Pneumonia (HCAP) Kelas III
Penatalaksanaan -MRS-O2 3 Lpm -IVFD NaCl 0,9% 20 tpm-Nebulizer combivent @ 6 jam-Methylprednisolone 2 x 62,5mg IV-Azitromicin 1 x 50 mg IV-Cefotaxim 3 x 1 gr IV-Ambroxol syr 3 x C (PO)-KIE


PERBAHASAAN



Hidung : Sekret (-), penggunaan otot bantu nafas(+)



PO2
WBC





INDICATIONS FOR HOSPITALIZATION — Determination of whether a patient with community-acquired pneumonia (CAP) can be treated safely as an outpatient or requires hospitalization is essential before selecting an antibiotic regimen. Severity of illness is the most critical factor in making this determination, but other factors should also be taken into account. These include ability to maintain oral intake, likelihood of compliance, history of substance abuse, cognitive impairment, living situation, and patient functional status. These issues with appropriate references are discussed in detail elsewhere. (See "Community-acquired pneumonia in adults: Risk stratification and the decision to admit".)
Summarized briefly, prediction rules have been developed to assist in the decision of site of care for CAP. The two most commonly used prediction rules are the Pneumonia Severity Index (PSI) and CURB-65. The PSI is better studied and validated, but requires a more complicated assessment (calculator 1).
CURB-65 uses five prognostic variables:
Confusion (based upon a specific mental test or disorientation to person, place, or time)
Urea (blood urea nitrogen in the United States) >7 mmol/L (20 mg/dL)
Respiratory rate ≥30 breaths/minute
Blood pressure (BP) (systolic <90 mmHg or diastolic ≤60 mmHg)
Age ≥65 years

PPOKThe risk of death from an exacerbation increases with the development
of respiratory acidosis, the presence of significant comorbidities, and the need for ventilatory support. Patients with symptoms of respiratory distress and those at risk of distress should be admitted to the hospital to provide access to critical care personnel and mechanical ventilation. Inpatient mortality for COPD exacerbations is 3 to 4 percent.9 Patients admitted to the intensive care unit have a 43 to 46 percent risk of death within one year after hospitalization.9
Nonambulatory patients should receive routine pro-phylaxis for deep venous thrombosis. Because COPD is a progressive and often fatal illness, physicians should consider discussing and documenting the patient's wishes concerning end-of-life care.

Asidosis Respiratorik
Asidosis Respiratorik adalah gangguan klinis dimana PH kurang dari 7,35
dan tekanan parsial karbondioksida arteri (PaCO2) lebih besar dari 42
mmHg.
Kondisi ini terjadi akibat tidak adekuatnya ekskresi CO2 dengan tidak
adekuatnya ventilasi sehingga mengakibatkan kenaikan kadar CO2
plasma.

Cefotaxime
Cefotaxime memiliki aktivitas spectrum yang lebih luas terhadap organisme gram positif dan gram negatif. Aktivitas Cefotaxime lebih besar terhadap bakteri gram negatif sedangkan aktivitas terhadap bakteri gram positif lebih kecil, tetapi beberapa streptococci sangat sensitif terhadap Cefotaxime.Pada pengobatan dengan Cefotaxime, bila pasien memiliki volume distribusi sangat kecil, sebagian besar obat ada didalam darah. Antibiotik Cefotaxime ini dapat diberikan secara i.v. dan i.m. karena absrpsi di saluran cerna kecil. Masa paruh eliminasi pendek sekitar 1 jam, maka diberikan tiap 12 jam MIC dapat dicapai dalam waktu 10 jam. Ikatan protein plasma sebesar 40 %.

Steroid
Decreases risk of subsequent exacerbation, rate of treatment failures, and length of hospital
stayImproves FEV1 and hypoxemia

Preparation for Hospital Discharge
To qualify for discharge, a patient should have stable clinical symptoms and a stable or improving arterial partial pressure of oxygen of more than 60 mm Hg for at least 12 hours. The patient should not require albuterol more often than every four hours. If the patient is stable and can use a metered dose inhaler, there is no benefit to using nebulized bronchodilators. Patient education may improve the response to future exacerbations; suggested topics include a general overview of COPD, available medical treatments, nutrition, advance directives, and advice about when to seek medical help. In-home support, such as an oxygen concentrator, nebulizer, and home health nurse services, should be arranged before discharge.
Preventing Future Exacerbations
Smoking cessation, immunization against influenza and pneumonia, and pulmonary rehabilitation have been shown to improve function and reduce subsequent COPD exacerbations. Long-term oxygen therapy decreases the risk of hospitalization and shortens hospital stays in severely ill patients with COPD. The indications for long-acting inhaled bronchodilators and inhaled corticosteroids to improve symptoms and reduce the risk of exacerbations in patients with stable COPD are reviewed elsewhere.

Long-acting beta agonists relax the muscle bands that surround the airways (bronchodilation) and allow you to breathe in and out more easily. These medicines can improve asthma control only when used in combination with an inhaled corticosteroid medicine. They are used every day, even when there are no asthma symptoms.
Long-acting beta agonists are not rescue medicines and do not relieve sudden asthma symptoms. They are often used in people who have asthma symptoms at night or used to prevent exercise-induced asthma symptoms.
Examples: Serevent ® (salmeterol) and Foradil ® (formoterol)Prevent asthma symptoms from occurringCan reduce and/or prevent:Inflammation and scarring in the airwaysTightening of the muscle bands around the airways (bronchospasm)Do not show immediate results, but work slowly over timeShould be taken daily, even when you are not having symptomsShould NOT be used to relieve immediate asthma symptoms