Fitriann Sk 2
-
Upload
fitreey-annisah -
Category
Documents
-
view
245 -
download
1
description
Transcript of Fitriann Sk 2

LI 1. Memahami dan Menjelaskan Vaskularisasi dan Inervasi pada Jantung
Memahami dan Menjelaskan Vaskularisasi Jantung
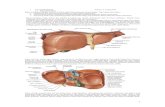
Gambar 1. Vaskularisasi Jantung
Jantung merupakan organ penting yang fungsinya menyalurkan darah keseluruh tubuh. Jantung ini mempunyai lapisan-lapisan yaitu lapisan endokardium, miokardium, dan epikardium. Bentuk jantung bagaikan sebuah kerucut yang besarnya sekepalan tangan pemiliknya. Letak jantung terletak didalam rongga mediastinum dari rongga dada (toraks), diantara kedua paru. Pada dewasa rata-rata panjang jantung kira-kira 12 cm dan lebar 9 cm dengan berat 300-400 gram.
Jantung terletak miring dengan dua pertiga bagiannya sebelah kiri dan sepertiga bagian disebelah kanan tubuh, dan mempunyai dasar (basis), ujung (apex), tepi, dan 3 permukaan yaitu fasies sternokostalis, fasies diafragma, dan fasies pulmonal.Jantung dibagi oleh septa vertikal menjadi empat ruang yaitu atrium dekster, atrium sinister, ventrikulus dekster dan ventrikulus sinister. Jantung mendapat darah dari arteri koronaria dekster dan sinistra yang berasal dari aorta asenden tepat diatas valva aorta. Arteria koronaria dan cabang-cabang utamanya terdapat di permukaan jantung, terletak didalam jaringan ikat subepikardial.
Vaskularisasi Jantung
1. Arteri Koronaria Dekstra
Berasal dari sinus anterior aorta dan berjalan ke depan diantara trunkus pulmonalis dan aurikula dekstra, arteri ini berjalan turun hampir ventrikel ke dalam sulkus atrioventrikular dekstra, dan pada pinggir inferior jantung pembuluh ini berlanjut ke posterior sepanjang sulkus atrioventrikularis untuk beranastomosis dengan arteri koronaria sinistra didalam sulkus interventriclaris posterior. Cabang-cabang arteri koronaria dekstra berikut ini memperdarahi atrium dekstra dan ventrikulus dekstra, sebagian dari atrium sinistra dan ventrikulus sinistra, dan septum atrioventrikular.
Cabang-cabang dari arteri Koronaria dekstra:
a) Ramus coni arteriosis, mendarahi facies anterior conus pulmonalis (infundibulum ventrikulare dexter) dan bagian atas dinding anterrior ventrikulare dexter.
b) Ramus ventriculare anteriores, mendarahi fasies anterior ventrikulus dexter. Ramus marginalis dexter adalah cabang yang terbesar dan berjalan sepanjang pinggir bawah fasies kostalis untuk mencapai apex cordis.
c) Ramus ventrikulare posterior, mendarahi facies diaphragmatica ventrikulus dexter. d) Ramus Interventrikulare posterior(desendens), berjalan menuju apeks pada sulkus
interventrikulare posterior. Memberikan cabang – cabang ke ventrikulus dexter dan sinister termasuk dinding inferiornya. Memberikan percabangan untuk bagian posterior septum ventrikulare tetapi tidak untuk bagian apeks yang menerima pendarahan dari ramus inventrikulus anterior arterria coronaria sinister. Sebuah cabang yang besar mendarahi nodus atrioventrikularis.
e) Ramus atrialis, beberapa cabang mendarahi permukaan anterior dan lateral atrium dexter. Atria nodus sinuatrialis mendarahi nodus dan atrium dextrum dan sinistra.
2. Arteri koronaria Sinistra
Lebih besar dibandingkan dengan arteri koronaria dekstra, memperdarahi sebagian besar jantung, termasuk sebagian besar atrium sinistra, ventrikulus sinistra, dan septum ventrikular. Arteria ini berasal dari posterior kiri sinus aorta asenden dan berjalan kedepan diantara trunkus pulmonalis dan aurikula sinistra. Kemudian pembuluh ini berjalan di sulkus atrioventrikularis anterior dan ramus sirkumfleksus.
Cabang-cabang dari arteri koronaria sinistra:
a) Ramus interventrikularis (desenden) anterior: meperdarahi ventrikel dekstra dan sinistrab) Ramus sircumfleksa: memperdarahi bagian belakang bawah ventrikel sinistra dan atrium sinistra
3. Vena-vena kardiaka
Vena yang berjalan bersama a. koronaria dan mengalir ke atrium kanan melalui sinus koronarius. Sinus koronarius mengalir ke atrium kanan di sebelah kiri dan diatas pintu v. kava inferior. Vena besar jantung mengikuti cabang interventrikular anterior dari a. koronaria sinistra dan kemudian mengalir kembali ke sebelah kiri pada sulkus atrioventrikular. Vena tengah jantung mengikuti a. interventrikular posterior, dan bersama-sama dengan vena kecil jantung yang mengkuti a. marginalis, mengalir ke sinus koronarius. Sinus koronarius mengalirkan sebagian besar dari darah vena jantung.

Vena berjalan bersama a. koronaria mengalir ke atrium kanan melalui sinus koronarius sinus koronarius mengalir ke atrium kanan di sebelah kiri dan diatas pintu vena kava inferior.
Vena besar jantung mengikuti cabang interventrikular anterior dari a. koronaria sinister mengalir kembali ke sebelah kiri pada sulkus atrioventrikular.
Vena tengah jantung mengikuti a. interventrikular posterior, dan bersama – sama dengan vena kecil jantung yang mengkuti a. Marginalis sinus koronarius. Sinus koronarius mengalirkan sebagian besar dari darah vena jantung. Vena yang bermuara terlebih dahulu ke sinus coronarius
o V. Cordis Magna ( V.Interventrikularis Anterior)o V.Cordis Parvao V.Cordis Media (V.Interventrikularis Posterior)o V.Cordis Obliq /V.Marshall (V. Oblique Atrium Sinistra)
Vena yang langsung bermuara ke Atrium dekstrao V. Cordis minimi(thebesi) merupakan vena – vena kecil yang langsung mengallir ke
dalam bilik – bilik jantung. V. Cordis anterior merupakan vena-vena kecil yang menyilang sulkus atrioventrikular dan
mengalir langsung ke atrium kanan
Persarafan Jantung
Jantung dipersarafi oleh serabut simpatis dan parasimpatis susunan saraf otonom melalui plexus cardiacus yang terletak di bawah arkus aorta. Saraf simpatis berasal dari bagian cervicale dan thoracale bagian atas truncus symphatikus, dan persarafan parasimpatis berasal dari nervus vagus. Serabut-serabut postganglionik simpatis berakhir di nodus sinusatrial dan nodus atrioventrikular, serabut-serabut otot jantung dan arteria coronaria.
Perangsangan saraf simpatis mengakibatkan akselerasi jantung, meningkatkan denyut jantung (daya kontraksi otot jantung) dan dilatasi arteria koroner. Serabut-serabut postganglionik parasimpatis berakhir di nodus sinusatrial dan nodus atrioventrikular dan arteria coronaria. Perangsangan saraf parasimpatis mengakibatkan berkurangnya denyut jantung (daya kontraksi otot jantung) dan konstriksi arteria koroner. Serabut-serabut aferen yang berjalan bersama saraf simpatis membawa implus saraf yang biasanya tidak dapat disadari. Akan tetapi bilai pasokan darah kurang ke otot jantung terganggu maka implus rasa nyeri dapat dirasakan melalui lintasan tersebut. Serabut-serabut aferen yang berjalan bersama nervus vagus mengambil bagian dalam refleks kardiovaskular.
1. Saraf simpatiso Berasal dari ganglion cervicalis (superior,media dan inferior) nervus cardiacus thoracis
(superior, media, dan inferior)o Mempengaruhi kerja otot ventrikel, atrium, dan arteri koronariao Saraf simpatis menghasilkan akselerasi jantung, meningkatnya daya kontraksi jantung dan
dilatasi arteria koronaria2. Saraf parasimpatis
o Berasal dari nervus vagus (X) plexus cardiacuso Mempengaruhi SA node,atrio-ventrikular,ventrikel kiri dan serabut-serabut otot atriumo Saraf parasimpatis mengakibatkan berkurangnya denyut dan daya kontraksi jantung dan
konstriksi arteria koronaria
Refered Pain Jantung KoronerSerabut – serabut aferen yang berjalan bersama saraf simpatis membawa impuls saraf yang
biasanya tidak dapat disadari. Akan tetapi bila suplai darah dari miokardium terganggu, impuls rasa nyeri terasa melalui lintasan tersebut. Serabut – serabut aferen yang berjalan bersama nervus vagus mengambil bagian dalam refleks kardiovaskuler.
Stimulus serabut Viseral Aferen nervus cardiacus inferior ganglion cervicalis dan ganglion vertebralis thoracal 1-5 medula spinalis cornu posterior segmental 1-5 2 spinothalamicus lateralis capsula interna gyrus centralis posterior bahu, lengan kiri, hingga jari V.
SINDROM KORONER AKUT 2.1. Definisi Sindrom Koroner Akut (SKA) adalah suatu istilah atau terminologi yang digunakan untuk menggambarkan spektrum keadaan atau kumpulan proses penyakit yang meliputi angina pektoris tidak stabil/APTS (unstable angina/UA), infark miokard gelombang non-Q atau infark miokard tanpa elevasi segmen ST (Non-ST elevation myocardial infarction/ NSTEMI), dan infark miokard gelombang Q atau infark miokard dengan elevasi segmen ST (ST elevation myocardial infarction/STEMI) (Gambar 1). APTS dan NSTEMI mempunyai patogenesis dan presentasi klinik yang sama, hanya berbeda dalam derajatnya. Bila ditemui petanda biokimia nekrosis miokard (peningkatan troponin I, troponin T, atau CK-MB) maka diagnosis adalah NSTEMI; sedangkan bila petanda biokimia ini tidak meninggi, maka diagnosis adalah APTS. Pada APTS dan NSTEMI pembuluh darah terlibat tidak mengalami oklusi total/ oklusi tidak total (patency), sehingga dibutuhkan stabilisasi plak untuk mencegah progresi, trombosis dan vasokonstriksi. Penentuan troponin I/T ciri paling sensitif dan spesifik untuk nekrose miosit dan penentuan patogenesis dan alur pengobatannya. Sedang kebutuhan miokard tetap dipengaruhi obat-obat yang bekerja terhadap kerja jantung, beban akhir, status inotropik, beban awal untuk mengurangi konsumsi O2 miokard. APTS dan NSTEMI merupakan SKA yang ditandai oleh ketidakseimbangan pasokan dan kebutuhan oksigen miokard. Penyebab utama adalah stenosis koroner akibat trombus non-oklusif yang terjadi pada plak aterosklerosis yang mengalami erosi, fisur, dan/atau ruptur.
1.1. KlasifikasiBerat/ ringannya Sindrom Koroner Akut (SKA) adalah:
a. Kelas I : Serangan baru, yaitu kurang dari 2 bulan progresif, berat, dengan nyeri pada waktu istirahat, atau aktivitas sangat ringan, terjadi >2 kali per hari.
b. Kelas II : Sub-akut, yakni sakit dada antara 48 jam sampai dengan 1 bulan pada waktu istirahat.
c. Kelas III : Akut, yakni kurang dari 48 jam.
Secara Klinis:a. Kelas A : Sekunder, dicetuskan oleh hal-hal di luar koroner, seperti anemia,
infeksi, demam, hipotensi, takiaritmi, tirotoksikosis, dan hipoksia karena gagal napas.
b. Kelas B : Primer. c. Kelas C : Setelah infark (dalam 2 minggu IMA). Belum pernah diobati. Dengan
anti angina (penghambat beta adrenergik, nitrat, dan antagonis kalsium ) Antiangina dan nitrogliserin intravena.

1.2. EtiologiPenyebab utama PJK adalah aterosklerosis, yang merupakan proses multifaktor.
Kelainan ini sudah mulai terjadi pada usia muda, yang diawali terbentuknya sel busa, kemudian pada usia antara 10 sampai 20 tahun berubah menjadi bercak perlemakan dan pada usia 40 sampai 50 tahun bercak perlemakan ini selanjutnya dapat berkembang menjadi plak aterosklerotik yang dapat berkomplikasi membentuk trombus yang bermanifestasi klinis berupa infark miokardium maupun angina (nyeri dada).
Adapun faktor-faktor risiko terjadinya SKA dapat dibagi menjadi dua yaitu : risiko mayor : hiperkolesterolemia, hipertensi, merokok, diabetes mellitus dan genetic. Sedangkan risiko minor antara lain obesitas, stress, kurang olah raga, laki-laki, perempuan menopause.
Faktor – faktor Resiko Penyakit Jantung Koroner.Secara umum dikenal berbagai faktor yang berperan penting terhadap timbulnyaPJK yang disebut sebagai faktor PJK. Faktor – faktor timbulnya PJK ada yang tidak dapat dimodifikasi dan dapat dimodifikasi.
Faktor – faktor yang tidak dapat dimodifikasi antara lain :1. Usia
Meningkatnya usia akan menyebabkan meningkat pula penderita PJK pembuluh darah mengalami perubahan progresif dan berlangsung lama dari lahir sampaimati. Tiap arteri menghambat bentuk ketuanya sendiri. Arteri yang berubah palingdini mulai pada usia 20 tahun adalah pembuluhcoroner. Arteri lain mulaibermodifikasi hanya setelah usia 40 tahun. terjadi pada laki-laki umur 35-44 tahundan meningkat dengan bertambahnya umur. Juga diadapatkan hubungan antara umur dan kadar kolesterol yaitu kadar kolesterol total akan meningkat denganbertambahnya umur.
2. Jenis KelaminMerupakan kenyataan bahwa wanita lebih sedikit mengalami serangan jantung
dibandingkan pria. Rata-rata kematian akibat serangan jantung pada wanita terjadi10 tahun lebih lama dari pria. Secara umum faktor resiko lebih sedikitmenyebabkan kelainan jantung PJK .namun ketahanan wanita berubah setelahmenopause. Hal ini diduga faktor hormonal seperti estrigen melindungi wanita.
3. Riwayat Keluarga dengan penyakit arterosklerosis.4. Ras
Faktor – faktor yang dapat dimodifikasi.
1. Hipertensi, Peningkatan tekanan darah merupakan beban yang berat untuk jantung, sehingga menyebabkan hipertropi ventrikel kiri atau pembesaran ventrikel kiri (faktormiokard). Keadaan ini tergantung dari berat dan lamanya hipertensi. Serta
tekanandarah yang tinggi dan menetap akan menimbulkan trauma langsung terhadapdinding pembuluh darah arteri koronaria, sehingga memudahkan terjadinyaaterosklerosis koroner (faktor koroner). Hal ini menyebabkan angina pektoris, insufisiensi koroner dan miokard infark lebih sering didapatkan pada penderita hipertensi dibandingkan orang normal.2. Hiperkolesterolmia Kolesterol, lemak dan substansi lainnya dapat menyebabkan penebalan dinding pembuluh darah arteri, sehingga lumen dari pembuluh derah tersebut menyempitdan proses ini disebut aterosklerosis. Penyempitan pembuluh darah ini akan menyebabkan aliran darah menjadi lambat bahkan dapat tersumbat sehingga aliran darah pada pembuluh derah koroner yang fungsinya memberi 02 ke jantung menjadi berkurang. Kurangnya 02 akan menyebabkan otot jantung menjadi lemah,sakit dada, serangan jantung bahkan kematian.
3. Merokok, Efek rokok adalah menyebabkan beban miokard bertambah karena rangsanganoleh katekolamin dan menurunnya konsumsi 02 akibat inhalasi CO. Katekolamin juga dapat menambah reaksi trombosis dan juga menyebabkan kerusakan dindingarteri, sedangkan glikoprotein tembakau dapat menimbulkan reaksi hipersensitif dinding arteri. Di samping itu rokok dapat menurunkan kadar HDL kolesterol tetapi mekanismenya belum jelas. Makin banyak jumlah rokok yang diisap, kadar HDL kolesterol makin menurun.
4. Kegemukan, Obesitas juga dapat meningkatkan kadar kolesterol total dan LDL kolesterol.
5. Diabetes Melitus, Intoleransi terhadap glukosa sejak dulu telah diketahui sebagai predisposisipenyakit pembuluh darah. Mekanismenya belum jelas, akan tetapi terjadi peningkatan tipe IV hiperlipidemi dan hipertrigliserid, pembentukan platelet yangabnormal dan DM yang disertai obesitas dan hipertensi.
ketidakseimbangan oksigen terjadi terutama oleh karena suplai oksigen ke miokard yang berkurang, sedangkan pada penyebab ke lima adalah ketidakseimbangan terutama akibat meningkatnya kebutuhan oksigen miokard, biasanya disertai adanya keadaan kekurangan pasokan oksigen yang menetap. 2.2.1. Trombus tidak oklusif pada plak yang sudah ada Penyebab paling sering SKA adalah penurunan perfusi miokard oleh karena penyempitan arteri koroner sebagai akibat dari trombus yang ada pada plak aterosklerosis yang robek/pecah dan biasanya tidak sampai menyumbat. Mikroemboli (emboli kecil) dari agregasi trombosit beserta komponennya dari plak yang ruptur, yang mengakibatkan infark kecil di distal, merupakan penyebab keluarnya petanda kerusakan miokard pada banyak pasien. 2.2.2. Obstruksi dinamik Penyebab yang agak jarang adalah obstruksi dinamik, yang mungkin diakibatkan oleh spasme fokal yang terus menerus pada segmen arteri koroner epikardium (angina prinzmetal). Spasme ini disebabkan oleh hiperkontraktilitas otot polos pembuluh darah dan/atau akibat disfungsi endotel. Obstruksi dinamik koroner dapat juga diakibatkan oleh konstriksi abnormal pada pembuluh darah yang lebih kecil. 2.2.3. Obstruksi mekanik yang progresif Penyebab ke tiga SKA adalah penyempitan yang hebat namun bukan karena spasme atau trombus. Hal ini terjadi pada sejumlah pasien dengan aterosklerosis progresif atau dengan stenosis ulang setelah intervensi koroner perkutan (PCI). 2.2.4. Inflamasi dan/atau infeksi Penyebab ke empat adalah inflamasi, disebabkan oleh/yang berhubungan dengan infeksi, yang mungkin menyebabkan penyempitan arteri, destabilisasi plak,

ruptur dan trombogenesis. Makrofag dan limfosit-T di dinding plak meningkatkan ekspresi enzim seperti metaloproteinase, yang dapat mengakibatkan penipisan dan ruptur plak, sehingga selanjutnya dapat mengakibatkan SKA. 2.2.5. Faktor atau keadaan pencetus Penyebab ke lima adalah SKA yang merupakan akibat sekunder dari kondisi pencetus diluar arteri koroner. Pada pasien ini ada penyebab berupa penyempitan arteri koroner yang mengakibatkan terbatasnya perfusi miokard, dan mereka biasanya menderita angina stabil yang kronik. SKA jenis ini antara lain karena : • Peningkatan kebutuhan oksigen miokard, seperti demam, takikardi dan tirotoksikosis • Berkurangnya aliran darah koroner • Berkurangnya pasokan oksigen miokard, seperti pada anemia dan hipoksemia. Kelima penyebab SKA di atas tidak sepenuhnya berdiri sendiri dan banyak terjadi tumpang tindih. Dengan kata lain tiap penderita mempunyai lebih dari satu penyebab dan saling terkait.
1.1. PatofisiologiSKA merupakan salah satu bentuk manifestasi klinis dari penyakit jantung koroner (PJK), salah satu akibat dari proses aterotrombosis selain strok iskemik serta peripheral arterial disease (PAD). Aterotrombosis merupakan suatu penyakit kronik dengan proses yang sangat kompleks dan multifaktor serta saling terkait.Aterotrombosis terdiri dari aterosklerosis dan trombosis. Aterosklerosis merupakan proses pembentukan plak (plak aterosklerotik) akibat akumulasi beberapa bahan seperti makrofag yang mengandung foam cells, lipid ekstraselular masif dan plak fibrosa yang mengandung sel otot polos dan kolagen. Perkembangan terkini menjelaskan aterosklerosis adalah suatu proses inflamasi atau infeksi, dimana awalnya ditandai dengan adanya kelainan dini pada lapisan endotel, pembentukan sel busa dan fatty streaks, pembentukan fibrous cups dan lesi lebih lanjut, dan proses pecahnya plak aterosklerotik yang tidak stabil. Banyak sekali penelitian yang membuktikan bahwa inflamasi memegang peranan penting dalam proses terjadinya aterosklerosis. Pada penyakit jantung koroner, inflamasi dimulai dari pembentukan awal plak hingga terjadinya ketidakstabilan plak yang akhirnya mengakibatkan terjadinya ruptur plak dan trombosis pada SKA.
Perjalanan proses aterosklerosis (inisiasi, progresi, dan komplikasi pada plak aterosklerotik), secara bertahap berjalan dari sejak usia muda bahkan dikatakan juga sejak usia anak-anak sudah terbentuk bercak-bercak garis lemak (fatty streaks) pada permukaan lapis dalam pembuluh darah, dan lambat-laun pada usia tua dapat berkembang menjadi bercak sklerosis (plak atau kerak pada pembuluh darah) sehingga terjadinya penyempitan dan atau penyumbatan pembuluh darah. Kalau plak tadi pecah, robek atau terjadi perdarahan subendotel, mulailah proses trombogenik, yang menyumbat sebagian atau keseluruhan suatu pembuluh koroner. Pada saat inilah muncul berbagai presentasi klinik seperti angina atau infark miokard. Proses aterosklerosis ini dapat stabil, tetapi dapat juga tidak stabil atau progresif. Konsekuensi yang dapat menyebabkan kematian adalah proses aterosklerosis yang bersifat tidak stabil atau progresif yang dikenal juga dengan SKA.
Gambar 1. Ilustrasi perjalanan proses aterosklerosis pada plak aterosklerosis
Sedangkan trombosis merupakan proses pembentukan atau adanya darah beku yang terdapat di dalam pembuluh darah atau kavitas jantung.Ada dua macam trombosis, yaitu trombosis arterial (trombus putih) yang ditemukan pada arteri, dimana pada trombus tersebut ditemukan lebih banyak platelet, dan trombosis vena (trombus merah) yang ditemukan pada pembuluh darah vena dan mengandung lebih banyak sel darah merah dan lebih sedikit platelet.Komponen-komponen yang berperan dalam proses trombosis adalah dinding pembuluh darah, aliran darah dan darah sendiri yang mencakup platelet, sistem koagulasi, sistem fibrinolitik, dan antikoagulan alamiah.
Patogenesis terkini SKA menjelaskan bahwa SKA disebabkan oleh obstruksi dan oklusi trombotik pembuluh darah koroner, yang disebabkan oleh plak aterosklerosis yang rentan mengalami erosi, fisur, atau ruptur. Penyebab utama SKA yang dipicu oleh erosi, fisur, atau rupturnya plak aterosklerotik adalah karena terdapatnya kondisi plak aterosklerotik yang tidak stabil dengan karakteristik inti lipid besar, fibrous cups tipis, dan bahu plak penuh dengan aktivitas sel-sel inflamasi seperti limfosit T dan lain sebagainya. Tebalnya plak yang dapat dilihat dengan persentase penyempitan pembuluh koroner pada pemeriksaan angiografi koroner tidak berarti apa-apa selama plak tersebut dalam keadaan stabil. Dengan kata lain, risiko terjadinya ruptur pada plak aterosklerosis bukan ditentukan oleh besarnya plak (derajat penyempitan) tetapi oleh kerentanan plak.
Gambar 2. Perbandingan karakteristik plak yang stabil dan tidak stabil
Erosi, fisur, atau ruptur plak aterosklerosis (yang sudah ada dalam dinding arteri koroner) mengeluarkan zat vasoaktif (kolagen, inti lipid, makrofag dan faktor jaringan) ke dalam aliran darah, merangsang agregasi dan adhesi trombosit serta pembentukan fibrin, membentuk trombus atau proses trombosis. Trombus yang terbentuk dapat menyebabkan oklusi koroner total atau subtotal. Oklusi koroner berat yang terjadi akibat erosi atau ruptur

pada plak aterosklerosis yang relatif kecil akan menyebabkan angina pektoris tidak stabil dan tidak sampai menimbulkan kematian jaringan. Trombus biasanya transien atau labil dan menyebabkan oklusi sementara yang berlangsung antara 10–20 menit. Bila oklusi menyebabkan kematian jaringan tetapi dapat diatasi oleh kolateral atau lisis trombus yang cepat (spontan atau oleh tindakan trombolisis) maka akan timbul NSTEMI (tidak merusak seluruh lapisan miokard).
Trombus yang terjadi dapat lebih persisten dan berlangsung sampai lebih dari 1 jam. Bila oklusi menetap dan tidak dikompensasi oleh kolateral maka keseluruhan lapisan miokard mengalami nekrosis (Q-wave infarction), atau dikenal juga dengan STEMI. Trombus yang terbentuk bersifat stabil dan persisten yang menyebabkan perfusi miokard terhenti secara tiba-tiba yang berlangsung lebih dari 1 jam dan menyebabkan nekrosis miokard transmural.
Trombosis pada pembuluh koroner terutama disebabkan oleh pecahnya plak aterosklerotik yang rentan akibat fibrous caps yang tadinya bersifat protektif menjadi tipis, retak dan pecah. Fibrous caps bukan merupakan lapisan yang statik, tetapi selalu mengalami remodeling akibat aktivitas-aktivitas metabolik, disfungsi endotel, peran sel-sel inflamasi, gangguan matriks ekstraselular akibat aktivitas matrix metalloproteinases (MMPs) yang menghambat pembentukan kolagen dan aktivitas sitokin inflamasi.
Perkembangan terkini menjelaskan dan menetapkan bahwa proses inflamasi memegang peran yang sangat menentukan dalam proses patogenesis SKA, dimana kerentanan plak sangat ditentukan oleh proses inflamasi. Inflamasi dapat bersifat lokal (pada plak itu sendiri) dan dapat bersifat sistemik. Inflamasi juga dapat mengganggu keseimbangan homeostatik. Pada keadaan inflamasi terdapat peningkatan konsentrasi fibrinogen dan inhibitor aktivator plasminogen di dalam sirkulasi. Inflamasi juga dapat menyebabkan vasospasme pada pembuluh darah karena terganggunya aliran darah.
Vasokonstriksi pembuluh darah koroner juga ikut berperan pada patogenesis SKA. Vasokonstriksi terjadi sebagai respon terhadap disfungsi endotel ringan dekat lesi atau sebagai respon terhadap disrupsi plak dari lesi itu sendiri. Endotel berfungsi mengatur tonus vaskular dengan mengeluarkan faktor relaksasi yaitu nitrit oksida (NO) yang dikenal sebagai Endothelium Derived Relaxing Factor (EDRF), prostasiklin, serta faktor kontraksi seperti endotelin-1, tromboksan A2, prostaglandin H2. Pada disfungsi endotel, faktor kontraksi lebih dominan dari pada faktor relaksasi. Pada plak yang mengalami disrupsi terjadi platelet dependent vasoconstriction yang diperantarai oleh serotonin dan tromboksan A2, serta thrombin dependent vasoconstriction yang diduga akibat interaksi langsung antara zat tersebut dengan sel otot polos pembuluh darah.
Infark miokard Infark miokard terbagi atas miokard infark dengan elevasi ST (STEMI) dan miokard infark tanpa elevasi ST (NSTEMI).
Miokard infark dengan elevasi ST (STEMI)
Umumnya terjadi karena aliran darah koroner menurun secara mendadak setelah oklusi trombus pada plak arterosklerotik yang sudah ada sebelumnya. STEMI terjadi secara cepat pada lokasi injuri vaskular, dimana injuri ini dicetus oleh beberapa faktor yang akan dijelaskan di bawah.Pada sebagian besar, infark terjadi jika plak arterosklerosis mengalami fisur,ruptur atau ulserasi dan jika kondisi lokal atau sistemik memicu trombogenesis,sehingga trombus mural pada lokasi ruptur yang mengakibatkan oklusi arteri koroner. Plak koroner cenderung mengalami ruptur jika mempunyai fibrous cap dan inti kaya lipid (lipid rich core). Pada STEMI gambaran patologis klasik terdiri darifibrin rich red trombus.
Selanjutnya pada lokasi ruptur plak, berbagai agonis (kolagen, ADP, epinefrin,seretonisn) memicu aktivitas trombosit, yang selanjutnya akan memproduksi dan melepaskan tromboksan A2 (vasokonstriksi lokal yang poten). Selain itu aktivitasi trombosit memicu perubahan konfirmasi reseptor glikoprotein Iib/IIIa sehingga mempunyai afenitas tinggi terhadap asam amino pada protein adhesi yang larut(integrin) seperti faktor von Willenbrand (vWF) dan fibrinogen dimana keduanya merupakan molekul yang dapat mengikat platelet, mengahasilkan ikatan silangdan agregasi platelet.Kaskade koagulasi diaktivasi oleh pajanan tissue factor pada sel endotel yangrusak. Faktor VII dan X diaktivasi, mengakibatkan konversi protombin menjaditrombin, yang mengakibatkan mengkonversi fibrinogen menjadi fibrin. Arteri koroner yang terlibat kemudian akan mengalami oklusi oleh trombus yang terdiriagregat trombosit dan fibrin.Pada keadaan yang jarang, STEMI dapat juga disebabkan oleh oklusi arterikoroner yang disebabkan emboli koroner, abnormalitas kongenital, spasme arterikoroner dan berbagai penyakit inflamasi sistemik.
Miokard infark Tanpa elevasi ST (NSTEMI)Angina pektoris tidak stabil (unstable angina = UA) dan NSTEMI merupakan suatu kesinambungan dengan kemiripan patofisiologi dan gambaran klinis sehingga pada prinsipnya penatalaksanaannya tidak berbeda. Diagnosa NSTEMI ditegakkan jika pasien dengan manifestasi klinis UA menunjukkan bukti addanya nekrosis berupa peningkatan enzim – enzim jantung.
Angina pectoris Unstable Angina Pectoris Disebabkam primer oleh kontraksi otot poles pembuluh koroner sehingga mengakibatkan iskeia miokard. patogenesis spasme tersebut hingga kini belum diketahui, kemungkinan tonus alphaadrenergik yang berlebihan (Histamin, Katekolamin Prostagglandin). Selain dari spame pembuluh koroner juga disebut peranan dari agregasi trobosit. penderita ini mengalami nyeri dada terutama waktu istirahat, sehingga terbangun pada waktu menjelang subuh. Manifestasi paling sering dari spasme pembuluh koroner ialah variant (prinzmental). Elektrokardiografi tanpa serangan nyeri dada biasanya normal saja. Pada waktu serangan didapati segmen ST elevasi. Jangan dilakukan uji latihan fisik pada penderita ini oleh karena dapat mencetuskan aritmia yang berbahaya. Dengan cara pemeriksaan teknik nuklir kita dapat melihat adanya iskemia saja ataupun sudah terjadi infark.

Stable Angina Pectoris Kebutuhan metabolik otot jantung dan energi tak dapat dipenuhi karena terdapat stenosis menetap arteri koroner yang disebabkan oleh proses aterosklerosis. Keluhan nyeri dada timbul bila melakukan suatu pekerjaan. sesuai dengan berat ringannya pencetus dibagi atas beberapa tingkatan : 1. Selalu timbul sesudah latihan berat. 2. Timbul sesudah latihan sedang ( jalan cepat 1/2 km) 3. Timbul waktu latihan ringan (jalan 100 m)
4. Angina timbul jika gerak badan ringan (jalan biasa)1.3. Manifestasi klinis
1. AnginaTanda dan gejalanya meliputi :- Rasa terbakar, teremas dan sesak yang menyakitkan di dada substernal atau prekordial yang bisa memancar kelengan kiri atau tulang belikat, leher dan rahang.- Rasa nyeri setelah mengerahkan usaha fisik, meluapkan kegembiraan emosional, terpapar dingin atau makan dalam jumlah besar.
2. MI (myocardial infarction)Tanda dan gejalanya meliputi :- Rasa tertekan, teremas, terbakar yang tidak nyaman, nyeri atau rasa penuh yang sangat terasa dan menetap ditengah dada dan berlangsung selama beberapa menit (biasanya lebih dari 15 menit)- Nyeri yang memancar sampai ke bahu, leher, lengan atau rahang atau nyeri di punggung diantara tulang belikat- Pening dan kemudian pingsan
- Berkeringat- Mual- Sesak napas
1.4. DiagnosisRiwayat/ Anamnesis Diagnosa adanya suatu SKA harus ditegakkan secara cepat dan tepat dan didasarkan pada tiga kriteria, yaitu; gejala klinis nyeri dada spesifik, gambaran EKG (elektrokardiogram) dan evaluasi biokimia dari enzim jantung. Nyeri dada tipikal (angina) merupakan gejala kardinal pasien SKA. Nyeri dada atau rasa tidak nyaman di dada merupakan keluhan dari sebagian besar pasien dengan SKA. Seorang dokter harus mampu mengenal nyeri dada angina dan mampu membedakan dengan nyeri dada lainnya karena gejala ini merupakan petanda awal dalam pengelolaan pasien SKA. Sifat nyeri dada yang spesifik angina sebagai berikut : • Lokasi : substermal, retrostermal, dan prekordial • Sifat nyeri : rasa sakit, seperti ditekan, rasa terbakar, ditindih benda berat, seperti ditusuk, rasa diperas, dan dipelintir. • Penjalaran ke : leher, lengan kiri, mandibula, gigi, punggung/interskapula, dan dapat juga ke lengan kanan. • Nyeri membaik atau hilang dengan istirahat atau obat nitrat • Faktor pencetus : latihan fisik, stress emosi, udara dingin, dan sesudah makan • Gejala yang menyertai : mual, muntah, sulit bernafas, keringat dingin, dan lemas. Berat ringannya nyeri bervariasi. Sulit untuk membedakan antara gejala APTS/NSTEMI dan STEMI. Pada beberapa pasien dapat ditemukan tanda-tanda gagal ventrikel kiri akut. Gejala yang tidak tipikal seperti rasa lelah yang tidak jelas, nafas pendek, rasa tidak nyaman di epigastrium atau mual dan muntah dapat terjadi, terutama pada wanita, penderita diabetes dan pasien lanjut usia. Kecurigaan harus lebih besar pada pasien dengan faktor risiko kardiovaskular multipel dengan tujuan agar tidak terjadi kesalahan diagnosis.
a. Pemeriksaan jantung non-invasifEKG Normal:
Tes Fungsi
ECD atau EKG (electrocardiogram)
Mengukur aktivitas kelistrikan, tingkatan, dan detak jantung regular.
Echocardiogram Menggunakan ultrasound untuk membentuk gambar jantung.
Exercise stress testMengukur detak jantung saat berjalan atau treadmill. Membantu untuk menentukan seberapa baik jantung kita bekerja saat jantung memompa darah lebih.
X-ray dada Membentuk gambaran jantung, paru-paru, dan organ lain di dada.
Cardiac catheterization
Mengecek bagian dalam arteri untuk menghalangi dengan memasukan tabung kecil, fleksibel melalui arteri di tangan atau leher untuk mencapai arteri koronari. Dapat mengukur tekanan darah dan alirannya di kamar jantung, mengumpulkan sampel darah dari jantung, atau menyuntikan dye ke jantung.
Coronary angiogramMemonitor penyumbatan dan aliran darah ke jantung. Menggunakan X-rays untuk menfeteksi penyuntikan dye via cardiac catheterization.

- EKG istirahatTerganggunya aliran koroner menyebabkan kerusakan miokard yang dapat dibagi menjadi tiga tingkat, yaitu:a. Iskemia
Depresi ST. Merupakan ciri dasar iskemia miokard.Ada 3 jenis yaitu : Horizontal, Landai ke bawah atau landai ke
atas.
Inversi T. Gelombang T yang negatif bisa terdapat pada iskemia miokard, tetapi tanda ini tidak terlalu spesifik. Yang lebih spesifik adalah bila gelombang T simetris dan berujung lancip.Inversi U. Gelombang U yang negatif cukup spesifik untuk infark miokard.
b. InjuriCiri dasar injuri adalah elevasi ST dan yang khasadalah koveks ke atas. Elevasi ST menunjukkan injuri di daerah subepikardial.
c. NekrosisTerdapat gelombang Q patologis yaitu Q lebar dan dalam dengan syarat-syarat lebar ≥0,04 s dalam ≥4mm atau ≥25% tinggi R.
Umumnya pada infark miokard terdapat gambaran iskemia, injuri dan nekrosis yang timbul sesuai dengan perubahan-perubahan pada miokard yang disebut evolusi EKG.Pada infark miokard terdapat fase berikut inio Fase awal atau fase hiperakut : Elevasi ST yang nonspesifik dan T yang
tinggi dan melebar.o Fase evolusi lengkap : Elevasi ST yang spesifik, konveks ke atas, T yang
negatif dan simetris dan Q patologiso Fase infark lama : Q patologis, bisa QS atau Qr. ST yang kembali
isoelektrik. T bisa normal atau negatif.
- Uji latihan jasmani (treadmill)

- Uji latih jasmani kombinasi pencitraan:o Uji latih jasmani ekokardiografi (Stress Eko)o Uji latih jasmani Scintigrafi Perfusi Miokardo Uji latih jasmani Farmakologik Kombinasi Teknik Imaging
- Ekokardiografi istirahat- Monitoring EKG ambulatoar- Teknik non-invasif penentuan klasifikasi koroner dan anatomi koroner:
o Computed Tomographyo Magnetic Resonanse Arteriography
- Pemeriksaan invasif menentukan anatomi koronero Arteriografi koronero Ultrasound intravaskuler (IVUS)
Pemeriksaan Enzim Jantung Penanda sel Cedera JantungPeningkatan kadar enzim atau isoenzim merupakan indikator spesifik infark
miokard akut yaitu kreatinin fosfoskinase (CPK/CK), SGOT, LDH, alfa hidroksi butirat dehidrogenase, dan isoenzim CK-MB. cTnT merupakan fragmen ikatan tropomiosin. cTnT ditemukan di otot jantung dan otot skelet, kadar serum protein ini meningkat di penderita infark miokardium akut. Bila penderita yang tidak disertai perubahan EKG yang karakteristik ditemui cTnT positif, hal tersebut merupakan risiko serius yang terjadi dan terkait koroner. Dengan demikian cTnT dapat digunakan sebagai kriteria dalam menentukan keputusan terapi. Aktivitas LDH muncul dan turun lebih lambat melampaui kadar normal dalam 36 sampai 48 jam setelah serangan infark, yang mencapai puncaknya 4 sampai 7 hari dan kembali normal 8–14 hari setelah infark.
Penanda Meningkat
Memuncak Durasi
Kreatinin Kinase (CK)
4-6 jam 18-24 jam 2-3 hari
Kreatinin Kinase (CK-MB)
4-6 jam 18-24 jam 2-3 hari
Cardiac-Specific Troponin T (cTnT)
4-6 jam 18-24 jam 10 hari
Cardiac-Specific Troponin I (cTnT)
4-6 jam 18-24 jam 10 hari
1.1 Diagnosis Banding Penyakit ulkus peptikum dengan atau tanpa perforasi Refluks gastroesofageal Perikarditis Kostokondritis Diseksi aorta Prolaps katup mitral Emboli paru Penyakit paru lainnya Serangan panik
Sumber: Brashers, Valentina L; Alih Bahasa, H. Y. Kuncara. 2007. Aplikasi Klinis Patofisiologi: Pemeriksaan dan Manajemen. Jakarta: EGC.
Tata Laksana Secara Umum Prinsip penatalaksanaan SKA adalah mengembalikan aliran darah koroner dengan trombolitik/ PTCA primer untuk menyelamatkan jantung dari infark miokard, membatasi luasnya infark miokard, dan mempertahankan fungsi jantung. Penderita SKA perlu penanganan segera mulai sejak di luar rumah sakit sampai di rumah sakit. Pengenalan SKA dalam keadaan dini merupakan kemampuan yang harus dimiliki dokter/tenaga medis karena akan memperbaiki prognosis pasien. Tenggang waktu antara mulai keluhan-diagnosis dini sampai dengan mulai terapi reperfusi akan sangat mempengaruhi prognosis. Terapi IMA harus dimulai sedini mungkin, reperfusi/rekanalisasi sudah harus terlaksana sebelum 4-6 jam. Pasien yang telah ditetapkan sebagai penderita APTS/NSTEMI harus istirahat di ICCU dengan pemantauan EKG kontiniu untuk mendeteksi iskemia dan aritmia. Oksigen diberikan pada pasien dengan sianosis atau distres pernapasan. Perlu dilakukan pemasangan oksimetri jari (finger pulse oximetry) atau evaluasi gas darah berkala untuk menetapkan apakah oksigenisasi kurang (SaO2<90%).Morfin sulfat diberikan bila keluhan pasien tidak segera hilang dengan nitrat, bilaterjadi endema paru dan atau bila pasien gelisah. Penghambat ACE diberikanbila hipertensi menetap walaupun telah diberikan nitrat dan penyekat-β padapasien dengan disfungsi sistolik faal ventrikel kiri atau gagal jantung dan padapasien dengan diabetes. Dapat diperlukan intra-aortic ballon pump biladitemukan iskemia berat yang menetap atau berulang walaupun telah diberikanterapi medik atau bila terdapat instabilitas hemodinamik berat.Tata Laksana Sebelum Ke Rumah Sakit (RS) Prinsip penatalaksanaan adalah membuat diagnosis yang cepat dan tepat, menentukan apakah ada indikasi reperfusi segera dengan trombolitik dan teknis transportasi pasien ke rumah sakit yang dirujuk. Pasien dengan nyeri dada dapat diduga menderita infark miokard atau angina pektoris tak stabil dari anamnesis nyeri dada yang teliti. Dalam menghadapi pasien-pasien nyeri dada dengan kemungkinan penyebabnya kelainan jantung, langkah

yang diambil atau tingkatan dari tata laksana pasien sebelum masuk rumah sakit tergantung ketepatan diagnosis, kemampuan dan fasilitas pelayanan kesehatan maupun ambulan yang ada. Berdasarkan triase dari pasien dengan kemungkinan SKA, langkah yang diambil pada prinsipnya sebagai berikut : a. Jika riwayat dan anamnesa curiga adanya SKA 9 Berikan asetil salisilat (ASA) 300 mg dikunyah 9 Berikan nitrat sublingual 9 Rekam EKG 12 sadapan atau kirim ke fasilitas yang memungkinkan 9 Jika mungkin periksa petanda biokimia b. Jika EKG dan petanda biokimia curiga adanya SKA Kirim pasien ke fasilitas kesehatan terdekat dimana terapi defenitif dapat diberikan c. Jika EKG dan petanda biokimia tidak pasti akan SKA 9 Pasien risiko rendah ; dapat dirujuk ke fasilitas rawat jalan 9 Pasien risiko tinggi : pasien harus dirawat Semua pasien dengan kecurigaan atau diagnosis pasti SKA harus dikirim dengan ambulan dan fasilitas monitoring dari tanda vital. Pasien harus diberikan penghilang rasa sakit, nitrat dan oksigen nasal. Pasien harus ditandu dengan posisi yang menyenangkan, dianjurkan elevasi kepala 40 derajat dan harus terpasang akses intravena. Sebaiknya digunakan ambulan/ambulan khusus.Tata Laksana di Rumah Sakit 3.3.1. Instalasi Gawat Darurat Pasien-pasien yang tiba di UGD, harus segera dievaluasi karena kita berpacu dengan waktu dan bila makin cepat tindakan reperfusi dilakukan hasilnya akan lebih baik. Tujuannya adalah mencegah terjadinya infark miokard ataupun membatasi luasnya infark dan mempertahankan fungsi jantung. Manajemen yang dilakukan adalah sebagai berikut : 1. Dalam 10 menit pertama harus selesai dilaksanakan adalah: a. pemeriksaan klinis dan penilaian rekaman EKG 12 sadapan, b. periksa enzim jantung CK/CKMB atau CKMB/cTnT, c. berikan segera: 02, infus NaCl 0,9% atau dekstrosa 5%, d. pasang monitoring EKG secara kontiniu, e. pemberian obat: f. nitrat sublingual/transdermal/nitrogliserin intravena titrasi (kontraindikasi bila TD sistolik < 90 mmHg), bradikardia (< 50 kali/menit), takikardia, g. aspirin 160-325 mg: bila alergi/tidak responsif diganti dengan dipiridamol, tiklopidin atau klopidogrel, dan h. mengatasi nyeri: morfin 2,5 mg (2-4 mg) intravena, dapat diulang tiap 5 menit sampai dosis total 20 mg atau petidin 25-50 mg intravena atau tramadol 25-50 mg intravena. 2. Hasil penilaian EKG, bila: a. Elevasi segmen ST > 0,1 mV pada 2 atau lebih sadapan ekstremitas berdampingan atau > 0,2 mV pada dua atau lebih sadapan prekordial berdampingan atau blok berkas (BBB) dan anamnesis dicurigai adanya IMA maka sikap yang diambil adalah dilakukan reperfusi dengan : - terapi trombolitik bila waktu mulai nyeri dada sampai terapi < 12 jam, usia < 75 tahun dan tidak ada kontraindikasi. - angioplasti koroner (PTCA) primer bila fasilitas alat dan tenaga memungkinkan. PTCA primer sebagai terapi alternatif trombolitik atau bila syok kardiogenik atau bila ada kontraindikasi terapi trombolitik b. Bila sangat mencurigai ada iskemia (depresi segmen ST, insersi T), diberi terapi anti-iskemia, maka segera dirawat di ICCU; dan c. EKG normal atau nondiagnostik, maka pemantauan dilanjutkan di UGD. Perhatikan monitoring EKG dan ulang secara serial dalam pemantauan 12 jam pemeriksaan enzim jantung dari mulai nyeri dada dan bila pada evaluasi selama 12 jam, bila: - EKG normal dan enzim jantung normal, pasien berobat jalan untuk evaluasi stress test atau rawat inap di ruangan (bukan di ICCU), dan - EKG ada perubahan bermakna atau enzim jantung meningkat, pasien di rawat di ICCU.Tindakan Bedah
Tindakan revaskularisasi (memperdarahi kembali). Revaskularisasi dapat ditempuh dengan dua cara, yaitu dengan teknik angioplasti (Percutaneous Transluminal Coronary Angioplasty/PTCA ) atau bedah pintas koroner (bypass).
1. Pemeriksaan ini dilakukan dengan :a. Memasukkan kateter semacam slang seukuran ujung lidi. Slang ini dimasukkan
langsung ke pembuluh nadi (arteri). Bisa melalui pangkal paha, lipatan lengan atau melalui pembuluh darah di lengan bawah. Kateter didorong dengan tuntunan alat rontgen langsung ke muara pembuluh koroner. Setelah tepat di lubangnya, kemudian disuntikkan cairan kontras sehingga mengisi pembuluh koroner yang dimaksud. Setelah itu dapat dilihat adanya penyempitan atau mungkin tidak ada penyumbatan. Penyempitan atau penyumbatan ini dapat saja mengenai beberapa tempat pada satu pembuluh koroner. Bisa juga sekaligus mengenai beberapa pembuluh koroner.Atas dasar hasil kateterisasi jantung ini akan dapat ditentukan penanganan lebih lanjut. Apakah pasien cukup hanya dengan obat saja, disamping mencegah atau mengendalikan faktor risiko.
b. Pemasangan stent, semacam penyangga seperti cincin atau gorong-gorong yang berguna untuk mencegah kembalinya penyempitan. Bila tidak mungkin dengan obat-obatan, di balon dengan atau tanpa stent, upaya lain adalah dengan melakukan bedah pintas koroner.
2. Bedah/operasi pintas koroner Dalam istilah asingnya disebut sebagai Coronary Artery Bypass Graft (CABG),
dilakukan dengan membuat saluran baru melewati bagian arteri koroner yang mengalami penyempitan atau penyumbatan. Ini dimaksudkan agar kekurangan pasokan darah termasuk oksigen ke bagian ujung (distal) dari penyempitan dapat diatasi. Bagian yang menyempit tetap seperti semula. Ya, andaikan suatu saat kemudian terjadi penyumbatan total pada bagian yang menyempit, maka pasokan darah untuk otot jantung tadi tetap terjamin.
Saluran baru yang dipasang dapat diambil dari pembuluh darah balik di tungkai bawah. Biasanya dari vena saphena, dapat juga dari pembuluh nadi (arteri) ditangan yaitu dari arteri radialis, arteri brachialis atau dari pembuluh darah yang memperdarahi susu yang disebut arteria mammaria. Selain itu, aspek yang perlu ditekankan dalam penatalaksanaan non farmakologis ini adalah degan cara mengubah gaya hidup ke arah yang baik , berhenti kebiasaan merokok, pengaturan diet akan konsumsi makanan bergizi dan mengindari makanan yang dapat memperburuk faktor resiko dan rutinitas olahraga. Rekomendasi pengobatan untuk memperbaiki prognosis pasien dengan angina stabil
menurut ESC 2006 adalaha. Pemberian aspirin 75 mg per hari pada semua pasien tanpa kontraindikasi yang
spesifik.b. Pengobatan statin untuk semua pasien dengan penyakit jantung koroner.c. Pemberian ACE inhibitor pada pasien dengan indikasi pemberian ACE inhibitor,
seperti hipertensi, disfungsi ventrikel kiri, riwayat miokard infark dengan disfungsi ventrikel kiri, atau diabetes.
d. Pemberian beta-blocker secara oral pada pasieen gagal jantung atau yang pernah mendapat infark miokard.
Angina StabilDirekomendasikan untuk semua kasus ini diberikan aspirin 160-325 mg/hari seumur hidup.
Angina Tidak Stabil (Unstable Angina)- Antiplatelet

- Antikoagulan- Alternatif Lain
Obat Anti anginaa. Nitrat Organik
Farmakodinamik : Merupakan vasodilator- Vasodilator bersifat non-endothelium dependent jika cGMP meningkat, akan
menyebabkan defosforilasi miosin sehingga terjadi relaksasi otot polos.- Vasodilator bersifat endothelium-dependent, di mana akibat pemberian obat
akan dilepaskan protasiklin dari endotel yang bersifat vasodilator.Nitrat organik menurunkan kebutuhan oksigen dan meningkatkan suplai oksigen dengan mempengaruhi tonus vaskuler.Farmakokinetik : Diabsorbsi dengan baik di kulit, mukosa sublingual dan oral. Metabolisme terjadi di hati. Bioavaibilitas oralnya kecil karena mengalami metabolime lintas pertama dalam hati.Efek Samping : sakit kepala, flushing karena dilatasi arteri serebral, rash, eritemaIndikasi : Angina pektoris, infark jantung, gagal jantung kongestif.Kontraindikasi : Pasien yang mendapat sidenafil.
b. Penghambat Adrenoreseptor Beta (β-Blocker)Contoh obat : Asebutolol, Atenolol, Bisoprolol, Labetolol, dll.Farmakodinamik : Menurunkaan konduksi dan kontraksi jantung.Indikasi : Pengobatan serangan angina, angina tidak stabil, angina stabil kronik, infark jantung.Efek Samping : Bradikardi, blok AV, bronkospasme, menurunkan HDL dan meningkatkan trigliserida.Kontraindikasi : - Hipotensi- Bradikardi simtomatik- Blok AV derajat 2-3- Gagal jantung kongestif- Eksaserbasi serangan asma- Diabetes melitus dengan episode hipoglikemia.
c. Penghambat kanal kalsiumContoh : Nifedipin, diltiazem, verapamil.Farmakodinamik : Obat ini menghambat masuknya kalsium ke dalam sel sehingga terjadi relaksasi otot polos vaskular, menurunya kontraksi otot jantung dan menurunnya kecepatan nodus SA serta konduksi AV. Farmakokinetik : Absorbsi peroral hampir sempurna, tetapi bioavaibilitasnya berkurang karena mengalami metabolisme lintas pertama di hati.Efek Samping : Pusing, sakit kepala, hipotensi, reflex takikardia, flushing, mual, muntah, edema perifer, batuk, edema paru.Indikasi : Angina varian, angina stabil kronik, angina tidak stabil, dan penggunaan lain seperti obat antihipertensi.
Anti Trombotika. Aspirin
Farmakodinamik : menghambat sintesis tromboksan A2 di dalam trombosit dan protasiklin di pembuluh darah dengan menghambat secara irreversibel enzim siklooksigenase.Efek Samping : mual, perdarahan saluran cerna.
Indikasi : pada infark miokard akut aspirin mencegah kambuhnya infark. Pada penderita transient ischemic attack penggunaan aspirin jangka panjang mengurangi kekambuhan , stroke karena penyumbatan dan kematian akibat gangguan pembuluh darah.Interaksi Obat : Antasid dapat mengurangi efek obat. Obat bisa mengganggu hemostasis pada tindakan operasi bila di berikan bersama heparin atau antikoagulan oral dapat meningkatkan risiko perdarahan.
b. DipiridamolFarmakodinamik : Menghambat ambilan dan metabolisme adenosisn oleh eritrosit dan sel endotel pembuluh darah dengan mengingkatkan kadarnya dalamplasma. Adenosin menghambat fungsi trombosit dengan merangsang adenilat siklase dan merupakan vasodilator.Farmakokinetik : Bioavaibilitas obat bervariasi, lebih dari 90% dipiridamol terikat protein dan mengalamai sirkulasi enterohepati. Dosis untuk profilaksis jangkapanjang untuk pasien katup jantung buatan adalah 400 mg/hari bersama dengan warfarin.Efek Samping : Sakit kepala, biasanya jarang menimbulkan masalah dengan dosis yang digunakan sebagai antitromvotik. Sinkop, dan gangguan saluran cerna.Indikasi : Infark miokard akut serta pada pasien TIA untuk mencegah stroke.
c. TiklopidinFarmakodinamik : Menghambat agregasi trombosit yang diinduksi oleh ADP namun tidak mempengaruhi metabolisme prostaglandin.Efek Samping : Mual, muntah dan diare. Bisa terjadi pendarahan, leukopenia dan trombositopenia.Indikasi : Bermanfaat untuk pasien yang tidak dapat mentoleransi aspirin. Berguna untuk mencegah kejadian vaskular pada pasien TIA, stroke dan angina pektoris tidak stabil
d. KlopidogrelFarmakodinamik : Merupakan penghambat platelet dengan menghambat penempelan platelet pada pembuluh darah atau jaringan yang rusak.Indikasi : Menurunkan risiko stroke, serangan jantung, dan kematian pada pasien yang pernah mengalami serangan jantung sebelumnya. Kontraindikasi : pasien dengan pendarahan, seperti stomach ulcer. Pasien yang mengonsumsi omeprazole, esomeprazole
Terapi kombinasia. Nitrat Organik dan Beta Blockerb. Penghambat Kanal Kalsium dan Beta Blockerc. Penghambat Kanal Kalsium dan Nitrat Organikd. Kombinasi penghambat kanal kalsium, beta blocker dan nitrat organik.
1.2 KomplikasiKomplikasi akibat adanya aterosklerosis yang menjadikan iskemia dan infark miokard yaitu: Gagal jantung kongestif Syok kardiogenik Disfungsi m. papilaris Defek septum ventrikel

Rupture jantung Aneurisme ventrikel Tromboembolisme Pericarditis Sindrom dressler Disritmia
1.3 PencegahanPemantauan dan memodifikasi faktor risiko tertentu adalah cara terbaik untuk mencegah penyakit jantung koroner. Jika mungkin, mengadopsi gaya hidup sehat sejak awal kehidupan Riwayat keluarga
Jika seseorang dalam keluarga memiliki penyakit jantung koroner, angina, atau serangan jantung pada usia 55 tahun, resiko terkena penyakit jantung meningkat. Jika penyakit jantung ada dalam keluarga, dapat direkomendasikan tes skrining dan tindakan pencegahan.
Ubah faktor-faktor risiko berikut:1. Kadar lemak pada darah
Kolesterol tinggi total: ketahui kadar kolesterol total dan ambil tindakan untuk mengontrolnya dengan diet dan olahraga jika kadarnya tinggi. Berikut panduan dari National Cholesterol Education Program (NCEP), kadar kolesterol total yang diukur dalam darah setelah 9-12 jam berpuasa berdasarkan subtipe kolesterol penting: LDL cholesterol
Kurang dari 100 - Optimal 100-129 - Near optimal/above optimal 130-159 - Borderline high 160-189 - High 190 atau lebih tinggi - Very high
Total cholesterol Kurang dari 200 - Desirable 201-239 - Borderline high 240 atau lebih tinggi - High
HDL cholesterol (the good cholesterol) Kurang dari 40 - Low 60 atau lebih tinggi - High (desirable)
2. DietDiet seimbang rendah lemak yang baik tidak hanya untuk orang dengan kolesterol tinggi tetapi untuk semua orang. American Heart Association merekomendasikan bahwa kalori dari lemak
maksimum kurang dari 30% dari total kalori dalam makanan apapun.
Setiap hari, cobalah untuk makan 6-8 porsi roti, sereal, atau padi; 2-4 porsi buah segar; 3-5 porsi sayuran segar atau beku, 2-3 porsi susu tanpa lemak, yogurt, atau keju; dan 2-3 porsi daging, unggas, ikan, atau kacang kering.
Gunakan minyak zaitun atau canola untuk memasak. Minyak ini mengandung lemak tak jenuh tunggal yang dikenal untuk menurunkan kolesterol.
Makan 2 porsi ikan setiap minggu. Makan ikan seperti salmon, makarel, trout danau, herring, sardin, dan tuna albacore. Semua ikan ini tinggi asam lemak omega-3 yang menurunkan kadar lemak tertentu dalam darah dan membantu mencegah detak jantung tidak teratur dan pembekuan darah yang menyebabkan serangan jantung.
Penelitian menunjukkan bahwa alkohol dapat membantu melindungi terhadap penyakit jantung koroner, namun membatasi asupan Anda untuk 1-2 minuman per hari. jumlah yang lebih tinggi dapat meningkatkan tekanan darah, menyebabkan gangguan irama jantung (aritmia), dan kerusakan otot jantung dan hati secara langsung.
Menghindari makanan cepat saji mungkin tidak menyenangkan atau nyaman, tapi mungkin memberikan manfaat yang signifikan dalam jangka panjang.
3. MerokokBerhenti merokok adalah perubahan terbaik yang dapat dibuat. Perokok pasif (menghirup asap tembakau), cerutu merokok, atau mengunyah tembakau sama-sama berbahaya bagi kesehatan.
4. Diabetes Diabetes menyebabkan penyumbatan dan pengerasan (aterosklerosis) pembuluh darah di mana-mana dalam tubuh, termasuk arteri koroner. Mengontrol diabetes secara signifikan mengurangi risiko koroner.
5. Tekanan darah tinggiDiet yang tepat, asupan rendah garam, olahraga teratur, pengurangan konsumsi alkohol, dan pengurangan berat badan adalah sangat penting.
6. Kegemukan Kelebihan berat menempatkan tekanan ekstra pada jantung dan pembuluh
darah dengan tekanan darah meningkat, ditambah sering dikaitkan dengan diabetes, kolesterol tinggi dan trigliserida, dan HDL rendah.
Sebuah, diet rendah lemak serat-tinggi dan olahraga teratur dapat membantu menurunkan berat badan dan mempertahankannya.
Carilah penyedia layanan kesehatan nasihat Anda sebelum memulai penurunan berat badan program.
Jangan mengandalkan obat untuk menurunkan berat badan. obat-obatan tertentu yang digunakan untuk berat badan
7. Ketidakaktifan FisikLatihan membantu menurunkan tekanan darah, meningkatkan tingkat kolesterol baik (HDL), dan mengendalikan berat badan Anda. Cobalah untuk menyelesaikan latihan ketahanan minimal 30 menit, 3-5 kali
seminggu. Tapi jalan cepat saja akan meningkatkan kelangsungan hidup kardiovaskular.
Latihan dapat mencakup berjalan, berenang, bersepeda, atau aerobik. 8. Stres emosional

Hindari hal-hal yang dapat menyebabkan stres emosional
(Singh, Vibhuti N, 2006)
1.4 PrognosisDalam satu tahun setelah kambuhnya penyakit jantung, sekitar 42 persen
penderita wanita mungkin meninggal, angka itu lebih tinggi satu kali lipat daripada kaum lelaki. Sesudah pertama kali penyakit jantung kaum wanita kambuh, keadaan itu lebih mudah terjadi ulang dibandingkan dengan kaum lelaki.Semua orang bisa sembuh dengan berbeda cara. Beberapa orang dapat mempertahankan
kehidupan yang sehat dengan mengubah diet mereka, berhenti merokok, dan minum obat persis seperti resep dokter. Orang lain mungkin memerlukan prosedur medis seperti angioplasti atau operasi. Meskipun setiap orang berbeda, deteksi dini PJK umumnya menghasilkan hasil yang lebih baik. (Chen, Michael A. 2010)
LI 4. Memahami dan Menjelaskan EKG3 pokok penting EKG:
1. EKG adalah rekaman sebagian aktivitas listrik di cairan tubuh yang terinduksi oleh impuls jantung yang mencapai permukaan tubuh. Bukan aktivitas yang sebenarnya.
2. EKG merupakan pencatatan kompleks yg menggambarkan penyebaran aktivitas listrik pada jantung secara menyeluruh, selama fase depolarisasi & repolarisasi
3. EKG merupakan pencatatan beda potensial listrik antara 2 buah elektroda yg dipasang pada 2 tempat berlainan di permukaan kulit.
Prinsip EKG:Memonitor perubahan voltase melalui 10 elektroda di bagian tubuh tertentu.
Terdapat 2 jenis lead :A. Lead bipolar : merekam perbedaan potensial dari 2 elektrode
Lead I : merekam beda potensial antara tangan kanan (RA) dengan tangan kiri (LA) yang mana tangan kanan bermuatan (-) dan tangan kiri bermuatan (+)
Lead II : merekam beda potensial antara tangan kanan (RA) dengan kaki kiri (LF) yang mana tangan kanan bermuatan (-) dan kaki kiri bermuatan (+)
Lead III : merekam beda potensial antara tangan kiri (LA) dengan kaki kiri (LF) yang mana tangan kiri bermuatan (-) dan kaki kiri bermuatan (+)
B. Lead unipolar : merekam beda potensial lebih dari 2 elektode
Lead unipolar di bagi dua, yaitu lead unipolar ekstremitas dan lead unipolar prekordialLead unipolar ekstremitas
Lead aVR : merekam beda potensial pada tangan kanan (RA) dengan tangan kiri dan kaki kiri yang mana tangan kanan bermuatan (+)
Lead aVL : merekam beda potensial pada tangan kiri (LA) dengan tangan kanan dan kaki kiri yang mana tangan kiri bermuatan (+)
Lead aVF : merekam beda potensial pada kaki kiri (LF) dengan tangan kanan dan tangan kiri yang mana kaki kiri bermuatan (+)
Lead unipolar prekordial : merekam beda potensial lead di dada dengan ketiga lead ekstremitas , yaitu V1 s/d V6
A. Sadapan ekstremitas Merah: Lengan kanan Kuning: Lengan kiri Hitam: Kaki kanan Hijau : Kaki kiri
B. Sadapan prekordial
Gambar 1.13. Penempatan sadapan prekordial yang benar.
Sadapan prekordial V1, V2, V3, V4, V5, dan V6 ditempatkan secara langsung di dada. Karena terletak dekat jantung, 6 sadapan itu tak memerlukan augmentasi. Terminal sentral Wilson digunakan untuk elektrode negatif, dan sadapan-sadapan tersebut dianggap unipolar. Sadapan prekordial memandang aktivitas jantung di bidang horizontal. Sumbu kelistrikan jantung di bidang horizontal disebut sebagai sumbu Z.Sadapan V1, V2, dan V3 disebut sebagai sadapan prekordial kanan sedangkan V4, V5, dan V6 disebut sebagai sadapan prekordial kiri.
Kompleks QRS negatif di sadapan V1 dan positif di sadapan V6. Kompleks QRS harus menunjukkan peralihan bertahap dari negatif ke positif antara sadapan V2 dan V4. Sadapan ekuifasik itu disebut sebagai sadapan transisi. Saat terjadi lebih awal daripada sadapan V3, peralihan ini disebut sebagai peralihan awal. Saat terjadi setelah sadapan V3, peralihan ini disebut sebagai peralihan akhir. Harus ada pertambahan bertahap pada amplitudo gelombang R antara sadapan V1 dan V4. Ini dikenal sebagai progresi gelombang R. Progresi gelombang R yang kecil bukanlah penemuan yang spesifik, karena dapat disebabkan oleh sejumlah abnormalitas konduksi, infark otot jantung, kardiomiopati, dan keadaan patologis lainnya.
Sadapan V1 ditempatkan di ruang intercostal IV di kanan sternum. Sadapan V2 ditempatkan di ruang intercostal IV di kiri sternum. Sadapan V3 ditempatkan di antara sadapan V2 dan V4. Sadapan V4 ditempatkan di ruang intercostal V di linea (sekalipun detak apeksberpindah).

Sadapan V5 ditempatkan secara mendatar dengan V4 di linea axillaris anterior. Sadapan V6 ditempatkan secara mendatar dengan V4 dan V5 di linea midaxillaris.
Gelombang dan interval
Gambaran1.14. skematik EKG normal
Sebuah EKG yang khas melacak detak jantung normal (atau siklus jantung) terdiri atas 1 gelombang P, 1 kompleks QRS dan 1 gelombang T. Sebuah gelombang U kecil normalnya terlihat pada 50-75% di EKG. Voltase garis dasar elektrokardiogram dikenal sebagai garis isoelektrik. Khasnya, garis isoelektrik diukur sebagai porsi pelacakan menyusul gelombang T dan mendahului gelombang P berikutnya.
Analisis irama
Ada beberapa aturan dasar yang dapat diikuti untuk mengenali irama jantung pasien. Bagaimana denyutannya? Teratur atau tidak? Adakah gelombang P? Adakah kompleks QRS? Adakah perbandingan 1:1 antara gelombang P dan kompleks QRS? Konstankah interval PR?
Gelombang P
Selama depolarisasi atrium normal, vektor listrik utama diarahkan dari nodus SA ke nodus AV, dan menyebar dari atrium kanan ke atrium kiri. Vektor ini berubah ke gelombang P di EKG, yang tegak pada sadapan II, III, dan aVF (karena aktivitas kelistrikan umum sedang menuju elektrode positif di sadapan-sadapan itu), dan membalik di sadapan aVR (karena vektor ini sedang berlalu dari elektrode positif untuk sadapan itu). Sebuah gelombang P harus tegak di sadapan II dan aVF dan terbalik di sadapan aVR untuk menandakan irama jantung sebagai Irama Sinus.
Hubungan antara gelombang P dan kompleks QRS membantu membedakan sejumlah aritmia jantung.
Bentuk dan durasi gelombang P dapat menandakan pembesaran atrium.
Interval PR
Interval PR diukur dari awal gelombang P ke awal kompleks QRS, yang biasanya panjangnya 120-200 ms. Pada pencatatan EKG, ini berhubungan dengan 3-5 kotak kecil.
Interval PR lebih dari 200 ms dapat menandakan blok jantung tingkat pertama. Interval PR yang pendek dapat menandakan sindrom pra-eksitasi melalui jalur tambahan
yang menimbulkan pengaktifan awal ventrikel, seperti yang terlihat di Sindrom Wolff-Parkinson-White.
Interval PR yang bervariasi dapat menandakan jenis lain blok jantung. Depresi segmen PR dapat menandakan lesi atrium atau perikarditis. Morfologi gelombang P yang bervariasi pada sadapan EKG tunggal dapat menandakan
irama pacemaker ektopik seperti pacemaker yang menyimpang maupun takikardi atrium multifokus
Kompleks QRS
Gambar 1.15. Sejumlah kompleks QRS beserta tatanamanya.
Kompleks QRS adalah struktur EKG yang berhubungan dengan depolarisasi ventrikel. Karena ventrikel mengandung lebih banyak massa otot daripada atrium, kompleks QRS lebih besar daripada gelombang P. Di samping itu, karena sistem His/Purkinjemengkoordinasikan depolarisasi ventrikel, kompleks QRS cenderung memandang "tegak" daripada membundar karena pertambahan kecepatan konduksi. Kompleks QRS yang normal berdurasi 0,06-0.10 s (60-100 ms) yang ditunjukkan dengan 3 kotak kecil atau kurang, namun setiap ketidaknormalan konduksi bisa lebih panjang, dan menyebabkan perluasan kompleks QRS.

Tak setiap kompleks QRS memuat gelombang Q, gelombang R, dan gelombang S. Menurut aturan, setiap kombinasi gelombang-gelombang itu dapat disebut sebagai kompleks QRS. Namun, penafsiran sesungguhnya pada EKG yang sulit memerlukan penamaan yang pasti pada sejumlah gelombang. Beberapa penulis menggunakan huruf kecil dan besar, bergantung pada ukuran relatif setiap gelombang. Sebagai contoh, sebuah kompleks Rs akan menunjukkan defleksi positif, sedangkan kompleks rS akan menunjukkan defleksi negatif. Jika kedua kompleks itu dinamai RS, takkan mungkin untuk menilai perbedaan ini tanpa melihat EKG yang sesungguhnya.
Durasi, amplitudo, dan morfologi kompleks QRS berguna untuk mendiagnosis aritmia jantung, abnormalitas konduksi,hipertrofi ventrikel, infark otot jantung, gangguan elektrolit, dan keadaan sakit lainnya.
Gelombang Q bisa normal (fisiologis) atau patologis. Bila ada, gelombang Q yang normal menggambarkan depolarisasi septum interventriculare. Atas alasan ini, ini dapat disebut sebagai gelombang Q septum dan dapat dinilai di sadapan lateral I, aVL, V5 dan V6.
Gelombang Q lebih besar daripada 1/3 tinggi gelombang R, berdurasi lebih besar daripada 0,04 s (40 ms), atau di sadapan prekordial kanan dianggap tidak normal, dan mungkin menggambarkan infark miokardium.
Segmen ST
Segmen ST menghubungkan kompleks QRS dan gelombang T serta berdurasi 0,08-0,12 s (80-120 ms). Segmen ini bermula di titik J (persimpangan antara kompleks QRS dan segmen ST) dan berakhir di awal gelombang T. Namun, karena biasanya sulit menentukan dengan pasti di mana segmen ST berakhir dan gelombang T berawal, hubungan antara segmen ST dan gelombang T harus ditentukan bersama. Durasi segmen ST yang khas biasanya sekitar 0,08 s (80 ms), yang pada dasarnya setara dengan tingkatan segmen PR dan TP.
Segmen ST normal sedikit cekung ke atas. Segmen ST yang datar, sedikit landai, atau menurun dapat menandakan iskemia koroner. Elevasi segmen ST bisa menandakan infark otot jantung. Elevasi lebih dari 1 mm dan lebih
panjang dari 80 ms menyusul titik J. Tingkat ukuran ini bisa positif palsu sekitar 15-20% (yang sedikit lebih tinggi pada wanita daripada pria) dan negatif palsu sebesar 20-30%.
Gelombang T
Gelombang T menggambarkan repolarisasi (atau kembalinya) ventrikel. Interval dari awal kompleks QRS ke puncak gelombang T disebut sebagai periode refraksi absolut. Separuh terakhir gelombang T disebut sebagai periode refraksi relatif (atau peride vulnerabel).
Pada sebagian besar sadapan, gelombang T positif. Namun, gelombang T negatif normal di sadapan aVR. Sadapan V1 bisa memiliki gelombang T yang positif, negatif, atau bifase. Di samping itu, tidak umum untuk mendapatkan gelombang T negatif terisolasi di sadapan III, aVL, atau aVF.
Gelombang T terbalik (atau negatif) bisa menjadi iskemia koroner, sindrom Wellens, hipertrofi ventrikel kiri, atau gangguan SSP.Gelombang T yang tinggi atau "bertenda" bisa menandakan hiperkalemia. Gelombang T yang datar dapat menandakan iskemia koroner atau hipokalemia.Penemuan elektrokardiografi awal atas infark otot jantung akut kadang-kadang gelombang T hiperakut, yang dapat dibedakan dari hiperkalemia oleh dasar yang luas dan sedikit asimetri.Saat terjadi abnormalitas konduksi (mis., blok cabang berkas, irama bolak-balik), gelombang T harus didefleksikan berlawanan dengan defleksi terminal kompleks QRS, yang dikenal sebagai kejanggalan gelombang T yang tepat.
Interval QT
Interval QT diukur dari awal kompleks QRS ke akhir gelombang T. Interval QT yang normal biasanya sekitar 0,40 s. Interval QT di samping yang terkoreksi penting dalam diagnosis sindrom QT panjang dan sindrom QT pendek. Interval QT beragam berdasarkan pada denyut jantung, dan sejumlah faktor koreksi telah dikembangkan untuk mengoreksi interval QT untuk denyut jantung.
Cara yang paling umum digunakan untuk mengoreksi interval QT untuk denyut pernah dirumuskan
oleh Bazett dan diterbitkan pada tahun 1920.Rumus Bazett adalah ,
Di mana QTc merupakan interval QT yang dikoreksi untuk denyut, dan RR adalah interval dari bermulanya satu kompleks QRS ke bermulanya kompleks QRS berikutnya, diukur dalam detik. Namun, rumus ini cenderung tidak akurat, dan terjadi kelebihan koreksi di denyut jantung tinggi dan kurang dari koreksi di denyut jantung rendah.
Gelombang U
Gelombang U tak selalu terlihat. Gelombang ini khasnya kecil, dan menurut definisi, mengikuti gelombang T. Gelombang U diperkirakan menggambarkan repolarisasi otot papillaris atau serabut Purkinje. Gelombang U yang menonjol sering terlihat di hipokalemia, namun bisa ada di hiperkalsemia, tirotoksikosis, atau pemajanan terhadap digitalis, epinefrin, dan antiaritmia Kelas 1A dan 3, begitupun di sindrom QT panjang bawaan dan di keadaan pendarahan intrakranial. Sebuah gelombang U yang terbalik dapat menggambarkan iskemia otot jantung atau kelebihan muatan volume di ventrikel kiri.
Kumpulan sadapan klinis

Gambar 1.16 Diagram yang menunjukkan sadapan-sadapan yang berdampingan dengan warna yang sama
Jumlah sadapan EKG ada 12, masing-masing merekam aktivitas kelistrikan jantung dari sudut yang berbeda, yang juga berkaitan dengan area-area anatomis yang berbeda dengan tujuan mengidentifikasi iskemia korner akut atau lesi. 2 sadapan yang melihat ke area anatomis yang sama di jantung dikatakan bersebelahan (lihat tabel berkode warna).
Sadapan inferior (sadapan II, III dan aVF) memandang aktivitas listrik dari tempat yang menguntungkan di dinding inferior (atau diafragmatik) ventrikel kiri.
Sadapan lateral (I, aVL, V5 dan V6) melihat aktivitas kelistrikan dari titik yang menguntungkan di dinding lateral ventrikelkiri. Karena elektrode positif untuk sadapan I dan aVL terletak di bahu kiri, sadapan I dan aVL kadang-kadang disebut sebagai sadapan lateral atas. Karena ada di dada pasien, elektode positif untuk sadapan V5 dan V6 disebut sebagai sadapan lateral bawah.
Sadapan septum, V1 and V2 memandang aktivitas kelistrikan dari titik yang menguntungkan di dinding septum anatomi kiri, yang sering dikelmpkkan bersama dengan sadapan anterior.
Sadapan anterior, V3 dan V4 melihat aktivitas kelistrikan dari tempat yang menguntungkan di anteriorventrikel kiri.
Di samping itu, setiap 2 sadapan prekordial yang berdampingan satu sama lain dianggap bersebelahan. Sebagai contoh, meski V4 itu sadapan anterior dan V5 lateral, 2 sadapan itu bersebelahan karena berdekatan satu sama lain.
Sadapan aVR tak menampakkan pandangan khusus atas ventrikel kiri. Sebagai gantinya, sadapan ini melihat bagian dalam dinding endokardium dari sudut pandangnya di bahu kanan.
Sumbu
Gambar 1.17
Diagram yang menunjukkan bagaimana polaritas kompleks QRS di sadapan I, II, dan III dapat digunakan untuk memperkirakan sumbu listrik jantung dalam bidang frontal.
Sumbu kelistrikan jantung merujuk ke arah umum muka gelombang depolarisasi jantung (atau rerata vektor listrik) di bidang frontal. Biasanya berorientasi di arah bahu kanan ke kaki kiri, yang berhubungan dengan kuadran inferior kiri sistem rujukan heksaksial, meski -30o hingga +90o dianggap normal.
Deviasi sumbu kiri (-30o hingga -90o) dapat menandakan blok fasciculus anterior kiri atau gelombang Q dari infark otot jantung inferior.
Deviasi sumbu kanan (+90o hingga +180o) dapat menandakan blok fasciculus posterior kiri, gelombang Q dari infark otot jantung lateral atas, atau pola nada ventrikel kanan.
Dalam keadaan blok cabang berkas kanan, deviasi kanan atau kiri dapat menandakan blok bifasciculus.
Abnormal
A. SA Node
( Sinus Bradikardia)
Ciri-cirinya : Irama teratur RR interval jaraknya sama dalam 1 lead panjang PP interval
jaraknya sama dalam 1 lead panjang Komplek QRS harus sama dalam 1 lead panjang
Impuls dari SA node yang ditandai dengan adanya gel P yang mempunyai bentuk sama
dalam 1 lead panjang. Frekwensi (HR) dibawah 60x/menit Adanya gel P yang selalu diikuti
komplek QRS Gel P dan komplek QRS normal dan sama bentuknya dalam satu lead.
(Sinus Takikardia)
Ciri-cirinya): Sama dengan sinus bradikardia, yang membedakanya adalah frekwensi
jantung (HR) lebih dari 100x/menit.
(Sinus Aritmia) Ciri-cirinya : Sama dengan kriteria sinus rhytme, yang membedakannya
adalah pada sinus aritmia iramanya tidak teratur karena efek inspirasi & ekspirasi
(Sinus Blok) Ciri-cirinya : Sama dengan sinus arrest yaitu adanya gap tanpa adanya gelombang yang
muncul, dimana jarak gapnya 2 kali dari RR interval.
(Sinus Arrest) Ciri-cirinya: Gel P dan komplek QRS normal Adanya gap yang panjang tanpa adanya
gelombang yang muncul. Gap ini jaraknya melebihi 2 kali RR interval.

B. Otot Atrium
(PAC or AES)
Ciri-cirinya : Anda perhatikan normal gel P yang berasal dari SA node, gel P yang berasal dari
otot atrium tidak sama dengan gel P yang berasal dari SA node. PAC (premature atrial
contraction)or AES ( atrial ekstra sistole) yaitu gel P yang muncul sebelum waktunya dan bentuk
gelombangpun beda dengan normal gel P yang berasal dari SA node. Kalau anda temukan gel P
yang berbeda dan muncul persis sama dengan waktu yang seharusnya, ini dinamakan Atrial
escape beat.
(Atrial Flutter) Ciri-cirinya : Irama teratur Ciri utama yaitu gelombang P yang mirip gigi gergaji (saw
tooth). Komplek QRS normal, interval RR normal
(Atrial Takikardia) Ciri-cirinya : Irama teratur Komplek QRS normal PR interval <0,12detik dan
Frekwensi jantungnya > 150x/menit Apabila gambaran EKG dari normal tiba tiba berubah menjadi
Atrial takikardia maka gambaran ini dinamakan paroksimal atrial takikardia (PAT).
(Multifocal Atrial Takikardia) Ciri-cirinya : Irama irreguler Kadang mirip dengan atrial fibrilasi, tapi
pada MAT gel P masih terlihat dan tiap beat bentuk gelombang P nya berbeda (minimal 3 macam).
Frekwensi > 100x/menit, PR intervalpun bervariasi, normal komplek QRS. (Wandering Atrial
Pacemaker) Ciri-cirinya : Sama dengan multifokal atrial takikardia, hanya pada wandering pacemaker
HR nya normal.
C. Junctional Region
(Junctional Rhytm) Ciri-cirinya : Irama teratur Frekwensinya 40-60 x/menit Gelombang P bisa tidak
ada, bisa terbalik (tidak bakal positip) Kompleks QRS normal Kalau frekwensinya lebih dari 40x/menit
dinamakan slow junctional rhytm. (Junctional Takikardia) Ciri-cirinya: Sama dengan junctinal rhytm,
bedanya frekfensi atau HR pada junctional takikardia lebih dari 100 x/menit. (Accelerated Junctional)
Ciri-cirinya : Sama dengan junctional rhytm, bedanya frekwensi atau HR pada accelerated junctional
antara 60-100 x/menit.
(Junctional Ekstra Sistole or PJC) Ciri-cirinya : Irama tidak teratur Ada premature beat sebelum
waktunya, dengan adanya gel P yang terbalik atau tidak adanya gel P. (Junctional Escape Beat) Ciri-
cirinya : Irama irregular Komplek QRS normal Pada EKG normal yang seharusnya muncul normal
beat pada beat berikutnya, tapi impuls normal diambil alih oleh juction region sehingga tampak pada
EKG tidak adanya gel P, misalkan ada gel P tapi bentuknya akan terbalik. (Supra Ventrikuler
Takikardia/SVT) Ciri-cirinya : Irama teratur Frekwensinya lebih dari 150x/menit Gel P tertutup oleh
gel T Komplek QRS normal dan tingginya harus sama ( ingat duri ikan) (Paroksimal Supraventrikuler
Takikardia/PSVT) Ciri-cirinya : Dari gambaran EKG normal tiba-tiba berubah menjadi gambaran
EKG SVT. Frekwensinya lebih dari 150 x/menit AV Blok first Degree
Ciri-cirinya : Irama teratur Gel P normal, PP interval regular Komplek QRS normal, RR interval
regular PR interval > 0,20 detik atau > 5 kotak kecil Panjang PR interval harus sama di setiap beat !!
Misalkan panjang PR intervalnya 0,24detik, maka di tiap beat PR intervalnya harus sama yaitu
0,24detik. (AV Blok 2nd Degree Type I atau Wenckebach) Ciri-cirinya : Irama irregular Gel P normal,
PP interval regular Komplek QRS bisa normal juga bisa tidak normal, RR interval irregular PR interval
mengalami perpanjangan, mulai dari normal PR interval dan memajang pada beat berikutnya, sampai
ada gel P yang tidak diikuti komplek QRS, kemudian kembali lagi ke normal PR interval dan
seterusnya. Misalkan awalnya PR interval 0,16 detik, kemudian memanjang dibeat berikutnya 0,22
detik, terus memanjang lagi menjadi 0,28 detik, lalu ada gel P yang tidak diikuti oleh QRS, setelah itu
kembali lagi ke normal PR interval yaitu 0,16 detik, dan seterusnya. (AV Blok 2nd Degree Type II)
Ciri-cirinya : Irama irregular Gel P normal, PP interval regular Komplek QRS bisa normal atau bisa
juga tidak normal, RR interval irregular PR interval harus sama di tiap beat!! Panjangnya bisa normal
dan lebih dari normal. Ada 2 atau lebih, gelombang P tidak diikuti oleh komplek QRS. (AV Blok
Total/Komplit) Ciri-cirinya : Irama regular Tidak ada hubungan antara atrium dengan ventrikel.
Makanya kadang gelombang P muncul bareng dengan komplek QRS. Komplek QRS biasanya lebar
dan bentuknya berbeda dengan komplek QRS lainya karena gel P juga ikut tertanam di komplek QRS,
RR interval regular. Gel P normal, kadang bentuknya beda karena tertanam di komplek QRS.
ciri-cirinya : Adanya delta wave PR interval kurang dari normal Otot ventrikel didepolarisasi bukan
melalui sistem konduksi yang normal, melainkan melalui jalur pendek atau bypass sehingga ditemukan
PR interval yang pendek.
d. Ventrikel Region (Idioventrikular Rhytm) Ciri-cirinya : Irama regular Frekwensi 20 - 40
x/menit Tidak ada gelombang P Komplek QRS lebar or lebih dari normal (Accelerated
Idioventrikular) Ciri-cirinya : Irama regular Frekwensi antara 40 - 100 x/menit Tidak ada
gel P Komplek QRS lebar atau lebih dari normal, RR interval regular (Ventrikel
Takikardia/ VT) Ciri-ciri : Irama regular
Frekwensi 100-250x/menit Tidak ada gelombang P Komplek QRS lebar atau lebih dari
normal

(VT Polymorphic) Ciri-ciri : Irama regular irregular Lainya sama dengan VT. (ventrikel
Fibrilasi/VF) Ciri-ciri : Irama chaotic atau kacau balau No denyut jantung. (Torsade de
pointes) Ciri-ciri : Irama irregular Frekwensi lebih dari 200x/menit Komplek QRS lebar
Keadaan ini sangat cepat dan berubah ke VF atau asystole
1. Segmen ST dan Gelombang T pada Iskemia Miokard
Iskemia miokard akan memperlambat proses repolarisasi, sehingga pada EKG
dijumpai perubahan segmen ST (depresi) dan gelombang T (inversi) tergantung beratnya
iskemia serta waktu pengambilan EKG. Spesifitas perubahan segmen ST pada iskemia
tergantung morfologinya. Diduga iskemia jika depresi segmen ST lebih dari 0,5mm
(setengah kotak kecil) dibawah garis besline (garis isoelektris) dan 0,04 detik dari j point.
Pada treadmill test, positif iskemia jika terdapat depresi segmen ST sebesar 1mm.
2. Perubahan/Evolusi EKG pada Injure Miokard
Sel miokard yang mengalami injuri tidak akan berdepolarisasi sempurna, secara
elektrik lebih bermuatan positif dibanding daerah yang tidak mengalami injuri dan pada
EKG terdapat gambaran elevasi segmen ST pada sandapan yang berhadapan dengan lokasi
injuri. Elevasi segmen ST bermakna jika elevasi > 1mm pada sandapan ekstremitas dan >
2mm pada sandapan prekordial di dua atau lebih sandapan yang menghadap daerah anatomi
jantung yang sama. Perubahan segmen ST, gelombang T dan kompleks QRS pada injuri
dan infark mempunyai karakteristik tertentu sesuai waktu dan kejadian selama infark.
Aneurisma ventrikel harus dipikirkan jika elevasi segmen ST menetap beberapa bulan
setelah infark miokard.
3. Perubahan EKG pada Infark Miokard Lama (OMI)
Infark miokard terjadi jika aliran arah ke otot jantung terhenti atau tiba-tiba menurun
sehingga sel otot jantung mati. Sel infark yang tidak berfungsi tersebut tidak mempunyai
respon stimulus listrik sehingga arah arus yang menuju daerah infark akan meninggalkan
daerah yang nekrosis tersebut dan pada EKG memberikan gambaran defleksi negatif berupa
gelombang Q patologis dengan syarat durasi gelombang Q lebih dari 0,04 detik dan
dalamnya harus minimal sepertiga tinggi gelombang R pada kompleks QRS yang sama.
Gambar 11. (A) EKG sandapan II normal dengan progresi normal vektor listrik (tanda
panah) dan kompleks QRS dimulai dengan gelombang Q septal
yang kecil. (B) Perubahan EKG sandapan II pada infark lama: arah
arus meninggalkan daerah infark (tanda panah) dan
memperlihatkan gambaran defleksi negatif berupa gelombang Q
patologis pada EKG
4. Konsep Resiprokal
Pada sandapan dengan arah berlawanan dari daerah injuri menunjukkan gambaran
depresi segmen ST dan disebut perubahan resiprokal (mirror image). Perubahan ini
dijumpai pada dinding jantung berlawanan dengan lokasi infark (75% dijumpai pada infark
inferior dan 30% pada infark anterior). Perubahan ini terjadi hanya sebentar diawal infark
dan jika ada berarti dugaan kuat suatu infark akut.
1

5. Lokalisasi Infark Berdasarkan Lokasi Letak Perubahan EKG
Lokasi Lead / Sandapan Perubahan EKG
Anterior V1-V4 ST elevasi, Gelombang Q
Anteroseptal V1-V3 ST elevasi, Gelombang Q
Anterior Ekstensif V1-V6 ST elevasi, Gelombang Q
Posterior V1-V2 ST depresi, Gelombang R tinggi
Lateral I, avL, V5-V6 ST elevasi, Gelombang Q
Inferior II, III, avF ST elevasi, Gelombang Q
Ventrikel kanan V4R-V5R ST elevasi, Gelombang Q




![[2] PEMETAAN SK TIK](https://static.fdokumen.com/doc/165x107/5571fd3a497959916998a8ab/2-pemetaan-sk-tik-55a0c5ed1634f.jpg)
![[2] PEMETAAN SK IPS](https://static.fdokumen.com/doc/165x107/5571fffe49795991699e935b/2-pemetaan-sk-ips-55ab4dc67a170.jpg)
![[2] pemetaan sk pkn](https://static.fdokumen.com/doc/165x107/558630d0d8b42a56578b4f7f/2-pemetaan-sk-pkn.jpg)
![[2] PEMETAAN SK SBK](https://static.fdokumen.com/doc/165x107/5571fe9a49795991699bbd67/2-pemetaan-sk-sbk.jpg)






![[2] pemetaan sk ipa](https://static.fdokumen.com/doc/165x107/558631a7d8b42a32618b4f6d/2-pemetaan-sk-ipa.jpg)



