cr herpes
-
Upload
chairul-fatah -
Category
Documents
-
view
60 -
download
0
Transcript of cr herpes
PRESENTASI KASUS
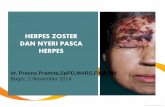
HERPES ZOSTER
Disusun oleh : Zulida Alinda Almega 0318011038 Gita Puspita 1102004096 Affan Nur Rohman 0618011042
Pembimbing : Dr. M. Syafei Hamzah, Sp.KK
SMF ILMU PENYAKIT KULIT DAN KELAMIN RSUD Dr. Hi. ABDUL MOELOEK BANDAR LAMPUNG November 2011
STATUS PASIEN I. IDENTITAS PASIEN Nama Umur Jenis kelamin Alamat Pekerjaan Suku bangsa Agama Status Tanggal anamnesa : Tn. Wiyono : 62 Tahun : Laki - laki : Jl. Imam Bonjol, Gg. Sultan Anom no 63, B. Lampung : Pedagang : Jawa : Islam : Menikah : 21 November 2011
II. AUTOANAMNESIS Keluhan utama : Nyeri pada daerah antara dada dengan perut kanan dan punggung kanan Keluhan tambahan : pegal- pegal dan panas pada daerah antara dada dengan perut kanan dan punggung kanan. Riwayat penyakit sekarang : Pasien datang ke poli kulit dan kelamin RSAM dengan keluhan nyeri pada daerah antara dada dengan perut kanan dan punggung kanan sejak 10 hari yang lalu. Keluhan ini didapat ketika pasien berada di tanah suci. Awalnya 25 hari yang lalu, pasien meminum susu onta yang didapatnya dari pembagian kelompok haji ketika berjalanjalan di peternakan onta. Menurut pasien pemerahan susu onta tersebut terkesan tidak higienis. Keesokan harinya kulit kedua lengan dan tungkai pasien memerah, tidak gatal, tidak panas dan tidak nyeri, keluhan ini semakin parah pada keesokan harinya lagi. Lalu pasien berobat ke dokter dan diberi CTM, keesokan harinya gangguan kulit tersebut hilang. 15 hari kemudian ,pasien mengaku memakan gulai daging onta. 2 hari setelahnya, pasien merasa pegal- pegal lalu nyeri dan disertai rasa panas pada daerah antara dada dan perut kanan dan punggung kanan. Lalu mulai timbul bercak bercak seperti luka. Pasien kembali berobat ke dokter dan dikatakan ini penyakit yang2
disebabkan virus namun dokter tersebut tidak memberikan obat anti virus dikarenakan tidak membawa persediaan obat anti virus. Pasien hanya diberi salep anti nyeri, namun pasien merasa tidak ada perubahan sama sekali dengan menggunakan obat salep tersebut. Lalu pasien menambahkan sendiri obatnya dengan meminum CTM dan Paracetamol. Pasien takut, keluhan nya ini akan parah seperti teman sesama jamaah hajinya yang juga mengalami keluhan seperti ini bahkan hingga parah dan bentol- bentol seperti berair. Pasien menyangkal pernah digaruk ataupun adanya bentol bentol berisi air. Pasien mengakui sempat terserang batuk batuk selama menunaikan ibadah haji. Pasien juga menyangkal pernah demam, flu, diare dan riwayat cacar air sebelumnya. Pasien juga menyangkal ada teman sekamar, sekloter haji dan anggota keluarga lain yang mengalami keluhan seperti ini. Karena semakin parah, akhirnya pasien berinisiatif untuk berobat ke RSAM Bandar Lampung. Riwayat penyakit dahulu : Pasien tidak pernah menderita sakit seperti ini sebelumnya
III.STATUS GENERALIS Keadaan umum Kesadaran Keadaan gizi Vital sign : TD Nadi Respirasi Suhu Thoraks Abdomen KGB : 110/70 mmHg : 82 x/menit : 22 x/menit : afebris : dalam batas normal : dalam batas normal : dalam batas normal, tidak ada pembesaran : Tampak Sakit Sedang : Compos Mentis : Cukup
3
IV. STATUS DERMATOLOGIS Lokasi Inspeksi : Regio thorakal dextra, hipokondrium dextra, dan dorsum dextra : tampak squama-squama diatas kulit yang eriteme, berkelompok, unilateral, dengan batas tidak tegas.
V. LABORATORIUM ( tidak dilakukan)
VI. RESUME Anamnesa : Tn. W, laki-laki, 62 thn, datang ke poli kulit dan kelamin RSAM dengan keluhan keluhan nyeri pada daerah antara dada dengan perut kanan dan punggung kanan sejak 10 hari SMRS. 15 hari sebelumnya , pasien meminum susu onta ,keesokan harinya kulit kedua lengan dan tungkai pasien memerah, tidak gatal, tidak panas dan tidak nyeri, lalu pasien berobat ke dokter dan diberi CTM, keesokan harinya gangguan kulit tersebut hilang .15 hari kemudian , pasien mengaku memakan gulai daging onta. 2 hari setelahnya, pasien merasa pegal- pegal lalu nyeri dan disertai rasa panas pada daerah antara dada dan perut kanan dan punggung kanan. Lalu mulai timbul bercak bercak seperti luka, Pasien kembali berobat ke dokter dan diberi salep anti nyeri, karena tidak ada perubahan sama sekali, pasien meminum CTM dan Paracetamol. Pasien mengaku ada jamaah haji kloter lain yang mengalami keluhan seperti ini. Pasien menyangkal pernah digaruk ataupun adanya bentol bentol berisi air. Pasien mengakui sempat terserang batuk batuk selama menunaikan ibadah haji. Pasien juga menyangkal pernah demam, flu, diare dan adanya riwayat cacar air sebelumnya. Pasien juga menyangkal ada teman sekamar, sekloter haji dan anggota keluarga lain yang mengalami keluhan seperti ini. Karena semakin parah, akhirnya pasien berinisiatif untuk berobat ke RSAM Bandar Lampung.
4
Status dermatologis Lokasi : Regio thorakal dextra, hipokondrium dextra, dan dorsum dextra Inspeksi : tampak squama-squama diatas kulit yang eriteme,
berkelompok, unilateral, dengan batas tidak tegas. VII. DIAGNOSIS BANDING
Herpes Zoster Herpes Simpleks Varicela
VIII. DIAGNOSIS KERJA Herpes Zoster
IX. PENATALAKSANAAN Umum : Menerangkan penyakit bersifat akut Menerangkan hal hal yang dianjurkan dan dilarang dilakukan Cara pengobatan
Khusus Sistemik X. Antiviral Analgetik : Asiklovir 5 x 800 mg tab : Asam Mefenamat 3 x 500 mg tab
Topikal : Bedak yang mengandung menthol
PROGNOSIS Quo ad vitam ad bonam Quo ad functionam ad bonam5
Quo ada sanationam ada bonam
FOLLOW UP Tangg al S 2/12/2010 3/12/2010 4/12/2010 berisi gelembung seluruh air mengecil tubuh di berisi seluruh mengecil
gelembung berisi air gelembung di seluruh tubuh tidak air bertambah, pecah-pecah (+) bibir tubuh (+) di
(+), bibir pecah-
O
KU
:
tampak
pecah (+) sakit KU : tampak sakit KU : tampak sakit sedang Kes: Mentis TD: mmHg RR: 22x/m N: 82x/m sedang Compos Kes: Mentis 110/70 TD: 120/70 mmHg RR: 22x/m N: 80x/m T: 36,8 oC Stat Dermatologis: Compos
sedang Kes: Compos Mentis TD: 110/70 mmHg RR: 22x/m N: 78x/m T: 35,8 C Stat Dermatologis:o
Makula lentikular
eritem (+),
miliar- T: 36,8 oC krusta Stat
Makula eritem kehitaman pada daerah Dermatologis: eritem miliar-lentikular (+), bibir (+), vesikel pada Makula daerah thorakal, fascialis, kehitaman coli, miliar-lentikular (+), krusta kehitaman pada daerah bibir (+), abdomen, krusta bibir vesikel pada daerah pada fascialis, coli, abdomen,
brachii dan antebrachii, pada daerah (+), vesikel serta daerah cruris (+).6
daerah fascialis, coli, thorakal,
thorakal, brachii antebrachii,
abdomen, brachii dan antebrachii, serta daerah cruris (+).
dan serta
daerah cruris (+).A P SJS Dexamethasone jam Gentamicyn 1 amp/ 12 jam Cetirizine 2x1 tab Bedak salisilat 2% Carmed 1 amp/8
SJS Dexamethasone amp/8 jam Gentamicyn 1 amp/ 12 jam Cetirizine 2x1 tab Bedak salisilat 2% Carmed 1
SJS Dexamethasone amp/8 jam Gentamicyn 1 amp/ 12 jam Cetirizine 2x1 tab Bedak salisilat 2% Carmed 1
DISKUSI 1. Apakah diagnosa pada kasus ini sudah tepat? 2. Apakah penatalaksanaan pada kasus ini sudah tepat? Pasien ini didiagnosa dengan Sindrom Stevens-Johnson berdasarkan :a. Dari anamnesa didapatkan keluhan terdapat gelembung berisi air berwarna
kehitaman pada daerah wajah (terutama pada mata dan bibir atas dan bawah), leher, dada, punggung dan kedua ekstremitas sejak disuntik obat oleh dokter. Keluhan ini juga disertai kulit yang mengelupas dan nyeri pada saat menelan.b. Pada pemeriksaan dermatologis pada regio facialis, regio coli, regio brachii,
regio antebrachii, thorak anterior dan posterior, abdomen, regio cruris terdapat makula eritem miliar-lentikular, krusta kehitaman pada daerah bibir, terdapat vesikel.
Penatalaksanaan pada pasien ini sudah tepat, dengan umum : bila disebabkan oleh obat, segera menghentikan obat tersebut, edukasi kepada pasien dan keluarganya bahwa lesi kulit bukan karena dosis obat yang terlalu tinggi atau lamanya pemakaian obat, namun disebabkan karena daya imun pasien.
7
Pasien diberikan obat Dexamethasone 1 amp/8 jam, Gentamicyn 1 amp/ 12 jam, Cetirizine 2x1 tab, Bedak salisilat 2%, dan Carmed.
SINDROM STEVENS-JOHNSONSA. Pengertian Sindrom Stevens-Johnson, biasanya disingkatkan sebagai SJS, adalah reaksi buruk yang sangat gawat terhadap obat. Efek samping obat ini mempengaruhi kulit, terutama selaput mukosa. Juga ada versi efek samping ini yang lebih buruk, yang disebut sebagai nekrolisis epidermis toksik (toxik epidermal necrolysis/TEN). Ada juga versi yang lebih ringan, disebut sebagai eritema multiforme (EM) (Adithan,2006). Sindrom Stevens Johnson merupakan kumpulan gejala (sindrom) yang mengenai kulit, muara rongga tubuh yang mempunyai selaput lendir di orifisium dan mata dengan keadaan umum bervariasi dari ringan sampai berat, kelainan pada kulit berupa eritema, vesikel / bula dapat disertai purpura (Hamzah, 2007). Sindrom Stevens-Johnson pertama diketahui pada 1922 oleh dua dokter, dr. Stevens dan dr. Johnson, pada dua pasien anak laki-laki. Namun dokter tersebut tidak dapat menentukan penyebabnya (Adithan,2006). B. Etiologi
8
Hampir semua kasus SJS dan TEN disebabkan oleh reaksi toksik terhadap obat, terutama antibiotik (mis. obat sulfa dan penisilin), antikejang (mis. fenitoin) dan obat nyeri, termasuk yang dijual tanpa resep (mis. ibuprofen). Terkait HIV, alasan SJS yang paling umum adalah nevirapine (hingga 1,5 persen penggunanya) dan kotrimoksazol (jarang). Reaksi ini dialami segera setelah mulai obat, biasanya dalam 2-3 minggu (Adithan, 2006; Siregar, 2004).
Penyebab yang pasti belum diketahui, ada angapan bahwa sindrom ini merupakan eritema multiforme yang berat dan disebut eritema multifome mayor. Salah satu penyebabnya ialah alergi obat secara sistemik. Obat-obatan yang disangka sebagai penyebabnya antara lain : penisilin dan semisintetiknya, streptomisin, sulfonamida, tetrasiklin, antipiretik/analgetik, (misal : derivate salisil / pirazolon, metamizol, metapiron, dan parasetamol) klorpromasin, karbamasepin, kinin antipirin, tegretol, dan jamu. Selain itu dapat juga disebabkan infeksi (bakteri,virus, jamur, parasit) neoplasma, pasca vaksinasi, radiasi dan makanan (Hamzah, 2007). C. Faktor predisposisi Berdasarkan kasus yang terdaftar dan diobservasi kejadian SJS terjadi 1-3 kasus per satu juta penduduk setiap tahunnya. SSJ juga telah dilaporkan lebih sering terjadi pada ras Kaukasia. Walaupun SJS dapat mempengaruhi orang dari semua umur, tampaknya anak lebih rentan. Tampaknya juga perempuan sedikit lebih rentan daripada laki-laki (Siregar, 2004).
D. Patofisiologi Patogenesis SSJ sampai saat ini belum jelas walaupun sering dihubungkan dengan reaksi hipersensitivitas tipe III (reaksi kompleks imun) yang disebabkan oleh kompleks soluble dari antigen atau metabolitnya dengan antibodi IgM dan IgG dan reaksi hipersensitivitas lambat (delayed-type hypersensitivity reactions, tipe IV) adalah reaksi yang dimediasi oleh limfosit T yang spesifik. Oleh karena proses hipersensitivitas, maka terjadi kerusakan kulit sehingga terjadi (Carroll, 2001) :9
1. Kegagalan fungsi kulit yang menyebabkan kehilangan cairan 2. Stres hormonal diikuti peningkatan resisitensi terhadap insulin, hiperglikemia dan glukosuriat 3. Kegagalan termoregulasi 4. Kegagalan fungsi imun 5. Infeksi Perjalanan penyakit termasuk keluhan utama dan keluhan tambahan yang dapat berupa didahului panas tinggi, dan nyeri kontinyu. Erupsi timbul mendadak, gejala bermula di mukosa mulut berupa lesi bulosa atau erosi, eritema, disusul mukosa mata, genitalia sehingga terbentuk trias (stomatitis, konjunctivitis, dan uretritis). Gejala prodormal tidak spesifik, dapat berlangsung hingga 2 minggu. Keadaan ini dapat menyembuh dalam 3-4 minggu tanpa sisa, beberapa penderita mengalami kerusakan mata permanen. Kelainan pada selaput lendir, mulut dan bibir selalu ditemukan. Dapat meluas ke faring sehingga pada kasus yang berat penderita tak dapat makan dan minum. Pada bibir sering dijumpai krusta hemoragik (Ilyas, 2004).
E. Manifestasi Klinis SJS dan TEN biasanya mulai dengan gejala prodromal berkisar antara 1-14 hari berupa demam, malaise, batuk, korizal, sakit menelan, nyeri dada, muntah, pegal otot dan atralgia yang sangat bervariasi dalam derajat berat dan kombinasi gejala tersebut. Kemudian pasien mengalami ruam datar berwarna merah pada muka dan batang tubuh, sering kali kemudian meluas ke seluruh tubuh dengan pola yang tidak rata. Daerah ruam membesar dan meluas, sering membentuk lepuh pada tengahnya. Kulit lepuh sangat longgar, dan mudah dilepas bila digosok. Pada TEN, bagian kulit yang luas mengelupas, sering hanya dengan sentuhan halus. Pada banyak orang, 30 persen atau lebih permukaan tubuh hilang. Daerah kulit yang10
terpengaruh sangat nyeri dan pasien merasa sangat sakit dengan panas-dingin dan demam. Pada beberapa orang, kuku dan rambut rontok (Adithan, 2006). SJS dan TEN biasanya mulai dengan gejala prodromal berkisar antara 1-14 hari berupa demam, malaise, batuk, korizal, sakit menelan, nyeri dada, muntah, pegal otot dan atralgia yang sangat bervariasi dalam derajat berat dan kombinasi gejala tersebut. Kemudian pasien mengalami ruam datar berwarna merah pada muka dan batang tubuh, sering kali kemudian meluas ke seluruh tubuh dengan pola yang tidak rata. Daerah ruam membesar dan meluas, sering membentuk lepuh pada tengahnya. Kulit lepuh sangat longgar, dan mudah dilepas bila digosok. Pada TEN, bagian kulit yang luas mengelupas, sering hanya dengan sentuhan halus. Pada banyak orang, 30 persen atau lebih permukaan tubuh hilang. Daerah kulit yang terpengaruh sangat nyeri dan pasien merasa sangat sakit dengan panas-dingin dan demam. Pada beberapa orang, kuku dan rambut rontok (Adithan, 2006).
Sindrom ini jarang dijumpai pada usia kurang dari 3 tahun. Keadaan umumnya bervariasi dari ringan sampai berat. Pada yang berat kesadarannya menurun, penderita dapat berespons sampai koma. Mulainya dari penyakit akut dapat disertai gejala prodromal berupa demam tinggi, malaise, nyeri kepala, batuk, pilek,dan nyeri tenggorokan. Pada sindrom ini terlihat adanya trias kelainan berupa : Kelainan kulit, Kelainan selaput lendir di orifisium, Kelainan mata 1.kelainan kulit Kelainan kulit terdiri atas eritema, papul, vesikel, dan bula. Vesikel dan bula kemudian memecah sehingga terjadi erosi yang luas. Dapat juga disertai purpura. 2. Kelainan Selaput lender di orifisium Kelainan di selaput lendir yang sering ialah pada mukosa mulut, kemudian genital, sedangkan dilubang hidung dan anus jarang ditemukan.
11
Kelainan berupa vesikal dan bula yang cepat memecah hingga menjadi erosi dan ekskoriasi serta krusta kehitaman. Juga dapat terbentuk pescudo membran. Di bibir yang sering tampak adalah krusta berwarna hitam yang tebal. Kelainan di mukosa dapat juga terdapat di faring, traktus respiratorius bagian atas dan esophagus. Stomatitis ini dapat menyeababkan penderita sukar/tidak dapat menelan. Adanya pseudo membran di faring dapat menimbulkan keluhan sukar bernafas. 3. Kelainan Mata Kelainan mata yang sering ialah konjungtivitis, perdarahan, simblefarop, ulkus kornea, iritis dan iridosiklitis. F. Diagnosa Diagnosa ditujukan terhadap manifestasi yang sesuai dengan trias kelainan kulit, mukosa, mata, serta hubungannya dengan faktor penyebab yang secara klinis terdapat lesi berbentuk target, iris atau mata sapi, kelainan pada mukosa, demam. Selain itu didukung pemeriksaan laboratorium antara lain pemeriksaan darah tepi, pemeriksaan imunologik, biakan kuman serta uji resistensi dari darah dan tempat lesi, serta pemeriksaan histopatologik biopsi kulit. Anemia dapat dijumpai pada kasus berat dengan perdarahan, leukosit biasanya normal atau sedikit meninggi, terdapat peningkatan eosinofil. Kadar IgG dan IgM dapat meninggi, C3 dan C4 normal atau sedikit menurun dan dapat dideteksi adanya kompleks imun beredar. Biopsi kulit direncanakan bila lesi klasik tak ada. Imunoflurosesensi direk bisa membantu diagnosa kasus-kasus atipik (Siregar, 2004; Adithan, 2006) G. Diagnosa Banding Ada 2 penyakit yang sangat mirip dengan sindroma Steven Johnson : 1.Toxic Epidermolysis Necroticans. Sindroma steven johnson sangat dekat dengan TEN. SJS dengan bula lebih dari 30% disebut TEN. Dan juga apabila terdapat epidermolisis. Selain itu pada TEN, keadaan umumnya lebih buruk daripada SJS. 2.Staphylococcal Scalded Skin Syndrome (Ritter disease). Pada penyakit ini lesi kulit ditandai dengan krusta yang mengelupas pada kulit. Biasanya mukosa terkena (Siregar, 2004).12
H. Pemeriksaan Penunjang Laboratorium : Biasanya dijumpai leukositosis atau eosinofilia. Bila disangka penyebabnya infeksi dapat dilakukan kultur darah. Histopatologi : Kelainan berupa infiltrat sel mononuklear, oedema dan ekstravasasi sel darah merah, degenerasi lapisan basalis. Nekrosis sel epidermal dan spongiosis dan edema intrasel di epidermis. Imunologi : Dijumpai deposis IgM dan C3 di pembuluh darah dermal superficial serta terdapat komplek imun yang mengandung IgG, IgM, IgA.
I. Kompikasi Sindrom Steven Johnson sering menimbulkan komplikasi, antara lain sebagai berikut: Oftalmologi ulserasi kornea, uveitis anterior, panophthalmitis, kebutaan Gastroenterologi - Esophageal strictures Genitourinaria nekrosis tubular ginjal, gagal ginjal, penile scarring, stenosis vagina Pulmonari pneumonia Kutaneus timbulnya jaringan parut dan kerusakan kulit permanen, infeksi kulit sekunder Infeksi sitemik, sepsis Kehilangan cairan tubuh, shock (Mansjoer, 2002).
Komplikasi awal yang mengenai mata dapat timbul dalam hitungan jam sampai hari, dengan ditandai timbulnya konjungtivitis yang bersamaan pada kedua mata. Akibat adanya perlukaan di konjungtiva dapat menyebabkan pseudomembran atau konjungtivitis membranosa, yang dapat mengakibatkan sikatrik konjungtivitis. Pada komplilasi yang lebih lanjut dapat menimbulkan perlukaan pada palpebra yang mendorong terjadinya ektropion, entropion, trikriasis dan lagoftalmus. Penyembuhan konjungtiva meninggalkan perlukaan
13
yang dapat berakibat simblefaron dan ankyloblefaron. Defisiensi air mata sering menyebabkan masalah dan hal tersebut sebagai tanda menuju ke fase komplikasi yang terakhir. Yang mana komplikasi tersebut beralih dari komplikasi pada konjungtiva ke komplikasi pada kornea dengan kelainan pada permukaan bola mata. Fase terakhir pada komplikasi kornea meningkat dari hanya berupa pemaparan kornea sampai terjadinya keratitis epitelial pungtata, defek epitelial yang rekuren, hingga timbulnya pembuluh darah baru (neovaskularisasi pada kornea) yang dapat berujung pada kebutaan. Akhirnya bila daya tahan tubuh penderita menurun ditambah dengan adanya kelainan akibat komplikasi- komplikasi di atas akan menimbulkan komplikasi yang lebih serius seperti peradangan pada kornea dan sklera. Peradangan atau infeksi yang tak terkontrol akan mengakibatkan terjadinya perforasi kornea, endoftalmitis dan panoftalmitis yang pada akhirnya harus dilakukan eviserasi dan enukleasi bola mata (Viswanadh, 2002) J. Penatalaksanaan Pertama, dan paling penting, kita harus segera berhenti memakai obat yang dicurigai penyebab reaksi. Dengan tindakan ini, kita dapat mencegah keburukan. Orang dengan SJS/TEN biasanya dirawat inap. Bila mungkin, pasien TEN dirawat dalam unit rawat luka bakar, dan kewaspadaan dilakukan secara ketat untuk menghindari infeksi. Pasien SJS biasanya dirawat di ICU. Perawatan membutuhkan pendekatan tim, yang melibatkan spesialis luka bakar, penyakit dalam, mata, dan kulit. Cairan elektrolit dan makanan cairan dengan kalori tinggi harus diberi melalui infus untuk mendorong kepulihan. Antibiotik diberikan bila dibutuhkan untuk mencegah infeksi sekunder seperti sepsis. Obat nyeri, misalnya morfin, juga diberikan agar pasien merasa lebih nyaman (Adithan, 2006; Siregar, 2004). Ada keraguan mengenai penggunaan kortikosteroid untuk mengobati SJS/TEN. Beberapa dokter berpendapat bahwa kortikosteroid dosis tinggi dalam beberapa hari pertama memberi manfaat; yang lain beranggap bahwa obat ini sebaiknya tidak dipakai. Obat ini menekankan sistem kekebalan tubuh, yang meningkatkan risiko infeksi gawat, apa lagi pada Odha dengan sistem kekebalan yang sudah lemah. Pada umumnya penderita SJS datang dengan keadaan umum berat sehingga terapi14
yang diberikan biasanya adalah : Terapi cairan dan elektrolit, serta kalori dan protein secara parenteral. Antibiotik spektrum luas, selanjutnya berdasarkan hasil biakan dan uji resistensi kuman dari sediaan lesi kulit dan darah. Kotikosteroid parenteral: deksamentason dosis awal 1mg/kg BB bolus, kemudian selama 3 hari 0,2-0,5 mg/kg BB tiap 6 jam. Penggunaan steroid sistemik masih kontroversi, ada yang mengganggap bahwa penggunaan steroid sistemik pada anak bisa menyebabkan penyembuhan yang lambat dan efek samping yang signifikan, namun ada juga yang menganggap steroid menguntungkan dan menyelamatkan nyawa. Antihistamin bila perlu. Terutama bila ada rasa gatal. Feniramin hidrogen maleat (Avil) dapat diberikan dengan dosis untuk usia 1-3 tahun 7,5 mg/dosis, untuk usia 3- 12 tahun 15 mg/dosis, diberikan 3 kali/hari. Sedangkan untuksetirizin dapat diberikan dosis untuk usia anak 2-5 tahun : 2.5 mg/dosis,1 kali/hari; > 6 tahun : 5-10 mg/dosis, 1 kali/hari. Perawatan kulit dan mata serta pemberian antibiotik topikal.
Bula di kulit dirawat dengan kompres basah larutan Burowi. Tidak diperbolehkan menggunakan steroid topikal pada lesi kulit Lesi mulut diberi kenalog in orabase. Terapi infeksi sekunder dengan antibiotika yang jarang menimbulkan alergi, berspektrum luas, bersifat bakterisidal dan tidak bersifat nefrotoksik, misalnya klindamisin intravena 8-16 mg/kg/hari intravena, diberikan 2 kali/hari.
Intravena Imunoglobulin (IVIG). Dosis awal dengan 0,5 mg/kg BB pada hari 1, 2, 3, 4, dan 6 masuk rumah sakit. Pemberian IVIG akan menghambat reseptor FAS dalam proses kematian keratinosit yang dimediasi FAS (Adithan, 2006; Siregar, 2004).
Sedangkan terapi sindrom Steven Johnson pada mata dapat diberikan dengan : o Pemberian obat tetes mata baik antibiotik maupun yang bersifat garam fisiologis setiap 2 jam, untuk mencegah timbulnya infeksi sekunder dan terjadinya kekeringan pada bola mata.15
o
Pemberian obat salep dapat diberikan pada malam hari untuk mencegah terjadinya perlekatan konjungtiva (Sharma, 2006)
K. Prognosis SJS dan TEN adalah reaksi yang gawat. Bila tidak diobati dengan baik, reaksi ini dapat menyebabkan kematian, umumnya sampai 35 persen orang yang mengalami TEN dan 5-15 persen orang dengan SJS, walaupun angka ini dapat dikurangi dengan pengobatan yang baik sebelum gejala menjadi terlalu gawat. Reaksi ini juga dapat menyebabkan kebutaan total, kerusakan pada paru, dan beberapa masalah lain yang tidak dapat disembuhkan. Pada kasus yang tidak berat, prognosisnya baik, dan penyembuhan terjadi dalam waktu 2-3 minggu. Kematian berkisar antara 5-15% pada kasus berat dengan berbagai komplikasi atau pengobatan terlambat dan tidak memadai. Prognosis lebih berat bila terjadi purpura yang lebih luas. Kematian biasanya disebabkan oleh gangguan keseimbangan cairan dan elektrolit, bronkopneumonia, serta sepsis (Adithan, 2006; Siregar, 2004).
16
DAFTAR PUSTAKA
Adithan C. Stevens-Johnson Syndrome. In: Drug Alert. Volume 2. Issue 1. Departement of Pharmacology. JIPMER. India. 2006. Access on: June 3, 2007. Available at: www.jipmer.edu Carroll MC, Yueng-Yue KA, Esterly NB. Drug-induced hypersensitivity syndrome in pediatric patients. Pediatrics 2001; 108 : 485-92. Hamzah M dan Djuanda A. SINDROM STEVENS-JOHNSON. In: Ilmu Penyakit Kulit dan Kelamin. 2nd edition. Bagian Ilmu Penyakit Kulit dan Kelamin Fakultas Kedokteran Universitas Indonesia. Balai Penerbit Fakultas Kedokteran Universitas Indonesia. Jakarta. 2007 Ilyas, S. Sindrom Steven Johnson. In Ilmu Penyakit Mata. 3rd edition. Fakultas Kedokteran Universitas Indonesia. Jakarta. 2004. Hal 135-136. Mansjoer A, Suprohaita, Wardhani WI, Setiowulan W. Erupsi Alergi Obat. In: Kapita Selekta Kedokteran. Volume 2. 3rd edition. Fakultas Kedokteran Universitas Indonesia. Media Aesculapius. Jakarta. 2002. p:133-139 Sharma, V.K. : Proposed IADVL Consensus Guidelines 2006: Management of Stevens- Johnson Syndrome ( SJS) and Toxic Epidermal Necrolysis ( TEN). IADVL.2006 Siregar, R.S. Sindrom Stevens Johnson. In : Saripati Penyakit Kulit. 2nd edition. EGC. Jakarta. 2004. hal 141-142. Viswanadh, B. : Ophthalmic complications and management of Steven Johnson syndrome at a tertiary eye vare centre in South India. L V Prasad Eye Institute. 2002. Access on : June 22, 2008. Available at :www.indianjo urnalofop hthalmology.com Wijana, N. Konjungtiva. In Ilmu Penyakit Mata.1993. hal 40-41.17