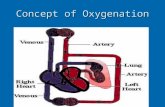
COPD
-
Upload
bryan-mahendra -
Category
Documents
-
view
217 -
download
1
description
Transcript of COPD

Sign and Symptom- Batuk dengan/tanpa dahak- Sesak dengan/tanpa mengi- Dyspnea on effort
Pemeriksaan KlinisAnamnesis- Riwayat medis
o Riwayat paapran terhadap faktor resiko seperti: asap tembakau, asap bahan bakar, debu, dan bahan kimia
o Riwayat COPD keluargaPemeriksaan fisik- Inspeksi
o Central cyanosis hypoxemia pada membrane mukosa (blue bloater) karena CO2 tidak dapat dikeluarkan, maka kadar CO2 meningkat, kadar O2 menurun, menyebabkan pH darah menurun dan menyebabkan terjadi-nya asidosis metabolic (pink puffer)
o Intercostal Space (ICS) melebaro Barrel chest shapeo Tachypnea dengan RR >20x/menito Pursed lip breathingo Pengunaan otot bantu pernafasano Edema tungkai
- Palpasio Emfisema = fremitus lemah, sela iga melebar
- Perkusio Emfisema = hipersonor, letak diaphragm rendah
- Auskultasio Suara nafas vesikuler melemaho Terdapat ronki/wheezing pada waktu bernafaso Ekspirasi memanjango Bunyi jantung terdengar jauho Inspiratory crackles
Gambaran Klinis
Emfisema (Tipe A) Pink Puffer Bronkitis kronis (Tipe B) Blue Bloater- Peignkatan dyspnea- Sedikit/tidak ada batuk- Marked chest over-expansion (barrel)- Tidak ada sianosis- Normal JVP- Tidak ada peripheral edema- Arterial pO2 menurun sedikit- Arterial pCO2 normal
- Penignkatan dyspnea- Sering batuk dengan sputum- Peningkatan volume dada- Sering cyanosis- Peningkatan JVP- Peripheral edema ada- Arterial pO2 sangat rendah- Arterial pCO2 meningkat
Lab finding- Polycythemia/erithrocytosis = Hct (♀ >47%; ♂ >52%), Hb (♀ >16%, ♂ >18%)- Defisiensi α1-antitrypsin = ditandai dengan serum α1-antitrypsin yang rendah (<15-20% dari nilai
normal)Pemeriksaan Radiologis
- Emphysema signo Over-infaltiono Vascular changes

o Bullae- Pemeriksaan foto thorax pada emphysema
o Diagphragm rendah & lebih mendataro Peningkatan radiolusensi (hitam) paruo Angulus costophrenicus tumpulo Bleb dan formasi bullae (struktur air-filled dengan diameter >1 cm, dinding tipis, dapat muncul
pada sub-pleural ataupun intra-parenchymal)o Bayangan jantung ramping (“tear drop appearance”)o Sela iga melebar, costa lebih mendatar
Spirometri Test- Meruapakan gold standard untuk diagnosis dan penentuan COPD- Spirometry digunakaan untuk mengukur FEV1 dan FVC- Pasien dengan COPD menunjukan penurunan ration FEV1/FVC- Derajat abnormalitas spirometry menunjukan keparahan COPD- Adanya keterbatasan airflow ditentukan dengan post-bronchodilator, FEV1/FVC ration <0.70- Klasifikasi Spirometri COPD dengan post bronchodilator FEV1:
Management COPDFarmakologi untuk COPD
1. Ipratropium bromidea. Merupakan antagonis muskarinik yang menghambat efek asetilkolin pada reseptor2 muskarinik
secara kompetitif:i. Mem-blokade kontraksi otot polos saluran nafas dan mem-blokade peningkatan sekresi
mucus yang terjadi sebaga respon terhadap aktifitas vagusb. Merupakan bronkodilator efektifc. Diberikan dalam dosis besar melalui jalur inhalasi karena di absorbsi dengan baik ke dalam
sirkulasi dan cepat masuk ke SSPd. Agen anti-muskarinik juga bermanfaat pada pasien yang dapat menggunakan agen agonis ß
inhalasie. Adverse effect: konstipasi, mulut kering, tachycardia, palpitation, hipersensitiff. Farmakokinetik: sedikit masuk sirkulasi sistemik, sulit diabsorbsi di GIT, eliminasi melalui urin
dan feses2. Salbutamol (Ventolin) [Short Acting ß2 Agnosis – SABA]
a. Efek utama sebagai ß2-agonis = bronkodilatasib. Efek samping: tremor otot, palpitasi, takikardi, nervous tension, sakit kepala, vasodilatasi perifer
dan kadang keram ototc. Inhalasi memiliki efek samping lebih sedikit dibanding pemakaian sistemikd. Pengunaan inhalasi secara regiler dapat menyebabakan peningkatan terhadap responsiveness
dari saluran nafas sehingga mengurangi perlindungan terhadap broncoconstriction yang disebabkan oleh stimulus seperti bradykinin, methacholine atau allergen
e. Pengunaan salbutamol bersama kortikosteroid diuretic atau xanthine dapat meningkatkan resiko terkena hipokalemia
3. Methylprednisolonea. Farmakokinetik: didistribusikan secara cepat setelah dosis oral dengan half-life 3,5 jam/lebih.
Half-life pada jaringan berkurang 18-36 jam. Metilprednisolon dapat melewati placenta.b. Pengunaan dan administrasi
i. Metilprednisolon adalah kortikosteroid dengan aktiviatas utama glucocorticoidii. Ketika deberikan secara oral, biasanya memiliki dossis awal 4-48mg/hari; tapi dosis awal
lebih tinggi (100mg/hari atau lebih) mungkin digunakan pada acute severe disease.iii. Untuk pengunaan para-enteral pada terapi intesif atau emergency, metilprednisolon,
sodium succinate bisa dberikan melalui injeksi IM/IV/infus IV

c. Efek samping: Injeksi IV cepat dalam dosis besar dapat menyebabkan kolaps kardiovaskular; dan ada retensi air & sodium
4. N-acetylcysteina. Pengunaan dan administrasi
- Acetylcystein adalah mukolitik yg mengurangi viskosistas dari sekresi dengan cara memecah ikatan disulfide pada mukoprotein. Kerjanya paling baik pada pH 7-9. Dapat diberikan secara oral sebgai granul atau tablet effervescent yg larut air, biasanya dosis 600mg/hari sebagai dosis tunggal atau dapat dibagi menjadi 3 dosis.
b. Indikasi- Aspergillosis- Cystic fibrosis- Diffuse parenchymal disease- Respiratory disorder = digunakan sbg mukolitik pada penyakit respirasi yg berhubungan dengan batuk
produktif & juga untuk mengurangi eksaserbasi COPD- Myocardial infarctino- Toksisitas paracetamol
c. Efek samping- Reaksi hipersensitivitas termasuk bronchospasms, angioedema, rash, dan pruritus- Lainya: nausea & muntah, demam, syncope arthralgia, blurred vision, gangguan fungsi liver, asidosis.
Terapi lain- Antibiotik, jika ada: (disesuaikan dengan kuman infeksi)
o ↑ jumlah sputum & sputum berubah menjadi purulento ↑ sesak
- Kortikosteroido Tidak selalu diberikan, tergantung derajat berat eksaserbasi. Contoh: prednisone 30mg/hari
(selama 1-2 minggu)- Terapi O2 adekuat
o Untuk memperbaiki hipoksemi. Tekanan pO2 >60mmHg dengan mengunakan sungkup yg kadarnya sudah ditentukan (24%, 28%, 32%)
Komplikasi- Infeksi berulang/eksaserbasi- Pneumothorax- Cor pulmonale- Gagal nafas- Giant bullae
Prognosis- Pada eksaserbasi akut prognosis baik bila diterapi.- Pasien dengan bronchitis + emfisema lanjut + FEV yg berkurang dari 1 liter = survival rate 5-10 tahun
40%.
COPD dengan AKUT EKSASERBASI Definisi: adalah timbulnya pemburukan gejala penyakit COPD dibanding kondisi sebelum-nya. Bisa
disebabkan oleh infeksi/faktor lain seperti polusi udara. Tipe, bisa:
Primer = infeksi trakeobronkial dan polusi udara Sekunder = pneumonia, pneumothorax, emboli paru, gagal jantung.
Management Home: untuk eksaserbasi ringan diberi broncodilator Hospital: untuk mengatasi eksaserbasi (mencegah gagal nafas/kematian)

a. Menilai symptom, gas darah dan chest radiographyb. Terapi O2 dan jumlah gas arterial darahc. Pemberian bronchodilator:
i. ↑ dosis/frekuensi dari short-acting bronchodilatorii. Kombinasi SABA dan anti-cholinergics
iii. Megunanakan spacers/nebulizersd. Penamabahan oral /IV corticosteroidse. Pemberian antibiotic (Oral/IV) ketika ada tanda2 infeksi bakterif. Non-invasice mechanical ventilasig. Dilakukan monitor (All times)
iv. Monitor fluid balance & nutritionv. Indentifikasi dan monitoring kondisi lain yang berkaitan (eg, heart failure, aritmia) [GOLD
2014, hal 39]