blok respirasi
-
Upload
mariamargaretha -
Category
Documents
-
view
245 -
download
5
description
Transcript of blok respirasi
Tuberkulosis Paru Dalam Pengobatan
A2
Fakultas Kedokteran Universitas Kristen Krida Wacana
Jl. Arjuna Utara No. 6 Jakarta 11510
Telephone: (021) 5694-2061 (hunting)
A. Pendahuluan
Tuberkulosis (TB) adalah salah satu penyakit tertua yang mengenai manusia
dan merupakan salah satu penyebab utama kematian di dunia secara luas. Penyakit ini
disebabkan olek Mycobacterium tuberculosis kompleks dan biasanya mengenai paru,
meskipun pada sepertiga kasus terdapat keterlibatan dengan organ-organ lain. Jika TB
ditatalaksana dengan baik, terutama TB yang masih rentan dengan pengobatan, dapat
menghasilkan hasil yang baik. Jika tidak diterapi, perjalanan penyakit dapat menjadi
fatal dalam 5 tahun pada 50-65% kasus. Transmisi utama biasanya melalui droplet
yang dikeluarkan oleh pasien dengan TB pulmoner yang infeksius.1
Skenario yang didapat adalah sebagai berikut: “Tn. A, usia 35 tahun datang
untuk mengetahui kondisi penyakit TB parunya. Pasien mempunyai riwayat
pengobatan TB 2x. pertama kali berobat pasien hanya minum obat selama sekitar 1
bulan kemudian tidak melanjutkan pengobatannya lagi. Saat ini pasien menjalani
pengobatan TB yang ke-2 kalinya, pasien mengaku mendapatkan obat suntik kali ini,
dan sudah berjalan selama 6 bulan.” Berdasarkan skenario tersebut, maka akan
dibahas mulai dari anatomi dan fisiologi paru secara singkat, dan kemudian akan
dilanjutkan mengenai TB mulai dari etiologi hingga pengobatannya, terutama
pengobatan TB yang resisten terhadap obat-obatan.
B. Isi
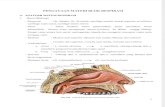
Anatomi Paru (Pulmo)
Masing-masing paru memiliki apex pulmonis yang tumpul, menonjol ke atas
ke dalam leher di atas clavicula; basis pulmonis yang konkaf tempat terdapat
diafragma; facies costalis yang konveks yang disebabkan oleh dinding thorax yang
konkaf; facies mediastinalis yang konkaf yang merupakan cetakan pericardium dan
strukutr mediastinum lainnya. Di tengah facies mediastinalis terdapat hilum pulmonis,
1
yaitu sebuah cekungan tempat bronchus, pembuluh darah, dan saraf yang membentuk
radix pulmonis masuk dan keluar paru.2
Pulmo dexter sedikit lebih besar dari pulmo sinister dan dibagi oleh fissura
oblique dan fissura horizontalis pulmonis dextri menjadi tiga lobus: lobus superior,
lobus medius, dan lobus inferior.Pulmo sinister juga dibagi oleh fissura oblique
dengan cara yang sama menjadi dua lobus, lobus superior dan lobus inferior. Pada
pulmo sinister tidak ada fissura horizontalis.2
Pada paru dikenal istilah segmenta bronchopulmonalia, merupakan unit paru
secara anatomi, fungsi, dan pembedahan. Setiap bronchus lobaris (sekunder) yang
berjalan ke lobus paru mempercabangkan bronchi segmentales (tertier). Setiap
bronchus segmentalis masuk ke unit paru yang secara struktur dan fungsi adalah
independen dan disebut segmenta bronchopulmonalia. Segmenta bronchopulmonalia
utama adalah sebagai berikut:2
1. Pulmo dexter:
a. Lobus superior:Segmentum apicale, segmentum posterius, segmentum
anterius.
b. Lobus medius:Segmentum laterale, segmentum mediale.
c. Lobus inferior:Segmentum superius, segmentum basale mediale,
segmentum basale ,segmentum basale laterale, segmentum basale
posterius.
2. Pulmo sinister:
a. Lobus superior:Segmentum apicoposterius, segmentum anterius,
segmentum lingulare superius, segmentum lingulare inferius,
segmentum superius.
b. Lobus inferior: Segmentum basale mediale, segmentum basale
anterius, segmentum basale laterale, segmentum basale posterius,
basal, segmentum postero-basal.
Bronchi, jaringan ikat paru, dan pleura visceralis menerima darah dari arteriae
bronchiales yang merupakan cabang aorta descendens. Venae bronchiales
mengalirkan darahnya ke vena azygos dan vena hemiazygos. Alveoli menerima darah
terdeoksigenasi dari cabang-cabang terminal arteriae pulmonales. Darah yang
teroksigenasi meninggalkan kapiler-kapiler alveoli masuk ke cabang-cabang venae
pulmonales.2
2
Pada radix setiap paru terdapat plexus pulmonalis yang terdiri atas serabut
eferen dan aferen saraf otonom. Plexus dibentuk dari cabang-cabang truncus
symphaticus dan menerima serabut-serabut parasimpatis dari n. vagus. Serabut-
serabut eferen simpatis menyebabkan branchodilatasi dan vasokonstriksi. Serabut-
serabut eferen parasimpatis menyebabkan bronchokonstriksi, vasodilatasi, dan
peningkatan sekresi kelenjar.2
Mekanika Pernapasan
Udara cenderung mengalir dari daerah dengan tekanan tinggi ke daerah
dengan tekanan rendah, yaitu menuruni gradien tekanan. Udara mengalir masuk dan
keluar paru selama tindakan bernapas karena berpindah mengikuti gradien tekanan
antara alveolus dan atmosfer yang berbalik arah secara bergantian dan ditimbulkan
oleh aktivitas siklik otot pernapasan. Terdapat tiga tekanan yang berperan penting
dalam ventilasi:3
1. Tekanan atmosfer (barometrik), adalah tekanan yang ditimbulkan oleh berat
udara di atmosfer pada benda di permukaan bumi. Pada ketinggian permukaan
laut tekanan ini sama dengan 760 mmHg. Tekanan atmosfer berkurang seiring
dengan penambahan ketinggian di atas permukaan laut karena lapisan-lapisan
udara di atas permukaan bumi juga semakin menipis.
2. Tekanan intra-alveolus, yang juga dikenal sebagai tekanan intraparu, adalah
tekanan di dalam alveolus. Karena alveolus berhubungan dengan atmosfer
melalui saluran napas penghantar, udara cepat mengalir menuruni gradien
tekanannya setiap tekanan intra-alveolus berbeda dari tekanan atmosfer; udara
terus-menerus mengalir sampai kedua tekanan seimbang.
3. Tekanan intrapleura, adalah tekanan di dalam kantong pleura. Tekanan ini,
yang juga dikenal sebagai tekanan intrathoraks, adalah tekanan yang
ditimbulkan di luar paru di dalam rongga thoraks. Tekanan intrapleura
biasanya lebih rendah daripada tekanan atmosfer, rerata 756 mmHg saat
istirahat. Tekanan intrapleura tidak menyeimbangkan diri dengan tekanan
atmosfer atau intra-alveolus karena tidak ada komunikasi langsung antara
rongga pleura dan atmosfer atau paru. Karena kantung pleura adalah suatu
kantung tertutup tanpa lubang, maka udara tidak dapat masuk atau keluar
meskipun mungkin terdapat gradien tekanan antara kantung pleura dan daerah
sekitar.
3
Rongga thoraks lebih besar dari pada paru yang tidak teregang karena dinding
thoraks tumbuh lebih cepat dari pada paru sewaktu perkembangannya. Namum, dua
gaya: daya kohesif (rekat) cairan intrapleura dan gradien tekanan transmural
menahan dinding thoraks dan paru saling berdekatan, meregangkan paru untuk
mengisi rongga thorak yang lebih besar.3
Daya kohesif caitan intrapleura: molekul-molekul air di dalam cairan
intrapleura menahan tarikan yang memisahkan mereka karena molekul-molekul ini
bersifat polar dan saling tarik. Daya rekat yang terbentuk di cairan intrapleura
cenderung menahan dua permukaan pleura menyatu, karena itu cairan intrapleura
dapat dianggap sebagai “lem” antara bagian dalam dinding thoraks dan paru.
Gradien tekanan transmural: tekanan intra-alveolus, yang menyeimbangkan
diri dengan tekanan atmosfer pada 760 mmHg, lebih besar dari pada tekanan
intrapleura yang hanya 756 mmHg, sehingga tekanan yang menekan ke luar dinding
paru jauh lebih besar dari pada tekanan yang mendorong ke dalam. Perbedaan netto
tekanan ke arah luar ini, gradien tekanan transmural, mendorong paru ke luar,
meregangkan, atau menyebabkan distensi paru (trans artinya melintasi, mural artinya
dinding). Karena gradien tekanan ini, maka paru selalu dipaksa mengembang untuk
mengisi rongga thoraks. Terdapat gradien tekanan transmural serupa di kedua sisi
dinding thoraks. Tekanan atmosfer yang mendorong ke arah dalam pada dinding
thoraks jauh lebih besar dari pada tekanan intrapleura yang mendorong ke luar
dinding yang sama sehingga dinding dada cenderung “terperas” atau mengalami
kompresi dibandingkan dengan jika dalam keadaan tidak dibatasi.3
Karena baik dinding thoraks maupun paru tidak berada dalam posisi alaminya
ketika keduanya saling menempel, maka keduanya secara terus-menerus berupaya
untuk kembali ke dimensi-dimensi inheren mereka. Paru yang teregang memiliki
kecenderungan tertarik ke dalam menjauhi dinding thoraks sedangkan dinding thoraks
yang tertekan cenderung bergerak ke luar menjauhi paru. Namun, gradien tekanan
transmural dan daya rekat cairan intrapleura mencegah kedua struktur ini saling
menjauh kecuali untuk jarak yang sangat kecil. Meskipun demikian, pengembangan
ringan rongga pleura yang terjadi sudah cukup untuk menurunkan tekanan intrapleura
ke tingkat subatmosfer sebesar 756 mmHg. Penurunan tekanan ini terjadi karena
rongga pleura terisi oleh cairan, yang tidak dapat mengembang untuk mengisi volume
yang sedikit bertambah. Karena itu, terbentuk ruang vakum di ruang yang sangat kecil
di rongga pleura yang sedikit mengembang yang tidak ditempati oleh cairan
4
intrapleura, menyebabkan penurunan kecil tekanan intrapleura di bawah tekanan
atmosfer.3
Anamnesis
Anamnesis adalah tindakan untuk mengambil informasi sebanyak-
banyaknya dari pasien untuk mendapatkan diagnosis pasien tersebut. Pada kasus ini,
pasien sudah mengatakan bahwa pasien menderita TB. Namun sekarang pasien
tersebut menceritakan riwayat pengobatan pasien tersebut. Pasien tersebut pernah
menjalani pengobatan dan sempat menghentikannya, dan sekarang sedang dalam
pengobatan yang kedua kalinya. Resiko yang diperkirakan adalah apakah bakteri TB
dalam tubuh pasien menjadi resisten atau tidak terhadap obat (drug-resistant M.
tuberculosis). Pasien dengan TB resisten obat perlu ditangani lebih lanjut dengan
penanganan yang jauh lebih serius. Anamnesis yang perlu ditanyakan pada pasien
seperti ini adalah menanyakan riwayat berapa lama pengobatan pada saat pertama kali
diberi obat, apa saja jenis obat yang diberikan pada saat pertama kali diberi obat.
Selanjutnya menanykan riwayat pengobatan yang sekarang sedang dijalani oleh
pasien, obat apa saja yang diberikan, dalam bentuk sediaan seperti apa, serta sudah
berapa lama, teratur atau tidak. Selanjutnya menanyakan apakah ada gejala-gejala
yang masih timbul yang berhubungan dengan penyakit TBnya selama dilakukan
pengobatan yang kedua kali ini, yaitu apakah terdapat lelah berlebihan, penurunan
berat badan, demam, berkeringat malam hari, batuk yang produktif. Tanyakan
bagaimana batuk pasien tersebut, apakah mengandung darah, bagaimana sputum yang
keluar, dan sebagainya. Jika gejala-gejala tersebut tetap timbul, diperkirakan bakteri
TB di dalam tubuh pasien sudah resisten terhadap pengobatan yang diberikan.4
Pemeriksaan Fisik
Pemeriksaan fisik pertama yang harus dilakukan adalah memeriksa tanda-
tanda vital. Tanda-tanda vital merupakan enam parameter tubuh: tekanan darah,
denyut nadi, pernapasan, suhu tubuh, tinggi dan berat badan. Parameter-parameter ini
menilai fungsi fisiologis sebagai dasar untuk menentukan tindakan selanjutnya.
Sebagian kesalahan paling serius yang terjadi disebabkan oleh kegagalan
menginterpretasikan atau bereaksi terhadap perubahan tanda-tanda vital. Pada kasus
TB yang sedang dalam pengobatan ini tidak ada penemuan yang cukup spesifik,
mungkin ada sedikit demam jika pengobatan tidak berhasil.5
5
Selanjutnya dilakukan 4 pemeriksaan fisik dasar yaitu inspeksi, palpasi,
perkusi, dan auskultasi. Pada TB tidak ada hasil pemeriksaan yang cukup spesifik,
bahkan pemeriksaan dapat menunjukkan hasil yang normal atau posttussive apical
rales (crackles in apex after cough).4,5
Pemeriksaan fisik yang harus dilakukan pada pasien TB adalah
pemeriksaan pertama terhadap keadaan umum pasien yang mungkin ditemukan
konjungtiva mata atau kulit yang pucat karena anemia, suhu demam (sub febris),
badan kurus atau berat badan menurun.6
Pada pemeriksaan fisik pasien sering tidak menunjukkan suatu kelainan pun
terutama pada kasus-kasus dini atau yang sudah terinfiltrasi secara asimtomatik.
Demikian juga bila sarang penyakit terletak didalam, akan sulit menemukan kelainan
fisik, karena hantaran atau getaran suara yang lebih dari 4 cm kedalam paru sulit
dinilai secara palpasi, perkusi, dan auskultasi. Secara anamnesis dan pemeriksaan
fisik, TB paru sulit dibedakan dengan pneumonia biasa.6
Tempat kelainan lesi pada TB paru yang paling di curigai adalah apex paru.
Bila dicurigai adanya infiltrat yang agak luas, maka didapatkan perkusi yang redup
dan auskultasi suara napas bronkial. Akan didapat juga suara napas tambahan berupa
ronki basah,kasar dan nyaring. Tetapi bila infiltrat ini diliputi oleh penebalan pleura,
suara napasnya menjadi vesikuler melemah. Bila terdapat kavitas yang cukup besar,
perkusi memberikan suara hipersonor atau timpani dan auskultasi akan menimbulkan
suara amforik.6
Pada TB paru yang lanjut dengan fibrosis yang luas sering ditemukan atrofi
dan retraksi otot-otot intercostal. Bagian paru yang sakit bisa jadi sirosis atau menciut
dan menarik isi mediastinum atau paru lainnya. Paru yang sehat akan menjadi
lebihhiperinflasi. Bila jaringan fibrotik amat luas yakni lebih dari setengah jumlah
jaringan paru-paru, akan terjadi pengecilan daerah aliran darah paru dan selanjutnya
meningkatkan tekanan arteri pulmonalis (hipertensi pulmonal) diikuti terjadinya cor
pulmonal dan gagal jantung kanan seperti takipnea, takikardia dan sianosis.6
TB mengenai pleura, sering terbentuk efusi pleura. Paru yang sakit terlihat
agak tertinggal dalam pernapasan. Perkusi memberikan suara pekak. Auskultasi
memberikan suara napas yang lemah sampai tidak terdengar sama sekali.6
Dalam penampilan klinis, TB paru sering asimtomatik dan penyakit baru
dicurigai dengan didapatkannya kelainan radiologis dada pada pemeriksaan rutin atau
uji tuberkulin positif.6
6
Pemeriksaan Penunjang
AFB Microscopy
Diagnosis presumtif biasanya dilakukan dengan pewarnaan BTA yang
dilihat secara mikroskopis menggunakan spesiem diagnostik seperti sputum. Teknik
tradisional lainnya dengan menggunakan pewarnaan Ziehl-Neelsen memberikan hasil
yang cukup memuaskan, meskipun memakan waktu lebih lama. Pemeriksaan lab yang
lebih modern dan dapat menggunakan lebih banyak spesimen adalah dengan
pewarnaan auramine-rhodamine dan mikroskop fluoroskopi. Mikroskop LED
fluoresens juga sudah tersedia dan tidak semahal mikroskop fluoresens.1
Untuk pasien yang dicurigai TB, maka direkomendasikan untuk dicek
sputum pasien 2-3 spesimen, terutama sputum pagi hari, lalu dilakukan pewarnaan
BTA dan kultur. Jika mengambil spesimen berupa jaringan/biopsi, jaringan untuk
kultur tersebut tidak boleh diletakkan pada formaldehid. Tindakan pewarnaan BTA
melalui urin atau cairan gaster sangat terbatas karena adanya mikobakterium
komensal dalam tubuh yang dapat menghasilkan false-positive.1
Mycobacterial Culture
Diagnosis definitif tergantung pada isolasi dan identifikasi dari M.
tuberkulosis melalui spesimen klinis atau dengan identifikasi sekuens DNA yang
spesifik dengan nucleic acid ampificaion test. Spesimen diinokulasikan pada medium
berbasis telur atau agar (contoh: Lowenstein-Jensen atau Middlebrook 7H10) dan
diinkubasikan pada suhu 37oC (dibawah 5oC untuk medium Middlebrook). Karena
kebanyakan spesies mikobakterium, termasuk M. tuberkolusis, tumbuh dengan
lambat, maka dibutuhkan 4-8 minggu untuk koloni bisa tumbuh dan terdeteksi.
Meskipun M. tuberkulosis dapat terdeteksi secara presumtif dengan cara melihat ciri-
ciri pertumbuhannya, pigmentasi serta morfologinya, namun tetap saja diperlukan
berbagai tes biokimia yang secara tradisional digunakan untuk memastikan spesies
tersebut. Tersedia juga cara lain yang memerlukan waktu yang relatif singkat (2-3
minggu), yaitu dengan rapid immunochromatographic lateral flow assay yang
mendeteksi antigen MTP64 untuk mendeteksi spesies pada kumpulan M. tuberkulosis
complex.1
Nucleic Acid Amplification
7
Teknik diagnostik ini adalah dengan mengamplifikasi asam nukleat dari
mikobakterium. Teknik ini hanya membutuhkan beberapa jam saja untuk mendeteksi
kuman TB dengan sensitivitas dan spesifitas tinggi. Tes ini sangat berguna untuk
konfirmasi TB yang cepat pada pasien dengan spesimen BTA [+], namun juga dapat
digunakan untuk diagnosis pasien dengan BTA [-] baik pulmonary ataupun
extrapulmonary.1
Drug Susceptibility Testing
Koloni M. tuberkulosis yang sudah terisolasi harus dilakukan tes
sensitivitas terhadap isoniazid dan rifampin untuk memastikan MDR-TB (multi drug
resistant-TB), terutama jika terdapat satu atau lebih faktor yang beresiko terjadinya
TB resisten obat seperti misalnya pasien tidak berespon terhadap pengobatan yang
sesuai dan terjadi relaps setelah pengobatan selesai. Selain itu, tes resistensi yang
lebih jauh terhadap obat anti-TB lini kedua (terutama untuk fluorokuinolon dan obat-
obat injeksi) wajib dilakukan jika telah dipastikan terjadinya MDR-TB. Tes resistensi
dapat dilakukan dengan dua cara, direct (dengan spesimen pasien) ataupun indirect
(melalui kultur mikobakterium) pada medium padat atau cair. Hasil resistensi dapat
didapat lebih cepat dengan menggunakan medium cair dengan waktu laporan sekitar 3
minggu. Dengan menggunakan teknik indirek pada medium padat, hasil masih dapat
tidak terdeteksi bahkan saat sudah lebih dari 8 minggu.1
Radiographic Procedures
Kecurigaan terhadap TB biasanya muncul karena pemeriksaan radiologis
yang abnormal pada pasien dengan gangguan respiratorius. Meskipun gambaran
klasik yang muncul biasanya adalah gangguan pada lobus atas dengan berupa
infiltrate dan kavitas, gambaran lainnya seperti nodul soliter hingga infiltrat alveolar
difus pada ARDS dapat saja terlihat. Pada era AIDS, tidak ada gambaran radiologis
yang dapat terlihat atau diperhitungkan sebagai patognomonik. CT scan dapat
digunakan untuk mencari kelainan yang tidak dapat dijelaskan dengan foto toraks, dan
juga dapat berguna dalam mendiagnosis TB ekstrapulmoner. MRI juga dapat
digunakan untuk diagnosis TB intrakranial.1
Pemeriksaan radiologis sebenarnya merupakan cara yang praktis untuk
menemukan lesi tuberkulosis. Meskipun membutuhkan lebih dibandingkan dengan
pemeriksaan sputum, tetapi dalam beberapa hal ia memberikan keuntungan seperti
8
pada tuberkulosis anak-anak dan tuberkulosis milier. Pada kedua hal di atas, diagnosis
dapat diperoleh melalui pemeriksaan radiologis dada, sedangkan pemeriksaan sputum
hampir selalu negatif.6
Lokasi lesi tuberkulosis umumnya di daerah apeks paru (segmen apical
lobus atas atau segmen apical lobus bawah), tetapi dapat juga mengenai lobus bawah
(bagian inferior) atau di daerah hilus menyerupai tumor paru. Pada awal penyakit saat
lesi masih merupakan sarang-sarang pneumonia, gambaran radiologis berupa bercak-
bercak seperti awan dengan batas yang tidak jelas. Bila lesi sudah diliputi jaringan
ikat maka bayangan terlihat jelas berupa bulatan dengan batas yang tegas. Lesi ini
disebut sebagai tuberkuloma.6
Pada kavitas bayangannya berupa cincin yang mula-mula berdinding tipis.
Lama-lama dinding menjadi sklerotik dan terlihat menebal. Bila terjadi fibrosis
terlihat bayangan yang bergaris-garis. Pada kalsifikasi bayangannya tampak sebagai
bercak-bercak padat dengan densitas tinggi. Pada atelectasis terlihat sebagai fibrosis
yang luas disertai penciutan yang dapat terjadi pada sebagian atau satu lobus maupun
pada satu bagian paru.6
Gambaran tuberkulosis milier terlihat berupa bercak-bercak halus yang
umumnya tersebar merata pada seluruh lapangan paru.6
Pada satu foto dada sering didapatkan bermacam-macam bayangan
sekaligus (pada tuberkulosis yang sudah lanjut) seperti infiltrat, garis-garis fibrotic,
kalsifikasi, kavitas (sklerotik/non sklerotik) maupun atelectasis dan emfisema.6
Tuberkulosis sering memberikan gambaran yang aneh-aneh, terutama
gambaran radiologis, sehingga dikatakan tuberculosis is the greatest imitator.
Gambaran infiltrate dan tuberkuloma sering diartikan sebagai pneumonia, mikosis
paru, karsinoma bronkus atau karsinoma metastasis. Gambaran kavitas sering
diartikan sebagai abses paru. Selain itu perlu diingat juga faktor kesalahan membaca
foto, yang mencapai 25%.6
Tuberculin Test
Pemeriksaan ini masih banyak dipakai untuk membantu menegakkan
diagnosis TB terutama pada anak-anak. Tes tuberkulin hanya menyatakan apakah
seseorang individu pernah atau sedang mengalami infeksi Mycobacterium
tuberculosis, Mycobacterium bovis, vaksinasi BCG, dan mycobacteria patogen
lainnya.6
9
Dasar tes tuberkulin ini adalah reaksi tipe lambat. Baik dengan penularan
kuman patogen baik yang virulen atau tidak tubuh manusia akan mengadakan reaksi
immunologi dengan dibentuknya antibodi selular pada permulaan dan kemudian
diikuti oleh pembentukan antibodi humoral yang dalam peranannya akan menekan
antibodi selular. Bila pembentukkan antibodi selular sangat cukup misalnya pada
penularan dengan kuman yang sangat virulen dan jumlah kuman sangat besar atau
keadaan dimana antibodi humoral sangat berkurang, maka akan mudah terjadi
penyakit sesudah penularan.6
Setelah 48-72 jam tuberkulin disuntikkan, akan timbul reaksi beruap
indurasi kemerahan yang terdiri dari infiltrat limfosit yakni reaksi persenyawaan
antara antibodi seluler dan antigen tuberkulin. Banyak sedikitnya reaksi persenyawaan
antibodi dan antigen tuberkulin amat dipengaruhi oleh antibodi humoral, makin besar
pengaruh antibodi humoral, makin kecil indurasi yang ditimbulkan.6
Berdasarkan hal-hal tersebut di atas, hasil tes Mantoux ini dibagi dalam:6
1. Indurasi 0-5 mm (diameternya) : Mantoux negatif = golongan no sensitivity.
Di sini peran antibodi humoral paling menonjol.
2. Indurasi 6-9 mm : hasil meragukan = golongan low grade sensitivity. Di sini
peran antibodi humoral masih menonjol.
3. Indurasi 10-15 mm : Mantoux positif = golongan normal sensitivity. Di sini
peran kedua antibodi seimbang.
4. Indurasi lebih dari 15 mm: Mantoux positif kuat = golong hypersensitivity. Di
sini peran antibodi selular paling menonjol.
Biasanya hampir seluruh pasien TB menunjukkan hasil mantoux yang positif.
Kelemahan tes ini juga terdapat positif palsu yakni pada pemberian vaksin BCG dan
infeksi dengan mycobacterium lain. Negatif palsu lebih banyak ditemui daripada
positif palsu. Negatif palsu juga dapat terjadi pada orang-orang yang anergi.6
Pemeriksaan Laboratorium
Pada pemeriksaan darah, saat TBC baru mulai (aktif) maka leukosit sedikit
meninggi, sedangkan limfosit masih dibawah normal, dan LED sedikit meninggi. Bila
penyakit mulai sembuh, jumlah leukosit kembali normal, limfosit mulai meninggi dan
LED mulai kembali normal. Pemeriksaan serologis yang pernah dipakai adalah
10
takahashi. Pemeriksaan ini dapat menunjukkan proses TB masih aktif atau tidak.
Kriteria yang dipakai di Indonesia adalah 1/128. Pemeriksaan ini juga kurang dapat
perhatian karena nilai positif palsu dan negatif palsu masih besar.
Lain halnya dengan pemeriksaan darah, pemeriksaan sputum cukup penting
karena dengan pemeriksaan sputum, kita dapat melihat adanya kuman BTA jika
memang pasien menderita TB. Tetapi pemeriksaan sputum juga tidak mudah,
terutama pasien yang tidak batuk atau batuk non produktif. Biasanya pasien di suruh
minum air 2 liter dan diajarkan refleks batuk. Atau bisa juga diberikan mukolitik
ekspektorant.6
Interpretasi hasil pemeriksaan BTA berdasarkan Skala IUATLD
(International Union Againts Tuberculosis and Lung Diseases) adalah sebagai
berikut:6
1. Tidak ditemukan BTA dalam 100 lapang pandang : Tidak Ditemukan
2. Ditemukan 1-9 BTA dalam 100 lapang pandang : tulis jumlah BTA
3. Ditemukan 10-99 BTA dalam 100 lapang pandang : + atau (1+)
4. Ditemukan 1-10 BTA dalam 1 lapang pandang : ++ atau (2+)
5. Ditemukan >10 BTA dalam 1 lapang pandang : +++ atau (3+)
Diagnosis
Dari uraian di atas, tuberkulosis paru dapat dikenal dari keluhan klinis,
kelainan fisis, kelainan radiologis sampai dengan kelainan bakteriologis. Tetapi dalam
prakteknya tidaklah selalu mudah menegakkan diagnosisnya. Menurut American
Thoracic Society dan WHO 1964 diagnosis pasti tuberkulosis paru adalah dengan
menemukan kuman Mycobacterium tuberculosae dalam sputum atau jaringan paru
secara biakan. Tidak semua pasien memberikan sediaan atau biakan sputum yang
positif karena kelainan paru yang belum berhubungan dengan bronkus atau pasien
tidak dapat membatukkan dengan baik. Kelainan baru jelas setelah penyakit berlanjut
sekali.6
Di Indonesia agak sulit menerapkan diagnosis di atas karena fasilitas
laboratorium yang sangat terbatas untuk pemeriksaan biakan. Sebenarnya dengan
menemukan kuman BTA dalam sediaan sputum secara mikroskopik biasa, sudah
cukup untuk memastikan diagnosis tuberkulosis paru, karena kekerapan
Mycobacterium atipic di Indonesia sangat rendah. Sungguhpun begitu hanya 30-70%
saja dari seluruh kasus tuberkulosis paru yang dapat didiagnosis secara bakteriologi.
11
Diagnosis tuberkulosis paru masih banyak ditegakkan berdasarkan kelainan
klinis dan radiologis saja. Kesalahan diagnosis dengan cara ini cukup banyak
sehingga memberikan efek terhadap pengobatan yang sebenarnya tidak diperlukan.
Oleh sebab itu dalam diagnosis tuberkulosis paru sebaiknya dicantumkan status klinis,
status bakteriologi, status radiologis dan status kemoterapi.
WHO tahun 1991 memberikan kriteria pasien tuberkulosis paru sebagai
berikut:6
Pasien dengan sputum BTA positif: 1. Pasien yang pada pemeriksaan
sputumnya secara mikroskopis ditemukan BTA, sekurang-kurangnya pada 2
kali pemeriksaan atau 2. Satu sediaan sputumnya positif disertai kelainan
radiologis yang sesuai dengan gambaran TB aktif, atau 3. Satu sediaan
sputumnya positif disertai biakan yang positif.
Pasien dengan sputum BTA negatif: 1. Pasien yang pada pemeriksaan
sputumnya secara mikroskopis tidak ditemukan BTA sedikitnya pada 2 kali
pemeriksaan tetapi gambaran radiologis sesuai dengan TB aktif atau, 2. Pasien
yang pada pemeriksaan sputumnya secara mikroskopis tidak ditemukan BTA
sama sekali, tetapi pada biakannya positif.
Di samping TB paru terdapat juga TB ekstra paru, yakni pasien dengan
kelainan histologi atau/dengan gambaran klinis sesuai dengan TB aktif atau pasien
dengan satu sediaan dari organ ekstra parunya menunjukkan hasil M. tuberculosae.
Di luar pembagian tersebut di atas pasien digolongkan lagi berdasarkan
riwayat penyakitnya, yakni:6
Kasus baru, yakni pasien yang tidak mendapat obat anti TB lebih dari 1 bulan.
Kasus kambuh, yakni pasien yang pernah dinyatakan sembuh dari TB, tetapi
kemudian timbul lagi TB aktifnya.
Kasus gagal (semar positive failure), yakni :
Pasien yang sputum BTA-nya tetap positif setelah mendapat obat anti
TB lebih dari 5 bulan, atau
Pasien yang menghentikan pengobatannya setelah mendapat obat anti
TB 1-5 bulan dan sputum BTA-nya masih positif.
Kasus kronik, yakni pasien yang sputumnya BTAnya tetap positif setelah
mendapat pengobatan ulang (retreatment) lengkap yang di supervisi dengan
baik.
12
Hal lain yang agak jarang ditemukan adalah cryptic tiberculosis. Di sini
pemeriksaan radiologis dan laboratorium/sputum menunjukkan hasil negatif dan
kelainan klinisnya sangat minimal (biasanya demam saja dan dianggap sebagai fever
of unknown origin. Diagnosis diberikan berdasarkan percobaan terapi dengan anti
tuberkulosis seperti INH + Etambutol selama 2 minggu. Bila keluhan membaik terapi
dengan obat anti tuberkulosis diteruskan sebagaimana mestinya. Bila tidak ada
perbaikan maka obat-obat di atas dihentikan.6
Diagnosis Banding
MDR-TB
Resistensi terhadap OAT, sudah lama menjadi salah satu kendala penting
dalam pengobatan TB. Semua diperkirakan, dengan tersedianya obat TB yang ampuh
maka resistensi dapat ditekan. Kenyataannya, tersedianya obat yang ampuh tetapi jika
tidak diberikan secara baik ternyata menimbulkan masalah resistensi, bahkan
resistensi ganda (RG)/MDR (multiple drug resistansce). Artinya, kuman TB sudah
resisten terhadap rifampisin dan INH, dengan atau tanpa resisten terhadap obat anti
TB lainnya. Laporan menghebohkan pertama tentang resistensi ganda datang dari
Amerika Serikat, khususnya pada penderita TB dan AIDS, yang menimbulkan
kematian amat tinggi (70-90%) dalam waktu hanya 4-16 minggu antara diagnosis
sampai terjadinya kematian.7
Dewasa ini, lebih dari 50 juta orang mungkin telah terinfeksi kuman TB
yang resisten terhadap OAT, baik rifampisin, INH, dan OAT lainnya. Insiden MDR
diperkirakan meningkat 2% setiap tahunnya. WHO memperkirakan, hampir setengah
juta pasien MDR-TD di dunia, sekitar 5% dari seluruh kasus TB baru di dunia.
Indonesia saat ini sedang mengumpulkan data resistensi di berbagai provinsi. Data
awal dari Jawa Tengah menunjukkan MDR pada pasien baru sebesar 1,71% dan pada
pasien lama 14,29%. Angka ini masih dalam analisis dan belum final. WHO
memperkirakan MDR primer di Indonesia sekitar 2%.7
Orang yang kontak dengan pasien MDR-TB berisiko menderita TB 8%
dalam 2 tahun. Pada mereka yang dicurigai tertular MDR-TB, Center of Fiseases
Control (CDC) menganjurkan pemberikan kemoterapi profilaksis berupa PZA +
Etambutol atau PZA + kuinolon selama 6 bulan untuk HIV [-] dan 1 tahun untuk
pasien dengan HIV [+].7
13
Beberapa penyebab terjadinya resistensi terhadap obat TB adalah sebagai
berikut:7
1. Pemakaian obat tunggal dalam pengobatan TB.
2. Penggunakan panduan pengobatan yang tidak memadai, baik karena jenis obat
yang tidak tepat seperti misalnya hanya memberikan INH dan etambutol pada
awal pengobatan, maupun karena lingkungan itu telah tercatat adanya
resistensi yang tinggi terhadap orang yang digunakan, misalnya memberikan
rifampisin dan INH saja pada daerah dengan resistensi terhadap kedua obat
tersebut.
3. Fenomena “addition syndrome, yaitu hanya satu obat yang ditambahkan dalam
suatu regimen pengobatan yang gagal. Bila kegagalan itu terjadi karena kuman
TB telah resisten pada regimen yang pertama, maka “penambahan” (addition)
satu macam obat hanya akan menambah panjangnya daftar obat yang resisten
saja.
4. Penggunaan FDC (Fixed Dose Combination) yang produksi tidak dilakukan
dengan baik, sehingga mengganggu bioavailabilitas ibat. Hal ini dilaporkan
terjadi di India.
5. Penyediaan obat yang tidak regular, kadang-kadang obat datang ke suatu
daerah dan kadang-kadang terhenti pengirimannya sampai berbulan-bulan.
6. Konsumsi obat TB yang tidak teratur. Missal, hanya dimakan 2-3 minggu lalu
stop, lalu setelah 2 bulan berhenti. Berpindah dokter mendapatkan obat
kembali untuk 2-3 bulan lalu stop lagi, dan demikian seterusnya.
Mathal menyatakan, resistensi juga dapat terjadi karena “kesalahan”
berbagai pihak, seperti:7
1. Dokter, karena memberikan OAT secara tidak tepat, baik dosis maupun
lamanya.
2. Pasien, karena kurangnya compliance, terjadinya malabsorpsi atau faktor
finansial.
3. Obatnya, karena dibuat secara substandard, formulasinya salah serta buruknya
bioavailabilitas hasil produksi.
4. Pelayanan kesehatan, karena tidak terjaminnya ketersediaan obat.
Kaidah umum pengobatan MDR-TB antara lain menggunakan 4 obat yang
masih sensitif, lama pengobatan bisa mencapai 18-24 bulan; 6 bulan di antaranya
14
adalah obat suntik, dan dilakukan di pusat rujukan. Pada keadaan tertentu, pengobatan
pasien MDR-TB mungkin perlu tindakan pembedahan.7
Obat yang digunakan pada dasarnya adalah obat yang tergolong lini kedua,
yaitu:7
1. Aminoglikosida, misalnya amikasin dan kanamisin.
2. Polipeptida, misalnya kapreomisin.
3. Fluorokuinolon, misalnya moksifloksasin, gatifloksasin, siprofloksasin.
4. Tionamide, misalnya etionamid dan proteonamid.
5. Analog serin, misalnya sikloserin.
6. PAS.
Buku Guidelines for the Pro-grammatic Management of Drug-Resistant
Tuberculosis (2006) membagi obat-obat ini dalam 5 kelompok7
1. Kelompok 1, obat TB lini pertama, yang hanya digunakan bila terbukti masih
sensitif.
2. Kelompok 2, obat suntik. Yang terbaik dan bila masih sensitif adalah
streptomisin. Terbaik kedua adalah kanamisin atau amikasin, dan pilihan
selanjutnya adalah kapreomisin atau viomisin.
3. Kelompok 3, fluorokuinolon. Urutan potensinya: moksifloksasin =
gatifloksasin > levofloksasin > ofloksasin = siprofloksasin.
4. Kelompok 4, bakteriostatik oral lini kedua. Bila hanya satu yang diperlukan,
pilihannya adalah etionamid atau proteonamid atau PAS. Kalau diperlukan 2
obat, dapat ditambahkan sikloserin.
5. Kelompok 5, obat-obat lain yang bukti ilmiahnya masih belum jelas.
Kendati mendapat pengobatan dengan obat TB lini kedua, hasilnya belum
tentu memuaskan. Data sampai tahun 2007 dari Green Light Committee (badan dunia
yang menangani pengobatan TB) menunjukkan, pada 23.256 pasien MDR di 51
negara, angka rata-rata keberhasilan pengobatan MDR adalah 62%. Data angka
kesembuhan di Korea 44,1%, Perancis 33%, Peru 48%, Latvia 66%, dan Turki 77%.7
XDR-TB
Dengan perkembangan waktu, ilmu dan teknologi kedokteran di bidang TB
terus meningkat. Tetapi, yang berkembang bukan hanya teknologi, kuman juga ikut
berkembang dan makin pintar. Setelah kebal/tidak dapat dibunuh dengan rifampisin
dan INH sehingga terjadi resistensi ganda, ternyata kuman bisa kebal dengan semua
15
obat lini pertama. Jenis kuman ini disebut super strain, yang juga sudah ditemukan di
Indonesia. Selain itu, ada strain kuman khusus yang lebih “ganas”, yaitu strain Beijing
dan strain Manila.
Pada September 2006, dunia dihadapkan pada satu jenis kuman TB baru,
yang disebut sebagai XDR-TB. Begitu bahayanya jenis kuman ini sampai dikatakan,
“XDR-TB is very serious—We are potentially getting close to a bacteria that we have
no tools, no weapons against.” XDR (extreme drug resistance) atau extensive drug
resistance, yaitu kuman MDR yang juga resisten terhadap fluorokuinolon dan obat
suntik. Ini situasi yang mencemaskan karena praktis tidak dapat diobati. Laporan dari
daerah Kwazulu Natal di Afrika Selatan, September 2006, menyebutkan 52 dari 53
pasien XDR (yang juga HIV +) meninggal dalam 25 hari. Yang lebih
mengkhawatirkan, 2 dari 52 pasien yang meninggal tersebut merupakan dokter dan
perawat. Walaupun data masih terbatasm sejauh ini tak kurang dari 45 negara sudah
melaporkan setidaknya 1 kasus XDR-TB. Pengumpulan data oleh WHO pada 4.012
pasien MDR-TB menunjukkan, 301 (7%) orang di antaranya ternyata sudah menjadi
XDR-TB.7
Ada 7 hal penting yang harus dilakukan suatu negara dalam hal XDR,
yaitu:7
1. Lakukan survey cepat tentang jenis kuman TB yang ada.
2. Tingkatkan kemampuan laboratorium setempat.
3. Perbaiki kemampuan petugas kesehatan yang menangani pasien dan juga
petugas kesehatan masyarakat, dalam menjaga kemungkinan terjadinya
outbreak XDR seperti yang telah terjadi di Afrika Selatan.
4. Laksanakan program penanggulangan infeksi dengan ketat.
5. Tingkatkan upaya riset untuk menemukan obat TB yang baru.
6. Tingkatkan upaya riset untuk menemukan tes diagnostik TB yang cepat dan
akurat.
7. Sediakan akses yang mudah untuk mendapatkan antiretrovirals dalam suatu
program kolaborasi TB dan HIV.
Dengan adanya XDR, berkembang diskusi untuk melakukan kultur dan uji
resistensi pada semua pasien TB. Dasar pemikirannya, antara lain, supaya mutu
pelayanan meingkat. Hal ini ideal dilakukan, hanya saja masalah sumber daya perlu
dipikirkan.7
16
TDR-TB
TDR adalah totally drug resistant tuberkulosis, merupakan strain TB yang
resisten terhadap semua jenis pengobatan. Di Mumbai sudah terdeteksi sekitar 12
pasien dengan TDR-TB. TDR-TB juga pernah dilaporkan di negara Iran (2009) dan
Italy (2007). Penyebabnya adalah kesalahan kesehatan public, dan harus bisa diterima
oleh negara tersebut. Pasien dengan TDR-TB sudah sangat mengkhawatirkan, karena
biasanya meninggal dan tidak tertolong. Seorang dokter di India, Zarir Udwadia
sedang mencoba memikirkan kemungkinan pengobatan yang bisa berguna, seperti
contohnya INH double dose, antibiotik keras seperti linezolid, anti lepra seperti
klofazimin, anti psikotik seperti thioridazine, dan meropenem dan klavulanat, yang
dilaporkan memiliki beberapa efek terhadap TB pada tikus.8
Etiologi
Mycobacteria termasuk ke dalam famili Mycobacteriaceae dan dalam ordo
Actinomycetales. Spesies yang patogen disebut sebagai kompleks M. tuberculosis,
dan spesies terpenting bagi manusia adalah M. tuberculosis. Kompleks tersebut terdiri
dari M. bovis (the bovine tubercle bacillus—mempunyai karakteristik yang resisten
terhadap pyrazinamide, merupakan TB yang ditularkan melalui susu yang tidak
terpasteurisasi, memiliki persentase kecil penyebab TB di dunia), M. caprae
(berhubungan dengan M. bovis), M. africanum (diisolasi di Afrika), M. microti
(bentuk basilus yang seberti “tikus”, kurang virulen dan jarang menginfeksi), M.
pinnipedii (basilus yang menginfeksi anjing laut, dan dapat menginfeksi manusia),
dan M. canetti (jarang sekali diisolasi, berasal dari kasus yang berada Afrika Timur,
memperlihatkan koloni halus yang tidak biasa pada media solid dan diperkirakan
sebagai tipe progenitor).1
Epidemiologi
Faktor-faktor yang berkaitan dengan penyebaran penyakit tuberkulosis paru
adalah keadaan sosioekonomi dan masalah yang berkaitan dengan kesehatan
(misalnya alkoholisme, tuna wisma, meningkatnya kasus AIDS dan infeksi HIV).
Risiko yang lebih besar adalah pada individu yang imunosupresif, khususnya yang
menderita HIV karena HIV merusak limfosit dan monosit yang merupakan sel
pertahanan primer untuk melawan infeksi tuberkulosis.9
Diperkirakan sekitar sepertiga penduduk dunia telah terinfeksi oleh
17
Mycobacterium tuberkulosis. Diperkirakan 95% kasus tuberkulosis dan 98% kematian
akibat tuberkulosis didunia, terjadi pada negara-negara berkembang. Demikian juga
kematian wanita akibat tuberkulosis lebih banyak dari pada kematian karena
kehamilan, persalinan dan nifas.10
Di Indonesia, tuberkulosis paru merupakan masalah utama kesehatan
masyarakat. Jumlah pasien tuberkulosis di Indonesia merupakan ke-3 terbanyak di
dunia setelah India dan Cina dengan jumlah pasien sekitar 10% dari total jumlah
pasien tuberkulosis didunia. Diperkirakan pada tahun 2004, setiap tahun ada 539.000
kasus baru dan kematian 101.000 orang. Insidensi kasus tuberkulosis batang tahan
asam positif sekitar 110 per 100.000 penduduk.10
Faktor yang mempengaruhi kemungkinan seseorang menjadi pasien
tuberkulosis adalah daya tahan tubuh yang rendah, diantaranya infeksi HIV/AIDS
(Human Immunodeficiency Virus Infection / Acquired Immunodeficiency Syndrome)
dan malnutrisi (gizi buruk).10
HIV merupakan faktor risiko yang paling kuat bagi yang terinfeksi
tuberkulosis menjadi sakit tuberkulosis. Infeksi HIV mengakibatkan kerusakan luas
sistem daya tahan tubuh seluler (cellular immunity), sehingga jika terjadi infeksi
penyerta (oportunistic), seperti tuberkulosis, maka yang bersangkutan akan menjadi
sakit parah bahkan bisa mengakibatkan kematian. Bila jumlah orang terinfeksi HIV
meningkat, maka jumlah pasien tuberkulosis akan meningkat, dengan demikian
penularan tuberkulosis di masyarakat akan meningkat pula.10
Patogenesis
Tuberkulosis Primer
Interaksi antara M. tuberculosis dengan manusia dimuali ketika droplet
yang mengandung bakteri TB terhirup oleh seseorang. Penularan tuberkulosis paru
terjadi karena kuman dibatukkan atau dibersinkan keluar menjadi droplet nuclei
dalam udara sekitar kita. Partikel infeksi ini dapat menetap dalam udara bebas selama
1-2 jam, tergantung pada ada tidaknya sinar ultraviolet, ventilasi yang buruk dan
kelembaban. Dalam suasana lembab dan gelap kuman dapat bertahan berhari-hari
sampai berbulan-bulan. Bila partikel ini infeksi ini terisap oleh orang sehat, ia akan
menempel pada saluran napas atau jaringan paru. Partikel dapat masuk ke alveolar
bila ukuran partikel < 5 mikrometer. Kuman akan dihadapi pertama kali oleh
neutrofil, kemudian baru oleh makrofag. Kebanyakan partikel ini akan mati atau
18
dibersihkan oleh makrofag keluar dari percabangan trakeobronkial bersama gerakan
silia dan sekretnya.1,6
Bila kuman menetap di jaringan paru dan berkembang biak dalam sito-plasma
makrofag. Di sini ia dapat terbawa masuk ke organ tubuh lainnya. Kuman yang
bersarang di jaringan paru akan membentuk sarang tuberkulosis pneumonia kecil
yang disebut sarang primer atau sarang Ghon atau afek primer. Sarang primer ini
dapat terjadi di setiap bagian jaringan paru. Bila menjalar sampai ke pleura, maka
terjadilah efusi pleura. Kuman dapat juga masuk melalui sistem gastrointestinal,
jaringan limfe, orofaring dan kulit, terjadi limfadenopati regional kemudian bakteri
masuk ke dalam vena dan menjalar ke semua organ termasuk paru, otak, ginjal dan
tulang. Bila masuk ke arteri pulmonalis maka terjadi penjalaran ke seluruh bagian
paru menjadi TB milier.1,6,11
Dari sarang primer akan timbul peradangan saluran getah bening menuju hilus
(limfangitis lokal) dan juga diikuti pembesaran kelenjar getah bening hilus
(limfadenitis regional). Sarang primer limfangitis lokal + limfadenitis regional disebut
kompleks primer (Ranke). Semua proses ini memakan waktu 3-8 minggu. Kompleks
primer ini dapat berlanjut menjadi:6
Sembuh sama sekali tanpa meninggalkan cacat. Ini yang paling sering terjadi.
Sembuh dengan meninggalkan sedikit bekas berupa garis-garis fibrotik,
kalsifikasi di hilus, keadaan ini terdapat pada lesi pneumonia yang luasnya
lebih dari 5 milimeter dan 10 persen di antaranya dapat terjadi reaktivasi
karena ada kuman yang dormant.
Berkomplikasi dan menyebar secara perkontinuitatum (menyebar ke
sekitarnya), menyebar secara bronkogen para paru yang bersangkutan maupun
paru di sebelahnya. Kuman juga dapat tertelan bersama sputum dan ludah
sehingga menyebar ke usus dan menyebar secara limfogen ke organ tubuh
lainnya, dan dapat juga menyebar secara hematogen.
Tuberkulosis Pasca Primer (Tuberkulosis Sekunder)
Kuman yang dormant pada tuberkulosis primer akan muncul bertahun-tahun
kemudian sebagai infeksi endogen menjadi tuberkulosis dewasa (tuberkulosis post
primer = TB pasca primer = TB sekunder). Mayoritas reinfeksi mencapai 90%.
Tuberkulosis sekunder terjadi karena imunitas yang menurun seperti malnutrisi,
19
alkohol, penyakit maligna, diabetes, AIDS, gagal ginjal. Tuberkulosis pasca primer
ini dimulai dengan sarang dini yang berlokasi di regio atas paru (bagian apikal-
posterior lobus superior atau inferior). Invasinya adalah ke daerah parenkim paru
bukan ke nodul hilus paru.6
Sarang dini ini mula-mula berbentuk sarang pneumonia kecil. Dalam 3-10
minggu sarang ini menjadi tuberkel yakni suatu granuloma yang terdiri dari sel-sel
Histiosit dan sel Datia-Langhans yang dikelilingi oleh sel-sel limfosit serta berbagai
jaringan ikat.6
TB pasca primer dapat terjadi atau berasal dari infeksi eksogen dari usia muda
dan menjadi TB usia tua, tergantung dari jumlah kuman dan virulensi serta imunitas
pasien. Sarang dini dapat menjadi:6
Direabsorbsi kembali dan sembuh tanpa meninggalkan cacat.
Sarang yang mula-mula meluas, tetapi segera menyembuh dengan serbukan
jaringan fibrosis. Ada juga yang membungkus diri dan mengeras ada juga
yang menimbulkan perkapuran. Sarang dini yang meluas sebagai granuloma
berkembang menghancurkan jaringan ikat sekitarnya dan bagian tengahnya
mengalami nekrosis menjadi lembek membentuk jaringan keju. Bila jaringan
keju dibatukkan keluar maka akan terjadi kavitas. Kavitas ini mula-mula
berdinding tipis, lama-lama dindingnya menebal karena infiltrasi jaringan
fibroblas dalam jumlah besar, sehingga menjadi kavitas sklerotik (kronik).
Terjadi perkijauan dan kavitas adalah kerena hidrolisis protein lipid dan asam
nukleat oleh enzim yang diproduksi oleh makrofag dan proses berlebihan
sitokin dengan TNF-nya. Bentuk perkijauan lain yang jarang adalah
crypticdisseminate TB yang terjadi pada imunodefisiensi dan usia lanjut.
Di sini lesi sangat kecil tetapi berisi bakteri sangat banyak, kavitas dapat:6
Meluas kembali dan menimbulkan sarang pneumonia baru. Bila isi kavitas ini
masuk ke dalam peredaran darah arteri, maka akan menjadi TB milier dan
dapat juga masuk ke paru sebelahnya atau tertelan masuk ke lambung menjadi
TB usus. Bila juga terjadi TB endobronkial dan TB endotrakeal atau empiema
bila ruptur ke pleura.
Memadatdan membungkus diri menjadi tuberkuloma. Tuberkuloma ini dapat
mengapur dan menyembuh atau dapat aktif kembali menjadi cair dan kavitas
20
lagi. Komplikasi kronik kavitas adalah kolonisasi oleh fungus seperti
Aspergillus dan kemudian menjadi mycetoma.
Bersih dan menyembuh yang disebut open healed cavity. Dapat menyembuh
dengan membungkus diri menjadi kecil. Kadang-kadang berakhir sebagai
kavitas yang terbungkus, menciut dan berbentuk seperti bintang disebut
stellate shaped.
Secara keseluruhan akan terdapat 3 macam ‘sarang’ yakni:6
1. Sarang yang sudah sembuh, sarang bentuk ini tidak perlu pengobatan lagi.
2. Sarang aktif eksudatif. Sarang ini perlu pengobatan yang lengkap dan
sempurna.
3. Sarang yang berada antara aktif dan sembuh. Sarang bentuk ini dapat sembuh
spontan, tetapi mengingat kemungkinan terjadinya eksaserbasi kembali,
sebaiknya diberi pengobatan yang sempurna juga.
Klasifikasi Tuberkulosis
Sampai sekarang belum ada kesepakatan di antara para klinikus, ahli radiologi,
mikrobiologi dan ahli kesehatan masyarakat tentang keseragaman klasifikasi
tuberkulosis. Dari sistem lama diketahui beberapa klasifikasi seperti:6
Pembagian secara patologis
Tuberkulosis primer (childhood tuberkulosis)
Tubekulosis post-primer (adult tuberkulosis)
Pembagian secara aktivitas radiologis tuberkulosis paru (Koch Pulmonum)
aktif, non aktif dan quiscent (bentuk aktif yang mulai menyembuh).
Pembagian secara radiologis (luas lesi)
Tuberkulosis minimal. Terdapat sebagian kecil infiltrat non-kavitas
pada satu paru maupun kedua paru, tetapi jumlahnya tidak melebihi
satu lobus paru.
Moderately advenced tuberkulosis. Ada kavitas diameter lebih dari 4
cm. Jumlah infiltrat bayangan halus tidak lebih dari satu bagian paru.
Bila bayangannya kasar dan tidak lebih dari sepertiga bagian paru.
Far advanced tuberkulosis. Terdapat infiltrat dan kavitas yang
melebihi keadaan pada moderately advenced tuberkulosis.
21
Pada tahun 1974 American Thoracic Society memberikan klasifikasi baru
yang diambil berdasarkan aspek kesehatan masyarakat:6
Kategori 0: tidak pernah terpajan dan tidak terinfeksi, riwayat kontak negatif,
tes tuberkulin negatif.
Kategori I: terpajan tuberkulosis, tapi tidak terbukti ada infeksi. Di sini
riwayat kontak positif, tes tuberkulin negatif.
Kategori II: terinfeksi tuberkulosis, tetapi tidak sakit. Tes tuberkulin positif,
radiologis dan sputum negatif.
Kategori III: terinfeksi tuberkulosis dan sakit.
Di Indonesia klasifikasi yang banyak dipakai adalah berdasarkan kelainan
klinis, radiologis dan mikrobiologi:6
Tuberkulosis paru
Bekas tuberkulosis paru
Tuberkulosis paru tersangka, yang terbagi dalam:
Tuberkulosis paru tersangka yang diobati. Di sini sputum BTA negatif,
tetapi tanda-tanda lain positif.
Tuberkulosis paru tersangka yang tidak diobati. Di sini sputum BTA
negatif dan tanda-tanda lain juga meragukan.
Dalam 2-3 bulan, TB tersangka ini sudah harus dipastikan apakah termasuk
TB paru (aktif) atau bekas TB paru. Dalam klasifikasi ini perlu dicantumkan: (1)
status bakteriologi, (2) mikroskopik sputum BTA (langsung), (3) biakan sputum BTA,
(4) status radiologis, kelainan yang relevan untuk tuberkulosis paru, (5) status
kemoterapi, riwayat pengobatan dengan anti obat tuberkulosis.
WHO 1991 berdasarkan terapi membagi TB dalam 4 kategori yakni:6
Kategori I, ditujukan terhadap:
Kasus baru dengan sputum positif
Kasus baru dengan batuk TB berat
Kategori II, ditujukan terhadap:
Kasus kambuh
Kasus gagal dengan sputum BTA positif
22
Kategori III, ditujukan terhadap:
Kasus BTA negatif dengan kelainan paru yang tidak luas
Kasus TB ekstra paru selain dari yang disebut dalam kategori I
Kategori IV, di tujukan terhadap: TB kronik.
Manifestasi Klinis
Keluhan yang dirasakan pasien tuberkulosis dapat bermacam- macam atau
malah banyak pasien ditemukan TB paru tanpa keluhan sama sekali dalam
pemeriksaan kesehatan. Keluhan terbanyak adalah demam, batuk darah, sesak napas,
nyeri dada, dan malaise.6
Demam biasanya subfebril menyerupai demam influenza. Tetapi kadang-
kadang panas badan dapat mencapai 400-410C. Serangan demam pertama dapat
sembuh sebentar, tetapi kemudian dapat timbul kebali. Begitulah seterusnya hilang
timbulnya demam influenza ini, sehingga pasien merasa tidak pernah terbebas dari
serangan demam influenza. Keadaan ini sangat dipengaruhi oleh daya tahan tubuh
pasien dan berat ringannya infeksi kuman tuberkulosis yang masuk.6
Kedua adalah gejala batuk/ batuk darah. Gejala ini banyak ditemukan. Batuk
terjadi karena adanya iritasi pada bronkus. Batuk ini diperlukan untuk membuang
produk- produk radang keluar. Karena terlibatnya bronkus pada setiap penyakit tidak
sama, mungkin saja batuk baru ada setelah penyakit berkembang dalam jaringan paru
yakni setelah berminggu- minggu atau berbulan-bulan peradangan bermula. Sifat
batuk dimulai dari batuk kering kemudian setelah timbul peradangan menjadi
produktif. Keadaan yang lanjut adalah berupa batuk darah karena terdapat pembuluh
darah yang pecah. Kebanyakan batuk darah pada tuberkulosis terjadi pada kavitas,
tetapi dapat juga terjadi pada ulkus dinding bronkus.6
Ketiga adalah sesak napas. Pada penyakit yang ringan atau baru tumbuh
belum dirasakan sesak napas. Sesak napas akan ditemukan pada penyakit yang sudah
lanjut, yang infiltrasinya sudah meliputi setengah bagian paru-paru.6
Keempat adalah nyeri dada. Gejala ini agak jarang ditemukan. Nyeri dada
timbul bila infiltrasi radang sudah sampai ke pleura sehingga menimbulkan pleuritis.
Terjadi gesekan kedua pleura sewaktu pasien menarik/ melepaskan napasnya.6
23
Lalu yang kelima adalah malaise. Penyakit tuberkulosis bersifat radang yang
menahun. Gejala malaise sering ditemukan berupa anoreksia tidak ada nafsu makan,
badan makin kurus (berat badan turun), sakit kepala, meriang, nyeri otot, keringat
malam dan lain-lainnya. Gejala malaise ini makin lama makin berat dan terjadi hilang
timbul secara tidak teratur.6
Penatalaksanaan
Tujuan pengobatan tuberkulosis ialah memusnahkan basic tuberkulosis
dengan cepat dan mencegah kambuh. Selain itu juga bertujuan mengurangi transmisi
TB kepada orang lain dan mencegah.memperlambat timbulnya resistensi TB terhadap
obat. Idealnya pengobatan untuk menghasilkan pemeriksaan sputum negatif baik pada
uji hapusan dahak maupun biakan kuman, dan hasil ini tetap negatif untuk selamanya.
Ada kesepakatan umum bahwa apa yang disebut sebagai panduan pengobatan yang
efektif ialah panduan pengobatan yang gagal-kambuhnya kurang dari 5%.12
Pemilihan Obat
Ada dua prinsip pengobatan TB, yaitu (1) paling sedikit menggunakan dua
obat, dan (2) pengobatan harus berlangsung setidaknya 3-6 bulan setelah sputum
negatif untuk tujuan sterilisasi lesi dan mencegah kambuh.12
Hanya basil yang sedang membelah yang dapat dibunuh oleh OAT. Bakteri
TB bersifat aerob obligat, karena frekuensi pembelahan dan aktivitas metabolismenya
bervariasi tergantung kadar oksigen di tempat hidupnya.12
Pada dasarnya terdapat 2 macam sifat/aktivitas obat terhadap tuberkulosis
yakni:6
Aktivitas bakterisida. Di sini obat bersifat membunuh kuman-kuman yang
sedang tumbuh (metabolismenya masih aktif). Aktivitas baktersid biasanya
diukur dari kecepatan obat tersebut membunuh atau melenyapkan kuman
sehingga pada pembiakan akan didapatkan hasil yang negatif (2 bulan dari
permulaan pengobatan).
Aktivitas sterilisasi. Di sini obat bersifat membunuh kuman-kuman yang
pertumbuhannya lambat (metabolismenya kurang aktif). Aktivitas sterilisasi di
ukur dari angka sekambuhan setelah pengobatan dihentikan.
24
Hampir semua obat antituberkulosis mempunyai sifat bakterisida kecuali
etambutol dan tiazeton yang hanya bersifat bakteriostatik dan masih berperan untuk
mencegah terjadinya resistensi kuman terhadap obat.6
Rimfapisin dan pirazinamid mempunyai aktivitas sterilisasi yang baik,
sedangkan INH dan streptomisin menempati urutan yang lebih bawah.Rimfampisin
dan INH disebut bakterisida yang lengkap (comolete bactericidal drug) oleh karena
kedua obat ini dapat masuk ke seluruh populasi kuman. Pirazinamid bekerja dalam
lingkungan asam sedangkan streptomisin dalam lingkungan basa.6
Resimen Pengobatan Saat Ini (Metode Dots)
Kategori I. Pasien tuberkulosis paru (TBP) dengan sputum BTA positif dan
kasus baru, TBP lainnya dalam keadaan TB berat, seperti meningitis tuberkulosis,
miliaris, perikarditis, peritonitis, pleruritis masif atau bilateral, spondilitis dengan
gangguan neurologik, sputum BTA negatif tetapi kelainan di paru luar, tuberkulosis
usus dan saluran kemih. Pengobatan fase inisial resimennya terdiri dari 2 HRZS (E),
setiap hari selama dua bulan obat H, R, Z dan S atau E. Sputum BTA awal yang
positif setelah dua bulan diharapkan menjadi negatif dan kemudian dilanjutkan ke
fase lanjutan 4HR atau 4H3R3 atau 6HE. Apabila sputum BTA masih tetap positif
selama dua bulan, fase intensif diperpanjang dengan 4 minggu lagi, tanpa melihat
apakah sputum sudah negatif atau tidak.
Kategori 2. Pasien kasus kambuh atau gagal dengan sputum BTA positif.
Pengobatan fase inisial terdiri dari 2HRZES/1HRZE, yaitu R dengan H, Z, E setiap
hari selama 3 bulan, ditambah dengan S selama 2 bulan pertama. Apabila sputum
BTA menjadi negatif, fase lanjutan bisa segera dimulai. Apabila sputum BTA masih
positif pada minggu ke-12, fase inisial dengan 4 obat dilanjutkan 1 bulan lagi. Bila
akhir bulan ke-4 sputum BTA masih positif, semua obat dihentikan selama 2-3 hari
dan dilakukan kultur sputum untuk uji kepekaan, obat dilanjutkan memakai resimen
fase lanjutan yaitu 5H3R3E3 atau 5HRE.9
Kategori 3. Pasien TBP dengan sputum BTA negatif tetapi kelainan paru tidak
luas dan kasus ekstra-pulmonal (selain dari kategori 1). Pengobatan fase inisial terdiri
dari 2HRZ atau 2 H3R3E3Z3 , yang diteruskan dengan fase lanjutan 2HR atau H3R3.
Kategori 4. Tuberkulosis kronik. Pada pasien ini mungkin mengalami resistensi
ganda, sputumnya harus di kultur dan uji kepekaan obat. Untuk seumur hidup diberi
25
H saja (WHO) atau sesuai rekomendasi WHO untuk Pengobatan TB resistensi ganda
(multidrug resistan tuberkulosis – MRD-TB).6
Evaluasi PengobatanKlinis. Biasanya pasien dikontrol dalam 1 minggu pertama, selanjutnya setiap
dua minggu selama tahap intensif dan seterusnya sekali sebulan sampai akhir
pengobatan. Secara klinis hendaknya terdapat perbaikan keluhan-keluhan pasien
seperti batuk-batuk berkurang, batuk darah hilang, nafsu makan bertambah, berat
badan meningkat dan sebagainya.6
Bakteriologis. Biasanya setelah 2-3 minggu pengobatan sputum BTA mulai
menjadi negatif. Pemeriksaan kontrol sputum BTA dilakukan sebulan sekali. Bila
sudah negatif sputum BTA tetap diperiksakan sedikitnya sampai 3 kali berturut-turut.
Radiologis. Evaluasi radiologis juga diperlukan untuk melihat kemajuan terapi.
Beberapa ahli kedokteran menyatakan evaluasi radiologis ini sebenarnya kurang
begitu berperan dalam evaluasi penyakitnya. Bila secara bakteriologi ada perbaikan
tetapi secara klinis dan radiologis tidak, harus dicurigai penyakit lain di samping
tuberkulosis paru. Bila secara klinis, bakteriologi dan radiologis tetap tidak ada
perbaikan padahal pasien sudah diobati dengan dosis adekuat serta teratur, perlu
dipikirkan adanya gangguan imunologis pada pasien tersebut, antara lain AIDS.6
Pengobatan Drug-Resistant TB
Strain M. tuberkulosis yang resisten terhadap salah satu jenis obat terjadi
karena mutasi titik spontan pada genom bakteri. TB resisten obat dapat terjadi secara
acquired ataupun primary. Primary drug resistance terjadi pada pasien yang terinfeksi
dan belum pernah diterapi sebelumnya, sedangkan acquired drug resistance terjadi
karena pemberian regimen yang tidak sesuai atau faktor-faktor lainnya. MDR-TB
sudah cukup membuat masalah serius pada kasus TB, ditambah dengan adanya XDR
yang merupakan strain MDR yang resisten terhadap semua fluorokuinolon dan salah
satu dari tiga obat injeksi lini kedua (amikasin, kanamisin, capreomisin).1
Pasien dengan XDR-TB memiliki pengobatan yang lebih sedikit dan
prognosis yang buruk. Berikut adalah langkah-langkah penanganan XDR-TB:1
1. Gunakan obat TB oral lini pertama apapun yang mungkin saha bisa efektif.
2. Gunakan obat injeksi yang masih sensitif dan diberikan pada jangka waktu
lebih lama (12 bulan atau digunakan selama keseluruhan terapi).
26
3. Gunakan fluorokuinolon generasi akhir seperti moxifloksasin.
4. Gunakan semua obat TB oral lini kedua yang belum pernah digunakan
sebelumnya.
5. Gunakan dua atau lebih beberapa jenis obat yang tidak diketahui peranannya
dalam TB yaitu klofazimin, amoxicillin/asam klavulanat, klaritromisin,
imipenem, linezolid, thiacetazone.
6. Pertimbangkan pengobatan dengan INH dosis tinggu jika terbukti belum
begitu resisten terhadap obat ini.
7. Pertimbangkan tindakan pembedahan jika penyakit terlokalisir.
8. Pantau klinis dan perkembangan pasien.
Komplikasi
Penyakit tuberkulosis paru bila tidak ditangani dengan benar akan
menimbulkan komplikasi. Komplikasi dibagi atas komplikasi dini dan komplikasi
lanjut.Komplikasi dini contohnya pleuritis, efusi pleura, empiema, laringitis, usus,
Poncet’s arthropathy. Komplikasi lanjut contohnya obstruksi jalan napas – SOPT
(Sindroma Obstruksi Pasca Tuberkulosis), kerusakan parenkim berat menjadi fibrosis
paru, kor pulmonal, amiloidosis, karsinoma paru, sindrom gagal napas dewasa
(ARDS), sering terjadi pada TB milier dan kavitas TB.1
Vaksinasi
Kini, vaksin TB dalam bentuk BCG dikenal sebagai vaksin yang paling luas
digunakan di dunia, tapi cukup kontroversional dan banyak dibicarakan. Keterbatasan
kemampuan vaksin BGC merupakan salah satu mata rantai penting sulitnya upaya
mengeradikasi TB dari muka bumi. Selain efektivitasnya yang terbatas, utamanya
hanya untuk melindungi TB berat seperti TB milier dan meningitis TB, juga berapa
lama sebagai persistence of BCG-induced immune responses, juga masih belum jelas.7
Vaksin BCG diberikan pada usia 0 – 2 bulan. Apabila BCG akan diberikan
pada umur lebih dari 3 bulan sebaiknya dilakukan uji tuberkulin terlebih dahulu dan
BCG diberikan apabila ujituberkulin negatif.7
Kini telah dikembangkan kemungkinan vaksin baru untuk TB, antara lain
dalam bentuk:7
Recombinant fusion protein in adjuvant
27
Vectored vaccines, yaitu MVA recombinant, Adenovirus recombinant dan oral
shigella auxotroph dsRNA expression system
Heat shock associated protein
Baru-baru ini,para ahli Oxford, Inggris, menyatakan mereka menemukan
kandidat vaksin TB baru yang diberi nama MVA 85A. Vaksin ini adalah virus MVA
yang telah menjalani modifikasi genetik, sehingga tepat berhubungan dengan antigen
penting TB yaitu antigen 85A. penelitian pendahuluan menunjukkan, vaksin MVA-
based punya sifat boosting amat baik pada mereka yang telah memiliki respons imun
primer. Mereka sedang meneliti, apakah MVA-85A dapat bersifat boosting terhadap
respons imun yang dihasilkan vaksinasi BCG.7
Program Penanggulangan
Program penanggulangan yang kini dianut luas adalah yang dikenal dengan
program DOTS (Directly Observed Treatment Short Course), yang mengandung lima
komponen. Pertama, adanya komitmen politik untuk menanggulangi TB. Komitmen
ini diterjemahkan dalam 3 hal penting yaitu: penentuan kebijakan, mobilisasi sumber
daya dengan pemeriksaan mikroskopik. Sudah dibahas bahwa upaya sebenarnya,
diperlukan teknik diagnosis baru agar upaya penemuan pasien dapat lebih efektif.7
Aspek ketiga adalah pemberian obat yang diawasi secara langsung, dikenal
dengan istilah DOT (directly observed therapy). Kini aspek ini telah diterapkan secara
luas, kendati kalau ada obat baru yang mempersingkat masa pengobatan tentu akan
amat bermanfaat dalam kepatuhan pasien. Aspek keempat adalah terjaminnya
kesediaan obat secara teratur, menyeluruh dan tepat waktu. Aspek kelima adalah
sistem monitoring serta pencatatan dan pelaporan yang baik. Pencatatan sistem kohort
untuk mengetahui dan mengamati perkembangan pengobatan dan keberhasilan obat.7
C. Kesimpulan
Tuberkulosis merupakan penyakit yang perlu mendapat perhatian serius
terutama dalam hal pengobatan. Pengobatan yang benar dan tepat serta kepatuhan
pasien dalam minum obat memberikan prognosis yang baik. Tetapi kurangnya
kepatuhan minum obat akan membuat kuman TB menjadi resisten dan dapat
berkembang menjadi MDR-TB, XDR-TB, hingga TDR-TB. Jika berkembang
28
menjadi demikian, maka pengobatan akan lebih sulit, perjalanan penyakit dapat
menjadi lebih berbahaya, dan prognosis akan jauh lebih buruk.
D. Daftar Pustaka
1. Longo DL, Fauci AS, Kasper DL, Hauser SL, Jameson JL, Loscalzo J. Harrison’s
principles of internal medicine. 18thed Vol II. Philadelphia: The McGraw-Hill
Companies; 2012. p. 1340-59.
2. Snell RS. Anatomi klinik untuk mahasiswa kedokteran. Edisi ke-6. Jakarta: Penerbit
Buku Kedokteran EGC, 2006. h. 54-61, 88-96.
29
3. Sherwood L. Fisiologi manusia: dari sel ke sistem. Edisi ke-6. Jakarta: Penerbit Buku
Kedokteran EGC, 2012. h. 496-534.
4. McPhee SJ, Papadakis MA. Current medical diagnosis & treatment. USA: The
McGrawHill Companies; 2013. p. 280.
5. Lukmanto H. Diagnosis fisik. Edisi ke-17. Jakarta: Penerbit Buku Kedokteran EGC;
1995. h. 67.
6. Sudoyo AW, Setiyohadi B, Alwi I, Simadibrata M, Setiati S. Buku ajar ilmu penyakit
dalam. Jilid III. Edisi ke-5. Jakarta: InternaPublishing; 2009. h. 2232-38.
7. Adimata TY. Tuberkulosis, masalah dan perkembangannya. Ethical Digest 2008
November; 57 Tahun VI; h. 61-72.
8. Loewenberg S. India reports cases of totally drug-resistant tuberculosis. TheLancet.
2012. Jan; 372. p. 205.
9. Price SA. Patofisiologi. Jakarta: Penerbit Buku Kedokteran EGC; 2010. h. 852.
10. Gerdunas TB. Pedoman nasional penanggulangan tuberkulosis. Edisi ke-2. Jakarta:
Departemen Kesehatan Republik Indonesia; 2007. h. 4.
11. Kumar V, Abbas AK, Fausto N. Dasar patologis penyakit. Edisi ke-7. Jakarta: Penerbit
Buku Kedokteran EGC, 2010 : 392-9.
12. Wilmana PF, Gan S. Farmakologi dan terapi. Edisi ke-5. Jakarta: Badan Penerbit FKUI;
2012. h. 624.
30