Asuhan Keperawatan Pada Pasien Dengan Gagal Nafas
-
Upload
poppy-drei-yolanda -
Category
Documents
-
view
26 -
download
2
Transcript of Asuhan Keperawatan Pada Pasien Dengan Gagal Nafas

asuhan keperawatan pada pasien dengan Gagal Nafas
GAGAL NAFAS
1. Pengertian
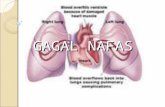
Menurut Bruner and Suddart (2002), gagal napas adalah sindromadimana sistem respirasi gagal untuk melakukan fungsi pertukaran gas, pemasukan oksigen, dan pengeluaran karbondioksida. Keadekuatan tersebut dapat dilihat dari kemampuan jaringan untuk memasukkan oksigen dan mengeluarkan karbondioksida. Indikasi gagal napas adalah PaO2 < 60mmHg atau PaCO2 > 45mmHg, dan atau keduanya.
Gagal napas adalah gangguan pertukaran gas antara udara dengan sirkulasi yang terjadi di pertukaran gas intrapulmonal atau gangguan gerakan gas masuk keluar paru. Menurut Joy M. Black (2005), gagal napas adalah suatu keadaan yang mengindikasikan adanya ketidakmampuan sistem respirasi untuk memenuhi suplai oksigen untuk proses metabolisme atau tidak mampu untuk mengeluarkan karbondioksida. Sedangkan menurut Susan Martin (1997), gagal napas adalah ketidakmampuan sistem pernafasan untuk mempertahankan oksigenasi darah normal, eliminasi karbondioksida, dan pH yang adekuat disebabkan oleh masalah ventilasi, difusi, atau perfusi.
Gangguan pertukaran gas menyebabkan hipoksemia primer, oleh karena kapasitas difusi CO2 jauh lebih besar dari O2 dan karena daerah yang mengalami hipoventilasi dapat dikompensasi dengan meningkatkan ventilasi bagian paru yang normal. Hiperkapnia adalah proses gerakan gas keluar masuk paru yang tidak adekuat (hipoventilasi global atau general) dan biasanya terjadi bersama dengan hipoksemia.
2. Etiologi
Penyebab gagal napas biasanya tidak berdiri sendiri melainkan merupakan kombinasi dari beberapa keadaan, dimana penyebeb utamanya adalah :
a. Gangguan ventilasi
Gangguan ventilasi disebabkan oleh kelainan intrapulmonal maupun ekstrapulmonal. Kelainan intrapulmonal meliputi kelainan pada saluran napas bawah, sirkulasi pulmonal, jaringan, dan daerah kapiler alveolar. Kelainan ekstrapulmonal disebabkan oleh obstruksi akut maupun obstruksi kronik. Obstruksi akut disebabkan oleh fleksi leher pada pasien tidak sadar, spasme larink, atau oedema larink, epiglotis akut, dan tumor pada trakhea. Obstruksi kronik, misalnya pada emfisema, bronkhitis kronik, asma, COPD, cystic fibrosis, bronkhiektasis terutama yang disertai dengan sepsis.
b. Gangguan neuromuskular

Terjadi pada polio, guillaine bare syndrome, miastenia gravis, cedera spinal, fraktur servikal, keracunan obat seperti narkotik atau sedatif, dan gangguan metabolik seperti alkalosis metabolik kronik yang ditandai dengan depresi saraf pernapasan.
c. Gangguan/depresi pusat pernapasan
Terjadi pada penggunaan narkotik atau barbiturat, obat anastesi, trauma, infark otak, hipoksia berat pada susunan saraf pusat.
d. Gangguan pada sistem saraf perifer, otot respiratori, dan dinding dada
Kelainan ini menyebabkan ketidakmampuan untuk mempertahankan minute volume (mempengaruhi jumlah karbondioksida), yang sering terjadi pada guillain bare syndrome, distropi muskular, miastenia gravis, kiposkoliosis, dan obesitas.
e. Gangguan difusi alveoli kapiler
Gangguan difusi alveoli kapiler sering menyebabkan gagal napas hipoksemia, seperti pada oedema paru (kardiak atau nonkardiak), ARDS, fibrosis paru, emfisema, emboli lemak, pneumonia, tumor paru, aspirasi, perdarahan masif pulmonal.
f. Gangguan kesetimbangan ventilasi perfusi (V/Q Missmatch)
Peningkatan deadspace (ruang rugi), seperti pada tromboemboli, emfisema, dan bronkhiektasis.
3. Klasifikasi
1) Klasifikasi gagal napas berdasarkan hasil analisa gas darah :
a. Gagal napas hiperkapneu
Hasil analisa gas darah pada gagal napas hiperkapneu menunjukkkan kadar PCO2 arteri (PaCO2) yang tinggi, yaitu PaCO2>50mmHg. Hal ini disebabkan karena kadar CO2 meningkat dalam ruang alveolus, O2 yang tersisih di alveolar dan PaO2 arterial menurun. Oleh karena itu biasanya diperoleh hiperkapneu dan hipoksemia secara bersama-sama, kecuali udara inspirasi diberi tambahan oksigen. Sedangkan nilai pH tergantung pada level dari bikarbonat dan juga lamanya kondisi hiperkapneu.
b. Gagal napas hipoksemia
Pada gagal napas hipoksemia, nilai PO2 arterial yang rendah tetapi nilai PaCO2 normal atau rendah. Kadar PaCO2 tersebut yang membedakannya dengan gagal napas hiperkapneu, yang masalah utamanya pada hipoventilasi alveolar. Gagal napas hipoksemia lebih sering dijumpai daripada gagal napas hiperkapneu.
2) Klasifikasi gagal napas berdasarkan lama terjadinya :
a. Gagal napas akut

Gagal napas akut terjadi dalam hitungan menit hingga jam, yang ditandai dengan perubahan hasil analisa gas darah yang mengancam jiwa. Terjadi peningkatan kadar PaCO2. Gagal napas akut timbul pada pasien yang keadaan parunya normal secara struktural maupun fungsional sebelum awitan penyakit timbul.
b. Gagal napas kronik
Gagal napas kronik terjadi dalam beberapa hari. Biasanya terjadi pada pasien dengan penyakit paru kronik, seperti bronkhitis kronik dan emfisema. Pasien akan mengalami toleransi terhadap hipoksia dan hiperkapneu yang memburuk secara bertahap.
3) Klasifikasi gagal napas berdasarkan penyebab organ :
a. Kardiak
Gagal napas dapat terjadi karena penurunan PaO2 dan peningkatan PaCO2 akibat menjauhnya jarak difusi akibat oedema paru. Oedema paru ini terjadi akibat kegagalan jantung untuk melakukan fungsinya sehingga terjadi peningkatan perpindahan aliran dari vaskuler ke interstisial dan alveoli paru.
Terdapat beberapa penyakit kardiovaskuler yang mendorong terjadinya disfungsi miokard dan peningkatan left ventricel end diastolic volume (LVEDV) dan left ventricel end diastolic pressure(LVEDP) yang menyebabkan mekanisme backward-forward.
Penyakit yang menyebabkan disfungsi miokard :
§ Infark miokard
§ Kardiomiopati
§ Miokarditis
Penyakit yang menyebabkan peningkatan LVEDV dan LVEDP :
§ Meningkatkan beban tekanan : aorta stenosis, hipertensi, dan coartasio aorta
§ Meningkatkan beban volume : mitral insufisiensi, aorta insufisiensi, ASD, dan VSD.
§ Hambatan pengisian ventrikel : mitral stenosis dan trikuspid insufisiensi.
b. Nonkardiak
Terjadi gangguan di bagian saluran pernapasan atas dan bawah maupun di pusat pernapasan, serta proses difusi. Hal ini dapat disebabkan oleh obstruksi, emfisema, atelektasis, pneumothorak, dan ARDS.
4. Mekanisme Gagal Nafas
Beberapa mekanisme yang menyebabkan hipoksemia dapat bekerja secara sendiri atau bersama-sama.

a. Tekanan partial O2 yang dihirup (FiO2) menurun
Terjadi pada dataran tinggi (high altitude) sebagai respons menurunnya tekanan barometer, inhalasi gas toksik, atau dekat api kebakaran yang mengkonsumsi CO.
b. Hipoventilasi
Hipoventilasi akan menyebabkan retensi CO2 dan PaCO2 meningkat. Peningkatan PaCO2 dapat melebihi batas normal dapat mengganggu sensitifitas medulla oblongata untuk men-drive pernapasan dan apabila tidak terkompensasi, dapat menyebabkan apnea.
c. Gangguan Difusi
Akibat pemisahan fisik gas dan darah (pada penyakit paru interstisial) atau menurunnya waktu transit eritrosit sewaktu melalui kapiler.
d. Ketidakseimbangan (mismatch) ventilasi/perfusi (V/Q) regional
Keadaan ini selalu menyebabkan keadaan hipoksemia yang berarti dalam klinik. Unit paru yang ventilasinya jelek dibandingkanperfusinya menyebabkan desaturasi, yang efeknya sebagian tergantung kadar O2 darah vena. Kadar O2 vena yang menurunmenyebabkan keadaan hipoksemia menjadi lebih jelek. Penyebab terbanyak adalah keadaan yang menyebabkan ventilasi paru menurun atau obstruksi saluran napas, atelektasis, konsolidasi, oedema kardiogenik atau nonkardiogenik. Pemberian O2 dapat memperbaiki keadaan hipoksemia apabila penyebabnya adalah gangguan ketidakseimbangan V/Q, hipoventilasi atau gangguan difusi oleh karena PaO2 meningkat, walaupun pada daerah yang ventilasinya jelek. Apabila penderita mendapat O2 100%, hanya daerah yang samasekali tidak mendapat ventilasi (shunt) yang menyebabkan hipoksemia.
e. Shunt
Pada shunt darah vena sistemik langsung masuk kedalam sirkulasiarterial. Shunt dapat terjadi intrakardiak yaitu pada penyakit jantung kongenital sianotik right-to-left atau di dalam paru darah melalui jalur vaskuler abnormal (arterivena fistula). Penyebab paling sering adalah penyakit paru yang menghasilkan ketidakseimbangan V/Q, dengan ventilasi regionalnya hampir atau samasekali tidak ada.
f. Pencampuran (admixture) darah vena desaturasi dengan darah arterial
Keadaan ini akan menurunkan PaO2 pada penderita dengan penyakit paru dan menyebabkan gangguan di pertukaran gas intrapulmonal. Campuran saturasi O2 vena langsung dipengaruhi oleh setiap imbalan antara konsumsi O2 dan penyampaian O2. Keadaan anemia yang tidak dapat dikonsumsi oleh peningkatan output jantung atau output jantung yang insufisien untuk kebutuhan metabolisme, dapat menyebabkan penurunan SVO2 dan PaO2.
5. Manifestasi Klinis
Manifestasi klinis dari gagal napas adalah nonspesifik dan mungkin minimal, walaupun terjadi hipoksemia, hiperkarbia dan asidemia yang berat. Tanda utama dari kegagalan pernapasan adalah

penggunaan otot bantu napas, takipnea, takikardia, menurunnya tidal volume, pola napas irreguler atau terengah-engah (gasping) dan gerakan abdomen yang paradoksal. Hipoksemia akut dapat menyebabkan berbagai masalah termasuk aritmia jantung dan koma. Terdapat gangguan kesadaran berupa konfusi. PaO2 rendah yang kronis dapat ditoleransi oleh penderita yang mempunyai cadangan kerja jantung yang adekuat. Hipoksia alveolar (PaO2 < 60 mmHg) dapat menyebabkan vasokonstriksi arteriolar paru dan meningkatnya resistensi vaskuler paru dalam beberapa minggu sampai berbulan-bulan, menyebabkan hipertensi pulmonal, hipertrofi jantung kanan (cor pulmonale) dan pada akhirnya gagal jantung kanan. Hiperkapnia dapat menyebabkan asidemia. Menurunnya pH otak yang akut meningkatkan drive ventilasi. Dengan berjalannya waktu, kapasitas buffer di otak meningkat, dan akhirnya terjadi penumpukan terhadap rangsangan turunnya pH di otak akibatnyadrive tersebut akan menurun.
Efek hiperkapnia akut kurang dapat ditoleransi daripada yang kronis, yaitu berupa gangguan sensorium dan gangguan personalia yang ringan, nyeri kepala, sampai konfusi dan narkosis. Hiperkapnia juga menyebabkan dilatasi pembuluh darah otak dan peningkatan tekanan intrakranial. Asidemia yang terjadi bila (pH < 7,3) menyebabkan vasokonstriksi arteriolar paru, dilatasi vaskuler sistemik, kontraktilitas miokard menurun, hiperkalemia, hipotensi dan kepekaan jantung meningkat sehingga dapat terjadi aritmia yang mengancam nyawa.
Manifestasi klinis gagal napas hipoksemia diperburuk oleh adanya gangguan hantaran oksigen ke jaringan. Hal-hal yang dapat menyebabkan penurunan oksigen delivery, antara lain:
§ Penurunan konsentrasi O2
Penurunan konsentrasi O2 terjadi karena penurunan saturasi haemoglobin akibat berkurangnya PaO2 atau bergesernya kurva disosiasi oksihaemoglobin ke kanan.
§ Anemia
Ikatan antara CO dengan Hb lebih kuat daripada ikatan O2 dengan Hb, sehingga menyebabkan kesulitan untuk melepas O2 ke jaringan.
§ Penurunan curah jantung
Penurunan curah jantung tergantung dari aliran balik vena sistemik, fungsi ventrikel kanan dan kiri, resistensi pulmonal dan sistemik, serta frekuensi denyut jantung.
Selain itu, tanda dan gejala yang muncul pada gagal napas yaitu aliran udara di mulut dan hidung tidak dapat dirasakan. Pada gerakan napas spontan terlihat retraksi supraklavikula dan sela iga serta tidak ada pengembangan dada pada saat inspirasi. Adanya kesulitan inflasi paru dalam usaha memberikan ventilasi buatan dan terdengar suara napas tambahan gargling, snoring, wheezing.
6. Pemeriksaan Diagnostik
a. Analisa gas darah

Membedakan gambaran kemajuan hipoksemia (penurunan PaO2 meskipun inspirasi meningkat). Hiperkarbia dapat terjadi pada tahap awal berhubungan dengan kompensasi hiperventilasi. Hiperkrbiamenunjukkan kegagalan ventilasi.
· Hb : dibawah 12 gr%
· Analisa gas darah :
pH dibawah 7,35 atau di atas 7,45
PaO2 di bawah 80 atau di atas 100 mmHg
PaCO2 di bawah 35 atau di atas 45 mmHg
BE di bawah -2 atau di atas +2
· Saturasi O2 kurang dari 90 %
b. Sinar X (foto thorax)
Melihat keadaan patologik dan atau kemajuan proses penyakit yang tidak diketahui. Terdapat gambaran akumulasi udara/cairan, dapat terlihat perpindahan letak mediastinum.
c. Tes fungsi paru
Menunjukkan complain paru dan volume paru menurun.
d. EKG
Memperlihatkan bukti-bukti regangan jantung di sisi kanan atau menunjukkan disritmia.
e. Pemeriksaan saturasi oksigen
Memadainya tekanan oksigen dalam darah arteri, PaO2 diharapkan dihitung dari persamaan gas alveolar ketika pasien bernafas dengan FiO2 yang lebih tinggi dari udara biasa.
7. Penatalaksanaan
a. Jalan nafas
Jalan nafas sangat penting untuk ventilasi, oksigen, dan pemberian obat-obatan pernapasan dan harus diperiksa adanya sumbatan jalan nafas. Pertimbangan untuk insersi jalan nafas artificial seperti ETT berdasarkan manfaat dan resiko jalan napas artificial dibandingkan jalan napas alami. Keuntungan jalan napas artificial adalah dapat melintasi jalan napas bagian atas, menjadi rute pemberian oksigen dan obat-obatan, memfasilitasi ventilasi tekanan positif dan PEEP .memfasilitasi penyedotan sekret, dan rute untuk bronkhoskopi.
b. Oksigen

Besarnya aliran oksigen tambahan yang diperlukan tergantung dari mekanisme hipoksemia dan tipe alat pemberi oksigen. CPAP (Continous Positive Airway Pressure ) sering menjadi pilihan oksigenasi pada gagal napas akut. CPAP bekerja dengan memberikan tekanan positif pada saluran pernapasan sehingga terjadi peningkatan tekanan transpulmoner dan inflasi alveoli optimal. Tekanan yang diberikan ditingkatkan secara bertahap mulai dari 5 cm H2O sampai toleransi pasien dan penurunan skor sesak serta frekuensi napas tercapai.
c. Bronkhodilator
Bronkhodilator mempengaruhi kontraksi otot polos, tetapi beberapa jenis bronkhodilator mempunyai efek tidak langsung terhadap oedema dan inflamasi. Bronkhodilator merupakan terapi utama untuk penyakit paru obstruksi, tetapi peningkatan resistensi jalan nafas juga banyak ditemukan pada penyakit paru lainnya.
d. Agonis beta-adrenergik
Obat-obatan ini lebih efektif bila diberikan dalam bentuk inhalasi dibandingkan secara parenteral atau oral.
e. Antikolinergik
Respon bronkhodilator terhadap antikolinergik tergantung pada derajat tonus parasimpatis intrinsik.
f. Kortikosteroid
Mekanisme kortikosteroid dalam menurunkan inflamasi jalan napas tidak diketahui secara pasti, tetapi perubahan pada sifat dan jumlah sel inflamasi.
g. Fisioterapi dada dan nutrisi
Merupakan aspek penting yang perlu diintegrasikan dalam tatalaksana menyeluruh gagal nafas.
h. Pemantauan hemodinamik
Meliputi pengukuran rutin frekuensi denyut jantung, ritme jantung tekanan darah sistemik, tekanan vena central, dan penentuan hemodinamik yang lebih invasif.
ASUHAN KEPERAWATAN
1. Pengkajian Keperawatan
Pengkajian Data Dasar
a. Aktivitas/ Istirahat
Gejala:
Kekurangan energi/kelelahan, insomnia
b. Sirkulasi

Gejala:
Riwayat adanya bedah jantung jantung-paru, fenomena embolik (darah,udara,lemak)
Tanda:
Tekanan darah dapat normal atau meningkat pada awal (berlanjut menjadi hipoksia) ;hipotensi terjadi pada tahap lanjut (syok) atau terdapat faktor pencetus seperti pada eklampsi. Frekuensi jantung: takikardi biasanya ada. Bunyi jantung : normal pada tahap dini ; S3 mungkin terjadi. Distritmia dapat terjadi , tetapi EKG sering normal. Kulit dan membran mukosa : Pucat, dingin. Sianosis biasanya trjasi (tahap lanjut).
c. Integritas Ego
Gejala:
Ketakutan, ancaman perasaan takut
Tanda:
Gelisah, agitasi, gemetar, mudah terangsang, perubahan mental.
d. Makanan /Cairan
Gejala:
Kehilangan selera makan, mual .
Tanda:
Edema/ perubahan berat badan. Hilang / berkurangnya bunyi usus.
e. Neurosensori
Gejala/Tanda:
Adanya trauma kepala, mental lamban,disfungsi motorik
f. Pernapasan
Gejala:
Adanya aspirasi/tenggelam, inhalasi asap/gas, infeksi difus paru, timbulnya tiba-tiba atau bertahap, kesulitan napas, lapar udara
Tanda:
Pernafasan : Cepat, mendengkur, dangkal
Peningkatan kerja napas : Penggunaan otot aksesori pernafasan, contoh retraksi interkostal atau substernal, pelebaran nasal, memerlukan oksigen konsentrasi tinggi.
Bunyi napas : Pada awal normal, krekels, ronkhi, dan dapat terjadi bunyi napas bronkial.

Perkusi dada : Bunyi pekak di atas area konsolidasi
Ekspansi dada menurun atau tidak sama, peningkatan fremitus (getar vibrasi pada dinding dada dengan palpitasi), sputum sedikit, berbusa, pucat atau sianosis, penurunan mental , bingung
g. Keamanan
Gejala:
Riwayat trauma ortopedik/fraktur,sepsis,tranfusi darah,episode anafilaktik
h. Seksualitas
Gejala/Tanda:
Kehamilan dengan adanya komplikasi eklampsia
i. Penyuluhan/Pembelajaran
Gejala:
Makan/kelebihan dosis obat
2. Diagnosa Keperawatan
Diagnosa keperawatan yang mungkin muncul pada klien dengan gagal napas :
1. Bersihan jalan napas tak efektif berhubungan dengan akumulasisekret/ retensi sputum di jalan napas dan hilangnya reflek batuk sekunder terhadap pemasangan ventilator.
2. Kerusakan pertukaran gas berhubungan dengan retensi sekret, proses weaning, setting ventilator yang tidak tepat.
3. Ketidakefektifan pola nafas berhubungan dengan kelelahan, pengesetan ventilator yang tidak tepat, peningkatan sekresi, obstruksi ETT
4. Sindroma defisit perawatan diri berhubungan dengan penggunaan ventilator
5. Gangguan komunikasi verbal berhubungan dengan pemasangan selang ETT (Endo Tracheal Tube)
6. Resiko penurunan curah jantung berhubungan dengan penurunan kontraktilitas miokard
7. Ansietas atau ketakutan berhubungan dengan perubahan status kesehatan
3. Intervensi Keperawatan

No. Diagnosa Keperawatan Tujuan dan kriteria hasil Intervensi Keperawatan Rasional
1. Bersihan jalan napas tak efektifberhubungan dengan akumulasisekret/ retensi sputum di jalan napas dan hilangnya reflek batuk sekunder terhadap pemasangan ventilator.
Setelah dilakukan tindakan keperawatan selama 30 menitdiharapkan jalan napas menjadi paten, dengan kriteria hasil :
a. Pasien menyatakan sesak berkurang
b. Retensi sekret tidak ada
c. Suara napas vesikuler
d. Pada foto thoraks tak tampak gambaran infiltrat
Mandiri
a. Lakukan suctioning sesuai indikasi dengan prinsip 3A (atraumatic, asianotic, aseptic).
b. Ubah posisi pasien secara periodik
c. Observasi penurunan ekspansi dinding dada dan adanya peningkatan fremitus.
d. Catat karakteristik bunyi napas
e. Catat karakteristik dan produksi sputum.
f. Pertahankan posisi tubuh/kepala dengan tepat.
g. Observasi status respirasi : frekuensi, kedalaman nafas, reguralitas, adanya dipsneu
a. nafas, seraya mencegah terjadinya trauma jalan nafas, mencegah hipoksia dan mengurangi risiko infeksi paru
b. semua segmen paru, menurunkan risiko atelektasis
c. dengan akumulasi cairan, edema, dan sekret dalam seksi lobus.meningkatkan fremitus.
d. trakeobronkial dan dipengaruhi oleh adanya cairan, mukus, atau obstruksi aliran udara lain. bukti konstruksi bronkus atau penyempitan jalan napas sehubungan dengan edema.batuk dan menunjukkan pengumpulan mukus pada jalan napas.
e. penyebab/etiologi gagal pernafasan.mungkin banyak, kental, berdarah, dan /atau purulen
f. napassedasi, dan trauma maksilofasial
g. Mengevaluasi keefektifan fungsi respirasi
h. meningkatkan transport oksigen
i. bronkodilatasi/ kelembaban dengan kuat pada alveoli dan

Kolaborasi
h. Berikan oksigen yang lembab, cairanintravena yang adekuat sesuai kemampuan pasien
i. Berikan terapi nebulizer dengan obat mukolitik, bronkodilator sesuai indikasi
j. Bantu dengan/berikan fisioterapi dada, perkusi dada/vibrasi sesuai indikasi.
untuk me
j. membantu drainase sekret
2. Kerusakanpertukaran gas berhubungan dengan retensi sekret, proses weaning, setting ventilator yang tidak tepat.
Setelah dilakukan tindakan keperawatan selama 2 x 24 jam, pasien akan memperlihatkan kemampuan pertukaran gas yang kembali normal dengan kriteria hasil :
a. Hasil analisa gas darah arteri (AGDA) normal:
pH 7,35-7,45
PO2 80-100
PCO2 35-45
HCO3 22-26
BE -2 sampai +2
b. Penggunaan otot bantu napas (-)
c. RR : 12 - 20 x/menit
d.HR : 60 – 100 x/menit, irama reguler
e. SaO2 : 95 - 100%
f. Suara nafas bersih
g. Pasien tampak sesak (-), sianosis (-)
h. Penurunan kesadaran (-)
Mandiri :
a. Observasi status pernafasan secara periodik : RR (frekuensi nafas), suara nafas, keteraturan nafas, kedalaman nafas, penggunaan otot bantu nafas, ekspansi dada dan kesimetrisan gerak dada.
b. Monitor tanda-tanda hipoksia. Pantau SaO2 , pantau adanya kemungkinan pasien tampak sesak, sianosis.
c. Pantau HR / denyut nadi. Catat kemungkinan perubahan irama jantung
d. Observasi tingkat kesadaran pasien. Adakah apatis, gelisah, bingung, somnolen
e. Cek AGDA setiap 10 – 30 menit setelah perubahan setting ventilator
f. Monitor hasil AGDA selama periode penyapihan / weaning ventilator
Kolaborasi :
Rasional
a. hipoksemia. Suara nafas bersih (clear lung) menjamin tidak adanya retensi sekret yang mempengaruhi proses pernafasan. Peningkatan upaya pernafasan /otot bantu nafas dapat menunjukkan derajat hipoksemia. Ekspansi dada dan kesimetrisan gerak dada menjamin adanya ventilasi adekuat pada kedua paru
b. hemoglobin) terjadi sebelum sianosis. Sianosis sentral dari “organ” hangat contoh lidah, bibir, dan daun telinga adalah paling indikatif dari hipoksemia sistemik.kuku/ ekstremitas sehubungan dengan vasokonstriksi.
c. pada miokardium,berbagai distritmia.
d. otak,
e. terhadap perubahan setting ventilator
f. terkait proses weaning ventilator

g. Berikan obat sesuai indikasi. Contoh steroid, antibiotik, bronkodilator, ekspentoran. g. Pengobatan untuk memperbaiki penyebab dan
mencegah berlanjutnya dan potensial komplikasi fatal hipoksemia. Steroid menguntungkan dalam menurunkan inflamasi dan meningkatkan produksi surfaktan. Bronkodilator/ekspenapas. Antibiotik dapat diberikan pada adanya infeksi paru/sepsis untuk mengobati patogen penyebab.
3. Ketidakefektifan pola nafas berhubungan dengan kelelahan, pengesetan ventilator yang tidak tepat, peningkatan sekresi, obstruksi ETT
Setelah dilakukan intervensi keperawatan selama 1x8 jam, klien akan mempertahankan pola nafas yang efektifdengan kriteria hasil :
1. Nafas sesuai dengan irama ventilator
2. Ekspansi dada simetris
3. RR : 12 – 20 x/menit
4. Volume nafas adekuat
5. Alarm tidak berbunyi
Mandiri
a. Lakukan pemeriksaan ventilator tiap 1-2 jam. Monitor slang/cubbing ventilator dari terlepas, terlipat, bocor atau tersumbat.Evaluasi tekanan atau kebocoran balon cuff.Amankan slang ETT dengan fiksasi yang baik
b. Evaluasi semua alarm dan tentukan penyebabnya
c. Pertahankan alat resusitasi manual (bag & mask) pada posisi tempat tidur sepanjang waktu
d. Monitor suara nafas dan pergerakan dada
e. Observasi RR dan bandingkan irama nafas pasien dengan irama ventilator
f. Berikan penjelasan pada pasien agar
Rasional
a. Menjamin ventilator berfungsi secara efektif sesuai setting yang diharapkan
b. Alarm merupakan tanda adanya fungsi yang salah pada ventilator
c. Mengantisipasi kemungkinan ventilator tidak berfungsi efektif
d. Ventilator dengan posisi ujung ETT yang tidak tepat mungkin dapat diketahui dengan pergerakan dada yang tidak simetris, suara nafas yang tidak seimbang antar kedua paru

tidak melawan irama ventilator
Kolaborasi
g. Kolaborasi pemberian sedatif dan analgesik
e. Nafas yang tidak sesuai dengan / melawan irama ventilator dapat menyebabkan ketidakadekuatan ventilasi dan meningkatkan resiko barotrauma
f. Agar pasien kooperatif terhadap pemberian bantuan nafas oleh ventilator
g. Sedatif akan menurunkan upaya pasien melawan irama ventilator. Analgesik mengurangi nyeri akibat pemasangan ventilator
4. Sindroma defisit perawatan diri berhubungan dengan penggunaan ventilator
Selama menjalani proses perawatan, kebutuhan ADL (activity daily living) terpenuhi, dengan kriteria hasil :
Semua anggota badan pasien tampak bersih, daki (-), sekret (-)
Mandiri
a. Bantu ADL pasien : mandi, oral hygiene, toileting, berpakaian, makan, minum, perubahan posisi
b. Berikan rangsangan pada pasien agar pasien mampu melakukan tindakan minimal untuk dirinya
c. Libatkan pasien dalam perubahan posisi dan pemenuhan ADL sesuai kemampuan pasien
Kolaborasi
d. Kolaborasi dengan tim rehabilitasi dalam memberikan tindakan fisioterapi
Rasional
a. Memenuhi kebutuhan dasar / ADL pasien dan mengurangi konsumsi oksigen untuk aktivitas
b. Mengetahuimemenuhi kebutuhan dirinya
c. Pasien ikut bertanggung jawab terhadap kesehatan dirinya dan untuk merangsang peningkatan kemampuan pasien dalam memenuhi ADL
d. Mencegah kontraktur, memperbaiki sirkulasi ke jaringan perifer dan mencegah kemungkinan timbul dekubitus
5. Gangguan komunikasi verbal berhubungan dengan pemasangan selang ETT (Endo Tracheal Tube)
Setelah dilakukan tindakan keperawatan selama 1x8 jam, pasien mampu berkomunikasi secara efektif, dengan kriteria hasil:
a. Pasien mampu menggunakan alat komunikasi alternatif
b. Pasien menyatakan mampu mengutarakan
M andiri
a. Ajarkan pada pasien untuk menggunakan alat komunikasi alternatif, contoh tulisan, gambar, gesture
b. Gunakan kalimat tanya yang membutuhkan jawaban tertutup (ya/tidak) saat berkomunikasi dengan pasien
c. Klarifikasi setiap tulisan / pernyataan pasien menggunakan pertanyaan
Rasional
a. Sebagai sarana alternatif bagi pasien untuk mengutarakan keinginannya. Kemampuan berkomunikasi bisa mengurangi kecemasan.
b. Memudahkan bagi pasien untuk berkomunikasi secara lugas dan dapat mengurangi upaya energi ekstra untuk berkomunikasi

maksud/keinginannya tertutup c. Memastikan bahwa pesan dari pasien dapat diterima dengan benar sesuai maksud / keinginan pasien
6. Resiko penurunan curah jantung berhubungan dengan penurunan kontraktilitas miokard
Setelah dilakukan tindakan keperawatan selama 3x24 jam diharapkan tidak terjadi penurunan curah jantung, dengan kriteria hasil :
a. Kesadaran komposmentis
b. Tekanan darah :80/60 sampai dengan 120/90 mmHg
c. HR : 60-100 x/menit
d. Capilary Refill Time <3 detik
e. Tidak ada tanda-tanda syock
f. SaO2 95-100%
g. Produksi urin 0,5 – 1 cc/kgBB/jam
h. CVP 3-8 cmH2O atau 2-6 mmHg
Mandiri
a. Observasi suara paru dan jantung
b. Kaji status kesadaran, adanya kekacauan dan disorientasi
c. Observasi hemodinamik: nadi, TD, CVP
d. Catat kualitas nadi perifer, capillary refill, suhu dan warna kulit
e. Observasi irama EKG
f. Hitung balance cairan dan berat badan harian
g. Monitor efektivitas terapi oksigen
h. Berikan posisi semifowler
i. Monitor pola dan jumlah tidur/istirahat
j. Perhatikan efek samping pemberian obat inotropik
k. Siapkan peralatan dan obat-obat emergency yang mudah dijangkau
a. Suaramenunjukkan kelainan katu
b. Pjantung
c. Takikardi mungkin ada nyeri, cemas, hipokRespon kardial juga bisa menimbulkan hipotensi
d. Sirkulasi perifer turun ketika CO turunterjadi
e. Irama EKG menggambarkan siklus jantung
f. O
g. Pemberian terapi oksigen membantu menurunkan kerja jantung
h. meningkatkan ekspansi paru
i. Menurunnya konsumsi/keseimbangan O2 mengurangi beban kerja otot jantung dan resiko dekompensasi
j. Inotropik dapat memperpendek ventrikel filling sehingga akan memperburuk penurunan kardiak output.
k. Mjantung dan resusitasi

Kolaborasi
l. Berikan obat-obatan nitrat, glikosida, vasodilator, diuretic, dan antihipertensi sesuai program
m. Kolaborasi obat-obat laxative
n. Kolaborasi pemeriksaan EKG, dan enzim jantung
Penkes
o. Anjurkan untuk tidak mengejan saat BAB maupun BAK
p. Jelaskan pentingnya mengubah gaya hidup (menghindari merokok, diit rendah kolesterol, olahraga)
l. mengurangi beban kerja jantung
m. Obat laxative dapat membantu menurunkan resiko vagal yang dapat memperparah penurunan cardiac output
n. Membantu menilai perkembangan dan status kerja jantung
o. Meningkatkan kerjasama klien untuk menyukseskan program keperawatan. Serangan valsava menyebabkan stimulasi vagal, menurunkan heart rate (bradikardi) yang mungkin diikuti dengan takikardi diantara meningkatnya cardiac output.
p. Meningkatkan kerjasama klien terhadap program perawatan. Gaya hidup sehat akan meningkatkan kualitas kehidupan
4. Implementasi Keperawatan
Implementasi keperawatan ialah tindakan pemberian asuhan keperawatan yang dilaksanakan untuk membantu mencapai tujuan pada rencana keperawatan yang telah disusun. Prinsip dalam memberikan tindakan keperawatan menggunakan komunikasi terapeutik serta penjelasan setiap tindakan yang diberikan kepada klien. Selain itu, juga berprinsip melakukan tindakan keperawatan yang telah dituliskan dalam rencana keperawatan dan menuliskan setiap tindakan keperawatan yang telah dilakukan.
Tindakan keperawatan yang dilakukan dapat berupa tindakan keperawatan secara independent, dependent, dan interdependent. Tindakan independen yaitu suatu kegiatan yang dilakukan oleh perawat tanpa petunjuk atau perintah dokter atau tenaga kesehatan lainnya. Tindakan dependen ialah tindakan yang berhubungan dengan tindakan medis atau dengan perintah dokter atau tenaga kesehat lain. Tindakan interdependen ialah tindakan keperawatan yang memerlukan kerjasama dengan tenaga kesehatan lain seperti ahli gizi, radiologi,fisioterapi dan lain-lain.

Dalam melakukan tindakan pada pasien dengan gagal napas perlu diperhatikan ialah penanganan terhadap tidak efektifnya bersihan jalan napas, gangguan pertukaran gas, pola napas tidak efektif, kondisi aktual atau resiko penurunan curah jantung, adanya ansietas/ketakutan.
5. Evaluasi Keperawatan
Evaluasi merupakan tahap akhir dalam proses keperawatan yang dapat digunakan sebagai alat ukur kerberhasilan suatu asuhan keperawatan yang dibuat. Evaluasi berguna untuk menilai setiap langkah dalam perencanaan, mengukur kemajuan klien dalam mencapai tujuan akhir dan untuk mengevaluasi reaksi dalam menentukan keefektifan rencana atau perubahan dalam membantu asuhan keperawatan. Evaluasi keperawatan ada 2 macam, yaitu evaluasi formatif dan evaluasi sumatif. Evaluasi formatif dilakukan sesaat setelah memberikan implementasi keperawatan untuk menilai keberhasilan terapi dalam jangka pendek. Sedangkan evaluasi sumatif dilakukan untuk menilai keberhasilan terapi dalam jangka panjang.
DAFTAR PUSTAKA
Anonim. (2012). Asuhan Keperawatan Gagal Napas. www.ilmukeperawatan.com. Diaksestanggal 18 Januari 2012.
Anonim. (2011). The 2009-2011 Nursing Diagnoses Organized According to a Nursing Focus by Doenges/Moorhouse Diagnostic Divisions. http://keperawatan .net. Diakses tanggal 20 Januari 2012.
Anonim. (2012). Gagal Nafas dan Oedema Paru. http://www.scribd.com/doc/3510727/html. Diakses tanggal 18 Januari 2012.
Brunner and Suddart. (2002). Keperawatan Medikal Bedah. Volume 2. Jakarta : EGC.
Marilynn E Doengoes, et all, alih bahasa Kariasa IM, (2000). Rencana Asuhan Keperawatan:Pedoman untuk Perencanaan dan Pendokumentasian Perawatan Pasien. EGC: Jakarta.

Palilingan, JF. (2012). Gagal Nafas .http://perawatgawatdarurat.blogspot.com/2008/09/gagal-napas.html. Diakses tanggal 18 Januari 2012.
Sadguna, Dwija. (2011). Laporan Pendahuluan Asuhan Keperawatan Pasien Gagal Nafas.http://www.scribd.com . Diakses tanggal 18 Januari 2012.
Sherwood, Lauralee. (2011). Fisiologi Manusia (Dari Sel ke Sistem ). Edisi ke-6. Jakarta: EGC.
Ulfah, Anna, dkk. (2001). Buku Ajar Keperawatan Kardiovaskuler. Jakarta : Bidang Pendidikan dan Pelatihan Pusat Kesehatan Jantung dan Pembuluh Darah Nasional Harapan Kita.
ASUHAN KEPERAWATAN PADA PASIEN DENGAN GAGAL NAFAS
I. PENGERTIAN Gagal nafas adalah ketidakmampuan sistem pernafasan untuk
mempertahankan oksigenasi darah normal (PaO2), eliminasi karbon dioksida (PaCO2) dan pH yang adekuat disebabkanoleh masalah ventilasi difusi atau perfusi (Susan Martin T, 1997)
Gagal nafas adalah kegagalan sistem pernafasan untuk mempertahankan pertukaran oksigen dankarbondioksida dalam jumlah yangdapat

mengakibatkan gangguan pada kehidupan (RS Jantung “Harapan Kita”, 2001)
Gagal nafas terjadi bilamana pertukaran oksigen terhadap karbondioksida dalam paru-paru tidak dapat memelihara laju komsumsioksigen dan pembentukan karbon dioksida dalam sel-sel tubuh. Sehingga menyebabkan tegangan oksigen kurang dari 50 mmHg (Hipoksemia) dan peningkatan tekanan karbondioksida lebih besar dari 45 mmHg (hiperkapnia). (Brunner & Sudarth, 2001)
II. PATOFISIOLOGI Gagal nafas ada dua macam yaitu gagal nafas akut dan gagal nafas kronik dimana masing masing mempunyai pengertian yang bebrbeda. Gagal nafas akut adalah gagal nafas yang timbul pada pasien yang parunyanormal secara struktural maupun fungsional sebelum awitan penyakit timbul. Sedangkan gagal nafas kronik adalah terjadi pada pasien dengan penyakit paru kronik seperti bronkitis kronik, emfisema dan penyakit paru hitam (penyakit penambang batubara).Pasien mengalalmi toleransi terhadap hipoksia dan hiperkapnia yang memburuk secara bertahap. Setelah gagal nafas akut biasanya paru-paru kembali kekeasaan asalnya. Pada gagal nafas kronik struktur paru alami kerusakan yang ireversibel.
Indikator gagal nafas telah frekuensi pernafasan dan kapasitas vital, frekuensi penapasan normal ialah 16-20 x/mnt. Bila lebih dari20x/mnt tindakan yang dilakukan memberi bantuan ventilator karena “kerja pernafasan” menjadi tinggi sehingga timbul kelelahan. Kapasitasvital adalah ukuran ventilasi (normal 10-20 ml/kg).
Gagal nafas penyebab terpenting adalah ventilasi yang tidak adekuatdimana terjadi obstruksi jalan nafas atas. Pusat pernafasan yang mengendalikan pernapasan terletak di bawah batang otak (pons dan medulla). Pada kasus pasien dengan anestesi, cidera kepala, stroke, tumor otak, ensefalitis, meningitis, hipoksia dan hiperkapnia mempunyai kemampuan menekan pusat pernafasan. Sehingga pernafasan menjadi lambat dan dangkal. Pada periode postoperatif dengan anestesi bisa terjadi pernafasan tidak adekuat karena terdapat agen menekan pernafasan denganefek yang dikeluarkanatau dengan meningkatkan efek dari analgetik opiood. Pnemonia atau dengan penyakit paru-paru dapat mengarah ke gagal nafas akut.
III. ETIOLOGI1. Depresi Sistem saraf pusat

Mengakibatkan gagal nafas karena ventilasi tidak adekuat. Pusat pernafasan yang menngendalikan pernapasan, terletak dibawah batang otak (pons dan medulla) sehingga pernafasan lambat dan dangkal.
2. Kelainan neurologis primer
Akan memperngaruhi fungsi pernapasan. Impuls yang timbul dalam pusat pernafasan menjalar melalui saraf yang membentang dari batang otak terus ke saraf spinal ke reseptor pada otot-otot pernafasan. Penyakit pada saraf seperti gangguan medulla spinalis, otot-otot pernapasan atau pertemuan neuromuslular yang terjadi pada pernapasan akan sangatmempengaruhiventilasi.
3. Efusi pleura, hemotoraks dan pneumothoraks
Merupakan kondisi yang mengganggu ventilasi melalui penghambatan ekspansi paru. Kondisi ini biasanya diakibatkan penyakti paru yang mendasari, penyakit pleura atau trauma dan cedera dan dapat menyebabkan gagal nafas.
4. Trauma
Disebabkan oleh kendaraan bermotor dapat menjadi penyebab gagal nafas. Kecelakaan yang mengakibatkan cidera kepala, ketidaksadaran dan perdarahan dari hidung dan mulut dapat mnegarah pada obstruksi jalan nafas atas dan depresi pernapasan. Hemothoraks, pnemothoraks dan fraktur tulang iga dapat terjadi dan mungkin meyebabkan gagal nafas. Flail chest dapat terjadi dan dapat mengarah pada gagal nafas. Pengobatannya adalah untuk memperbaiki patologi yang mendasar
5. Penyakit akut paru
Pnemonia disebabkan oleh bakteri dan virus. Pnemonia kimiawi atau pnemonia diakibatkan oleh mengaspirasi uap yang mengritasi dan materi lambung yang bersifat asam. Asma bronkial, atelektasis, embolisme paru dan edema paru adalah beberapa kondisi lain yang menyababkan gagal nafas.
IV. TANDA DAN GEJALATanda
Gagal nafas total
Aliran udara di mulut, hidung tidak dapat didengar/dirasakan.
Pada gerakan nafas spontan terlihat retraksi supra klavikuladan sela iga serta tidak ada pengembangan dada pada inspirasi

Adanya kesulitasn inflasi parudalam usaha memberikan ventilasi buatan
Gagal nafas parsial
Terdenganr suara nafas tambahan gargling, snoring, Growing dan whizing.
Ada retraksi dada
Gejala
Hiperkapnia yaitu penurunan kesadaran (PCO2)
Hipoksemia yaitu takikardia, gelisah, berkeringat atau sianosis (PO2 menurun)
V. PEMERIKSAAN PENUNJANG Pemerikasan gas-gas darah arteri
Hipoksemia
Ringan : PaO2 < 80 mmHg
Sedang : PaO2 < 60 mmHg
Berat : PaO2 < 40 mmHg
Pemeriksaan rontgen dada
Melihat keadaan patologik dan atau kemajuan proses penyakit yang tidak diketahui
Hemodinamik
Tipe I : peningkatan PCWP
EKG
Mungkin memperlihatkan bukti-bukti regangan jantung di sisi kanan
Disritmia
VI. PENGKAJIAN Pengkajian Primer
1. Airway
Peningkatan sekresi pernapasan
Bunyi nafas krekels, ronki dan mengi

2. Breathing
Distress pernapasan : pernapasan cuping hidung, takipneu/bradipneu, retraksi.
Menggunakan otot aksesori pernapasan
Kesulitan bernafas : lapar udara, diaforesis, sianosis
3. Circulation
Penurunan curah jantung : gelisah, letargi, takikardia
Sakit kepala
Gangguan tingkat kesadaran : ansietas, gelisah, kacau mental, mengantuk
Papiledema
Penurunan haluaran urine
VII. PENTALAKSANAAN MEDIS Terapi oksigen
Pemberian oksigen kecepatan rendah : masker Venturi atau nasal prong
Ventilator mekanik dengan tekanan jalan nafas positif kontinu (CPAP) atau PEEP
Inhalasi nebuliser
Fisioterapi dada
Pemantauan hemodinamik/jantung
Pengobatan
Brokodilator
Steroid
Dukungan nutrisi sesuai kebutuhan
VIII. DIAGNOSA KEPERAWATAN
1. Pola nafas tidak efektif b.d. penurunan ekspansi paru
Tujuan :
Setelah dilakukan tindakan keperawatan pasien dapat mempertahankan pola pernapasan yang efektif

Kriteria Hasil :
Pasien menunjukkan
Frekuensi, irama dan kedalaman pernapasan normal
Adanya penurunan dispneu
Gas-gas darah dalam batas normal
Intervensi :
Kaji frekuensi, kedalaman dan kualitas pernapasan serta pola pernapasan.
Kaji tanda vital dan tingkat kesasdaran setaiap jam dan prn
Monitor pemberian trakeostomi bila PaCo2 50 mmHg atau PaO2< 60 mmHg
Berikan oksigen dalam bantuan ventilasi dan humidifier sesuai dengan pesanan
Pantau dan catat gas-gas darah sesuai indikasi : kaji kecenderungan kenaikan PaCO2 atau kecendurungan penurunan PaO2
Auskultasi dada untuk mendengarkan bunyi nafas setiap 1 jam
Pertahankan tirah baring dengan kepala tempat tidur ditinggikan 30 sampai 45 derajat untuk mengoptimalkan pernapasan
Berikan dorongan utnuk batuk dan napas dalam, bantu pasien untuk mebebat dada selama batuk
Instruksikan pasien untuk melakukan pernapasan diagpragma atau bibir
Berikan bantuan ventilasi mekanik bila PaCO > 60 mmHg. PaO2 dan PCO2 meningkat dengan frekuensi 5 mmHg/jam. PaO2 tidak dapat dipertahankan pada 60 mmHg atau lebih, atau pasien memperlihatkan keletihan atau depresi mental atau sekresi menjadi sulit untuk diatasi.
2. Gangguan pertukaran gas berhubungan dengan abnormalitas ventilasi-perfusi sekunder terhadap hipoventilasi
Tujuan :
Setelah diberikan tindakan keperawatan pasien dapat mempertahankan pertukaran gas yang adekuat
Kriteria Hasil :
Pasien mampu menunjukkan :

Bunyi paru bersih
Warna kulit normal
Gas-gas darah dalam batas normal untuk usia yang diperkirakan
Intervensi :
Kaji terhadap tanda dan gejala hipoksia dan hiperkapnia
Kaji TD, nadi apikal dan tingkat kesadaran setiap[ jam dan prn, laporkan perubahan tinmgkat kesadaran pada dokter.
Pantau dan catat pemeriksaan gas darah, kaji adanya kecenderungan kenaikan dalam PaCO2 atau penurunan dalam PaO2
Bantu dengan pemberian ventilasi mekanik sesuai indikasi, kaji perlunya CPAP atau PEEP.
Auskultasi dada untuk mendengarkan bunyi nafas setiap jam
Tinjau kembali pemeriksaan sinar X dada harian, perhatikan peningkatan atau penyimpangan
Pantau irama jantung
Berikan cairan parenteral sesuai pesanan
Berikan obat-obatan sesuai pesanan : bronkodilator, antibiotik, steroid.
Evaluasi AKS dalam hubungannya dengan penurunan kebutuhan oksigen.
3. Kelebihan volume cairan b.d. edema pulmo
Tujuan :
Setelah diberikan tindakan perawatan pasien tidak terjadi kelebihan volume cairan
Kriteria Hasil :
Pasien mampu menunjukkan:
TTV normal
Balance cairan dalam batas normal
Tidak terjadi edema
Intervensi :

Timbang BB tiap hari
Monitor input dan output pasien tiap 1 jam
Kaji tanda dan gejala penurunan curah jantung
Kaji tanda-tanda kelebihan volume : edema, BB , CVP
Monitor parameter hemodinamik
Kolaburasi untuk pemberian cairandan elektrolit
4. Gangguan perfusi jaringan b.d. penurunan curah jantung
Tujuan :
Setelah dilakukan tindakan keperawatan pasien mampu mempertahankan perfusi jaringan.
Kriteria Hasil :
Pasien mampu menunjukkan
Status hemodinamik dalam bata normal
TTV normal
Intervensi :
Kaji tingkat kesadaran
Kaji penurunan perfusi jaringan
Kaji status hemodinamik
Kaji irama EKG
Kaji sistem gastrointestinal