Anestesi Fam Bab II
-
Upload
ndhe-poetry -
Category
Documents
-
view
57 -
download
9
description
Transcript of Anestesi Fam Bab II

BAB II
TINJAUAN PUSTAKA
2.1.1 Definisi
Fibroadenoma merupakan tumor jinak pada payudara yang paling umum
ditemukan. Fibroadenoma terbentuk dari sel - sel epitel dan jaringan ikat, dimana
komponen epitelnya menunjukkan tanda – tanda aberasi yang sama dengan
komponen epitel normal. Etiologi penyakit ini belum diketahui secara pasti. Namun
diperkirakan berkaitan dengan aktivitas estrogen. Fibroadenoma pertama kali
terbentuk setelah aktivitas ovarium dimulai dan terjadi terutama pada remaja
muda.1,2,3
Fibroadenoma umumnya terjadi pada wanita muda, terutama dengan usia di
bawah 30 tahun dan relatif jarang ditemukan pada payudara wanita post menopause.
Tumor ini dapat tumbuh di seluruh bagian payudara, namun tersering pada quadran
atas lateral. Penyakit ini bersifat asimptomatik atau hanya menunjukkan gejala ringan
berupa benjolan pada payudara yang dapat digerakkan, sehingga pada beberapa kasus, penyakit
ini terdeteksi secara tidak sengaja pada saat pemeriksaan fisik. Penanganan
fibroadenoma adalah melalui pembedahan pengangkatan tumor.Fibroadenoma harus
diekstirpasi karena tumor jinak ini akan terus membesar.1,2,3,4
2.1.2 Insiden dan Epidemiologi
Di Amerika Serikat, fibroadenoma merupakan lesi payudara yang paling
umum, yang terjadi pada wanita dengan usia di bawah 40 tahun. Fibroadenoma dapat
terjadi pada wanita segala usia, selama masa reproduksi aktif dan mengecil setelah
menopause. Fibroadenoma jarang terjadi pada wanita post menopause. Prevalensi
fibroadenoma pada wanita usia di atas 40 tahun kira-kira hanya 8 - 10 %. Sekitar 10 -
15 % kasus fibroadenoma merupakan multipel. Pada wanita berkulit gelap,
3

fibroadenoma lebih sering terjadi di usia lebih muda dibandingkan wanita berkulit
putih.1,2,5
2.1.3 Etiologi
Penyebab pasti fibroadenoma tidak diketahui. Namun, terdapat beberapa
faktor yang dikaitkan dengan penyakit ini, antara lain peningkatan mutlak aktivitas
estrogen, yang diperkirakan berperan dalam pembentukannya. Selain itu,
diperkirakan terdapat prekursor embrional yang dormant di kelenjar mammae yang
dapat memicu pembentukan fibroadenoma yang akan berkembang mengikuti
aktivitas ovarium.2,4
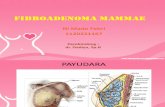
2.1.4 Anatomi
Payudara terdiri dari jaringan kelenjar, fibrosa, dan lemak. Jaringan ikat
memisahkan payudara dari otot - otot dinding dada, otot pektoralis dan seratus
anterior. Sedikit di bawah pusat payudara dewasa terdapat puting (papila mammae),
tonjolan yang berpigmen dikelilingi oleh areola.Puting mempunyai perforasi pada
ujungnya dengan beberapa lubang kecil,yaitu apertura duktus laktiferosa. Tuberkel -
tuberkel Montgomery adalah kelenjar sebasea pada permukaan areola.5,6
Jaringan kelenjar membentuk 12 hingga 25 lobus yang tersusun radier di
sekitar puting dan dipisahkan oleh jaringan lemak yang bervariasi jumlahnya, yang
mengelilingi jaringan ikat (stroma) di antara lobus - lobus. Setiap lobus berbeda,
sehingga penyakit yang menyerang satu lobus tidak menyerang lobus lainnya.
Drainase dari lobus menuju sinus laktiferosa, yang kemudian berkumpul di duktus
pengumpul dan bermuarake puting. Jaringan ikat di banyak tempat akan memadat
membentuk pitafibrosa yang tegak lurus terhadap substansi lemak, mengikat lapisan
dalam dari fasia subkutan payudara pada kulit. Pita ini, yaitu ligamentum Cooper
merupakan ligamentum suspensorium payudara.1,3,5
4

Jika dilihat melalui potongan sagital, maka struktur payudara terdiri atas
beberapa lapisan, dari luar ke dalam, yaitu : kulit, jaringan lemak subkutaneus, stroma
(jaringan fibroglandular) yang di dalamnya terdapat pula duktus laktiferus, fascia
pektoralis, m. pektoralis mayor dan tulang iga. Vaskularisasi kelenjar mammae
terutama berasal dari cabang arteri aksilaris, ramus perforata intercostalis 1 - 4 dari
arteri mammae interna dan ramus perforata arteri intercostalis 3 - 7. Cabang arteri
aksilaris dari medial ke lateral adalah arteri torakalis lateralis. Agak ke lateral dari
arteritorakalis lateralis terdapat arteri subskapularis. Vena dapat dibagi menjadi2
kelompok, yakni superfisial dan profunda. Vena superfisial terletak disubkutis,
mudah tampak, bermuara ke vena mammae interna atau venasu perfisial leher. Vena
profunda berjalan seiring dengan arteri yangsenama, dan secara terpisah bermuara ke
vena aksilaris, vena mammae interna dan vena azigos atau vena hemiazigos.1,3
Saluran limfe kelenjar mammae terutama berjalan mengikuti vena kelenjar mammae,
drainasenya terutama melalui :5,6
1. Bagian lateral dan sentral masuk ke kelenjar limfe fosa aksilaris.
2. Bagian medial masuk ke kelenjar limfe memmaria interna.
3. Saluran limfe subkutis kelenjar mammae umumnya masuk ke pleksusimfatik
subareolar.
Kelenjar mammae dipersarafi oleh nervi intercostal ke 2 - 6 dan 3 - 4 rami dari
pleksus servikalis. Sedangkan saraf yang berkaitan dengan terapi bedah adalah :
1. Nervus torakalis lateralis. Kira-kira di tepi medial m.pektoralis minormelintasi
anterior vena aksilaris, berjalan ke bawah, masuk kepermukaan dalam m.
pektoralis mayor.
2. Nervus torakalis medialis.Kira - kira 1 cm lateral dari nervus torakalislateralis,
tidak melintasi vena aksilaris, berjalan ke bawah masuk ke m.pektoralis minor
dan m. pektoralis mayor.
5

3. Nervus torakalis longus dari pleksus servikalis. Menempel rapat padadinding
toraks berjalan ke bawah, mempersarafi m. seratus anterior.
4. Nervus torakalis dorsalis dari pleksus brakhialis. Berjalan bersamapembuluh
darah subskapularis, mempersarafi m. subskapularis, m.teres mayor.
2.1.5 Fisiologi
Payudara mengalami tiga macam perubahan yang dipegaruhi oleh hormon.
Perubahan pertama ialah mulai dari masa hidup anak melalui masa pubertas, masa
fertilitas, sampai ke klimakterium, dan menopause.Sejak pubertas, pengaruh estrogen
dan progesteron yang diproduksi oleh ovarium dan juga hormon hipofise, telah
menyebabkan duktus berkembang dan timbulnya asinus.
Perubahan kedua adalah perubahan sesuai dengan daur haid. Sekitar hari ke -
8 haid, payudara jadi lebih besar dan beberapa hari sebelum haid berikutnya terjadi
pembesaran maksimal. Kadang – kadang timbul benjolan yang nyeri dan tidak rata.
Selama beberapa hari menjelang haid, payudara menjadi tegang dan nyeri sehingga
pemeriksaan fisik,terutama palpasi, tidak mungkin dilakukan. Pada waktu itu,
pemeriksaan foto mamografi tidak berguna karena kontras kelenjar terlalu besar.
Begitu haid mulai, semuanya berkurang.
Perubahan ketiga terjadi pada masa hamil dan menyusui. Pada kehamilan,
payudara menjadi besar karena epitel duktus lobus dan duktus alveolus berproliferasi,
dan tumbuh duktus baru. Sekresi hormon prolaktin dari hipofisis anterior memicu
laktasi.Air susu diproduksi oleh sel - sel alveolus, mengisi asinus, kemudian
dikeluarkan melalui duktus ke puting susu.
2.1.6 Patofisiologi
Fibroadenoma adalah tumor jinak yang menggambarkan suatu proses
hiperplasia dan proliferasi pada satu duktus terminal. Perkembanganya dihubungkan
dengan suatu proses aberasi perkenbangan normal. Penyebab proliferasi duktus tidak
diketahui,diperkirakan sel stroma neoplastik mengeluarkan faktor pertumbuhan yang
6

mempengaruhi sel epitel. Peningkatan mutlak aktivitas estrogen, diperkirakan
berperan dalam pembentukannya. Kira - kira 10% fibroadenoma akan menghilang
secara spontan tiap tahunnya dankebanyakan perkembangan fibroadenoma berhenti
setelah mencapai diameter 2 - 3 cm. Fibroadenoma hampir tidak pernah menjadi
ganas.
Fibroadenoma jarang ditemukan pada wanita yang telah mengalami
postmenopause dan dapat terbentuk gambaran kalsifikasi kasar.Sebaliknya,
fibroadenoma dapat berkembang dengan cepat selama proses kehamilan, pada terapi
pergantian hormon, dan pada orang - orang yang mengalami penurunan kekebalan
imunitas, bahkan pada beberapa kasus, dapat menyebabkan keganasan pada pasien -
pasien yang mengalami penurunan kekebalan tubuh, perkembangan fibroadenoma
berkaitandengan infeksi virus Epstein-Barr.
Fibroadenoma terbagi atas Juvelline Fibroadenoma, yang terjadi pada wanita
remaja dan Myxoid Fibroadenoma yang terjadi pada pasien dengan Carney complex.
Carney complex merupakan suatu sindrom neoplasma autosomal dominan yang
terdiri atas lesi pada kulit dan mukosa, myxomas dan kelainan endokrin.1,2,7,8
2.1.7 Diagnosis
Fibroadenoma pada sebagian besar penderita tidak menunjukkan gejala dan
terdeteksi setelah dilakukan pemeriksaan fisik. Pertumbuhan fibroadenoma
relatif lambat dan hanya menunjukkan sedikit perubahan ukurandan tekstur dalam
beberapa bulan. Fibroadenoma memiliki gejala berupa benjolan dengan permukaan
yang licin dan merah. Biasanya fibroadenoma tidak nyeri, tetapi kadang dirasakan
nyeri bila ditekan.
2.1.8 Pemeriksaan Fisik
Secara klinik, fibroadenoma biasanya bermanifestasi sebagai massa soliter,
diskret, dan mudah digerakkan, selama tidak terbentuk jaringan fibroblast disekitar
7

jaringan payudara, dengan diameter kira-kira 1 - 3cm, tetapi ukurannya dapat
bertambah sehingga membentuk nodul dan lobus. Fibroadenoma dapat ditemukan di
seluruh bagian payudara, tetapi lokasi tersering adalah pada quadran lateral atas
payudara. Tidak terlihat perubahan kontur payudara. Penarikan kulit dan axillary
adenopathy yang signifikan pun tidak ditemukan.
2.1.9 Pemeriksaan Histopatologi
Secara makroskopis, semua tumor teraba padat dengan warna cokelat - putih
pada irisan, dengan bercak - bercak kuning - merah muda yang mencerminkan daerah
kelenjar. Secara histologis, tumor terdiri atas jaringan ikatdan kelenjar dengan
berbagai proporsi dan variasi.Tampak storma fibroblastik longgar yang mengandung
rongga mirip duktus berlapis sel epitel dengan ukuran danbentuk yang beragam.
Rongga yang mirip duktus atau kelenjar ini dilapisi oleh satu atau lebih lapisan sel
yang regular dengan membrane basal jelas dan utuh. Meskipun di sebagian lesi
duktus terbuka, bulat hingga oval dancukup teratur (fibroadenoma perikanalikularis),
sebagian lainnya tertekan oleh proliferasi ekstensif stroma sehingga pada potongan
melintang rongga tersebut tampak sebagai celah atau struktur ireguler mirip - bintang
(fibroadenoma intra kanalikularis).
2.1.10 Penatalaksanaan
Operasi eksisi merupakan satu-satunya pengobatan untuk fibroadenoma.
Operasi dilakukan sejak dini, hal ini bertujuan untuk memelihara fungsi payudara dan
untuk menghindari bekas luka.Pemilihan tipe insisi dilakukan berdasarkan ukuran
dan lokasi dari lesidi payudara. terdapat 3 tipe insisi yang biasa digunakan, yaitu
1. Radial Incision, yaitu dengan menggunakan sinar.
2. Circumareolar Incision.
3. Curve/Semicircular Incision
8

Tipe insisi yang paling sering digunakan adalag tipe radial.Tipe
circumareolar, hanya meninggalkan sedikit bekas luka dandeformitas, tetapi hanya
memberikan pembukaan yang terbatas. Tipe ini digunakan hanya untuk fibroadenoma
yang tunggal dan kecil dan lokasinya sekitar 2 cm di sekitar batas areola. Semicircular
incision biasanya digunakan untuk mengangkat tumor yang besar dan beradadi daerah
lateral payudara.
2.2.1 Definisi dan Teknik Anastesi
Anestesi (pembiusan; berasal dari bahasa Yunani an-"tidak, tanpa" dan
aesthētos, "persepsi, kemampuan untuk merasa"), secara umum berarti suatu tindakan
menghilangkan rasa sakit ketika melakukan pembedahan dan berbagai prosedur
lainnya yang menimbulkan rasa sakit pada tubuh. Istilah anestesi digunakan pertama
kali oleh Oliver Wendel Holmes Sr pada tahun 1846.
Anestesi Umum adalah tindakan meniadakan nyeri secara sentral disertai
hilangnya kesadaran dan bersifat irreversible. Anestesi umum yang sempurna
menghasilkan ketidaksadaran, analgesia, relaxasi otot tanpa menimbulkan resiko
yang tidak diinginkan dari pasien.
Dengan anestesi umum, akan diperoleh triad (trias) anestesia, yaitu :
- Hipnosis (tidur)
- Analgesia (bebas dari nyeri)
- relaksasi otot
9

Anestesi yang digunakan adalah anestesi umum dengan teknik perlindungan
jalan nafas. Pemantauan ditujukan atas fungsi nafas dan sirkulasi. Pulse oxymeter
dianjurkan sebagai alat monitoring.
2.2.2 Penilaian dan Persiapan Praanestesia
1. Anamnesis
Riwayat apakah pasien pernah mendapat anesthesia sebelumnya sangatlah
penting untuk mengetahui apakah ada hal-hal yang perlu mendapat perhatian khusus,
misalnya alergi, mual-muntah, nyeri otot, gatal-gatal atau sesak nafas pasca bedah,
sehingga dapat dirancang anesthesia berikutnya dengan lebih baik.
2. Pemeriksaan Fisik
Pemeriksaan gigi, tindakan buka mulut, lidah relative besar sangat penting
untuk diketahui apakah akan menyulitkan tindakan laringoskopi intubasi. Leher
pendek dan kaku juga akan menyulitkan laringoskopi intubasi.
3. Pemeriksaan Laboratorium
Uji laboratorium hendaknya atas indikasi yang tepat sesuai dengan dugaan
penyakit yang sedang dicurigai. Banyak fasilitas kesehatan yang mengharuskan uji
laboratorium secara rutin walaupun pada pasien sehat untuk bedah minor, misalnya
pemeriksaan darah kecil ( Hb, leukosit, masa perdarahan dan masa pembekuan) dan
urinalisis. Pada usia pasien diatas 40 tahun ada anjuran EKG dan foto thoraks.
10

Praktek-praktek semacam ini harus dikaji ulang mengingat biaya yang harus
dikeluarkan dan mamfaat minimal uji-uji semacam ini.
4. Kebugaran untuk anesthesia
Pembedahan elektif boleh ditunda tanpa batas waktu untuk menyiapkan agar
pasien dalam keadaan bugar, sebaliknya pada operasi sito penundaan tidak perlu
harus dihindari.
5. Klasifikasi Status anestesia
Klasifikasi yang lazim digunakan untuk menilai kebugaran fisik seseoran
ialah yang berasal dari The American Society of Anesthesiologist (ASA). Klasifikasi
fisik ini bukan alat prakiraan risiko anestesia, karena dampak samping anestesia tidak
dapat dipisahkan dari dampak samping pembedahan.
Kelas 1 : Pasien sehat organik, fisiologik, psikiatrik, biokimia.
Kelas 2 : Pasien dengan penyakit sistemikringan atau sedang.
Kelas 3 : Pasien dengan penyakit sistemik berat, sehingga aktivitas rutin
terbatas.
Kelas 4 : Pasien dengan penyakit sistemik berat tak dapat
melakukanaktivitas rutin dan penyakitnya merupakan ancaman
kehidupan setiap saat.
Kelas 5: Pasien sekarat yang diperkirakan dengan atau tanpa pembedahan,
Pada pembedahan cito atau emergency biasanya dicantumkan huruf E.
11

6. Masukan Oral
Refleks laring mengalami penurunan selama anesthesia. Regurgitasi isi
lambung dan kotoran yang terdapat dalam jalan nafas merupakan resiko utama pada
pasien yang menjalani anesthesia. Untuk meminimalkan resiko tersebut, semua
pasien yang dijadwalkan untuk operasi elektif dengan anesthesia harus dipantangkan
dari masukan oral (puasa) selama periode tertentu sebelum induksi anestesia.
Pada pasien dewasa umumnya puasa 6-8 jam, anak kecil 4-6 jam, dan pada
bayi 3-4 jam. Minuman bening, air putih, teh manis sampai 3 jam dan untuk
keperluan minum obat air putih dalam jumlah terbatas diperbolehkan 1 jam sebelum
induksi anestesia.
2.2.3 Premedikasi
Premedikasi adalah pemberian obat sebelum induksi anesthesia dengan tujuan
untuk melancarkan induksi, rumatan, dan bangun dari anestesi diantaranya:
1. Meredakan kecemasan dan ketakutan.
2. Memperlancar induksi anestesi.
3. Mengurangi sekresi kelenjar ludah dan bronkus.
4. Meminimalkan jumlah obat anestetik.
5. Mengurangi mual muntah pasca bedah.
6. Menciptakan amnesia.
7. Mengurangi isi cairan lambung.
8. Mengurangi refleks yang membahayakan
12

Obat-obat yang sering digunakan sebagai premedikasi adalah:
A. Obat Golongan Antikholinergik
Obat golongan antikholinergik adalah obat-obatan yang berkhasiat menekan
menghambat aktivitas kholinergik atau parasimpatis.
Tujuan utama pemberian obat golongan antikholinergik untuk premedikasi
adalah:
1. Mengurangi sekresi kelenjar: saliva, saluran cerna, dan saluran nafas.
2. Mencegah spasme laring dan bronkus
3. Mencegah bradikardi
4. Mengurangi motalitas usus
5. Melawan efek depresi narkotik terhadap pusat nafas.
Obat golongan antikholinergik yang digunakan dalam praktik anesthesia adalah
preparat Alkaloid Belladona, yang turunanny adalah;
1. Sulfas atropine
2. Skopolamin
Mekanisme Kerja
Menghambat mekanisme kerja asetil kholin pada organ yang diinervasi oleh
serabut otonom para simpatis atau serabut saraf yang mempunyai neurotransmitter
asetil kolin.
13

Alkaloid belladonna menghambat muskarinik secara kompetitif yang
ditimbulkan oleh asetil kholin pada sel efektor organ terutama pada kelenjar eksokrin,
otot polos dan otot jantung. Khasiat sulfas atropine lebih dominan pada otot jantung,
usus dan bronkus, sedangkan skolopamin lebih dominan pada iris, korpus silliare dan
kelenjar.
Cara pemberian dan dosis
1. Intramuscular, dosis 0.01 mg/kg BB, diberikan 30-45 menit sebelum induksi.
2. Intravena, dengan dosis 0.005 mg/kg BB, diberikan 5-10 sebelum induksi
Kontra indikasi
Alkaloid belladona ini tidak diberikan pada pasien yang menderita: demam, takikardi,
glukoma dan tirotoksikasis.
Kemasan dan sifat fisik
Dikemas dalam bentuk ampul 1ml mengandung 0,25 dan 0,50 mg, tidak berwarna
dan larut dalam air.
B. Obat Golongan Sedatif/ Trankuilizer,
Obat golongan sedatif adalah obat-obat yang berkhasiat anti cemas dan
menimbulkan rasa kantuk.
Tujuan pemberian obat golongan ini adalah untuk memberikan suasana
nyaman bagi pasien prabedah, bebas dari rasa cemas dan takut, sehingga pasien
menjadi tidak peduli dengan lingkunganny.
14

Untuk keperluan ini, obat golongan sedatif/trankuilizer yang sering digunakan
adalah:
1. Derivate fenothiazin
2. Derivate benzodiazepine
3. Derivate butirofenon
4. Derivate barbiturate
5. Antihistamin
1. Derivate fenothiazin
Derivate fenothiazin yang banyak digunakan untuk premedikasi adalah
prometazin. Obat ini pada mulanya digunakan sebagai antihistamin.
cara pemberian dan dosis:
1. Intramuscular dosis 1 mg/kg BB dan diberikan 30-45 menit sebelum induksi
2. Intravena, dengan dosis 0,5 mg/kg BB diberikan 5-10 menit sebelum induksi.
Kemasan dan sifat fisik
Dikemas dalam bentuk ampul 2 ml mengandung 50 mg. Tidak berwarna dan
larut dalam air.
15

2. Derivat benzodiazepine
Derivat benzodiazepine yang banyak digunakan untuk premedikasi adalah
diazepam dan midazolam. Derivat yang lain adalah klordizepoksid, nitrazepam dan
oksazepam.
Penggunaan klinis
Dalam praktik anesthesia obat ini digunakan sebagai:
1. Premedikasi, diberikan intramuscular dengan dosis 0,2 mg/kg BB atau peroral
dengan dosis 5-10 mg.
2. Induksi, diberikan intravena dengan dosis 0,2-0,6 mg/kg BB
3. Sedasi pada analgesia regional, diberikan intravena
4. Menghilangkan halusinasi pada pemberian ketamin
Penggunaan lainnya adalah:
1. Antikejang pada kasus-kasus epilepsy, tetanus dan eklamsi
2. Sedasi pasien rawat inap
3. Sedasi pada tindakan kardioversi dan endoskopi
Pada pemberian intramuscular atau intravena, obat ini tidak bias dicampur dengan
obat lain karena bias terjadi presipitasi.
Jalur vena yang dipilih sebaiknya melalui vena-vena besar untuk mencegah flebitis.
Pemberian intramuscular kurang disenangi oleh karena menimbulkan rasa nyeri pada
daerah suntikan.
16

Kemasan
Kemasan injeksi berbentuk larutan emulsi dalam ampul 2 ml yang
mengandung 10 mg, berwarna kuning, sukar larut dalam air dan bersifat asam.
Kemasan oral dalam bentuk 2 mg dan 5 mg, disamping itu ada kemasan suppositoria
atau pipa rectal (rectal tube) yang diberikan pada anak-anak. Sedangkan midazolam
yang ada dipasaran adalah hanya dalam bentuk larutan tidak berwarna, mudah larut
dalam air dan kemasan dalam ampul (3 dan 5 ml) yang mengandung 5 mg/ml.
3. Derivat butirofenon
Derivate ini disebut juga sebagai obat golongan neroleptika, karena sering
digunakan sebagai neroleptik. Derivate butiroferon yang sering digunakan sebagai
obat premedikasi adalah dehidhobenzperidol tau disebut DHBP.
Penggunaan Klinik
1. Premedikasi, diberikan itramuskular, dosis 0,1 mg/kg/bb
2. Sedasi untuk tindakan endoskopi dan analgesia regional
3. Anti hipertensi
4. Anti muntah
5. Suplemen anestesia
Kemasan
Dalam bentuk ampul 2 ml dan 10 ml, mengandung 2,5 mg/ml. Tidak
berwarna dan bisa dicampur dengan obat lain.
17

4. Derivat barbiturat
Derivat barbiturat yang sering digunakan sebagai obat premedikasi adalah
pentobarbital dan sekobarbital. Digunakan sebagai sedasi dan penenang prabedah,
terutama pada anak-anak.
Pada dosis lazim, menimbulkan depresi ringan pada respirasi dan sirkulasi.
Sebagai premedikasi diberikan intramuskular dengan dosis 2 mg/kgBB atau peroral.
5.Preparat antihistamin
Obat golongan ini yang sering digunakan sebagai premedikasi adalah derivat
defenhidramin.
Khasiat yang diharapkan adalah: sedatif, antimuntah ringan dan antipiretik,
sedangkan efek sampingnya adalah hipotensi yang sifatnya ringan.
C. Golongan Analgetik Narkotik atau Opioid
Berdasarkan struktur kimia, anelgetik narkotik atau opioid dibedakan menjadi
3 kelompok:
1. Alkaloid opium (natural): morfin dan kodein
2. Derivat semisintetik: diasetilmorfin (heroin), hidromorfin, oksimorfon,
hidrokodon dan oksikodon.
3. Derivat sintetik
Fenilpiperidine : petidin, fentanil,sulfafentanil dan alfentanil
Benzmorfans : pentazosin, fenazosin dan siklazosin
Morfinans : lavorvanol
18

Propionanilides : metadon
Tramadol
Sebagai analgetik, opioid bekerja secara sentral pada reseptor-reseptor opioid
yang diketahui ada 4 reseptor, yaitu:
1. Reseptor Mu
Morfin bekerja secara agonis pada reseptor ini. Stimulasi reseptor ini akan
menimbulkan analgesia, rasa segar, euforia dan depresi respirasi.
2. Reseptor Kappa
Stimulasi reseptor ini menimbulkan analgesia, sedasi dan anestesia. Morfin
bekerja pada reseptor ini.
3. Reseptor Sigma
Stimulasi reseptor ini menimbulkan perasaan disforia, halusinasi, pupil
midriasis dan stimulasi respirasi.
4. Reseptor Delta
Pada manusia peran reseptor ini belum diketahui dengan jelas. Diduga
meperkuat reseptor Mu.
Golongan narkotik yang sering digunakan sebagai obat premedikasi adalah:
1. Petidin
2. Morfin
Sedangkan fentanil digunakan sebagai suplemen anestesia.
19

Penggunaan klinik
Morfin mempunyai kekuatan 10x dibandingkan petidin, ini berarti bahwa
dosis morfin sepersepuluh dari dosis petidin, sedangkan fentanil 100kali dari dosis
petidin.
Analgetik narkotik digunakan sebagai:
1. Premedikasi: petidin diberikan IM dengan dosis 1 mg/kgBB atau IV 0,5
mg/kgBB, sedangkan morfin sepersepuluh dari petidin, sedangkan fentanil
seperseratus dari petidin.
2. Analgetik untuk pasien menderita nyeri akut/kronis, diberikan sistemik atau
regional intratekal/epidural
3. Suplemen anestesia atau analgesia
4. Analgetik pada tindakan endoskopi atau diagnostik lain.
5. Suplemen sedasi dan analgetik di Unit Terapi Intensif
Kontra Indikasi
Pemberian narkotik harus hati-hati pada pasien orangtua atau bayi dan
keadaan umum yang buruk. Tidak boleh diberikan pada pasien yang mendapat
preparat penghambat monoamin oksidase, pasien asma dan penderita penyakit hati.
Efek samping atau tanda-tanda intoksikasi
1. Memperpanjang masa pulih anestesia
2. Depresi pusat nafas sehingga pasien bisa berhenti nafas
3. Pupil miosis
20

4. Spasme bronkus pada pasien penderita asma akibat morfin
5. Kolik abdomen akibat spasme sfinter kantung empedu
6. Mual muntah dan hipersalivasi
7. Gatal-gatal seluruh tubuh
Penanggulangan efek samping ini dilakukan dengan jalan memberikan bantuan hidup
dasar dan segera memberikan obat penawar.
Kemasan
1. Petidin dalam bentuk ampul 2 ml yang mengandung 50 mg/ml tidak berwarna
2. Fentanil dikemas steril dalam bentuk ampul 2 dan 10 ml tiap ml mengandung
50 µg
3. Morfin dalam bentuk ampul 1 ml yang mengandung 10 atau 20 mg, tidak
berwarna dan bisa dicampur dengan obat lain.
Dalam aplikasinya, ketiga jenis obat-obat premedikasi ini dicampur dalam satu spuit
kecuali diazepam, dan disuntikkan secara IM. Pemberian cara ini dimaksudkan
mengurangi suntikan berulang. Apabila diberikan terpisah, pasien akan disuntik
sebanyak tiga kali, keadaan ini tidak mengenakkan pasien.
2.2.3 Induksi Anestesi Umum
Induksi adalah tindakan untuk membuat pasien dari sadar menjadi tidak sadar,
sehingga memungkinkan dimulainya anestesi dan pembedahan. Induksi anestesi
dapat dikerjakan dengan secara intravena, intramuscular atau rektai. Setelah pasien
tidur akibat induksi anesthesia langsung dilanjutkan dengan pemeliharaan anesthesia
21

sampai tindakan pembedahan selesai. Sebelum memulai induksianestesia selayaknya
disiapkan peralatan dan obat-obatan yang diperlukan, sehingga seandainya terjadi
keadaan gawat dapat diatasi dengan lebih cepat dan lebih baik.
Untuk persiapan induksi anesthesia sebaiknya kita ingat kata STATICS :
S= Scope Stetoskop, untuk mendengarkan suara paru dan jantung . LaringoSkop.
Pilih bilah atau daun (blade) yang sesuai dengan usia pasien. Lampu
harus cukup terang.
T= Tube Pipa trakea. Pilih sesuia usia. Usia < 5 tahun tanpa balon (cuffed) dan
>5 tahun dengan balon (cuffed)
A= Airway Pipa mulut-faring (Guedel, orotracheal airway) atau pipa hidung-
faring ( naso-trachealairway). Pipa ini untuk menahan lidah saat pasien
tidak sadar untuk menjaga supaya lidah tidak menyumbat jalan napas.
T=Tape : Plester untuk fiksasi pipa supaya pipa tidak terdorong atau tercabut.
I=Introducer Mandrin atau stilet dari kawat dibungkus plastik (kabel) yang mudah
dibengkokkan untuk pemandu supaya pipa trakea mudah dimasukkan.
C=Connector Penyambung antara pipa dan peralatan anestesia
S=Suction Penyedot lendir, ludah dan lain-lainnya.
22

1. Induksi Intravena
Induksi intravena paling banyak dikerjakan dan digemari, apalagi sudah
terpasang jalur vena, karena cepat dan menyenangkan. Induksi intravena hendaknya
dikerjakan dengan hati-hati, pelahan-lahan, lembut dan terkendali. Selama induksi
anestesia, pernapasan pasien, nadi dan tekanan darah harus diawasi dan selau
diberikan oksigen. Induksi ini dikerjakan pada pasien yang kooperatif.
Obat anestesi intravena adalah obat anestesi yang diberikan melalui jalur
intravena, baik obat yang berkhasiat hipnotik atau analgetik maupun pelumpuh otot.
Setelah berada didalam pembuluh darah vena, obat – obat ini akan diedarkan ke
seluruh jaringan tubuh melalui sirkulasi umum, selanjutnya akan menuju target organ
masing–masing dan akhirnya diekskresikan sesuai dengan farmakodinamiknya
masing-masing.
Anestesi yang ideal akan bekerja secara cepat dan baik serta mengembalikan
kesadaran dengan cepat segera sesudah pemberian dihentikan. Selain itu batas
keamanan pemakaian harus cukup lebar dengan efek samping yang sangat minimal.
Tidak satupun obat anestesi dapat memberikan efek samping yang sangat minimal.
Tidak satupun obat anestesi dapat memberikan efek yang diharapkan tanpa efek
samping, bila diberikan secara tunggal.
Pemilihan teknik anestesi merupakan hal yang sangat penting, membutuhkan
pertimbangan yang sangat matang dari pasien dan faktor pembedahan yang akan
dilaksanakan, pada populasi umum walaupun regional anestesi dikatakan lebih aman
23

daripada general anestesi, tetapi tidak ada bukti yang meyakinkan bahwa teknik yang
satu lebih baik dari yang lain, sehingga penentuan teknik anestesi menjadi sangat
penting.
Pemahaman tentang sirkulasi darah sangatlah penting sebelum obat dapat
diberikan secara langsung ke dalam aliran darah, kedua hal tersebut yang menjadi
dasar pemikiran sebelum akhirnya anestesi intravena berhasil ditemukan.
William Morton , tahun 1846 di Boston , pertama kali menggunakan obat anestesi
dietil eter untuk menghilangkan nyeri selama operasi. Di jerman tahun 1909, Ludwig
Burkhardt, melakukan pembiusan dengan menggunakan kloroform dan ether melalui
intravena, tujuh tahun kemudian, Elisabeth Brendenfeld dari Swiss melaporkan
penggunaan morfin dan skopolamin secara intravena.
Sejak diperkenalkan di klinis pada tahun 1934, Thiopental menjadi “Gold
Standard” dari obat – obat anestesi lainnya, berbagai jenis obat-obat hipnotik tersedia
dalam bentuk intavena, namun obat anestesi intravena yang ideal belum bisa
ditemukan. Penemuan obat – obat ini masih terus berlangsung sampai sekarang.
A. Teknik Anestesi
Teknik anestesia merupakan suatu teknik pembiusan dengan memasukkan
obat langsung ke dalam pembuluh darah secara parenteral, obat-obat tersebut
digunakan untuk premedikasi seperti diazepam dan analgetik narkotik. induksi
24

anestesi seperti misalnya tiopenton yang juga digunakan sebagai pemeliharaan dan
juga sebagai tambahan pada tindakan analgesia regional.
B. Jenis Obat Anesthesi
Dalam perkembangan selanjutnya terdapat beberapa jenis obat – obat anestesi
dan yang digunakan di indonesia hanya beberapa jenis obat saja seperti, Tiopenton,
Diazepam , Degidrobenzperidol, Fentanil, Ketamin dan Propofol. Berikut ini akan
dijelaskan lebih jauh mengenai obat – obat anestesi intravena tersebut.
1. Propofol ( 2,6 – diisopropylphenol )
Merupakan derivat fenol yang banyak digunakan sebagai anastesia intravena
dan lebih dikenal dengan nama dagang Diprivan. Pertama kali digunakan dalam
praktek anestesi pada tahun 1977 sebagai obat induksi.
Propofol digunakan untuk induksi dan pemeliharaan dalam anastesia umum, pada
pasien dewasa dan pasien anak – anak usia lebih dari 3 tahun. Mengandung lecitin,
glycerol dan minyak soybean, sedangkan pertumbuhan kuman dihambat oleh adanya
asam etilendiamintetraasetat atau sulfat, hal tersebut sangat tergantung pada pabrik
pembuat obatnya. Obat ini dikemas dalam cairan emulsi lemak berwarna putih susu
bersifat isotonik dengan kepekatan 1 % (1 ml = 10 mg).
25

Mekanisme kerja
Mekanisme kerjanya sampai saat ini masih kurang diketahui ,tapi
diperkirakan efek primernya berlangsung di reseptor GABA – A (Gamma Amino
Butired Acid).
Dosis dan penggunaan
a) Induksi : 2,0 sampai 2.5 mg/kg IV.
b) Sedasi : 25 to 75 µg/kg/min dengan I.V infuse
c) Dosis pemeliharaan pada anastesi umum : 100 – 150 µg/kg/min IV ( titrate to
effect).
d) Turunkan dosis pada orang tua atau gangguan hemodinamik atau apabila
digabung penggunaanya dengan obat anastesi yang lain.
e) Dapat dilarutkan dengan Dextrosa 5 % untuk mendapatkan konsentrasi
yangminimal 0.2%
f) Profofol mendukung perkembangan bakteri, sehingga harus berada dalam
lingkungan yang steril dan hindari profofol dalam kondisi sudah terbuka
lebih dari 6 jam untuk mencegah kontaminasi dari bakteri.
Efek Samping
Dapat menyebabkan nyeri selama pemberian pada 50% sampai 75%. Nyeri
ini bisa muncul akibat iritasi pembuluh darah vena, nyeri pada pemberian propofol
dapat dihilangkan dengan menggunakan lidocain (0,5 mg/kg) dan jika mungkin dapat
diberikan 1 sampai 2 menit dengan pemasangan torniquet pada bagian proksimal
26

tempat suntikan, berikan secara I.V melaui vena yang besar. Gejala mual dan muntah
juga sering sekali ditemui pada pasien setelah operasi menggunakan propofol.
Propofol merupakan emulsi lemak sehingga pemberiannya harus hati – hati pada
pasien dengan gangguan metabolisme lemak seperti hiperlipidemia dan pankreatitis.
2. Tiopenton
Pertama kali diperkenalkan tahun 1963. Tiopental sekarang lebih dikenal
dengan nama sodium Penthotal, Thiopenal, Thiopenton Sodium atau Trapanal yang
merupakan obat anestesi umum barbiturat short acting, tiopentol dapat mencapai otak
dengan cepat dan memiliki onset yang cepat (30-45 detik). Dalam waktu 1 menit
tiopenton sudah mencapai puncak konsentrasi dan setelah 5 – 10 menit konsentrasi
mulai menurun di otak dan kesadaran kembali seperti semula. Dosis yang banyak
atau dengan menggunakan infus akan menghasilkan efek sedasi dan hilangnya
kesadaran.
Beberapa jenis barbiturat seperti thiopental [5-ethyl-5-(1-methylbutyl)-2-
thiobarbituric acid], methohexital [1-methyl-5-allyl-5-(1-methyl-2-
pentynyl)barbituric acid], dan thiamylal [5-allyl-5-(1-methylbutyl)-2-thiobarbituric
acid]. Thiopental (Pentothal) dan thiamylal (Surital) merupakan thiobarbiturates,
sedangan methohexital (Brevital) adalah oxybarbiturate. Walaupun terdapat beberapa
barbiturat dengan masa kerja ultra singkat , tiopental merupakan obat terlazim yang
dipergunakan untuk induksi anasthesi dan banyak dipergunakan untuk induksi
anestesi.
27

Mekanisme kerja
Barbiturat terutama bekerja pada reseptor GABA dimana barbiturat akan
menyebabkan hambatan pada reseptor GABA pada sistem saraf pusat, barbiturat
menekan sistem aktivasi retikuler, suatu jaringan polisinap komplek dari saraf dan
pusat regulasi, yang beberapa terletak dibatang otak yang mampu mengontrol
beberapa fungsi vital termasuk kesadaran. Pada konsentrasi klinis, barbiturat secara
khusus lebih berpengaruh pada sinap saraf dari pada akson. Barbiturat menekan
transmisi neurotransmitter inhibitor seperti asam gamma aminobutirik (GABA).
Mekanisme spesifik diantaranya dengan pelepasan transmitter (presinap) dan
interaksi selektif dengan reseptor (postsinap).
Dosis
Dosis yang biasanya diberikan berkisar antara 3-5 mg/kg. Untuk menghindarkan efek
negatif dari tiopental tadi sering diberikan dosis kecil dulu 50-75 mg sambil
menunggu reaksi pasien.
Efek samping
Efek samping yang dapat ditimbulkan seperti alergi, sehingga jangan
memberikan obat ini kepada pasien yang memiliki riwayat alergi terhadap barbiturat,
sebab hal ini dapat menyebabkan terjadinya reaksi anafilaksis yang jarang terjadi,
barbiturat juga kontraindikasi pada pasien dengan porfiria akut, karena barbiturat
akan menginduksi enzim d-aminoleuvulinic acid sintetase, dan dapat memicu
terjadinya serangan akut. Iritasi vena dan kerusakan jaringan akan menyebakan nyeri
28

pada saat pemberian melalui I.V, hal ini dapat diatasi dengan pemberian heparin dan
dilakukan blok regional simpatis.
3. Ketamin
Ketamine (Ketalar or Ketaject) merupakan arylcyclohexylamine yang
memiliki struktur mirip dengan phencyclidine. Ketamin pertama kali disintesis tahun
1962, dimana awalnya obat ini disintesis untuk menggantikan obat anestetik yang
lama (phencyclidine) yang lebih sering menyebabkan halusinasi dan kejang. Obat ini
pertama kali diberikan pada tentara amerika selama perang Vietnam.
Ketamin hidroklorida adalah golongan fenil sikloheksilamin, merupakan “rapid
acting non barbiturate general anesthesia”. Ketalar sebagai nama dagang yang
pertama kali diperkenalkan oleh Domino dan Carson tahun 1965 yang digunakan
sebagai anestesi umum.
Ketamin kurang digemari untuk induksi anastesia, karena sering menimbulkan
takikardi, hipertensi , hipersalivasi , nyeri kepala, pasca anasthesi dapat menimbulkan
muntah – muntah , pandangan kabur dan mimpi buruk.
Ketamin juga sering menebabkan terjadinya disorientasi, ilusi sensoris dan persepsi
dan mimpi gembira yang mengikuti anesthesia, dan sering disebut dengan emergence
phenomena.
Mekanisme kerja
Beberapa kepustakaan menyebutkan bahwa blok terhadap reseptor opiat
dalam otak dan medulla spinalis yang memberikan efek analgesik, sedangkan
29

interaksi terhadap reseptor metilaspartat dapat menyebakan anastesi umum dan juga
efek analgesik.
Dosis dan pemberian
Ketamin merupakan obat yang dapat diberikan secara intramuskular apabila
akses pembuluh darah sulit didapat contohnya pada anak – anak. Ketamin bersifat
larut air sehingga dapat diberikan secara I.V atau I.M. dosis induksi adalah 1 – 2
mg/KgBB secara I.V atau 5 – 10 mg/Kgbb I.M , untuk dosis sedatif lebih rendah
yaitu 0,2 mg/KgBB dan harus dititrasi untuk mendapatkan efek yang diinginkan.
Untuk pemeliharaan dapat diberikan secara intermitten atau kontinyu.
Emberian secara intermitten diulang setiap 10 – 15 menitdengan dosis setengah dari
dosis awal sampai operasi selesai.
Efek samping
Dapat menyebabkan efek samping berupa peningkatan sekresi air liur pada
mulut,selain itu dapat menimbulkan agitasi dan perasaan lelah , halusinasi dan mimpi
buruk juga terjadi pasca operasi, pada otot dapat menimbulkan efek mioklonus pada
otot rangka selain itu ketamin juga dapat meningkatkan tekanan intracranial. Pada
mata dapat menyebabkan terjadinya nistagmus dan diplopia.
Kontra indikasi
Mengingat efek farmakodinamiknya yang relative kompleks seperti yang
telah disebutkan diatas, maka penggunaannya terbatas pada pasien normal saja. Pada
pasien yang menderita penyakit sistemik penggunaanya harus dipertimbangkan
30

seperti tekanan intrakranial yang meningkat, misalnya pada trauma kepala, tumor
otak dan operasi intrakranial, tekanan intraokuler meningkat, misalnya pada penyakit
glaukoma dan pada operasi intraokuler. Pasien yang menderita penyakit sistemik
yang sensitif terhadap obat – obat simpatomimetik, seperti ; hipertensi tirotoksikosis,
Diabetes militus , PJK dll.
4. Opioid
Opioid telah digunakkan dalam penatalaksanaan nyeri selama ratusan tahun.
Obat opium didapat dari ekstrak biji buah poppy papaverum somniferum, dan kata
“opium “ berasal dari bahasa yunani yang berarti getah.
Opium mengandung lebih dari 20 alkaloid opioids. Morphine, meperidine, fentanyl,
sufentanil, alfentanil, and remifentanil merupakan golongan opioid yang sering
digunakan dalam general anestesi. efek utamanya adalah analgetik. Dalam dosis yang
besar opioid kadang digunakan dalam operasi kardiak. Opioid berbeda dalam potensi,
farmakokinetik dan efek samping.
Mekanisme kerja
Opioid berikatan pada reseptor spesifik yang terletak pada system saraf pusat
dan jaringan lain. Empat tipe mayor reseptor opioid yaitu , μ,Ќ,δ,σ. Walaupun opioid
menimbulkan sedikit efek sedasi, opioid lebih efektif sebagai analgesia.
Farmakodinamik dari spesifik opioid tergantung ikatannya dengan reseptor, afinitas
ikatan dan apakah reseptornya aktif. Aktivasi reseptor opiat menghambat pelepasan
31

presinaptik dan respon postsinaptik terhadap neurotransmitter ekstatori (seperti
asetilkolin) dari neuron nosiseptif.
Dosis
Premedikasi petidin diberikan I.M dengan dosis 1 mg/kgbb atau intravena 0,5
mg/Kgbb, sedangakan morfin sepersepuluh dari petidin dan fentanil seperseratus dari
petidin.
5.Benzodiazepin
Golongan benzodiazepine yang sering digunakan oleh anestesiologi adalah
Diazepam (valium), Lorazepam (Ativan) dan Midazolam (Versed), diazepam dan
lorazepam tidak larut dalam air dan kandungannya berupa propylene glycol.
Diazepam tersedia dalam sediaan emulsi lemak (Diazemuls atau Dizac), yang tidak
menyebakan nyeri atau tromboplebitis tetapi hal itu berhubungan bioaviabilitasnya
yang rendah, midazolam merupakan benzodiazepin yang larut air yang tersedia dalam
larutan dengan PH 3,5.
Dosis
Dosis midazolam bervariasi tergantung dari pasien itu sendiri.
Untuk preoperatif digunakan 0,5 – 2,5mg/kgbb
Untuk keperluan endoskopi digunakan dosis 3 – 5 mg
Sedasi pada analgesia regional, diberikan intravena.
Menghilangkan halusinasi pada pemberian ketamin.
32

2 . Induksi Inhalasi
Nitrous oksida (N2O), kloroform, dan eter adalah agen pembiusan umum
pertama yang diterima secara universal. Etil klorida, etilen, dan siklopropan
kemudian menyusul, dengan zat yang terakhir cukup digemari pada saat itu karena
induksinya yang singkat dan pemulihannya yang cepat tanpa disertai delirium.
Sayang sekali sebagian besar agen-agen anestetik yang telah disebutkan tadi telah
ditarik dari pasaran.
Sebagai contoh, eter sudah tidak digunakan secara luas karena mudah tersulut
api dan berisiko mengakibatkan kerusakan hepar. Di samping itu, eter juga
mempunyai beberapa kerugian yang tidak disenangi para anestetis seperti berbau
menyengat dan menimbulkan sekresi bronkus berlebih. Kloroform juga kini dihindari
karena toksik terhadap jantung dan hepar. Etil klorida, etilen, dan siklopropan pun
tidak lagi digunakan sebagai anestetik, baik karena toksik ataupun mudah terbakar.
Metoksifluran dan enfluran termasuk agen anestetik generasi baru yang sempat
digunakan bertahun-tahun tetapi jarang digunakan lagi karena toksisitas dan
efikasinya. Metoksifluran adalah anestetik inhalasi yang paling poten, tetapi induksi
dan pemulihannya relatif lambat. Lebih lanjut, sebagian metoksifluran dimetabolisme
oleh sitokrom P-450 menghasilkan florida bebas (F–), asam oksalat, dan bebrapa
komponen lain yang bersifat nefrotoksik. Sementara itu, enfluran mengurangi
kontraksi myokardial dan meningkatkan sekresi likuor serebrospinal (CSF). Selama
anestesia, enfluran menginduksi perubahan elektroensefalograf yang dapat
33

berprogresi pada pola spike-and-wave yang biasa ditemukan pada kejang tonik-
klonik. Oleh karena itulah, dewasa ini baik metoksifluran maupun enfluran
penggunaannya telah dibatasi.
Dengan ditariknya berbagai zat anestetik dari peredaran seperti yang
dikemukakan di atas, kini terdapat lima agen inhalasi yang masih digunakan dalam
praktik anestesi yakni nitrous oksida, halotan, isofluran, desfluran, dan sevofluran.
Anestetik inhalasi paling banyak dipakai untuk induksi pada pediatri yang mana sulit
dimulai dengan jalur intravena. Di sisi lain, bagi pasien dewasa biasanya dokter
anestesi lebih menyukai induksi cepat dengan agen intravena. Meskipun demikian,
sevofluran masih menjadi obat induksi pilihan untuk pasien dewasa, mengingat
baunya tidak menyengat dan onsetnya segera. Selain induksi, agen inhalasi juga
sering digunakan dalam praktik anestesiologi untuk rumatan.
Studi mengenai kaitan antara dosis obat, konsentrasi jaringan, dan waktu kerja
obat disebut sebagai farmakokinetik (bagaimana tubuh memengaruhi obat);
sedangkan studi mengenai mekanisme aksi obat, termasuk respons toksik, disebut
farmakodinamik (bagaimana obat memengaruhi tubuh). Setelah penjelasan secara
umum tentang farmakokinetik dan dinamik anestetik inhalasi, akan dibahas
farmakologi klinis dari masing-masing agen.
34

Farmakologi Klinik Anestesi Inhalasi
1. Nitrous Oksida (N2O)
Merupakan gas yang tidak berbau, tidak berwarna, tidak berasa, lebih berat dari
udara, serta tidak mudah terbakar dan meledak (kecuali jika dikombinasikan dengan
zat anestetik yang mudah terbakar seperti eter). Gas ini dapat disimpan dalam bentuk
cair dalam tekanan tertentu, serta relatif lebih murah dibanding agen anestetik
inhalasi lain.
2. Halotan
Merupakan alkana terhalogenisasi dengan ikatan karbon-florida sehingga
bersifat tidak mudah terbakar atau meledak (meski dicampur oksigen). Halotan
berbentuk cairan tidak berwarna dan berbau enak. Botol berwarna amber dan
pengawet timol berguna untuk menghambat dekomposisi oksidatif spontan. Halotan
merupakan anestetik kuat dengan efek analgesia lemah, di mana induksi dan tahapan
anestesia dilalui dengan mulus, bahkan pasien akan segera bangun setelah anestetik
dihentikan. Gas ini merupakan agen anestestik inhalasi paling murah, dan karena
keamanannya hingga kini tetap digunakan di dunia.
3. Isofluran
Merupakan eter berhalogen yang tidak mudah terbakar. Memiliki struktur kimia
yang mirip dengan enfluran, isofluran berbeda secara farmakologis dengan enfluran.
Isofluran berbau tajam, kadar obat yang tinggi dalam udara inspirasi menyebabkan
pasien menahan napas dan batuk. Setelah premedikasi, induksi dicapai dalam kurang
35

dari 10 menit, di mana umumnya digunakan barbiturat intravena untuk mempercepat
induksi. Tanda untuk mengamati kedalaman anestesia adalah penurunan tekanan
darah, volume dan frekuensi napas, serta peningkatan frekuensi denyut jantung.
4. Desfluran
Merupakan cairan yang mudah terbakar tapi tidak mudah meledak, bersifat
absorben dan tidak korosif untuk logam. Karena sukar menguap, dibutuhkan
vaporiser khusus untuk desfluran. Dengan struktur yang mirip isofluran, hanya saja
atom klorin pada isofluran diganti oleh fluorin pada desfluran, sehingga kelarutan
desfluran lebih rendah (mendekati N2O) dengan potensi yang juga lebih rendah
sehingga memberikan induksi dan pemulihan yang lebih cepat dibandingkan
isofluran (5-10 menit setelah obat dihentikan, pasien sudah respons terhadap
rangsang verbal). Desfluran lebih digunakan untuk prosedur bedah singkat atau bedah
rawat jalan. Desfluran bersifat iritatif sehingga menimbulkan batuk, spasme laring,
sesak napas, sehingga tidak digunakan untuk induksi. Desfluran bersifat ¼ kali lebih
poten dibanding agen anestetik inhalasi lain, tapi 17 kali lebih poten dibanding N2O.
5. Sevofluran
Sama halnya dengan desfluran, sevofluran terhalogenisasi dengan fluorin.
Peningkatan kadar alveolar yang cepat membuatnya menajdi pilihan yang tepat untuk
induksi inhalasi yang cepat dan mulus untuk pasien anak maupun dewasa. Induksi
inhalasi 4-8% sevofluran dalam 50% kombinasi N2O dan oksigen dapat dicapai
dalam 1-3 menit.
36

kontraindikasi dan Interaksi Obat
Sevofluran dikontraindikasikan pada hipovolemik berat, hipertermia maligna,
dan hipertensi intrakranial. Sevofluran juga sama seperti agen anestetik inhalasi
lainnya, dapat meningkatkan kerja pelumpuh otot.
Obat Pelumpuh Otot
A. Pengertian
Obat pelumpuh otot adalah obat yang dapat digunakan selama intubasi dan
pembedahan untuk memudahkan pelaksanaan anestesi dan memfasilitas intubasi.
Obat pelumpuh otot dibagi menjadi dua kelas yaitu pelumpuh otot depolarisasi
(nonkompetitif, leptokurare) dan nondepolarisasi (kompetitif, takikurare).
1. Pelumpuh Otot Depolarisasi
Pelumpuh otot depolarisasi bekerja seperti asetilkolin, tetapi di celah sinaps
tidak dirusak dengan asetilkolinesterase sehingga bertahan cukup lama menyebabkan
terjadinya depolarisasi yang ditandai dengan fasikulasi yang diikuti relaksasi otot
lurik. Termasuk golongan ini adalah suksinilkolin (diasetil-kolin) dan dekametonium.
Didalam vena, suksinil kolin dimetabolisme oleh kolinesterase
plasma,pseudokolinesterase menjadi suksinil-monokolin. Obat anti kolinesterase
(prostigmin) dikontraindikasikan karena menghambat kerja pseudokolinesterase.
a. Suksinilkolin (diasetilkolin, suxamethonium)
Suksinilkolin terdiri dari 2 molekul asetilkolin yang bergabung. obat ini memiliki
onset yang cepat (30-60 detik) dan duration of action yang pendek (kurang dari 10
37

menit). Ketika suksinilkolin memasuki sirkulasi, sebagian besar dimetabolisme oleh
pseudokolinesterase menjadi suksinilmonokolin. Proses ini sangat efisien, sehingga
hanya fraksi kecil dari dosis yang dinjeksikan yang mencapai
neuromuscular junction. Duration of action akan memanjang pada dosis besar atau
dengan metabolisme abnormal, seperti hipotermia atau rendanya level
pseudokolinesterase. Rendahnya level pseudokolinesterase ini ditemukan pada
kehamilan, penyakit hati, gagal ginjal dan beberapa terapi obat. Pada beberapa orang
juga ditemukan gen pseudokolinesterase abnormal yang menyebabkan blokade yang
memanjang.
Interaksi obat
Kolinesterase inhibitor
Kolinesterase inhibitor memperpanjang fase I block pelumpuh otot depolarisasi
dengan 2 mekanisme yaitu dengan menghambat kolinesterase, maka jumlah
asetilkolin akan semakin banyak, maka depolarisasi akan meningkatkan depolarisasi.
Selain itu, ia juga akan menghambat pseudokolinesterase.
38

Dosis
Karena onsetnya yang cepat dan duration of action yang pendek, banyak dokter yang
percaya bahwa suksinilkolin masih merupakan pilihan yang baik untu intubasi rutin
pada dewasa. Dosis yang dapat diberikan adalah 1 mg/kg IV.
Efek samping dan pertimbangan klinis
Karena risiko hiperkalemia, rabdomiolisis dan cardiac arrest pada anak dengan
miopati tak terdiagnosis, suksinilkolin masih dikontraindikasikan pada penanganan
rutin anak dan remaja.
Efek samping dari suksinilkolin adalah :
Nyeri otot pasca pemberian
Peningkatan tekanan intraokular
Peningkatan tekakana intrakranial
Peningkatan tekakanan intragastrik
Peningkatan kadar kalium plasma
Aritmia jantung
Salivasi
Alergi dan anafilaksis
2. Obat pelumpuh otot nondepolarisasi
a. Pavulon
Pavulon merupakan steroid sintetis yang banyak digunakan. Mulai kerja pada
menit kedua-ketiga untuk selama 30-40 menit. Memiliki efek akumulasi pada
39

pemberian berulang sehingga dosis rumatan harus dikurangi dan selamg waktu
diperpanjang. Dosis awal untuk relaksasi otot 0,08 mg/kgBB intravena pada dewasa.
Dosis rumatan setengah dosis awal. Dosis Intubasi trakea 0,15 mg/kgBB intravena.
Kemasan ampul 2 ml berisi 4 mg pavulon.
b. Atracurium
Struktur fisik
Atracurium mempunyai struktur benzilisoquinolin yang berasal dari tanaman
Leontice Leontopeltalum. Keunggulannya adalah metabolisme terjadi di dalam darah,
tidak bergantung pada fungsi hati dan ginjal, tidak mempunyai efek akumulasi pada
pemberian berulan
Dosis
0,5 mg/kg iv, 30-60 menit untuk intubasi. Relaksasi intraoperative 0,25 mg/kg
initial, laly 0,1 mg/kg setiap 10-20 menit. Infuse 5-10 mcg/kg/menit efektif
menggantikan bolus. Lebih cepat durasinya pada anak dibandingkan dewasa.
Tersedia dengan sediaan cairan 10 mg/cc. disimpan dalam suhu 2-8OC,
potensinya hilang 5-10 % tiap bulan bila disimpan pada suhu ruangan. Digunakan
dalam 14 hari bila terpapar suhu ruangan.
40

Efek samping dan pertimbangan klinis
Histamine release pada dosis diatas 0,5 mg/kg
c. Vekuronium
Struktur fisik
Vekuronium merupakan homolog pankuronium bromida yang berkekuatan
lebih besar dan lama kerjanya singkat Zat anestetik ini tidak mempunyai efek
akumulasi pada pemberian berulang dan tidak menyebabkan perubahan fungsi
kardiovaskuler yang bermakna.
Dosis
Dosis intubasi 0,08 – 0,12 mg/kg. Dosis 0,04 mg/kg diikuti 0,01 mg/kg setiap 15 – 20
menit. Drip 1 – 2 mcg/kg/menit.
Umur tidak mempengaruhi dosis. Dapat memanjang durasi pada pasien post partum.
Karena gangguan pada hepatic blood flow.
Sediaan 10 mg serbuk. Dicampur cairan sebelumnya.
d. Rekuronium
Struktur Fisik
Zat ini merupakan analog vekuronium dengan awal kerja lebih cepat.
Keuntungannya adalah tidak mengganggu fungsi ginjal, sedangkan kerugiannya
adalah terjadi gangguan fungsi hati dan efek kerja yang lebih lama.
41

Dosis
Potensi lebih kecil dibandingkan relaksant steroid lainnya. 0,45 – 0,9 mg / kg
iv untuk intubasi dan 0,15 mg/kg bolus untuk rumatan. Dosis kecil 0,4 mg/kg dapat
pulih 25 menit setelah intubasi. Im ( 1 mg/kg untuk infant ; 2 mg/kg untuk anak kecil)
adekuat pita suara dan paralisis diafragma untuk intubasi. Tapi tidak sampai 3 – 6
menit dapat kembali sampai 1 jam. Untuk drip 5 – 12 mcg/kg/menit. Dapat
memanjang pada pasien orang tua.
Efek samping dan manifestasi klinis
Onset cepat hampir mendekati suksinilkolin tapi harganya mahal. Diberikan
20 detik sebelum propofol dan thiopental.
Rocuronium (0,1 mg/kg) cepat 90 detik dan efektif untuk prekurasisasi
sebelum suksinilkolin. Ada tendensi vagalitik.
Pemilihan Pelumpuh Otot
Karakteristik pelumpuh otot ideal :
1. Nondepolarisasi
2. Onset cepat
3. Duration of action dapat diprediksi, tidak mengakumulasi dan dapat
diantagoniskan dengan obat tertentu
4. Tidak menginduksi pengeluaran histamin
5. Potensi
42

6. Sifat tidak berubah oleh gangguan ginjal maupun hati dan metabolit tidak
memiliki aksi farmakologi.
Durasi pembedahan mempengaruhi pemilihan pelumpuh otot :
1. Ultra-short acting, contoh : suxamethonium
2. Short duration. Contoh: mivacurium
3. Intermediate duration. Contoh: atracurium, vecuronium, rocuronium,
cisatracurium
4. Long duration. Contoh: pancuronium, D-tubocurarine, doxacurium,
pipecuronium.
Pelumpuh otot yang disarankan :
1. Untuk induksi yang cepat-suxamethonium, atau apabila dikontraindikasikan
dapat dipakai rocuronium
2. Untuk stabilitas hemodinamika (contoh pada hipovolemia atau penyakit jantung
parah)-vecuronium
3. Pada gagal ginjal dan hati-atracurium, vekuronium, cisatracurium
ataumivacurium
4. Miastenia gravis: jika dibutuhkan dosis 1/10 atrakurium
5. Kasus obstetric: semua dapat diberkan kecuali gallamin
43

Tanda-tanda kekurangan pelumpuh otot :
1. Cegukan (hiccup)
2. Dinding perut kaku
3. Ada tahanan pada inflasi paru.
Penawar Pelumpuh Otot
Antikolinesterase bekerja dengan menghambat kolinesterase sehingga
asetilkolin dapat bekerja. Antikolinesterase yang paling sering digunakan adalah
neostigmin (dosis 0,04-0,08 mg/kg), piridostigmin (dosis 0,1-0,4 mg/kg) dan
edrophonium (dosis 0,5-1,0 mg/kg), dan fisostigmin yang hanya untuk penggunaan
oral (dosis 0,01-0,03 mg/kg). Penawar pelumpuh otot bersifat muskarinik sehingga
menyebabkan hipersalivasi, keringatan, bradikardi, kejang bronkus, hipermotilitas
usus dan pandangan kabur sehingga pemberiannya harus disertai vagolitik seperti
atropine (dosis 0,01-0,02mg/kg) atau glikopirolat (dosis 0,005-0,01 mg/kg sampai
0,2-0,3 mg pada dewasa)
44