tugas kusta
-
Upload
dayah-medizine -
Category
Documents
-
view
73 -
download
2
Transcript of tugas kusta
BAB IPENDAHULUAN
A. Latar Belakang
Penyakit kusta atau lepra disebut juga Morbus Hansen adalah sebuah penyakit
infeksi menular kronis yang disebabkan oleh bakteri mycobacterium leprae.
Mycobacterium leprae yang secara primer menyerang saraf tepi dan secara sekunder
menyerang kulit serta organ-organ lain (WHO, 2003). Kusta memiliki dua macam tipe
gejala klinis yaitu pausibasilar (PB) dan multibasilar (MB) (WHO, 1998). Kusta tipe PB
adalah tipe kusta yang tidak menular dan disebut juga sebagai kusta kering. Sedangkan
kusta tipe MB atau kusta basah adalah kusta yang sangat mudah menular (1).
Penyakit kusta masih menjadi permasalahan yang dihadapi oleh sebagian besar
masyarakat dunia terutama di Negara berkembang, dan Indonesia merupakan
penyumbang penyakit kusta setelah India dan Brazil . Penyakit kusta merupakan
penyakit menular yang dapat menimbulkan berbagai masalah yang sangat
kompleks dan luas, dimana masalah yang ditimbulkan bukan hanya dilihat dari
segi medis saja, tetapi bisa meluas sampai kepada masalah ekonomi, sosial
budaya, keamanan, dan ketahanan sosial serta masalah psikologis. Penyakit kusta
juga menimbulkan dampak atau masalah baik pada penderita sendiri, keluarga,
dan masyarakat serta pada negara (1,7).
Pada tahun 2006, The International Federations of Anti Leprosy
Associations (ILEP) dan WHO mengeluarkan strategi global untuk menurunkan
beban penyakit dan kesinambungan program pemberantasan penyakit kusta (tahun
2006 – 2010). Sejak pertengahan tahun 2006 strategi tersebut dipakai dalam
kebijakan pemberantasan penyakit kusta di Indonesia (2).
1
Menurut WHO diperkirakan jumlah penderita kusta baru di dunia pada
tahun 2005 (di luar regional Eropa) adalah sekitar 296.499 orang. Dari jumlah
tersebut terbanyak terdapat di regional Asia Tenggara : 201.635 kasus, CDR :
12,17 / 10.000), diikuti regional Afrika : 42.814 kasus (CDR 5,92 / 10.000),
regional Amerika : 47.780 kasus (CDR 4,98 / 10.000) dan sisanya berada pada
regional lain di dunia. Pada awal tahun 2006, di dunia terdapat 219.826 kasus
dengan perincian regional Asia Tenggara 133.422 kasus (PR 0,81 / 10.000 ),
regional Afrika : 40.830 kasus (PR 0,56 / 10.000) dan regional Amerika 32.904
kasus (PR 0,39 / 10.000), sedangkan sisanya berada di regional lainnya (2).
B. Tujuan Penulisan
Tujuan penulisan makalah ini adalah untuk :
a. Menggambarkan prevalensi kusta pada poli kulit kelamin RSUD Ulin
Banjarmasin berdasarkan usia dan jenis kelamin.
b. Menggambarkan insidensi penyakit kusta di poli kulit kelamin RSUD Ulin
Banjarmasin berdasarkan usia dan jenis kelamin.
c. Membandingkan angka kejadian penyakit kusta di poli kulit kelamin RSUD
Ulin Banjarmasin dengan RS lain berdasarkan usia dan jenis kelamin.
C. Manfaat Penulisan
Makalah ini diharapkan berguna untuk memberikan sumbangan bagi ilmu
pengetahuan terutama yang berkaitan dengan kejadian penyakit kusta di
Indonesia.
2
BAB II
TINJAUAN PUSTAKA
A. SINONIM
Kusta dikenal dengan nama lepra, leprosy, Morbus Hansen’s, hanseniasis
dan elephantiasis grecorum (3).
B. DEFINISI
Istilah kusta berasal dari bahasa sansekerta, yakni kushtha berarti
kumpulan gejala-gejala kulit secara umum. Penyakit kusta disebut juga Morbus
Hansen, sesuai dengan nama yang menemukan kuman yaitu Dr. Gerhard
Armauwer Hansen pada tahun 1874 sehingga penyakit ini disebut Morbus
Hansen. Penyakit Hansen adalah sebuah penyakit infeksi kronis yang disebabkan
oleh bakteri Mycobacterium leprae. Penyakit ini adalah tipe penyakit
granulomatosa pada saraf tepi dan mukosa dari saluran pernapasan atas; dan lesi
pada kulit adalah tanda yang bisa diamati dari luar. Bila tidak ditangani, kusta
dapat sangat progresif, menyebabkan kerusakan pada kulit, saraf-saraf, anggota
gerak, dan mata (3) .
Kusta merupakan penyakit menahun yang menyerang syaraf tepi, kulit dan
organ tubuh manusia yang dalam jangka panjang mengakibatkan sebagian
anggota tubuh penderita tidak dapat berfungsi sebagaimana mestinya. Meskipun
infeksius, tetapi derajat infektivitasnya rendah. Waktu inkubasinya panjang,
mungkin beberapa tahun, dan tampaknya kebanyakan pasien mendapatkan infeksi
sewaktu masa knak-kanak. Tanda-tanda seseorang menderita penyakit kusta
3
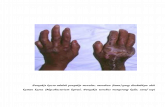
antara lain, kulit mengalami bercak putih, merah, ada bagian tubuh tidak
berkeringat, rasa kesemutan pada anggota badan atau bagian raut muka, dan mati
rasa karena kerusakan syaraf tepi (3).
C. ETIOLOGI
Mycobacterium leprae diklasifikasikan secara terpisah dari kuman
mycobacterium yang lain karena kegagalan untuk melakukan biakan pada media
kultur artifisial. Bakteri ini ditemukan oleh G.A Hansen1 pada tahun 1874 di
Norwegia. Mycobacterium leprae berbentuk basil dengan ukuran 3-8 um x 0,5
um, tahan asam dan alkohol, serta positif-gram. Pertumbuhan yang terbatas pada
biakan telapak kaki tikus dan pertumbuhan yang lebih tersebar pada tikus yang
imunosupresif dan sembilan jenis armadillo yang turut membantu dalam analisis
biokimia dan genetika bakteri yang adekuat serta percobaan produksi vaksin-
vaksin. Mycobacterium leprae hidup pada suhu 30-33 0C dan membelah setiap
12-13 hari. Mycobacterium leprae terdiri dari 4 antigen sebanding dengan BCG,
tetapi phenolic glycolipid yang terdapat di dalam kapsul secara biologis bersifat
unik dan menjadi antigen yang spesifik terhadap Mycobacterium leprae (3,4).
Penyakit ini diduga berasal dari Afrika atau Asia Tengah yang kemudian
menyebar keseluruh dunia lewat perpindahan penduduk ini disebabkan karena
perang, penjajahan, perdagangan antar benua dan pulau-pulau. Berdasarkan
pemeriksaan kerangka-kerangka manusia di Skandinavia diketahui bahwa
penderita kusta ini dirawat di Leprosaria secara isolasi ketat. Penyakit ini masuk
ke Indonesia diperkirakan pada abad ke IV-V yang diduga dibawa oleh orang-
1
4
orang India yang datang ke Indonesia untuk menyebarkan agamanya dan
berdagang.Pada pertengahan tahun 2000 jumlah penderita kusta terdaftar di
Indonesia sebanyak 20.742 orang. Jumlah penderita kusta terdaftar ini membuat
Indonesia menjadi salah satu Negara di dunia yang dapat mencapai eliminasi
kusta sesuai target yang ditetapkan oleh WHO yaitu tahun 2000 (5).
D. EPIDEMIOLOGI
Epidemiologi penyakit kusta digambarkan menurut waktu, umur dan jenis
kelamin sebagai berikut:
a. Distribusi menurut waktu
pada tahun 2006, penderita kusta di dunia diperkirakan sejumlah 259.017.
penderita kusta tersebar di seluruh dunia, terbanyak di daerah tropic dan subtropik
terutam di benua afrika, Asia, dan Amerika Latin
Pada tahun 2008, secara global terdapat 248.983 kasus kusta di seluruh dunia
dengan India dan Brazil sebagai penyumbang tertinggi dengan jumlah penderita
masing-masing 134.184 dan 38.914 kasus. Indonesia merupakan Negara ketiga di
dunia sebagai Negara dengan kasus baru kusta paling banyak. Pada tahun
2009,tercatat 17.260 kasus baru kusta di Indonesia dan jumlah kasus terdaftar
sebanyak 21.026 orang dengan angka prevalensi 0,91 per 10.000 penduduk.
b. Distribusi menurut umur
Kusta dapat terjadi pada hampir semua kelompok umur terutama pada usia muda
dan produktif. Angka kejadian kusta meningkat sesuai umur dengan puncak pada
umur 20-30 tahun kemudian menurun pada umur di atasnya. Di Indonesia,
5
penderita kusta anak-anak di bawah 14 tahun sebesar 10% tetapi anak di bawah 1
tahun jarang ditemukan.
c. Distribusi menurut jenis kelamin
Penyakit kusta dapat mengenai laki-laki maupun perempuan. Insiden maupun
prevalensi pada laki-laki lebih banyak daripada wanita. Menurut laporan WHO,
insiden pada wanita lebih banyak pada wanita yang bekerja di luar rumah. Di
Indonesia insiden pada laki-laki lebih tinggi pada usia 15-19 tahun.
E. CARA PENULARAN
Meskipun cara penularannya yang pasti belum diketahui dengan jelas
penularan di dalam rumah tangga dan kontak/hubungan dekat dalam waktu yang
lama tampaknya sangat berperan dalam penularan. Berjuta-juta basil dikeluarkan
melalui lendir hidung pada penderita kusta tipe lepromatosa yang tidak diobati,
dan basil terbukti dapat hidup selama 7 hari pada lendir hidung yang kering.
Ulkus kulit pada penderita kusta lepromatusa dapat menjadi sumber penyebar
basil. Organisme kemungkinann masuk melalui saluran pernafasan atas dan juga
melalui kulit yang terluka. Pada kasus anak-anak dibawah umur satu tahun,
penularannya diduga melalui plasenta. Masa tunas sangat bervariasi aara 40 hari
hingga 40 tahun, umumnya antara 3-5 tahun (3,4).
Dua pintu keluar dari M. leprae dari tubuh manusia diperkirakan adalah
kulit dan mukosa hidung. Telah dibuktikan bahwa kasus lepromatosa
menunjukkan adanya sejumlah organisme di dermis kulit. Bagaimanapun masih
belum dapat dibuktikan bahwa organisme tersebut dapat berpindah ke permukaan
6
kulit. Walaupun terdapat laporan bahwa ditemukanya bakteri tahan asam di epitel
deskuamosa di kulit, Weddel et al melaporkan bahwa mereka tidak menemukan
bakteri tahan asam di epidermis. Dalam penelitian terbaru, Job et al menemukan
adanya sejumlah M. leprae yang besar di lapisan keratin superfisial kulit di
penderita kusta lepromatosa. Hal ini membentuk sebuah pendugaan bahwa
organisme tersebut dapat keluar melalui kelenjar keringat. Pentingnya mukosa
hidung telah dikemukakan oleh Schäffer pada 1898. Jumlah dari bakteri dari lesi
mukosa hidung di kusta lepromatosa, menurut Shepard, antara 10.000 hingga
10.000.000 bakteri. Pedley melaporkan bahwa sebagian besar pasien lepromatosa
memperlihatkan adanya bakteri di sekret hidung mereka. Davey dan Rees
mengindikasi bahwa sekret hidung dari pasien lepromatosa dapat memproduksi
10.000.000 organisme per hari.
Cara-cara penularan penyakit kusta sampai saat ini masih merupakan tanda
tanya. Yang diketahui hanya pintu keluar kuman kusta dari tubuh si penderita,
yakni selaput lendir hidung. Tetapi ada yang mengatakan bahwa penularan
penyakit kusta adalah (3):
a. Melalui sekret hidung, basil yang berasal dari sekret hidung penderita yang
sudah mengering, diluar masih dapat hidup 2–7 x 24 jam.
b. Kontak kulit dengan kulit. Syarat-syaratnya adalah harus dibawah umur 15
tahun, keduanya harus ada lesi baik mikoskopis maupun makroskopis, dan
adanya kontak yang lama dan berulang-ulang.
Penyakit kusta dapat ditularkan dari penderita kusta tipe multi basiler
(MB) kepada orang lain dengan cara penularan langsung. Penularan yang pasti
7
belum diketahui, tapi sebagian besar para ahli berpendapat bahwa penyakit kusta
dapat ditularkan melalui saluran pernapasan dan kulit. Timbulnya penyakit kusta
bagi seseorang tidak mudah dan tidak perlu ditakuti tergantung dari beberapa
faktor antara lain :
a. Faktor sumber penularan
Adalah penderita kusta tipe MB. Penderita Multi Basiler ini pun tidak akan
menularkan kusta apabila berobat teratur.
b. Faktor kuman kusta
Kuman kusta dapat hidup di luar tubuh manusia antara 1-9 hari tergantung
pada suhu dan cuaca dan diketahui kuman kusta yang utuh yang dapat
menimbulkan penularan.
c. Faktor daya tahan tubuh
Sebagian besar manusia kebal terhadap penyakit kusta. Dari hasil penelitian
menunjukkan gambar sebagai berikut dari 100 orang yang terpapar, 95 orang
tidak menjadi sakit, 3 orang sembuh sendiri tanpa obat, 2 orang menjadi sakit, hal
ini belum lagi memperhitungkan pengaruh pengobatan. Tidak semua orang yang
terinfeksi oleh kuman M. leprae menderita kusta, dan diduga faktor genetika juga
ikut berperan, setelah melalui penelitian dan pengamatan pada kelompok penyakit
kusta di keluarga tertentu. Belum diketahui pula mengapa dapat terjadi tipe kusta
yang berbeda pada setiap individu. Faktor ketidakcukupan gizi juga diduga
merupakan faktor penyebab.
8
F. PATOGENESIS
Meskipun cara masuk M.leprae ke dalam tubuh masih belum diketahui
dengan pasti, beberapa penelitian telah memperlihatkan bahwa tersering ialah
melalui kulit yang lecet pada bagian tubuh yang bersuhu dingin dan melalui
mukosa nasal. Pengaruh M. leprae terhadap kulit bergantung pada faktor imunitas
seseorang, kemampuan hidup M.leprae pada suhu tubuh yang rendah, waktu
regenerasi yang lama, serta sifat kuman yang avirulen dan nontoksis (4).
M.leprae merupakan parasit obligat intraseluler yang terutama terdapat
pada sel makrofag di sekitar pembuluh darah superfisial pada dermis atau sel
Schwan di jaringan saraf. Bila kuman M.leprae masuk ke dalam tubuh, maka
tubuh akan bereaksi mengeluarkan makrofag (berasal dari sel monosit darah, sel
mononuklear, histiosit) untuk memfagositnya (5).
Pada kusta tipe LL terjadi kelumpuhan sistem imunitas selular, dengan
demikian makrofag tidak mampu menghancurkan kuman sehingga kuman dapat
bermultiplikasi dengan bebas, yang kemudian dapat merusak jaringan.Pada kusta
tipe TT kemampuan fungsi sistem imunitas selular tinggi, sehingga makrofag
sanggup menghancurkan kuman. Sayangnya setelah semua kuman di fagositosis,
makrofag akan berubah menjadi sel epiteloid yang tidak bergerak aktif dan
kadang-kadang bersatu membentuk sel datia langhans. Bila infeksi ini tidak segera
di atasi akan terjadi reaksi berlebihan dan masa epiteloid akan menimbulkan
kerusakan saraf dan jaringan disekitarnya (5).
Sel Schwan merupakan sel target untuk pertumbuhan M.lepare, disamping
itu sel Schwan berfungsi sebagai demielinisasi dan hanya sedikit fungsinya
9
sebagai fagositosis. Jadi, bila terjadi gangguan imunitas tubuh dalm sel Schwan,
kuman dapat bermigrasi dan beraktivasi. Akibatnya aktivitas regenerasi saraf
berkurang dan terjadi kerusakan saraf yang progresif (5).
Kelangsungan dan tipe penyakit kusta sangat tergantung pada kemampuan
tubuh untuk membentuk “cell mediated“ kekebalan secara efektif. Tes lepromin
adalah prosedur penyuntikan M. Leprae yang telah mati kedalam kulit; ada
tidaknya indurasi dalam 28 hari setelah penyuntikan disebut dengan reaksi
Mitsuda. Reaksi Mitsuda negatif pada kusta jenis lepromatosa dan positif pada
kusta tipe tuberkuloid, pada orang dewasa normal. Karena tes ini hanya
mempunyai nilai diagnosis yang terbatas dan sebagai pertanda adanya imunitas.
Komite Ahli Kusta di WHO menganjurkan agar penggunaan tes lepromin terbatas
hanya untuk tujuan penelitian. Angka hasil tes yang positif akan meningkat
seiring dengan bertambahnya usia. Sebagai tambahan tingginya prevalensi
transformasi limfosit yang spesifik terhadap M. leprae dan terbentuknya antibodi
spesifik terhadap M. leprae diantara orang yang kontak dengan penderita kusta
menandakan bahwa penularan sudah sering terjadi walaupun hanya sebagian kecil
saja dari mereka yang menunjukan gejala klinis penyakit kusta. Pola klinis
penyakit ini ditentukan oleh respons imunitas yang diperantarai sel (cell-mediated
imunity) host terhadap organisme. Bila respons imunitasnya baik, maka timbul
lepra tuberkuloid, dimana kulit dan saraf-saraf perifer terkena. Lesi kulit
berbentuk tunggal. Atau hanya beberapa, dan berbatas tegas. Bentuknya berupa
makula atau plak dengan hipopigmentasi pada kulit yang gelap. Terdapat anestesi
pada lesi, hilangnya keringat, dan berkurangnya jumlah rambut. Penebalan
10
cabang-cabang saraf kulit dapat diraba pada daerah lesi tersebut, dan saraf perifer
yang besar juga dapat diraba. Tes lepromin positif kuat. Gambaran histologis
berupa granuloma tuberkoloid yang jelas, dan tidak ditemukan adanya basil pada
pewarnaan Ziehl-Nielsen yang dimodifikasi. Bila respons imunitas selulernya
rendah, maka multiplikasi kuman menjadi tak terkendali dan timbul bentuk
lepralepromatosa. Kuman menyebar tidak hanya pada kulit, tetapi juga mukosa
saluran respirasi, mata, testis, dan tulang. Lesi kulit berbentuk multipel dan
nodular. Tes lepromin negatif. Pada pemeriksaan histologi berupa granuloma
yang difus pada dermis, dan ditemukan basil dalam jumlah yang banyak (3).
G. KLASIFIKASI DAN GEJALA KLINIS KUSTA
1. Tipe tuberkoloid (TT)
Lesi ini mengenai baik kulit maupun saraf. Lesi kulit bisa satu atau
beberapa, dapat berupa makula atau plakat, batas jelas dan pada bagian tengah
dapat ditemukan lesi yang regresi atau cemntral healing. Permukaan lesi dapat
bersisik dengan tepi yang meninggi bahkan dapat menyerupai gambaran psoriasis
atau tinea sirsnata. Dapat disertai penebalan saraf perifer yang biasanya teraba,
kelemahan otot, dan sedikit rasa gatal. Adanya infiltrasi tuberkuloid dan tidak
adanya kuman merupakan tanda terdapatnya respons imun pejamu yang adekuat
terhadap kuman kusta (6).
2. Tipe borderline tubercoloid (BT)
Lesi pada tipe ini menyerupai tipe TT, yakni berupa makula atau plak yang
sering disertai lesi satelit di tepinya. Jumlah lesi dapat satu atau beberapa, tetapi
gambaran hipopigmentasi, kekeringan kulit atau skuama tidak sejelas tipe
11
tuberkuloid. Adanya gangguan saraf tidak seberat tipe tuberkuloid, dan biasanya
asimetris. Lesi satelit biasanya ada dan terletak dekat saraf perifer yang menebal.
3. Tipe mid borderline (BB)
Tipe ini merupakan tipe yang paling tidak stabil dari semua tipe dalam
spektrum penyakit kusta. Disebut juga sebagai bentuk dimorfik dan bentuk ini
jarang dijumpai. Lesi dapat berbentuk makula infiltratif. Permukaan lesi dapat
berkilap, batas lesi kurang jelas dengan jumlah lesi yang melebihi tipe BT dan
cenderung simetris. Leso sangat bervariasi, baik dalam ukuran, bentuk, ataupun
distribusinya. Bisa didapatkan lesi punched out yang merupakan ciri khas tipe ini.
4. Tipe borderline lepromatosa
Secara klasik lesi dimulai dengan makula. Awalnya hanya dalam jumlah
sedikit dan dengan cepat menyebar ke seluruh badan. Makula lebih jekas dan
lebih bervariasi bentuknya. Walaupun masih kecil, papul dan nodus lebih tegas
dengan distribusi lesi yang hampir simetris dan beberapa nodus tampaknya
melekuk pada bagian tengah. Lesi bagian tengah tampak normal dengan pinggir
dalam infiltrat lebih jelas dibandingkan dengan pinggir luarnya, dan beberapa plak
tampak seperti punched-out. Tanda-tanda kerusakan saraf berupa hilangnya
sensasi, hipipigmentasi, berkurangnya keringat dan hilangnya rambut lebih cepat
muncul dibandingkan dengan tipe LL. Penebalan saraf dapat teraba pada tempat
predileksi.
5. Tipe lepromatosa (LL)
12
Jumlah lesi sangat banyak, simetris, permukaan halus, lebih eritematosa,
berkilap, berbatas tidak tegas dan pada stadium dini tidak ditemukan anestesi dan
anhidrosis. Distribusi lesi khas, yakni di wajah mengenai dahi, pelipis, dagu,
cuping telinga. Sedang dibadan mengenai bagian badan yang dingin, lengan,
punggung tangan, dan permukaan ekstensor tungkai bawah. Pada stadium lanjut
tampak penebalan kulit yang progresif, cuping telinga menebal, garis muka
menjadi kasar dan cekung membentuk fasies leonina yang dapat disertai
madarosis, iritis dan keratis. Lebih lanjut lagi dapat terjadi deformitas pada
hidung. Dapat dijumpai pembesaran kelenjar limfe, orkitis yang selanjutnya dapat
menjadi atrofi testis. Kerusakan saraf yang luas menyebabkan gejala stocking dan
glove anaesthesia. Bila penyakit ini menjadi progresif, muncul makula dan papul
baru, sedangkan lesi lama menjadi plakat dan nodus. Pada stadium lanjut serabut-
serabut saraf perifer mengalami degenerasi hialin atau fibrosis yang menyebabkan
anestesi dan pengecilan otot tangan dan kaki.
Salah satu tipe penyakit kusta yang tidak termasuk dalam klasifikasi Ridley
dan jopling, tetapi diterima secara luas oleh para ahli kusta yaitu tipe
indeterminate (I). lesi biasanya berupa makula hipopigmentasi dengan sedikit
sisik dan kulit di sekitarnya normal. Lokasi biasanya di bagian ekstensor
ekstremitas, bokong atau muka, kadang-kadang dapat ditemukan makula hipestesi
atau sedikit penebalan saraf. Diagnosis tipe ini hanya dapat ditegakkan, bila
dengan pemeriksaan histopatologik.
13
Selain klasifikasi lain yaitu menurut WHO, yaitu tipe pausibasiler dan
multibasiler. Untuk perbedaan masing-masing tipe dapat dilihat pada tabel berikut
(6) :
Tabel 1. perbedaan tipe PB dan MB menurut klasifikasi WHO
PB MB
1. Lesi kulit (makula yang
datar, papul yang
meninggi,infiltrat, plak
eritem, nodus)
2. Kerusakan
saraf(menyebabkan
hilangnya
senasasi/kelemahan otot
yang dipersarafi oleh
saraf yang terkena)
Ø 1-5 lesi
Ø Hipopigmentasi/eritema
Ø Distribusi tidak simetris
Ø Hilangnya sensasi yang
jelas
Ø Hanya satu cabang saraf
Ø > 5 lesi
Ø Distribusi lebih simetris
Ø Hilangnya sensasi kurang
jelas
Ø Banyak cabang saraf
** Semua pasien dengan BTA positif, apapun klasifikasi klinisnya diobati dengan
MDT-MB
14
BAB III
HASIL DAN PEMBAHASAN
No Nama Penderita
Usia Jenis kelamin
Kasus Keterangan
Lama Baru
1 Tn. M 28 th L √ Leprosy unspesifik
2 Tn. Sy 49 th L √ Leprosy unspesifik
3 Tn. G 67 th L √ Leprosy unspesifik
4 An.Azd 11 th L √ Leprosy unspesifik
5 Tn. Az 18 th L √ Leprosy unspesifik
6 Ny.M 45 th P √ Leprosy unspesifik
7 Tn.Y 30 th L √ Leprosy unspesifik
8 Ny.H 27 th P √ Leprosy unspesifik
9 Ny.Ns 33 th P √ Leprosy unspesifik
10 Tn.Af 60 th L √ Leprosy unspesifik
11 Ny.S 29 th P √ Leprosy unspesifik
12 Tn.H 27 th P √ Leprosy unspesifik
13 Ny.Mr 56 th P √ Leprosy unspesifik
14 Tn.Md 33 th L √ Leprosy unspesifik
15 Ny.As 22 th P √ Leprosy unspesifik
16 Ny.Sa 46 th P √ Leprosy unspesifik
17 Tn.Ma 50 th L √ Leprosy unspesifik
18 Tn. Tr 25 th L √ Leprosy unspesifik
15
19 Tn. I 19 th L √ Leprosy unspesifik
20 Ny.Hi 62 th P √ Leprosy unspesifik
21 Tn.Sh 51 th L √ Leprosy unspesifik
22 Tn. Ars 44 th L √ Leprosy unspesifik
23 Tn. Hm 47 th L √ Leprosy unspesifik
24 Tn. Sb 57 th L √ Leprosy unspesifik
25 Ny. Mas 47 th P √ Leprosy unspesifik
26 Tn. Ru 30 th L √ Leprosy unspesifik
27 Tn. Ar 50 th L √ Leprosy unspesifik
28 Tn. Ju 32 th L √ Leprosy unspesifik
29 An. Pu 9 th P √ Leprosy unspesifik
30 Tn. Aw 27 th L √ Leprosy unspesifik
31 Ny. F 43 th P √ Leprosy unspesifik
Dari data yang didapatkan dari poli kulit kelamin RSUD Ulin Banjarmasin
pada tahun 2012 diperoleh hasil 31 orang yang menderita kusta dari total 3650
pasien yang berobat ke poli kulit kelamin. Data ini diambil secara retrospekstif
yaitu dengan melihat data dari rekam medic di Poli Kulit Kelamin RSUD Ulin
Banjarmasin.
Dari data di atas berarti prevalensi kusta pada poli kulit kelamin RSUD
Ulin Banjarmasin adalah sekitar 0,84%. Dari 31 orang yang menderita kusta ada
24 orang (0,65%) yang merupakan kasus baru sedangkan kasus lama ada 7 orang.
Hal ini menunjukkan bahwa masih banyak kasus baru penyakit kusta yang terjadi
di daerah Kalimantan Selatan, khususnya Banjarmasin.
16
Pada tahun 2002, di Indonesia, jumlah penderita kusta yang terdaftar
19.805 orang. Masih terdapat di 10 propinsi memiliki penderita kusta terbanyak
diantara propinsi lainnya yaitu Jawa Timur 4.856 orang, Jawa Barat 1.721 orang,
Jawa Tengah 2.334 orang, Sulawesi Selatan 1.779 orang, Papua 1.190 orang,
Nanggroe Aceh Darusalam 736 orang, Daerah Kota Istimewa Jakarta 1.721 orang,
Sulawesi Utara 404 orang, Maluku Utara 550 orang dan Kalimantan Selatan 473
orang, Maluku 522, Sulawesi Utara 404 orang. Sedangkan pada tahun 2007,
ditemukan 19.695 kasus baru yang terjadi di Indonesia (1).
Berdasarkan usia, penderita kusta yang dating ke poli kulit kelamin RSUD
Ulin Banjarmasin terdapat 25 orang (80,65%) yang berusia ≤50 tahun dan 6 orang
(19,35%) yang berusia di atas 50 tahun. Usia ≤50 tahun merupakan usia yang
resiko tinggi untuk menderita kusta sedangkan usia >50 tahun merupakan usia
resiko rendah menderita penyakit kusta. Dari data penderita kusta di atas juga
dapat dilihat bahwa penderita kusta yang berusia anak-anak lebih sedikit
disbanding dewasa, dimana penderita kusta yang berusia ≤18 tahun hanya
sebanyak 3 orang dan yang berusia >18 tahun ada 28 orang.
Penyakit kusta memang jarang sekali ditemukan pada bayi. Angka
kejadian penyakit kusta meningkat sesuai umur dengan puncak kejadian pada
umur 10-20 tahun. Penyakit kusta dapat mengenai semua umur dan terbanyak
terjadi pada umur 15-29 tahun. Serangan pertama kali pada usia di atas 70 tahun
sangat jarang terjadi. Di Brasilia terdapat peninggian prevalensi pada usia muda,
sedangkan pada penduduk imigran prevalensi meningkat di usia lanjut. Menurut
Depkes RI (2006) kebanyakan penelitian melaporkan bahwa distribusi penyakit
17
kusta menurut umur berdasarkan prevalensi, hanya sedikit yang berdasarkan
insiden karena pada saat timbulnya penyakit sangat sulit diketahui (11) .
Sedangkan berdasarkan jenis kelamin terdapat 19 orang yang berjenis
kelamin laki-laki, dimana pada kasus lama ada 6 orang dan kasus baru 13 orang,
sedangkan yang berjenis kelamin perempuan ada 12 orang yaitu kasus lama 1
orang dan kasus baru 11 orang. Hasil ini menunjukkan laki-laki lebih banyak
disbanding perempuan dengan perbandingan sekitar 1,5:1.
Kejadian penyakit kusta pada laki-laki lebih banyak terjadi dari pada
wanita, kecuali di Afrika, wanita lebih banyak terkena penyakit kusta dari pada
laki-laki. Menurut Louhennpessy dalam Buletin Penelitian Kesehatan (2007)
bahwa perbandingan penyakit kusta pada penderita laki-laki dan perempuan
adalah 2,3 : 1,0, artinya penderita kusta pada laki-laki 2,3 kali lebih banyak
dibandingkan penderita kusta pada perempuan. Menurut Noor dalam Buletin
Penelitian Kesehatan (2007) penderita pria lebih tinggi dari wanita dengan
perbandingannya sekitar 2 : 1 (10).
Jika dibandingkan hasil penderita kusta yang ada di poli kulit kelamin
RSUD ulin dengan rumah sakit lain yaitu salah satunya rumah sakit Lauleng Kota
Parepare, kejadian kusta di RSUD Ulin masih lebih rendah, dimana pada rumah
sakit Lauleng Parepare ada 37 oang penderita kusta. Hasil penelitian di RS
Lauleng Parepare menunjukkan bahwa dari 37 penderita, bahwa jumlah penderita
yang mengalami penyakit Kusta dengan beresiko tinggi pada umur <50 tahun
sebanyak 24 orang (65%) sementara untuk kelompok beresiko rendah umur
kurang >50 tahun sebanyak 13 orang (35%), penderita Penyakit Kusta didapatkan
18
pada jenis kelamin laki-laki sebanyak 27 orang (73%), sementara untuk jenis
kelamin perempuan didapatkan sebanyak 10 orang (27%). Sedangkan pada
penelitian Penderita Kusta Anak baru DI DIVISI KUSTA URJ. KESEHATAN
KULIT DAN KELAMINRSU. Dr. SOETOMO SURABAYA PERIODE 2009 –
2011 didapatkan hasil angka kesakitan penderita kusta baru anak tahun 2009-2011
adalah 5,5%, kelompok umur terbanyak adalah usia 10-14 tahun dengan jumlah
penderita laki-laki lebih banyak(8,9).
Dari hasil penelitian-penelitian tersebut menunjukkan bahwa insidensi
penyakit kusta di Indonesia masih cukup tinggi. Berdasarkan usia kusta memang
jarang terjadi pada bayi, namun tetap bisa terjadi pada semua umur. Sedangkan
berdasarkan jenis kelamin, laki-laki lebih banyak diandingkan perempuan.
19
BAB IV
PENUTUP
Simpulan dari makalah ini adalah
a. Insidensi kusta di Poli Kulit Kelamin RSUD Ulin Banjarmasin adalah
sekitar 0,65% dari semua orang yang dating berobat ke Poli Kulit Kelamin
RSUD Ulin Banjarmasin.
b. Kejadian kusta pada usia ≤50 tahun lebih banyak dibandingkan usia >50
tahun yaitu sekitar 80,65% untuk usia ≤50 tahun dan 19,35% pada usia
>50 tahun.
c. Kejadian kusta di Poli Kulit Kelamin RSUD Ulin Banjarmasin lebih
banyak terjadi pada laki-laki dibandingkan perempuan.
d. Dibandingkan dengan rumah sakit lain yaitu RS Lauleng Parepare dan RS
Soetomo kejadian kusta di RSUD Ulin Banjarmasin masih lebih rendah.
20
DAFTAR PUSTAKA
1.Ditjen PPM & PL Dep. Kes. RI, Buku Pedoman Nasional Pemberantasan Penyakit Kusta, Cetakan XVIII, Jakarta, 2006 ; 4-138.
2.Beijing 15th International Leprosy Congress, Working Toward a Word Without Leprosy, 1998 ; 1-8.
3.Djuanda, Adhi. KUSTA, Diagnosis dan Penatalaksanaan. Jakarta: FKUI,1997.
4. Kosasih A, Made Wisnu I, Emmy S.J, Linuwih S. M, Kusta, dalam : Juanda, Adhi, Ilmu Penyakit Kulit dan Kelamin, edisi IV, FKUI, Jakarta,2005;73-88.
5. Ditjen PPM & PL Dep.Kes. RI, Modul Epidemiologi Penyakit Kusta dan Program Pemberantasan Penyakit Kusta, Jakarta, 2001 ; 1-10.
6.Amirudin M. D, Kusta, dalam : Harahap, M, Ilmu Penyakit Kulit, cetakan I,2000; 260-4.
7.Bustan M.N, Pengantar Epidemiologi, Rhineka Cipta, Jakarta, 1997; 4-7.
8.Agusni,Indropo. Penderita Kusta Anak baru DI DIVISI KUSTA URJ. KESEHATAN KULIT DAN KELAMINRSU. Dr. SOETOMO SURABAYA PERIODE 2009 – 2011. Seminar : Penelitian retrospektif di RSUD Dr. Soetomo Surabaya, 2012.
9.Syarifudin. Gambaran Kejadian Penderita Penyakit Kusta Di Rumah Sakit Lauleng Parepare. Politeknik Kesehatan Makasar; vol II No.3:2013.
10. Pascale Allotay, Margaret Gyapong, The gender agenda in the control of tropical diseases : A review of current evidence, social, economic and behaviour reseach, special topics no.4, 1997; 17-8.
11. Bakker M.I, Hatta M, Kwenang A, Mosseveld P.V, Risk Factors For Developing Leprosy – a populations based cohort study in Indonesia, Leprosy Review (2006) 77; 48 – 52.
21