Referat Neuro DIETHA 030-10-082
-
Upload
fembriya-tenny-utami -
Category
Documents
-
view
18 -
download
4
description
Transcript of Referat Neuro DIETHA 030-10-082
REFERAT
TOKSOPLASMOSIS
Pembimbing:
dr. Ananda Setiabudi, Sp.S
Disusun oleh:
Dietha Kusumaningrum, S.Ked(030.10.082)
KEPANITERAAN KLINIK
ILMU PENYAKIT SARAF RSUD BUDHI ASIH
PERIODE 1 DESEMBER 2014 3 JANUARI 2015FAKULTAS KEDOKTERAN UNIVERSITAS TRISAKTI
JAKARTA 2014
LEMBAR PENGESAHAN
Nama Mahasiswa: Dietha Kusumaningrum, S.KedNIM
: 030.10.082Bagian
: Kepaniteraan Klinik Ilmu Penyakit Saraf
Fakultas Kedokteran Universitas Trisakti
Judul Referat
: ToksoplasmosisPembimbing
: dr. Ananda Setiabudi Sp.STelah disahkan dan disetujui oleh pembimbing sebagai syarat untuk menyelesaikan kepaniteraan klinik Ilmu Penyakit Saraf di RS Budhi Asih Jakarta periode 1 Desember 2014 3 Januari 2015Jakarta, Desember 2014
dr. Ananda Setiabudi Sp. S
KATA PENGANTAR
Segala puji dan syukur penulis panjatkan kepada Allah SWT yang telah melimpahkan rahmat dan karunia-Nya, sehingga referat dengan judul Toxoplasmosis dapat diselesaikan dengan baik. Penulisan referat ini dibuat dengan tujuan untuk memenuhi salah satu tugas kepaniteraan Ilmu Penyakit Saraf di RS Budhi Asih Jakarta periode 1 Desember 2014 3 Januari 2015.
Penulis menyadari bahwa tanpa bantuan dan bimbingan dari berbagai pihak sangatlah sulit untuk menyelesaikan makalah ini. Oleh karena itu penulis mengucapkan terima kasih yang sebesar-besarnya kepada dr. Ananda Setiabudi Sp.S, selaku pembimbing yang telah membantu dan memberikan bimbingan dalam penyusunan makalah ini, dan kepada semua pihak yang turun serta membantu penyusunan makalah ini.
Akhir kata dengan segala kekurangan yang penulis miliki, saran dan kritik yang bersifat membangun akan penulis terima untuk perbaikan selanjutnya. Semoga makalah ini dapat bermanfaat bagi semua pihak yang membaca dan mempergunakannya untuk proses kemajuan pendidikan selanjutnya.
Jakarta, Desember 2014
Penulis
DAFTAR ISILembar Pengesahan
1Kata Pengantar
2Daftar Isi
3
Bab I
: Pendahuluan
4Bab II
: A. Epidemiologi
5
B. Etiologi
5
C. Patogenesis
9
D. Gambaran klinis
10
E. Diagnosis
12
F. Diagnosis banding
15
G. Penatalaksanaan
15Bab III
: Kesimpulan
19Daftar Pustaka
20BAB I
Pendahuluan
Infeksi adalah invasi dan multiplikasi kuman (mikro-organisme) di dalam jaringan tubuh. Yang dimaksud dengan kuman ialah bakteri, spiroketa riketsia, protozoa, metazoa dan virus. Infeksi protozoa yang dapat melibatkan susunan saraf ialah tripanosomiasis, malaria, toksoplasmosis dan amebiasis.1 Referat ini akan membahas mengenai toksoplasmosis, terutama pada pasien yang imunokompeten dan imunokompromais. Toksoplasmosis adalah penyakit zoonosis, disebabkan oleh parasit Toxoplasma gondii, yang dikenal sejak tahun 1908. Toksoplasma (Yunani : berbentuk seperti panah) adalah sebuah genus tersendiri.2 Infeksi akut yang didapat setelah lahir dapat bersifat asimtomatik, namun lebih sering menghasilkan kista jaringan yang menetap kronik. Baik toksoplasmosis akut maupun kronik menyebabkan gejala klinis termasuk limfadenopati, ensefalitis, miokarditis, dan pneumonitis. Toksoplasmosis kongenital adalah infeksi pada bayi baru lahir yang berasal dari penularan lewat plasenta pada ibu yang terinfeksi. Bayi tersebut biasanya asimptomatik, namun manifestasi lanjutnya bervariasi baik gejala maupun tanda-tandanya, seperti korioretinitis, strabismus, epilepsi dan retardasi psikomotor.1 Pada referat ini penulis membahas tentang toksoplasmosis akuisita (yang didapat setelah lahir).Toxoplasma gondii pada tahun 1908 pertama kali ditemukan pada binatang mengerat, yaitu Ctenodactylus gundi, di laboratorium di Tunisia dan pada seekor kelinci di laboratorium di Brazil. Pada tahun 1973 parasit ini ditemukan pada neonatus dengan ensefalitis. Walaupun transmisi intrauterin secara transprasental sudah diketahui, tetapi baru pada tahun 1970 daur hidup parasit ini menjadi jelas, ketika ditemukan daur seksualnya pada kucing (Hutchison). Setelah dikembangkan tes serologi yang sensitif oleh Sabin dan Feldman (1948), zat anti T.gondii ditemukan kosmopolit, terutama di daerah dengan iklim panas dan lembab.2
Pada pasien dengan imunokompromais seperti pada pasien HIV/AIDS, terjadi suatu keadaan adanya defisiensi imun sehingga infeksi oportunistik seperti Toxoplasma gondii mudah menyerang. Pada pasien HIV, manifestasi klinis terjadi bila jumlah limfosit CD4 < 100/ml dan manifestasi klinis yang tersering adalah ensefalitis.2
Tujuan dari penulisan referat ini agar kita sebagai praktisi pelayanan kesehatan primer dapat mengetahui tentang epidemiologi, penyebab, proses perjalanan penyakit, tanda dan gejala dari infeksi Toxoplasma gondii. Setelah diagnosis ditegakkan maka dapat dilakukan penatalaksanaan yang tepat.BAB IITinjauan Pustaka
A. Epidemiologi
Di Indonesia prevalensi zat anti T. Gondii yang positif pada manusia berkisar antara 2% dan 63%. Sedangkan pada orang Eskimo prevalensinya 1% dan di El Salvador, Amerika Tengah 90%. Prevalensi zat anti T.gondii pada binatang di Indonesia adalah sebagai berikut: pada kucing 25-73%, pada babi 11-36%, pada kambing 11-61%, pada anjing 75% dan pada ternak lain kurang dari 10%.2 Di Amerika Serikat didapatkan sekitar 3-70% orang dewasa sehat telah terinfeksi dengan Toxoplasma gondii. Toxoplasma gondii juga menginfeksi 3500 bayi yang baru lahir di Amerika Serikat. Pada pasien dengan HIV positif didapatkan angka sekitar 45% telah terinfeksi Toxoplasma gondii. Di Eropa Barat dan Afrika prevalensi Toxoplasma gondii pada penderita HIV/AIDS sekitar 50-78%. Sementara itu prevalensi ensefalitis toksoplasma (ET) pada pasien HIV di Amerika Serikat sekitar 16% dan 37% di Prancis.3Pada umumnya prevalensi zat anti yang positif meningkat dengan umur, tidak ada perbedaan antara pria dan wanita. Di dataran tinggi prevalensi lebih rendah, sedangkan di daerah tropik prevalensi lebih tinggi. Keadaan toksoplasmosis di suatu daerah dipengaruhi banyak faktor, seperti kebiasaan makan daging kurang matang, adanya kucing yang terutama dipelihara sebagai binatang kesayangan, adanya tikus dan burung sebagai hospes perantara yang merupakan binatang buruan kucing, adanya sejumlah vektor seperti lipas atau lalat yang dapat memindahkan ookista dari tinja kucing ke makanan. Cacing tanah juga berperan untuk memindahkan ookista dari lapisan dalam ke permukaan tanah.2B. Etiologi
Toxoplasma gondii adalah parasit intraselular yang menginfeksi burung dan mamalia. Tahap utama daur hidup parasit adalah pada kucing (pejamu definitif). Dalam sel epitel usus kecil kucing berlangsung daur aseksual (skizogoni) dan daur seksual (gametogoni, sporogoni) yang menghasilkan ookista yang dikeluarkan bersama tinja. Ookista yang bentuknya lonjong dengan ukuran 12,5 mikron menghasilkan 2 sporokista yang masing-masing mengandung 4 sporozoit. Bila ookista ini tertelan oleh mamalia lain atau burung (hospes perantara), maka pada berbagai jaringan hospes perantara ini dibentuk kelompok-kelompok trofozoit yang membelah secara aktif dan disebut takizoit. Takizoit dapat menginfeksi dan bereplikasi seluruh sel pada mamalia kecuali sel darah merah. Kecepatan takizoit Toksoplasma membelah berkurang secara berangsur dan terbentuklah kista yang mengandung bradizoit (membelah secara perlahan), masa ini adalah masa infeksi klinis menahun yang biasanya merupakan infeksi laten. Pada hospes perantara tidak dibentuk stadium seksual, tetapi dibetuk stadium istirahat, yaitu kista jaringan.
Hasil dari proses ini adalah infeksi organ yang memberikan gambaran sitopatologi khas. Kebanyakan takizoit dieliminasi oleh respon imun pejamu. Kista jaringan yang mengandung banyak bradizoit berkembang 7-10 hari setelah infeksi sistemik oleh takizoit. Kista jaringan terdapat di berbagai organ, namun menetap terutama di sistem saraf pusat (SSP) dan otot. Infeksi aktif pada pejamu imunokompromais biasanya diakibatkan pembebasan spontan parasit di dalam kista yang kemudian bertransformasi cepat menjadi takizoit di SSP.
Bila kucing sebagai hospes definitif makan hospes perantara yang terinfeksi, maka terbentuk lagi berbagai stadium seksual di dalam sel epitel usus kecilnya. Bila hospes perantara mengandung kista jaringan Toksoplasma maka masa prapaten (sampai dikeluarkan ookista) adalah 3-5 hari, sedangkan bila kucing makan tikus yang mengandung takizoit, masa prapaten biasanya 5-10 hari. Tetapi bila ookista langsung tertelan oleh kucing, maka masa prapaten adalah 20-24 hari. Kucing lebih mudah terinfeksi oleh kista jaringan daripada oleh ookista.
Di berbagai jaringan tubuh kucing juga ditemukan trofozoit dan kista jaringan. Pada manusia takizoit ditemukan pada infeksi akut dan dapat memasuki tiap sel yang berinti. Bentuk takizoit menyerupai bulan sabit dengan satu ujung yang runcing dan ujung lain yang agak membulat. Panjangnya 4-8 mikron dan mempunyai satu inti yang letaknya kira-kira di tengah. Takizoit pada manusia adalah parasit obligat intraselular.
Takizoit berkembang biak dalam sel secara endodiogeni. Bila sel penuh dengan takizoit, maka sel menjadi pecah dan takizoit memasuki sel-sel di sekitarnya atau difagositosis oleh sel makrofag. Kista jaringan dibentuk di dalam sel hospes bila takizoit yang membelah telah membentuk dinding. Kista jaringan ini dapat ditemukan di dalam sel hospes seumur hidup terutama di otak, otot jantung, dan otot lurik. Di otak kista berbentuk lonjong atau bulat, sedangkan di otot kista mengikuti bentuk sel otot.2
Toxoplasma gondii terdapat dalam 3 bentuk yaitu bentuk takizoit, kista, dan ookista:4 Takizoit berbentuk oval dengan ukuran 3-7 um, dapat menginvasi semua sel mamalia yang memiliki inti sel. Dapat ditemukan dalam jaringan selama masa akut dari infeksi. Bila infeksi menjadi kronis takizoit dalam jaringan akan membelah secara lambat dan disebut bradizoit.
Gambar 1: Takizoit4 Bentuk kedua adalah kista yang terdapat dalam jaringan dengan jumlah ribuan berukuran 10-100 um. Kista penting untuk transmisi dan paling banyak terdapat dalam otot rangka, otot jantung dan susunan saraf pusat.
Gambar 2: Kista4 Bentuk yang ketiga adalah bentuk ookista yang berukuran 10-12 um. Ookista terbentuk di sel mukosa usus kucing dan dikeluarkan bersamaan dengan feces kucing.
Gambar 3: Ookista4
Gambar 4: Daur hidup dan cara penularan4,5
Toxoplasma gondii dapat menular ke manusia melalui beberapa rute, yaitu:2,4,5 Pada toksoplasmosis akuisita infeksi dapat terjadi, bila makan daging mentah atau kurang matang bila daging tersebut mengandung kista jaringan atau takizoit Toksoplasma. Pada orang yang tidak makan daging pun dapat terjadi infeksi bila ookista yang dikeluarkan dengan tinja kucing tertelan.
Infeksi juga dapat terjadi di laboratorium pada orang yang bekerja dengan binatang percobaan yang diinfeksi dengan T. gondii, melalui jarum suntik dan alat laboratorium lain yang terkontaminasi dengan T. gondii. Infeksi dengan T. gondii juga pernah terjadi waktu mengerjakan autopsi. Infeksi dapat terjadi dengan transplantasi organ dari donor yang menderita toksoplasmosis laten.
Transfusi darah lengkap juga dapat menyebabkan infeksi.
Ookista menjadi matang dalam waktu 1-5 hari dan dapat hidup lebih dari setahun di tanah yang panas dan lembab. Ookista mati pada suhu 450-550C, juga mati bila dikeringkan atau bila tercampur formalin, amonia atau larutan iodium. Transmisi dalam bentuk ookista menunjukkan infeksi T. gondii pada orang yang tidak senang makan daging atau terjadi pada binatang herbivora. C. Patogenesis
Jika kista jaringan yang mengandung bradizoit atau ookista yang mengandung sporozoit tertelan oleh pejamu, maka parasit akan terbebas dari kista oleh proses pencernaan. Bradizoit resisten terhadap efek dari pepsin dan menginvasi traktus gastrointestinal pejamu. Di dalam eritrosit, parasit mengalami transformasi morfologi, akibatnya jumlah takizoit invasif meningkat. Takizoit ini mencetuskan respon IgA sekretorik spesifik parasit. Dari traktus gastrointestinal, parasit kemudian menyebar ke berbagai organ, terutama jaringan limfatik, otot lurik, miokardium, retina, plasenta, dan SSP. Di tempat-tempat tersebut, parasit menginfeksi sel pejamu, bereplikasi dan menginvasi sel yang berdekatan. Terjadilah proses yang khas yaitu kematian sel dan nekrosis fokal yang dikelilingi respon inflamasi akut.2
Pada pejamu imunokompeten, baik imunitas humoral maupun seluler mengontrol infeksi. Respon imun terhadap takizoit bermacam-macam, termasuk induksi antibodi parasit, aktivasi makrofag dengan perantara radikal bebas, produksi interferon gamma dan stimulasi limfosit T sitotoksik. Limfosit spesifik antigen ini mampu membunuh baik parasit ekstraselular maupun sel target yang terinfeksi oleh parasit.6 Adanya takizoit pada darah mengkaktifkan CD4 sel T untuk mengekspresikan CD154 ( juga disebut ligan CD40). Setelah itu, CD154 memancing sel dentritik dan makrofag untuk menghasilkan interleukin (IL)-12, yang mengaktifkan sel T untuk menghasilkan interferon gamma (IFN-). IFN- menstimulasi makrofag dan sel nonfagositik sel lainnya untuk reaksi anti toxopasmik. Tumor necrosis factor- (TNF-) juga memerankan peran penting untuk mengontrol T.gondii dengan cara memunculkan reaksi sel-T yang kuat.7 Selagi takizoit dibersihkan dari pejamu yang mengalami infeksi akut, kista jaringan yang mengandung bradizoit mulai muncul, biasanya di dalam SSP dan retina. Meski bradizoit menjalani fase metabolik lambat, kista tidak mengalami degenerasi dan ruptur di dalam SSP. Proses degeneratif ini bersamaan dengan perkembangan kista baru yang mengandung bradizoit merupakan stimulus untuk menetapnya titer antibodi.2Pada pasien dengan keadaan imunokompromais seperti pada pasien HIV/AIDS, terjadi defisiensi imun yang disebabkan oleh defisiensi kuantitatif dan kualitatif yang progresif dari subset limfosit T yaitu T helper. Subset sel T ini digambarkan secara fenotip oleh ekspresi pada permukaan sel molekul CD4 yang bekerja sebagai reseptor sel primer terhadap HIV. Setelah beberapa tahun, jumlah CD4 akan turun di bawah level yang kritis (< 200/ul) dan pasien rentan terhadap infeksi oportunistik seperti Toxoplasma gondii. Mekanisme timbulnya infeksi oportunistik dalam hal ini T. gondii sifatnya multiple, yaitu penurunan kadar sel CD4, gangguan produksi IL-12 dan interferon gamma, serta gangguan fungsi limfosit T sitotoksik.2 D. Gambaran klinis
Setelah invasi yang biasanya terjadi di usus, maka parasit memasuki sel atau difagositosis. Sebagian parasit mati setelah difagositosis, sebagian lain berkembang biak dalam sel menyebabkan sel hospes pecah dan menyerang sel-sel lain. Dengan adanya parasit di dalam makrofag dan limfosit, maka penyebaran secara hematogen dan limfogen ke seluruh badan mudah terjadi. Parasitemia berlangsung selama beberapa minggu. T. gondii dapat menyerang semua organ dan jaringan tubuh hospes, kecuali sel darah merah (tidak berinti).2
Kista jaringan dibentuk bila sudah ada kekebalan dan dapat ditemukan di berbagai alat dan jaringan, mungkin untuk seumur hidup. Kerusakan yang terjadi pada jaringan tubuh tergantung pada umur (pada bayi kerusakan lebih berat daripada orang dewasa), virulensi strain Toksoplasma, jumlah parasit dan organ yang diserang.2
Untuk memudahkan dalam penanganan klinis, toksoplasmosis dibagi menjadi 2 kategori yaitu : 1.) Infeksi pada pasien imunokompeten (didapat/acquired, baru dan kronik) dan 2.) Infeksi pada pasien imunokompromais (didapat dan reaktifitas).
1.) Infeksi pada pasien imunokompeten Pada orang dewasa hanya 10-20% kasus toksoplasmosis yang menunjukkan gejala, sisanya asimtomatik dan tidak sampai menimbulkan gejala konstitusional. Perjalanan penyakit pada pasien yang imunokompeten bersifat self limiting, bila ada gejala akan menghilang dalam beberapa minggu atau bulan dan jarang di atas 12 bulan. Gejala dan tanda-tanda yang mungkin ditemukan :2 Limfadenopati leher ( tersering, ukurannya jarang lebih besar dari 3 cm, tidak nyeri, kekenyalannya bervariasi, dapat bertambah atau menyusut atau menetap dalam waktu lebih dari satu tahun.
Korioretinitis ( dapat terjadi pada infeksi akut yang baru, biasanya unilateral (bilateral pada toksoplasmosis kongenital).
Demam
Malaise
Keringat malam
Nyeri otot
Sakit tenggorok
Eritema makulopapular
Hepatomegali
Splenomegali
2.) Infeksi pada pasien imunokompromais2Pasien ini mempunyai risiko tinggi untuk mengidap toksoplasmosis yang berat dan sering fatal akibat infeksi baru maupun reaktifitas. Penyakitnya dapat berkembang dalam berbagai bentuk penyakit susunan saraf pusat seperti ensefalitis, meningoensefalitis atau space occupiying lesion (SOL). Pada pasien HIV, manifestasi klinis terjadi bila jumlah limfosit CD4 < 100/ml. Manifestasi klinis yang tersering pada pasien HIV/AIDS adalah ensefalitis. Pada pasien dengan ensefalitis toksoplasma (ET), gejala yang sering terjadi adalah gangguan mental (75%), defisit neurologik (70%), sakit kepala (50%), demam (45%), tubuh terasa lemah serta gangguan nervus kranialis. Gejala lain yang juga sering ditemukan yaitu gejala parkinson, focal dystonia (gangguan gerak yang menyebabkan otot spasme atau berkontraksi tanpa disadari pada satu daerah tubuh misalnya tangan, akibat kerusakan pada basal ganglia), rubral tremor (tremor proksimal waktu istirahat akibat kerusakan pada mesensefalon), hemikorea-hemibalismus dan gangguan pada batang otak.2,8,9 Medula spinalis juga dapat terkena dengan gejala seperti gangguan motorik dan sensorik di daerah tungkai, gangguan berkemih dan defekasi. Onset dari gejala ini biasanya subakut.Pneumonitis akibat Toxoplasma gondii biasanya terjadi pada pasien dengan gejala AIDS yang sudah lanjut dengan gejala demam yang berkepanjangan dengan batuk dan sesak nafas, kadang gejala klinis sulit dibedakan dengan penumonia akibat Pneumocystis carinii.
Gejala lain yang sering timbul adalah gangguan pada mata. Biasanya timbul korioretinitis dengan gejala seperti penurunan tajam penglihatan, rasa nyeri pada mata, melihat benda berterbangan, serta fotofobia. Pada pemeriksaan funduskopik terdapat daerah nekrosis yang multifokal atau bilateral. Keterlibatan n.Optikus terjadi pada 10% kasus.Pada pemeriksaan fisik biasanya ditemukan pembesaran KGB yang kenyal, tidak nyeri, berkonfluens dan paling sering timbul di daerah servikal. Pemeriksaan fisik lain biasanya menunjukkan low grade fever, hepatosplenomegali dan timbul rash pada kulit. Pada pemeriksaan funduskopi menunjukkan multiple yellowish white, bercak menyerupai wol dengan batas yang tidak jelas di daerah kutub posterior. Pada ET pemeriksaan fisik yang mendukung adalah gangguan status mental, kejang, kelemahan otot, gangguan nervus kranialis, tanda-tanda gangguan serebelum, meningismus serta movement disorder. Pada pemeriksaan laboratorium dapat ditemukan pleiositosis (peningkatan leukosit dalam cairan serebrospinal) mononuklear dengan kadar protein tinggi.2
Gambar 5: Pemeriksaan funduskopi pada pasien toxoplasmosis10E. Diagnosis
Pemeriksaan serologi, pencitraan, biopsi jaringan dan PCR (Polymerase Chain Reaction) adalah modalitas utama dalam mendiagnosis toksoplasmosis. Pada pasien dengan suspek toksoplasmosis, pemeriksaan serologi dan pencitraan (CT Scan atau MRI) biasa dipakai untuk membantu diagnosis. Biopsi dilakukan pada pasien yang gagal dengan terapi empiris. Modalitas diagnosis lainnya memiliki peran yang terbatas.1.) Serologi
Infeksi T. gondii biasanya terdeteksi dengan melakukan studi serologi untuk antitoksoplasma antibodi. Titer serum IgG puncak antitoksoplasma antara 1 dan 2 bulan setelah infeksi primer dan biasanya tetap terdeteksi selama sisa hidup pasien. Secara umum, tes serum tidak boleh digunakan sebagai studi diagnostik tunggal untuk toksoplasmosis akut. Akan tetapi, pada pasien yang diketahui tingkat IgG antitoksoplasma, peningkatan tingkat IgG dengan adanya gejala klinis dapat menunjukkan reaktivasi infeksi toksoplasma. Sebuah tes serologi negatif untuk IgG cenderung tidak mengarah ke diagnosis toksoplasmosis akut, dan penyebab lain dari defisit neurologis fokal harus dimasukkan dalam diagnosis banding. Namun, serologi negatif IgG tidak mutlak menyingkirkan toksoplasmosis akut, seperti pasien dengan infeksi HIV lanjut dapat menjadi seronegatif. Sebagai contoh memeriksa rekam medis pasien (bila tersedia) dapat membantu dalam menentukan status HIV mereka sebelumnya. Hasil negatif palsu dapat terjadi pada pasien dengan infeksi yang sedang berlangsung atau dapat terjadi karena tes tidak sensitif. IgM antitoksoplasma antibodi biasanya menghilang dalam beberapa minggu atau bulan setelah infeksi primer, tetapi mungkin tetap tinggi selama lebih dari 1 tahun. Oleh karena itu, peningkatan tingkat IgM tidak selalu menunjukkan infeksi baru. Karena antibodi IgM antitoksoplasma biasanya tidak terdeteksi pada pasien dengan penyakit reaktif dan ensefalitis toksoplasmosis pada pasien terinfeksi HIV yang paling sering disebabkan oleh penyakit yang reaktif, tes antibodi IgM ini pada umumnya tidak berguna dalam pemeriksaan untuk toksoplasmosis cerebral.11,12 2.) Pemeriksaan radiologis
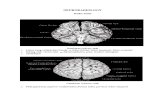
MRI atau CT dengan kontras dari otak diindikasikan ketika toksoplasmosis serebral diduga terdapat pada pasien terinfeksi HIV. Pemeriksaan pencitraan ini biasanya menunjukkan beberapa lesi yang terletak di wilayah korteks serebral, persimpangan corticomedullary, atau ganglia basal, meskipun lesi tunggal mungkin terkadang ditemukan. Karakteristik dari toksoplasmosis serebral adalah tanda target yang asimetris, yang mernggambarkan abses ring-enhancing yang terlihat baik dari CT maupun MRI. CT Scan tanpa kontras mungkin menampakkan lesi hipodens di otak yang bisa disalah artikan dengan lesi fokal otak jenis lainnya. Pengulangan CT scan dengan kontras akan menampakkan tanda ring-enhancing yang khas. Pada T1-weighted MRI, lesi toksoplasma biasanya hipointense dibandingkan dengan jaringan otak sekitarnya. Pada T2-weighted MRI, lesi biasanya hiperintense. Seperti pada CT scan dengan kontras, MRI dengan gadolinium-enhanced biasanya menampakkan sebuah lesi ring-enhancing yang dikelilingi edema. MRI merupakan alat diagnosis dan monitoring pilihan untuk respon terapi dari toksoplasmosis karena lebih sensitif dibandingkan CT untuk mendeteksi lesi multiple.7,13
Gambar 6: Gambaran MRI pada pasien toksoplasmosis7,133.) Pungsi Lumbal
Analisis cairan cerebrospinal jarang digunakan untuk mendiagnosis toksoplasmosis dan tidak rutin dilakukan karena memiliki resiko tinggi untuk meningkatkan tekanan intrakranial dengan pungsi lumbal. Akan tetapi, pemeriksaan ini bisa dilakukan apabila diagnosis toksoplasmosis tidak jelas pada pasien dengan gangguan status mental atau dengan meningitis. Cairan cerebrospinal mungkin ditemukan peningkatan protein, kadar glukosa yang bervariasi, sedikit peningkatan sel darah putih dengan dominansi sel mononuklear. Identifikasi asam nukleat T. gondii menggunakan PCR biasanya membantu menegakkan diagnosis ensefalitis toksoplasmosis, tetapi tidak rutin dilakukan.74.) Patologi anatomis
Pemeriksaan patologis dari spesimen biopsi menghasilkan diagnosis pasti dari ensefalitis toksoplasmosis. Ditemukannya takizoit atau kista yang dikeliling oleh area yang mengalami inflamasi bisa dipikirkan untuk diagnosis, reaktifasi bisa menjadi abses otak dengan daerah avaskular sentral. Jaringan otak sekitarnya akan menggambarkan edema dan infiltrat radang oleh limfosit dengan perivascular cuffing. Kista toxoplasma mungkin terlihat sebagai granuloma kistik atau solid yang merupakan sekunder dari reaksi mesenkimal glial mengarah ke ensefalitis nekrotik, yang berakhir pada vaskulitis fokal. Area dari CNS yang sering terinfeksi toksoplasmosis adalah batang otak, basal ganglia, kelenjar pituitary, dan corticomedullar junction. Biopsi otak tidak rutin dilakukan untuk mendiagnosis toksoplasmosis cerebral karena pemeriksaan non-invasif lainnya seperti serologi dan pencitraan bisa untuk menegakkan diagnosis. Biopsi otak sangat sensitif untuk mendiagnosis lesi cerebral tetapi mempunyai banyak risiko perdarahan, merusak jaringan sekitarnya dan infeksi. Biopsi dianjurkan ketika diagnosis meragukan atau jika pasien tidak merespon atau memburuk dengan terapi empiris.7
F. Diagnosis banding
Diagnosis banding dari pasien dengan HIV-positif dengan gambaran CT atau MRI ditemukan lesi ring-enhancing multiple bisa dilihat pada tabel di bawah. Penyebab terbanyak dari kelainan CNS pada pasien dengan infeksi HIV lanjut (< 50 cells/L) termasuk ensefalitis toksoplasmosis (19% dari semua lesi otak pada pasien AIDS), limfoma CNS primer (4%-7% dari semua lesi otak pada pasien AIDS), leukoensefalopati multifokal progresif, ensefalopati HIV, dan ensefalitis cytomegalovirus.7Tabel 1: Diagnosis banding gambaran ring-enhancing lesions pada pasien HIV7
G. Penatalaksanaan
Terapi utama pada toksoplasmosis ialah pirimetamin dan sulfadiazine. Kombinasi antara pirimetamin dengan sulfadiazine ini menunjukkan aktivitas sinergis dalam mengeradikasi Toxoplasma gondii. Leucovorin (asam folat) ditambah untuk mencegah komplikasi pendarahan karena efek samping untuk regimen kombinasi ini adalah penurunan jumlah trombosit atau trombositopenia. Pengobatan untuk ibu hamil yang terinfeksi Toksoplasma gondii sama dengan individu-individu lain, tetapi para ibu harus diberi informasi bahwa sulfadiazine bisa menyebabkan bayi menjadi hiperbilirubinemia dan kernikterus. Terdapat regimen alternatif untuk pasien yang intoleransi terhadap sulfadiazin atau pirimetamin. Kombinasi yang sering dipakai dalam menangani kasus toksoplasma selain pirimetamin dan sulfadiazin ialah trimetoprim dengan sulfamethoxazole, klindamisin dengan pirimetamin, dan claritromisin dengan pirimetamin. Klindamisin dengan pirimetamin diberikan pada pasien yang tidak bisa toleransi terhadap sulfonamid.7Atovaquone adalah bagian dari naftoquinon yang unik dengan aktivitas antiprotozoa yang spektrumnya luas. Atovaquone telah dibuktikan efektif terhadap takizoit toksoplasma in vitro dan akan membunuh bradizoit dalam kista jika dalam konsentrasi yang tinggi. Atovaqoune sering digunakan dalam kombinasi obat-obat lain. Menurut penelitian atovaqoune menjadi lebih efektif apabila dikombinasikan dengan obat lain seperti pirimetamin, sulfodiazin, klindamisisn atau claritromisin.7Regimen terapi untuk toksoplasmosis7 Terapi pilihan dan lama pengobatanRegimen Alternatif
Pirimethamin (200 mg oral dosis inisial, dilanjutkan dengan 5075 mg/hari secara oral), sulfadiazine (10001500 mg
4 kali/hari), and leucovorin (1020 mg/hari)
Lama pengobatan : 6 minggu
Pirimethamine (200 mg oral dosis inisial, dilanjutkan dengan 5075 mg/hari secara oral) and klindamisin (600 mg intravena [IV] atau oral 4 kali sehari).
TMP (5 mg/kgBB) and SMX (25 mg/kgBB) IV atau oral 2 kali sehari.
Atovaquone* (1500 mg oral 2 kali sehari) + pirimethamin (5075 mg/hari) dan leucovorin (10 20 mg/hari).
Atovaquone* (1500 mg oral dua kali sehari) + sulfadiazin (10001500 mg 4 kali sehari).
Atovaquone* (1500 mg oral 2 kali sehari)
Pirimethamin (5075 mg/hari) dan leucovorin (1020 mg/hari) + azithromisin (9001200 mg/hari oral)
Untuk pasien yang sakit berat dan tidak bisa toleransi terhadap medikasi oral, TMP (10 mg/kg/hari) and SMX (50 mg/kg/hari) IV.
TMP = trimethoprim; SMX = sulfamethoxazole.
*Atovaquone harus diminum bersama makanan.Regimen profilaksis7IndikasiTerapi pilihanRegimen alternatif
Profilaksis primer1 kekuatan-ganda dua TMP-SMX (160 mg TMP/ 800 mg SMX) tablet setiap hari
1 kekuatan tunggal TMP/SMX tablet setiap hari.
Dapsone 50 mg tiap hari + pirimethamin 50 mg tiap minggu dan leucovorin 25 mg tiap minggu.
Atovaquone 1500 mg tiap hari.
Profilaksis sekunderSulfadiazine (5001000 mg oral 4x/tiap hari) + pirimethamin (2550 mg/hari oral) dan leucovorin (1025 mg/hari oral).
Klindamisin (300450 mg oral tiap 68 jam) + pirimethamin (2550 mg/hari oral) dan leucovorin (1025 mg/hari oral)
Atovaquone (750 mg tiap 612 jam) dengan atau tanpa pirimethamin (25 mg/hari oral)+leucovorin (10 mg/hari oral)
TMP = trimethoprim; SMX = sulfamethoxazole.Efek samping pirimetamin ialah timbulnya bercak-bercak merah yang menyebabkan pasien tidak mau meneruskan pengobatannya. Keadaan ini bisa ditangani dengan pemberian antihistamin secara bersamaan. Sulfadiazin juga bisa menyebabkan nefropati karena kristal. Pada pasien yang kritis, yang tidak bisa mengambil obat secara oral, trimethoprim(TPM) intravena 10 mg/kg setiap hari bersama sulfamethoxazole (SMX) 50 mg/kg setiap hari dapat diberikan.
Terapi akut harus lebih dari tiga minggu dan bisa 6 minggu jika bisa ditoleransi. Lebih panjang terapi akut diperlukan pada pasien dengan gejala klinis yang berat dan ada bukti terinfeksi pada foto radiologi. Hampir 65% hingga 90% pasien memberi respon terhadap terapi dengan pirimetamin, leucovorin dan sulfadiazine. Perbaikan klinis secara cepat dapat dilihat setelah memulai terapi yang tepat pada toksoplasmosis. Setelah beberapa hari, 3.5% pasien menunjukkan perbaikan neurologis dan 9.1% menunjukkan perbaikan neurologis setelah hari ke empat belas. Perbaikan pada foto radiologi bisa dilihat pada minggu ketiga terapi. Pada pasien yang tidak ada respon terhadap terapi dalam jangka waktu 10 hingga 14 hari, biopsi harus dilakukan untuk menyingkirkan penyakit limfoma. Terapi kortikosteroid bisa diberikan pada pasien dengan kondisi klinis yang memburuk dalam waktu 48 jam atau pasien yang pada foto radiologinya terdapat perubahan garis tengah (midline shift) dan tanda-tanda peningkatan tekanan intrakranial. Dexametasone (4 mg setiap 6 jam) paling sering diberikan dan diturunkan dosisnya setelah beberapa hari. Penggunaan steroid pada pasien HIV-AIDS harus hati-hati karena obat ini bisa melindungi infeksi-infeksi oportunistik yang lain. Antikonvulsan dapat diberikan pada pasien yang kejang tapi tidak direkomendasikan untuk penggunaan rutin.7Terapi pemeliharaan dilanjutkan untuk mencegah penyakit kambuh kembali. Pasien-pasien yang tidak mendapatkan terapi pemeliharaan setelah mendapat terapi akut sering terjadi kekambuhan. Pasien harus mendapat terapi profilaksis sekunder yaitu dengan terapi pemeliharaan selama 6 minggu setelah terapi fase akut. Regimen terapi fase pemeliharaan sama dengan terapi fase akut, tetapi dosisnya minimal dan memberikan hasil yang efektif.7BAB IIIKesimpulanDi Indonesia prevalensi zat anti T. Gondii yang positif pada manusia berkisar antara 2% dan 63%. Prevalensi zat anti T.gondii pada binatang di Indonesia adalah sebagai berikut: pada kucing 25-73%, pada babi 11-36%, pada kambing 11-61%, pada anjing 75% dan pada ternak lain kurang dari 10%. Toksoplasmosis adalah penyakit zoonosis, disebabkan oleh parasit Toxoplasma gondii, merupakan parasit intraselular yang menginfeksi burung dan mamalia. T. gondii terdapat dalam 3 bentuk yaitu bentuk takizoit, kista, dan ookista.
Untuk memudahkan dalam penanganan klinis, toksoplasmosis dibagi menjadi 2 kategori yaitu : 1.) Infeksi pada pasien imunokompeten (didapat/acquired, baru dan kronik) dan 2.) Infeksi pada pasien imunokompromais (didapat dan reaktifitas). Pada pasien yang imunokompeten gejalanya bersifat asimptomatik dan self limiting, sedangkan pada pasien imunokompromais gejala klinis yang tersering adalah ensefalitis toksoplasmosis dan terjadi bila CD4 < 100/ml.
Pemeriksaan serologi, pencitraan, biopsi jaringan dan PCR (Polymerase Chain Reaction) adalah modalitas utama dalam mendiagnosis toksoplasmosis. Karakteristik dari toksoplasmosis serebral adalah tanda target yang asimetris, yang mernggambarkan abses ring-enhancing yang terlihat baik dari CT maupun MRI. Terapi utama pada toksoplasmosis ialah pirimetamin dan sulfadiazine. Kombinasi antara pirimetamin dengan sulfadiazine ini menunjukkan aktivitas sinergis dalam mengeradikasi Toxoplasma gondii. Leucovorin (asam folat) ditambah untuk mencegah komplikasi pendarahan karena efek samping untuk regimen kombinasi ini adalah trombositopenia. Terapi akut harus lebih dari tiga minggu dan bisa 6 minggu jika bisa ditoleransi.DAFTAR PUSTAKA1. Mardjono M, Sidharta P. Neurologi Klinis Dasar. Jakarta: Penerbit Dian Rakyat; 2012. p. 303, 330-1.
2. Pohan HT. Toksoplasmosis. In: Sudoyo, Aru W, editors. Buku Ajar Ilmu Penyakit Dalam Jilid III. Edisi V. Jakarta: Pusat Penerbitan Departemen Ilmu Penyakit Dalam Fakultas Kedokteran Universitas Indonesia; 2006. p. 2881-5.
3. Jones JL, Kruszon-Moran D, Wilson M, et al. Toxoplasma gondii infection in the United States: seroprevalence and risk factors. Am J Epidemiol 2001; 154:35765.4. Advisory Commitee on the Microbiological Safety of Food. Risk profile in Relation to Toxoplasma in the Food Chain. Available at: http://www.food.gov.uk/sites/default/files/multimedia/pdfs/committee/acmsfrtaxopasm.pdf. Accessed on 12th December 2014.
5. Centers for Disease Control and Prevention. Toxoplasmosis (Toxoplasma infection). Available at: http://www.cdc.gov/parasites/toxoplasmosis/biology.html. Accessed on 12th December 2014.
6. Baratawidjaja KG, Rengganis I. Imunologi Dasar. Edisi 9. Jakarta: Fakultas Kedokteran Universitas Indonesia; 2010. p. 433-5.
7. Jayawardena S, Singh S, Burzyantseva O, Clarke H. Cerebral Toxoplasmosis in Adult Patients with HIV Infection. Hospital Physician 2008:17-24.8. Mandal A. Dystonia. Available at: http://www.news-medical.net/health/Dystonia-What-is-Dystonia.aspx. Accessed on 12th December 2014.9. Puschmann A, Zbigniew K. Diagnosis and Treatment of Common Forms of Tremor. Available at: http://www.medscape.com/viewarticle/739106_4. Accessed on 12th December 2014.10. Longmore M, Wilkinson I B, Baldwin A, Wallin E. Oxford Handbook of Clinical Medicine. Oxford: Oxford University Press; 2014. p. 403.
11. Montoya JG. Laboratory diagnosis of Toxoplasma gondii infection and toxo- plasmosis. J Infect Dis 2002;185 Suppl 1:S73S82.12. Hidalgo HF, Cimon B, Chemla C, et al. ToxoplasmaSeroconversion with Negative or Transient Immunoglobulin M in Pregnant Women: Myth or Reality? A French Multicenter Retrospective Study. J Clin Microbiol 2013; 51(7): 21032111.13. Simon RP, Greenberg DA, Aminoff MJ. Clinical Neurology. United States of America: McGraw-Hill Companies; 2009. p. 36.4




![SKOR Edisi 030 [Maret-2015]](https://static.fdokumen.com/doc/165x107/55d0a9f4bb61ebaa3f8b45e8/skor-edisi-030-maret-2015.jpg)