penyakit TBC
-
Upload
lia-ariska -
Category
Documents
-
view
55 -
download
1
Transcript of penyakit TBC
MAKALAH
ASUHAN KEPERAWATAN
TUBERCOLOSIS (TBC)
OLEH :
KELOMPOK 5
LIA ARISKA
A.AFRIANI
A.SYAHRI BULAN
HASNATANG
NUR HIKMAH
MUH. ARHAM
AKPER PUTRA PERTIWI WATANSOPPENG
TAHUN AJARAN 2012/2013
KATA PENGANTAR
Segala puji bagi Allah SWT Yang telah memberikan kesempatan dan petunjuk kepada kami untuk menyelesaikan makalah ini. Serta tidak lupa pula kita panjatkan Sholawat dan salam semoga tetap tercurah kepada junjungan kita nabi besar Muhammad SAW.
Dalam makalah ini membahas tentang konsep umum penyakit TBC dan askep penyakit TBC.. Makalah ini disusun untuk mempermudah pembelajaran kebutuhan dasar manusia II, jika terdapat kekurangan atau kekeliruan dalam makalah ini, kami mohon maaf karena kami sendiri dalam tahap belajar.
Semoga makalah ini dapat memberikan wawasan yang lebih luas kepada pemakalah dan teman-teman yang membaca. Kami sadari makalah kami ini masih jauh dari kesempurnaan, maka dari itu kami memohon kritik dan saran untuk kesempurnaan makalah kami.
Penyusun
Kelompok 5
DAFTAR ISI
KATA PENGANTAR…………………………………………………………………………… i
DAFTAR ISI……………………………………………………………………………………… ii
BAB I PENDAHULUAN……………………………………………………………………… 1
A. LATAR BELAKANG………………………………………………………………..
1B. RUMUSAN
MASALAH……………………………………………………………1
C. TUJUAN…………………………………………………………………………….... 1
BAB II PEMBAHASAN………………………………………………………………………. 2
1. Pengertian TBC…………………………………………………………………...2
2. Gejala klinis…………………………………………………………………………. 2
3. Etiologi TBC………………………………………………………………………….. 3
4. Klasifikasi TBC…………………………………………………………………….. 4
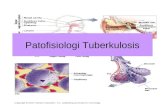
5. Patofisiologi TBC………………………………………………………………….. 5
6. Manifiestasi klinis TBC ………………………………………………………….5
7. Komplikasi TBC……………………………………………………………………. 6
8. Pemeriksaan diagnostic TBC ………………………………………………..6
9. Pencegahan TBC………………………………………………………………….. 7
10. Penatalaksanaan TBC ………………………………………………………….. 7
11. Medikamentosa TBC…………………………………………………………….. 8
12. Kegagalan pengobatan TBC …………………………………………………9
13. Askep TBC ……………………………………………………………………………. 9
BAB III PENUTUP……………………………………………………………………………….. 15
A. KESIMPILAN………………………………………………………………………….. 15
B. SARAN…………………………………………………………………………………... 15
DAFTAR ISI……………………………………………………………………………………….. iii
BAB I
PENDAHULUAN
A. Latar belakangMasalah kesehatan paru merupakan masalah kesehatan penting di dunia. Dewasa ini
sepertiga penduduk dunia telah terinfeksi TB. Ada sekitar delapan juga penderita baru TB di seluruh dunia perdarahan tahun dan hampir tiga juta meninggal akibat TB setiap tahun. Artinya, setiap detik akan ada satu orang yang terinfeksi TB dan setiap 10 detik akan ada satu orang yang meninggal karena penyakit ini. Hal ini disampaikan oleh
dokter Departemen Pulmonologi dan Kedokteran Respirasi Fakultas Kedokteran Universitas Indonesia, Tjandra Yoga Aditama.
Masih menurut Tjandra, penyakit paru merupakan salah satu masalah kesehatan bagi bangsa Indonesia saat ini. berdasarkan survei kesehatan rumah tangga (SKRT)) yang diselenggarakan oleh Departemen Kesehatan, sekitar 30-40 persen penyakit dan penyebab kematian di Indonesia adalah penyakit paru dengan berbagai bentuknya. Buku SEAMIC Health Statistik 2002 menunjukkan bahwa setidaknya tiga penyakit paru merupakan bagian dari 10 penyebab kematian utama di Indonesia termasuk TBC, dan Indonesia adalah penyumbang kasus TB terbesar ketiga di dunia setelah India dan Cina. Melihat kenyataan di atas, perlunya penanganan serius bagi penderita TBC yang melibatkan berbagai tenaga kesehatan.
Untuk itulah kami menyusun makalah ini sebagai panduan bagi kita sebagai perawat dalam menangani penyakit TBC.
B. Rumusan masalah1. Jelaskan laporan pendahuluan penyakit TBC ?2. Jelaskan asuhan keperawatan penyakit TBC ?
C. TujuanTujuan yang ingin dicapai dari makalah ini adalah mengetahui lebih dalam tentang penyakit TBC dan contoh askep dari penyakit TBC ini.
BAB IIPEMBAHASAN
1. Pengertian Tuberkulosis ( TBC )
Tuberkulosis (TBC) adalah penyakit akibat kuman Mycobakterium tuberkculosis sistemis sehingga dapat mengenai semua organ tubuh dengan lokasi terbanyak di paru paru yang biasanya merupakan lokasi infeksi primer (Arif Mansjoer, 2000).
Tuberkulosis paru adalah penyakit infeksius yang terutama menyerang parenkim paru. Tuberculosis dapat juga ditularkan ke bagian tubuh lainnya, terutama meningen, ginjal, tulang, dan nodus limfe (Suzanne dan Brenda, 2001).
Tuberkulosis paru adalah penyakit infeksius, yang terutama menyerang parenkim paru (Smeltzer, 2001).
Tuberculosis adalah penyakit yang disebabkan Mycobacterium tuberculosis yang hampir seluruh organ tubuh dapat terserang olehnya, tapi yang paling banyak adalah paru-paru (IPD, FK, UI).
2. GEJALA KLINISTuberkulosis sering dijuluki “the great imitator” yaitu suatu penyakit yang
mempunyai banyak kemiripan dengan penyakit lain yang juga memberikan gejala umum seperti lemah dan demam. Pada sejumlah penderita gejala yang timbul tidak jelas sehingga diabaikan bahkan kadang-kadang asimptomatik.
Gambaran klinik TB paru dapat dibagi menjadi 2 golongan, gejala respiratorik dan gejala sistemik:1. Gejala respiratorik, meliputi:a. Batuk
Gejala batuk timbul paling dini dan merupakan gangguan yang paling sering dikeluhkan. Mula-mula bersifat non produktif kemudian berdahak bahkan bercampur darah bila sudah ada kerusakan jaringan.
b. Batuk darahDarah yang dikeluarkan dalam dahak bervariasi, mungkin tampak berupa garis atau
bercak-bercak darah, gumpalan darah atau darah segar dalam jumlah sangat banyak. Batuk darah terjadi karena pecahnya pembuluh darah. Berat ringannya batuk darah tergantung dari besar kecilnya pembuluh darah yang pecah.
c. Sesak napasGejala ini ditemukan bila kerusakan parenkim paru sudah luas atau karena ada hal-
hal yang menyertai seperti efusi pleura, pneumothorax, anemia dan lain-lain.
d. Nyeri dadaNyeri dada pada TB paru termasuk nyeri pleuritik yang ringan. Gejala ini timbul
apabila sistem persarafan di pleura terkena.
2. Gejala sistemik, meliputi:a. Demam
Merupakan gejala yang sering dijumpai biasanya timbul pada sore dan malam hari mirip demam influenza, hilang timbul dan makin lama makin panjang serangannya. Sedangkan masa bebas serangan makin pendek.
b. Gejala sistemik lainKeringat malam, anoreksia, penurunan berat badan serta malaise. Timbulnya
gejala biasanya gradual dalam beberapa minggu-bulan, akan tetapi penampilan akut
dengan batuk, panas, sesak napas walaupun jarang dapat juga timbul menyerupai gejala pneumonia.
Gejala klinis Haemoptoe:Kita harus memastikan bahwa perdarahan dari nasofaring dengan cara membedakan ciri-ciri sebagai berikut :1. Batuk darah
a. Darah dibatukkan dengan rasa panas di tenggorokanb. Darah berbuih bercampur udarac. Darah segar berwarna merah mudad. Darah bersifat alkalise. Anemia kadang-kadang terjadif. Benzidin test negative
2. Muntah daraha. Darah dimuntahkan dengan rasa mualb. Darah bercampur sisa makananc. Darah berwarna hitam karena bercampur asam lambungd. Darah bersifat asame. Anemia seriang terjadif. Benzidin test positif
3. Epistaksisa. Darah menetes dari hidungb. Batuk pelan kadang keluarc. Darah berwarna merah segard. Darah bersifat alkalise. Anemia jarang terjadi
3. Etiologi Tuberkulosis ( TBC )Agens infeksius utama, mycobakterium tuberkulosis adalah batang aerobik tahan asam ( Price , 1997 ) yang tumbuh dengan lambat dan sensitif terhadap panas dan sinar ultra violet, dengan ukuran panjang 1-4 /um dan tebal 0,3 – 0,6/um.
4. Klasifikasi Tuberkulosis ( TBC )
a. Pembagian secara patologis : Tuberkulosis primer ( Child hood tuberculosis ). Tuberkulosis post primer ( Adult tuberculosis ).
b. Berdasarkan pemeriksaan dahak, TB Paru dibagi menjadi 2 yaitu : Tuberkulosis Paru BTA positif. Tuberkulosis Paru BTA negative
c. Pembagian secara aktifitas radiologis : Tuberkulosis paru ( Koch pulmonal ) aktif. Tuberkulosis non aktif . Tuberkulosis quiesent ( batuk aktif yang mulai sembuh ).
d. Pembagian secara radiologis ( Luas lesi ) Tuberculosis minimal, yaitu terdapatnya sebagian kecil infiltrat non kapitas pada
satu paru maupun kedua paru, tapi jumlahnya tidak melebihi satu lobus paru. Moderateli advanced tuberculosis, yaitu adanya kapitas dengan diameter tidak
lebih dari 4 cm, jumlah infiltrat bayangan halus tidak lebih dari satu bagian paru. Bila bayangannya kasar tidak lebih dari satu pertiga bagian satu paru.
For advanced tuberculosis, yaitu terdapatnya infiltrat dan kapitas yang melebihi keadaan pada moderateli advanced tuberculosis.
e. Berdasarkan aspek kesehatan masyarakat pada tahun 1974 American Thorasic Society memberikan klasifikasi baru: Karegori O, yaitu tidak pernah terpajan dan tidak terinfeksi, riwayat kontak
tidak pernah, tes tuberculin negatif. Kategori I, yaitu terpajan tuberculosis tetapi tidak tebukti adanya infeksi, disini
riwayat kontak positif, tes tuberkulin negatif. Kategori II, yaitu terinfeksi tuberculosis tapi tidak sakit. Kategori III, yaitu terinfeksi tuberculosis dan sakit.
f. Berdasarkan terapi WHO membagi tuberculosis menjadi 4 kategori : Kategori I : ditujukan terhadap kasus baru dengan sputum positif dan kasus baru
dengan batuk TB berat. Kategori II : ditujukan terhadap kasus kamb uh dan kasus gagal dengan sputum
BTA positf. Kategori III : ditujukan terhadap kasus BTA negatif dengan kelainan paru yang
tidak luas dan kasus TB ekstra paru selain dari yang disebut dalam kategori I. Kategori IV : ditujukan terhadap TB kronik.
5. Patofisiologi Tuberkulosis ( TBC )
6. Manifestasi Klinis Tuberkulosis ( TBC )
Gejala penyakit TBC dapat dibagi menjadi gejala umum dan gejala khusus yang timbul sesuai dengan organ yang terlibat. Gambaran secara klinis tidak terlalu khas terutama pada kasus baru, sehingga cukup sulit untuk menegakkan diagnosa secara klinik.
Gejala sistemik/umum, antara lain sebagai berikut:
Gejala umum Tb paru adalah batuk lebih dari 4 minggu dengan atau tanpa sputum , malaise , gejala flu , demam ringan , nyeri dada , batuk darah . ( Mansjoer , 1999)
Gejala lain yaitu kelelahan, anorexia, penurunan Berat badan ( Luckman dkk, 93 )
Gejala khusus, antara lain sebagai berikut:
Tergantung dari organ tubuh mana yang terkena, bila terjadi sumbatan sebagian bronkus (saluran yang menuju ke paru-paru) akibat penekanan kelenjar getah bening yang membesar, akan menimbulkan suara “mengi”, suara nafas melemah yang disertai sesak.
Kalau ada cairan dirongga pleura (pembungkus paru-paru), dapat disertai dengan keluhan sakit dada.
Bila mengenai tulang, maka akan terjadi gejala seperti infeksi tulang yang pada suatu saat dapat membentuk saluran dan bermuara pada kulit di atasnya, pada muara ini akan keluar cairan nanah.
Pada anak-anak dapat mengenai otak (lapisan pembungkus otak) dan disebut sebagai meningitis (radang selaput otak), gejalanya adalah demam tinggi, adanya penurunan kesadaran dan kejang-kejang.
7. Komplikasi Tuberkulosis ( TBC )
Menurut Depkes RI (2002), merupakan komplikasi yang dapat terjadi pada penderita tuberculosis paru stadium lanjut yaitu :
Hemoptisis berat (perdarahan dari saluran napas bawah) yang dapat mengakibatkan kematian karena syok hipovolemik atau karena tersumbatnya jalan napas.
Atelektasis (paru mengembang kurang sempurna) atau kolaps dari lobus akibat retraksi bronchial.
Bronkiektasis (pelebaran broncus setempat) dan fibrosis (pembentukan jaringan ikat pada proses pemulihan atau reaktif) pada paru.
Penyebaran infeksi ke organ lain seperti otak, tulang, persendian, dan ginjal.
8. Pemeriksaan Diagnostik Tuberkulosis ( TBC )a. Pemeriksaan Laboratorium
Kultur Sputum : Positif untuk Mycobacterium tuberculosis pada tahap aktif penyakit
Ziehl-Neelsen (pemakaian asam cepat pada gelas kaca untuk usapan cairan darah) : Positif untuk basil asam-cepat.
Tes kulit (Mantoux, potongan Vollmer) : Reaksi positif (area indurasi 10 mm atau lebih besar, terjadi 48-72 jam setelah injeksi intradcrmal antigen) menunjukkan infeksi masa lalu dan adanya antibodi tetapi tidak secara berarti menunjukkan penyakit aktif. Reaksi bermakna pada pasien yang secara klinik sakit berarti bahwa TB aktif tidak dapat diturunkan atau infeksi disebabkan oleh mikobakterium yang berbeda.
Anemia bila penyakit berjalan menahun Leukosit ringan dengan predominasi limfosit LED meningkat terutama pada fase akut umumnya nilai tersebut kembali
normal pada tahap penyembuhan. GDA : mungkin abnormal, tergantung lokasi, berat dan sisa kerusakan paru. Biopsi jarum pada jaringan paru : Positif untuk granuloma TB; adanya sel
raksasa menunjukkan nekrosis. Elektrolit : Dapat tak normal tergantung pada lokasi dan beratnya infeksi;
contoh hiponatremia disebabkan oleh tak normalnya retensi air dapat ditemukan pada TB paru kronis luas.
b. Radiologi
Foto thorax : Infiltrasi lesi awal pada area paru atas simpanan kalsium lesi sembuh primer atau efusi cairan perubahan menunjukan lebih luas TB dapat termasuk rongga akan fibrosa. Perubahan mengindikasikanTB yang lebih berat dapat mencakup area berlubang dan fibrous. Pada foto thorax tampak pada sisi yang sakit bayangan hitam dan diafragma menonjol ke atas.
Bronchografi : merupakan pemeriksaan khusus untuk melihat kerusakan bronchus atau kerusakan paru karena TB.
Gambaran radiologi lain yang sering menyertai TBC adalah penebalan pleura, efusi pleura atau empisema, penumothoraks (bayangan hitam radio lusen dipinggir paru atau pleura).
c. Pemeriksaan fungsi paru
Penurunan kualitas vital, peningkatan ruang mati, peningkatan rasio udara residu: kapasitas paru total dan penurunan saturasi oksigen sekunder terhadap infiltrasi parenkim/fibrosis, kehilangan jaringan paru dan penyakit pleural.
9. Pencegahan Tuberkulosis ( TBC )
Imunisasi BCG pada anak balita, Vaksin BCG sebaiknya diberikan sejak anak masih kecil agar terhindar dari penyakit tersebut.
Bila ada yang dicurigai sebagai penderita TBC maka harus segera diobati sampai tuntas agar tidak menjadi penyakit yang lebih berat dan terjadi penularan.
Jangan minum susu sapi mentah dan harus dimasak. Bagi penderita untuk tidak membuang ludah sembarangan. Pencegahan terhadap penyakit TBC dapat dilakukan dengan tidak melakukan
kontak udara dengan penderita, minum obat pencegah dengan dosis tinggi dan hidup secara sehat. Terutama rumah harus baik ventilasi udaranya dimana sinar matahari pagi masuk ke dalam rumah.
Tutup mulut dengan sapu tangan bila batuk serta tidak meludah/mengeluarkan dahak di sembarangan tempat dan menyediakan tempat ludah yang diberi lisol atau bahan lain yang dianjurkan dokter dan untuk mengurangi aktivitas kerja serta menenangkan pikiran.
10. Penatalaksanaan Tuberkulosis ( TBC ) Farmakologi
Terdapat 2 macam sifat/aktivitas obat terhadap tuberculosis , yaitu sebagai berikut: Aktivitas bakterisid
Disini obat bersifat membunuh kuman-kuman yang sedang tumbuh (metabolismenya masih aktif). Aktivitas bakteriosid biasanya diukur dengan kecepataan obat tersebut membunuh atau melenyapkan kuman sehingga pada pembiakan akan didapatkan hasil yang negatif (2 bulan dari permulaan pengobatan).
Aktivitas sterilisasi
Disini obat bersifat membunuh kuman-kuman yang pertumbuhannya lambat (metabolismenya kurang aktif). Aktivitas sterilisasi diukur dari angka kekambuhan setelah pengobatan dihentikan.
Pengobatan penyakit Tuberculosis dahulu hanya dipakai satu macam obat saja. Kenyataan dengan pemakaian obat tunggal ini banyak terjadi resistensi. Untuk mencegah terjadinya resistensi ini, terapi tuberculosis dilskukan dengan memakai perpaduan obat, sedikitnya diberikan 2 macam obat yang bersifat bakterisid. Dengan memakai perpaduan obat ini, kemungkinan resistensi awal dapat diabaikan karena jarang ditemukan resistensi terhadap 2 macam obat atau lebih serta pola resistensi yang terbanyak ditemukan ialah INH.
11. Medikamentosa
Jenis obat yang dipakai
- Obat Primer - Obat Sekunder
1. Isoniazid (H) 1. Ekonamid
2. Rifampisin (R) 2. Protionamid
3. Pirazinamid (Z) 3. Sikloserin
4. Streptomisin 4. Kanamisin
5. Etambutol (E) 5. PAS (Para Amino Saliciclyc Acid)
Pengobatan TB ada 2 tahap menurut DEPKES.2000 yaitu :
Tahap INTENSIF
Penderita mendapat obat setiap hari dan diawasi langsung untuk mencegah terjadinya kekebalan terhadap rifampisin. Bila saat tahab intensif tersebut diberikan secara tepat, penderita menular menjadi tidak tidak menular dalam kurun waktu 2 minggu. Sebagian besar penderita TB BTA positif menjadi negatif (konversi) pada akhir pengobatan intensif. Pengawasan ketat dalam tahab intensif sangat penting untuk mencegah terjadinya kekebalan obat.
Tahap LANJUTAN
Pada tahap lanjutan penderita mendapat obat jangka waktu lebih panjang dan jenis obat lebih sedikit untuk mencegah terjadinya kelembutan. Tahab lanjutan penting untuk membunuh kuman persisten (dormant) sehingga mencegah terjadinya kekambuhan.
12. Kegagalan Pengobatan Tuberkulosis ( TBC )Sebab-sebab kegagalan pengobataan :a. Obat :
Paduan obat tidak adekuat Dosis obat tidak cukup Minum obat tidak teratur / tdk. Sesuai dengan petunjuk yang diberikan. Jangka waktupengobatan kurang dari semestinya Terjadi resistensi obat.
b. Drop out : Kekurangan biaya pengobatan Merasa sudah sembuh Malas berobat
c. Penyakit : Lesi Paru yang sakit terlalu luas / sakit berat Ada penyakit lainyang menyertai contoh : Demam, Alkoholisme dll Ada gangguan imunologis
13. Pengkajian Tuberkulosis ( TBC )
Data dasar pengkajian pasien ( Doengoes, Marilynn E : 2000 ) adalah sebagai berikut:
a. Pola aktivitas dan istirahat Subjektif : Rasa lemah cepat lelah, aktivitas berat timbul. sesak (nafas pendek),
demam, menggigil. Objektif : Takikardia, takipnea/dispnea saat kerja, irritable, sesak (tahap, lanjut;
infiltrasi radang sampai setengah paru), demam subfebris (40 -410C) hilang timbul.
b. Pola nutrisi Subjektif : Anoreksia, mual, tidak enak diperut, penurunan berat badan. Objektif : Turgor kulit jelek, kulit kering/bersisik, kehilangan lemak sub kutan.
c. Respirasi Subjektif : Batuk produktif/non produktif sesak napas, sakit dada. Objektif : Mulai batuk kering sampai batuk dengan sputum hijau/purulent,
mukoid kuning atau bercak darah, pembengkakan kelenjar limfe, terdengar bunyi ronkhi basah, kasar di daerah apeks paru, takipneu (penyakit luas atau fibrosis parenkim paru dan pleural), sesak napas, pengembangan pernapasan tidak simetris (effusi pleura.), perkusi pekak dan penurunan fremitus (cairan pleural), deviasi trakeal (penyebaran bronkogenik).
d. Rasa nyaman/nyeri Subjektif : Nyeri dada meningkat karena batuk berulang. Obiektif : Berhati-hati pada area yang sakit, prilaku distraksi, gelisah, nyeri bisa
timbul bila infiltrasi radang sampai ke pleura sehingga timbul pleuritis.
e. Integritas ego Subjektif : Faktor stress lama, masalah keuangan, perasaan tak berdaya/tak ada
harapan. Objektif : Menyangkal (selama tahap dini), ansietas, ketakutan, mudah
tersinggung.
f. Keamanan Subyektif: adanya kondisi penekanan imun, contoh AIDS, kanker. Obyektif: demam rendah atau sakit panas akut.
g. Interaksi Sosial Subyektif: Perasaan isolasi/ penolakan karena penyakit menular, perubahan pola
biasa dalam tanggung jawab/ perubahan kapasitas fisik untuk melaksanakan peran.
14. Diagnosa Keperawatan Tuberkulosis ( TBC )a. Bersihan jalan napas tidak efektif berhubungan dengan sekret kental atau sekret
darah, kelemahan, upaya batuk buruk, edema trakeal/faringeal.
b. Gangguan pertukaran gas berhubungan dengan berkurangnya keefektifan permukaan paru, atelektasis, kerusakan membran alveolar kapiler, sekret yang kental, edema bronchial.
c. Gangguan keseimbangan nutrisi, kurang dari kebutuhan berhubungan dengan kelelahan, batuk yang sering, adanya produksi sputum, dispnea, anoreksia, penurunan kemampuan finansial.
d. Nyeri akut berhubungan dengan inflamasi paru, batuk menetap. e. Hipertermi berhubungan dengan proses inflamasi aktif. f. Intoleransi aktivitas berhubungan dengan ketidakseimbangan antara suplai dan
kebutuhan oksigen. g. Kurang pengetahuan tentang kondisi, pengobatan, pencegahan berhubungan dengan
tidak ada yang menerangkan, interpretasi yang salah, informasi yang didapat tidak lengkap/tidak akurat, terbatasnya pengetahuan/kognitif
h. Risiko tinggi infeksi penyebaran / aktivitas ulang infeksi berhubungan dengan pertahanan primer tidak adekuat, fungsi silia menurun/ statis sekret, kerusakan jaringan akibat infeksi yang menyebar, malnutrisi, terkontaminasi oleh lingkungan, kurang informasi tentang infeksi kuman.
15. Perencanaan Keperawatan pada Tuberkulosis ( TBC )
Diagnosa Keperawatan
Tujuan Intervensi Rasional
Bersihan jalan napas tidak efektif berhubungan dengan sekret kental atau sekret darah, kelemahan, upaya batuk buruk, edema trakeal/faringeal.
Setelah diberikan tindakan keperawatan kebersihan jalan napas efektif, dengan criteria hasil:
Mempertahan-kan jalan napas pasien.
Mengeluarkan sekret tanpa bantuan.
Menunjukkan prilaku untuk memperbaiki bersihan jalan napas.
Berpartisipasi dalam program pengobatan sesuai kondisi.
Mengidentifikasi potensial komplikasi dan melakukan tindakan tepat.
a. Kaji ulang fungsi pernapasan: bunyi napas, kecepatan, irama, kedalaman dan penggunaan otot aksesori.
b. Catat kemampuan untuk mengeluarkan secret atau batuk efektif, catat karakter, jumlah sputum, adanya hemoptisis.
c. Berikan pasien posisi semi atau Fowler, Bantu/ajarkan batuk efektif dan latihan napas dalam.
d. Bersihkan sekret dari mulut dan trakea, suction bila perlu.
e. Pertahankan intake cairan minimal 2500 ml/hari kecuali
a. Penurunan bunyi napas indikasi atelektasis, ronki indikasi akumulasi secret/ketidakmampuan membersihkan jalan napas sehingga otot aksesori digunakan dan kerja pernapasan meningkat.
b. Pengeluaran sulit bila sekret tebal, sputum berdarah akibat kerusakan paru atau luka bronchial yang memerlukan evaluasi/intervensi lanjut
kontraindikasi.f. Lembabkan
udara/oksigen inspirasi.Kolaborasi:
g. Berikan obat: agen mukolitik, bronkodilator, kortikosteroid sesuai indikasi.
c. Meningkatkan ekspansi paru, ventilasi maksimal membuka area atelektasis dan peningkatan gerakan sekret agar mudah dikeluarkan.
d. Mencegah obstruksi/aspirasi. Suction dilakukan bila pasien tidak mampu mengeluarkan sekret.
e. Membantu mengencerkan secret sehingga mudah dikeluarkan.
f. Mencegah pengeringan membran mukosa.
g. Menurunkan kekentalan sekret, lingkaran ukuran lumen trakeabronkial, berguna jika terjadi hipoksemia pada kavitas yang luas.
Gangguan pertukaran gas berhubungan dengan berkurangnya keefektifan permukaan paru, atelektasis, kerusakan
Setelah diberikan tindakan keperawatan pertukaran gas efektif, dengan kriteria hasil:
Melaporkan tidak terjadi dispnea.
Menunjukkan
a. Kaji dispnea, takipnea, bunyi pernapasan abnormal. Peningkatan upaya respirasi, keterbatasan ekspansi dada dan kelemahan.
a. Tuberkulosis paru dapat rnenyebabkan meluasnya jangkauan dalam paru-pani yang berasal dari bronkopneumon
membran alveolar kapiler, sekret yang kental, edema bronchial.
perbaikan ventilasi dan oksigenasi jaringan adekuat dengan GDA dalam rentang normal.
Bebas dari gejala distress pernapasan.
b. Evaluasi perubahan-tingkat kesadaran, catat tanda-tanda sianosis dan perubahan warna kulit, membran mukosa, dan warna kuku.
c. Demonstrasikan/anjurkan untuk mengeluarkan napas dengan bibir disiutkan, terutama pada pasien dengan fibrosis atau kerusakan parenkim.
d. Anjurkan untuk bedrest, batasi dan bantu aktivitas sesuai kebutuhan.
e. Monitor GDA.f. Kolaborasi: Berikan
oksigen sesuai indikasi.
ia yang meluas menjadi inflamasi, nekrosis, pleural effusion dan meluasnya fibrosis dengan gejala-gejala respirasi distress.
b. Akumulasi secret dapat menggangp oksigenasi di organ vital dan jaringan.
c. Meningkatnya resistensi aliran udara untuk mencegah kolapsnya jalan napas.
d. Mengurangi konsumsi oksigen pada periode respirasi.
e. Menurunnya saturasi oksigen (PaO2) atau meningkatnya PaC02 menunjukkan perlunya penanganan yang lebih. adekuat atau perubahan terapi.
f. Membantu mengoreksi hipoksemia yang terjadi sekunder hipoventilasi dan penurunan permukaan alveolar paru.
Gangguan keseimbangan nutrisi, kurang dari kebutuhan berhubungan dengan kelelahan, batuk yang sering, adanya produksi sputum, dispnea, anoreksia, penurunan kemampuan finansial.
Setelah diberikan tindakan keperawatan diharapkan kebutuhan nutrisi adekuat, dengan kriteria hasil:
Menunjukkan berat badan meningkat mencapai tujuan dengan nilai laboratoriurn normal dan bebas tanda malnutrisi.
Melakukan perubahan pola hidup untuk meningkatkan dan mempertahankan berat badan yang tepat.
a. Catat status nutrisi paasien: turgor kulit, timbang berat badan, integritas mukosa mulut, kemampuan menelan, adanya bising usus, riwayat mual/rnuntah atau diare.
b. Kaji ulang pola diet pasien yang disukai/tidak disukai.
c. Monitor intake dan output secara periodik.
d. Catat adanya anoreksia, mual, muntah, dan tetapkan jika ada hubungannya dengan medikasi. Awasi frekuensi, volume, konsistensi Buang Air Besar (BAB).
e. Anjurkan bedrest.f. Lakukan perawatan
mulut sebelum dan sesudah tindakan pernapasan.
g. Anjurkan makan sedikit dan sering dengan makanan tinggi protein dan karbohidrat.
Kolaborasi:h. Rujuk ke ahli gizi
untuk menentukan komposisi diet.
i. Awasi pemeriksaan laboratorium. (BUN, protein serum, dan albumin).
a. Berguna dalam mendefinisikan derajat masalah dan intervensi yang tepat
b. Membantu intervensi kebutuhan yang spesifik, meningkatkan intake diet pasien.
c. Mengukur keefektifan nutrisi dan cairan.
d. Dapat menentukan jenis diet dan mengidentifikasi pemecahan masalah untuk meningkatkan intake nutrisi.
e. Membantu menghemat energi khusus saat demam terjadi peningkatan metabolik.
f. Mengurangi rasa tidak enak dari sputum atau obat-obat yang digunakan yang dapat merangsang muntah.
g. Memaksimalkan intake nutrisi dan menurunkan iritasi gaster.
h. Memberikan bantuan dalarn perencaaan diet dengan nutrisi
adekuat unruk kebutuhan metabolik dan diet.
i. Nilai rendah menunjukkan malnutrisi dan perubahan program terapi.
Nyeri akut berhubungan dengan inflamasi paru, batuk menetap
Setelah diberikan tindakan keperawatan rasa nyeri dapat berkurang atau terkontrol, dengan KH:
Menyatakan nyeri berkurang atauterkontrol
Pasien tampak rileks
a. Observasi karakteristik nyeri, mis tajam, konstan , ditusuk. Selidiki perubahan karakter /lokasi/intensitas nyeri.
b. Pantau TTV c. Berikan tindakan
nyaman mis, pijatan punggung, perubahan posisi, musik tenang, relaksasi/latihan nafas.
d. Tawarkan pembersihan mulut dengan sering.
e. Anjurkan dan bantu pasien dalam teknik menekan dada selama episode batukikasi.
f. Kolaborasi dalam pemberian analgesik sesuai indikasi
a. Nyeri merupakan respon subjekstif yang dapat diukur.
b. Perubahan frekuensi jantung TD menunjukan bahwa pasien mengalami nyeri, khususnya bila alasan untuk perubahan tanda vital telah terlihat.
c. Tindakan non analgesik diberikan dengan sentuhan lembut dapat menghilangkan ketidaknyamanan dan memperbesar efek terapi analgesik.
d. Pernafasan mulut dan terapi oksigen dapat mengiritasi dan mengeringkan membran mukosa, potensial
ketidaknyamanan umum.
e. Alat untuk mengontrol ketidaknyamanan dada sementara meningkatkan keefektifan upaya batuk.
f. Obat ini dapat digunakan untuk menekan batuk non produktif, meningkatkan kenyamanan
Hipertermi berhubungan dengan proses inflamasi aktif.
Setelah diberikan tindakan keperawatan diharapkan suhu tubuh kembali normal dengan KH :
Suhu tubuh 36°C-37°C
a. Kaji suhu tubuh pasien.
b. Beri kompres air hangat .
c. Berikan/anjurkan pasien untuk banyak minum 1500-2000 cc/hari (sesuai toleransi).
d. Anjurkan pasien untuk menggunakan pakaian yang tipis dan mudah menyerap keringat.
e. Observasi intake dan output, tanda vital (suhu, nadi, tekanan darah) tiap 3 jam sekali atau sesuai indikasi
Kolaborasi :f. pemberian cairan
intravena dan pemberian obat sesuai program.
a. Mengetahui peningkatan suhu tubuh, memudahkan intervensi.
b. Mengurangi panas dengan pemindahan panas secara konduksi. Air hangat mengontrol pemindahan panas secara perlahan tanpa menyebabkan hipotermi atau menggigil.
c. Untuk mengganti cairan tubuh yang hilang akibat evaporasi.
d. Memberikan rasa nyaman dan pakaian yang tipis mudah menyerap
keringat dan tidak merangsang peningkatan suhu tubuh.
e. Mendeteksi dini kekurangan cairan serta mengetahui keseimbangan cairan dan elektrolit dalam tubuh. Tanda vital merupakan acuan untuk mengetahui keadaan umum pasien.
f. Pemberian cairan sangat penting bagi pasien dengan suhu tubuh yang tinggi. Obat khususnya untuk menurunkan panas tubuh pasien.
Intoleransi aktivitas berhubungan dengan ketidakseimbangan antara suplai dan kebutuhan oksigen.
Setelah diberikan tindakan keperawatan pasien diharapkan mampu melakukan aktivitas dalam batas yang ditoleransi dengan kriteria hasil:
Melaporkan atau menunjukan peningkatan toleransi terhadap aktivitas yang dapat diukur dengan adanya dispnea,
a. Evaluasi respon pasien terhadap aktivitas. Catat laporan dispnea, peningkatan kelemahan atau kelelahan.
b. Berikan lingkungan tenang dan batasi pengunjung selama fase akut sesuai indikasi.
c. Jelaskan pentingnya istirahat dalam rencana pengobatandan perlunya keseimbangan
a. Menetapkan kemampuan atau kebutuhan pasien memudahkan pemilihan intervensi.
b. Menurunkan stress dan rangsanagn berlebihan, meningkatkan istirahat.
c. Tirah baring dipertahankan selama fase akut untuk menurunkan
kelemahan berlebihan, dan tanda vital dalam rentan normal.
aktivitas dan istirahat.
d. Bantu pasien memilih posisi nyaman untuk istirahat.
e. Bantu aktivitas perawatan diri yang diperlukan. Berikan kemajuan peningkatan aktivitas selama fase penyembuhan.
kebutuhan metabolic, menghemat energy untuk penyembuhan.
d. Pasien mungkin nyaman dengan kepala tinggi, tidur di kursi atau menunduk ke depan meja atau bantal.
e. Meminimalkan kelelahan dan membantu keseimbanagnsuplai dan kebutuhan oksigen.
Kurang pengetahuan tentang kondisi, pengobatan, pencegahan berhubungan dengan tidak ada yang menerangkan, interpretasi yang salah, informasi yang didapat tidak lengkap/tidak akurat, terbatasnya pengetahuan/kognitif
Setelah diberikan tindakan keperawatan tingkat pengetahuan pasien meningkat, dengan kriteria hasil:
Menyatakan pemahaman proses penyakit/prognosisdan kebutuhan pengobatan.
Melakukan perubahan prilaku dan pola hidup unruk memperbaiki kesehatan umurn dan menurunkan resiko pengaktifan ulang luberkulosis paru.
Mengidentifika
a. Kaji ulang kemampuan belajar pasien misalnya: perhatian, kelelahan, tingkat partisipasi, lingkungan belajar, tingkat pengetahuan, media, orang dipercaya.
b. Berikan Informasi yang spesifik dalam bentuk tulisan misalnya: jadwal minum obat.
c. Jelaskan penatalaksanaan obat: dosis, frekuensi, tindakan dan perlunya terapi dalam jangka waktu lama. Ulangi penyuluhan tentang interaksi obat Tuberkulosis dengan obat lain.
d. Jelaskan tentang efek samping obat: mulut kering,
a. Kemampuan belajar berkaitan dengan keadaan emosi dan kesiapan fisik. Keberhasilan tergantung pada kemarnpuan pasien.
b. Informasi tertulis dapat membantu mengingatkan pasien.
c. Meningkatkan partisipasi pasien mematuhi aturan terapi dan mencegah putus obat.
d. Mencegah keraguan terhadap pengobatan sehingga
si gejala yang mernerlukan evaluasi/intervensi.
Menerima perawatan kesehatan adekuat
konstipasi, gangguan penglihatan, sakit kepala, peningkatan tekanan darah.
e. Anjurkan pasien untuk tidak minurn alkohol jika sedang terapi INH.
f. Rujuk perneriksaan mata saat mulai dan menjalani terapi etambutol.
g. Berikan gambaran tentang pekerjaan yang berisiko terhadap penyakitnya misalnya: bekerja di pengecoran logam, pertambangan, pengecatan.
h. Review tentang cara penularan Tuberkulosis dan resiko kambuh lagi.
mampu menjalani terapi.
e. Kebiasaan minurn alkohol berkaitan dengan terjadinya hepatitis.
f. Efek samping etambutol: menurunkan visus, kurang mampu melihat warna hijau.
g. Debu silikon beresiko keracunan silikon yang mengganggu fungsi paru/bronkus.
h. Pengetahuan yang cukup dapat mengurangi resiko penularan/ kambuh kembali.
Komplikasi Tuberkulosis: formasi abses, empisema, pneumotorak, fibrosis, efusi pleura, empierna, bronkiektasis, hernoptisis, u1serasi Gastro, Instestinal (GD, fistula bronkopleural, Tuberkulosis laring, dan
penularan kuman.
Risiko tinggi infeksi penyebaran / aktivitas ulang infeksi berhubungan dengan pertahanan primer tidak adekuat, fungsi silia menurun/ statis sekret, malnutrisi, terkontaminasi oleh lingkungan, kurang informasi tentang infeksi kuman.
Setelah diberikan tindakan keperawatan tidak terjadi penyebaran/ aktivitas ulang infeksi, dengan kriteria hasil:
Mengidentifikasi intervensi untuk mencegah/menurunkan resiko penyebaran infeksi.
Menunjukkan/melakukan perubahan pola hidup untuk meningkatkan lingkungan yang. aman.
-
a. Review patologi penyakit fase aktif/tidak aktif, penyebaran infeksi melalui bronkus pada jaringan sekitarnya atau aliran darah atau sistem limfe dan resiko infeksi melalui batuk, bersin, meludah, tertawa., ciuman atau menyanyi.
b. Identifikasi orang-orang yang beresiko terkena infeksi seperti anggota keluarga, teman, orang dalam satu perkumpulan.
c. Anjurkan pasien menutup mulut dan membuang dahak di tempat penampungan yang tertutup jika batuk.
d. Gunakan masker setiap melakukan tindakan.
e. Monitor temperatur.f. Identifikasi individu
yang berisiko tinggi untuk terinfeksi ulang Tuberkulosis paru, seperti: alkoholisme, malnutrisi, operasi bypass intestinal, menggunakan obat penekan imun/ kortikosteroid, adanya diabetes melitus, kanker.
g. Tekankan untuk
a. Membantu pasien agar mau mengerti dan menerima terapi yang diberikan untuk mencegah komplikasi.
b. Orang-orang yang beresiko perlu program terapi obat untuk mencegah penyebaran infeksi.
c. Kebiasaan ini untuk mencegah terjadinya penularan infeksi.
d. Mengurangi risilio penyebaran infeksi.
e. Febris merupakan indikasi terjadinya infeksi.
f. Pengetahuan tentang faktor-faktor ini membantu pasien untuk mengubah gaya hidup dan menghindari/mengurangi keadaan yang lebih buruk.
g. Periode menular dapat terjadi hanya 2-3 hari setelah permulaan
tidak menghentikan terapi yang dijalani.Kolaborasi:
h. Pemberian terapi INH, etambutol, Rifampisin.
i. Pemberian terapi Pyrazinamid (PZA)/Aldinamide, para-amino salisik (PAS), sikloserin, streptomisin.
j. Monitor sputum BTA.
kemoterapi jika sudah terjadi kavitas, resiko, penyebaran infeksi dapat berlanjut sampai 3 bulan.
h. INH adalah obat pilihan bagi penyakit Tuberkulosis primer dikombinasikan dengan obat-obat lainnya. Pengobatan jangka pendek INH dan Rifampisin selama 9 bulan dan Etambutol untuk 2 bulan pertama.
i. Obat-obat sekunder diberikan jika obat-obat primer sudah resisten.
j. Untuk mengawasi keefektifan obat dan efeknya serta respon pasien terhadap terapi
16. Evaluasi
Dx 1: Kebersihan jalan napas efektif, dengan kriteria evaluasi:
Mempertahankan jalan napas pasien.
Mengeluarkan sekret tanpa bantuan. Menunjukkan prilaku untuk memperbaiki bersihan jalan napas. Berpartisipasi dalam program pengobatan sesuai kondisi. Mengidentifikasi potensial komplikasi dan melakukan tindakan tepat.
Dx 2 : Pertukaran gas efektif, dengan kriteria evaluasi:
Melaporkan tidak terjadi dispnea. Menunjukkan perbaikan ventilasi dan oksigenasi jaringan adekuat dengan
GDA dalam rentang normal. Bebas dari gejala distress pernapasan.
Dx 3 : Kebutuhan nutrisi adekuat, dengan kriteria evaluasi:
Menunjukkan berat badan meningkat mencapai tujuan dengan nilai laboratoriurn normal dan bebas tanda malnutrisi.
Melakukan perubahan pola hidup untuk meningkatkan dan mempertahankan berat badan yang tepat.
Dx 4 : Nyeridapat berkurang atau terkontrol, dengan kriteria evaluasi:
Menyatakan nyeri berkurang atauterkontrol Pasien tampak rileks
DX 5 : Suhu tubuh kembali normal dengan kriteria evaluasi :
Suhu tubuh 36°C-37°C.
DX 6 : Pasien mampu melakukan aktivitas dalam batas yang ditoleransi dengan kriteria evaluasi :
Melaporkan atau menunjukan peningkatan toleransi terhadap aktivitas yang dapat diukur dengan adanya dispnea, kelemahan berlebihan, dan tanda vital dalam rentan normal.
DX 7 : Tingkat pengetahuan pasien meningkat, dengan kriteria evaluasi:
Menyatakan pemahaman proses penyakit/prognosisdan kebutuhan pengobatan.
Melakukan perubahan prilaku dan pola hidup unruk memperbaiki kesehatan umurn dan menurunkan resiko pengaktifan ulang luberkulosis paru.
Mengidentifikasi gejala yang mernerlukan evaluasi/intervensi. Menerima perawatan kesehatan adekuat.
DX 8 : Tidak terjadi penyebaran/ aktivitas ulang infeksi, dengan kriteria evaluasi:
Mengidentifikasi intervensi untuk mencegah/menurunkan resiko penyebaran infeksi.
Menunjukkan/melakukan perubahan pola hidup untuk meningkatkan lingkungan yang. aman.
BAB III
PENUTUP
A. KESIMPULANPenyakit TBC adalah penyakit menular yang disebabkan oleh mycobacterium
tuberculosis yang dapat menyerang semua golongan usia, terutama pada seseorang yang daya tahan tubuh rendah karena malnutrisi, tinggal di lingkungan yang padat serta sirkulasi udara yang tidak baik. Karena penyakit ini adalah penyakit menular maka peran perawat ditekankan pada pemberian penyuluhan tentang pencegahan seperti: makan bergizi, istirahat teratur, olah raga serta memperhatikan ventilasi terhadap luas bangunan, sedangkan untuk anak-anak dapat dilakukan pencegahan dengan imunisasi BCG.
B. SARAN
Penyakit TBC ini memerlukan waktu yang lama dalam pengobatannya. Sehingga kepatuhan dan kesabaran tinggi dari pasien untuk menjalankan terapi sampai selesai sangatlah penting. Oleh karena itu perawat harus berperan sebagai motivator bagi pasien.Bagi pasien sendiri perlu dimotivasi untuk menjalankan terapi secara teratur dan merubah gaya hidup yang lebih sehat, agar persentase masyarakat terserang penyakit TBC semakin berkurang.
DAFTAR PUSTAKA
Doengoes, Marilynn E. 1999. Rencana Asuhan Keperawatan Pedoman untuk Perencanaan dan Pendokumentasian Perawatan Pasien. Jakarta : EGC
Mansjoer, Arif ,dkk. 1999. Kapita Selekta Kedokteran Edisi II. Jakarta: Fakultas Kedokteran UI Media Aescullapius.
Price, Sylvia Anderson.2005.Patofisiologi: Konsep Klinis Proses-Proses Penyakit , Edisi 6.Jakarta:EGC
Smeltzer, Suzanne. C dan Bare, Brenda. G. 2001. Buku ajar Keperawatan Medikal Bedah Brunner dan Suddarth Volume 1. Jakarta: EGC
Underwood, J.C.E.1999.Patologi Umum dan Sistematik Volume 2.Jakarta: EGC
Lynda Juall Carpenito, Rencana Asuhan dan Dokumentasi Keperawatan , edisi 2 , EGC, Jakarta ,1999.
Tucker dkk, Standart Perawatan Pasien , EGC, Jakarta , 1998.