Pbl Blok 18 Difteria Tonsil Faring
-
Upload
x-cape-kevin-giovanno -
Category
Documents
-
view
75 -
download
3
Transcript of Pbl Blok 18 Difteria Tonsil Faring
Difteri Tonsil Faring
Kevin Giovanno102011208Mahasiswa Fakultas Kedokteran UkridaFakultas kedokteran Universitas Kristen Krida WacanaAlamat korespondensiJl. Arjuna Utara No.6, Jakarta Barat 11510No. Telp (021) 7340614, e-mail : [email protected]
PendahuluanIndonesia adalah Negara ke 3 terpadat penduduknya didunia yang memiliki beraneka raga suku dan budaya tidaklah mengherankan juga memiliki berbagai macam bakteri yang hidup apalagi suhu dan cuaca di Negara kita tercinta ini sangat cocok untuk pertumbuhan berbagai bakteri. Bakteri ada yang pathogen / menyebabkan penyakit dan ada juga yang flora normal didalam tubuh kita. Untuk yang pathogen dia menyebabkan berbagai macam gangguan pada tubuh kita baik dalam maupun luar. Salah satu yang akan kita bahas adalah bakteri yang menyebabkan gangguan pernapasan.Makalah ini dibuat untuk pembelajaran penulis mengenai difteri tonsil faring dan juga penyakit penyakit yang dapat menyebabkan gejala serupa.
Pembahasan1. Anamnesisa. Identitas pasienb. Keluhan utamac. Keluhan penyertad. Riwayat penyakit dahulue. Riwayat penyakit yang memperberatf. Riwayat penyakit keluarga
2. Pemeriksaan FisikTanda tanda vital: Suhu Nadi Pernapasan Tekanan darah
a. Inspeksib. Palpasic. Perkusi d. Auskultasi
WD & DDWorking Diagnosisnya adalah Difteria tonsil faring (faucial diphteria)
Different Diagnosisnya adalah a. Tonsillitis folikularisb. Angina plant Vincent
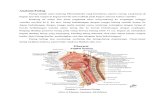
Struktur Anatomi ParuSistem pernapasan mencakup saluran pernapasan yang berjalan ke paru-paru itu sendiri, dan struktur struktur torak yang terlibat menimbulkan gerakan udara keluar masuk paru melalui saluran pernapasan.Saluran pernapasan adalah saluran yang mengangkut udara antara atmosfer dan alveolus tempat terakhir yang merupakan satu-satunya tempat pertukaran gas antara udara dan darah dapat berlangsung. Saluran pernapasan berawal di saluran hidung (nasal). Saluran hidung berjalan ke faring (tenggorokan) yang berfungsi sebagai saluran bersama bagi sistem pernapasan maupun sistem pencernaan. Terdapat dua saluran yang berjalan dari faring-trakea (windpipe) tempat keluarnya paru, dan esophagus sebagai tempat lewatnya makanan ke lambung. 1Laring atau kotak suara yang terletak di pintu masuk trakea, memiliki penonjolan di bagian anterior yang terentang di bukaan laring dapat diregangkan dan diposisikan dalam berbagai bentuk oleh otot-otot laring. Pada saat udara mengalir cepat melalui pita suara yang teregang, pita tersebut menghasilkan berbagai macam bunyi. Lidah, bibir, dan langit-langit lunak memodifikasi bunyi menjadi pola-pola yang dapat dikenal. Pada saat menelan, pita suara mengambil posisi rapat satu sama lain untuk menutup pintu masuk ke trakea.1Setelah laring, trakea dibagi menjadi dua cabang utama, bronkus kanan dan kiri yang masing-masing masuk ke paru kanan dan kiri. Di dalam setiap paru bronkus terus bercabang menjadi saluran napas yang semakin tipis, kecil, sempit, pendek dan banyak, seperti percabangan pohon. Cabang terkecil dikenal sebagai Bronkiulus . Di ujung-ujung bronkiulus terkumpul alveolus, kantung udara kecil tempat terjadinya pertukaran antara gas dan darah. 1Agar udara dapat masuk bagian paru tempat terjadinya pertukaran udara, harus tetap terbuka. Trakea dan Bronkus besar merupakan saluran tidak berotot dan cukup kaku yang dikelilingi oleh serangkaian cincin tulang rawan yang mencegah dekompresi saluran tersebut.1
1.HIDUNGHidung terdiri dari hidung luar, cavum nasi yang terletak dari lubang hidung sampai choanae, tiap belahan cavum nasi mempunyai dasar, atap, dinding lateral, dan dinding medial. Dasar cavum nasi dibentuk oleh processus palatinum ossis maxilla dan lamina horizontalis ossis palatine. 1,2Histologi3> Organ yang berongga terdiri dari : Tulang Tulang Rawan Hialin Otot bercorak Jaringan Ikat> Kulit luar : Epitel berlapis gepeng dengan lapisan tanduk Rambut rambut halus Kelenjar sebasea dan kelenjar keringat.
2. SINUS PARANASALIS2Sinus paranasalis adalah rongga dalam tengkorak yang berhubungan dengan kavum nasi.Yang termasuk sinus paranasalis adalah : Sinus maxilaris Sinus frontalis Sinus spenoidalis Sinus ethmoidalis
3.FARINGFaring adalah ruangan dibelakang kavum nasi, yang menghubungkan traktus digestivus dan traktus respiratorius.Yang termasuk bagian faring : NasofaringEpitel bertingkat torak bersilia bersel goblet.3 Posterior : Tonsila faringea, osteum faringeum tuba auditiva, torus tubarius.1,2 OrofaringEpitel berlapis gepeng,3 tonsila palatine.2 LaringofaringEpitel bervariasi, sebagian besar Epitel Berlapis Gepeng Tanpa Lapisan Tanduk.3 Ada di belakang larings.4. LARINGMenghubungkan faring dan trakea, bentuk tidak beraturan, epitel bersel goblet kecuali ujung plica vokalis berlapis gepeng, fungsi laring untuk vocal, bicara dan mencegah benda asing memasuki jalan nafas dengan adanya reflek batuk.1,25. TRAKEA Rangka berbentuk C terdiri atas tulang rawan Hialin, jumlah 16-20 buah. Cincin yang satu dihubungkan oleh jaringan penyambung padat fibroelastis dan retikulin disebut lig. Anulare untuk mencegah ahar lumen trakea jangan meregang berlebihan. Sedangkan otot polos berperan untuk mendekatkan Tulang Rawan. 1,26. BRONKUSBronkus Ekstrapulmonal : sama dengan trakea diameter kecil. 1,2Bronkus Intrapulmonal : tulang rawan lebih sedikit, mukosa membentuk lipatan longitudinal, epitel bertingkat toraks bersilia bersel goblet, membrane basalis jelas. 1,27. BRONKIULUSTidak memiliki tulang rawan hialin, epitel selapis torak bersilia bersel goblet. Membrana basali jelas Ada batas antara bagian konduksi dan bagian respiratorius pada bronkiulus terminalis-bronkiulus respiratorik. 1,28. ALVEOLUSKantong kantong kecil tempat terjadinya pertukaran gas terdiri atas selapis gepeng sel seperti sarang tawon. 1,2Tipe sel I 1,3 : dinding alveolus yang tipisTipe sel II 1,3: terbenam pada dinding alveolus dan mengeluarkan surfaktan paru. Mencegak alveolus kolaps dan mengembang berlebihan.
EtiologiPenyebab penyakit difteri adalah corynebacterioum diphtheria. Basil ini juga disebut bakteri Klebs Loffler karena ditemukan pertama kalinya tahun 1884 oleh bacteriologist dari German yaitu Edwin Kelbs (1894 - 1912) dan Friedrich Loffler (1852 - 1915). Basil ini termasuk jenis batang gram positif, pleomorfik, tersusun berpasangan (palisade), tidak bergerak , tidak membentuk spora (kapsul),aerobic dan dapat memproduksi eksotoksin. Bentuknya seperti palu (pembesaran pada salah satu ujung), diamaternya 0,1-1 mm dan panjangnya beberapa mm.4
PatofisiologiInfeksi difteri biasanya terjadi ditenggorokan dan disebarkan melalui percikan ludah dari orang orang yang terinfeksi atau karier karier sehat. Masa inkubasi difteri adalah 2 sampai 7 hari. Anak yang terinfeksi akan mengalami nyeri tenggorokan dan inflamasi pada tonsil. Eksudat faring akan meluas disertai destruksi epitel dan pembentukan membrane yang kemudian akan menyebabkan obstruksi jalan napas atas. Eksotoksin yang dihasilkan bakteri dapat menyebabkan miokarditis (minggu kedua) dan neuritis yang disertai paralisis (minggu ke 3 sampai minggu ke 7).5
Pemeriksaan PenunjangKulturSpesimen untuk biakan harus diambil dari hidung dan tenggorok dan salah satu tempat lesi mukokutan lain. Sebagian membran harus diambil dan diserahkan bersama eksudat di bawahnya.6 Idealnya, specimen harus diambil oleh dokter atau personel yang terlatih. Pasien harus duduk menghadap sumber cahaya. Sambil lidah ditekan dengan spatula, sebuah lidi kapas steril diusapkan dengan kuat pada setiap tonsil, melalui dinding belakang faring dan semua tempat yang meradang. Hati-hati jangan sampai menyentuh lidah atau permukaan pipi bagian dalam (bukal). Sebaiknya mengambil dua usapan dari daerah yang sama. Usapan yang satu dapat digunakan untuk membuat sediaan apus, sedangkan usapan yang lain dimasukkan ke dalam wadah kaca atau plastic dan dikirim ke laboratorium. Alternative lainnya adalah menempatkan kedua usapan dalam suatu wadah dan mengirimkannya ke laboratorium. Jika specimen tidak dapat diproses dalam 4 jam, usapan harus dimasukkan dalam media transport (misalnya Amies atau Stuart).7Walaupun basil difteri tumbuh baik pada agar darah biasa, pertumbuhannya lebih baik dengan melakukan inokulasi pada salah satu atau dua media khusus:71. Loeffler coagulated serum atau Dorset egg medium. Walaupun tidak selektif, kedua media tersebut menghasilkan pertumbuhan basil difteri yang berlimpah setelah inkubasi semalaman. Lagipula morfologi selular basil ini lebih khas, yaitu batang yang agak bengkok, terwarna tidak beraturan, pendek sampai panjang, menunjukkan granula metakromatik, dan tersusun dalam bentuk V atau palisade sejajar. Granula metakromatik lebih jelas setelah diwarnai dengan biru metilen atau pulasan Albert daripada dengan pulasan Gram.2. Agar darah telurit yang selektif. Media ini memudahkan isolasi saat bakteri berjumlah sedikit, misalnya pada kasus karier yang sehat. Pada media ini, koloni basil difteri berwarna keabuan sampai hitam dan berkembang sempurna hanya setelah 48 jam. Koloni mencurigakan, yang mengandung basil dengan morfologi coryneform pada pulasan Gram, harus disubkultur pada lempeng agar darah untuk memeriksa kemurniannya dan keberadaan morfologi yang khas. Harus diingat pula bahwa C. diphteriae biotipe mitis, yang paling banyak ditemukan, menunjukkan zona hemolisis- yang jelas pada agar darah.Suatu laporan dugaan adanya C. diphteriae seringkali dapat diberikan pada tahap ini. Walaupun demikian, ini harus dipastikan atau disingkirkan dengan beberapa uji biokimia sederhana dan dengan menunjukkan adanya toksigenesitas. Karena uji toksigenesitas mensyaratkan inokulasi pada kelinci percobaan atau suatu uji toksigenik in vitro (Elek) dan harus dilakukan di laboratorium pusat, hanya identifikasi biokimia cepat yang akan dibahas di sini. C. diphteriae bersifat katalase positif dan nitrat positif. Urea tidak dihidrolisis. Asam tanpa gas dihasilkan dari glukosa dan maltose, umumnya tidak dari sakarosa. Fermentasi glukosa dapat diuji pada media Kliger. Aktivitas urease dapat ditunjukkan pada MIU dan reduksi nitrat pada kaldu nitrat seperti pada Enterobacteriaceae. Untuk fermentasi maltose dan sakarosa, air pepton Andrade dapat digunakan sebagai pelarut dengan konsentrasi akhir 1% untuk tiap karbohidrat. Hasil biasanya dapat dibaca setelah 24 jam, walaupun kemungkinan perlu diinkubasi lagi semalaman. Harus ditekankan bahwa peran laboratorium mikrobiologi adalah untuk memastikan diagnosis klinis difteri. Terapi tidak boleh ditunda karena menunggu hasil laboratorium.7Diagnosis klinis difteria tidak selalu mudah ditegakkan, dan oleh klinikus-klinikus berpengalaman dinyatakan sebagai salah satu penyakit yang cenderung untuk salah didiagnosis. Kesalahan yang sering terjadi ialah dalam membedakan difteria dengan infeksi-infeksi lain seperti tonsillitis, faringitis streptokokal dan infeksi Vincent. Diperlukan waktu beberapa hari bagi laboratorium mikrobiologi untuk memastikan toksigenitas kuman difteri yang diasingkan.8Laboratorium tidak dapat menentukan diagnosis difteri hanya berdasarkan pemeriksaan mikroskopis saja karena strain C. diphteriae baik yang toksigenik maupun yang nontoksigenik tidak dapat dibedakan satu dengan lainnya secara mikroskopik, lagipula spesies Corynebacterium yang lain pun secara morfologik mungkin serupa. Oleh karena itu, apabila pada pemeriksaan mikroskopik ditemukan kuman-kuman berbentuk khas difteri, maka hasil presumtif yang diberikan adalah ditemukan kuman-kuman tersangka difteri. Hal ini menunjukkan pentingnya diagnosis bakteriologik laboratorium untuk mendapatkan cara-cara yang mudah, cepat, sederhana, dan dipercaya yang dapat membantu klinikus dalam menegakkan diagnosisnya. Walaupun demikian, dalam kasus-kasus tersangka klinis difteri, janganlah hendaknya pemeriksaan laboratorium menjadi penyebab ditundanya pengobatan terhadap penyakit tersebut.8Diagnosis bakteriologik harus dianggap sebagai penunjang dan bukan sebagai pengganti diagnosis klinik. Hapusan tenggorok atau bahan pemeriksaan lainnya harus diambil sebelum pemberian antimikroba, dan harus segera dikirim ke laboratorium.8Shick TestPemeriksaan ini bertujuan untuk menentukan ada/tidaknya antibody terhadap toksin difteri (antitoksin). Uji ini berguna untuk mendiagnosis kasus difteri ringan dan kasus yang mengalami kontak dengan difteri, sehingga bisa diobati dengan sempurna. Untuk mendiagnosis difteri secara dini, tes ini tidak dianjurkan karena membutuhkan waktu untuk membaca hasilnya.9Reaksi Schick dilakukan dengan menyuntikkan 0,1 ml toksin difteria 1/50 M.L.D. secara intrakutan pada lengan bagian voler. Sebagai control, dilakukan penyuntikan serupa dengan toksin yang telah dipanaskan terlebih dahulu 60C selama 30 menit untuk menghilangkan aktivitas toksinnya. Reaksi positif ditandai dengan timbulnya reaksi inflamasi setempat yang mencapai intensitas maksimum dalam 4-7 hari, untuk selanjutnya menghilang secara perlahan-lahan. Reaksi positif menunjukkan tidak adanya imunitas terhadap toksin difteri. Reaksi negative menunjukkan bahwa kadar antitoksin dalam darah sudah lebih dari 0,03 unit/ml dan berarti bahwa orang tersebut kebal terhadap difteria. Reaksi alergi kadang-kadang dijumpai pada orang dewasa dan anak-anak menjelang dewasa, terutama di daerah di mana difteria bersifat endemic.8EpidemiologiPenyakit difteria tersebar diseluruh dunia, terutama di Negara miskin, yang penduduknya tinggal pada tempat tempat permukiman yang rapat, hygiene dan sanitasi jelek, dan fasilitas kesehatan yang kurang.Orang orang yang beresiko terkena penyakit difteri adalah :41. Tidak mendapatkan imunisasi atau imunisasinya tidak lengkap2. Immunocopromised, seperti : social ekonomi yang rendah, seperti : Populasi anak jalanan, penduduk asli (di Amerika Serikat, penduduk asli beresiko tinggi terkena difteri dibandingkan warga kulit putih), pemakaian obat immunosupresif, penderita HIV, Diabetes mellitus, pecandu alcohol dan narkotika.3. Tinggal pada tempat tempat yang padat, seperti : rumah tahanan (penjara), tempat penampungan4. Sedang melakukan perjalanan (travel) ke daerah daerah yang sebelumnya merupakan daerah endemic difteri. Manifestasi KlinisLesu , sakit menelan, anoreksia, demam yang tidak begitu tinggi tapi pasien keliatan toksik. Dalam waktu 2 3 hari terbentuk membrane yang berwarna putih kebiruan dan menyebar sampai ke daerah tonsil dan menutupi hamper seluruh palatum mole. Membrane melekat pada jaringan dan berdarah kalau dilepaskan. Pembentukan membrane secara ekstensif dapat menimbulkan sumbatan pernapasan. Pada keadaan berat, pasien kelihatan pucat, nadi cepat, stupor, dan bias meninggal dalam waktu 6 10 hari. Pada keadaan berat juga dapat menimbulkan udema yang hebat pada daerah submandibuler dan terjadinya limfadenopati kelenjar servikalis anterior. Keadaan ini disebut bullnect appearance.4
KomplikasiKegagalan napasDifteri pada saluran pernapasan dapat berkembang dengan cepat, sehingga dapat menimbulkan kesulitan bernapas karena terjadi sumbatan/hambatan jalan masuknya udara.8 Sumbatan pada saluran napas terjadi karena oedem pada faring, laring, trakea, maupun bronkus oleh adanya inflamasi pada area tersebut. Pada pemeriksaan fisik ditemukan kesulitan bernapas, takikardi, dan pucat. Miokardiopati toksikMiokardiopati toksik terjadi pada sekitar 10-25% penderita dengan difteri dan menyebabkan 50-60% kematian. Tanda-tanda miokarditis yang tidak kentara dapat terdeteksi pada kebanyakan penderita, terutama pada anak yang lebih tua, tetapi risiko komplikasi yang berarti berkorelasi secara langsung dengan luasnya dan keparahan penyakit orofaring local eksudatif dan penundaan pemberian antitoksin.5 Bukti adanya toksisitas jantung khas terjadi pada minggu ke-2 dan ke-3 sakit ketika penyakit faring membaik, tetapi dapat muncul secara akut seawal 1 minggu bila berkemungkinan hasil akhirnya meninggal, atau secara tersembunyi lambat sampai sakit minggu ke-6. Takikardi di luar proporsi demam lazim dan dapat merupakan bukti efektif toksisitas jantung atau disfungsi system saraf autonom. Pemanjangan interval PR dan perubahan pada gelombang ST-T pada EKG relative merupakan tanda lazim.5 Disritmia jantung tunggal atau disritmia progresif dapat terjadi, seperti blockade jantung derajat I, II, dan III, disosiasi atrioventrikuler, dan takikardi ventrikuler. Gagal jantung kongesti klinis mungkin mulai secara tersembunyi atau akut. Kenaikan kadar aminotransferase aspartat serum sangat parallel dengan keparahan mionekrosis. Disritmia berat meramalkan kematian. Penemuan histologik pada kepentingan forensic menunjukkan sedikit mionekrosis atau difus dengan respons radang akut. Penderita yang bertahan hidup dari disritmia berat dapat memiliki efek hantaran permanen, sedangkan yang lain, penyembuhan dari miokardiopati toksik biasanya sempurna.5 Neuropati toksikSecara akut atau 2-3 minggu sesudah mulai radang orofaring, sering terjadi hipestesia dan paralisis local palatum molle. Kelemahan nervus faringeus, laringeus, dan fasialis posterior dapat menyertai, menyebabkan suara kualitas hidung, sukar menelan, dan risiko kematian karena aspirasi. Neuropati cranial khas terjadi pada minggu ke-5 dan menyebabkan paralisis okulomotor dan paralisis siliaris, yang Nampak sebagai strabismus, pandangan kabur, atau kesukaran akomodasi. Polineuropati simetris mulainya 10 hari sampai 3 bulan sesudah infeksi orofaring dan terutama menyebabkan difisit motor dengan hilangnya reflex tendon dalam. Kelemahan otot proksimal tungkai menyebar ke distal, dan lebih sering kelemahan distal yang menyebar kea rah proksimal. Paralisis diafragma dapat terjadi. Mungkin terjadi penyembuhan sempurna. Dua atau 3 minggu sesudah mulai sakit jarang ada disfungsi pusat-pusat vasomotor yang dapat menyebabkan hipotensi atau gagal jantung.5
PenatalaksanaanMedikamentosa :4Antibiotic untuk membunuh basil difteri :Penilisin , Ampisilin, eritromisin, trimetrofim, kuinolon, clindamisin, dan sefalosporin.a. Penisilin prokain : 1,2 juta unit/ hari secara intramuscular, 2x sehari, selama 14 hari.b. Eritromisin : 40 mg/KgBB/hari, maksimal 2 gram/hari secara peroral, 4 kali sehari, selama 14 hari.c. Preparat lain yang bisa diberikan adalah ampisilin, rifampisin, kuinolon atau clindamisin. Antibiotic ini juga segera diberikan pada carier yang sudah teridentifikasi, dan kemudian dilakukan pengawasan ketat, apabila memperlihatkan gejala difteri segera berikan antitoksin.
Antitoxin untuk menetralisasi toksin yang dihasilkan oleh basil difteri:Diberikan sedini mungkin tidak perlu menunggu hasil pemeriksaan bakteriologis karena antitoksin tidak mampu menetralisir toksin yang sudah berikatan dengan jaringan, hanya bisa menetralisir toksin yang masih beredar pada sirkulasi darah, sehingga keterlambatan pemberian antitoksin akan meningkatkan angka kematian.Dosis antitoksin yang diberikan tergantung kepada jenis difterinya, dan tidak dipengaruhi oleh umur pasien, yaitu sebagai berikut :a. Difteri nasal atau fausial yang ringan diberikan 20.000 40.000 U, secara I.V dalam waktu 60 menitb. Difteri fausial sedang diberikan 40.000 60.000 U, secara I.Vc. Difteri berat (bullneck dyphtheria) diberikan 80.000 120.000 U, secara I.V
Non Medikamentosa :4a. Pasien dirawat di ruangan isolasi untuk menghindari kontak dengan orang sehat.b. Istirahat ditempat tidur minimal 2 3 minggu.c. Makanan lunak dan cair tergantung kondisi penderita.d. Kebersihan jalan napas dan penghisapan lender.e. Control EKG secara serial 2 3 kali seminggu selama 4 6 minggu untuk mendeteksi miokarditis secara dini.f. Bila terjadi miokarditis harus istirahat total ditempat tidur selama 1 minggu.g. Bila terjadi paralisis dilakukan fisioterapi pasif dan diikuti fisioterapi aktif bila keadaan membaik. Paralisis palatum dan faring dapat aspirasi, maka dianjurkan pemberian makanan cair melalui selang lambung (sonde lambung).h. Pasien difteri dalam keadaan berat, dianjurkan dirawat diruang rawat intensif. Bila terjadi obstruksi larinks, secepat mungkin dilakukan trakeostomi.
Pencegahan9Imunisasi aktif dengan toksoid merupakan cara pencegahan terbaik. Imunisasi pertama dilakukan pada bayi berumur antara 2-3 bulan, biasanya berupa 2 dosis APT (alum precipitated toxoid) dikombinasikan dengan toksoid tetanus dan vaksin pertusis, yang diberikan dengan interval 2, 4, dan 6 bulan.7 Dosis booster diberikan usia 18 dan 24 bulan, serta pada anak sekolah berumur 5 tahun.11-13Imunisasi pasif dengan menggunakan antitoksin berkekuatan 1.000 - 3.000 unit dapat diberikan kepada orang tidak kebal yang sering berhubungan dengan kuman-kuman virulen. Oleh karena proteksi semacam ini berlangsung sebentar dan pemberian antitoksin ini dapat menimbulkan hipersensitivitas atau timbul reaksi anafilaktik pada orang yang sebelumnya pernah kontak dengan protein asing, maka penggunaannya harus dibatasi pada keadaan-keadaan yang memang sangat gawat.14
PrognosisPrognosis untuk penderita difteri tergantung pada virulensi organism (subspecies gravis mempunya mortalitas tertinggi), umur, status imunisasi, tempat infeksi, dan kecepatan pemberian antitoksin. Penyumbatan mekanik karena difteri laring atau difteri bull neck dan komplikasi miokarditis menyebabkan mortalitas karena difteria yang paling besar. Mortalitas hampir 10% untuk difteri saluran pernapasan. Pada penyembuhan, pemberian toksoid difteri terindikasi untuk menyempurnakan dosis imunisasi booster, karena tidak semua penderita mengembangkan antibodi pascainfeksi.6
KesimpulanPasien didiagnosa menderita difteria tonsil faring (fausial difteria) yang disebabkan oleh bakteri Corynebacterium diphtheriae dengan ditemukannya manifestasi klinik berupa sesak napas yang sebelumnya didahului dengan demam, batuk, dan nyeri menelan . Diagnosa pasti ditegakkan dengan ditemukannya psudomembran dan bull neck pada pemeriksaan fisik, serta diketahui riwayat imunisasi yang tidak lengkap melalui anamnesis.
Daftar Pustaka1. Sherwood, L. Fisiologi manusia : dari Sel ke Sistem. Jakarta : EGC.2001.p.410-511. Gunardi, S. Anatomi sistem pernapasan. Jakarta : Fakultas Kedokteran Universitas Indonesia. 2007. p . 1 1021. Sativa R. Sistem respirasi. 15 Oktober 2008. Diunduh dari http://sweetir1s.multiply.com/journal/item/10, 12 Mei 2012.1. Sudoyo AW, Setiyohadi B, Alwi I, Simadibrata M, Setiati S. Buku ajar ilmu penyakit dalam.5th Ed. Jakarta : EGC,2009.h.2957-8, 2955,2959 601. Hull D, Johnston DI. Dasar dasar pediatric. 3rd Ed. Jakarta : EGC,2008.h.99.1. Behrman RE, Kliegman R, Arvin AM. Nelson ilmu kesehatan anak volume 2. ed 15. Jakarta: EGC; 2000. 1. Vandepitte J, Verhaegen J, Engbaek K, Rohner P, Piot P, Heuck CC. Prosedur laboratorium dasar untuk bakteriologi klinis. ed 2. Jakarta: EGC; 2011.1. Staf Pengajar Fakultas Kedokteran Universitas Indonesia. Buku ajar mikrobiologi kedokteran. ed revisi. Tangerang: Binarupa Aksara; 2012.1. Arias KM. Investigasi dan pengendalian wabah di fasilitas layanan kesehatan. Jakarta : EGC, 2010.h.2751. Cahyono SB. Vaksinasi cara ampuh cegah penyakit infeksi. Jakarta : Kanisius, 2010.h.651. Anwar Z. Imunisasi pada bayi dan anak. Jurnal Kedokteran & Kesehatan. Palembang : Fakultas Kedokteran Universitas Sriwijaya; 2007.h.1605-7.1. Cahyono JBSB. Vaksinasi cara ampuh cegah penyakit infeksi. Yogyakarta: Kanisius; 2010.1. Gupte S. Panduan perawatan anak. Jakarta: Pustaka Populer Obor; 2004.1. Staf Pengajar Fakultas Kedokteran Universitas Indonesia. Buku ajar mikrobiologi kedokteran. ed revisi. Tangerang: Binarupa Aksara; 2012.