LI
Click here to load reader
description
Transcript of LI

Etiologi
Meningitis adalah peradangan pada selaput pembungkus otak arakhnoid dan piamater
(leptomeningen) yang disebabkan oleh infeksi berbagai mikroorganisme yang masuk melalui cairan
otak (LCS) termasuk virus , bakteri, dan jamur. Mikroorganisme yang sering menyebabkan
meningitis berdasarkan usia:
a. 0 – 3 bulan :
Pada grup usia ini meningitis dapat disebabkan oleh semua agen termasuk bakteri, virus,
jamur, Mycoplasma, dan Ureaplasma. Bakteri penyebab yang tersering seperti Streptococcus
grup B, E.Coli, Listeria, bakteri usus selain E.Coli ( Klebsiella, Serratia spesies,
Enterobacter), streptococcus lain, jamur, nontypeable H.influenza, dan bakteri anaerob. Virus
yang sering seperti Herpes simplekx virus (HSV), enterovirus dan Cytomegalovirus.
b.3 bulan – 5 tahun
Sejak vaksin conjugate HIB menjadi vaksinasi rutin di Amerika Serikat, penyakit yang
disebabkan oleh H.influenza tipe B telah menurun. Bakteri penyebab tersering meningitis
pada grup usia ini belakangan seperti N.meningitidis dam S.Pneumoniae. H. influenza tipe B
masih dapat dipertimbangkan pada meningitis yang terjadi pada anak kurang dari 2 tahun
yang belum mendapat imunisasi atau imunisasi yang tidak lengkap. Meningitis oleh karena
Mycobacterium Tuberculosis jarang, namun harus dipertimbangkan pada daerah dengan
prevalensi tuberculosis yang tinggi dan jika didapatkan anamnesis, gejala klinis, LCS dan
laboratorium yang mendukung diagnosis Tuberkulosis. Virus yang sering pada grup usia ini
seperti enterovirus, HSV, Human Herpesvirus-6 (HHV-6).
c. 5 tahun – dewasa
Bakteri yang tersering menyebabkan meningitis pada grup usia ini seperti N.meningitidis dan
S.pneumoniae. Mycoplasma pneumonia juga dapat menyebabkan meningitis yang berat dan
meningoencephalitis pada grup usia ini. Meningitis virus pada grup ini tersering disebabkan
oleh enterovirus, herpes virus, dan arbovirus. Virus lain yang lebih jarang seperti virus
Epstein-Barr , virus lymphocytic choriomeningitis, HHV-6, virus rabies, dan virus influenza
A dan B
Pada host yang immunocompromised, meningitis yang terjadi selain dapat disebabkan oleh
pathogen seperti di atas, harus juga dipertimbangkan oleh pathogen lain seperti Cryptococcus,
Toxoplasma, jamur, tuberculosis dan HIV.
Epidemiologi

Insidens tertinggi meningitis bakterialis terjadi pada anak yang berumur kurang dari 1 tahun dengan puncaknya yaitu usia 6-12 bulan. Insidens tertinggi terjadi pada anak suku asli Amerika, Alaska, dan Aborigin yang dapat menunjukkan adanya peranan ras terhadap kerentanan penyakit. Hasil riset menyebutkan bahwa anak laki-laki lebih banyak yang menderita meningitis dibandingkan perempuan.
Faktor Resiko dan Predisposisi
Secara umum, meningitis dapat dipengaruhi oleh hal-hal berikut.
1. Fraktur basis cranii2. Infeksi 3. Gangguan sistem imun (kongenital atau didapat)4. Hemoglobinopati (sickle-cell disease)5. Lingkungan padat misalnya tempat penitipan anak dan asrama6. Anomali kongenital yang menyebabkan kebooran LCS (terutama oleh S.pneumoniae)7. Musim panas dan musim gugur (puncak terjadinya meningitis viral oleh Enterovirus)8. Distribusi geografis dan aktivitas musiman vektor artropoda (nyamuk) pada prevalens
meningitis viral oleh Arbovirus
Klasifikasi Meningitis berdasarkan Etiologi
Meningitis Bakterial
Patogenesis
Infeksi dapat mencapai selaput otak melalui :
1. Alian darah (hematogen) oleh karena infeksi di tempat lain seperti faringitis, tonsillitis,
endokarditis, pneumonia, infeksi gigi. Pada keadaan ini sering didapatkan biakan kuman yang
positif pada darah, yang sesuai dengan kuman yang ada dalam cairan otak.
2. Perluasan langsung dari infeksi (perkontinuitatum) yang disebabkan oleh infeksi dari sinus
paranasalis, mastoid, abses otak, sinus cavernosus.
3. Implantasi langsung : trauma kepala terbuka, tindakan bedah otak, pungsi lumbal dan
mielokel.
4. Meningitis pada neonates dapat terjadi oleh karena:
Aspirasi cairan amnion yang terjadi pada saat bayi melalui jalan lahir atau oleh kuman-kuman
yang normal ada pada jalan lahir
Infeksi bakteri secara transplacental terutama Listeria.
Sebagian besar infeksi susunan saraf pusat terjadi akibat penyebaran hematogen. Saluran
napas merupakan port of entry utama bagi banyak penyebab meningitis purulenta. Proses terjadinya
meningitis bakterial melalui jalur hematogen mempunyai tahap-tahap sebagai berikut :

1. Bakteri melekat pada sel epitel mukosa nasofaring (kolonisasi)
2. Bakteri menembus rintangan mukosa
3. Bakteri memperbanyak diri dalam aliran darah (menghindar dari sel fagosit dan aktivitas
bakteriolitik) dan menimbulkan bakteriemia.
4. Bakteri masuk ke dalam cairan serebrospinal
5. Bakteri memperbanyak diri dalam cairan serebrospinal
6. Bakteri menimbulkan peradangan pada selaput otak (meningen) dan otak.
Bakteri yang menimbulkan meningitis adalah bakteri yang mampu melampaui semua tahap
dan masing-masing bakteri mempunyai mekanisme virulensi yang berbeda-beda, dan masing-masing
mekanisme mempunyai peranan yang khusus pada satu atau lebih dari tahap-tahap tersebut.
Terjadinya meningitis bacterial dipengaruhi oleh interaksi beberapa faktor, yaitu host yang rentan,
bakteri penyebab dan lingkungan yang menunjang.
Faktor Host
Beberapa faktor host yang mempermudah terjadinya meningitis:
1. Telah dibuktikan bahwa laki-laki lebih sering menderita meningitis dibandingkan dengan
wanita. Pada neonates sepsis menyebabkan meningitis, laki-laki dan wanita berbanding 1,7 : 1
2. Bayi dengan berat badan lahir rendah dan premature lebih mudah menderita meningitis
disbanding bayi cukup bulan
3. Ketuban pecah dini, partus lama, manipulasi yang berlebihan selama kehamilan, adanya
infeksi ibu pada akhir kehamilan mempermudah terjadinya sepsis dan meningitis
4. Pada bayi adanya kekurangan maupun aktivitas bakterisidal dari leukosit, defisiensi beberapa
komplemen serum, seperti C1, C3. C5, rendahnya properdin serum, rendahnya konsentrasi
IgM dan IgA ( IgG dapat di transfer melalui plasenta pada bayi, tetapi IgA dan IgM sedikit
atau sama sekali tidak di transfer melalui plasenta), akan mempermudah terjadinya infeksi
atau meningitis pada neonates. Rendahnya IgM dan IgA berakibat kurangnya kemampuan
bakterisidal terhadap bakteri gram negatif.
5. Defisiensi kongenital dari ketiga immunoglobulin ( gamma globulinemia atau
dysgammaglobulinemia), kekurangan jaringan timus kongenital, kekurangan sel B dan T,
asplenia kongenital mempermudah terjadinya meningitis
6. Keganasan seperti system RES, leukemia, multiple mieloma, penyakit Hodgkin menyebabkan
penurunan produksi immunoglobulin sehingga mempermudah terjadinya infeksi.
7. Pemberian antibiotik, radiasi dan imunosupresan juga mempermudah terjadinya infeksi
8. Malnutrisi
Patofisiologi

Akhir – akhir ini ditemukan konsep baru mengenai patofisiologi meningitis bakterial, yaitu
suatu proses yang kompleks, komponen – komponen bakteri dan mediator inflamasi berperan
menimbulkan respons peradangan pada selaput otak (meningen) serta menyebabkan perubahan
fisiologis dalam otak berupa peningkatan tekanan intrakranial dan penurunan aliran darah otak, yang
dapat mengakibatkan tinbulnya gejala sisa. Proses ini dimulai setelah ada bakteriemia atau embolus
septik, yang diikuti dengan masuknya bakteri ke dalam susunan saraf pusat dengan jalan menembus
rintangan darah otak melalui tempat – tempat yang lemah, yaitu di mikrovaskular otak atau pleksus
koroid yang merupakan media pertumbuhan yang baik bagi bakteri karena mengandung kadar
glukosa yang tinggi. Segera setelah bakteri berada dalam cairan serebrospinal, maka bakteri tersebut
memperbanyak diri dengan mudah dan cepat oleh karena kurangnya pertahanan humoral dan aktivitas
fagositosis dalam cairan serebrospinal melalui sistem ventrikel ke seluruh ruang subaraknoid.
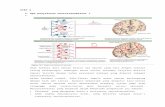
Bakteri pada waktu berkembang biak atau pada waktu mati (lisis) akan melepaskan dinding
sel atau komponen – komponen membran sel (endotoksin, teichoic acid) yang menyebabkan
kerusakan jaringan otak serta menimbulkan peradangan di selaput otak (meningen) melalui beberapa
mekanisme seperti dalam skema tersebut di bawah, sehingga timbul meningitis. Bakteri Gram
negative pada waktu lisis akan melepaskan lipopolisakarida/endotoksin, dan kuman Gram positif akan
melepaskan teichoic acid (asam teikoat).
Produk – produk aktif dari bakteri tersebut merangsang sel endotel dan makrofag di susunan
saraf pusat (sel astrosit dan microglia) memproduksi mediator inflamasi seperti Interleukin – 1 (IL-1)
dan tumor necrosis factor (TNF). Mediator inflamasi berperan dalam proses awal dari beberapa
mekanisme yang menyebabkan peningkatan tekanan intracranial, yang selanjutnya mengakibatkan
menurunnya aliran darah otak. Pada meningitis bacterial dapat juga terjadi syndrome inappropriate

antidiuretic hormone (SIADH) diduga disebabkan oleh karena proses peradangan akan meningkatkan
pelepasan atau menyebabkan kebocoran vasopressin endogen sistem supraoptikohipofise meskipun
dalam keadaan hipoosmolar, dan SIADH ini menyebabkan hipovolemia, oliguria dan peningkatan
osmolaritas urine meskipun osmolaritas serum menurun, sehingga timbul gejala-gejala water
intoxication yaitu mengantuk, iritabel dan kejang.
Edema otak yang berat juga menghasilkan pergeseran midline kearah kaudal dan terjepit pada
tentorial notch atau foramen magnum. Pergeseran ke kaudal ini menyebabkan herniasi dari gyri
parahippocampal, cerebellum, atau keduanya. Perubahan intrakranial ini secara klinis menyebabkan
terjadinya gangguan kesadaran dan refleks postural. Pergeseran ke kaudal dari batang otak
menyebabkan lumpuhnya saraf kranial ketiga dan keenam. Jika tidak diobati, perubahan ini akan
menyebabkan dekortikasi atau deserebrasi dan dengan cepat dan progresif menyebabkan henti nafas
dan jantung.
Akibat peningkatan tekanan intrakranial adalah penurunan aliran darah otak yang juga
disebabkan karena penyumbatan pembuluh darah otak oleh trombus dan adanya penurunan
autoregulasi, terutama pada pasien yang mengalami kejang. Akibat lain adalah penurunan tekanan
perfusi serebral yang juga dapat disebabkan oleh karena penurunan tekanan darah sistemik 60 mmHg
sistole. Dalam keadaan ini otak mudah mengalami iskemia, penurunan autoregulasi serebral dan
vaskulopati. Kelainan – kelainan inilah yang menyebabkan kerusakan pada sel saraf sehingga
menimbulkan gejala sisa. Adanya gangguan aliran darah otak, peningkatan tekanan intrakranial dan
kandungan air di otak akan menyebabkan gangguan fungsi metabolik yang menimbulkan ensefalopati
toksik yaitu peningkatan kadar asam laktat dan penurunan pH cairan srebrospinal dan asidosis
jaringan yang disebabkan metabolisme anaerob, keadaan ini menyebabkan penggunaan glukosa
meningkat dan berakibat timbulnya hipoglikorakia.
Ensefalopati pada meningitis bakterial dapat juga terjadii akibat hipoksia sistemik dan
demam. Kelainan utama yang terjadi pada meningitis bakterial adalah peradangan pada selaput otak
(meningen) yang disebabkan oleh bahan – bahan toksis bakteri. Peradangan selaput otak akan
menimbulkan rangsangan pada saraf sensoris, akibatnya terjadi refleks kontraksi otot – otot tertentu
untuk mengurangi rasa sakit, sehingga timbul tanda Kernig dan Brudzinksi serta kaku kuduk.
Manifestasi klinis lain yang timbul akibat peradangan selaput otak adalah mual, muntah, iritabel,
nafsu makan menurun dan sakit kepala. Gejala – gejala tersebut dapat juga disebabkan karena
peningkatan tekanan intracranial, dan bila disertai dnegan distorsi dari nerve roots, makan timbul
hiperestasi dan fotofobia.
Pada fase akut, bahan – bahan toksis bakteri mula – mula menimbulkan hiperemia pembuluh
darah selaput otak disertai migrasi neutrofil ke ruang subaraknoid, dan selanjutnya merangsang
timbulnya kongesti dan peningkatan permeabilitas pembuluh darah hingga mempermudah adesi sel

fagosit dan sel polimorfonuklear, serta merangsang sel polimorfonuklear untuk menembus endotel
pembuluh darah melalui tight junction dan selanjutnya memfagosit bakteri bakteri, sehingga terbentuk
debris sel dan eksudat dalam ruang subaraknoid yang cepat meluas dan cenderung terkumpul didaerah
konveks otak tempat CSS diabsorpsi oleh vili araknoid, di dasar sulkus dan fisura Sylvii serta sisterna
basalis dan sekitar serebelum.
Pada awal infeksi, eksudat hampir seluruhnya terisi sel PMN yang memfagosit bakteri, secara
berangsur-angsur sel PMN digantikan oleh sel limfosit, monosit dan histiosit yang jumlahnya akan
bertambah banyak dan pada saat ini terjadi eksudasi fibrinogen. Dalam minggu ke-2 infeksi, mulai
muncul sel fibroblas yang berperan dalam proses organisasi eksudat, sehingga terbentuk jaringan
fibrosis pada selaput otak yang menyebabkan perlekatan – perlekatan. Bila perlekatan terjadi didaerah
sisterna basalis, maka akan menimbulkan hidrosefalus komunikan dan bila terjadi di aquaductus
Sylvii, foramen Luschka dan Magendi maka terjadi hidrosefalus obstruktif. Dalam waktu 48-72 jam
pertama arteri subaraknoid juga mengalami pembengkakan, proliferasi sel endotel dan infiltrasi
neutrofil ke dalam lapisan adventisia, sehingga timbul fokus nekrosis pada dinding arteri yang
kadang-kadang menyebabkan trombosis arteri. Proses yang sama terjadi di vena. Fokus nekrosis dan
trombus dapat menyebabkan oklusi total atau parsial pada lumen pembuluh darah, sehingga keadaan
tersebut menyebabkan aliran darah otak menurun, dan dapat menyebabkan terjadinya infark.
Infark vena dan arteri luas akan menyebabkan hemiplegia, dekortikasi atau deserebrasi, buta
kortikal, kejang dan koma. Kejang yang timbul selama beberapa hari pertama dirawat tidak
mempengaruhi prognosis, tetapi kejang yang sulit dikontrol, kejang menetap lebih dari 4 hari dirawat
dan kejang yang timbul pada hari pertama dirawat dengan penyakit yang sudah berlangsung lama,
serta kejang fokal akan menyebakan manifestasi sisa yang menetap. Kejang fokal dan kejang yang
berkepanjangan merupakan petunjuk adanya gangguan pembuluh darah otak yang serius dan infark
serebri, sedangkan kejang yang timbul sebelum dirawat sering menyebakna gangguan pendengaran
atau tuli yang menetap.
Trombosis vena kecil di korteks akan menimbulkan nekrosis iskemik korteks serebri.
Kerusakan korteks serebri akibat oklusi pembuluh darah atau karena hipoksia, invasi kuman akan
mengakibatkan penurunan kesadaran, kejang fokal dang gangguan fungsi motorik berupa paresis yang
sering timbul pada hari ke 3-4, dan jarang timbul setelah minggu I-II; selain itu juga menimbulkan
gangguan sensorik dan fungsi intelek berupa retardasi mental dan gangguan tingkah laku; gangguan
fungsi intelek merupakan akibat kerusakan otak karena proses infeksinya, syok dan hipoksia.
Kerusakan langsung pada selaput otak dan vena di duramater atau arakhnoid yang berupa
trombophlebitis, robekan-robekan kecil dan perluasan infeksi araknoid menyebabkan transudasi
protein dengan berat molekul kecil ke dalam ruang subaraknoid dan subdural sehingga timbul efusi
subdural yang menimbulkan manifestasi neurologis fokal, demam yang lama, kejang dan muntah.

Karena adanya vaskulitis maka permeabilitas sawar darah otak (blood brain barrier)
menyebabkan terjadinya edema sitotoksik, dan arena aliran CSS terganggu atau hidrosefalus akan
menyebabkan terjadinya edema interstitial.
Meskipun kuman jarang dapat dibiakkan dari jaringan otak, tetapi absorpsi dan penetrasi
toksin kuman dapat terjadi, sehingga menyebabkan edema otak dan vaskulitis; kelainan saraf kranial
pada meningitis bakterial disebabkan karena adanya peradangan lokal pada perineurium dan
menurunnya persediaan vaskular ke saraf cranial, terutama saraf VI, III dan IV, sedang ataksia yang
ringan, paralisis saraf kranial VI dan VII merupakan akibat infiltasi kuman ke selaput otak di basal
otak, sehingga menimbulkan kelainan batang otak.
Gangguan pendengaran yang timbul akibat perluasan peradanga ke mastoid, sehingga timbul
mastoiditis yang menyebabkan gangguan pendengaran tipe konduktif. Kelain saraf kranial II yang
berupa papilitis dapat menyebabkan kebutaan tetapi dapat juga disebabkan karena infark yang luas di
korteks serebri, sehingga terjadi buta kortikal. Manifestasi neurologis fokal yang timbul disebabkan
oleh trombosis arteri dan vena di korteks serebri akibat edema dan peradangan yang menyebabkan
infark serebri, dan adanya manifestasi ini merupakan petunjuk prognosis buruk, karena
meninggalakan manifestasi sisa dan retardasi mental.
Teori lain mengatakan salah satu dampak dari meningtis adalah terbentuknya fokus
epileptikus, yaitu area yang memiliki lesi akibat proses patologis meningitis dan memiliki
abnormalitas impuls listrik sehingga dapat mencetuskan epilepsi pada penderita. pada serebral korteks
yang merupakan gejala sisa dari meningitis dimana telah terjadi penumpukan asetilkolin pada daerah
ini, di kasus fokus epileptikus terjadi pada hemisperium sinistrum. Ketika jumlah asetilkolin mencapai
nilai tertentu, muncul aktivitas listrik pada fokus epileptikus .Impuls listrik di fokus epileptikus
menyebar melalui alur kortikokorteks kepada daerah sekitar korteks. Pada ambang tertentu, impuls
dari fokus epleptikus tadi menyebabkan inhibisi impuls dari daerah korteks lain . Impuls menyebar ke
subkorteks dan hemisperium serebri kontralateral, impuls juga bersifat inhibisi (hingga saat ini pasien
belum menunjukkan gejala, hanya ditemukaan EEG abnormal). Impuls di thalamus menyebabkan
gambaran spike pada EEG yang termanifestasi sebagai kejang tonik di bagian-bagian tubuh yang
terdampak. Thalamus memberikan inhibisi terhadap impuls menyebabkan gelombang spike dan wave
yang bergantian pada EEG (untuk mudahnya, spike berarti ada impuls sehingga otot kontraksi, wave
impuls pelan dan otot relaksasi) menyebabkan manifestasi kejang tonik klonik.
Manifestasi Klinis
1. Gejala infeksi akut.
a. Lethargy.
b. Irritabilitas.
c. Demam ringan.

d. Muntah.
e. Anoreksia.
f. Sakit kepala (pada anak yang lebih besar).
g. Petechia dan Herpes Labialis (untuk infeksi Pneumococcus).
2. Gejala tekanan intrakranial yang meninggi.
a. Muntah.
b. Nyeri kepala (pada anak yang lebih besar).
c. Moaning cry /Tangisan merintih (pada neonatus)
d. Penurunan kesadaran, dari apatis sampai koma.
e. Kejang, dapat terjadi secara umum, fokal atau twitching.
f. Bulging fontanel /ubun-ubun besar yang menonjol dan tegang.
g. Gejala kelainan serebral yang lain, mis. Hemiparesis, Paralisis, Strabismus.
h. Crack pot sign.
i. Pernafasan Cheyne Stokes.
j. Hipertensi dan Choked disc papila N. optikus (pada anak yang lebih besar).
3. Gejala ransangan meningeal.
a. Kaku kuduk positif.
b. Kernig, Brudzinsky I dan II positif. Pada anak besar sebelum gejala di atas terjadi,
sering terdapat keluhan sakit di daerah leher dan punggung.
Pada anak dengan usia kurang dari 1 tahun, gejala meningeal tidak dapat diandalkan sebagai
diagnosis. Bila terdapat gejala-gejala tersebut diatas, perlu dilakukan pungsi lumbal untuk
mendapatkan cairan serebrospinal (CSS).
Penegakan Diagnosis
- Darah perifer lengkap dan kultur darah. Pemeriksaan gula darah dan elektrolit jika ada
indikasi.
- Pungsi lumbal sangat penting untuk menegakkan diagnosis dan menentukan etiologi :
Didapatkan cairan keruh atau opalesens dengan Nonne (-)/(+) dan Pandy (+)/(++).
Jumlah sel 100-10.000/m3 dengan hitung jenis predominan polimorfonuklear, protein
200-500 mg/dl, glukosa <40 mg/dl. Pada stadium dini jumlah sel dapat normal dengan
predominan limfosit.
Apabila telah mendapat antibiotik sebelumnya, gambaran LCS dapat tidak spesifik.
- Pada kasus berat, pungsi lumbal sebaiknya ditunda dan tetap diberikan pemberian antibiotik
empirik (penundaan 2-3 hari tidak mengubah nilai diagnostik kecuali identifikasi kuman,
itupun jika antibiotiknya senstitif)

- Jika memang kuat dugaan kearah meningitis, meskipun terdapat tanda-tanda peningkatan
tekanan intracranial, pungsi lumbal masih dapat dilakukan asalkan berhati-hati. Pemakaian
jarum spinal dapat meminimalkan komplikasi terjadinya herniasi.
- Kontraindikasi mutlak pungsi lumbal hanya jika ditemukan tanda dan gejala peningkatan
tekanan intracranial oleh karena lesi desak ruang.
- Pemeriksaan CT-Scan dengan kontras atau MRI kepala (pada kasus berat atau curiga ada
komplikasi seperti empiema subdural, hidrosefalus dan abses otak)
Pada pemeriksaan elektroensefalografi dapat ditemukan perlambatan umum.
Meningitis Virus
Patogenesis
Virus masuk tubuh manusia melalui beberapa jalan. Tempat permulaan masuknya virus dapat
melalui kulit, saluran pernapasan, dan saluran pencernaan. Setelah masuk ke dalam tubuh virus
tersebut akan menyebar keseluruh tubuh dengan beberapa cara:1
Setempat : virus hanya terbatas menginfeksi selaput lender permukaan atau organ tertentu.
Penyebaran hematogen primer : virus masuk ke dalam darah kemudian menyebar ke organ
dan berkembang biak di organ-organ tersebut.
Penyebaran hematogen sekunder : virus berkembang biak di daerah pertama kali masuk
(permukaan selaput lender) kemudian menyebar ke organ lain.
Penyebaran melalui saraf : virus berkembang biak dipermukaan selaput lender dan menyebar
melalui system saraf.
Berikut contoh cara transmisi virus :
Enterovirus : biasanya melalui rute oral-fekal, namun dapat juga melalui rute saluran respirasi
Arbovirus : melalui artropoda menghisap darah, biasanya nyamuk
Virus limfositik koriomeningitis – melalui kontak dengan tikus dan sejenisnya ataupun bahan
eksresinya.
Pada umumnya, virus masuk ke sistem limfatik, melalui penelanan enterovirus; pemasukan
membran mukosa oleh campak, rubela, VVZ atau HSV; atau dengan penyebaran hematogen dari
nyamuk atau gigitan serangga lain. Ditempat tersebut, mulai terjadi multiplikasi dan masuk alirann
darah menyebabkan infeksi beberapa organ. Pada stadium ini (fase ekstraneural) ada sakit demam,
sistemik, tetapi tidak terjadi multiplikasi virus lebih lanjut pada organ yang ditempati, penyebaran
sekunder sejumlah virus dapat terjadi. Invasi SSP disertai dengan bukti klinis penyakit neurologis.
HSV-1 mungkin mencapai otak dengan penyebaran langsung sepanjang akson saraf.

Kerusakan neurologis disebabkan (1) oleh invasi langsung dan penghancuran jaringan saraf
oleh pembelahan virus secara aktif dan atau (2) oleh reaksi hospes terhadap antigen virus.
Kebanyakan penghancuran saraf mungkin karena invasi virus secara langsung, sedangkan respon
jaringan hospes yang hebat mengakibatkan demielinasi dan penghancuran vaskuler serta perivaskuler
dan (3) oleh reaksi aktivitas virus neurotropik yang bersifat laten.
Patofisiologi
Patogen virus dapat mencapai akses SSP melalui 2 jalur utama: hematogen atau neural.
Hematogen merupakan jalur tersering dari patogen viral yang diketahui. Penetrasi neural
menunjukkan penyebaran disepanjang saraf dan biasanya terbatas pada virus Herpes (HSV-1, HSV-2,
dan varicella zoster virus [VZV] B virus), dan kemungkinan beberapa enterovirus. Pertahanan
tubuh mencegah inokulum virus dari penyebab infeksi yang signifikan secara klinis. Hal ini termasuk
respon imun sistemik dan lokal, barier mukosa dan kulit, dan blood-brain barrier (BBB). Virus
bereplikasi pada sistem organ awal ( seperti mukasa sistem respiratorius atau gastrointestinal ) dan
mencapai akses ke pembuluh darah. Viremia primer memperkenalkan virus ke organ
retikuloendotelial (hati, spleen dan kelenjar limfe / limfonodus) jika replikasinya timbul disamping
pertahanan imunologis, viremia sekunder dapat timbul, dimana dipikirkan untuk bertanggung jawab
dalam SSP . Replikasi viral cepat tampaknya memainkan peranan dalam melawan pertahanan host.
Mekanisme sebenarnya dari penetrasi viral kedalam SSP tidak sepenuhnya dimengerti. Virus
dapat melewati BBB secara langsung pada level endotel kapiler atau melalui defek natural (area post
trauma dan tempat lainyang kurang BBB). Respon inflamasi terlihat dalam bentuk pleositosis;
leukosit polimorfonuklear (PMN) menyebabkan perbedaan jumlah sel pada 24-48 jam pertama,
diikuti kemudian dengan penambahan jumlah monosit dan limfosit. Limfosit CSS telah dikenali
sebagai sel T, meskipun imunitas sel B juga merupakan pertahanan dalam melawan beberapa virus.
Bukti menunjukkan bahwa beberapa virus dapat mencapai akses ke SSP dengan transport
retrograde sepanjang akar saraf. Sebagai contoh, jalur ensefalitis HSV-1 adalah melalui akar saraf
olfaktori atau trigeminal, dengan virus dibawa oleh serat olfaktori ke basal frontal dan lobus temporal
anterior.
Manifestasi Klinis
Biasanya gejala dari meningitis viral tidak seberat meningitis dan dapat sembuh alami tanpa
pengobatan yang spesifik. Umumnya permulaan penyakit berlangsung mendadak, walaupun kadang-
kadang didahului dengan panas selama beberapa hari. Gejala yang ditemukan pada anak besar ialah
panas dan nyeri kepala mendadak yang disertai dengan kaku kuduk. Gejala lain yang dapat timbul
ialah nyeri tenggorok, nausea, muntah, penurunan kesadaran, nyeri pada kuduk dan punggung,

fotophobia, parestesia, myalgia. Gejala pada bayi tidak khas. Bayi mudah terangsang dan menjadi
gelisah. Mual dan muntah sering dijumpai tetapi gejala kejang jarang didapati. Bila penyebabnya
Echovirus atau Coxsackie, maka dapat disertai ruam dengan panas yang akan menghilang setelah 4-5
hari. Pada pemeriksaan ditemukan kaku kuduk, tanda Kernig dan Brudzinski kadang-kadang positif.
Variasi lain dari infeksi viral dapat membantu diagnosis, seperti :
Gastroenteritis, rash, faringitis dan pleurodynia pada infeksi enterovirus
Manifestasi kulit, seperti erupsi zoster dari VZV, makulopapular rash dari campak dan
enterovirus, erupsi vesikular dari herpes simpleks dan herpangina dari infeksi coxsackie virus
A
Faringitis, limfadenopati dan splenomegali mengarah ke infeksi EBV
Immunodefisiensi dan pneumonia, mengarah ke infeksi adenovirus, CMV atau HIV
Parotitis dan orchitis ke arah virus Mumps
Penegakan Diagnosis
- Pemeriksaan hematologi dan kimia harus dilakukan
- Pemeriksaan LCS merupakan pemeriksaan yang penting dalam pemeriksaan penyebab
meningitis. CT Scan harus dilakukan pada kasus yang berkaitan dengan tanda neurologis
abnormal untuk menyingkirkanlesi intrakranial atau hidrosefalus obstruktif sebelum pungsi
lumbal (LP). Kultur LCSD tetap kriteria standar pada pemeriksaan bakteri atau piogendari
meningitis aseptic. Lagi-lagi, pasien yang tertangani sebagian dari meningitis bakteri dapat timbul
dengan pewarnaan gram negative dan maka timbul aseptic. Hal berikut ini merupakan
karakteristik LCS yangdigunakan untuk mendukung diagnosis meningitis viral:
Sel: Pleocytosis dengan hitung WBC pada kisaran 50 hingga >1000x 109/L darah telah
dilaporkan pada meningitis virus, Sel mononuclear predominan merupakan aturannya, tetapi
PMN dapat merupakan sel utama pada 12-24 jam pertama; hitung sel biasanya kemudian
didominasi oleh limfosit pada pola LCS klasik meningitisviral. Hal ini menolong untuk
membedakan meningitis bakterial dari viral, dimana mempunyai lebih tinggi hitung sel dan
predominan PMN pada sel pada perbedaan sel; hal ini merupakan bukan merupakan aturan
yang absolute bagaimanapun.
Protein: Kadar protein LCS biasanya sedikit meningkat, tetapi dapat bervariasi dari normal
hingga setinggi 200 mg/dL.
- Studi Pencitraan : Pencitraan untuk kecurigaan meningitis viral dan ensefalitis dapat termasuk
CT Scan kepala dengan dan tanpa kontras, atau MRI otak dengan gadolinium. CT scan dengan
contrast menolong dalam menyingkirkan patologi intrakranial. Scan contrast harus didapatkan
untuk mengevaluasi untuk penambahan sepanjang mening dan untuk menyingkirkan cerebritis,
abses intrakranial, empyema subdural, atau lesi lain. Secara alternative, dan jika tersedia, MRI

otak dengan gadolinium dapat dilakukan. MRI dengan contrast merupakan standar kriteria pada
memvisualisasikan patologi intrakranial pada encephalitis viral. HSV-1 lebih sering
mempengaruhi basal frontal dan lobus temporal dengan gambaran sering lesi bilateral yang
difus.
Meningitis Tuberkulosa
Patofisiologi
Secara klinis kadang-kadang belum terdapat gejala meningitis nyata walaupun selaput otak
sudah terkena. Hal demikian terdapat apda tuberlukosis miliaris sehingga pada penyebaran miliar
sebaiknya dilakukan pungsi lumbal walaupun gejala meningitis belum tampak.
1. Stadium prodromal
Gejala biasanya didahului oleh stadium prodromal berupa iritasi selaput otal. Meningitis biasanya
mulai perlahan-lahan tanpa panas atau hanya terdapat kenaikan suhu ringan, jarang terjadi akut
dengan panas tinggi. Sering di jumpai anak mudah terangsang (iritabel) atau anak menjadi apatis dan
tidurnya sering terganggu. Anak besar dapat mengeluh nyeri kepala. Malaise, snoreksia, obstipasi,
mual dan muntah juga sering ditemukan. Belum tampak manifestasi kelainan neurologis.
2. Stadium transisi
Stadium prodromal disusul dengan stadium transisi dengan adanya kejang. Gejala diatas menjadi
lebih berat dan muncul gejala meningeal, kaku kuduk dimana seluruh tubuh mulai menjadi kaku dan
opistotonus. Refleks tendon menjadi lebih tinggi, ubun-ubun menonjol dan umumnya juga terdapat
kelumpuhan urat saraf mata sehingga timbul gejala strabismus dan nistagmus. Sering tuberkel
terdapat di koroid. Suhu tubuh menjadi lebih tinggi dan kesadaran lebih menurun hingga timbul
stupor. Kejang, defisit neurologis fokal, paresis nervus kranial dan gerakan involunter (tremor,
koreoatetosis, hemibalismus).
3. Stadium terminal
Stadium terminal berupa kelumpuhan kelumpuhan, koma menjadi lebih dalam, pupil melebar dan
tidak bereaksi sama sekali. Nadi dan pernafasan menjadi tidak teratur, kadang-kadang menjadi
pernafasan Cheyne-Stokes (cepat dan dalam). Hiperpireksia timbul dan anak meninggal tanpa
kesadarannya pulih kembali
Tiga stadium diatas biasanya tidak mempunyai batas yang jelas antara satu dengan yang lainnya,
namun jika tidak diobati umumnya berlangsung 3 minggu sebelum anak meninggal.
Penegakan Diagnosis

- Pemeriksaan meliputi darah perifer lengkap, laju endap darah, dan gula darah. Leukosit darah
tepi sering meningkat (10.000-20.000 sel/mm3). Sering ditemukan hiponatremia dan
hipokloremia karena sekresi antidiuretik hormon yang tidak adekuat.
- Pungsi lumbal :
Liquor serebrospinal (LCS) jernih, cloudy atau xantokrom
Jumalh sel meningkat antara 10-250 sel/mm3 dan jarang melebihi 500 sel/mm3. Hitung
jenis predominan sel limfosit walaupun pada stadium awal dapat dominan
polimorfonuklear.
Protein meningkat di atas 100 mg/dl sedangkan glukosa menurun dibawah 35 mg/dl, rasio
glukosa LCS dan darah dibawah normal
Pemeriksaan BTA (basil tahan asam) dan kultur M.Tbc tetap dilakukan.
Jika hasil pemeriksaan LCS yang pertama meragukan, pungsi lumbal ulangan dapat
memperkuat diagnosis dengan interval 2 minggu.
- Pemeriksaan Polymerase Chain Reaction (PCR), enzyme-linked immunosorbent assay
(ELISA) dan Latex particle agglutination dapat mendeteksi kuman Mycobacterium di cairan
serebrospinal (bila memungkinkan).
- Pemeriksaan pencitraan CT-Scan atau MRI kepala dengan kontras dapat menunjukkan lesi
parenkim pada daerah basal otak, infark, tuberkuloma, maupun hidrosefalus.
- Foto rontgen dada dapat menunjukkan gambaran penyakit Tuberkulosis.
- Uji Tuberkulin dapat mendukung diagnosis
- Elektroensefalografi (EEG) dikerjakan jika memungkinkan dapat menunjukkan perlambatan
gelombang irama dasar.
Diagnosis Banding
Meningitis
Abses otak
Encephalitis
Herpes Simplex
Herpes Simplex Encephalitis
Neoplasma
Kejang demam
Subarachnoid Hemorrhage
Komplikasi

Komplikasi dini
Syok septik, termasuk DIC
Koma
Kejang (30-40% pada anak)
Edema serebri
Septic arthritis
Efusi pericardial
Anemia hemolitik
Komplikasi lanjut
Gangguan pendengaran sampai tuli
Disfungsi saraf kranial
Kejang multipel
Paralisis fokal
Efusi subdural
Hidrocephalus
Defisit intelektual
Ataksia
Buta
Waterhouse-Friderichsen syndrome
Gangren periferal
Tatalaksana
Meningitis Bakterial
Menurut Pedoman Pelayanan Medis IDAI tahun 2010, terapi empirik pada bayi dan anak dnegan
meningitis bakterial sebagai berikut :
Usia 1 – 3 bulan :
- Ampisilin 200-400 mg/kgBB/hari IV dibagi dalam 4 dosis + Sefotaksim 200-300
mg/kgBB/hari IV dibagi dalam 4 dosis, atau
- Seftriakson 100 mg/kgBB/hari IV dibagi dalam 2 dosis
Usia > 3 bulan :
- Sefotaksim 200-300 mg/kgBB/hari IV dibagi dalam 3-4 dosis, atau
- Seftriakson 100 mg/kgBB/hari IV dibagi 2 dosis, atau
- Ampisilin 200-400 mg/kgBB/hari IV dibagi dalam 4 dosis + Kloramfenikol 100
mg/kgBB/hari dibagi dalam 4 dosis

Jika sudah terdapat hasil kultur, pemberian antibiotik disesuaikan dnegan hasil kultur dan
resistensi.
Durasi pemberian antibiotik menurut IDSA 2004 guidelines for management of bacterial meningitis
adalah sebagai berikut :
N meningitidis - 7 hari
H influenzae - 7 hari
S pneumoniae - 10-14 hari
S agalactiae - 14-21 hari
Bacil aerob Gram negatif - 21 hari atau or 2 minggu
L monocytogenes - 21 hari atau lebih
Terapi Deksametason
Studi eksperimen mendapatkan bahwa pada hewan dengan meningitis bakterial yang menggunakan
deksametason menunjukkan perbaikan proses inflamasi, penurunan edema serebral dan tekanan
intrakranial dan lebih sedikit didapatkan kerusakan otak.
Begitu juga pada penelitian bayi dan anak dengan meningitis H.infulenzae tipe B yang
mendapat terapi deksametason menunjukkan penurunan signifikan insidens gejala sisa neurologis dan
audiologis, dan juga terbukti memperbaiki gangguan pendengaran. Oleh karena itu IDSA
merekomendasikan penggunaan deksametason pada kasus meningits oleh H.influenza tipe B 10 – 20
menit sebelum atau saat pemberian antibiotik dengan dosis 0,15 – 0,6 mg/kg setiap 6 jam selama 2-4
hari.
Namun pemberian deksametason dapat menurunkan penetrasi antibiotik ke SSP. Oleh karena
itu pemberiannya harus dengan pemikiran yang matang berdasarkan kasus, resiko dan manfaatnya.
Meningitis TB
Berdasarkan rekomendasi American Academic of Pediatrics 1994 diberikan 4 macam obat
selama 2 bulan dilanjutkan dengan pemberian INH dan Rifampisin selama 10 bulan. Dasar
pengobatan meningitis tuberkulosis adalah pemberian kombinasi obat anti-tuberkulosa ditambah
dengan kortikosteroid, pengobatan simptomatik bila terdapat kejang, koreksi dehidrasi akibat
masukan makanan yang kurang atau muntah-muntah dan fisioterapi.
Dosis obat anti-tuberkulosis (OAT) adalah sebagai berikut:
1. Isoniazid (INH) 5-10 mg/kgBB/hari dengan dosis maksimum 300 mg/hari.
2. Rifampisin 10-20 mg/kgBB/hari dengan maksimum dosis 600 mg/hari.

3. Pirazinamid 20-40 mg/kgBB/hari dengan dosis maksimum 2000 mg/hari.
4. Etambutol 15-25 mg/kgBB/hari dengan dosis maksimum 2500 mg/hari.
5. Prednison 1-2 mg/kgBB/hari selama 2-3 minggu dilanjutkan dengan tappering off untuk
menghindari terjadinya rebound phenomenon.
Meningitis Viral
Kebanyakan meningitis viral jinak dan self-limited. Biasanya hanya perlu terapi suportif dan tidak
memerlukan terapi spesifik lainnya. Pada keadaan tertentu antiviral spesifik mungkin diperlukan.
Pada pasien dengan defisiensi imun ( seperti agammaglobulinemia), penggantian imunoglobulin dapat
digunakan sebagai terapi infeksi kronik enterovirus.
Herpes simplex meningitis
Manajemen antivirus HSV meningitis adalah kontroversial. Acyclovir (10 mg / kg IV q8h) telah
diberikan untuk HSV-1 dan HSV-2 meningitis. Beberapa ahli tidak menganjurkan terapi antivirus
kecuali bila diikuti dengan ensefalitis.
CMV meningitis
Gansiklovir (dosis induksi 5 mg / kg q12h IV, dosis pemeliharaan 5 mg /kg q24h) dan foskarnet
(dosis induksi 60 mg / kg q8h IV, pemeliharaan dosis 90-120 mg / kg q24h IV) digunakan untuk
CMV meningitis pada host yang immunocompromised.
HIV meningitis
Terapi antiretroviral (ART) mungkin diperlukan untuk pasien dengan meningitis HIV yang terjadi
selama sindrom serokonversi akut.