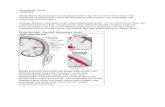
PERBEDAAN FAKTOR RISIKO KEJADIAN STROKE ISKEMIK DAN STROKE …
Lengkap Stroke
-
Upload
lalu-bayu-kusuma -
Category
Documents
-
view
63 -
download
0
Transcript of Lengkap Stroke
7/16/2019 Lengkap Stroke
http://slidepdf.com/reader/full/lengkap-stroke 1/31
1
BAB I
PENDAHULUAN
1.1 Latar Belakang
Stroke adalah penyebab kematian dan disabilitas utama. Dengan kombinasi
seluruh tipe stroke secara keseluruhan, stroke menempati urutan ketiga penyebab
utama kematian dan urutan pertama penyebab utama disabilitas. Hanya 20% pasien
yang mendapatkan kembali kemandirian fungsionalnya. Resiko terjadinya stroke
meningkat seiring dengan usia dan lebih tinggi pada pria dibandingkan dengan wanita
pada usia berapapun. Faktor resiko mayor meliputi hipertensi arterial, penyakit
diabetes mellitus, penyakit jantung, perilaku merokok, hiperlipoproteinemia,
peningkatan fibrinogen plasma, dan obesitas. Hal lain yang dapat meningkatkan
resiko terjadinya stroke adalah penyalahgunaan obat, pola hidup yang tidak baik, dan
status sosial dan ekonomi yang rendah.
Tujuan dari penatalaksanaan stroke secara umum adalah menurunkan
morbiditas dan menurunkan tingkat kematian serta menurunnya angka kecacatan.
Salah satu upaya yang berperan penting untuk mencapai tujuan tersebut adalah
pengenalan gejala-gejala stroke dan penanganan stroke secara dini dimulai dari
penanganan pra rumah sakit yang cepat dan tepat. Dengan penanganan yang benar-
benar pada jam-jam pertama paling tidak akan mengurangi kecacatan sebesar 30%
pada penderita stroke.
1.2 Rumusan Masalah
1. Apa definisi stroke ?
2. Bagaimana epidemiologi stroke ?
3. Apa factor resiko stroke ?
4. Apa klasifikasi stroke ?
5. Bagaimana patofisiologi stroke ?
6. Apa saja manifestasi klinik stroke ?
7. Bagaimana mendiagnosis stroke ?
8. Apa diagnosis banding stroke ?
7/16/2019 Lengkap Stroke
http://slidepdf.com/reader/full/lengkap-stroke 2/31
2
9. Bagaimana pengobatan stroke ?
10. Bagaimana prognosis stroke ?
11. Apa komplikasi stroke ?
1.3 Tujuan
1. Mengetahui definisi stroke.
2. Mengetahui epidemiologi stroke.
3. Mengetahui factor resiko stroke.
4. Mengetahui klasifikasi stroke.
5. Mengetahui patofisiologi stroke.
6. Mengetahui manifestasi klinik stroke.
7. Mengetahui cara mendiagnosis stroke.8. Mengetahui diagnosis banding stroke.
9. Mengetahui pengobatan stroke.
10. Mengetahui prognosis stroke.
11. Mengetahui komplikasi stroke.
1.4 Manfaat
Teoritis
Makalah ini diharapkan mampu memberikan tambahan pengetahuan dan
landasan teori mengenai stroke dan prinsip penanganannya.
Praktis
Makalah ini diharapkan mampu memberikan landasan ilmiah bagi para dokter
pelayanan primer sebagai dasar penanggulangan stroke untuk melakukan
penanggulangan pertama dan rujukan ke rumah sakit terdekat.
7/16/2019 Lengkap Stroke
http://slidepdf.com/reader/full/lengkap-stroke 3/31
3
BAB II
TINJAUAN PUSTAKA
2.1. Definisi Stroke
Stroke adalah gangguan suplai darah ke otak, biasanya disebabkan karena
pecahnya pembuluh darah atau tersumbat oleh gumpalan (clot). Hal ini memutuskan
pasokan oksigen dan nutrisi sehingga menyebabkan kerusakan pada jaringan otak.17
2.2 Epidemiologi
Stroke merupakan penyebab kematian ketiga dan penyebab utama kecacatan.
Sekitar 0,2% dari populasi barat terkena stroke setiap tahunnya yang sepertiganya
akan meninggal pada tahun berikutnya dan sepertiganya bertahan hidup dengan
kecacatan, dan sepertiga sisanya dapat sembuh kembali seperti semula. Dari
keseluruhan data di dunia, ternyata stroke sebagai penyebab kematian mencapai 9%
(sekitar 4 juta) dari total kematian per tahunnya. Insidens kejadian stroke di Amerika
Serikat yaitu 500.000 pertahunnya dimana 10-15% merupakan stroke hemoragik
kuhusnya perdarahan intraserebral. Mortalitas dan morbiditas pada stroke hemoragik
lebih berat dari pada stroke iskemik. Dilaporkan hanya sekitar 20% saja pasien yang
mendapatkan kembali kemandirian fungsionalnya. Selain itu, ada sekitar 40-80%
yang akhirnya meninggal pada 30 hari pertama setelah serangan dan sekitar 50%meninggal pada 48 jam pertama. Penelitian menunjukkan dari 251 penderita stroke,
ada 47% wanita dan 53% kali-laki dengan rata-rata umur 69 tahun (78% berumur
lebih dari 60 tahun. Pasien dengan umur lebih dari 75 tahun dan berjenis kelamin
laki-laki menunjukkan outcome yang lebih buruk.9,14
2.3 Faktor Resiko
Mengenai factor resiko untuk terjadinya stroke, dapat diajukan banyak hal,
namun dapat dibagi kedalam factor resiko yang tidak dapat dirubah (non modifiable)
dan factor resiko yang dapat dirubah (modifiable).1,10
7/16/2019 Lengkap Stroke
http://slidepdf.com/reader/full/lengkap-stroke 4/31
4
Table 1. Faktor Resiko Stroke yang Tidak Dapat Dirubah dan Dapat Dirubah1,10
Tidak Dapat Dirubah (Non Modifiable) Dapat Dirubah (Modifiable)
• Age
• Sex and Sex Hormones
• Hereditary
• Race – ethnicity
• Hypertension
• Smoking
• Diabetes Mellitus
• Hypercholesterolemia
• Atrial fibrillation
• Cardio Embolism
• Obesity and Metabolic Syndrome
• Diet
• Exercise
•
Heavy alcohol consumption
• Hemostatic Variables
• Hematocrit
• Infection and inflammation
• Hemocysteinemia
• Non Stroke Vaskular Disease
• Transient Ischemic Attack
Hipertensi merupakan factor resiko yang utama untuk terjadinya stroke baik stroke iskemik (infark) maupun perdarahan (hemoragik). Terdapat hubungan linear
antara tinggi tekanan darah dan insiden primer stroke. Pada orang Asia hubungan
antara tekanan darah tinggi dan stroke lebih tinggi.1
2.4 Klasifikasi
Dikenal bermacam-macam klasifikasi stroke berdasarkan atas patologi
anatomi (lesi), stadium dan lokasi (sistem pembuluh darah).4,12
1) Berdasarkan patologi anatomi dan penyebabnya:
a) Stroke iskemik
0 Transient Ischemic Attack (TIA)
1 Trombosis serebri
2 Emboli serebri
7/16/2019 Lengkap Stroke
http://slidepdf.com/reader/full/lengkap-stroke 5/31
5
3 Hipoperfusi sistemik
b) Stroke hemoragik
4 Perdarahan intraserebral
5 Perdarahan subarakhnoid
2) Berdasarkan stadium:
a) Transient Ischemic Attack (TIA)
b) Reversible Ischemic Neurologic Deficit (RIND)
c) Stroke in evolution (SIE)/ Progressing Stroke
d) Completed stroke
3) Berdasarkan lokasi (sistem pembuluh darah):
a) Tipe karotisMotorik : hemiparese kontralateral, disartria
Sensorik : hemihipestesi kontralateral, parestesia
Gangguan visual : hemianopsia homonim kontralateral,
amaurosis fugaks
Gangguan fungsi luhur : afasia, agnosia
b) Tipe vertebrobasiler
Motorik : hemiparese alternans, disartria
Sensorik : hemihipestesi alternans, parestesia
Gangguan lain : gangguan keseimbangan, vertigo, diplopia
Gambar 1. Klasifikasi Stroke2
7/16/2019 Lengkap Stroke
http://slidepdf.com/reader/full/lengkap-stroke 6/31
6
2.5 Stroke Iskemik (Infark)
2.5.1 Definisi
Stroke Iskemik (Infark) adalah keadaan dimana otak mengalami iskemia dan
nekrosis akibat aliran darah kesuatu area otak menurun atau terhenti akibat suatu
sumbatan baik karena trombus atau emboli.1
Gambar 2. Stroke Iskemik 15
2.5.2 Patofisiologi
Oklusi akut dari pembuluh darah intrakranial menyebabkan penurunan aliran
darah yang memasok ke daerah otak. Besarnya penurunan merupakan fungsi aliran
darah kolateral dan ini tergantung pada anatomi vascular dan tempat oklusi.
Penurunan aliran darah otak hingga nol menyebabkan kematian jaringan otak dalam
4-10 menit, nilai <16-18 jaringan ml/100 gram jaringan per menit menyebabkan
infark dalam waktu satu jam, dan nilai <20 jaringan ml/100 gram jaringan per menit
menyebabkan iskemia tanpa infark kecuali diperpanjang selama beberapa jam atau
hari. Jika aliran darah pulih sebelum sejumlah besar kematian sel, pasien mungkin
mengalami gejala hanya sementara, yaitu, TIA. Jaringan sekitar wilayah inti infark
iskemik adalah reversibel tetapi disfungsional dan disebut sebagai penumbra iskemik.
penumbra iskemik pada akhirnya akan mengalami infarct jika tidak terjadi perubahan
dalam aliran darah, dan karenanya menyelamatkan penumbra iskemik adalah tujuan
dari terapi revaskularisasi.13
7/16/2019 Lengkap Stroke
http://slidepdf.com/reader/full/lengkap-stroke 7/31
7
Infark serebral fokal terjadi melalui dua jalur yang berbeda (1) jalur nekrotik
di mana terjadi kerusakan cytoskeletal selular yang cepat, karena terjadi kegagalan
pembentukan energi sel, dan (2) jalur apoptosis di mana sel-sel diprogram untuk mati.
Iskemia menyebabkan nekrosis karena neuron kekurangan glukosa, sehingga
mitokondria gagal untuk menghasilkan ATP. Tanpa ATP, pompa ion membran tidak
berfungsi dan terjadi depolarisasi neuron, yang menyebabkan kalsium intraseluler
meningkat. Depolarisasi seluler juga menyebabkan pelepasan glutamat dari sinap
terminal, glutamat ekstraseluler yang berlebih menyebabkan neurotoksisitas dengan
mengaktifkan reseptor glutamat postsynaptic yang meningkatkan masuknya kalsium
neuronal. Radikal bebas dihasilkan oleh degradasi membran lipid dan disfungsi
mitokondria.
Radikal bebas menyebabkan kerusakan katalitik membran dankerusakan fungsi vital lain dari sel. Derajat lebih rendah dari iskemia, sebagaimana
terlihat dalam penumbra iskemik, mendukung kematian apoptosis selular dari hari
sampai minggu kemudian. Demam secara dramatis memperburuk iskemia, seperti
halnya hiperglikemia [glukosa> 11,1 mmol / L (200 mg / dL)], sehingga sebisa
mungkin untuk menekan demam dan mencegah hiperglikemia.13
7/16/2019 Lengkap Stroke
http://slidepdf.com/reader/full/lengkap-stroke 8/31
8
Gambar 3. Patofisiologi Stroke Iskemik 13
2.5.3 Gejala Klinik
Stroke iskemik akut umumnya mengalami gangguan neurologic fokal secara
mendadak. Sebagian diantaranya menunjukkan gejala yang semakin memberat( progressing stroke atau stroke in evolution), dengan kesadaran tetap baik. Penurunan
kesadaran dapat dijumpai pada beberapa penderita dengan infark hemisferik yang
sangat luas, oklusi arteria basilaris, dan infark serebelar dengan edema yang
mengakibatkan kompresi batang otak.1
Tabel 4. Gejala Neurologik yang Sering Dijumpai pada Penderita Stroke Iskemik Akut1
Hemisfer kiri (dominan), kortikal
Afasia
Hemiparesis kanan
Gangguan hemisensorik kanan
Neglect hemiparsial kanan
Hemianopsia homonym kanan
Gaze paralysis kanan
Hemisfer kanan (non - dominan), kortikal
7/16/2019 Lengkap Stroke
http://slidepdf.com/reader/full/lengkap-stroke 9/31
9
Hemiparesis kiri
Gangguan hemisensorik kiri
Neglect hemiparsial kiri
Hemianopsia homonym kiri
Gaze paralysis kiri
Subkortikal, hemisfer atau batang otak
Hemiparesis (pure motor stroke)
Gangguan hemisensorik (pure motor stroke)
Disartria
Hemiparesis ataksis
Tak ada gangguan fungsi kognisi, bahasa, pengelihatan
Batang otak
Gangguan motorik atau sensorik ke-empat anggota gerak
Hemiparesis atau hemisensorik alternans
Disconjugate gaze
Nistagmus
Ataksia
Disartria
Disfagia
Cerebellum
Ataksia lengan ipsilateral
Ataksia jalan
Beberapa penyakit dapat memberikan gambaran klinik yang meyerupaistroke. Diantaranya adalah sinkop, kelainan metabolic (misalnya hipoglikemia dan
ensefalopati metabolic lainnya), tumor otak, perdarahan subdural, hemiparesis post –
iktal (paralisis Todd). Dengan anamnesis dan pemeriksaan neurologk yang cermat,
serta pemeriksaan tambahan kelainan tersebut dapat dibedakan dengan serangan
stroke.1
2.6. Stroke Perdarahan (Hemoragik)
2.6.1 Definisi
Stroke hemoragik adalah stroke yang terjadi apabila lesi vaskular
intraserebrum mengalami ruptur sehingga terjadi perdarahan ke dalam ruang
subaraknoid atau langsung ke dalam jaringan otak.11
7/16/2019 Lengkap Stroke
http://slidepdf.com/reader/full/lengkap-stroke 10/31
10
Gambar 4. Stroke Perdarahan (Hemoragik)16
Stroke perdarahan dapat dibedakan menjadi perdarahan intraserebral (PIS)
dan perdarahan subarachnoid (PSA). Kedua tipe stroke perdarahan ini mempunyai
penyebab, masalah, dan penanganan yang berbeda.1
2.6.2 Patofisiologi
Pada perdarahan intraserebral (PIS) perdarahan yang terjadi secara langsung
ke dalam parenkim otak. Mekanisme yang biasa terjadi dianggap sebagai kebocoran
dari arteri intraserebral kecil yang rusak oleh hipertensi kronis. Mekanisme lainnya
termasuk diastesis perdarahan, antikoagilasi iatrogenic, amiloidosis otak, dan
penyalahgunaan kokain. Perdarahan intraserebral terjadi dibeberapa lokasi dalam
otak, termasuk thalamus, putamen, otak kecil, dan batang otak. Selain daerah otak
yang terluka oleh perdarahan, daerah sekitar otak dapat rusak oleh tekanan yang
dihasilkan oleh efek gumpalan hematoma. Kenaikan umumnya dalam tekanan
intracranial dapat terjadi.3,5
Perdarahan intraserebral biasanya timbul karena pecahnya mikroaneurisma
(berry aneurysm) akibat hipetensi maligna. Hal ini paling sering terjadi didaerah
subkortikal, serebelum, dan batang otak. Hipertensi kronik menyebabkan pembuluh
7/16/2019 Lengkap Stroke
http://slidepdf.com/reader/full/lengkap-stroke 11/31
11
darah arteriola berdiameter 100-400 mikrometer mengalami perubahan patologi pada
dinding pembuluh darah tersebut berupa lipohialinosis, nekrosis fibrinoid serta
timbulnya aneurisma tipe Bouchard. Pada kebanyakan pasien, peningkatan tekanan
darah yang tiba – tiba menyebabkan rupturnya penetrating arteriyang kecil.
Keluarnya darah dari pembuluh darah kecil membuat efek penekanan pada arteriole
dan pembuluh kapiler yang akhirnya membuat pembuluh ini pecah juga. Hal ini
mengakibatkan volume perdarahan semakin besar.3,5
Perdarahan subarachnoid (PSA) terjadi akibat pembuluh darah disekitar
permukaan otak pecah, sehingga terjadi ekstravasasi darah ke ruang subarachnoid.
PSA umumnya disebabkan oleh rupturnya aneurisma sakular atau perdarahan dari
arteriovenous malformation (AVM).
3,5
Mekanisme perdarahan karena aneurisma, terdapatnya bagian lemah pada
dinding arteri. Pada saat tertentu bagian tersebut meregang atau menggembung pada
tekanan darah yang tinggi. Ballooning aneurisma dinding arteri ini dapat mengalami
rupture dan darah keluar ke ruang disekitar sel – sel otak.3,5
2.6.4 Gejala klinis
Perdarahan Intra Kranial
Gambaran klinis dari perdarahan intraserebral terjadinya mendadak terutama
saat melakukan aktivitas, jarang onsetnya saat tidur (37,5 – 70 %). Biasanya disertai
dengan penurunan kesadaran yang secara keseluruhan terdapat pada 60% kasus, dua
pertiganya mengalami koma, dan koma ini dihubungkan dengan adanya perluasan
perdarahan ke ruang intra ventricular dan besarnya ukuran perdarahan.1
Sakit kepala didapatkan pada lobar hemoragik (perdarahan lobus) sekitar
70%. Sedangkan muntah – muntah didapatkan 44% kasus. Kejang jarang didapatkan
pada onset (13%). Pada perdarahan intraserebral didapatkan 39% mengalami kejang,
pada perdarahan putamen didapatkan 17% duapertiga dari semua kejang terjadi
dalam 48 jam dari perdarahan.1
Deficit fokal neurologi yang terjadi tergantung dari lokasi perdarahan
tersebut. Pada perdarahan intraserebral di supra tentorial akan terputusnya hubungan
serabut – serabut kortikal dan subkortikal yang menimbulkan deficit sensorik –
7/16/2019 Lengkap Stroke
http://slidepdf.com/reader/full/lengkap-stroke 12/31
12
sensorik yang kontralateral, gangguan fungsi luhur berupa afasia, gangguan gerak
bola mata dan lapang pandang.1
Perdarahan intraserebral terjadi hanya 10% kasus. Yang sering ,menimbulkan
kematian (60-80%) akibat hidrosefalus (75%). Gejala klinis dapat berupa gangguan
pada batang otak seperti kelainan gerak bola mata (gaze), paresis saraf cranial dengan
deficit motorik alternan. Pada perdarahan di serebelum berupa ataxia, nistagmus, dan
gangguan koordinasi (dismetri). Tekanan intra cranial yang terjadi akan bertambah
hebat akibat perdarahan dan edema sekitarnya, yang kemudian dapat terjadi herniasi
yang menekan batang otak sehingga menimbulkan kematian.1
Perdarahan Subarakhnoid (PSA)
Nyeri kepala akut yang hebat (thunderclap headache) (48-70%) penderitadisertai pusing (10%), nyeri orbita (7%), diplopia (4%), pandangan kabur (4%); kaku
kuduk, foto phobia dengan nyeri pinggang bawah sebagai gekal dari rangsang
meningeal, dan mual, muntah karena peninggian tekanan intracranial (TIK); tanda –
tanda deficit neurologi fokal : hemiparesis dengan atu tanpa afasia; paresis nervi
cranilais seperti okulomotorius, abdusens; bisa terjadi monoparesis tungkai sesuai
dengan ltak pecahnya aneurisma; funduskopi : ditemukan perdarahan subhyalioid
retina dan mungkin adanya edema papil; bisa pula sudah ada gejala klinik pada 10 –
15% penderita yang meuncul semenjak sebelum terjadi rupture aneurisma, seperti
paresis motorik atau parestesis (6%), kejang (4%), ptosis (3%), bruit (3%) dan
disfasia (2%); pada 60 – 70 % PSA ditemukan factor pencetus seperti kerja fisik
berat, ketegangan emosional, mengedan, berhubungan seksual dan trauma, sedangkan
30 - 40 % sisanya terjadi pada waktu istirahat.1
2.7. Diagnosis
2.7.1 Anamnesis dan Pemeriksaan Fisik
Diagnostik yang paling penting adalah riwayat awal dan pemeriksaan fisik
pasien. Rincian penting tentang riwayat medis mungkin harus diperoleh dari anggota
keluarga jika pasien bingung atau tidak mampu berbicara. Selama pemeriksaan,
dokter akan memeriksa berbagai fungsi neurologis: orientasi, memori, pengendalian
emosi, keterampilan motorik, sensasi taktil, pendengaran, penglihatan, dan
7/16/2019 Lengkap Stroke
http://slidepdf.com/reader/full/lengkap-stroke 13/31
13
kemampuan untuk membaca, menulis, dan berbicara. Menggunakan pengetahuan
tentang anatomi otak dan fungsi, neurologis biasanya dapat mengidentifikasi daerah
otak yang rusak dengan mencatat gejala-gejala yang spesifik. Misalnya, kesulitan
dengan berjalan dan keseimbangan kemungkinan akibat kerusakan otak kecil. Defisit
spesifik di satu sisi dari titik tubuh terhadap kerusakan di belahan otak yang
berlawanan.1,2
Pemeriksaan umum juga harus mencakup mencari bukti adanya tekanan darah
tinggi, penyakit jantung koroner, atau penyakit di bagian lain dari sistem vascular.
Menggunakan temuan dari riwayat, pemeriksaan neurologis, dan pemeriksaan umum,
dokter akan merumuskan pendapat awal tentang lokasi dan jenis stroke. Tes
laboratorium dan radiologi diperlukan untuk membantu mengkonfirmasi ataumengecualikan kecurigaan awal.1
Beberapa hal yang perlu ditanyakan kepada penderita stroke adalah :1
1. Harus ditanya bagaimana permulaan, apakah sangat akut (mendadak)
sehingga dalam beberapa detik penderita jatuh tidak sadar, atau terjadi
subakut dalam beberapa jam. Yang terakhir biasanya suatu infark.
2. Harus ditanya apakah pada permulaan serangan penderita baru
bangun, ataukah serangan pertama terjadi sewaktu penderita baru
marah, makan, atau melakukan aktivitas lain. Yang terakhir biasanya
suatu perdarahan atau emboli.
3. Bagaimana selanjutnya perjalanan gejala : apakah gejala bertambah
buruk, ataukah gejala – gejala semakin berkuran.
4. Berapakali serangan telah dialami penderita. Pada infark kadang –
kadang sebelumnya telah terjadi serangan, yang setelah seperempat
jam sembuh (TIA), kemudian terjadi lagi serangan baru, yang sembuh
lagi, dan seterusnya, tiap serangan bertambah berat.
5. Harus ditanya apakah terjadi nyeri kepala sebelum atau selama terjadi
serangan.
6. Apakah penderita mual atau muntah (sering pada suatu perdarahan).
7. Apakah intelek penderita akhir – akhir ini mundur.
7/16/2019 Lengkap Stroke
http://slidepdf.com/reader/full/lengkap-stroke 14/31
14
8. Apakah kesadaran penderita berkurang.
9. Apakah penderita dapat berbicara atau menulis.
10. Apakah ia lumpuh.
11. Apakah separuh dari badan kesemutan.
12. Apakah terdapat gangguan pengelihatan.
13. Apakah penderita sering pusing sehingga ia jatuh.
14. Apakah terdapat penyakit sebelumnya seperti diabetes, hipertensi, atau
anesi.
15. Apakah sebelum timbul gejala penderita minum obat-obatan
(antidiabetes, antihipertensi).
2.7.2 Pemeriksaan Fisik Setelah pemeriksaan intern yang teliti, maka dilakukan pemeriksaan
neurologis yang rutin. Pada pemeriksaan neurologis penderita stroke harus
diperhatikan pemeriksaan neurovascular. Pemeriksaan ini adalah :1
1. Palpasi dan auskultasi dari arteri atau cabang arteri karotis yang
terletak dekat permukaan.
2. Mendengar dan mencari bruit cranial atau cervical .
3. Mengukur tekanan darah pada kedua lengan dalam posisi berbaring
dan duduk.
4. Mengukur tekanan arteria optalmika, apakah ,menurun pada sisi
infark.
5. Melihat dengan oftalmoskop ke retina terutama ke pembuluh
darahnya.
Dengan pemeriksaan ini, maka lazimnya (pada 72% penderita) dapat disusun
diagnosis banding antar infark dan perdarahan seperti table dibawah ini. 1
Tabel 6. Diagnosis Banding Perdarahan dan Infark Otak 1
Gejala Perdarahan Infark
Permulaan Sangat akut Sub akut
Waktu serangan Aktif Bangun pagi
Peringatan sebelumnya - ++
Nyeri kepala ++ -
Muntah ++ -
7/16/2019 Lengkap Stroke
http://slidepdf.com/reader/full/lengkap-stroke 15/31
15
Kejang – kejang ++ -
Kesadaran menurun ++ +/-
Bradikardi +++
(di hari 1)
+
(terjadi hari ke 4)
Perdarahan di retina ++ -
Papiledema + -
Kaku kuduk, kernig, brdzinki ++ -
Ptosis ++ -
Lokasi subkortikal Kotikal / subkortikal
Table 7 Perbedaan antara Letak Kortikal – Subkortikal1
Gejala/Tanda Kortikal Subkortikal
Afasia ++ -
Asteronosis ++ -
2 point discrimination
terganggu
++
Graphestesi terganggu ++ -
Extinetion phenomenon ++ -
Loss of body image ++ -
Kelumpuhan lengan dan
tungkai tidak sama
++ -
Dystonic posture - ++
Gangguan sensibilitas - ++
Kedua mata melihat kehidung - ++
Dari kedua table diatas dapat ditarik kesimpulan bahwa diagnosis perdarahan
atau infark hanya dapat dibuat berdasarkan atas suatu kumpulan gejala dan bukan atasadanya satu gejala.1
Pada kasus perdarahanharus dibedakan apakah perdarahan intraserebral (PIS)
atau perdarahan subarakhnoidal (PSA).1
Table 8. Diagnosis Banding Perdarahan Intraserebral dan Perdarahan Subarakhnoidal1
Gejala PIS PSA
Nyeri kepala ++ +++Kaku kuduk + +++
Kernig/burdzinki + +++
Gangguan N. III, IV + (bila besar) +++
Kelumpuhan Biasanya hemiplegic Hemiparesis
Cairan serebrospinal Eritrosit > 1000 Eritrosit > 25000
Hipertensi ++ -
7/16/2019 Lengkap Stroke
http://slidepdf.com/reader/full/lengkap-stroke 16/31
16
Untuk membedakan stroke iskemik akut dan stroke perdarahan, jika sarana
tidak memungkinkan (CT scan tidak ada) kita gunakan cara scoring. Cara ini
biasanya sangat praktis dan dapat dilakukan dengan cepat, tetapi akurasinya tidak
mencapai 100%. Salah satunya adalah Score Stroke Siriraj.1
Score Stroke Siriraj
[(2,5 x derajat kesadaran) + (2 x muntah) + (2 x nyeri kepala) + (0,1 x TD
diastolik) – (3 x tanda ateroma) – 12]
Score < -1 menunjukkan kemungkinan stroke iskemik
Score > 1 menunjukkan kemungkinan stroke perdarahan
Keterangan :
Derajat kesadaran : sadar = 0, mengantuk/stupor =1, semi koma/koma =2
Muntah : tidak muntah = 0, muntah =1
Nyeri kepala : tidak nyeri kepala =0, nyeri kepala =1
Tanda ateroma (diabetes, angina, penyakit arteri perifer) : tidak ada tanda teroma =0, ada
tanda ateroma =1
2.7.3 Pemeriksaan Penunjang
Tes Laboratorium
Tes biasanya dilakukan pada sampel darah, urin, dan, cairan serebrospinal.
Fokus awalnya pada tidak termasuk kondisi yang dapat menyerupai atau
memperburuk stroke, seperti infeksi atau kadar gula darah rendah. Skrining juga
dapat dilakukan untuk diabetes, kolesterol darah tinggi, gangguan perdarahan, dan
kelainan pada protein darah - faktor risiko untuk penyakit jantung dan stroke
berulang.2
Pemeriksaan Kadar Gula Darah
Pemeriksaan kadar gula darah sangat diperlukan karena pentingnya diabetes
mellitus sebagai salah satu factor resiko utama stroke. Tingginya kadar gula darah
pada stroke akut berkaitan pula dengan tingginya angka kecacatan dan kematian.
Selain itu, dengan pemeriksaan dapat diketahui adanya hipoglikemia yang
memberikan gambaran klinik menyerupai stroke.1
Elektrolit Serum dan Faal Ginjal
7/16/2019 Lengkap Stroke
http://slidepdf.com/reader/full/lengkap-stroke 17/31
17
Pemeriksaan ini diperlukan, terutama berkaitan dengan kemungkinan
pemeberian obat osmoterapi pada penderita stroke yag disertai peningkatan tekanan
intracranial, dan keadaan dehidrasi.1
Darah Lengkap
Pemeriksaan darah lengkap diperlukan untuk menentukan keadaan
hematologic yag dapat mempengaruhi stroke iskemik, misalnya anemia, polisitemia,
dan keganasan.1
Faal Homeostasis
Pemeriksaan jumlah trombosit, waktu protrombin (PT) dan tromboplastin
(aPTT) diperlukan terutama berkaitan dengan pemakaian obat antikoagulan dan
trombolitik.
1
Pemeriksaan lain yang diperlukan pada keadaan tertentu (sesuai indikasi)
adalah : tes faal hati, saturasi oksigen, analisis gas darah, toksikologi, kadar alcohol
dalam darah, pungsi lumbal (bila ada dugaan perdarahan subarachnoid, tetapi
gambaran CT scan normal), elektro-ensefalografi (EEG) terutama pada paralisis
Todd.1
Imaging Studies
Computed tomography (CT) scan dan magnetic resonance imaging (MRI)
adalah teknik yang menghasilkan gambar anatomi otak. Masing-masing memiliki
kelebihan dalam situasi berbeda. CT scan dan MRI dapat menggambarkan kondisi
seperti tumor, abses, perdarahan dari trauma dan juga dapat membedakan iskemik
stroke dan stroke perdarahan. MRI juga mampu secara spektroskopis (berdasarkan
spektrum cahaya) mengukur bahan kimia dalam otak. pengukuran ini mungkin
penting dalam menentukan mekanisme stroke dan prognosis dan terapi terbaik untuk
pasien stroke tertentu.2
CT scan dapat memberikan informasi tentang lokasi, ukuran infark,
perdarahan, dan apakah perdarahan menyebar keruang intraventrikular, serta dapat
membantu perencanaan operasi. Pemeriksaan MRI dapat menunjukkan infark pada
fase akut dalam beberapa saat setelah serangan yang dengan pemeriksaan CT scan
belum tampak. Sedang pada perdarahan intrasereblar setelah beberapa jam pertama
7/16/2019 Lengkap Stroke
http://slidepdf.com/reader/full/lengkap-stroke 18/31
18
yang mengikuti perdarahan. Pemeriksaan ini cukup rumit serta memerlukan waktu
yang lama sehingga kurang bijaksana dilakukan pada stroke perdarahan akut.1
Evaluasi Jantung
Pemeriksaan elektrokardiogram (EKG) merupakan langkah pertama dalam
evaluasi jantung. Karena pentingnya iskemia dan aritmia jantung, serta penyakit
jantung lainnya, sebagai penyebab stroke, maka pemeriksaan EKG harus dilakukan
pada semua penderita stroke akut. Pemeriksaan USG jantung (echocardiogram) dapat
membantu menentukan suatu sumber embolus.1
X-Foto Thorax
Pemeriksaan radiologic thoraks berguna untuk menilai besar jantung, adanya
kalsifikasi katub jantung, maupun edema paru.1Angiography
Angiography adalah penyuntikan pewarna atau kontras ke arteri untuk
mempelajari gambaran pembuluh darah melalui X-ray. Hal ini dapat digunakan untuk
mendeteksi banyak kelainan yang menyebabkan stroke, termasuk penyempitan atau
oklusi pembuluh darah, embolus, aterosklerosis, diseksi, arteriovenosa malformasi,
dan aneurisma. Karena angiography adalah teknik invasif, hal ini mungkin terkait
dengan komplikasi yang serius termasuk mendorong atau memburuk stroke, reaksi
alergi terhadap media kontras, dan, sangat jarang adalah menyebabkan kematian.
Teknik baru menggunakan MRI untuk menghasilkan angiogram noninvasively.
Seperti gambar-gambar terus meningkatkan kualitas, mereka dapat menggantikan
angiografi konvensional. Angiography biasanya dilakukan pada kasus yang selektif
terutama pada perdarahan intraserebral non hipertensi, perdarahan multiple,
perdarahan yang letaknya atipis. Untuk mencari kemungkina AVM, aneurisma atau
tumor sebagai penyebab perdarahan intraserebral.2
Ultrasound (USG)
USG adalah teknik non-invasif yang menggunakan gelombang suara dan
gema untuk memvisualisasikan struktur dan aliran darah dalam tubuh. Dua jenis USG
digunakan untuk diagnosis stroke adalah USG karotis (untuk mengukur aliran dalam
arteri karotid) dan transkranial Doppler (untuk mengukur aliran di arteri intracranial).
7/16/2019 Lengkap Stroke
http://slidepdf.com/reader/full/lengkap-stroke 19/31
19
Meskipun informasi anatomi yang dihasilkan tidak setepat yang diperoleh melalui
angiografi, USG memiliki keuntungan karena tidak menyakitkan dan bebas risiko.2
Blood Flow Studies
Tehnik Blood Flow seperti positron emission tomography (PET), single-
photon-emission computed tomography (SPECT), and xenon inhalation memberikan
informasi tentang aliran darah di otak. Tes ini dapat menunjukkan perubahan segera
setelah onset gejala stroke, sedangkan CT scan atau MRI mungkin tetap negative
selama beberapa jam atau hari setelah stroke. Peran tes ini masih sedang
didefinisikan, dan umumnya hanya tersedia di pusat-pusat medis yang besar. Mereka
mungkin berguna dalam menentukan mekanisme dari stroke (misalnya, stenosis
karotis) atau menentukan prognosis awal pasien rawat inap.
2
Dari uraian diatas, dapat ditarik kesimpulan bahwa dalam menegakkan
diagnosis stroke diperlukan anamnesis yang tepat dan akurat, pemeriksaan klinis,
pemeriksaan neurologis. pemeriksaan darah dan liquor cerebrospinalis pada
pemeriksaan pungsi lumbal sudah banyak ditinggalkan karena adanya CT scan kepala
dan MRI yang merupakan Glod Standart dalam diagnosa stroke.1
2.8 Penatalaksanaan
Pada prinsipnya tujuan utama terapi pada stroke adalah : mencegah kerusakan
otak yang bersifat irreversible, mencegah komplikasi, mencegah kecacatan yang lebih
berat, mencegah serangan ulang.1
Penatalaksanaan stroke meliputi : terapi umum dan terapi khusus.1
2.8.1 Terapi Umum
Pedoman terapi meliputi 5B : 1
1. Breath
7/16/2019 Lengkap Stroke
http://slidepdf.com/reader/full/lengkap-stroke 20/31
20
Menjaga agar fungsi pernapasan dan oksigen adekuat terutama pada
penderita dengan kesadaran menurun.
2. Blood
a. Pemurunan tekanan darah yang terlalu cepat hingga normotensi pada
stroke fase akut harus dihindarkan karena menurunkan perfusi ke otak.
Obat anti hipertensi dipertimbangkan terutama pada penderita muda
dengan tekanan darah 180/110mmHg atau penderita tua dengan
tekanan darah 210/120mmHg atau lebih.
b. Penurunan takanan darah rata – rata tidak boleh lebih dari 20% dari
tekanan darah arterial rata – rata.
5 No For Acute Ischemic Stroke Therapy1. No Antihipetensives
[except aortic dissection, acute myocardial infarction,
acute renal failure, hypertensive encephalopathy,
trombolytic therapy (TD ≤ 185/110 mmHg)]
2. No Diuretics
3. No Dexamethasone
4. No Glucose Infusion
5. No anticoagulant 4 hours After Onset of Stroke
3. Brain
a. Penurunan Kesadaran
Dipantau dengan GCS serta tanda – tanda vital (tekanan darah, derajat
nadi, frekuensi pernapasan) serta waspadalah agar jangan sampai
mengalami aspirasi.
b. Kejang
− Sering terjadi pada lesi kortikal dari pada subkortikal. Segera
diatasi dengan pemberian diazepam iv.
7/16/2019 Lengkap Stroke
http://slidepdf.com/reader/full/lengkap-stroke 21/31
21
− Kejang dapat mengakibatkan kerusakan neuron dan
menyebabkan ketidakstabilan pada pasien yang sudah kritis,
karena itu harus segera diterapi.
− Pada PIS, terapi anti epilepsy profilaksis diberikan selama satu
bulan dan kemudian diturunkan dan dihentikan bila tidak ada
kejang selama pengobatan.
− Kejang akut dapat diterapi pula dengan lorazepam diikuti
dengan phenytoin loading dose, valproic acid atau
Phenobarbital.
− Kaze (1996) pemberian antikonvulsi profilaksis pada stroke
perdarahan tidak dianjurkan.
c. Peningkatan Tekanan Intrakranial
Beberapa cara menurunkan TIK :
− Tirah baring dengan kepala ditinggikan 20 – 30o
− Hipotermi
− Hiperventilasi dengan ventilasi dehingga Pa CO2 30 – 35
mmHg.
− Manitol 20% 100 ml atau 0,25 – 0,5 gram /KgBB/ kali dalam
waktu 15 – 30 menit, 4 – 6 kali sehari.
4. Bowel
Dengan memperhatikan fungsi saluran cerna dan nutrisi.
a. Nutrisi enteral harus segera dimulai setelah 48 jam untuk mencegah
terjadinya malnutrisi.
b. Bisa juga memakai nasoduodenal tube untuk mengurangi resiko
terjadinnya aspirasi.c. Penelitian membuktikan terjadi penurunan angka kematian sebanyak
6% pada panderita disphagic stroke yang mendapatkan nutrisi enteral
seawall mungkin dibandingkan dengan yang tidak dipasang tube
feeding selama minggu pertama.
7/16/2019 Lengkap Stroke
http://slidepdf.com/reader/full/lengkap-stroke 22/31
22
5. Bone and Body Skin
a. Dengan cara mengubah posisi tidur miring kiri dan kanan secara
bergantian tiap selang waktu beberapa jam hal ini dilakukan untuk
mencegah komplikasi seperti decubitus, postural, pneumoni, dll.
b. Perawatan dan pemantauan kulit.
Penatalaksanaan medic lain :
1. Pada beberapa pasien yang tidak sadar sering gelisah hal ini akan
mempengaruhi kondisi pasien sendiri maupun keluarganya.
2. Jika terapi psikologi tidak membawa hasil maka dianjurkan menngunakan
minor mayor transquilizer.
3. Short acting benzodiazepine atau propofol bisa digunakan.4. Oabat – obatan lain seperti analgesic dapat diberikan dengan dosis yang
disesuaikan dengan keadaan klinis pasien.
2.8.2 Terapi Khusus
Stroke Iskemik (Infark)
Strategi pengobatan stroke iskemik ada 2 :1
1. Reperfusi : memperbaiki aliran darah ke otak yag bertujuan untuk
memperbaiki area iskemik dengan obat – obatan anti trombotik (antikoagulan,
antiplatelet, trombolitik).
2. Neuroproteksi : mencegah kerusakan otak agar tidak berkembang lebih berat
akibar adanya area iskemia. Obat yang digunakan piracetam, CDP Cholin, dll
Stroke Perdarahan
Perdarahan Intra Serebral (PIS)
Terapi medik pada PIS akut:6
a. Terapi hemostatik
Eptacog alfa (recombinant activated factor VII [rF VIIa]) adalah obat
haemostasis yang dianjurkan untuk pasien hemofilia yang resisten
terhadap pengobatan faktor VIII replacement dan juga bermanfaat untuk
penderita dengan fungsi koagulasi yang normal. Aminocaproic acid
terbukti tidak mempunyai efek menguntungkan.Pemberian rF VIIa pada
7/16/2019 Lengkap Stroke
http://slidepdf.com/reader/full/lengkap-stroke 23/31
23
PIS pada onset 3 jam hasilnya adalah highlysignificant, tapi tidak ada
perbedaan bila pemberian dilakukan setelah lebih dari 3 jam.
b. Reversal of anticoagulation
Pasien PIS akibat dari pemakaian warfarin harus secepatnya diberikan
fresh frozen plasma atau prothrombic complex concentrate dan vitamin K.
Prothrombic-complex concentrates suatu konsentrat dari vitamin K
dependent coagulation factor II, VII, IX, dan X, menormalkan INR lebih
cepat dibandingkan FFP dan dengan jumlah volume lebih rendah sehingga
aman untuk jantung dan ginjal. Dosis tunggal intravena rFVIIa 10-
90μg/kg pada pasien PIS yang memakai warfarin dapat menormalkan INR
dalam beberapa menit. Pemberian obat ini harus tetap diikuti dengancoagulation-factor replacement dan vitamin K karena efeknya hanya
beberapa jam. Pasien PIS akibat penggunaan unfractionated atau low
moleculer weight heparin diberikan Protamine Sulfat, dan pasien dengan
trombositopenia atau adanya gangguan fungsi platelet dapat diberikan
dosis tunggal Desmopressin, transfusi platelet, atau keduanya. Pada pasien
yang memang harus menggunakan antikoagulan maka pemberian obat
dapat dimulai pada hari ke-7-14 setelah terjadinya perdarahan.
c. Tindakan bedah pada PIS berdasarkan EBM
Keputusan mengenai apakah dioperasi dan kapan dioperasi masih tetap
kontroversial. Tidak dioperasi bila: Pasien dengan perdarahan kecil
(<10cm3) atau defisit neurologis minimal. Pasien dengan GCS <4.
Meskipun pasien GCS <4 dengan perdarahan intraserebral disertai
kompresi batang otak masih mungkin untuk life saving. Dioperasi bila:
Pasien dengan perdarahan serebelar >3cm dengan perburukan klinis atau
kompresi batang otak dan hidrosefalus dari obstruksi ventrikel harus
secepatnya dibedah. PIS dengan lesi struktural seperti aneurisma
malformasi AV atau angioma cavernosa dibedah jika mempunyai harapan
outcome yang baik dan lesi strukturnya terjangkau. Pasien usia muda
dengan perdarahan lobar sedang s/d besar yang memburuk. Pembedahan
7/16/2019 Lengkap Stroke
http://slidepdf.com/reader/full/lengkap-stroke 24/31
24
untuk mengevakuasi hematoma terhadap pasien usia muda dengan
perdarahan lobar yang luas (>50cm3) masih menguntungkan.
Perdarahan Subarachnoid
1. Pedoman Tatalaksana6
a. Perdarahan dengan tanda-tanda Grade I atau II (H&H PSA):
Identifikasi yang dini dari nyeri kepala hebat merupakan petunjuk
untuk upaya menurunkan angka mortalitas dan morbiditas. Bed rest
total dengan posisi kepala ditinggikan 30o dalam ruangan dengan
lingkungan yang tenang dan nyaman, bila perlu diberikan O2 2-3
L/menit. Hati-hati pemakaian obat-obat sedatif. Pasang infus IV di
ruang gawat darurat dan monitor ketat kelainan-kelainan neurologi
yang timbul.
b. Penderita dengan grade III, IV, atau V (H&H PSA), perawatan harus
lebih intensif:
Lakukan penatalaksanaan ABC sesuai dengan protocol pasien di ruang
gawat darurat. Intubasi endotrakheal untuk mencegah aspirasi dan
menjamin jalang nafas yang adekuat. Bila ada tanda-tanda herniasi
maka dilakukan intubasi. Hindari pemakaian sedatif yang berlebhan
karena aan menyulitkan penilaian status neurologi.
2. Tindakan untuk mencegah perdarahan ulang setelah PSA
7/16/2019 Lengkap Stroke
http://slidepdf.com/reader/full/lengkap-stroke 25/31
25
a. Istirahat di tempat tidur secara teratur atau pengobatan dengan
antihipertensi saja tidak direkomendasikan untuk mencegah
perdarahan ulang setelah terjadi PSA, namun kedua hal tersebut sering
dipakai dalam pengobatan pasien dengan PSA.
b. Terapi antifibrinolitik untuk mencegah perdarahan ulang
direkomendasikan pada keadaan klinis tertentu. Contohnya pasien
dengan resiko rendah untuk terjadinya vasospasme atau memberikan
efek yang bermanfaat pada operasi yang ditunda.
c. Pengikatan karotis tidak bermanfaat pada pencegahan perdarahan
ulang.
d. Penggunaan koil intra luminal dan balon masih uji coba.3. Operasi pada aneurisma yang rupture
a. Operasi clipping sangat direkomendasikan untuk mengurangi
perdarahan ulang setelah rupture aneurisma pada PSA.
b. Walaupun operasi yang segera mengurangi resiko perdarahan ulang
setelah PSA, banyak penelitian memperlihatkan bahwa secara
keseluruhan hasil akhir tidak berbeda dengan operasi yang ditunda.
Operasi yang segera dianjurkan pada pasien dengan grade yang lebih
baik serta lokasi aneurisma yang tidak rumit. Untuk keadaan klinis
lain, operasi yang segera atau ditunda direkomendasikan tergantung
pada situasi klinik khusus.
c. Aneurisma yang incompletely clipped mempunyai resiko yang tinggi
untuk perdarahan ulang.
4. Tatalaksana pencegahan vasospasme
a. Pemberian nimodipin dimulai dengan dosis 1-2 mg/jam IV pada hari
ke-3 atau secara oral 60 mg setiap 6 jam selama 21 hari. Pemakaian
nimodipin oral terbukti memperbaiki deficit neurologi yang
ditimbulkan oleh vasospasme. Calcium antagonist lainnya yang
diberikan secara oral atau intravena tidak bermakna.
7/16/2019 Lengkap Stroke
http://slidepdf.com/reader/full/lengkap-stroke 26/31
26
b. Pengobatan dengan hyperdinamic therapy yang dikenal dengan triple
H yaitu hypervolemic-hypertensive-hemodilution, dengan tujuan
mempertahankan “cerebral perfusion pressure” sehingga dapat
mengurangi terjadinya iskemia serebral akibat vasospasme. Hati-hati
terhadap kemungkinan terjadinya perdarahan ulang pada pasien yang
tidak dilakukan embolisasi atau clipping.
c. Fibrinolitik intracisternal, antioksidan, dan anti-inflamasi tidak begitu
bermakna.
d. Angioplasty transluminal dianjurkan untuk pengobatan vasospasme
pada pasien-pasien yang gagal dengan terapi konvensional.
e. Cara lain untuk manajemen vasospasme adalah sebagai berikut:Pencegahan vasospasme:
Nimodipine 60 mg per oral 4 kali sehari.
3% NaCl IV 50 mL 3 kali sehari.
Jaga keseimbangan cairan.
Delayed vasospasm:
Stop Nimodipine, antihipertensi, dan diuretika.
Berikan 5% Albumin 250 mL IV.
Pasang Swan-Ganz (bila memungkinkan), usahakan wedge pressure
12-14 mmHg.
Jaga cardiac index sekitar 4 L/menit/m2.
Berikan Dobutamine 2-15 μg/kg/menit.
5. Antifibrinolitik
Obat-obat anti-fibrinolitik dapat mencegah perdarahan ulang. Obat-
obat yang sering dipakai adalah epsilon aminocaproic acid dengan
dosis 36 g/hari atau tranexamid acid dengan dosis 6-12 g/hari.
6. Antihipertensi
7/16/2019 Lengkap Stroke
http://slidepdf.com/reader/full/lengkap-stroke 27/31
27
a. Jaga Mean Arterial Pressure (MAP) sekitar 110 mmHg atau tekanan
darah sistolik (TDS) tidak lebih dari 160 dan tekanan darah diastolic
(TDD) 90 mmHg (sebelum tindakan operasi aneurisma clipping).
b. Obat-obat antihipertensi diberikan bila TDS lebih dari 160 mmHg dan
TDD lebih dari 90 mmHg atau MAP diatas 130 mmHg.
c. Obat antihipertensi yang dapat dipakai adalah Labetalol (IV) 0,5-2
mg/menit sampai mencapai maksimal 20 mg/jam atau esmolol infuse
dosisnya 50-200 mcg/kg/menit. Pemakaian nitroprussid tidak
danjurkan karena menyebabkan vasodilatasi dan memberikan efek
takikardi.
d. Untuk menjaga TDS jangan meurun (di bawah 120 mmHg) dapatdiberikan vasopressors, dimana hal ini untuk melindungi jaringan
iskemik penumbra yang mungkin terjadi akibat vasospasme.
7. Hiponatremi
a. Bila Natrium di bawah 120 mEq/L berikan NaCl 0,9% IV 2-3 L/hari.
Bila perludiberikan NaCl hipertonik 3% 50 mL, 3 kali sehari.
Diharapkan dapat terkoreksi0,5-1 mEq/L/jam dan tidak melebihi 130
mEq/L dalam 48 jam pertama. Ada yang menambahkan fludrokortison
dengan dosis 0,4 mg/hari oral atau 0,4 mg dalam 200 mL glukosa 5%
IV 2 kali sehari. Cairan hipotonis sebaiknya dihindari karena
menyebabkan hiponatremi. Pembatasan cairan tidak dianjurkan untuk
pengobatan hiponatremi.1
8. Kejang
Resiko kejang pada PSA tidak seselalu terjadi, sehingga pemberian
antikonvulsan tidak direkomendasikan secara rutin, hanya dipertimbangkan
pada pasien-pasienyang mungkin timbul kejang, umpamanya pada hematom
yang luas, aneurisma arteri serebri media, kesadaran yang tidak membaik.
Akan tetapi untuk menghindari risiko perdarahan ulang yang disebabkan
kejang, diberikan anti konvulsan sebagai profilaksis. Dapat dipakai fenitoin
dengan dosis 15-20 mg/kgBB/hari oral atau IV. Initial dosis 100 mg oral atau
7/16/2019 Lengkap Stroke
http://slidepdf.com/reader/full/lengkap-stroke 28/31
28
IV 3 kali/hari. Dosis maintenance 300-400 mg/oral/hari dengan dosis terbagi.
Benzodiazepine dapat dipakai hanya untuk menghentikan kejang.
Penggunaan antikonvulsan jangka lama tidak rutin dianjurkan pada penderita
yang tidak kejang dan harus dipertimbangkan hanya diberikan pada penderita
yang mempunyai faktor-faktor risiko seperti kejang sebelumnya, hematom,
infark, atau aneurisma pada arteri serebri media.
9. Hidrosefalus
a. Akut (obstruksi)
Dapat terjadi setelah hari pertama, namun lebih sering dalam 7 hari
pertama. Kejadiannya kira-kira 20% dari kasus, dianjurkan untuk
ventrikulostomi (atau drainase eksternal ventrikuler), walaupunkemungkinan risikonya dapat terjadi perdarahan ulang dan infeksi.
b. Kronik (komunikan)
Sering terjadi setelah PSA. Dilakukan pengaliran cairan serebrospinal
secara temporer atau permanen seperti ventriculo-peritoneal shunt.
10. Terapi Tambahan
a. Laksansia (pencahar) iperlukan untuk melembekkan feses secara
regular. Mencegah trombosis vena dalam, dengan memakai stocking
atau pneumatic compression devices.
b. Analgesik:
Asetaminofen .-1 g/4-6 jam dengan dosis maksimal 4 g/hari.
Kodein fosfat 30-60 mg oral atau IM per 4-6 jam.
Tylanol dengan kodein.
Hindari asetosal.
Pada pasien dengan sangat gelisah dapat diberikan:
Haloperidol IM 1-10 mg tiap 6 jam.
Petidin IM 50-100 mg atau morfin SC atau IV 5-10 mg/4-6
jam.
Midazolam 0,06-1,1 mg/kg/jam.
Propofol 3-10 mg/kg/jam.
7/16/2019 Lengkap Stroke
http://slidepdf.com/reader/full/lengkap-stroke 29/31
29
Cegah terjadinya “stress ulcer” dengan memberikan:
Antagonis H2
Antasida
Inhibitor pompa proton selama beberapa hari.
Pepsid 20 mg IV 2 kali sehari atau zantac 50 mg IV 2 kali
sehari.
Sucralfate 1 g dalam 20 mL air 3 kali sehari.
2.9 Diagnosis Banding Stroke10
2.10 Komplikasi
Komplikasi pada stroke sering terjadi dan menyebabkan gejala klinik stroke
menjadi semakin memburuk. Tanda-tanda komplikasi harus dikenali sejak dini
sehingga dapat dicegah agar tidak semakin buruk dan dapat menentukan terapi yang
sesuai.1 Komplikasi pada stroke yaitu: 7,8
Komplikasi Dini (0-48 jam pertama): 7,8
1. Edema serebri: Merupakan komplikasi yang umum terjadi, dapat
menyebabkan defisit neurologis menjadi lebih berat, terjadi peningkatan
tekanan intrakranial, herniasi dan akhirnya menimbulkan kematian.
2. Abnormalitas jantung: Kelaianan jantung dapat menjadi penyebab, timbul
bersama atau akibat stroke,merupakan penyebab kematian mendadak pada
stroke stadium awal.sepertiga sampai setengah penderita stroke menderita
gangguan ritme jantung.
3. Kejang: kejang pada fase awal lebih sering terjadi pada stroke hemoragik dan
pada umumnya akan memperberat defisit neurologis.
4. Nyeri kepala.
7/16/2019 Lengkap Stroke
http://slidepdf.com/reader/full/lengkap-stroke 30/31
30
5. Gangguan fungsi menelan dan asprasi
Komplikasi jangka pendek (1-14 hari pertama): 7,8
1. Pneumonia: Akibat immobilisasi yang lama.2 merupakan salah satu
komplikasi stroke pada pernafasan yang paling sering, terjadi kurang lebih
pada 5% pasien dan sebagian besar terjadi pada pasien yang menggunakan
pipa nasogastrik.
2. Emboli paru: Cenderung terjadi 7-14 hari pasca stroke, seringkali pada saat
penderita mulai mobilisasi.
3. Perdarahan gastrointestinal: Umumnya terjadi pada 3% kasus stroke. Dapat
merupakan komplikasi pemberian kortikosteroid pada pasien stroke.
Dianjurkan untuk memberikan antagonis H2 pada pasien stroke ini.
4. Stroke rekuren
5. Abnormalitas jantung : Stroke dapat menimbulkan beberapa kelainan jantung
berupa: Edema pulmonal neurogenik, Penurunan curah jantung, Aritmia dan
gangguan repolarisasi.
6. Deep vein Thrombosis (DVT).
7. Infeksi traktus urinarius dan inkontinensia urin
Komplikasi jangka panjang
1. Stroke rekuren.
2. Abnormalitas jantung.
3. Kelainan metabolik dan nutrisi.
4. Depresi.
5. Gangguan vaskuler lain: Penyakit vaskuler perifer.
2.11 Prognosis
7/16/2019 Lengkap Stroke
http://slidepdf.com/reader/full/lengkap-stroke 31/31
31
Ada sekitar 30%-40% penderita stroke yang masih dapat sembuh secara
sempurna asalkan ditangani dalam jangka waktu 6 jam atau kurang dari itu. Hal ini
penting agar penderita tidak mengalami kecacatan. Kalaupun ada gejala sisa seperti
jalannya pincang atau berbicaranya pelo, namun gejala sisa ini masih bisa
disembuhkan. 7,8
Sayangnya, sebagian besar penderita stroke baru datang ke rumah sakit 48-72
jam setelah terjadinya serangan. Bila demikian, tindakan yang perlu dilakukan adalah
pemulihan. Tindakan pemulihan ini penting untuk mengurangi komplikasi akibat
stroke dan berupaya mengembalikan keadaan penderita kembali normal seperti
sebelum serangan stroke. 7,8
Upaya untuk memulihkan kondisi kesehatan penderita stroke sebaiknyadilakukan secepat mungkin, idealnya dimulai 4-5 hari setelah kondisi pasien stabil.
Tiap pasien membutuhkan penanganan yang berbeda-beda, tergantung dari kebutuhan
pasien. Proses ini membutuhkan waktu sekitar 6-12 bulan.7,8