Kontras Media
description
Transcript of Kontras Media

KONTRAS MEDIA
1. Definisi kontras media
Kontras media adalah suatu bahan atau media yang dimasukkan kedalam tubuh pasien untuk membantu pemeriksaan radografi, sehingga media yang dimasukkan tampak lebih radioopaque atau lebih radiolucent pada organ tubuh yang akan diperiksa.
Bahan Kontras merupakan senyawa-senyawa yang digunakan untuk meningkatkan visualisasi (visibility) struktur-struktur internal pada sebuah pencitraan diagnostic medik. Bahan kontras dipakai pada pencitraan dengan sinar-X untuk meningkatkan daya attenuasi sinar-X (Bahan kontras positif) atau menurunkan daya attenuasi sinar-X (bahan kontras negative dengan bahan dasar udara atau gas). Ada berbagai macam jenis kontras tergantung dari muatannya, cara pemberian dan lain sebagainya.
2. Fungsi kontras media
Kontras media digunakan untuk membedakan jaringan-jaringan yang tidak dapat terlihat dalam radiografi. Selain itu kontras media juga untuk memperlihatkan bentuk anatomi dari organ atau bagian tubuh yang diperiksa serta untuk memperlihatkan fungsi organ yang diperiksa.
Secara terperinci fungsi dari kontras media adalah:
a. Visualisasi saluran kemih ( ginjal, vesika dan saluran kemih)
b. Visualisasi pembuluh darah (anggota badan, otak, jantung, ginjal)
c. Visualisasi saluran empedu ( kandung empedu dan saluran empedu )
d. Visualisasi saluran cerna ( lambung dan usus )
3. Alasan penggunaan kontras
Alasan penggunaan kontras media pada pemeriksaan radiografi adalah karena organ-organ yang diperiksa seperti pembuluh darah, organ saluran kemih, organ saluran cerna,dan saluran empedu tidak terlihat jika tidak mengunakan kontras media. Untuk itu diperlukan kontras media sehingga organ yang dimasukkan tampak lebih radioopaque atau lebih radiolucent pada organ tubuh yang akan diperiksa.
4. Jenis-jenis kontras media berikut contohnya
Kontras media negatif (mempunyai nomor atom rendah)

- Udara
- CO2
- Gas lainnya
Kontras media positif ( mempunyai nomor atom tinggi )
- Barium sulfatBahan kontras barium sulfat, berbentuk bubuk putih yang tidak larut. Bubuk ini
dicampur dengan air dan beberapa komponen tambahan lainnya untuk membuat
campuran bahan kontras. Bahan ini umumnya hanya digunakan pada saluran
pencernaan; biasanya ditelan atau diberikan sebagai enema. Setelah pemeriksaan,
bahan ini akan keluar dari tubuh bersama dengan feces.
- Golongan larut dalam air ( water soluble )Bahan Kontras Ionik
Ion-ion penyusun media kontras terdiri dari kation (ion bermuatan positif) dan anion (ion
bermuatan negatif). Kation terikat pada asam radikal (-COO-) rantai C1 cincin benzena.
Kation juga memberikan karakteristik media kontras, dimana setiap jenis memberikan
karakteristik yang berbeda satu sama lain. Ada beberapa macam kation yang
digunakan dalam media kontras.
(1). Bahan Kontras Ionik MonomerBahan Kontras ionik manomer merupakan bentuk bahan kontras ionik yang memiliki
satu buah cincin asam benzoat dalam satu molekul
(2). Bahan Kontras Ionik dimerMerupakan media kontras ionik yang memiliki dua buah cincin asam benzoat dalam
satu molekul. Salah satu contoh bentuk dan susunan kimia jenis bahan kontras ini
adalah Ioxaglate (Hexabrix) yang merupakan media kontras ionik dimer pertama dibuat.
Bahan Kontras Non-ionik.

Dua dalam susunan kimia media kontras non-ionik sudah tidak dijumpai lagi adanya
ikatan ion antar atom penyusun molekul. Kalau dalam media kontras ionik terdapat dua
partikel penyususn molekul (kation dan anion) maka dalam bahan kontras non-ionik
hanya ada satu partikel penyusun molekul sehingga memiliki karakteristik tersendiri.
1). Bahan kontras Non-ionik MonomerBahan kontras ini berasal dari media kontras ionik monomer yang dibentuk dengan
mengganti gugus karboksil oleh gugus radikal non-ionik yaitu amida (-CONH2).
Contoh kontras media Non-ionik Manomer :
- Iopamidol
- Iohexol
- Iopromide
- Ioversol
- Iopentol
2). Bahan Kontras Non-ionik DimerPembentukan struktur kimia bahan kontras ini melalui proses penggantian pada gugus
karboksil media kontras ionik dimer juga oleh gugus radikal non-ionik, yang pada kahir
sisntesa menghasilkan perbandingan iodium terhadap partikel media kontras
5. Hal-hal yang harus diperhatikan dalam penggunaan kontras, berikut pengaruhnya
Osmolalitas
Konsentrasi molekul yang secara aktif memberikan tekanan osmotik larutan, sehingga
memberikan kemampuan suatu pelarut (air) melewati suatu membran. Dapat
dinyatakan dengan milliosmol per liter (osmolaritas) atau milliosmol per kilogram Air
(H2O) pada suhu 37°C (Osmolalitas).Osmolalitas tidak dipengaruhi oleh ukuran
partikel namun nilainya tergantung dari ; Jumlah partikel dan konsentrasi iodium. Bahan
kontras ionik memiliki jumlah partikel lebih besar daripada bahan kontras non-ionik
karena dalam media kontras ionik terdapat dua partikel (kation dan anion) sehingga
osmolalitas dua kali lebih besar. Osmolalitas berpengaruh terhadap toleransi kontras
media pada tubuh. Makin tinggi tekanan osmotik , maka makin buruk toleransi kontras
media tersebut terhadap tubuh.

Protein Binding
Adalah daya ikat suatu bahan terhadap jaringan atau sel tubuh (protein). Bertambah tinggi protein binding, maka bertambah tinggi chemotoxisity bahan tersebut terhadap tubuh atau sebaliknya.
Lipophylisity
Adalah kelarutan bahan dalam larutan organik seperti lemak ( lipid ), bertambah tinggi
lipophylisity maka bertambah tinggi kemungkinan terjadi reaksi bahan kontras media
atau sebaliknya
Viscosity ( kekentalan )
Diukur dengan tingkat mengalirnya melalui tabung kapiler kecil dalam standar tekanan
dan temperatur yang ditentukan. Hal ini berhubungan dengan kekuatan yang diperlukan
untuk penyuntikan yang membatasi tingkat kecepatan penyuntikan. Pada katerisasi
diperlukan penyuntikan cepat dibandingkan biasanya, sehingga kontras media yang
dipilih adalah yang paling rendah viscositynya.
Viscosity dapat dikurangi dengan merendahkan tingkat konsentrasi iodium, dan tentu
akan berpengaruh pada opasitas gambar. Dapat juga kontras media dipanaskan pada
temperatur tertentu untuk mengurangi viscosity.

pakah BNO itu?
BNO merupakan satu istilah medis dari bahasa Belanda yang merupakan kependekan dari Blass Nier Overzicht (Blass = Kandung Kemih, Nier = Ginjal, Overzicht = Penelitian). Dalam bahasa Inggris, BNO disebut juga KUB (Kidney Ureter Blass). Jadi, pengertian BNO adalah suatu pemeriksaan didaerah abdomen / pelvis untuk mengetahui kelainan-kelainan pada daerah tersebut khususnya pada sistem urinaria.
Apa kegunaan foto BNO?
1. Mendeteksi penyakit pada sistem urinaria, misalnya batu ginjal (pada foto rontgen, batu ginjal akan terlihat opaque (putih)).
2. Sebagai plain photo (foto pendahuluan) pada rangkaian pemeriksaan BNO IVP.
Apa yang dimaksud BNO IVP?
IVP atau Intra Venous Pyelography merupakan pemeriksaan radiografi pada sistem urinaria (dari ginjal hingga blass) dengan menyuntikkan zat kontras melalui pembuluh darah vena.
Apa tujuan dari pemeriksaan BNO IVP?
Untuk mendapatkan gambaran radiografi dari letak anatomi dan fisiologi serta mendeteksi kelainan patologis dari ginjal, ureter dan blass.
Apa indikasi pemeriksaan BNO IVP?
Indikasi pemeriksaan IVP antara lain nephrolithiasis (batu ginjal), vesicolithiasis (batu vesica urinari), nefritis (radang ginjal), cystitis (radang vesica urinari), ureterolithiasis (batu ureter), tumor, hipertrofi prostat.
Pemeriksaan BNO IVP menggunakan bahan kontras. Apa yang dimaksud dengan bahan kontras? Mengapa itu digunakan dalam pemeriksaan IVP?
Bahan kontras atau media kontras adalah suatu zat yang memiliki nomor atom tinggi yang berguna untuk membedakan jaringan yang tidak dapat dilihat oleh foto rontgen biasa. Pada pemeriksaan IVP, bahan kontras yang digunakan berbahan baku yodium (I) dan jenis bahan kontrasnya positif (yang tampak opaque pada foto rontgen)
Apa syarat bahan kontras yang digunakan pada pemeriksaan IVP?
1. Memiliki nomor atom yang tinggi (seperti : Iodium, nomor atomnya 53), sehingga zat kontras akan tampak putih pada jaringan.

2. Non Toxic atau tidak beracun, dapat ditolerir oleh tubuh.3. Bersifat water soluble dan non ionik atau larut dalam air artinya dapat dengan mudah diserap
atau dikeluarkan dari tubuh setelah pemeriksaan.
Apa efek samping dari penggunaan bahan kontras ini? Pasien mana yang memiliki reaksi lebih terhadap bahan kontras IVP?
Efek samping yang dapat terjadi:
1. Efek samping ringan, seperti mual, gatal-gatal, kulit menjadi merah dan bentol-bentol2. Efek samping sedang, seperi edema dimuka/pangkal tenggorokan3. Efek samping berat, seperti shock, pingsan, gagal jantung.
Efek samping terjadi pada pasien yang alergi terhadap yodium (makanan laut) dan kelainan pada jantung.
Bagaimana pencegahan dan penanganan pasien yang mengalami alergi bahan kontras saat pemeriksaan IVP?
Tindakan pencegahan
1. Melakukan skin test. Skin test adalah tes kepekaan kulit terhadap bahan kontras yang disuntikkan sedikit dipermukaan kulit (subkutan). Bila terjadi reaksi merah atau bentol diarea itu, segera laporkan radiolog/dokter yang jaga.
2. Melakukan IntraVena test setelah skin test dinyatakan aman. IV test yaitu dengan menyuntikan bahan kontras kurang lebih 3-5cc kedalam vena. Segera laporkan dokter jika terjadi reaksi.
3. Memberikan obat pencegahan alergi seperti antihistamin sebelum pemasukan bahan kontras (contohnya : diphenhydramine).
Tindakan penyembuhan (yang dilakukan setelah bahan kontras itu masuk tubuh dan menimbulkan alergi)
1. Reaksi ringan seperti rasa mual dapat diatasi dengan menginstruksikan pasien untuk tarik nafas dalam lalu keluarkan melalui mulut.
2. Reaksi berat diperlukan pengobatan atau pertolongan lainnya atau bila perlu menghentikan pemeriksaan (sesuai arahan radiolog).

Pemeriksaan IVP memerlukan persiapan dari pasien terlebih dahulu. Apa saja persiapan yang perlu diberitahukan kepada pasien sebelum melakukan pemeriksaan IVP?
1. Sehari sebelum pemeriksaan dilakukan, pasien diminta untuk makan-makanan lunak yang tanpa serat (seperti bubur kecap) maksudnya supaya makanan tersebut mudah dicerna oleh usus sehingga faeces tidak keras.
2. Makan terakhir pukul 19.00 (malam sebelum pemeriksaan) supaya tidak ada lagi sisa makanan diusus, selanjutnya puasa sampai pemeriksaan berakhir.
3. Malam hari pukul 21.00, pasien diminta untuk minum laksatif (dulcolax) sebanyak 4 tablet.4. 8 Jam sebelum pemeriksaan dimulai, pasien tidak diperkenankan minum untuk menjaga kadar
cairan.5. Pagi hari sekitar pukul 06.00 (hari pemeriksaan), pasien diminta untuk memasukkan dulcolax
supossitoria melalui anus, supaya usus benar-benar bersih dari sisa makanan / faeces.6. Selama menjalani persiapan, pasien diminta untuk tidak banyak bicara dan tidak merokok
supaya tidak ada intestinal gas (gas disaluran pencernaan)
Apa tujuan persiapan sebelum foto IVP?
Untuk membersihkan usus (gastro intestinal) dari udara dan faeces yang dapat mengganggu visualisasi dari foto IVP atau menutupi gambaran ginjal dan saluran-salurannya. Pemeriksaan yang tidak baik terlihat dari bayangan lucent di usus karna udara dan faeces.
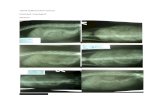
Gambar 1. Foto BNO dengan persiapan pasien yang baik (tidak tampak visualisasi udara / faeces di rongga abdomen)

Gambar 2. Foto BNO dengan persiapan pasien yang kurang baik (tampak visualisasi udara / faeces di rongga abdomen)

Selain menjalankan persiapan diatas, pasien diminta untuk melampirkan hasil pemeriksaan lab dari creatinin dan ureum sebelum pemeriksaan IVP. Apakah tujuannya?
Nilai kreatinin menunjukkan fungsi penyaringan ginjal masih normal atau tidak. Nilai kreatinin yang dianggap normal dan boleh melakukan pemeriksaan IVP biasanya < 2,0. Nilai kreatinin yang tinggi saat pemeriksaan IVP menyebabkan kontras tidak dapat disaring dalam ginjal sehingga membahayakan bagi pasien.
Apa saja persiapan peralatan dan bahan yang digunakan dalam pemeriksaan ini?
Peralatan Steril :
1. Spuit 1cc (untuk skin test)2. Spuit 3 cc (untuk persiapan obat emergency)3. Spuit 50 cc (untuk bahan kontras)4. Wing needle5. Jarum no 18

6. Kapas alkohol
Peralatan unsteril :
1. Kontras media (contoh : iopamiro, ultravist)2. Stuwing (pembendung vena)3. Gunting4. Plester5. Obat-obatan emergency (contoh : dhypenhydramine)
Bagaimana prosedur pemeriksaan IVP?
1. Pasien diwawancarai untuk mengetahui sejarah klinis dan riwayat alergi.2. Pasien diminta untuk mengisi informed consent (surat persetujuan tindakan medis setelah
pasien dijelaskan semua prosedur pemeriksaan).3. Buat plain photo BNO terlebih dahulu.4. Jika hasil foto BNO baik, lanjutkan dengan melakukan skin test dan IV test sebelum dimasukkan
bahan kontras melalui vena fossa cubiti5. Sebelum melakukan penyuntikan, pasien ditensi terlebih dahulu.6. Menyuntikkan bahan kontras secara perlahan-lahan dan menginstruksikan pasien untuk tarik
nafas dalam lalu keluarkan dari mulut guna menminialkan rasa mual yang mungkin dirasakan pasien
7. Membuat foto 5 menit post injeksi8. Membuat foto 15 menit post injeksi9. Membuat foto 30 menit post injeksi10. Pasien diminta untuk turun dari meja pemeriksaan untuk buang air kecil (pengosongan blass)
kemudian difoto lagi post mixi.11. Foto IVP bisa saja dibuat sampai interval waktu berjam-jam jika kontras belum turun.
Sebelum rangkaian foto IVP dibuat dan sebelum bahan kontras diinjeksikan, terlebih dahulu dibuat foto pendahuluan (plain photo BNO). Apa tujuan plain photo BNO itu?
1. Untuk menilai persiapan yang dilakukan pasien2. Untuk melihat keadaan rongga abdomen khususnya tractus urinaria secara umum.3. Untuk menentukan faktor eksposi yang tepat untuk pemotretan berikutnya sehingga tidak
terjadi pengulangan foto karena kesalahan faktor eksposi.

Bagaimana teknik pemeriksaan BNO IVP?
Teknik pemeriksaan BNO IVP dilakukan dengan interval waktu tertentu yang disesuaikan dengan lamanya aliran bahan kontras untuk mengisi ginjal sampai bahan kontras itu masuk ke blass.
1. Plain foto BNO AP (sebelum injeksi)
Menggunakan kaset 30 x 40 (disesuaikan dengan tubuh pasien) yang diletakkan memanjang.
PP : Pasien supine diatas meja pemeriksaan dengan garis tengah tubuh sejajar dengan garis tengah meja pemeriksaan, kedua tungkai kaki diatur lurus, dan kedua tangan lurus disamping tubuh.
PO : 1. Aturlah pundak dan pinggul pasien agar tidak terjadi rotasi; 2. Atur long axis tubuh sejajar dengan long axis film; 3. Aturlah kaset dengan batas atas pada diafragma, dan batas bawah pada sympisis pubis.
CP : Umbilikus
CR : Vertikal tegak lurus film
2. Foto 5 menit post injeksi
Menggunakan kaset 24 x 30 yang diletakkan melintang.
PP : Pasien supine diatas meja pemeriksaan dengan garis tengah tubuh sejajar dengan garis tengah meja pemeriksaan, kedua tungkai kaki diatur lurus, dan kedua tangan lurus disamping tubuh.
PO : 1. Aturlah pundak dan pinggul pasien agar tidak terjadi rotasi; 2. Atur long axis tubuh sejajar dengan long axis film; 3. Aturlah kaset dengan batas atas pada processus xypoideus dan batas bawah pada crista iliaca/SIAS
CP : pertengahan film
CR : Vertikal tegak lurus film
3. Foto 15 menit post injeksi
Menggunakan kaset 30 x 40 (disesuaikan dengan tubuh pasien) yang diletakkan memanjang.
PP : Pasien supine diatas meja pemeriksaan dengan garis tengah tubuh sejajar dengan garis tengah meja pemeriksaan, kedua tungkai kaki diatur lurus, dan kedua tangan lurus disamping tubuh.

PO : 1. Aturlah pundak dan pinggul pasien agar tidak terjadi rotasi; 2. Atur long axis tubuh sejajar dengan long axis film; 3. Aturlah kaset dengan batas atas pada diafragma, dan batas bawah pada sympisis pubis.
CP : Umbilikus
CR : Vertikal tegak lurus film
4. Foto 30 menit post injeksi
Menggunakan kaset 30 x 40 (disesuaikan dengan tubuh pasien) yang diletakkan memanjang.
PP : Pasien supine diatas meja pemeriksaan dengan garis tengah tubuh sejajar dengan garis tengah meja pemeriksaan, kedua tungkai kaki diatur lurus, dan kedua tangan lurus disamping tubuh.
PO : 1. Aturlah pundak dan pinggul pasien agar tidak terjadi rotasi; 2. Atur long axis tubuh sejajar dengan long axis film; 3. Aturlah kaset dengan batas atas pada diafragma, dan batas bawah pada sympisis pubis.
CP : Umbilikus
CR : Vertikal tegak lurus film
5. Foto post mixi
Menggunakan kaset 30 x 40 (disesuaikan dengan tubuh pasien) yang diletakkan memanjang.
Semua foto dikonsultasikan ke dokter spesialis radiologi. Jika dokter meminta foto post mixi, pasien diminta untuk buang air kecil untuk mengosongkan blass dari media kontras.
PO : 1. Aturlah pundak dan pinggul pasien agar tidak terjadi rotasi; 2. Atur long axis tubuh sejajar dengan long axis film; 3. Aturlah kaset dengan batas atas pada diafragma, dan batas bawah pada sympisis pubis.
CP : Umbilikus
CR : Vertikal tegak lurus film
Apakah tujuan foto 5, 15, 30, PM?
Foto 5 menit untuk melihat dan menilai neprogram / fungsi ginjal

Foto 15 menit untuk melihat ureter
Foto 30 menit untuk melihat vesica urinaria apakah sudah terisi bahan kontras atau belum
Foto PM untuk melihat pengosongan blass
Bahan kontras yang disuntikkan melalui vena fossa cubiti akan masuk ke ginjal. Jelaskan alur perjalanan bahan kontras tersebut?
Bahan kontras yang disuntikkan melalui vena fossa cubiti akan mengalir ke vena capilaris, vena subclavia, kemudian ke vena cava superior. Dari VCS bahan kontras akan masuk ke atrium kanan dari jantung, kemudian ke ventrikel kanan dan mengalir ke arteri pulmo. Kemudian mengalir ke vena pulmo menuju atrium kiri kemudian ventrikel kiri dan mengalir ke aorta, serta terus mengalir menuju aorta desendens kemudian kedalam aorta abdominalis dan masuk kedalam arteri renalis dan mulai memasuki korteks ginjal.
Pemeriksaan BNO IVP memiliki kelebihan dan kekurangan. Apa saja kelebihan dan kekurangan itu?
Kelebihan :
1. Bersifat non invasif2. Relatif aman

3. Memiliki nilai diagnosa yang tinggi
Kekurangan :
1. Dapat menimbulkan alergi terhadap media kontras2. Ibu hamil dilarang melakukan pemeriksaan ini.
Hal-hal apa saja yang harus diperhatikan dalam pembuatan foto BNO IVP?
1. Jangan lupa memberi marker “BNO”, “5”, “15”, “30”, “PM” sesuai dengan interval waktu.2. Pemeriksaan dilakukan menggunakan grid sebagai penyerap radiasi hambur, jika tidak
menggunakan bucky potter grid, gunakan lysolm grid.3. Persiapan pasien yang baik akan menghasilkan gambaran IVP yang baik pula.4. Proteksi radiasi bagi pasien juga harus diperhatikan seperti membatasi lapangan penyinaran.5. Peng-ekspos-an dilakukan saat pasien tahan nafas setelah ekspirasi penuh (aba-aba
pemeriksaan : “tarik nafas… buang nafas….tahan!!!!”. hal ini bertujuan untuk menghindari kekaburan objek karena pergerakan saat bernafas.
6. 1. Anatomi dan Fisiologi
7. a. Oesophagus
8.
9.
10. Gambar 1. Oesofagus
11. Sumber : Merril’s Atlas of Radiographyc Possitioning and Procedures
12.

13. Oesophagus adalah sebuah saluran yang berbentuk tabung berotot yang panjangnya 20-
25 cm, diatas mulai dari faring sampai pintu masuk kardiak lambung. Terlrtak di
belakang trakea dan didepan tulang pungung. Setelah melaliu rongga thorax menembus
diafragma, lalu masuk ke dalam abdomen dan menyambung dengan lambung.
14. Oesophagus mempunyai 4 lapis pada dindingnya. Disebelah luar terdiri atas jaringan ikat
yang renggang, sebuah lapisan otot yang terdiri atas 2 lapisan serabut otot, yang satu
berjalan longitudinal dan yang lain sirkuler, sebuah lapisan submukosa dan yang paling
dalam terdapat selaput lendir.
15. Setelah makanan masuk faring maka palatum lunak naik untuk menutup nares posterior,
glotis menutup oleh kontraksi otot-ototnya, dan otot faring menangkap makanan dan
mendorongnya masuk ke oesophagus. Pada saat ini pernafasan berhenti, jika tidak maka
akan tersedak. Orang tidak dapat menelan dan bernafas pada saat yang bersamaan.
Gerakan menelan pada bagian ini merupakan gerak peristaltic.
16. Makanan berjaan dalam oesophagus karena kerja peristaltik, lingkaran serabut otot di
depan makanan mengendor dan yang di belakang makanan berkontraksi. Maka
gelombang peristaltik mengantarkan bola makanan ke lambung. (Pearce,2006)
17. Fungsi utama dari oesophagus adalah untuk menghantarkan makanan dari faring ke
lambung dengan gerak peristaltic. (Syaifudin, 1997)
18.
19. b. Maag (Lambung)

20.21. Gambar 2. Lambung
22. Sumber : Merril’s Atlas of Radiographyc Possitioning and Procedures
23.
24. Lambung merupakan bagian dari saluran pencernaan yang dapat meluas paling besar.
Posisi utamanya pada bagian epigastrik dan disebelah kiri daerah hipokardiak dan
umbilical.
25. A. Lambung terdiri dari bagian atas yaitu :
26. 1) Cardia, bagian yang paling dekat dengan lubang yang ada disebelah esophagus.
Kelenjar dari cardia berbrntuk tubuler, baik sederhana maupun bercabang dan
mengeluarkan secret mucus alkali.
27. 2) Fundus, batang utama dengan bagian bawah yang horizontal. Kelenjar dari fundus
adalah kelenjar tubuler dan berisi berbagai jenis sel. Beberapa sel (sel asam atau oxintik)
menghasilkan asam yang terdapat dalam getahlambung dan juga menghasilkan musin.
28. 3) Piloric, bagian lambung yang berhubungan dengan duodenum. Kelenjar pyloric
berbentuk tubuler dan menghasilkan mucus alkali.(Kusrianto, 2004).
29.
30. B. Fungsi Lambung
31. Lambung menerima makanan dan bekerja sebagai penampung untuk jangka waktu
yang pendek.

32. Semua makanandicairkan dan dicampurkan dengan asam hydroklorida. Dan dengan
cara ini disiapkan untuk dicerna oleh usus halus.
33. Protein diubah menjadi pepton.
34. Susu dibekukan dan kasein dikeluarkan.
35. Pencernaan lemak dimulai di dalam lambung.
36. Di lambung makanan diolah datau dicampur dengan cairan lambung dan membentuk
bubur dinamakan khyme. (Pearce,2006:185)
37.
38. c. Duodenum
39.
40. Gambar 3. Duodenum
41. Sumber : Merril’s Atlas of Radiographyc Possitioning and Procedures
42.
43. Duodenum adalah bagian pertama dari usus halus yang panjangnya 25 cm. berbentuk
seperti sepatu kuda dan kepalanya mengelilingi pancreas. Saluran empedu dan saluran
pancreas masuk ke dalam duodenum pada satu lubang yang disebut ampula
hepatopankreatika atau Ampula Vateri. Yang terletak 10 cm dari pylorus
(Pearce,2006:188)
44.
45. 2. Patologi

46. a. Oesofagus
47.
48. 1) Akhlasia
49. Disebut juga cardiospasme, disebabkan oleh kegagalan fungsi motorik yang berupa
hilangnya gerakan peristaltik dibagian bawah oesophagus dan disebabkan oleh kegagalan
sfinkter kardiak untuk mengendor.
50.
51. 2) Anatomi Anomalies
52. Anatomi Anomalies dapat bersifat congenital atau disebabkan oleh penyakit seperti
kanker. Pasien penderita stoke juga dapat diserang penyakit ini sehingga terganggu pada
mekanisme motoriknya.
53.
54. 3) Barret’s Esofagus
55. Barret’s Esofagus atau barret’s syndrome adalah pergeseran dari epithelium squamosa,
pergeseran ini menyebabkan striktura pada bagian distal esophagus.
56.
57. 4) Carcinoma Esofagus
58. Adenocarcinoma adalah salah satu keganasan yang sering terjadi di oesofagus. Pasien
sulit menelan, sakit dan berdarah saat menelan, carcinosarcoma, yang dapat
menghasilkan polip yang besar dan irregular serta pseudocarcinoma.
59.
60. 5) Dysphagia

61. Kesulitan menelan yang dapat disebebkan karena congenital atau kondisi yang didapat.
Penyebab dysphagia adalah jebakan bolus makanan, kelumpuhan otot faring atau
oesofagus dan penyempitan atau pelebaran oesofagus.
62.
63. 6) Oesofagus Reflux
64. Masuknya isi lambung ke dalam oesofagus, mengiritasi dinding oesofagus dan lama-
kelamaan keadaan ini dapat menghasilkan oesofagogitis.
65.
66. 7) Oesofagogitis
67. Oesofagogitis atau radang oesofagus disebabkan oleh zat korosif, uremi, tuberculosis,
dan antinomycosys.
68.
69. b. Lambung
70. 1) Benzoar
71. Massa dari material yang tidak dapat dicerna dan terperangkap di dalam lambung. Massa
ini bisa terbuat dari rambut, serat sayuraan tertentu / bahan yang terbuat dari kayu.
Material ini dapat menyebabkan obstruksi pada lambung.
72. 2) Diverticula
73. Terjadi karena perlemahan kantong dari dinding mukosa yang dapat terjadi di lambung
dan usus halus. Diverticula lambung berukuran antara 1-2 cm dan diameternya sampai
dengan 8 cm. jika diverticula ini tidak segera disembuhkan, maka akan menimbulkan
pervorasi.
74. 3) Emesis

75. Emesis adalah keadaan muntah yang disertai dengan keluarnya darah.
76. 4) Gastritis
77. Gastritis adalah suatu peradangan mukosa lambung yang sebabkan oleh makanan atau
miuman yang dapat menyebabkan iritasi pada selaput lendir lambung dan juga infeksi
akut.
78. 5) Hiatal hernia
79. Kondisi dimana bagian lambung masuk ke dalam hiatus diafragma. Hiatal hernia dapat
terjadi karea oesofagus yang pendek dan perlemahan otot sekitar hiatus diafragma.
80. 6) Carcinoma lambung
81. Carcinoma lambung terdiri 70% dari seluruh neoplasma lambung. Yaitu dengan filling
defect irregular dalam lambung, dinding bertanda, kaku lambung dan luka pada mukosa.
82. 7) Ca Gaster
83. Ca Gaster adalah tumor jinak di lambung tidak menimbulkan gejala atau masalah medis.
Tetapi kadang-kadang, beberapa mengalami pendarahan atau berkembang menjadi
kanker.
84.
85. 8) Tukak Lambung (Ulcer)
86. Tipe tipe ulcer :
87. Duodenal Ulcer, adalah peptic ulcer yang terjadi di duodenum. Biasanya terjadi di dua
per tiga bagian duodenum.
88. Peptic Ulcer, adalah luka yang terjadi pada membrane mukosa pada oesofagus,
lambung, dan duodenum yang disebabkan oleh asam lambung.
89. Gastric Ulcer, adalah luka pad mukosa lambung.

90. Perforasi Ulcer, adalah luka pada keseluruhan dinding lambung.
91.
92. c. Duodenum
93. 1) Malabsorbsi
94. Keadaan dimana terdapat gangguan absorbsi mukosa usus terhadap satu atau banyak zat
gizi yang mengakibatkan ekskresi zat-zat tersebut ke dalam feses.
95.
96. 2) Peritonitis
97. Peritonitis adalah peradangan peritoneum yang merupakan komplikasi berbahaya yang
sering terjadi akibat penyebaran dari organ-organ abdomen.
98.
99. 3) Congenital (prrimer)
100. Adalah penyakit yang disebabkan kelemahan setempat pada dinding duodenum
dan ditemukan pada tempat-tempat pembuluh darah yang masuk ke dalam dinding.
101.
102. 4) Diverticula
103. Biasanya pada duodenum bagian pertama dan biasanya sekitar bekas luka tukak
peptic. Bila banyak disebut divertikulosis.
104.
105. 3. Prosedur Pemeriksaan Oesofagus Maag Duodenum
106. Prosedur pemeriksaan Oesofagus Maag Duodenum (OMD) menurut beberapa
sumber, sebagai berikut :
107. a. Menurut Bryan, 1979

108. 1. Definisi
109. Pemeriksaan OMD adalah pemeriksaan dari saluran pencernaan bagian atas yang
meliputi esophagus, lambung, dan duodenum dengan menggunakan bahan kontras yang
dimasukkan melalui mulut atau disebut juga dengan barium meal. Pemeriksaan ini dapat
dibagi menjadi 2 metode yaitu : metode single contrast dan metode double contrast.
110.
111. 2. Persiapan Pasien
112. Pasien diinstriksruksikan untuk puasa selama 5 jam sebelum pemeriksaan
dilaksanakan.
113.
114. 3. Teknik pemeriksaan
115. Metode Single Contrast
116. Pemeriksaan Oesophagus Maag Duodenum (OMD) didahului dengan
pemeriksaan esophagus dengan menggunakan metode single contrast. Pada metode ini,
pasien diinstruksikan untuk meminum suspense barium sulfat sebanyak 60 ml dengan
perbandingan kekentalan 1:1, pemberian suspensi barium sulfat ini dilakukan untuk
melihat kelainan yang terjadi pada oesofagus dan mukosa lambung dengan
menggunakan teknik flourscopy.
117. Setelah oesofagus dan mukosa lambung terisi suspensi barium sulfat lagi dengan
kekentalan yang lebih encer dibandingkan dengan kekentalan pada pemeriksaan
esophagus yaitu dengan perbandingan 1:4 sebanyak 220-240 ml. fungsi dari peminuman
sespensi barium sulfat yang kedua ini adalah agar semua lambung terisi barium sulfat.
118.

119. Metode Double Contrast
120. Bahan-bahan yang digunakan pada metode double contrast yaitu :
121. Suspensi barium sulfat sebanyak 220-240 ml.
122. Ez-gas yang dapat menghasilka gas sebanyak +- 200-300 ml di dalam
lambung.
123. 1 ampul buscopan atau glucagon.
124. Pemeriksaan dimulai dengan peminuman suspense barium sulfat yang telah
dicampur dengan ez-gas. Pasien akan merasa lambungnya terisi oleh gas, pasien
diinstruksikan untuk tidak bersendawa selama pemeriksaan.
125. Kemudian pasien disuntikkan busopan atau glucagon sebanyak 1 ampul secara
intra vena yang bertujuan untuk mengurangi gerak peristaltic lambung. Langkah
berikutnya, pasien dipersilahkan untuk tiduran diatas meja pemeriksaan dan
diinstruksikan untuk merubah posisi dari supine – oblique – prone. Tujuan dari gerakan
ini agar suspense barium sulfat melapisi seluruh mukosa lambung.
126.
127. 4. Prosedur Pengambilan Gambar
128. Pengambilan gambar radiografi menggunakan teknik fluoroscopy. Dengan
pemanfaatan system spot film device yang ada pada teknik ini, dapat dibuat film
radiografi dengan beberapa seri. Untuk gambaran oesofagus menggunakan film seri 3.
Dimulai dari gambaran bagian proximal, sampai bagian distal pada proyeksi AP dan
Lateral. Sedangakan untuk gambaran lambung dibuat film seri 2, dimulai dari gambaran
fundus sampai pylorus pada proyeksi AP dan Oblique.
129.

130. b. Menurut Ballinger (1995)
131. 1. Defiisi
132. Pemeriksaan Oesofagus Maag Duodenum adalah pemeriksaan untuk
mengevaluasi kelainan yang terjadi pada oesofagus, lambung, duodenum melalui
pemasukkan bahan kontras melalui mulut dengan menggunakan pesawat sinar-X yang
dilengkapi dengan fluoroscopy.
133.
134. 2. Persiapan Pasien
135. Persiapan pasien sebelum pemeriksaan adalah sebagai berikut :
136. pasien datang ke bagian radiologi dengan membawa surat pengantar dari dokter.
Kemudian petugas administrasi radiologi membuat perjanjian kapan pemeriksaan akan
dilakukan. Pasien diberi penjelasan tentang jalannya pemeriksaan dan persyaratan yang
akan dilakukan. Persyaratan tersebut antara lain :
137. Dua hari sebelum pemeriksaan pasien melakukan diet rendah serat.
138. Selama diet, pasien tidak diperbolehkan merokok dan mengunyah
permen karet karena dapat merangsang sekresi lambung dan air liur.
139. Sehari sebelum pemeriksaan, pasien meminum non gas forming
laxative.
140. Pasien diinstruksikan untuk puasa kira-kira 8-9 jam sebelum pemeriksaan.
141. 3. Teknik Pemeriksaan
142. Pasien diposisikan erect diantara meja pemeriksaan dan tube yang sebelumnya
meja pemeriksaan sudah diposisikan vertical untuk mengevaluasi jantung, paru-paru dan
abdomen dengan menggunakan teknik fluoroscopy.

143. Setelah itu, pasien diminumkan suspense barium sulfat, pada saat pasien menelan
barium sulfat dikontrol fluoroscopy sehingga radiolog dapat melihat struktur dan kelainan
yang terjadi di oesofagus.
144. Langkah selanjutnya mengevaluasi lambung dan duodenum.
Pemeriksaan lambung dan duodenum bisa dilakukan dengan single contrast atau double
contrast.
145. Pasien diberikan suspense barium sulfat dan diinstruksikan untuk meminumnya.
Pasien diinstruksikan untuk supine diatas meja horizontal sebelumnya.
146. 4. Prosedur Pengambilan Gambar
147. Prosedur pengambilan gambaran oesofagus dilakukan dengan posisi
pasien RAO 35- atau LPO. Dibuat dengan posisi oblique agar gambaran
oesofagus tidak superposisi dengan vertebrae dan jantung. Pemeriksaan dapat dilakukan
dengan posisi berdiri atau tiduran. Posisis tiduran bertujuan untuk pengisian oesofagus
terutama oesofagus bagian proximal. Pada posisi ini dapat diobservasi varises dari
oesofagus, karena pada posisi tiduran tekanan vena akan bertambah.
148. Prosedur pengambilan gambar lambung dan duodenum dilakukan
dengan posisi tegak atau tiduran dan proyeksi yang dipakai adalah PA, Lateral, RAO, AP
erect sesuai dengan indikasi yang ditemukan saat fluoroscopy. Proyeksi AP bertujuan
untuk melihat kontur lambung. LPO posisi dengan letak kepala yang lebih rendah dari
pada kaki (tendelenburg) dengan kemiringan 25-30 derajat yang bertujuan untuk melihat
hiatal hernia. AP erect bertujuan untuk melihat bentuk dan posisi dari lambung. RAO 40-
70 derajat untuk melihat lambung bagian pylorus dan duodenal bulb tergantung pada
ukuran dan letak lambung.

149.
150. c. Menurut Bontranger : 2001
151. 1. Teknik Pemeriksaan
152. a) Metode Single Contrast
153. Untuk pemeriksaan oesofagus menggunakan metode single contrast. Barium
sulfat untuk pemeriksaan ini dibagi menjadi 2 jenis yaitu thin barium dan thick barium.
Thin barium didapat dari pencampuran bubuk barium sulfat dengan air dengan
perbandingan 1:1. Thick barium didapat dari pencampuran bubuk barium sulfat dengan
air dengan perbandingan 3:1. Penggunaan thick barium lebih baik karena dapet
memperlihatkan mukosa oesofagus lebih tegas.
154. Cara pemberian bahan kontras untuk oesofagus yaitu :
155. Pertama pasien diberikan 2-3 sendok makan thick barium dan diinstruksikan
untuk meminumnya.
156. Setelah itu pasien diberikan 2-3 sendok makan thin arium dan diinstruksikan
untk meminumnya.
157. Setelah esophagus dan mukosa lambung terisi suspense barium sulfat, pasien
diminumkan suspense barium sulfat lagi dengan kekentalan yang lebih encer yaitu
perbandingan 1:3.
158. b) Metode Double Contrast
159. Pemeriksaan dimulai dengan pemberian tablet everfaccet yang telah dicairkan
dengan air dan diinstruksikan agar pasien meminumnya. Setelah itu, berikan suspense
barium sulfat dengan kekentalan yang lebih encer yaitu 1:4. Pasien akan merasa

lambungnya terisi oleh gas, pasien diinstruksikan untuk tidak bersendawa selama
pemeriksaan.
160. Langkah selanjutnya, pasien diinstruksikan untuk recumbent di atas meja
pemeriksaan. Kemudian perut pasien dipalpasi oleh radiolog dengan tujuan agar suspense
barium sulfat melapisi seluruh mukosa lambung.
161.
162. 2. Prosedur Pengambilan Gambar
163. Pemeriksaan didahului dengan mengevaluasi jantung, paru-paru, diafragma dan
abdomen pasien dengan posisi pasien erect diantara meja pemeriksaan yang telah
diposisikan vertical dengan layar fluoroscopy.
164. Pasien diberikan suspense barium sulfat dan diinstruksikan untuk menelan
beberapa teguk. Proses ini dikontrol fluoroscopy. Bila pasien tidak memungkinkan untuk
diposisikan erect, pemeriksaan dapat dilakukan dengan posisi recumbent diatas meja
pemeriksaan. Posisi ini diharapkan pengisian lumen esophagus oleh barium sulfat lebih
sempurna dibagian proximal.
165. Pengambilan gambar radiografi untuk esophagus diperlukan proyeksi RAO (30-
40 derajat), Lateral, dan AP. Proyeksi RAO bertujuan agar gambaran esophagus tidak
superposisi dengan vertebrae dan jantung. Proyeksi lateral terlihat gambaran esophagus
terletak diantara vertebrae dan jantung. Proyeksi ini diperlukan apabila ada klinis massa
atau tumor esophagus dapat terlihat letak dari massa tersebut.
166. Pengambilan gambar radiografi untuk lambung dan duodenum diperluukan
proyeksi RAO (40-70 derajat), PA, Lateral Kanan, LPO. Proyeksi RAO digunakan untuk
melihat gambaran keseluruhan dari lambung dan duodenum. Proyeksi PA digunakan

untuk melihat pylorus dan corpus lambung dan dapat juga dijadikan tanda klinis gastritis.
Proyeksi LPO digunakan untuk melihat duodenal bulb yang bebas superposisi dari
pylorus lambung.
167.
168. 4. Bahan Kontras (Rasad, 2006: 613)
169. Bahan kontras yang digunakan untuk keperluan radiografi adalah suatu bhan yang
dapat menyebabkan gambaran menjadi sangat radiolucent atau radioopak apabila
berinteraksi dengan sinar-X, sehingga dapat membedakan antara organ dan jaringan
sekitarnya. Oleh karena itu, apabila ada kelainan terhadap anatomi dan fisiologi suatu
bagi tubuh manusia dapat diketahui secara lansung.
170. Bahan kontras dibagi menjadi dua yaitu bahan kontras positif dan bahan kontras
negative. Bahan kontras positif adalah suatu bahan yang mempunyai nomer atom yang
tinggi sehingga menghasilkan gambaran menjadi radioopak. Sedangkan bahan kontras
negative yaitu suatu bahan yang mempunyai nomer atom yang rendah sehingga
menyebabkan gambaran menjadi radiolocen. (Rasad.2006:613)
171. Bahan kontras positif dapat berupa bubuk (Barium Sulfat) atau larutan yang
mengandung Iodine (I). sedangkan bahan kontras negative terdiri dari udara yag dapat
dihasilkan dari ez-gas, minuman karbonasi dan bubuk yang dapat menghasilkan gas.
172.
173. 5. Teknik Flouroscopy
174. Fluoroscopy adalah cara pemeriksaan yang menggunakan sifat tembus sinar-X
dan suatu tabir yang bersifat luminisensi bila terkena sinar-X tersebut. Fluoroscopy
terutama diperlukan untuk menyelidiki pergerakan suatu organ atau system tubuh seperti

dinamika alat-alat peredaran darah, misalnya jantung dan pembuluh darah besar, serta
pernafasan berupa pergerakan diafragma dan paru-paru. (Rasad.2005)
175. Dengan menggunakan teknik Fluoroscopy, radiolog dapat memberikan diagnose
selama jalannya pmeriksaan. Oleh karena itu, pemeriksaan fluoroscopy secara primer
dilakukan oleh radiolog. Peran radiografer sebagai mitra selama pemeriksaan, termasuk
didalam pengambilan gambar radiografi. Pemeriksaan fluoroscopy umumnya digunakan
untuk mengevaluasi dan mengobservasi fungsi fisiologis tubuh yang umumnya bergerak,
seperti proses menelan, proses jalannya bahan kontras ke dalam traktus digestivus, dll.
176.
177. a) Komponen Peralatan Flouroscopy
178. Ada 3 komponen utama yang merupakan bagian dari unit fluoroscopy yaitu: X-
ray tube beserta generator, Image Intensifier, dan system monitoring video.
179. Bagian utama fluoroscopy :
180.
181.
182. 1. X-ray tube dan generator
183. X-ray tube fluoroscopy sangat mirip desinnya dengan tube sinar-X diagnostic
konvensional akan tetapi X-ray tube fluoroscopy mengeluarkan sinar-X lebih lama dari
pada tube diagnostic konvensional dengan mA yang jauh lebih kecil. Dimana tipe tube
diagnostic konvensional emiliki range antara 50-1200 mA sedangkan range mA pada
tube sinar-x fluoroscopy antara 0,5-5,0 mA.
184.
185. 2. Image Intensifier

186. Imange intensifier adalah sebuah tabung hampa udara yang terdiri dari :
187. a. Input Phosphor
188. terbuat dari Cessium Iodine (CSs) yang berfungsi merubah sinar-X menjadi
cahaya tampak.
189.
190. b. PMT (Photo Multiplayer Tube)
191. terdiri dari :
192. (1) Photokatoda
193. Memiliki fungsi untuk merubah cahaya tampak yang diserap menjadi berkas
electron.
194. (2) Electrostatic Focusing Lens
195. Berfungsi untuk meneruskan electron-elektron menuju anoda.
196. (3) Accelerating Anoda
197. Electron dari photocatode dipindahkan secara cepat ke anoda karena adanya beda
tegangan yang tinggi serta merubah berkas electron menjadi cahaya tampak.
198. (4) Output Phosphor
199. Berfungsi untuk merubah electron menjadi cahaya tampak yang dapat dilihat
secara langsung melalui lensa yang terdapat pada tabung atau dapat dilihat melalui tv
monitor.
200.
201. b) Proses terjadinya gambaran pada fluoroscopy
202. Fluoroscopy adalah suatu teknk pencitraan yang digunakan untuk melihat objek
yang bergerak secara real time, yaitu melihat objek tersebut sesuai dengan keadaan dan

waktu pada saat pemeriksaan dilakukan. Pemeriksaan fluoroscopy umumnya digunakan
untuk mengevaluasi dan mengobservasi tubuh yang bergerak seperti jalannya bahan
kontras pada traktus digestivus.
203. Pada saat pemeriksaan fluoroscopy berlangsung, berkas cahaya sinar-X primer
menembus tubuh pasien menuju layar penerima yang berada dalam Image Intensifier
Tube yaitu sebuah tabung hampa udara yang terdiri dari satu katoda dan anoda. Layar
penerima yang berada pada Image Intensifier adalah layar berpijar (Flourocent Screen).
Layar berpijar tersebut menyerap foton sinar-X dan memancarkan berkas cahaya foton
yang kemudian menyatu dengan photocathode (yang berasal dari katoda pada tube) yang
berhubungan dengan layar penerima untuk mencegah terjadinya penyimpangan dari
berkas cahaya foton. Photocathode menyerap cahaya foton dan kemudian merubahnya
menjadi elektron.
204. Elektron-elektron tersebut diteruskan menuju anoda oleh electrostatic focusing
lensa. Setelah elektron berada pada anoda, elektron-elektron tersebut menuju output
phosphor dikarenakan adanya tegangan tinggi.
205. Output phosphor berfungsi untuk merubah elektron menjadi cahaya tampak yang
dapat dilihat secara langsung melalui lensa yang terdapat pada tabung atau dapat dilihat
melalui tv monitor.