Asuhan keperawatan ulkus peptikum.....
Click here to load reader
Transcript of Asuhan keperawatan ulkus peptikum.....

ASUHAN KEPERAWATA
N ULKUS PEPTIKUM
Oleh :YESI KARTIKA SARI Amd.Kep
Dosen Pembimbing :ZULFA, S.Kep, M.Kep, Sp.KMB

DEFINISI
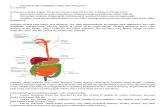
Ulkus peptikum merupakan ulkus kronik yang secara khas dan timbul karna pajanan sekresi lambung yang asam.
Ulkus peptikum adalah erosi mukosa gastro intestinal yang disebabkan oleh terlalu banyaknya asam hidroklorida dan pepsin. Meskipun ulkus dapat terjadi pada osofagus, lokasi paling umum adalah duodenum dan lambung (Wardell, 1990).

ETIOLOGI
Ideopatik H. Pylori Peningkatan asam hidrochlorida dan
pepsin stress atau marah penggunaan kronis obat antiinflamasi
non steroid(NSAID) Minum alkohol dan merokok berlebihan.

MANIFESTASI KLINIS
Nyeri.
Pirosis (Nyeri Uluhati)
Muntah
Konstipasi dan Perdarahan

PEMERIKSAAN DIAGNOSTIK
Pemeriksaan dengan barium terhadap saluran GI atas
Endoskopi GI
Feces
Pemeriksaan sekretori lambung
biopsy dan histology

KOMPLIKASI
Hemoragi
Perforasi
Obstruksi pilorik

PATOFISIOLOGI
Penyebab ulkus peptikum duodenum dan gaster saat ini diperberat oleh H.pylori. Selain H.pylori, dua mekanisme berbeda pada terjadinya ulkus peptikum di lambung dan duodenum telah diusulkan. Di lambung, diperkirakan terjadi kerusakan perlindungan lapisan epitel secara normal dan menyebabkan ulkus gaster.
Pada situasi normal, aliran asam hidroklorida dari lumen lambung dicegah oleh adanya hubungan yang sangat erat dan non permeable antara sel-sel epitel dan lapisan alkali mucus yang menyelimuti permukaan epitel lambung.

PATOFISIOLOGI
Pada pembentukan ulkus peptikum gaster, barrier difusi ini dapat dirusak oleh adanya cedera kronis oleh aspirin, NSAID, kortison, hormone adrenokortikosteroid (ACTH), kafein, fenilbutazon (butazolidin), alcohol dan agen kemoterapi.
Zat-zat ini dapat merangsang produksi asam, menyebabkam kerusakan mukosa local dan atau menekan sekresi mucus. Zat-zat ini melepas lapisan permukaan mucus dan menyebabkan degenerasi membrane sel epitel, dan terjadi difusi massif asam kembali ke epitel dinding lambung.
Factor pertama terjadinya ulkus peptikum adalah kelebihan sekresi asam. Aktifitas saraf vagus meningkat pada individu dengan ulkus duodenum, terutama selama status puasa dan pada malam hari.

PENATALAKSANAAN MEDIKAL
Tujuan utamanya adalah mengistirahatkan lambung. Ini dapat meliputi:
Penetralan atau buffering asam hidroklorida Menghambat sekresi asam Penurunan aktivitas pepsin dan asam hidroklorida Membasmi H.Pylori dari saluran gastrointestinal
Obat yang diresepkan pada klien dengan ulkus peptikum untuk 4 alasan utama:Untuk menghilangkan bakteri H.Pylori dari saluran gastrointestinal (antibiotika)Untuk menurunkan sekresi (obat hiposekresi antagonis reseptor H2, analog prostaglandin, antikolonergik, inhibitor pompa proton, antasida).Untuk menetralisasi asam (antasida)Untuk melindungi barrier mukosa (sukralfat)

PENATALAKSANAAN BEDAH
Pembedahan untuk menurunkan keasaman lambung adalah:Mengangkat saraf yang merangsang sel yang mensekresi asamMengangkat bagian lambung yang mensekresi asamTindakan tersebut meliputi:
Vasotomi Vagotomi dengan piroloplasti Gastroenterostomi Antrektomi Gatrektomi sub total Gastrektomi total

PENATALAKSANAAN KEPERAWATAN
Penurunan Stres dan Istirahat. Pasien memerlukan bantuan dalam mengidentifikasi situasi yang penuh stres atau melelahkan.
Penghentian Merokok. Penelitian telah menunjukkan bahwa merokok menurunkan sekresi bikarbonat dari pancreas ke dalam duodenum.
Modifikasi Diet

ASUHAN KEPERAWATAN ULKUS PEPTIKUM SECARA TEORITIS
PENGKAJIANIdentitas klien
Nama Usia Jenis kelamin Jenis pekerjaan Alamat Suku/bangsa agama Tingkat pendidikan, dll.
Riwayat kesehatan Riwayat kesehatan dahulu
Klien mengatakan pernah mengkonsumsi rokok, kopi dan alcohol dan klien juga merupakan seseorang yang emosional.

Riwayat kesehatan sekarang Klien mengatakan nyeri ulu hati, seperti
tertusuk nyeri biasanya hilang dengan makan, pasien mengalami sensasi luka bakar pada esophagus dan lambung, yang naik ke mulut, kadang-kadang disertai sendawa umum terjadi bila lambung pasien kosong, mual dan muntah, konstipasi, perdarahan pada buang air besar, mengatakan badan terasa lemah dan letih, klien juga mengatakan berat badan turun ( 20 % lebih di bawah BB ideal)
Riwayat kesehatan keluarga Kemungkinan anggota keluarga ada yang
menderita penyakit yang sama dengan klien.

Pemeriksaan Fisik
Keadaan Umum : lemah, pucatTanda vital : tacikardi, pernafasan cepat.
WajahKlien tampak meringis, konjungtiva anemis
Mulut :Mukosa bibir kering, klien hanya menghabiskan 1/3 porsi yang disediakan, otot menelan lemah
DadaInspeksi : bentuk dada simetris kiri dan kanan, pernafasan cepat.Palpasi : nyeri tekanPerkusi : bunyi ketok sonorAuskultasi : tidak ada suara nafas tambahan

AbdomenInspeksi : simetris kiri dan kanan, klien memegang perut saat nyeriPalpasi : nyeri tekan abdomenPerkusi : bunyi ketok timpanyAuskultasi : bising usus ++
Integumenwarna kulit pucat, turgor kulit jelek
EkstremitasTakikardi, kekuatan otot lemah, klien dibantu keluarga dalam beraktifitas

Pemeriksaan Diagnostik/Penunjang
Pemeriksaan dengan barium terhadap saluran GI atas dapat menunjukkan adanya ulkus
Endoskopi GI mengidentifikasi perubahan inflamasi, ulkus dan lesi.
Feces dapat diambil positif terhadap darah samar.
Adanya H. Pylory dapat ditentukan dengan biopsy dan histology melalui kultur

Data Fokus
Data SubjektifKlien mengatakan nyeri biasanya hilang dengan makanKlien mengatakan nyeri uluhati, pasien mengalami sensasi luka bakar pada esophagus dan lambung, yang naik ke mulutKlien mengatakan sendawa umum terjadi bila lambung pasien kosongKlien mengatakan mual dan muntahKlien mengatakan konstipasiKlien mengatakan perdarahan pada buang air besarKlien mengatakan badan terasa lemah dan letihKlien mengatakan berat badan turun (20% lebih di bawah BB ideal)

SAMB….Data ObjektifKlien tampak lemahKlien tampak meringis Wajah klien pucat Klien hanya menghabiskan 1/3 porsi yang disediakan Bising usus ++Turgor kulit jelekKekuatan otot lemahKonjungtiva anemisTakikardiKlien dibantu keluarga dalam beraktifitasNyeri tekan pada thorakPernafasan cepatNyeri tekan abdomenKlien memegang perut saat nyeriMukosa bibir keringOtot menelan lemahPemeriksaan dengan barium terhadap saluran GI atas dapat menunjukkan adanya ulkusEndoskopi GI mengidentifikasi perubahan inflamasi, ulkus dan lesi. Feces dapat diambil positif terhadap darah samar.Adanya H. Pylory dapat ditentukan dengan biopsy dan histology melalui kultur

ANALISA DATA
No Data-Data Etiologi Masalah
1 DS:
-Klien mengatakan nyeri biasanya hilang dengan
makan
-Klien mengatakan nyeri uluhati, pasien
mengalami sensasi luka bakar pada esophagus
dan lambung, yang naik ke mulut
DO:
-Klien tampak meringis
-Wajah klien pucat
-Nyeri tekan pada thorak
-Pernafasan cepat
-Nyeri tekan abdomen
-Klien memegang perut saat nyeri
Trauma jaringan dan
refleks spasme otot
sekunder terhadap
gangguan visceral usus
Nyeri

SAMB…..
No Data-Data Etiologi Masalah
2. DS:
-Klien mengatakan badan lemah dan letih
-Klien mengatakan berat badan turun (20% lebih di bawah
BB ideal)
DO:-Klien hanya menghabiskan 1/3 porsi yang disediakan
-Bising usus ++
-Turgor kulit jelek
-Mukosa bibir kering
-Otot menelan lemah
Intake yang tidak adekuat
Ketidakseimbangan
nutrisi kurang dari
kebutuhan tubuh

SAMB…..
No Data-Data Etiologi Masalah
3. DS:
-Klien mengatakan badan terasa lemah dan letih
-Klien mengatakan mengeluh nyeri tumpul, seperti
tertusuk atau sensasi terbakar di epigastrium tengah atau
di punggung
DO:-Kekuatan otot lemah
-Klien dibantu keluarga dalam beraktifitas-Kekuatan otot lemah
-Konjungtiva anemis
-Wajah klien pucat
Kelemahan otot Intoleransi aktivitas

DIAGNOSA KEPERAWATAN Nyeri berhubungan dengan trauma
jaringan dan refleks spasme otot sekunder terhadap gangguan visceral usus.
ketidakseimbangan nutrisi kurang dari kebutuhan tubuh berhubungan dengan intake yang tidak adekuat
Intoleransi aktivitas berhubungan dengan kelemahan otot.

INTERVENSI KEPERAWATAN

No Diagnosa NOC NIC Aktifitas
1. Nyeri berhubungan dengan trauma
jaringan dan reflex spasme otot
sekunder terhadap gangguan
visceral usus
Definisi: sensori yang tidak
menyenangkan dan pengalaman
emosional yang muncul secara
actual atau potensial kerusakan
jaringan atau menggambarkan
adanya kerusakan ke serangan
mendadak atau pelan intensitasnya
dari ringan sampai berat yang dapat
diantisipasi dengan akhir yang
dapat diprediksi dan dengan durasi
kurang dari 6 bulan
Batasan karakteristik:
-Dilaporkan secara verbal atau non
verbal
-Fakta dan observasi
-Tingkah laku berhati-hati
Kriteria hasil:
-Mengenali factor
penyebab
-Menggunakan metode
non analgetik untuk
mengurangi nyeri
-Mengenali gejala-gejala
nyeri
-Melaporkan nyeri yang
sudah terkontrol
Kriteria penilaian NOC:
•Tidak dilakukan sama
sekali
•Jarang dilakukan
•Kadang dilakukan
•Sering dilakukan
•Selalu dilakukan
1. Pain
manage
ment
• Analges
ic
adminis
tration
- Lakukan pengkajian nyeri secara komprehensif
termasuk lokasi, karakteristik, durasi, frekuensi,
kualitas dan factor presipitasi
- Observasi reaksi non verbal dan ketidaknyamanan
- Gunakan teknik komunikasi terapeutik untuk
mengetahui pengalaman nyeri pasien
- Kontrol lingkungan yang dapat mempengaruhi
nyeri seperti suhu ruangan, pencahayaan dan
kebisingan
- Ajarkan tentang teknik non farmakologi
- Tingkatkan istirahat
- Berikan analgetik untuk mengurangi nyeri
- Cek riwayat alergi
- Cek instruksi dokter tentang jenis obat, dosis,
frekuensi
- Pilih analgesic yang diperlukan atau kombinasi dan
analgesic ketika pemberian lebih dari satu, tentukan
pilihan analgesic tergantung tipe dan beratnya nyeri
- Pilih rute IV, IM untuk pengobatan nyeri
- Berikan analgesic tepat waktu terutama saat nyeri
hebat

No Diagnosa NOC NIC Aktifitas
2. Ketidakseimbangan nutrisi kurang
dari kebutuhan tubuh b/d intake
yang tidak adekuat
Definisi: intake, nutrisi tidak cukup
untuk keperluan metabolisme tubuh
Batasan karakteristik:
-Dilaporkan adanya intake
makanan yang kurang
-Mudah merasa kenyang sesaat
setelah mengunyah makanan
-Keengganan untuk makan
-Nyeri abdominal dengan atau
tanpa patologi
- Nutritional status:
food and fluid
intake
Kriteria hasil:
- Adanya
peningkatan berat
badan sesuai
dengan tujuan
- Mampu
mengidentifikasi
kebutuhan nutrisi
- Adanya keinginan
untuk makan
- Tidak adanya nyeri
abdominal
Kriteria penilaian NOC:
• Tidak dilakukan
sama sekali
• Jarang dilakukan
• Kadang dilakukan
• Sering dilakukan
• Selalu dilakukan
1. Nutrition
management
1. Nutrition
monitoring
- Kaji adanya alergi makanan
- Kaji kemampuan pasien untuk mendapatkan
nutrisi yang dibutuhkan
- Yakinkan diet yang dimakan mengandung
tinggi serat
- Monitor jumlah nutrisi dan kandungan kalori
- Berikan informasi tentang kebutuhan nutrisi
- Kolaborasi dengan ahli gizi untuk
menentukan jumlah kalori dan nutrisi yang
dibutuhkan pasien
- BB pasien dalam batas normal
- monitor adanya penurunan berat badan
- monitor lingkungan selama makan
- monitor mual dan muntah
- monitor kalori dan intake nutrisi

No Diagnosa NOC NIC Aktifitas
3. Intoleransi aktifitas berhubungan
dengan kelemahan otot
Definisi: ketidakcukupan energy
secara fisiologis maupun psikologis
untuk meneruskan atau
menyelesaikan aktifitas diminta
atau aktifitas sehari-hari
Batasan karakteristik:
-Melaporkan secara verbal adanya
kelelahan atau kelemahan
-Respon abnormal dan tekanan
darah atau nadi terhadap aktifitas
- Energy
conservation
- Self care: ADL
Kriteria Hasil:
- Berpartisipasi
dalam aktifitas
fisik tanpa disertai
peningkatan
tekanan darah, nadi
dan pernafasan
- Mampu melakukan
aktifitas sehari-hari
Kriteria penilaian NOC:
• Tidak dilakukan
sama sekali
• Jarang dilakukan
• Kadang dilakukan
• Sering dilakukan
• Selalu dilakukan
1. Energy
management
1. Activity
therapy
- Observasi adanya pembatasan klien dalam
beraktifitas
- Kaji adanya factor yang menyebabkan
kelelahan
- Monitor nutrisi dan sumber energy yang
adekuat
- Monitor akan adanya kelelahan fisik dan
emosi secara berlebih
- Bantu klien untuk mengidentifikasi aktifitas
yang mampu dilakukan
- Bantu untuk memilih aktifitas konsisten yang
sesuai dengan kemampuan fisik dan
psikologis
- Bantu untuk mendapatkan alat bantuan
aktifitas seperti kursi roda
- Kolaborasi dengan tenaga rehabilitasi medic
dalam merencanakan program terapi yang
tepat

THANK’S A LOT