Unripe Serviks
-
Upload
intan-octaviani -
Category
Documents
-
view
127 -
download
0
description
Transcript of Unripe Serviks
UNRIPE SERVIKS
Intan Octaviani, S.Ked0918011008
I. PENDAHULUAN
Persalinan adalah suatu proses dimana janin berpindah dari intrauterin ke lingkungan
ekstra uterin. Ini merupakan diagnosis klinik yang didefinisikan sebagai permulaan dan
menetapnya kontraksi yang bertujuan untuk menghasilkan pendataran dan dilatasi serviks
yang berkesinambungan. Mekanisme pasti yang bertanggung jawab atas proses ini saat
ini belum sepenuhnya dipahami. Induksi persalinan merujuk dimana kontraksi uterus
diawali secara medis maupun bedah sebelum terjadinya partus spontan. Berdasarkan
studi-studi terkini, rasionya bervariasi dari 9,5 – 33,7% dari semua kehamilan setiap
tahun. Pada keadaan serviks yang tidak matang, jarang terjadi keberhasilan partus
pervaginam. Dengan demikian, pematangan serviks atau persiapan induksi harus dinilai
sebelum pemilihan terapi .
Menurut British Columbia Reproductive Care Program, ada beberapa indikasi induksi
persalinan, antara lain kehamilan posterm, penyakit ibu (diabetes, hipertensi), pecah
ketuban sebelum waktunya (PROM), kematian janin. Induksi persalinan ini merupakan
suatu intervensi aktif dengan potensi risiko baik pada ibu maupun janin. Risikonya
meliputi peningkatan risiko persalinan seksio sesaria, denyut jantung janin yang
abnormal, hiperstimulasi uterus, ruptur uteri, prolaps tali pusat, intoksikasi ibu, dan
medikolegal (oksitosin sering dipertimbangkan oleh pengadilan sebagai kofaktor yang
berhubungan dengan kondisi janin maupun neonatus yang abnormal). Oleh karena itu,
terdapat kontraindikasi induksi dan pematangan serviks. Kontraindikasi absolut meliputi
insisi uterus sebelumnya secara klasik, inverted T, atau tidak diketahui. Riwayat
histerotomi atau miomektomi pada korpus uteri yang melibatkan tindakan membuka
kavum uteri atau perluasan diseksi miometrium, riwayat ruptur uteri, plasenta previa,
letak lintang atau kontraindikasi persalinan lain, dan herpes genital yang aktif. Sedangkan
kontraindikasi relatif meliputi grande multipara (>5), malpresentasi, overdistensi uterus
(misalnya polihidramnion atau kehamilan kembar), karsinoma serviks invasif, dan
apabila adanya makrosomia janin (taksiran berat janin >4000g) pada bekas SC.
Selama beberapa tahun yang lalu, ada peningkatan kekhawatiran bahwa jika serviks
belum siap, tidak akan terjadi persalinan yang sukses. Berbagai sistem skoring untuk
penilaian serviks telah diperkenalkan. Pada tahun 1964, Bishop secara sistematis
mengevaluasi sekelompok wanita multi para untuk induksi elektif dan mengembangkan
sistem skoring servikal standar. Skor Bishop membantu mendeskripsikan pasien-pasien
yang memiliki kecenderungan untuk mencapai keberhasilan induksi. Lama persalinan
berhubungan terbalik dengan skor bishop; nilai 8 berarti kemungkinan besar persalinan
terjadi secara pervaginam. Skor bishop <6 biasanya membutuhkan metode pematangan
serviks sebelum penggunaan metode lain.
Tabel 1. Skor Bishop untuk menilai kematangan serviks untuk induksi persalinan
Faktor Skor
0 1 2 3
Pembukaan (cm) 0 1-2 3-4 5-6
Pendataran (%) 0-30 40-50 60-70 80
Station -3 -2 -1 atau 0 +1 atau +2
Konsistensi kenyal medium lunak -
Posisi posterior medial anterior -
II. ANATOMI DAN FISIOLOGI SERVIKS UTERI
Serviks uteri merupakan organ yang kompleks dan heterogen yang dapat mengalami
perubahan yang sangat bermakna selama kehamilan dan persalinan. Serviks layaknya
sebagai suatu katup yang unik yang bertanggung jawab untuk menjaga janin tetap dalam
uterus sampai akhir kehamilan dan berfungsi pula sebagai jalan lahir yang aman menuju
dunia luar selama persalinan. Serviks didominasi oleh jaringan ikat fibrosa, tersusun atas
matriks ekstraseluler yang didominasi oleh kolagen dengan elastin dan proteoglikan, dan
bagian seluler terdiri atas otot polos dan fibroblas, terutama kolagen glikosaminoglikan
dan glikoperotein, epitel, dan pembuluh darah.
Rasio relatif jaringan ikat dengan otot polos distribusinya tidak sama di sepanjang
serviks. Bagian distal memiliki rasio jaringan ikat dengan otot polos yang lebih besar
daripada serviks bagian atas yang lebih dekat dengan miometrium. Perubahan serviks
terjadi sejak awal kehamilan sampai periode postpartum.
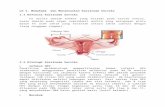
Gambar 1. Struktur uterus dalam keadaan hamil.
Pada serviks yang tidak hamil, kumparan kolagen padat dan tersusun ireguler. Selama
hamil, kolagen secara aktif disintesis dan secara kontinyu mengalami perubahan yang
dipengaruhi oleh kolagenase, yang disekresikan dari sel-sel serviks dan neutrofil.
Kolagen dipecah oleh kolagenase secara intraseluler, untuk melepaskan prokolagen yang
rusak untuk mencegah pembentukan struktur kolagen yang lemah, dan secara
ekstraseluler, untuk melemahkan matriks kolagen secara perlahan (disebut juga
perlunakan atau pematangan) untuk mengawali persalinan. Sel-sel otot polos dan
fibroblas juga mempengaruhi peningkatan enzim pemecah kolagen, yang selanjutnya
distimulasi oleh asam hialuronat. Pada awal persalinan, terjadi perubahan kadar asam
hialuronat, sitokin (interleukin 1β dan interleukin 8) dan kolagenase yang selanjutnya
memecah kolagen serviks. Interaksi yang kompleks ini menyebabkan serviks mengalami
perlunakan dan mulai dilatasi. Proses yang menyebabkan terjadinya pembukaan serviks
masih belum sepenuhnya dipahami.
Proses pasti yang terjadi saat pematangan serviks dapat menyebabkan pendataran dan
pembukaan masih belum jelas. Ada berbagai elemen penting yang terlibat termasuk
dekorin, asam hialuronat, hormon, sitokin, dan protease. Faktor-faktor ini tampaknya
mengalami interaksi yang kompleks. Waktu dan mekanisme yang pasti mengenai
permulaan dan pencetus proses perubahan serviks ini masih belum dapat diungkap.
Secara keseluruhan, faktor-faktor ini bertanggung jawab dalam peningkatan kadar air
serviks, menurunkan konsentrasi kolagen, dan restrukturisasi kolagen.
Konsep lama bahwa pematangan serviks disebabkan karena kontraksi uterus tidak tepat.
Saat ini jelas bahwa mekanisme pematangan serviks melibatkan rangkaian peristiwa
biokimia yang berbeda dengan peristiwa yang bertanggung jawab terhadap aktivasi
miometrium dan serupa dengan yang terjadi pada inflamasi jaringan. Pada fase akhir
kehamilan kandungan air dalam serviks meningkat dan serviks diinvasi oleh neutrofil,
makrofag, sel mast, dan zat lain yang berpotensi melepaskan sitokin inflamasi, seperti
interleukin 1β dan interleukin 8. Sitokin ini menstimulasi produksi metalloproteinase
yang menyebabkan disosiasi dan pecahnya kumparan kolagen degradasi kolagen dan
penurunan kandungan kolagen. Ada juga perubahan aktivitas fibroblas yang
meningkatkan produksi glikosaminoglikan khususnya asam hialuronat dan menurunkan
sekresi kolagen.
Dekorin merupakan proteoglikan dermatan sulfat kecil yang berikatan dengan permukaan
fibril kolagen. Dekorin menyebabkan susunan fibril kolagen menjadi lebih erat dan rasio
dekorin dengan kolagen berhubungan terbalik dengan perlunakan serviks. Saat sel-sel
serviks mengalami kematian sel secara fisiologis, rasio dekorin dan kolagen meningkat,
dan peningkatannya menyebabkan gangguan pembentukan kolagen. Diyakini bahwa
pemberian induksi persalinan dengan prostaglandin juga meningkatkan rasio dekorin
terhadap kolagen.
Mekanisme berikutnya melibatkan degradasi enzimatis dari matriks ekstraseluler.
Kolagenase, matriks metalloproteinase, dan elastase merupakan enzim yang terlibat
dalam restrukturisasi serviks tahap akhir. Metalloproteinase dihambat oleh tissue
inhibitor dari metalloproteinase dan α2-makroglobulin yang ditemukan pada serviks
selama kehamilan. Saat aterm dan selama persalinan, rasio metalloproteinase terhadap
inhibitornya meningkat sehingga terjadi keseimbangan untuk membantu degradasi
kolagen.
Sitokin, seperti interleukin-1β dan interleukin 8 meningkatkan aktivitas kolagenase. Hal
ini tampak seperti proses inflamasi dimana interleukin-1β dapat menginduksi ekspresi
MMP, mengatur ekspresi inhibitor MMP, dan menghambat sintesis matriks. Pada serviks,
kadar interleukin-1β dan interleukin 8 meningkat selama aterm sampai pembukaan
serviks 6 cm. Tampaknya sel-sel otot polos serviks juga distimulasi oleh sitokin inflamasi
untuk melepaskan protease. Metabolit bakteri merupakan sumber stimulasi eksogen dari
interleukin-1β pada serviks, diduga ini merupakan penyebab hubungan antara infeksi
intraamnion dengan persalinan preterm.
Asam hialuronat berperan penting dalam meningkatkan kandungan air pada serviks saat
aterm, yang mengarah kepada pelonggaran dan pemecahan serabut fibroblas. Zat ini juga
menstimulasi sintesis enzim proteolitik melalui fibroblas serviks. Selama hamil, kadar
asam hialuronat pada serviks rendah dan secara berangsur-angsur meningkat seiring
dengan pematangan serviks dan onset persalinan. Segera setelah persalinan, kadarnya
menurun sampai ke kadar normal. Asam hialuronat dihasilkan oleh fibroblas dan
distimulasi oleh beberapa agen, termasuk interleukin-1 dan prostaglandin.
Manipulasi hormonal, meskipun mekanismenya masih belum jelas, juga berperan dalam
pematangan serviks uteri. Jaringan ikat serviks mengandung reseptor estrogen dan
progesteron. Estrogen dan prekursornya dapat menstimulasi degradasi kolagen in vitro
pada serviks wanita hamil. Efek ini diblok oleh progesteron dan wanita dengan defisiensi
plasental sulfatase yang memiliki kadar estrogen dalam sirkulasi yang rendah tidak
mengalami pematangan serviks saat aterm. Progesteron dapat memelihara kadar enzim
perusak asam hialuronat agar tetap tinggi sehingga dapat menjaga kadar asam hialuronat
rendah sampai aterm ketika kadar progesteron dan reseptor progesteron mulai menurun.
Progesteron juga menghambat jaringan serviks menghasilkan interleukin-8. Sehingga,
sebagai efek terbatasnya progesteron pada akhir kehamilan, kadar interleukin-8
meningkat bersama dengan asam hialuronat. Selanjutnya, serviks yang diterapi dengan
antiprogestin menunjukkan peningkatan asam hialuronat dan kadar dekorin pada serviks.
III. PEMATANGAN SERVIKS SECARA NONFARMAKOLOGIS
A. Suplemen Herbal
Dengan pertumbuhan yang pesat dalam industri suplementasi herbal, tidak
mengherankan bila pasien pun membutuhkan informasi mengenai agen-agen alternatif
yang digunakan untuk induksi persalinan. Agen-agen yang umum digunakan meliputi
minyak bunga mawar, black haw, blue cohosh, dan daun raspberry merah. Meskipun
minyak bunga mawar merupakan terapi yang paling sering digunakan oleh bidan,
masih belum jelas apakah substansi ini dapat mematangkan serviks atau menginduksi
persalinan. Black haw yang digambarkan memiliki efek uterotonika, digunakan untuk
mempersiapkan wanita yang sedang dalam persalinan. Black cohosh memiliki
mekanisme aksi yang sama, sementara blue cohosh dapat menstimulasi kontraksi
uterus. Daun raspberry merah digunakan untuk meningkatkan kontraksi uterus saat
awal persalinan. Risiko dan manfaat agen-agen ini masih belum diketahui karena
kualitas bukti-bukti yang diperoleh didasarkan pada tradisi penggunaan yang lama
pada populasi tertentu dan laporan kasus yang berupa anekdot. Satu-satunya
kesimpulan yang bisa diperoleh saat ini adalah bahwa peranan terapi herbal dalam
pematangan serviks atau induksi persalinan masih belum jelas.
B. Castor oil (minyak merica), Mandi Air Hangat, dan Enema
Castor oil, mandi air hangat, dan enema juga direkomendasikan untuk pematangan
serviks dan induksi persalinan. Mekanisme aksinya masih belum jelas. Castor oil
(minyak merica) merupakan ekstrak dari Riccinus communis dan terutama
mengandung asam ricinoleat mentah. Mekanisme pasti bagaimana minyak merica
menstimulasi persalinan masih belum diketahui. Senyawa ini dikenal dapat
menstimulasi peristaltik usus dengan menghambat absorpsi elektrolit meskipun
mekanisme ini tidak berhubungan dengan induksi persalinan. Kemungkinan besar ini
merupakan suatu proses yang dimediasi oleh prostaglandin. Telaah pustaka
menunjukkan bahwa pernah dilakukan suatu studi yang lemah yang melibatkan 100
responden yang meneliti castor oil dibandingkan dengan tanpa terapi. Meskipun tidak
tampak adanya perbedaan dalam luaran obstetri maupun neonatus, semua wanita yang
mengkonsumsi castor oil dilaporkan merasa mual-mual. Banyak ahli obstetri dan
bidan telah menggunakan minyak merica yang dikombinasikan dengan enema dan
meyakini bahwa ia membantu inisiasi persalinan. Namun ini hanya diyakini sebagai
mitos belaka dan sampai saat ini, tidak ada bukti yang mendukung penggunaan ketiga
modalitas terapi ini sebagai metode yang sesuai untuk pematangan serviks dan induksi
persalinan.
C. Hubungan Seksual
Hubungan seksual umumnya direkomendasikan untuk merangsang timbulnya awal
persalinan. Hal ini antara lain disebabkan karena hubungan seksual biasanya
melibatkan stimulasi puting dan payudara, yang dapat merangsang pelepasan
oksitosin. Selain itu dengan penetrasi, segmen bawah rahim distimulasi. Stimulasi ini
menyebabkan pelepasan prostaglandin lokal. Cairan semen pria mengandung
prostaglandin, yang bertanggung jawab dalam proses pematangan serviks. Toth dkk
dalam penelitiannya menemukan bahwa hubungan seksual dengan ejakulasi
menyebabkan peningkatan konsentrasi prostaglandin dalam mukus serviks sebanyak
10 sampai 50 kali lipat. Konsentrasi prostaglandin yang tinggi tercatat (Evidence level
B, telaah sistematis dari uji klinis non acak terkontrol) Pada keadaan plasenta previa,
pecah ketuban, atau infeksi genital yang aktif, hubungan seksual tidak dianjurkan baik
pada kehamilan preterm maupun aterm.dalam 2 sampai 4 jam setelah ejakulasi dan
tetap terdeteksi selama lebih dari 12 jam. Orgasme pada wanita juga menyebabkan
kontraksi uterus. Dari telaah Cochrane, hanya ada satu studi pada 28 wanita yang
menghasilkan sangat sedikit data yang bermanfaat, sehingga peranan hubungan
seksual sebagai metode untuk merangsang timbulnya persalinan masih belum jelas.
D. Stimulasi Payudara
Stimulasi payudara ini telah direkomendasikan sejak zaman Hipocrates dan diyakini
dapat merangsang timbulnya kontraksi uterus dan inisiasi persalinan. Pemijatan
payudara dan stimulasi payudara tampaknya memfasilitasi pelepasan oksitosin dari
kelenjar hipofisis posterior. Teknik yang paling sering dilakukan yaitu pemijatan
dengan lembut pada payudara atau kompres hangat pada payudara selama satu jam,
tiga kali sehari. Oksitosin dilepaskan, dan banyak studi yang menunjukkan bahwa
denyut jantung janin abnormal yang timbul serupa dengan yang terjadi pada uji
oksitosin pada kehamilan risiko tinggi. Rasio yang abnormal ini mungkin disebabkan
karena penurunan perfusi plasenta dan hipoksia janin. Dua studi yang cukup lemah
dilakukan pada tahun 1970an dan 1980an menunjukkan perbedaan pada kedua
kelompok intervensi, tetapi desain penelitian yang lemah menyebabkan buktinya
kurang adekuat untuk mendukung suatu kesimpulan bahwa stimulasi payudara
merupakan metode yang viabel dalam menginduksi persalinan.
E. Akupungtur / Stimulasi Syaraf Transkutaneus
Akupungtur merupakan teknik insersi jarum yang sangat halus ke dalam lokasi tujuan
tertentu dengan harapan mencegah atau mengobati penyakit. Dalam sistem kedokteran
Cina, diyakini bahwa akupungtur menstimulasi saluran chi atau energi. Energi ini
mengalir melalui 12 meridian, dengan titik-titik tujuan di sepanjang meridian ini.
Masing-masing titik diberi nama dan nomor dan dihubungkan dengan sistem organ
atau fungsi spesifik.
Dalam ilmu kedokteran Barat, diyakini bahwa akupungtur dan stimulasi syaraf
transkutaneus (TENS) dapat menstimulasi pelepasan prostaglandin dan oksitosin.
Sebagian besar studi yang melibatkan akupungtur desainnya lemah dan tidak
memenuhi kriteria analisis berdasarkan Cochrane. Dibutuhkan suatu uji klinik
terkontrol (RCT) yang desainnya baik diperlukan untuk mengevaluasi peranan
akupungtur dan TENS dalam induksi persalinan.
F. Modalitas Mekanis
Semua modalitas mekanis bekerja dalam mekanisme aksi yang serupa – disebut juga
sebagai bentuk penekanan lokal yang menstimulasi pelepasan prostaglandin. Risiko
yang berhubungan dengan metode ini meliputi infeksi (endometritis dan sepsis
neonatus dihubungkan dengan dilator osmotik alamiah), perdarahan, pecah ketuban,
dan solusio plasenta.
1. Dilator higroskopis
Dilator higroskopik menyerap endoserviks dan cairan pada jaringan lokal,
menyebabkan alat tersebut membesar dalam endoserviks dan memberikan tekanan
mekanis yang terkontrol. Produk yang tersedia meliputi dilator osmotik alamiah
(misalnya Laminaria japonicum) dan dilator osmotik sintetis (misalnya Lamicel).
Keuntungan utama dalam menggunakan dilator higroskopik ini meliputi
penempatan pasien rawat jalan dan tidak dibutuhkan pengawasan denyut jantung
janin. Laminaria umumnya digunakan sebagai metode standar pematangan serviks
sebelum dilatasi dan kuretase. Teknik pemasangan dilator higroskopik dijelaskan
sebagai berikut :
a. Perineum dan vagina dibersihkan dengan antiseptik.
b. Gunakan pemeriksaan spekulum yang steril untuk melihat serviks, dilator
dimasukkan ke dalam endoservik, dengan ekornya diletakkan pada vagina
c. Dilator secara progresif dimasukkan sampai endoservik ”penuh”
d. Jumlah dilator yang digunakan dicatat dalam rekam medis
e. Kassa steril diletakkan dalam vagina untuk menjaga posisi dilator
2. Balon
Alat balon memberikan tekanan mekanis secara langsung pada serviks saat balon
diisi. Dapat digunakan suatu kateter Foley (26 Fr) atau alat balon yang didesain
secara khusus. Teknik pemasangan dilator balon yaitu :
a. Kateter dimasukkan ke dalam endoserviks melalui visualisasi langsung atau
blind dengan memastikan lokasi serviks dengan pemeriksaan vaginal toucher dan
mengarahkan kateter menelusuri tangan dan jari melalui endoserviks dan ke
dalam rongga potensial antara selaput ketuban dan segmen bawah rahim.
b. Balon diisi dengan 30 – 50 ml larutan fisiologis.
c. Balon mengalami retraksi sehingga terletak dalam muara interna.
d. Langkah-langkah tambahan :
1) Berikan tekanan dengan menambah berat pada ujung kateter.
Tekanan yang konstan : gantungkan 1 L cairan intravena ke ujung kateter dan
letakkan pada ujung tempat tidur.
Tekanan intermiten : sentakkan ujung kateter dua atau empat kali per jam
2) Infus cairan salin
Masukkan kateter dengan 40 ml air steril atau cairan salin.
Infus cairan salin steril pada kecepatan 40 ml per jam dengan menggunakan
pompa infus.
Lepaskan 6 jam kemudian pada saat ekspulsi spontan atau pecah ketuban.
3) Infus prostaglandin E2
Saat ini, beberapa RCT membandingkan penggunaan balon dengan infus cairan
salin ekstra amnion, laminaria, atau prostaglandin E2 (PGE2). Hasil uji klinik ini
menunjukkan bahwa masing-masing metode ini efektif untuk pematangan serviks
dan masing-masing memiliki rasio persalinan seksio sesaria yang dapat
dibandingkan pada wanita dengan serviks yang tidak matang.
G. Metode Bedah
1. Stripping of the membranes
Stripping of the membranes dapat meningkatkan aktivitas fosfolipase A2 dan
prostaglandin F2α (PGF2 α) dan menyebabkan dilatasi serviks secara mekanis
yang melepaskan prostaglandin. Stripping pada selaput ketuban dilakukan dengan
memasukkan jari melalui ostium uteri internum dan menggerakkannya pada arah
sirkuler untuk melepaskan kutub inferior selaput ketuban dari segmen bawah
rahim. (Evidence level C). Risiko dari teknik ini meliputi infeksi, perdarahan, dan
pecah ketuban spontan serta ketidaknyamanan pasien. Telaah Cochrane
menyimpulkan bahwa stripping of the membrane saja tidak menghasilkan manfaat
klinis yang penting, tapi apabila digunakan sebagai pelengkap, tampaknya
berhubungan dengan kebutuhan dosis oksitosin rata-rata yang lebih rendah dan
peningkatan rasio persalinan normal pervaginam.
2. Amniotomi
Diduga bahwa amniotomi meningkatkan produksi atau menyebabkan pelepasan
prostaglandin secara lokal. Risiko yang berhubungan dengan prosedur ini meliputi
tali pusat menumbung atau kompresi tali pusat, infeksi maternal atau neonatus,
deselerasi denyut jantung janin, perdarahan dari plasenta previa atau plasenta letak
rendah dan kemungkinan luka pada janin.
Teknik amniotomi adalah sebagai berikut :
a. Dilakukan pemeriksaan pelvis untuk mengevaluasi serviks dan posisi bagian
terbawah janin.
b. Denyut jantung janin diperiksa sebelum dan setelah prosedur tindakan dilakukan
c. Bagian terbawah harus sudah masuk panggul
d. Membran yang menutupi kepala janin dilepaskan dengan jari pemeriksa
e. Alat setengah kocher (cervical hook) dimasukkan melalui muara serviks dengan
cara meluncur melalui tangan dan jari (sisi pengait mengarah ke tangan
pemeriksa
f. Selaput ketuban digores atau dikait untuk memecahkan ketuban
g. Keadaan cairan amnion diperiksa (jernih, berdarah, tebal atau tipis, mekonium)
Menurut telaah Cochrane, hanya ada dua uji terkontrol yang baik yang
mempelajari penggunaan amniotomi saja, dan buktinya tidak mendukung
penggunaannya untuk induksi persalinan.
IV. PEMATANGAN SERVIKS ATAU INDUKSI PERSALINAN SECARA
FARMAKOLOGIS
A. Prostaglandin
Prostaglandin bereaksi pada serviks untuk membantu pematangan serviks melalui
sejumlah mekanisme yang berbeda. Ia menggantikan substansi ekstraseluler pada
serviks, dan PGE2 meningkatkan aktivitas kolagenase pada serviks. Ia menyebabkan
peningkatan kadar elastase, glikosaminoglikan, dermatan sulfat, dan asam hialuronat
pada serviks. Relaksasi pada otot polos serviks menyebabkan dilatasi. Pada akhirnya,
prostaglandin menyebabkan peningkatan kadar kalsium intraseluler, sehingga
menyebabkan kontraksi otot miometrium. Risiko yang berhubungan dengan
penggunaan prostaglandin meliputi hiperstimulasi uterus dan efek samping maternal
seperti mual, muntah, diare, dan demam. Saat ini, kedua analog prostaglandin tersedia
untuk tujuan pematangan serviks, yaitu gel dinoprostone (Prepidil) dan dinoprostone
inserts (Cervidil). Prepidil mengandung 0,5 mg gel dinoproston, sementara Cervidil
mengandung 10 mg dinoprostone dalam bentuk pessarium.
Teknik untuk memasukkan gel dinoprostone (Prepidil)
1. Seleksi pasien :
Pasien tidak demam
Tidak ada perdarahan aktif pervaginam
Penilaian denyut jantung janin teratur
Pasien memberikan informed consent
Skor Bishop <4
2. Letakkan gel pada suhu ruangan sebelum dipasang, sesuai dengan instruksi pabrik.
3. Monitor denyut jantung janin dan aktivitas uterus 15 sampai 30 menit sebelum gel
dimasukkan dan dilanjutkan selama 30 sampai 120 menit setelah gel dimasukkan
4. Masukkan gel ke dalam serviks sesuai dengan arahan berikut :
Jika serviks belum mendatar, gunakan kateter endoserviks 20 mm untuk
memasukkan gel ke dalam endoserviks tepat di bawah ostium uteri internum
Jika pendataran serviks 50%, gunakan kateter endoserviks 10 mm
5. Setelah pemberian gel, pasien harus tetap berbaring selama 30 menit sebelum boleh
bergerak
6. Dapat diulangi setiap 6 jam, sampai 3 dosis dalam 24 jam
7. Nilai akhir pematangan serviks meliputi kontraksi uterus yang kuat, skor Bishop >
8, atau perubahan status ibu atau janin.
8. Dosis maksimum yang direkomendasikan adalah 1,5 mg dinoprostone (3 dosis)
dalam 24 jam
9. Jangan mulai pemberian oksitosin selama 6 sampai 12 jam setelah pemberian dosis
terakhir, untuk memperoleh onset persalinan spontan dan melindungi uterus dari
stimulasi yang berlebihan.
Teknik pemasangan dinoprostone pervaginam (Cervidil)
1. Seleksi pasien
2. Penggunaan sejumlah kecil lubrikan yang mengandung air, letakkan di forniks
posterior dari serviks. Sementara alat tersebut menyerap kelembaban dan cairan,
ia melepaskan dinoprostone dalam kecepatan 0,3 mg per jam selama 12 jam
3. Monitor denyut jantung janin dan aktivitas uterus secara kontinyu mulai 15 sampai
30 menit sebelum pemberian. Karena hiperstimulasi dapat terjadi sampai sembilan
setengah jam setelah pemberian, denyut jantung janin dan aktivitas uterus harus
dimonitor sejak pemberian sampai 15 menit setelah dilepaskan.
4. Setelah insersi, pasien harus tetap berbaring selama 2 jam
5. Lepaskan insersi dengan mendorong talinya setelah 12 jam, saat fase aktif dimulai,
atau jika terjadi hiperstimulasi uterus.
Telaah Cochrane memeriksa 52 penelitian yang didesain dengan baik yang
menggunakan prostaglandin untuk pematangan serviks atau induksi persalinan.
Dibandingkan dengan plasebo (atau tanpa terapi), penggunaan prostaglandin vagina
meningkatkan kecenderungan bahwa persalinan pervaginam dapat terjadi dalam
waktu 24 jam. Sebagai tambahan, rasio seksio sesaria dapat dibandingkan pada semua
penelitian. Satu-satunya kelemahannya adalah peningkatan rasio hiperstimulasi uterus
dan perubahan denyut jantung janin yang menyertainya.
B. Misoprostol
Misoprostol (Cytotec) merupakan PGE sintetis, analog yang ditemukan aman dan
tidak mahal untuk pematangan serviks, meskipun tidak diberi label oleh Food and
drug administration di Amerika Serikat untuk tujuan ini. Penggunaan misoprostol
tidak direkomendasikan pada pematangan serviks atau induksi persalinan pada wanita
yang pernah mengalami persalinan dengan seksio sesaria atau operasi uterus mayor
karena kemungkinan terjadinya ruptur uteri. Wanita yang diterapi dengan misoprostol
untuk pematangan serviks atau induksi persalinan harus dimonitor denyut jantung
janin dan aktivitas uterusnya di rumah sakit sampai penelitian lebih lanjut mampu
mengevaluasi dan membuktikan keamanan terapi pada pasien. Uji klinis menunjukkan
bahwa dosis optimal dan pemberian interval dosis 25 mcg intravagina setiap empat
sampai enam jam. Dosis yang lebih tinggi atau interval dosis yang lebih pendek
dihubungkan dengan insidensi efek samping yang lebih tinggi, khususnya sindroma
hiperstimulasi, yang didefinisikan sebagai kontraksi yang berakhir lebih dari 90 detik
atau lebih dari lima kontraksi dalam 10 menit selama dua periode .10 menit berurutan,
dan hipersistole, suatu kontraksi tunggal selama minimal dua menit.
Ruptur uteri pada wanita dengan riwayat seksio sesaria sebelumnya juga mungkin
merupakan komplikasi, yang membatasi penggunaannya pada wanita yang tidak
memiliki skar uterus. Teknik penggunaan misoprostol vagina adalah sebagai berikut:
1. Masukkan seperempat tablet misoprostol intravagina, tanpa menggunakan gel
apapun (gel dapat mencegah tablet melarut)
2. Pasien harus tetap berbaring selama 30 menit
3. Monitor denyut jantung janin dan aktivitas uterus secara kontinyu selama minimal 3
jam setelah pemberian misoprostol sebelum pasien boleh bergerak
4. Apabila dibutuhkan tambahan oksitosin (pitosin), direkomendasikan interval
minimal 3 jam setelah dosis misoprostol terakhir
5. Tidak direkomendasikan pematangan serviks pada pasien-pasien yang memiliki
skar uterus.
Telaah Cochrane menyimpulkan bahwa penggunaan misoprostol dapat menurunkan
insidensi seksio sesaria. Insidensi persalinan pervaginam lebih tinggi dalam 24 jam
pemberian misoprostol dan menurunkan kebutuhan oksitosin (pitosin) tambahan.
Tinjauan pustaka tambahan menunjukkan bahwa misoprostol merupakan agen yang
efektif untuk pematangan serviks.
Telaah Cochrane menurut grup Pregnancy and Childbirth mengidentifikasikan 26 uji
klinis tentang misoprostol untuk pematangan serviks atau induksi persalinan atau
keduanya. Studi-studi ini menunjukkan bahwa misoprostol lebih efektif daripada
prostaglandin E2 agar terjadi persalinan pervaginam dalam 24 jam dan mengurangi
kebutuhan dan jumlah total oksitosin tambahan. Meskipun dalam penelitian ini
dinyatakan bahwa misoprostol dihubungkan dengan insidensi hiperstimulasi uterus
yang lebih tinggi dan cairan amnion kehijauan (meconium staining), tetapi komplikasi
ini biasanya dijumpai dengan dosis misoprostol yang lebih tinggi (>25μg). Tidak ada
penelitian yang menunjukkan bahwa paparan misoprostol intrapartum (atau agen
pematangan serviks prostaglandin lain) menimbulkan efek samping jangka panjang
terhadap janin yang lahir tanpa gawat janin.
ACOG Committee on Obstetric Practice menyatakan bahwa tablet misoprostol
intravaginal efektif dalam induksi persalinan pada wanita hamil dengan serviks yang
belum matang. Komite ini menekankan bahwa hal-hal berikut ini sebaiknya dilakukan
untuk meminimalkan risiko hiperstimulasi uterus dan ruptur uteri pada pasien-pasien
yang menjalani pematangan serviks atau induksi persalinan pada trimester ketiga,
yaitu :
1. Jika misoprostol digunakan untuk pematangan serviks atau induksi persalinan pada
trimester ketiga, dipertimbangkan pemberian dosis awal seperempat tablet 100 μg
(sekitar 25 μg).
2. Dosis sebaiknya tidak diberikan lebih sering daripada setiap 3-6 jam.
3. Oksitosin seharusnya tidak diberikan < dari 4 jam setelah dosis misoprostol terakhir.
4. Misoprostol sebaiknya tidak digunakan pada pasien bekas SC atau bekas operasi
uterus mayor.
Penggunaan dosis misoprostol yang lebih tinggi (misalnya 50 μg setiap 6 jam) untuk
induksi persalinan mungkin dapat diberikan pada beberapa situasi, meskipun ada
laporan bahwa dosis tersebut meningkatkan risiko komplikasi, termasuk hiperstimulasi
uterus dan ruptur uteri. Grande multipara juga merupakan faktor risiko relatif untuk
terjadinya ruptur uteri.
C. Mifepristone
Mifepristone (Mifeprex) adalah agen antiprogesteron. Progesteron menghambat
kontraksi uterus, sementara mifepristone melawan aksi ini. Agen ini menyebabkan
peningkatan asam hialuronat dan kadar dekorin pada serviks. Dilaporkan Cochrane,
ada 7 percobaan yang melibatkan 594 wanita yang menggunakan mifepristone untuk
pematangan serviks. Hasilnya menunjukkan bahwa wanita yang diterapi dengan
mifepristone cenderung memiliki serviks yang matang dalam 48 sampai 96 jam jika
dibandingkan dengan plasebo. Sebagai tambahan, para wanita ini cenderung
melahirkan dalam waktu 48-96 jam dan tidak dilakukan seksio sesaria. Namun
demikian, hanya sedikit informasi yang tersedia mengenai luaran janin dan efek
samping pada ibu; sehingga tidak cukup mendukung bukti keamanan mifepristone
dalam pematangan serviks.
D. Relaksin
Hormon relaksin diperkirakan dapat mendukung pematangan serviks. Berdasarkan
evaluasi telaah Cochrane mengenai hasil dari 4 penelitian yang melibatkan 267 wanita
disimpulkan bahwa kurangnya dukungan dalam penggunaan relaksin saat ini, sehingga
masih dibutuhkan penelitian lebih lanjut mengenai agen-agen induksi persalinan.
E. Oksitosin
Oksitosin merupakan agen farmakologi yang lebih disukai untuk menginduksi
persalinan apabila serviks telah matang. Konsentrasi oksitosin dalam plasma serupa
selama kehamilan dan selama fase laten dan fase aktif persalinan, namun terdapat
peningkatan yang bermakna dalam kadar oksitosin plasma selama fase akhir dari kala
II persalinan. Konsentrasi oksitosin tertinggi selama persalinan ditemukan dalam darah
tali pusat, yang menunjukkan bahwa adanya produksi oksitosin yang bermakna oleh
janin selama persalinan. Oksitosin endogen diesekresikan dalam bentuk pulsasi selama
persalinan spontan, hal ini tampak dalam pengukuran konsentrasi oksitosin plasma ibu
menit per menit.
Seiring dengan perkembangan kehamilan, jumlah reseptor oksitosin dalam uterus
meningkat (100 kali lipat pada kehamilan 32 minggu dan 300 kali lipat pada saat
persalinan). Oksitosin mengaktifkan jalur fosfolipase C-inositol dan meningkatkan
kadar kalsium ekstraseluler, menstimulasi kontraksi otot polos miometrium. Banyak
studi acak yang terkontrol dengan penggunaan plasebo memfokuskan penggunaan
oksitosin dalam induksi persalinan. Ditemukan bahwa regimen oksitosin dosis rendah
(fisiologis) dan dosis tinggi (farmakologis) sama-sama efektif dalam menegakkan pola
persalinan yang adekuat.
Oksitosin dapat diberikan melalui rute parenteral apa saja. Ia diabsorpsi oleh mukosa
bukal dan nasal . Jika diberikan per oral, oksitosin dengan cepat diinaktifkan oleh
tripsin. Rute intravena paling sering digunakan untuk menstimulasi uterus hamil
karena pengukuran jumlah indikasi yang diberikan lebih tepat dan dapat dilakukan
penghentian obat secara relatif cepat apabila terjadi efek samping.
Saat diabsorpsi, oksitosin didistribusikan dalam cairan ekstraseluler dan tidak
berikatan dengan protein. Dibutuhkan waktu 20-30 menit untuk mencapai kadar
puncak plasma. Interval waktu yang lebih singkat dapat memperpendek induksi
persalinan, tetapi lebih cenderung berhubungan dengan hiperstimulasi uterus dan
gawat janin. Mekanisme oksitosin adalah dengan meningkatkan konsentrasi kalsium
intraseluler. Hal ini dicapai dengan pelepasan deposit kalsium pada retikulum
endoplasma dan dengan meningkatkan asupan kalsium ekstraseluler. Aktivitas
oksitosin diperantarai oleh reseptor membran spesifik yang berpasangan dengan
protein transduser dan efektor yang membawa informasi dalam sel.
Transduser oksitosin adalah guanosil trifosfat (GTP) binding protein atau protein G.
Kompleks reseptor oksitosin – protein G menstimulasi fosfolipase C (PLC).
Fosfolipase C secara selektif akan menghidrolisa fosfatidil inositol 4,5–bifosfat (PIP 2)
untuk membentuk inositol 1,4,5-trifosfat (IP3) dan 1,2-diasil gliserol. IP3
menyebabkan keluarnya kalsium dari retikulum endoplasma yang meningkatkan
konsentrasi kalsium sitoplasma. Peningkatan konsentrasi kalsium intraseluler yang
disebabkan karena lepasnya kalsium dan retikulum endoplasma tidak adekuat untuk
mengaktivasi sepenuhnya mekanisme kontraktil miometrium dan kalsium ekstraseluler
yang penting untuk aksi oksitosin yang adekuat. Apanila tidak ada kalsium
ekstraseluler, respon sel-sel miometrium terhadap oksitosin menurun. Kompleks
oksitosin – protein G membantu keluarnya kalsium dari retikulum endoplasma dengan
melakukan perubahan pada kanal kalsium, baik secara langsung maupun melalui efek
yang diperantarai IP3, menyebabkan influks kalsium ekstraseluler. Efek oksitosin
terhadap masuknya kalsium ekstraseluler ke dalam sel miometrium tidak sensitif
terhadap nifedipin.
Oksitosin dapat menstimulasi kontraksi uterus melalui mekanisme yang bebas dari
konsentrasi kalsium intraseluler. Ditemukan bahw akonsentrasi Prostaglandin E (PGE)
danProstaglandin F (PGF) meningkat selama pemberian oksitosin. Oksitosin juga
menstimulasi produksi PGE dan PGF dari desidua manusia. Penemuan ini
menunjukkan adanya interaksi positif antara oksitosin dan prostaglandin sebagai
tambahan terhadap aksi uterotonika dan mungkin pelepasan prostaglandin oleh
oksitosin perlu untuk mengifisienkan kontraksi uterus selama persalinan.
RUJUKAN
1. Norwitz E, Robinson J, Repke J. Labor and delivery. In: Gabbe SG, Niebyl JR, Simpson JL, eds. Obstetrics: normal and problem pregnancies.4th ed. New York: Churchill Livingstone, 2002:353-94.
2. British Columbia Reproductive Care Program. Obstetric Guideline 1. Cervical Ripening & Induction of Labour. Vancouver. March 2005.
3. American College of Obstetricians and Gynecologists. Induction of labor. Practice bulletin no. 10. Washington, D.C.: ACOG, 1999.
4. Ludmir J, Sehdev HM. Anatomy and physiology of the uterine cervix. Clin Obstet Gynecol 2000; 43:433-9.
5. Edwards RK, Richards DS. Preinduction cervical assessment. Clin Obstet Gynecol 2000;43:440-6.
6. Bricker L, Luckas M. Amniotomy alone for induction of labour. Cochrane Database Syst Rev 2002;2:CD002862.Abstract.
7. McFarlin BL, Gibson MH, O’Rear J, Harman P. A national survey of herbal preparation use by nurse-midwives for labor stimulation. J Nurse Midwifery 1999;44:205-16.
8. Belew C. Herbs and the childbearing woman. Guidelines for midwives. J Nurse Midwifery 1999; 44:231-52.
9. Adair CD. Nonpharmacologic approaches to cervical priming and labor induction. Clin Obstet Gynecol 2000;43:447-54.
10. Kelly AJ, Kavanagh J, Thomas J. Castor oil, bath and/or enema for cervical priming and induction of labour. Cochrane Database Syst Rev 2002;2: CD003099. Abstract.
11. Kavanagh J, Kelly AJ, Thomas J. Sexual intercourse for cervical ripening and induction of labour. Cochrane Database Syst Rev 2002;2:CD003093.
12. Benrubi GI. Labor induction : historic perspectives. Clin Obstet Gynecol 2000;43:429-32.
13. Beal MW. Acupuncture and acupressure. Applications to women’s reproductive health care. J Nurse Midwifery 1999;44:217-30.
14. Smith CA, Crowther CA. Acupuncture for induction of labour. Cochrane Database Syst Rev 2002;2:CD002962. Abstract.
15. Lin A, Kupferminc M, Dooley SL. A randomized trial of extra-amniotic saline infusion versus laminaria for cervical ripening. Obstet Gynecol 1995; 86(4 part 1):545-9.
16. Rouben D, Arias F. A randomized trial of extra-amniotic saline infusion plus intracervical Foley catheter balloon versus prostaglandin E2 vaginal gel for ripening the cervix and inducing labor in patients with unfavorable cervices. Obstet Gynecol 1993;82:290-4.
17. Sherman DJ, Frenkel E, Pansky M, Caspi E, Bukovsky I, Langer R. Balloon cervical ripening with extra-amniotic infusion of saline or prostaglandin E2: a double-blind, randomized controlled study. Obstet Gynecol 2001;97:375-80.
18. Buccellato CA, Stika CS, Frederiksen MC. A randomized trial of misoprostol versus extra-amniotic sodium chloride infusion with oxytocin for induction of labor. Am J Obstet Gynecol 2000;182: 1039-44.
19. Goldman JB, Wigton TR. A randomized comparison of extra-amniotic saline infusion and intracervical dinoprostone gel for cervical ripening. Obstet Gynecol 1999;93:271-4.
20. Guinn DA, Goepfert AR, Christine M, Owen J, Hauth JC. Extraamniotic saline, laminaria, or prostaglandin E(2) gel for labor induction with unfavorable cervix: a randomized controlled trial. Obstet Gynecol 2000;96:106-12.
21. Schreyer P, Sherman DJ, Ariely S, Herman A, Caspi E. Ripening the highly unfavorable cervix with extra-amniotic saline instillation or vaginal prostaglandin E2 application. Obstet Gynecol 1989;73: 938-42.
22. Hadi H. Cervical ripening and labor induction: clinical guidelines. Clin Obstet Gynecol 2000;43:524-36.
23. Foong LC, Vanaja K, Tan G, Chua S. Membrane sweeping in conjunction with labor induction. Obstet Gynecol 2000;96:539-42.
24. Witter FR. Prostaglandin E2 preparations for preinduction cervical ripening. Clin Obstet Gynecol 2000;43:469-74.
25. Arias F. Pharmacology of oxytocin and prostaglandins. Clin Obstet Gynecol 2000;43:455-68.
26. Kelly AJ, Kavanagh J, Thomas J. Vaginal prostaglandin (PGE2 and PGF2a) for induction of labour at term. Cochrane Database Syst Rev 2002;2:CD003101. Abstract.
27. American College of Obstetricians and Gynecologists. Induction of labor with misoprostol. ACOG committee opinion 228. Washington, D.C.: ACOG, 1999:2.
28. Goldberg AB, Greenberg MB, Darney PD. Misoprostol and pregnancy. N Engl J Med 2001;344:38-47.
29. Lydon-Rochelle M, Holt VL, Easterling TR, Martin DP. Risk of uterine rupture during labor among women with a prior cesarean delivery. N Engl J Med 2001;345:3-8.
30. Sanchez-Ramos L, Gaudier FL, Kaunitz AM. Cervical ripening and labor induction after previous cesarean delivery. Clin Obstet Gynecol 2000;43: 513-23.
31. Vengalil SR, Guinn DA, Olabi NF, Burd LI, Owen J. A randomized trial of misoprostol and extra-amniotic saline infusion for cervical ripening and labor induction. Obstet Gynecol 1998;91(5 part 1):774-9.
32. Hofmeyr GJ, Gulmezoglu AM. Vaginal misoprostol for cervical ripening and induction of labour. Cochrane Database Syst Rev 2002;2:CD000941. Abstract.
33. Sanchez-Ramos L, Kaunitz AM. Misoprostol for cervical ripening and labor induction: a systematic review of the literature. Clin Obstet Gynecol 2000;43:475-88.
34. Neilson JP, Mifepristone for induction of labour. Cochrane Database Syst Rev 2002;2:CD002865. Abstract.
35. Kelly AJ, Kavanagh J, Thomas J. Relaxin for cervical ripening and induction of labour. Cochrane Database Syst Rev 2002;2: CD003103. Abstract.
36. Zeeman GG, Khan-Dawood FS, Dawood MY. Oxytocin and its receptor in pregnancy and parturition: current concepts and clinical implications. Obstet Gynecol 1997;89(5 pt 2):873-83.
37. Stubbs TM, Oxytocin for labor induction. Clin Obstet Gynecol 2000;43:489-94.