PRESENTASI KASUS PEMBERIAN METHYLPREDNISOLONE PADA … · RS BK, mendapatkan perawatan selama 10...
Transcript of PRESENTASI KASUS PEMBERIAN METHYLPREDNISOLONE PADA … · RS BK, mendapatkan perawatan selama 10...

i
PRESENTASI KASUS
PEMBERIAN METHYLPREDNISOLONE PADA STROKE HEMORAGIK DENGAN
KEJANG (EARLY SEIZURES)
Diajukan kepada :
dr. Nurtakdir Kurnia Setiawan, Sp.S
Disusun oleh :
Nida Fakhriyyah Rahmah 1810221031
UNIVERSITAS PEMBANGUNAN NASIONAL ’’VETERAN’’ JAKARTA
FAKULTAS KEDOKTERAN
SMF ILMU NEUROLOGI
RSUD AMBARAWA - KABUPATEN SEMARANG
2019

ii
LEMBAR PENGESAHAN
PRESENTASI KASUS
PEMBERIAN METHYLPREDNISOLONE PADA STROKE HEMORAGIK DENGAN
KEJANG (EARLY SEIZURES)
Disusun oleh :
Nida Fakhriyyah Rahmah 1810221031
Diajukan untuk memenuhi salah satu syarat mengikuti kepaniteraan klinik di bagian ilmu saraf
RSUD Ambarawa
Telah disetujui dan dipresentasikan
Pada tanggal ,2019
Mengetahui,
Pembimbing
dr. Nurtakdir Kurnia Setiawan, Sp.S

1
LAPORAN KASUS
I. IDENTITAS PASIEN
Nama : Ny. W
No RM : 161266-2018
Umur : 75 tahun
Jenis Kelamin : Perempuan
Status Perkawinan : Menikah
Pekerjaan : Ibu Rumah Tangga
Agama : Islam
Alamat : Ling Bandungan RT 01/01
Ruang Rawat : Wijaya Kusuma 301
Tanggal masuk : 24 Desember 2018
Tanggal keluar : 7 Januari 2019 (15 hari perawatan)
II. DATA DASAR
Alloanamnesis dilakukan kepada keluarga pasien pada tanggal 4 January 2018
(hari perawatan ke-12).
Keluhan Utama
Penurunan kesadaran
Riwayat Penyakit Sekarang
Pasien ditemukan terjatuh dikamar mandi lebih kurang 3 jam SMRS. Pasien ditemukan
dalam keadaan tidak sadar, pasien dipindahkan ke tempat tidur oleh anaknya, saat
dipindahkan ke tempat tidur pasien menjadi kaku dan kejang, diakui oleh keluarga
pasien sempat kejang kedua kaki bergetar, durasi kejang menurut keluarga cukup lama,
antara 10-30 menitan. Riwayat muntah disangkal, tidak ada yang mengetahui
bagaimana pasien terjatuh. Adanya memar maupun luka dibagian kepala maupun
bagian lainnya setelah terjatuh disangkal.

2
Pasien langsung dibawa ke RS BK tiba di RS BK 1 jam SMRS, menurut keluarga di rs
tersebut pasien mendapatkan pertolongan oksigen dan beberapa obat tetapi keluarga
kurang paham, kemudian pasien langsung dirujuk ke RSUD ambarawa. Pasien tiba ke
IGD RSUD ambarawa pukul 7 pagi dengan keadaan penurunan kesadaran, sudah tidak
kejang maupun kaku. Saat tiba di IGD tekanan darah pasien mencapai 220/125 mmHg,
tindakan dan terapi yang dilakukan di igd antara lain pasang DC, NGT dan oksigenasi.
Kemudian medikamentosa yang didapatkan di igd yaitu neruoprotektor,
gastroprotektor dan obat anti hipertensi.
Riwayat Penyakit Dahulu
Pasien pernah memiliki riwayat stroke pada tahun 2014, menurut keluarga pada
saat serangan stroke pertama kali pasien terjatuh karena anggota gerak kiri
lengan maupun kaki mengalami kelemahan secara tiba-tiba. Pasien dibawa ke
RS BK, mendapatkan perawatan selama 10 hari. Pasien belum pernah
melakukan CT-scan pada saat stroke pertama. Pasien juga belum pernah
melakukan fisioterapi saat riwayat stroke pertama. Menurut keluarga pasien
setelah selesai rawat inap pasien hanya kontrol sekali saja setelah rawat inap,
stelah itu pasien tidah pernah rutin kontrol ataupun melakukan fisioterapi.
Menurut edukasi yang diberikan pasien terkena stroke jenis sumbatan. Pasien
juga tidak pernah minum obat rutin setelah stroke baik untuk terapi post stroke
ataupun obat tensi. Menurut keluarga pasien, setelah stroke tersebut pasien
harus menggunakan alat bantu tongkat untuk berjalan karena masih menyisakan
kelemahan anggota gerak kiri, saat berjalan kaki kiri pasien cenderung di geser.
Menurut keluarga, sejak stroke tahun 2014 tersebut pasien sering mengeluhkan
pusing, dan tensi pasien menurut keluarga cenderung tinggi setelah stroke.
Puisng diraskan hilang timbul, saat sedang pusing pasien biasanya berobat ke
dokter keluarga mendapatkan obat tapi keluarga tidak paham obatnya apa, saat
berobat ke dokter keluarga tensi sering tinggi.
Riwayat penyakit jantung : disangkal
Riwayat penjakit ginjal : disangkal
Riwayat kolesterol : disangkal

3
Riwayat penyakit diabetes : disangkal
Riwayat Penyakit Keluarga :
Riwayat hipertensi : disangkal
Riwayat keluhan serupa : disangkal
Riwayat penyakit jantung : disangkal
Riwayat penyakit diabetes : disangkal
Riwayat stroke : disangkal
Riwayat Sosial, Ekonomi, Pribadi :
Pasien tinggal bersama anaknya, pasien tidak bekerja. Kesan ekonomi pasien
cukup. Biaya pengobatan ditanggung BPJS dan pribadi. Pasien suka memakan
makanan yang asin dan berminyak.
Anamnesis Sistem:
Sistem neurologis :kelemahan anggota gerak kanan dan kiri, tidak dapat
berkomunikasi, tidak dapat memahami perintah
pemeriksa, penurunan kesadaran
Sistem kardiovaskular: : hipertensi
Sistem respirasi : sesak napas
Sistem gastrointestional : tidak ada keluhan
Sistem integumen : kelemahan anggota gerak kiri post stroke tahun 2014
Sistem urogenital : tidak ada keluhan
Resume Anamnesis
Pasien perempuan berusia 75 tahun datang ke IGD RSUD ambarawa dengan
penurunan kesadaran sejak 4 jam SMRS, pasien ditemukan terjatuh dikamar mandi
lebih kurang pukul 4 dini hari. Pasien ditemukan dalam keadaan tidak sadar, pasien
dipindahkan ke tempat tidur oleh anaknya, saat dipindahkan ke tempat tidur pasien
menjadi kaku dan kejang, diakui oleh keluarga pasien sempat kejang kedua kaki
bergetar, menurut keluarga kejang terjadi cukup lama. Muntah disangkal, tidak ada

4
yang mengetahui bagaimana pasien terjatuh. Adanya memar maupun luka dibagian
kepala maupun bagian lainnya setelah terjatuh disangkal.
Pasien pernah memiliki riwayat stroke 4 tahun lalu, menurut keluarga pada saat
serangan stroke pertama kali pasien juga terjatuh karena anggota gerak kiri lengan
maupun kaki mengalami kelemahan secara tiba-tiba. Pasien dibawa ke RS BK,
mendapatkan perawatan selama 10 hari. Pasien belum pernah melakukan CT-scan.
Pasien juga belum pernah melakukan fisioterapi. Setelah selesai rawat inap pasien
hanya kontrol sekali saja setelah rawat inap, stelah itu pasien tidah pernah rutin kontrol
ataupun melakukan fisioterapi. Pasien juga tidak pernah minum obat rutin setelah
stroke baik untuk terapi post stroke ataupun obat antihipertensi. Post stroke menyisakan
kelemahan anggota gerak kiri . Post stroke tahun 2014 sering mengeluhkan pusing, dan
tensi pasien cenderung tinggi setelah stroke. Puisng diraskan hilang timbul, saat sedang
pusing pasien biasanya berobat ke dokter keluarga mendapatkan obat tapi keluarga
tidak paham obatnya apa, saat berobat ke dokter keluarga tensi sering tinggi
Diskusi I
Dari hasil data alloanamnesis didapatkan adanya penurunan kesadaran,
Penurunan kesadaran mempunyai berbagai derajat. Kesadaran memerlukan interaksi
yang terus-menerus dan efektif antara hemisfer otak dan formasio retikularis di batang
otak. Kesadaran dapat digambarkan sebagai kondisi waspada dalam kesiagaan yang
terus menerus terhadap keadaan lingkungan atau rentetan pikiran kita. Hal ini berarti
bahwa seseorang menyadari seluruh asupan dari panca indera dan mampu bereaksi
secara optimal terhadap seluruh rangsangan baik dari luar maupun dari dalam tubuh.
Orang normal dengan tingkat kesadaran yang normal mempunyai respon penuh
terhadap pikiran atau persepsi yang tercermin pada perilaku dan bicaranya serta sadar
akan diri dan lingkungannya. Dalam keseharian, status kesadaran normal bisa
mengalami fluktuasi dari kesadaran penuh (tajam) atau konsentrasi penuh yang
ditandai dengan pembatasan area atensi sehingga berkurangnya konsentrasi dan
perhatian, tetapi pada individu normal dapat segera mengantisipasi untuk kemudian
bisa kembali pada kondisi kesadaran penuh lagi. Mekanisme ini hasil dari interaksi

5
yang sangat kompleks antara bagian formasio retikularis dengan korteks serebri dan
batang otak serta semua rangsang sensorik.
Pada penderita didapatkan defisit neurologis, berupa penuruna kesadaran,
kelemahan motorik yang terjadi akibat suatu proses destruksi, nyeri kepala kronik
akibat dari proses kompresi dan kejang. Kejang seringkali ditemukan pada penderita
post stroke ataupun pasien dengan serangan stroke, dimana kejang biasanya disebabkan
karena stroke hemoragik, dimana aliran darah menyembur keluar dari arteri menekan
jaringan otak, hal tersebut juga menekan jaringan otak sebelahnya menyebabkan efek
kompresi. Jaringan yang terkompresi juga menjadi kekurangan oksigen (anoksia).
Robekan, kompresi, dan anoksia, semuanya itu menjadi factor pencetus yang dapat
mempresipitasi keluarnya impuls listrik epileptik dari saraf, menyebabkan kejang.
Kejang pada intracerebral bleeding dapat diklasifikasikan berdasarkan onset klinis.
Early seizures didefinisikan sesuai dengan pedoman ILAE yaitu kejang apa pun yang
terjadi dalam 1 minggu dari onset spontan, dan late seizures didefinisikan sebagai
kejaang yang terjadi lebih dari 1 minggu kemudian. (Woo , 2012). Patofisiologi kejang
spontan pada stroke masih belum jelas, penjelasan potensial termasuk deposisi
hemosiderin itu sendiri yang menyebabkan iritasi serebral fokal dan menyebabkan
timbulnya focus kejang. Penelitian lain menyebutkan trombin memberikan efek pada
rangsangan saraf dan saluran natrium yang diberi tegangan menyebabkan kejang.
Terakhir, peningkatan glutamat ekstraseluler dan regulasi turun pada GABA dan
saluran kalium telah dikaitkan dengan kejang pasca stroke. Lokasi lobus dianggap
paling epileptogenik pada perdarahan intracerebral akut. Insiden kejang tertinggi
dengan perdarahan terjadi pada struktur kortikal lobar dan terendah dengan perdarahan
thalamus. Keterlibatan nukleus kaudatus memprediksi kejang seperti halnya
keterlibatan temporal atau parietal. Juga patut diingatkan bahwa pendarahan akibat
trombosis sinus vena serebral biasanya disertai dengan aktivitas kejang (eso stroke,
2018).
Defisit neurologis akut yang terjadi secara spontan tanpa adanya faktor
pencetus yang jelas berupa trauma dan gejala infeksi sebelumnya mengarah ke suatu
lesi vaskuler karena onsetnya yang mendadak. Sehingga pada penderita mengarah pada

6
diagnosis stroke. Menurut WHO, stroke adalah suatu tanda klinis yang berkembang
secara cepat akibat gangguan otak fokal (atau global) dengan gejala-gejala yang
berlangsung selama 24 jam atau lebih dan dapat menyebabkan kematian tanpa adanya
penyebab lain yang jelas selain vaskular.
Pasien berumur 75 tahun, hal ini sesuai dengan beberapa penelitian yang
menunjukkan bahwa salah satu faktor terbanyak terjadinya stroke adalah pada usia
lanjut. Penelitian Denise Nasissi, 2010 menunjukkan dari 251 penderita stroke, ada
47% wanita dan 53% laki-laki dengan rata-rata umur 69 tahun (78% berumur lebih dari
60 tahun). Umur merupakan faktor risiko yang paling kuat untuk stroke. Risiko stroke
adalah dua kali ganda untuk setiap 10 tahun di atas 55 tahun. (Sotirios, 2000). Selain
itu pasien juga mempunyai riwayat hipertensi tak terkontrol, riwayat stroke
sebelumnya dan juga tidak menjalani pola hidup yang sehat (jarang berolahraga dan
pola diet sehat) sehingga merupakan faktor risiko dari penyakit serebrovaskuler seperti
stroke.
STROKE
1 Definisi
Stroke adalah suatu tanda gangguan fungsi otak secara fokal maupun global
yang dapat menyebabkan kematian atau kecacatan yang menetap lebih dari 24 jam,
tanpa penyebab yang jelas kecuali adanya gangguan vaskular (World Health
Organization).
2 Epidemiologi
Stroke merupakan salah satu penyebab kematian dari empat penyakit di dunia,
stroke juga menjadi salah satu penyebab disabilitas nomor satu pada usia tua. Di
Amerika, kejadian stroke iskemik sebanyak lebih dari 4 juta orang, dengan angka
kejadian 750.000 per tahun. Kejadian stroke meningkat seiring meningkatnya usia,
dengan angka kejadian tertinggi pada usia 65 tahun, stroke iskemik lebih sering terjadi
pada laki – laki daripada wanita dengan perbandingan 5:1. Kejadian stroke perdarahan
pada parenkim otak sebesar 10-15% dari semua jenis stroke. Kejadian stroke karena

7
perdarahan subarachnoid sebesar 5-10% dari seluruh stroke, dan 80% dari perdarahan
subarachnoid terjadi dengan spontan.
3 Faktor Risiko
3.1 Hipertensi
Hipertensi merupakan salah satu faktor risiko yang sering menyebabkan stroke.
Hipertensi meningkatkan progresifitas aterosklerosis dan berperan dalam kelainan
pembuluh darah kecil. Setiap kenaikan 10 mmHg tekanan sistolik akan meningkatkan
risiko stroke sebesar 1,7-1,9 kali. Hipertensi juga menjadi salah satu faktor risiko untuk
kejadian stroke yang diakibatkan perdarahan intraserebral, dengan menurunkan
tekanan darah dapat menurunkan angka kejadian perdarahan intraserebral sebesar 50%.
3.2 Penyakit Jantung
Penyakit jantung yang sering menyebabkan stroke iskemik adalah atrial
fibrilasi, penyakit valvular, penyakit arteri koroner, dan gagal jantung kongestif.
Kejadian stroke meningkat dua kali lebih tinggi pada pasien dengan penyakit arteri
koroner, dan empat kali lebih tinggi pada pasien dengan gagal jantung kongestif.
3.3 Diabetes
Diabetes berkaitan dengan kejadian stroke dengan mengontrol kadar gula darah
yang akan menurunkan kerusakan pembuluh darah mikro.
3.4 Hiperlipidemia
Abnormalitas profil lipid akan meningkatkan kejadian penyakit arteri koroner,
tetapi tidak berhubungan dengan kejadian stroke. Penelitian yang dilakukan oleh The
Honolulu Heart Program menyimpulkan bahwa peningkatan kolesterol total juga akan
meningkatkan angka kejadian stroke dan penyakit arteri koroner. Rendahnya kadar
High Density Lipoprotein juga ditemukan menjadi salah satu faktor yang
meningkatkan kejadian stroke menurut penelitian yang dilakukan oleh Nothern
Manhattan Stroke Study.
3.5 Merokok
Merokok merupakan salah satu faktor risiko yang paling berpengaruh dengan
kejadian stroke. Merokok akan meningkatkan agregasi trombosit, menurunkan
kelenturan dan regangan pembuluh darah, dan menurunkan kadar HDL. Merokok

8
meningkatkan risiko kejadian stroke sebesar 1,8 kali, serta 12-18% pasien stroke
memiliki riwayat merokok.
4 Klasifikasi
4.1 Berdasarkan Waktu
a. TIA (Trancient Ischemic Attack)
Pada bentuk ini gejala neurologik yang timbul akibat gangguan peredaran darah
di otak akan menghilang dalam waktu 24 jam.
b. RIND (Reversible Ischemic Neurologic Deficit)
Gangguan neurologi yang timbul dan akan menghilang secara sempurna dalam
waktu 1 minggu dan maksimal 3 minggu
c. Stroke in Evolution (Progressive Stroke)
Stroke yang terjadi masih terus berkembang dimana gangguan yang muncul
semakin berat dan bertambah buruk. Proses ini biasanya berjalan dalam beberapa
jam atau beberapa hari
d. Completed Stroke
Gangguan neurologi yang timbul bersifat menetap atau permanen
4.2 Berdasarkan Etiologi
4.2.1 Stroke Iskemik
a. Definisi
Stroke yang terjadi akibat adanya obstruksi atau bekuan pada arteri sirkulasi
otak yang berlangsung selama beberapa menit. Iskemia otak yang terjadi lebih dari
waktu tertentu akan menyebabkan kerusakan sel lalu mengakibatkan infark otak.
Gambar 1 Patogenesis Stroke

9
b. Klasifikasi
1. Kardiak Embolisme
Emboli yang berasal dari jantung menyebabkan 15-30% stroke iskemik.
Emboli yang berasal dari jantung, dinding jantung yang terbentuk karena adanya
atrial fibrilasi, kardiomiopati dengan penurunan fraksi ejeksi, stenosis mitral,
regusgitasi mitral, penyakit jantung rheumatoid, endokarditis akan menyumbat
pembuluh darah otak yang sesuai dengan ukuran emboli yang terbentuk.
2. Aterosklerotik
Plak aterosklerotik yang menyebabkan 14-25% stroke iskemik, plak
aterosklerotik yang berkaitan dengan stroke iskemik adalah plak yang terbentuk di
percabangan arteri carotis interna, karena langsung berhubungan dengan arteri
serebral anterior, medial dan arteri vertebral. Mekanisme terjadinya iskemia
jaringan otak dapat terjadi karena lepasnya komponen plak yang akan menyumbat
arteri distal otak, plak aterosklerotik dapat menyebabkan stenosis arteri yang
menyebabkan penyempitan dan thrombosis lokal.
3. Stroke Lakunar
Penyumbatan arteriol pada otak, yang terdapat pada kapsula interna, corona
radiate, thalamus, batang otak. Oklusi arteriol disebabkan oleh kerusakan
endothelial karena hipertensi, diabetes mellitus.
4. Stroke Kriptogenik
Penyebab stroke yang tidak diketahui atau kriptogenik sebesar 20-40%, stroke
jenis ini seringkali muncul dengan gejala mirip dengan adanya embolisme, tetapi
sumber emboli tidak diketahui.
c. Gejala Klinis
Adanya defisit neurologis fokal yang terjadi tiba – tiba, gejala klinis yang
spesifik tergantung dengan dimana letak iskemia, seberapa berat penyumbatan yang
terjadi, besarnya peran arteri collateral.
1. Perdarahan arteri serebri media
Menyuplai darah untuk kapsula interna, ganglia basal, lobus frontal lateral,
lobus parietal lateral anterior, lobus parietal lateral posterior, lobus temporal

10
lateral. Gejala klinis yang terlihat adalah hemiparesis kontralateral, hemianopia,
penurunan sensoris,
2. Perdarahan arteri serebri anterior
Menyuplai bagian medial lobus frontalis. Gejala klinis yang terlihat adalah
hemiparesis dan defisit sensorik kontralateral, bagian distal lebih parah
disbanding proksimal, kesulitan berbicara, inkontinensia urin, adanya perilaku
abnormal, akinetik.
3. Perdarahan arteri serebri posterior
Menyuplai otak tengah, thalamus, lobus oksipital, lobus temporal inferior
medial. Gejala klinis yang terlihat adalah hemianopia, kebutaan jika infark pada
arteri bilateral.
4. Perdarahan arteri karotis interna
Perdarahan pada arteri karotis nterna dapat menunjukkan manifestasi arteri
serebri anterior dan media. Gejala klinis yang dapat timbul adalah kelemahan
otot kontralateral, kehilangan sensoris, hemianopia, afasia.
5. Perdarahan arteri basilaris dan arteri vertebralis
Menyuplai batang otak dan serebellum. Iskemia bagian posterior akan
menimbulkan gejala diplopia, vertigo, gangguan pendengaran, disfagia,
hiccups, mual, muntah, penurunan kesadaran, nistagmus, kesulitan menelan,
ataxia. Sumbatan pada arteri serebellar superior akan menimbulkan gejala
dysarthria, ataxia, dan nistagmus. Sumbatan pada arteri anterior inferior akan
menimbulkan gejala hemiataxia, dan vertigo. Sumbatan pada arteri basilaris
yang menyuplai mesensefalon, ponsm medulla oblongata, dapat menimbulkan
gejala tetraplegia, keadaan pasien koma.
d. Patofisiologi
Iskemia disebabkan oleh adanya penyumbatan aliran darah otak oleh trombus
atau embolus. Trombus umumnya terjadi karena berkembangnya aterosklerosis pada
dinding pembuluh darah, sehingga arteri menjadi tersumbat, aliran darah ke area
trombus menjadi berkurang, menyebabkan iskemia kemudian menjadi kompleks
iskemia akhirnya terjadi infark pada jaringan otak. Emboli disebabkan oleh embolus

11
yang berjalan menuju arteri serebral melalui arteri karotis. Terjadinya blok pada arteri
tersebut menyebabkan iskemia yang tiba-tiba berkembang cepat dan terjadi gangguan
neurologi fokal. Perdarahan otak dapat disebabkan oleh pecahnya dinding pembuluh
darah oleh emboli.
Gambar 2 stroke iskemik
e. Diagnosis
1. Anamnesis
2. Pemeriksaan laboratorium
a) Darah lengkap
Untuk mengetahui ada atau tidaknya leukositosis, anemia, trombosit
abnormal, adanya perdarahan gastrointestinal yang dapat menginisiasi
trombolisis.
b) PT APTT
Peningkatan kadar PT dapat terjadi karena penggunaan warfarin, sedangkan
peningkatan kadar APTT terjadi karena penggunaan heparin.
c) Profil gula darah, elektrolit, ureum, creatinine
Yang dapat menjadi faktor risiko terjadinya stroke, seperti hipertensi dan
diabetes.
d) Enzim jantung
Pemeriksaan troponin dan kreatinin kinase-MB berfungsi untuk
menyingkirkan adanya iskemik jantung

12
3. Pemeriksaan CT Scan
Pemeriksaan CT Scan berfungsi untuk mengevaluasi ada atau tidaknya
perdarahan, proses trombolisis, ada atau tidaknya neoplasma atau infeksi.
Terjadinya infark akan menunjukkan area hipodensitas pada gray matter yang
biasanya muncul 6 jam setelah onset. CT Scan tidak sensitive untuk mendeteksi
infark kecil.
4. Pemeriksaan MRI
Iskemia serebral akan terlihat pada 50% pasien yang dilakukan MRI. Prosedur
MRI yang memakan waktu cukup lama menjadikan MRI bukan menjadi
pemeriksaan penunjang pilihan.
g. Komplikasi
1. Pembentukan perdarahan
2. Edema serebri
3. Kejang
4.2.2 Stroke Perdarahan
a. Definisi
Perdarahan yang terjadi pada otak yang terjadi secara spontan dan tidak ada
riwayat trauma sebelumnya. Perdarahan pada otak dapat terjadi karena adanya
aneurisma pembuluh darah yang sering terjadi pada orang dengan hipertensi.
b. Klasifikasi
1. Perdarahan intraparenkim otak
a) Epidemiologi
Perdarahan intraparenkim otak terjadi 10-15% dari seluruh jenis stroke, dengan
insidensi 10-20/100.000 per tahunnya di dunia. Perdarahan ini meningkat
seiring bertambahnya usia. Lebih sering terjadi pada laki – laki dan ras Asia.
b) Faktor risiko
1) Hipertensi
Hipertensi merupakan salah satu faktor risiko terjadinya perdarahan
intraparenkim pada usia <55 tahun.

13
2) Alkohol
Kejadian perdarahan intraparenkim meningkat dengan penggunaan alcohol
yang menyebabkan sirosis hati atau trombositopenia.
3) Genetik
Terjadi pada 10% kasus yang memiliki riwayat keluarga dengan perdarahan
intraparenkim otak.
c) Gejala klinis
Gejala klinis yang dapat muncul adalah defisit fokal yang memburuk dalam
beberapa menit, yang sering disertai oleh hipertensi akut. Adanya perdarahan
ynag luas sehingga meningkatkan tekanan intracranial akan menimbulkan
gejala klinis mual, muntah
d) Patogenesis
Sumber : Current Diagnosis & Treatment Neurology, 2012
Gambar 3 Lokasi tersering perdarahan intraparenkim
Pada saat terjadinya perdarahan dan terbentuk hematoma, otak disekitar
hematoma akan mengalami edema karena mengaktivasi serum protein yang
dikeluarkan oleh hematoma. Thrombin merupakan suatu neurotoxin yang akan

14
mengakibatkan edema otak. Edema otak mencapai puncak setelah 48 jam onset,
dan membaik setelah 5 hari onset. Edema otak yang terjadi dapat meningkatkan
tekanan intracranial, herniasi transtentorial.
1) Perdarahan dalam
Sering disebabkan oleh hipertensi, arteri yang kecil yang menyuplai ganglia
basal, kapsula interna, pons, thalamus, dan nucleus serebellar. Orang
dengan hipertensi meningkatkan kejadian stroke perdarahan 2% per tahun.
2) Perdarahan lobus
Lebih sering terjadi pada orang tanpa hipertensi, perdarahan lobus
disebabkan oleh deposit amyloid pada dinding pembuluh darah
leptomeningeal dan arteri kortikal. Deposit amyloid ini sering berada pada
lobus parietal dan oksipital.
3) Malformasi vaskular
Adanya anomaly, fistula, angioma mikro dapat menyebabkan stroke
perdarahan intraparenkim otak.
4) Obat simpatomimetik
Obat simpatomimetik yang berkaitan dengan stroke perdarahan
intraparenkim adalah amfetamin, metamfetamin, dan kokain. Obat-obatan
ini mengakibatkan vasokonstriksi reversible, vaskulitis inflamatori, atau
hipertensi.
5) Neoplasma
Adanya tumor primer atau metastasis pada otak dapat menyebabkan ruptur
pembuluh darah sehingga dapat menyebabkan perdarahan intraparenkim
otak.
6) Obat antikoagulan
Konsumsi obat antikoagulan seperti warfarin dan heparin
7) Oklusi
8) Sindrom hiperperfusi
Peningkatan aliran pembuluh darah tiba tiba ke otak sehingga menyebabkan
dilatasi pembuluh darah

15
e) Diagnosis
Diagnosis klinik stroke dibuat berdasarkan batasan stroke, dilakukan
pemeriksaan klinis yang teliti, meliputi anamnesis, pemeriksaan fisik,
pemeriksaan neurologis dan pemeriksaan radiologis. Pemeriksaan fisik dapat
membantu menentukan lokasi kerusakan pada otak. Untuk memperkuat
diagnosis biasanya dilakukan pemeriksaan CT scan. Kedua pemeriksaan
tersebut juga bisa membantu menentukan penyebab dari stroke, apakah
perdarahan atau tumor otak.
Gambar 4 Gambaran CT Scan pada stroke perdarahan
Gambar 5 Gambaran MRI pada stroke perdarahan

16
Gambar 6 perdarahan pada thalamus
f) Penatalaksanaan
1) Initial assessment
2) Intubasi
3) Tekanan darah sistolik
4) Monitoring tekanan intracranial
5) Drain ventrikel
6) Manajemen cairan
7) Anti kejang profilaksis
8) Suhu tubuh
2. Perdarahan subarachnoid
a) Gejala Klinis
Nyeri kepala berat, meningeal sign positif, neuropati, letargik, hemiparesis,
stupor, koma.
b) Pathogenesis
Adanya ruptur pembuluh darah saccular karena aneurisma yang menyebabkan
dinding pembuluh darah menjadi tipis dan dilatasi.

17
c) Diagnosis
Gambar 7 perdarahan subarachnoid difus
d) Penatalaksanaan
1) Manajemen awal yang dilakukan selama 24-48 jam setelah ruptur
aneurisma.
2) Manajemen neurologis
- Intubasi
- Manajemen tekanan darah
- Katerisasi intraventrikular
- Farmakoterapi
5 Diagnosis
Stroke merupakan suatu kelainan neurologis yang terjadi secara mendadak,
untuk mengetahui penyebab terjadinya stroke, langkah awal yang dapat dilakukan
adalah membedakan stroke perdarahan dan stroke non perdarahan melalui anamnesis,
dan pemeriksaan neurologis.

18
Tabel 1 diagnosis stroke
Anamnesis
Gejala Stroke perdarahan Stroke non perdarahan
Onset atau awitan Mendadak Mendadak
Saat onset Sedang aktif Istirahat
Peringatan (warning) - +
Nyeri kepala +++ +-
Kejang + -
Muntah + -
Penurunan kesadaran +++ +-
Pemeriksaan Neurologis
Bradikardi ++(dari awal) +- hari ke 4
Udem papil Sering + -
Kaku kuduk + -
Tanda kernig, brudzinski ++ -
Tabel 2 diagnosis stroke Berdasarkan Siriraj Score
No Gejala/tanda Penilaian Indeks Skoring
1. Kesadaran (0) kompos mentis
(1) mengantuk
(2) semi koma/koma
x 2,5
+
2. Muntah (0) tidak
(1) ya
x 2 +
3. Nyeri kepala (0) tidak
(1) ya
x 2 +
4. Tekanan darah Diastolik x 10%
(0,1)
+
5. Atheroma
a. DM
b. Angina Pektoris
klaudikasio intermitten
(0) tidak
(1) ya
x (-3) -
6. Konstanta -12 -12
Hasil SSS
<-1 non perdarahan
>1 perdarahan
6 Diagnosis Topis
Diagnosis topis dapat ditentukan dari gejala yang timbul, antara lain dengan cara
membedakan letak lesi apakah kortikal atau subkortikal (kapsula interna, ganglia
basalis, thalamus), batang otak dan medula spinalis.

19
1. Gejala klinis pada topis di kortikal
a. Afasia
b. Wajah dan lengan lebih lumpuh atau tungkai lebih lumpuh
c. Kejang
d. Gangguan sensoris kortikal
e. Deviasi mata ke daerah lesi
2. Gejala klinis pada topis subkortikal
a. Wajah, lengan dan tungkai mengalami kelumpuhan yang sama berat
b. Gangguan sensorik
c. Sikap distonik
3. Gejala klinis pada topis di batang otak
a. Hemiplegi alternans
b. Nistagmus
c. Gangguan pendengaran
d. Tanda serebelar
e. Gangguan sensorik wajah ipsilateral dan pada tubuh kontralateral
4. Gejala klinis pada topis di medulla spinalis
a. Gangguan sensorik setinggi lesi
b. Gangguan miksi dan defekasi
c. Wajah tidak ada kelainan
d. Brown Sequard syndrome
7 Penatalaksanaan
7.1 Pengelolaan Umum
a. Breathing
Jalan nafas harus terbuka lebar, menghisap lendir dan slem untuk mencegah
kekurangan oksigen. Menjaga ventilasi baik, intubasi dengan GCS<8.
Penderita berbaring dalam posisi miring kiri-kanan setiap 2 jam.
b. Blood
Tekanan darah pada tahap awal tidak boleh segera diturunkan, karena dapat
memperburuk keadaan, kecuali pada tekanan darah sistolik >220 mmHg dan

20
diastolik >120 mmHg (stroke iskemik), sistolik >180 mmHg dan atau diastolik
>100mmHg (stroke hemoragik). Obat – obatan yang digunakan adalah ACEI,
B Bloker, CCB.
c. Brain
Bila didapatkan peningkatan tekanan intracranial dengan tanda nyeri kepala,
muntah proyektil, dan bradikardi relatif. Digunakan mannitol 1-1,5 gr/kgBB
dilanjutkan dengan 6x100 cc (0,5 gr/kgBB) dalam 15-20 menit. Peningkatan
suhu tubuh harus dihindari karena memperbanyak pelepasan neurotransmitter
eksitatorik, radikal bebas, kerusakan BBB dan merusak pemulihan metabolism
enersi serta memperbesar inhibisi terhadap protein kinase.
d. Bladder
Hindari infeksi saluran kemih bila terjadi retensio urine sebaiknya dipasang
kateter intermitten. Bila terjadi inkontinensia urine, pasang kateter.
e. Bowel
Kebutuhan cairan dan kalori perlu diperhatikan, hindari obstipasi. Memasang
NGT. Kekurangan albumin perlu diperhatikan karena dapat memperberat
edema otak.
7.2 Pengelolaan penyebab
a. Stroke iskemik
Memperbaiki aliran darah ke otak (reperfusi)
Menggunakkan obat trombolisis, yaitu rt-PA(recombinant tissue
plasminogen activator) dengan dosis 0,9 mg/kgBB maksimal 90 mg (10%
diberikan bolus & sisanya infus kontinu dalam 60 menit). Pemberian rt-PA
kurang dari 3 jam. Untuk memperbaiki aliran darah antara lain dengan
memperbaiki hemorheologi seperti pentoxiifilin yang mengurangi viskositas
darah dengan meningkatkan deformabilitas sel darah merah dengan dosis
15mg/kgBB/hari, obat naftidrofuril dengan memperbaiki aliran darah melalui
unsur seluler darah 600 mg/hari selama 10 hari iv dilanjutkan oral 300 mg/hari.

21
Thrombosis (antikoagulasi)
Anti koagulan diberikan pada pasien stroke yang mempunyai risiko
untuk terjadi emboli otak seperti pada pasien dengan kelainan jantung fibrilasi
atrium non valvular, thrombus mural dalam ventrikel kiri, infark miokard baru
dan katup jantung buatan. Dapat diberikan heparin 1000 U/jam, cek apt per 6
jam, dapat diberikan juga heparin berat molekul rendah (LMWH) 2x0,4 cc
subkutan. Monitor trombosit hari ke 1&3 (jika jumlah <100.000 tidak
diberikan). Warfarin dengan dosis hari 1=8 mg, hari II=6mg, hari
III=penyesuaian dengan International Normalized Ratio (INR).
Pasien dengan paresis berat, dapat diberikan heparin 2 x 5.000 U subkutan atau
LMWH 2x0,3 cc selama 7-10 hari.
Obat anti agregasi trombosit seperti aspirin dengan dosis 80-1200
mg/hari, dipiridamol SR 200 mg 2x1 +aspirin 25 mg dengan menghambat jalur
siklooksigenase, fosfodiestrase dan ambilan kembali adenosine, cilostazol
dosis 2x50 mg yang bekerja menghambat fosfodiestrase III, ticlopidin 2x250
mg yang menginhibisi reseptor adenosine difosfat dan thyenopyridine dan
clopidogrel 1x75 mg yang menginhibisi adenosine difosfat.
Neuroproteksi
CDP – Choline bekerja memperbaiki sel dengan cara menambah sintesa
phospatidylcholine, menghambat terbentuknya radikal bebas dan menaikkan
sintesis asetilkolin, suatu neurotransmitter untuk fungsi kognitif. Dengan dosis
500-2000 mg/hari selama 14 hari.
Piracetam yang memperbaiki integritas sel, memperbaiki fluiditas
membrane dan menormalkan fungsi membrane. Dosis bolus 12 gr iv
dilanjutkan 4x3 mg iv sampai hari ke-5, dilanjutkan 3x4 gr per oral sampai
minggu keempat, minggu ke lima – minggu ke 12 2x2,4 gr/oral.
Statin yang berfungsi sebagai suatu antioksidan “downstream dan
upstream”, downstream adalah stabilisasi aterosklerosis sehingga mengurangi
pelepasan plak tromboemboli dari arteri ke arteri, upstream meperbaiki

22
pengaturan Enos (endothelial nitric oxide synthese), antithrombus, vasodilatasi
dan antiinflamasi.
Cerebrolisin adalah suatu protein bebas otak dengan menghambat
caspase dan sebagai neurotropic 30-50 cc selama 21 hari.
b. Stroke perdarahan
Pengelolaan konservatif perdarahan intraserebral
Pemberian anti perdarahan epsilon aminocaproat 30-36 gr/hari, asam
tranexamat 6x1gr untuk mencegah lisisnya bekuan darah yang sudah terbentuk.
Pengelolaan konservatif perdarahan sub arachnoid
Bed rest total selama 3 minggu, penggunaan morfin 15 mg im diperlukan untuk
menghilangkan nyeri kepala. Vasospasme terjadi pada 30% pasien, sehingga
diberikan obat CCB dengan dosis 60-90 mg/4 jam selama 21 hari atau 15-30
mg/kg/jam selama 7 hari, dilanjutkan 360 mg/oral selama 14 hari.
III. DIAGNOSIS SEMENTARA
Diagnosis Klinis : Penurunan kesadaran, lateralisasi dextra, riwayat kejang,
akut, post stroke
Diagnosis Topik : Hemisfer sinistra
Diagnosis Etiologi : Gangguan serebrovaskular (Stroke hemoragic dd stroke
infark dd neoplasma onset akut)
IV. PEMERIKSAAN FISIK
Pemeriksaan saaat di IGD:
GCS :, E3M4V1
Tanda-Tanda Vital :
- Tekanan darah : 200/125 mmHg
- Frekuensi nadi : 72x/menit, reguler, isi cukup, kuat angkat
- Frekuensi nafas : 24 x/menit, regular
- Suhu tubuh : 36,3°C
IV.1. Pemeriksaan Umum (7 January 2019)
GCS :, E3M5V1
Tanda-Tanda Vital :

23
- Tekanan darah : 130/90 mmHg
- Frekuensi nadi : 83x/menit, reguler, isi cukup, kuat angkat
- Frekuensi nafas : 22 x/menit, regular
- Suhu tubuh : 36,8°C
IV.2. status generalis
Kepala : Bentuk kepala normocephal, rambut hitam, terdistribusi merata, tidak
mudah dicabut.
Leher : Tidak teraba pembesaran kelenjar getah bening pada leher. Kaku kuduk
(-), burdzinsky I (+)
Wajah : Raut muka pasien baik dan tidak terdapat kelainan facies.
Mata : Edema palpebra (-/-), alis mata hitam dan tersebar merata, konjungtiva
anemis (-/-), sklera ikterik (-/-), pupil bulat anisokor Ø 3mm/4mm,
refleks cahaya (+/+), refleks kornea (+/+)
Telinga : AD/AS: Bentuk telinga normal, serumen (+), membran timpani sulit
dinilai, nyeri tekan dan tarik (-)
Hidung : Bentuk hidung normal. Deviasi (-). Sekret (-).Nafas cuping hidung(-).
Mulut : Mukosa gusi dan pipi tidak hiperemis, ulkus (-), perdarahan gusi (-),
sianosis (-).
Thoraks
Pulmo :
Inspeksi : Normochest, gerak dada simetris, retraksi (-)
Palpasi : Taktil fremitus kanan dan kiri sama
Perkusi : Pekak di basal kedua lapang paru
Auskultasi: VBS (+/+), ronkhi (+/+),wheezing (-/-)
Cor :
Inspeksi : Ictus cordis tidak tampak
Palpasi : Ictus cordis teraba di ICS V linea midclavikularis sinistra
Perkusi : Batas kiri bawah: ICS IV linea axillaris anterior sinistra
Batas kiri atas: ICS II linea parasternalis sinistra
Batas kanan bawah: ICS IV linea parasternalis dekstra

24
Batas kanan atas: ICS II linea parasternalis dekstra
Auskultasi : BJ I dan II (+), murmur (-) sistolik, gallop (-).
Abdomen :
1. Inspeksi : Datar, supel.
2. Auskultasi: Bising usus (+), normal
3. Perkusi : Timpani di semua regio abdomen
4. Palpasi : Dinding perut supel, hepar dan lien ttb, nyeri tekan (-)
Ekstremitas : kontraktur (-/-/-/+), sianosis (-), akral hangat (+)
IV.2 Status Psikiatri
Tingkah Laku : Sulit dinilai
Perasaan Hati : Sulit dinilai
Orientasi : Sulit dinilai
Kecerdasan : Sulit dinilai
Daya Ingat : Sulit dinilai
IV.3 Status Neurologis
a. Saraf Kranialis
Nervus Pemeriksaan Kanan Kiri
N. I. Olfaktorius Daya penghidu sdn sdn
N. II. Optikus
Daya penglihatan sdn sdn
Pengenalan warna sdn sdn
Lapang pandang sdn sdn
N. III.
Okulomotor
Ptosis - -
Gerakan mata ke medial + +
Gerakan mata ke atas + +
Gerakan mata ke bawah + +
Ukuran pupil 3mm 4 mm
Bentuk pupil Bulat Bulat
Refleks cahaya + +
N. IV. Troklearis
Strabismus divergen - -
Gerakan mata ke lat-bwh - -
Strabismus konvergen - -
N. V. Trigeminus
Menggigit sdn sdn
Membuka mulut Normal Normal
Sensibilitas muka Sdn sdn

25
Refleks kornea + +
Trismus - -
N. VI. Abdusen Gerakan mata ke lateral + +
Strabismus konvergen - -
N. VII. Fasialis
Kedipan mata + +
Lipatan nasolabial - -
Sudut mulut dbn dbn
Mengerutkan dahi sdn sdn
Menutup mata + +
Meringis sdn sdn
Menggembungkan pipi sdn sdn
Daya kecap lidah 2/3 ant Tidak
dilakukan
Tidak
dilakukan
N. VIII.
Vestibulokoklearis
Mendengar suara bisik sdn sdn
Tes Rinne Tidak
dilakukan
Tidak
dilakukan
Tes Schwabach Tidak
dilakukan
Tidak
dilakukan
N.IX (GLOSSOFARINGEUS) Keterangan
Arkus Faring Simetris
Daya Kecap 1/3 Belakang Tidak dinilai
Reflek Muntah Tidak dinilai
N. X (VAGUS) Keterangan
Reflek muntah Tidak dinilai
Bersuara (-)
Menelan Sdn
N. XI (AKSESORIUS) Keterangan
Memalingkan Kepala +
Sikap Bahu Sdn
Mengangkat Bahu Sdn
Trofi Otot Bahu (-)
N. XII (HIPOGLOSUS) Keterangan
Artikulasi Sdn
Menjulurkan lidah Sdn

26
b. Fungsi Motorik : sdn (penurunan kesadaran)
Refleks Fisiologis
Refleks Biceps Meningkat Dbn
Refleks Triceps Meningkat Dbn
Refleks ulna dan radialis Dbn Dbn
Refleks Patella Dbn Dbn
Refleks Achilles Dbn Dbn
Refleks Patologis
Babinski + -
Chaddock - -
Oppenheim - -
Gordon - -
Schaeffer - -
Mendel Bachterew - -
Rosollimo - -
Gonda - -
Hofman Trommer - -
c. Fungsi Sensorik
Kanan Kiri
Rasa nyeri Sdn Sdn
Rasa raba Sdn Sdn
d. Rangsang Meningeal
Kaku kuduk : negative
Kernig sign : negative
Pemeriksaan Brudzinski :
Brudzinski I : +
Brudzinski II : negative
Brudzinski III : negative
Brudzinski IV : negative
e. Fungsi Luhur
Fungsi Luhur: sdn ( pasien tidak kooperatif dan penurunan kesadaran)
Fungsi Vegetatif: BAK DC, BAB (+)
f. Skor Siriraj
( 2,5 x 2) + ( 2 x0 ) + ( 2 x 0) + ( 0,1 x 120 ) - ( 3 x 1 ) – 12 = 2
Hasil dari Siriraj > 1: perdarahan

27
g. Algoritma Gajah Mada
Nyeri kepala (-)
Penurunan kesadaran (+)
Refleks Babinski (+)
Dalam kasus ini didapatkan penurunan kesadaran dan reflex Babinski yang positif yang
artinya stroke yang terjadi adalah stroke perdarahan intraserebral.
V. PEMERIKSAAN PENUNJANG
1. Hematologi
Jenis Pemeriksaan Hasil Nilai Rujukan
Darah lengkap
Hb 14.8 11,5 – 15,5 gr/dl
Ht 45.7 35 - 47%
Eritrosit 5.41 H 3.8– 5,2 juta/µL
MCV 84.5 82 – 98 fL
MCH 27.3 27 – 32 pg
MCHC 32.3 32 – 37 gr/dL
Trombosit 283000 150.000 – 400.000/µL
Leukosit 13.8 H 3.600 –11.000/µL
Hitung Jenis
Eosinofil 0.01L 0.04-0.8 %
Basofil 0.04 0-0.2%
Neutrofil 12.3 H 1.8-7.5 %
Limfosit 1.1 25-40 %
Monosit 0.36 0.2-1 %
RDW-CV 14.2 10-18%
Kimia Klinik
GDS 142H 74-106 mg/dl
SGOT 29 0-35 U/L
SGPT 14 0-35 U/L
Ureum 29 10-50 mg/dL
Kreatinin 0.99 H 0,45-0.75 mg/dL
HDL direct 63 37-92
LDLcholesterol 118.6 <150
Asam urat 5.24 2-7
Cholesterol 197 <200 dianjurkan
200-239 resiko sedang
>= 240 resiko tinggi
Trigliserida 77 70-140

28
Elektrolit
Na 143 136-146 mmol/L
K 3.3 L 3.5-5.1 mmol/L
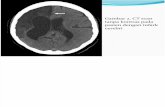
2. CT Scan tanggal 28 Desember 2018
Gambar. Hasil CT Scan Kepala
Ekspertise:
- Intracerebral hemorrhage di corona radiate kiri, volume lebih kurang 17cc
dengan edem perifocal
- Infark di corona radiate kiri
- Tak tampak gambaran peningkatan tekanan intracranial pada HCTS saat ini
DISKUSI II
Pada pemeriksaan fisik status generalisata didapatkan adanya penurunan
kesadaran dengan penilaian GCS mata tidak adanya kontak mata, pada motorik pasien
tidak dapat menggerakan sesuai instruksi pemeriksa dan verbal pasien tidak dapat
dinilai. Pada pemeriksaan tanda vital saat di igd didapatkan tanda vitas tekanan darah
200/125 mmHg, frekuensi nadi 72x/menit, reguler, isi cukup, kuat angkat, frekuensi
nafas 24 x/menit, regular dan suhu tubuh 36,3°C. Tekanan darah 200/125 bisa menjadi
salah satu factor etiologi dari stroke perdarahan. Pada pemeriksaan saat pasien sudah

29
dibangsal yaitu tekanan darah 130/90 mmHg, nadi 87x/menit dengan irama regular dan
isi cukup, laju nafas 40x/mnt dalam batas normal, suhu 36,5 derajat (afebris). Pada
pemeriksaan fisik lokalis tidak ditemukan adanya kelainan. Selanjutnya pemeriksaan
status psikiatri dan pemeriksaan neurologis saraf kranialis pemeriksaan sulit dinilai
karena pasien afasia dan tidak dapat memahami perintah pemeriksa.
Pada pemeriksaan fungsi motorik didapatkan adanya keterbatasan gerak dan
peningkatan tonus pada tangan dan kaki kanan. Hal ini disebabkan adanya lesi pada
korteks motorik yang mengatur pergerakan otot. Peningkatan refleks fisiologis juga
didapatkan pada ekstremitas yang mengalami kelemahan, hal ini terjadi karena
hilangnya kontrol inhibisi sentral desendens pada motor neuron yang mempersarafi
otot. Didapatkan adanya refleks patologis yang positif pada ekstremitas yang
mengalami kelemahan diantaranya refleks Babinski (+). Temuan-temuan diatas
merupakan tanda khas pada lesi susunan saraf pusat atau lesi upper motoric neuron.
Selanjutnya pada pemeriksaan sensoris juga sulit dinilai karena pasien tidak dapat
berkomunikasi dan tidak dapat memahami perintah pemeriksa, sehingga terjadi
gangguan komunikasi yang disebabkan kerusakan pada area otak yang mengandung
pusat bahasa (terutama pada hemisfer serberi sinistra).
Menurut Skor Siriraj yang mengandung penilaian kesadaran, ada tidaknya
muntah, atheroma dan nilai tekanan diastolik didapatkan skor pada pasien ini adalah 2
, berarti perdarahan. Scoring lain yang biasa digunakkan adalah algoritma gajah mada
dengan menilai 3 gejala dan tanda yaitu penurunan kesadaran, nyeri kepala, refleks
Babinski. Pada pasien ini didapatkan dua tanda yaitu refleks babinski (+) dan
penurunan kesadaran sehingga menurut perasat ini pasien juga dimasukkan kedalam
jenis stroke hemoragik.
Pemeriksaan penunjang yang dilakukan adalah pemeriksaan darah rutin, kimia
klinik dan profil lipid untuk mencari faktor resiko lain yang kemungkinan terlibat pada
perjalanan penyakit stroke pada pasien ini. Selanjutnya dilakukan pemeriksaan
penunjang CT Scan kepala yang merupakan Golden Diagnosis dalam penegakkan
diagnosis jenis stroke. Hasil CT Scan menunjukkan intracerebral hemorrhage di corona
radiate kiri, volume lebih kurang 17cc dengan edem perifocal . Lesi pada hemisfer

30
sinistra inilah yang menyebabkan hemiparesis dekstra karena jalur saraf motorik yang
berasal dari korteks ini bersilangan di dekusasio piramidalis sehingga mempersarafi
ekstremitas kontralateralnya. Hal tersebut juga mendukung terjadinya afasia karena
perdarahan pada lobus parietalis dapat menekan are broca, wernicke, dan area fasikulus
arkuata yang akan menyebabkan gangguan untuk memahami kata-kata, bicara, dan
mengulang kata.
VI. DIAGNOSIS AKHIR
Diagnosis klinis : Penurunan kesadaran, lateralisasi dextra, riwayat kejang, akut,
post stroke
Diagnosis topis : Hemisfer sinistra
Diagnosis etiologi : Stroke hemoragic, stroke reccurant
VII. TATALAKSANA
1. Non Medikamentosa
Tirah baring
Edukasi keluarga mengenai penyakitnya:
Diagnosis pasien
Tatalaksana yang akan dilakukan
Prognosis dari penyakit yang diderita pasien
Rehabilitasi Medik
2. Medikamentosa
Infus Asering 20 tpm
Inj citicolin 2x500mg
Inj. Ranitidine 2x1 amp
Inj piracetam 4x3 gr
Inj. Mecobalamin 1x1
Inj asam tranexamat 3x1
Inj methylprednisolone 4x125mg
Infus Manitol 4x125 cc (tappering off)
Po diltiazem 1x100mg

31
Po amlodipine 1x10mg
DISKUSI III
Tatalaksana pada pasien ini meliputi tatalaksana non medikamentosa dan
medikamentosa. Tatalaksana nonmedikamentosa meliputi tirah baring, edukasi dan
rehabilitasi medik. Pemberian mediakamentosa pada pasien ini sebagai berikut:
1. Infus Asering
Stabilisasi hemodinamik dilakukan dengan pemberian cairan kristaloid secara
intravena
2. Inj. Manitol
Manitol adalah larutan Hiperosmolar yang digunakan untuk terapi
meningkatkan osmolalitas serum (Ellen Barker. 2002). Dengan alasan fisiologis ini,
Cara kerja Diuretic Osmotik (Manitol) ialah meningkatkan Osmolalitas Plasma dan
menarik cairan normal dari dalam sel otak yang osmolarnya rendah ke intravaskuler
yang osmolar tinggi, untuk menurunkan oedema Otak.
3. Inj. Piracetam
Piracetam berperanan meningkatkan energi (ATP) otak, meningkatkan aktifitas
adenylat kinase (AK) yang merupakan kunci metabolisme energi dimana mengubah
ADP menjadi ATP dan AMP, meningkatkan sintesis dan pertukaran cytochrome b5
yang merupakan komponen kunci dalam rantai transport elektron dimana energi ATP
diproduksi di mitokondria (James, 2004). Piracetam juga digunakan untuk perbaikan
defisit neurologi khususnya kelemahan motorik dan kemampuan bicara pada kasus-
kasus cerebral iskemia.
4. Inj. Citicolin
Citicolin berperan untuk perbaikan membran sel saraf melalui peningkatan
sintesis phosphatidylcholine dan perbaikan neuron kolinergik yang rusak melalui
potensiasi dari produksi asetilkolin. Citicoline juga menunjukkan kemampuan untuk
meningkatkan kemampuan kognitif, Citicoline diharapkan mampu membantu
rehabilitasi memori pada pasien dengan luka pada kepala dengan cara membantu dalam
pemulihan darah ke otak. Studi klinis menunjukkan peningkatan kemampuan kognitif
dan motorik yang lebih baik pada pasien yang terluka di kepala dan

32
mendapatkanciticoline. Citicoline juga meningkatkan pemulihan ingatan pada pasien
yang mengalami gegar otak.
5. Inj Ranitidine
Pemberian Ranitidine ditujukan sebagai gastroprotektor untuk mencegah
terjadinya stress ulcer terutama pada pasien yang mendapat nutrisi hanya lewat
parenteral saja dapat meningkatkan resiko terjadinya peningkatan asam lambung.
6. Inj Mecobalamin
Metilkobalamin adalah metabolit dari vitamin B12 yang berperan sebagai
koenzim dalam proses pembentukan methionin dari homosystein. Reaksi ini berguna
dalam pembentukan DNA, serta pemeliharaan fungsi saraf. Metilkobalamin berperan
pada neuron susunan saraf melalui aksinya terhadap reseptor NMDA dengan 32
perantaraan S-adenosilmethione (SAM) dalam mencegah apoptosis akibat
glutamateinduced neurotoxicity. Hal ini menunjukkan adanya kemungkinan peranan
metilkobalamin pada terapi stroke, cedera otak, penyakit Alzheimer, Parkinson,
termasuk juga dapat dipakai untuk melindungi otak dari kerusakan pada kondisi
hipoglikemia dan status epileptikus (Meliala & Barus, 2008).
7. Inj asam tranexamat
Obat fibrinolitik yang menghambat pemutusan benang fibrin. Asam
traneksamat digunakan untuk profilaksis dan pengobatan pendarahan yang disebabkan
fibrinolysis yang berlebihan dan angioedema hereditas. Asam traneksamat secara
kompetitif menghambat aktivasi plasminogen (melalui mengikat domain kringle),
sehingga mengurangi konversi plasminogen menjadi plasmin (fibrinolisin), suatu
enzim yang mendegradasi fibrin pembekuan, fibrinogen, dan protein plasma lainnya,
termasuk faktor-faktor prokoagulan V dan VIII. Asam traneksamat juga langsung
menghambat aktivitas plasmin, tetapi dosis yang lebih tinggi diperlukan dari yang
dibutuhkan untuk mengurangi pembentukan plasmin.
8. Inj methylprednisolone
Methylprednisolone adalah suatu glukokortikoid yang merupakan hormon
yang muncul secara alami yang mencegah atau menekan inflamasi dan respons imun
ketika diberikan dalam dosis farmakologis. Pada tingkat molekuler, glukokortikoid

33
yang tidak terikat mudah melintasi membran sel dan berikatan dengan afinitas tinggi
terhadap reseptor sitoplasma spesifik. Ikatan ini menginduksi respons dengan
memodifikasi transkripsi dan, akhirnya, sintesis protein untuk mencapai aksi steroid
yang dimaksud. Tindakan tersebut dapat meliputi: penghambatan infiltrasi leukosit di
tempat peradangan, gangguan fungsi mediator dari respon inflamasi, dan penindasan
respon imun humoral. Tindakan antiinflamasi kortikosteroid dianggap melibatkan
protein penghambat fosfolipase A2, yang secara kolektif disebut lipokortin. Lipokortin
mengendalikan biosintesis mediator ampuh peradangan seperti prostaglandin dan
leukotrien dengan menghambat pelepasan molekul prekursor asam arakidonat.
Pemberian methylprednisolone telah digunakan sejak abad 19 yang diketahui
baik untuk mengurangi edem serebri vasogenik yang berhubungan dengan tumor otak
baik primer ataupun jenis metastasis, digunakan juga pada pasien dengan abses otak.
Pelaporan terbaru methylprednisolone juga diberikan pada pasien dengan stroke akut
untuk mengatasi dan mencegah terjadinya edema serebri (Poungvarin, 1987) .
Pemberian methylprednisolone jangka pendek juga dapat mengurangi kerusakan akibat
edema serebri, menurunkan tekanan intracranial dan juga memperbaiki brain blood
barrier atau sawar darah otak.
Kortikosteroid, khususnya methylprednisolone, secara historis digunakan
untuk perawatan pada pasien dengan stroke hemoragik. Alasannya adalah bahwa
volume plasma, hiponatremia, gangguan autoregulasi aliran darah otak, dan
peradangan reaktif, secara signifikan berkontribusi terhadap defisit iskemik yang
tertunda setelah pecahnya aneurisma. Perawatan mineralokortikoid juga bertujuan
untuk mengurangi penipisan volume plasma dan pengobatan glukokortikoid
(metilprednisolon + kortisol) memiliki sifat antiinflamasi yang kuat, meningkatkan
vasodilatasi otak dan selanjutnya meningkatkan aliran darah otak setelah perdarahan.
Perawatan mineralokortikoid cenderung mengurangi risiko relatif DCI (delayed
cerebral ischemic) dan meningkatkan hasil fungsional (Young, 2015).
Saat ini tidak ada intervensi efektif yang terbukti meningkatkan hasil fungsional
ICH. Cidera otak setelah ICH berhubungan dengan respons neuroinflamasi, yang
melibatkan aktivasi mikroglial dan astrosit, pelepasan mediator proinflamasi dan

34
infiltrasi leukosit perifer, terutama neutrofil, yang memperburuk gangguan pada otak.
sawar darah-otak (BBB), meningkatkan edema perihematoma dan menyebabkan
cedera otak sekunder. Edema serebral dikaitkan dengan penurunan neurologis pasien
dengan ICH. Karena itu, metode terapi yang mengontrol peradangan saraf dan
mengurangi gangguan sawar darah otak (BBB) mungkin efektif untuk pasien dengan
ICH. Glukokortikoid adalah agen imunosupresif yang terkenal. Methylprednisolone
sodium succinate (MPSS) dapat menghambat respons inflamasi dan mengurangi
gangguan BBB, yang dapat dimediasi melalui penekanan jalur pensinyalan TLR4 / NF-
B, mengurangi aktivasi mikroglia dan astrosit, infiltrasi neutrofil dan ekspresi sitokin
(TNF- dan IL-1). Selain itu, MPSS dapat menghambat apoptosis neuron karena
meningkatkan Bcl-2 dan menurunkan regulasi Bax setelah ICH (Cheng, 2016)
Namun, baik mineralokortikoid dan glukokortikoid telah dikaitkan dengan
peningkatan risiko efek samping. Kekhawatiran khusus adalah komplikasi
hiperglikemia yang diinduksi hidrokortison. Setelah pecahnya pembuluh darah kadar
hormon stres seperti kortisol dan katekolamin meningkat hingga 10 hari pasca ictus.
Peningkatan glikogenolisis selanjutnya, glukoneogenesis, proteolisis dan lipolisis
terjadi kemudian menghasilkan produksi glukosa yang berlebihan. Selain itu,
katekolamin menginduksi hiperinsulinemia melalui penghambatan transportasi
glukosa. Sekunder untuk ini, profil inflamasi yang terkait dengan kondisi ini telah
dikaitkan secara langsung dengan hiperglikemia dan resistensi insulin dan secara tidak
langsung oleh stimulasi hipotalamus hipofisis-adrenal aksis (Young, 2015).
9. Po diltiazem
Diltiazem merupakan obat anihipertensi golongan calcium channel bloker non
dihidropiridin. Obat ini bekerja dengan cara melebarkan pembuluh darah, sehingga
menurunkan tekanan darah dan meringankan beban kerja jantung. Dengan demikian,
darah dapat mengalir dengan mudah, serta meningkatkan suplai darah dan oksigen ke
seluruh tubuh, termasuk ke jantung. Diltiazem bekerja dengan menghambat influx
transmembran ion kalsium ekstraselular ke membran sel miokardial dan sel otot polos
vaskular, tanpa merubah konsentrasi kalsium dalam serum. Dengan menghambat
influx kalsium, diltiazem menghambat proses kontraksi otot jantung dan otot polos

35
vascular sehingga melebarkan arteri koroner dan arteri sistemik utama dan menurunkan
kontraktilitas miokardial.
10. Po amlodipine
Amlodipine merupakan antagonis kalsium golongan dihidropiridin (antagonis
ion kalsium) yang menghambat influks (masuknya) ion kalsium melalui membran ke
dalam otot polos vaskular dan otot jantung, sehingga mempengaruhi kontraksi otot
polos vaskular dan otot jantung. Amlodipine menghambat influks ion kalsium secara
selektif, di mana sebagian besar mempunyai efek pada sel otot polos vaskular
dibandingkan sel otot jantung. Efek antihipertensi amlodipine adalah dengan bekerja
langsung sebagai vasodilator arteri perifer yang dapat menyebabkan penurunan
resistensi vaskular yang pada gilirannya menyebabkan penurunan tekanan darah. Efek
pada otot jantung akan menurunkan kecepatan detak jantung. Penurunan resistensi
vaskuler dan kecepatan detak jantung, selanjutnya akan menurunkan beban kerja
jantung. Obat ini juga memiliki efek melebarkan arteri koroner, sehingga aliran darah
ke jantung juga meningkat. Dosis satu kali sehari akan menghasilkan penurunan
tekanan darah yang berlangsung selama 24 jam. Onset kerja amlodipine adalah
perlahan-lahan, sehingga tidak menyebabkan terjadinya hipotensi akut.
VIII. PERKEMBANGAN FOLLOW UP PASIEN
HP Subject Object Assessment Planning
HP7 (30/12/2018)
Gelisah GCS : E4VXM5 Td 170/100 Nadi 70 Rr 28 T 36.6
STROKE DD STROKE RECURENT VII SUSP SAH DD SOP
Inf asering 20 tpm Inf manitol 4x125 tapp off Inj dexametsone 4x1 Inj ceftriaxone 2x1gr Inj brainact 2x500 Inj ranitidine 2x1 Inj kalnex 3x1 Ikaphen 2x100 Herbeser cd 1x1
HP8 (31/12/2018)
Gelisah, sulit komunikasi, lemas, kelemahan anggota gerak kanan
GCS : E4VXM5 Ttv Td 14/90 Nadi 80 Rr 20 T 36.8
STROKE DD STROKE RECURENT VIII SUSP SAH DD SOP
Inf asering 20 tpm Inf manitol 4x125 tapp off Inj dexametsone 4x1 Inj ceftriaxone 2x1gr Inj brainact 2x500 Inj ranitidine 2x1 Inj kalnex 3x1 Inj piracetam 4x3gr

36
Opivask 1x1 Unalium 2x10 Ikapen 2x100 stop/tidak ada Herbeser cd 1x1
HP9 (01/01/2019)
Penurunan kesadaran Gelisah
GCS : E4VXM5 Ttv Td 120/80 Nadi 85 Rr 24 T 37.20
SH ( ICH) H IX Inf asering 20 tpm Inf manitol 4x125 tapp off Inj dexametsone 4x1 Inj ceftriaxone 2x1gr Inj brainact 2x500 citicolin 2x500 Inj ranitidine 2x1 Inj kalnex 3x1 Inj piracetam 4x3gr Opivask 1x1 Unalium 2x10 Herbeser cd 1x1
Hp10 (02/01/2019)
Penurunan kesadaran gelisah
GCS : E3VXM5 Ttv Td 100/60 Nadi 69 Rr 20 T 35.8
SH ( ICH) H X Inf asering 20 tpm Inf manitol 4x125 tapp offselesai Inj dexametsone 4x1 Inj ceftriaxone 2x1gr Inj brainact 2x500 citicolin 2x500 Inj ranitidine 2x1 Inj kalnex 3x1 Inj piracetam 4x3gr Opivask 1x1 tidak dapat Amlodipine 1x10mg Ikaphen 2x100 Unalium 2x10 Herbeser cd 1x1
Hp11 (03/01/2019)
Ngantukan GCS : E3VXM4 Ttv Td 150/80 Nadi 72 Rr 20 T 36.5
SH ( ICH) H XI Inf asering 20 tpm Inj dexametsone 4x1 lameson 3x125 Inj ceftriaxone 2x1gr Inj citicolin 2x500 Inj ranitidine 2x1 Inj kalnex 3x1 Inj piracetam 4x3gr Amlodipine 1x10mg Ikaphen 2x100 Unalium 2x10 Herbeser cd 1x1
Hp12 (04/01/2019)
Gelisah berkurang ngantukan
GCS : E3VXM5 Ttv Td 140/80 Nadi 65 Rr 20 T 37.1
SH ( ICH) H XII Inf asering 20 tpm Inj lameson 3x125 Inj ceftriaxone 2x1gr Inj citicolin 2x500 Inj ranitidine 2x1 Inj kalnex 3x1 Inj piracetam 4x3gr

37
Amlodipine 1x10mg Ikaphen 2x100 Unalium 2x10 Herbeser cd 1x1
Hp13 (05/01/2019)
Gelisah berkurang Ngantukan
GCS : E3VXM6 Ttv Td 140/80 Nadi 72 Rr 20 T 36.8
SH ( ICH) H XIII Inf asering 20 tpm Inj lameson 3x125 Inj ceftriaxone 2x1gr Inj citicolin 2x500 Inj ranitidine 2x1 Inj kalnex 3x1 Inj piracetam 4x3gr Amlodipine 1x10mg Ikaphen 2x100 Unalium 2x10 Herbeser cd 1x200
Hp14 (06/01/2019)
Ngantukan GCS : E4VXM6 Ttv Td 140/90 Nadi 68 Rr 20 T 36.7
SH ( ICH) H XIV Inf asering 20 tpm Inj lameson 3x125 Inj ceftriaxone 2x1gr Inj citicolin 2x500 Inj ranitidine 2x1 Inj kalnex 3x1 Inj piracetam 4x3gr Amlodipine 1x10mg Ikaphen 2x100 Unalium 2x10 Herbeser cd 1x200
Hp15 (07/01/2019)
Ngantukan GCS : E4VXM6 Ttv Td 130/80 Nadi 68 Rr 20 T 36.7
SH ( ICH) H XV Inf asering 20 tpm Inj lameson 3x125 Inj ceftriaxone 2x1gr Inj citicolin 2x500 Inj ranitidine 2x1 Inj kalnex 3x1 Inj piracetam 4x3gr Amlodipine 1x10mg Ikaphen 2x100 Unalium 2x10 Herbeser cd 1x200 BLPL ( PULANG DENGAN NGT)

38
DAFTAR PUSTAKA
Adam HP, Del Zoppo GJ, Kummer RV. Management of stroke. 2nd Ed, Professional
communications inc New York, 2002
Brust, J.C 2012. Current diagnosis & treatment neurology. McGraw Hill
Professional.
Cheng, S., Gao, W., Xu, X., Fan, H., Wu, Y., Li, F., Zhang, J., Zhu, X. and Zhang,
Y., 2016. Methylprednisolone sodium succinate reduces BBB disruption and
inflammation in a model mouse of intracranial haemorrhage. Brain research
bulletin, 127, pp.226-233.
Corwin, EJ. 2009. Buku Saku Patofisiologi, 3 Edisi Revisi. Jakarta: EGC
Early Seizures in Acute Intracerebral Haemorrhage: Consideration for Non-
Convulsive Status Epilepticus : https://eso-stroke.org/strokeresearch/early-
seizures-in-acute-intracerebral-haemorrhage-consideration-for-non-
convulsive-status-epilepticus/
Hankey J.2002. Your Question answered Stroke. Australia : Harcourt Publisher
Limited, p: 2
Misbach J, Wendra A 1996. Stroke in indonesia. A first large prospective hospital
based study of acute stroke in 28 hospitals in indonesia. Jakarta.
Poungvarin, N., Bhoopat, W., Viriyavejakul, A., Rodprasert, P., Buranasiri, P.,
Sukondhabhant, S., Hensley, M.J. and Strom, B.L., 1987. Effects of
dexamethasone in primary supratentorial intracerebral hemorrhage. New
England journal of medicine, 316(20), pp.1229-1233.
Price S, Wilson L. 2013. Patofisiologi Volume 2. Jakart: EGC
Smeltzer, dkk. 2002. Buku Ajar Keperawatan Medikal Bedah Brunner & Suddarth
Edisi 8 Vol 2. alih bahasa H. Y. Kuncara, Andry Hartono, Monica Ester,
Yasmin asih. Jakarta: EGC.
Tanto, Chris. et. all. Kapita Selekta Kedokteran. Jakarta : Media Aesculapius. jilid 2.
2014. hal : 975-80.
Woo, K.M., Yang, S.Y. and Cho, K.T., 2012. Seizures after spontaneous intracerebral
hemorrhage. Journal of Korean Neurosurgical Society, 52(4), p.312.
Young, A.M., Karri, S.K., Helmy, A., Budohoski, K.P., Kirollos, R.W., Bulters .O.,
Kirkpatrick, P.J., Ogilvy, C.S. and Trivedi, R.A., 2015. Pharmacologic
management of subarachnoid hemorrhage. World neurosurgery, 84(1), pp.28-
35.